-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Využívanie komunikačných stratégií zdravotnej gramotnosti v klinickej praxi
Using health literacy communication strategies in clinical practice
Background: Communication skills of healthcare professionals are an important prerequisite for effective participation of patients with limited health literacy in self-care for their health. In 2010 universal precautions, toolkits were published to promote health literacy including a set of communication techniques and practices.
Objective: The aim of the contribution was to map the use of communication strategies based on the promotion of health literacy in clinical practice.
Methods: Content analysis of available full-text documents that have been searched since 2010 according to keywords in selected scientific databases.
Results: There is little evidence of the use of communication strategies for health literacy in clinical practice. The results indicate a lack of knowledge of the health literacy of healthcare professionals, which also negatively affects the application of recommended communication techniques and practices. Studies support that its implementation improves the health outcomes of patients with limited health literacy.
Conclusions: The conclusions of empirical studies recommend strengthening the education of healthcare professionals in the field of communication strategies of health literacy as a basis for clear and effective communication.Keywords:
communication – health literacy – skills – healthcare professional
Autoři: M. Čakloš 1,2; I. Bóriková 2
Působiště autorů: Univerzita Komenského v Bratislave, Jesseniova lekárska fakulta v Martine, Ústav ošetrovateľstva, Vedúca ústavu: prof. Mgr. Katarína Žiaková, PhD. 1; Národný onkologický ústav v Bratislave, Riaditeľ: Ing. Tomáš Alscher, MPH 2
Vyšlo v časopise: Prakt. Lék. 2023; 103(1): 21-26
Kategorie: Z různých oborů
Souhrn
Úvod: Komunikačné zručnosti zdravotníckych pracovníkov sú dôležitým predpokladom efektívneho zapojenia pacientov s limitovanou zdravotnou gramotnosťou do starostlivosti o svoje zdravie. V roku 2010 boli publikované univerzálne opatrenia na podporu zdravotnej gramotnosti, ktoré obsahujú aj súbor komunikačných techník a postupov.
Cieľ: Cieľom príspevku bolo zmapovať využívanie komunikačných stratégií založených na podpore zdravotnej gramotnosti v klinickej praxi.
Metodika: Obsahová analýza dostupných plnotextových dokumentov, ktoré boli vyhľadávané od roku 2010 podľa kľúčových slov vo vybraných vedeckých databázach.
Výsledky: Existuje málo dôkazov o využívaní komunikačných stratégií zdravotnej gramotnosti v klinickej praxi. Výsledky poukazujú na nedostatočné vedomosti zdravotníckych pracovníkov o zdravotnej gramotnosti, čo negatívne ovplyvňuje aj aplikáciu odporúčaných komunikačných techník a postupov. Štúdie naznačujú, že ich implementácia zlepšuje zdravotné výsledky pacientov s limitovanou zdravotnou gramotnosťou.
Záver: Závery empirických štúdií odporúčajú posilniť vzdelávanie zdravotníckych pracovníkov v oblasti komunikačných stratégií zdravotnej gramotnosti ako východisko pre zrozumiteľnú a efektívnu komunikáciu.Klíčová slova:
zdravotná gramotnosť – komunikácia – zručnosti – zdravotnícki pracovníci
ÚVOD
dravotná gramotnosť je preukázane dôležitým aspektom zdravotnej starostlivosti. Pacienti s limitovanou zdravotnou gramotnosťou majú ťažkosti pochopiť verbálne podané informácie o svojom zdravotnom stave, porozumieť písomným zdravotným informáciám, komunikovať s poskytovateľmi zdravotnej starostlivosti, majú problémy so self-manažmentom svojho chronického ochorenia. Kľúčovou stratégiou na zníženie dôsledkov limitovanej zdravotnej gramotnosti je zlepšenie komunikácie medzi poskytovateľom zdravotnej starostlivosti a pacientom (7). Efektívna komunikácia je základom pre poskytovanie kvalitnej zdravotnej starostlivosti. Saturovanie potrieb pacientov vyžaduje prispôsobiť sa komunikačným výzvam, ktoré súvisia s potrebami zdravotnej gramotnosti a sú nevyhnutné pre poskytovanie kvalitnej zdravotnej starostlivosti (23). Zdravotnícki pracovníci musia vedieť zrozumiteľne komunikovať, a preto je potrebné neustále zlepšovať ich komunikačné zručnosti (12). Department of Health and Human Services vydal v roku 2010 Národný akčný plán podpory zdravotnej gramotnosti, ktorý zdôrazňuje potrebu zlepšiť komunikáciu v klinickej praxi z dôvodu zmierňovania negatívnych dôsledkov limitovanej zdravotnej gramotnosti (5). Efektívna komunikácia medzi zdravotníckym pracovníkom a pacientom má silný stimul na zlepšenie zdravotných výsledkov, lebo pacienti porozumejú a zapamätajú si asi polovicu informácii z rozhovoru a mnohí sa necítia komfortne požiadať o vysvetlenie alebo zopakovanie toho, čomu nerozumejú (14). Hersh, Salzman a Snyderman (10) zhrnuli tri kľúčové komunikačné stratégie: stanoviť priority a redukovať informácie na tri kľúčové body; použiť techniku Teach-back; zjednodušiť vstupné formuláre pred hospitalizáciou a zabezpečiť pacientom pomoc pri ich vypĺňaní. Agentúra pre výskum a kvalitu v zdravotníctve v Spojených štátoch amerických vytvorila sadu univerzálnych opatrení v oblasti zdravotnej gramotnosti s cieľom zlepšiť komunikáciu a implementáciu tejto problematiky do zdravotnej starostlivosti, ktoré sú široko podporované výskumníkmi a odborníkmi na zdravotnú gramotnosť (1). Opatrenia popisujú komunikačné stratégie verbálnej a písomnej komunikácie a kladú dôraz na využívanie vizuálnych edukačných pomôcok (tab. 1).
Tab. 1. Komunikačné stratégie podpory zdravotnej gramotnosti 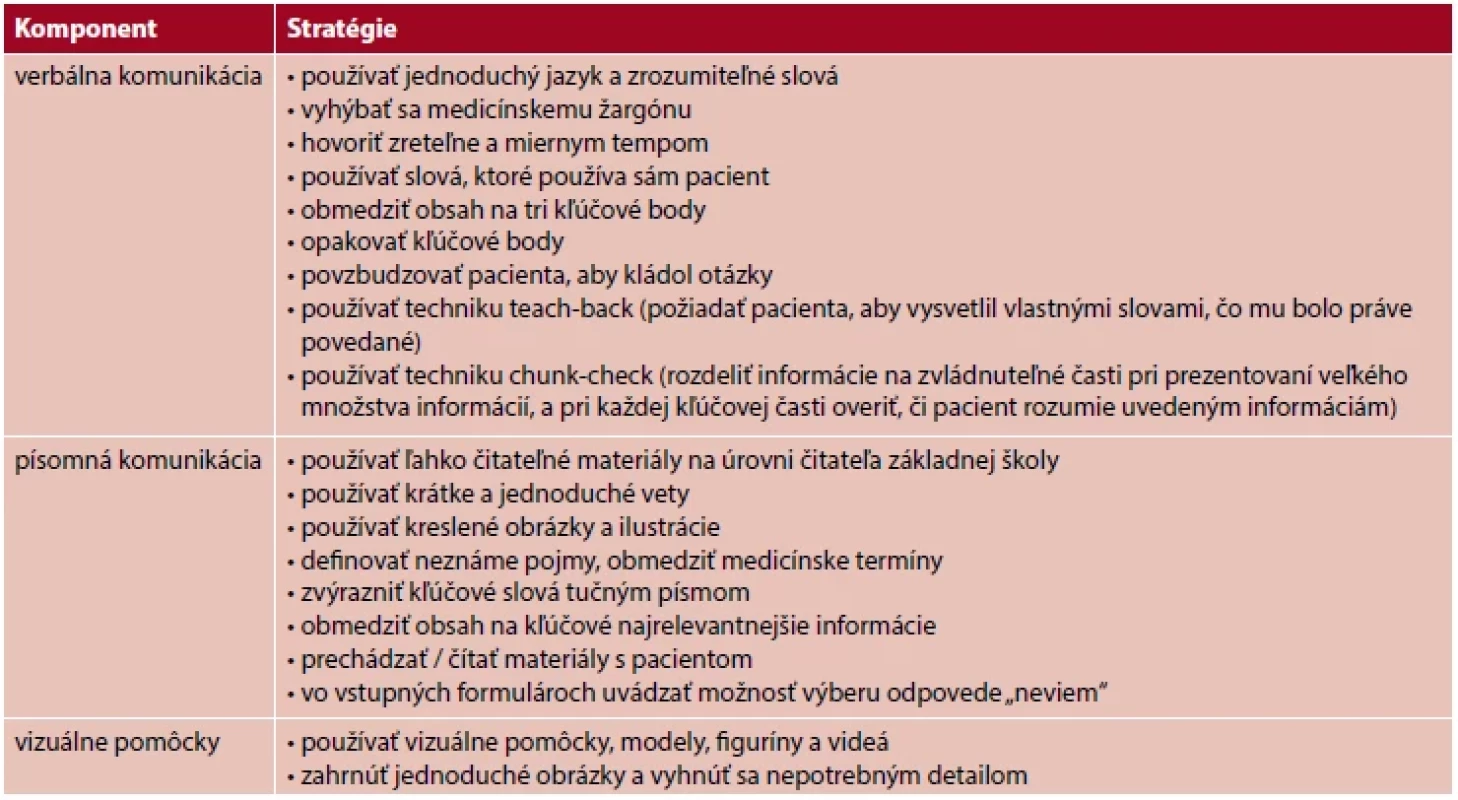
METODIKA
Obsahová analýza plnotextových výskumných štúdií vyhľadávaných v elektronických vedeckých databázach PubMed, Scopus, Wiley Online Library za obdobie od januára 2010 do septembra 2022. Vyhľadávanie štúdií bolo realizované podľa PRISMA odporúčaní s vopred určenými kľúčovými slovami: health literacy AND communication OR communication skills AND healthcare professional OR health professional. Zaraďujúce kritériá pre analýzu štúdií boli plnotextové štúdie v anglickom jazyku a štúdie, ktoré hodnotili a zisťovali využívanie komunikačných techník zdravotnej gramotnosti v klinickej praxi u zdravotníckych pracovníkov. Zo záverečnej analýzy boli vyradené štúdie, ktoré hodnotili komunikačné zručnosti u pacientov, štúdie, ktoré nehodnotili komunikačné zručnosti v kontexte zdravotnej gramotnosti, duplicitné štúdie, štúdie na úrovni abstraktu a štúdie teoretického charakteru (obr. 1).
Obr. 1. PRISMA diagram Proces vyhľadávania štúdií vo vedeckých databázach 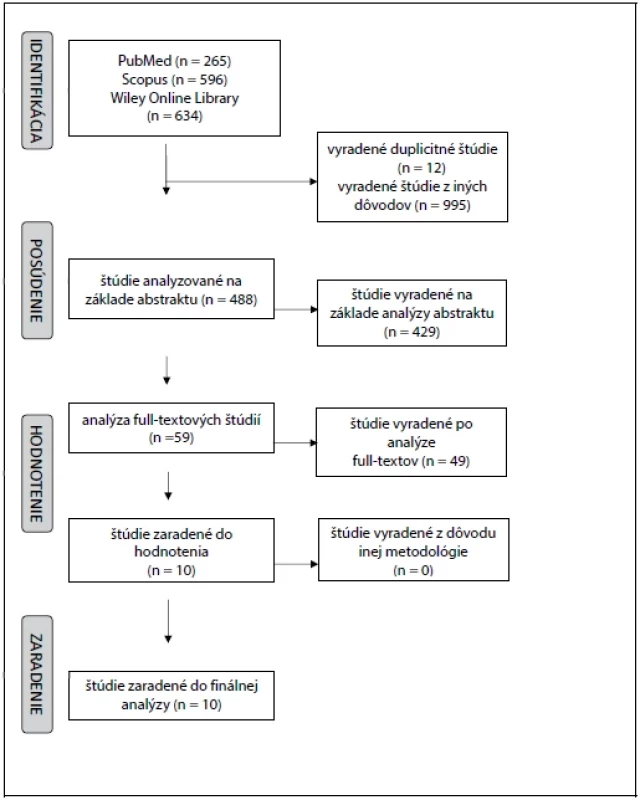
VÝSLEDKY
Celkovo bolo vyhľadaných n = 1495 štúdií (PubMed n = 265, Scopus n = 596, Wiley Online Library n = 634). Po vyradení duplicitných štúdií a následnej analýze obsahu na úrovni abstraktov sme do záverečnej analýzy zaradili desať štúdií; z toho päť štúdií zisťovalo a hodnotilo využívanie komunikačných techník a postupov zdravotnej gramotnosti zdravotníckymi pracovníkmi pri komunikácii s pacientom (8, 15, 16, 18, 19), päť štúdií realizovalo školenie zdravotníckych pracovníkov na zlepšenie komunikačných zručností zdravotnej gramotnosti s cieľom zlepšiť zdravotné výsledky pacientov (2, 13, 17, 20, 21) (tab. 2).
Tab. 2. Prehľad analyzovaných štúdií 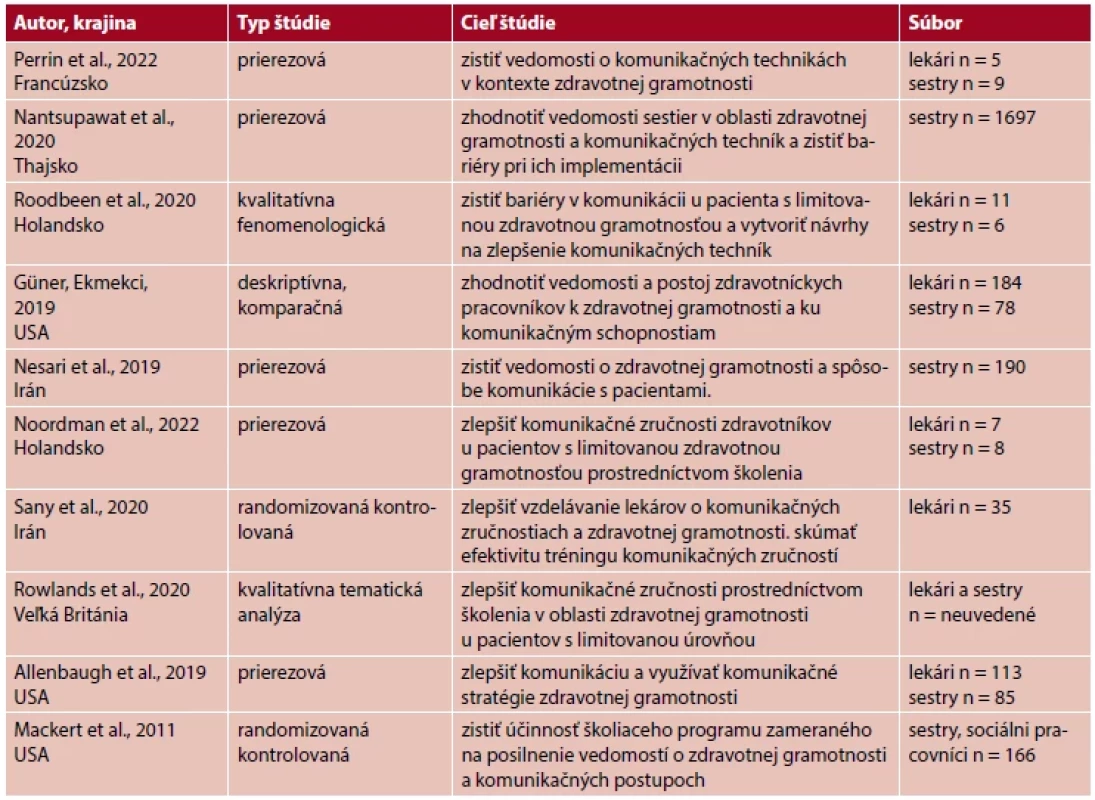
DISKUSIA
Vzťah medzi limitovanou zdravotnou gramotnosťou a zlým zdravotným stavom pacientov môže byť spôsobený nedostatočnou kvalitou komunikácie pri poskytovaní zdravotnej starostlivosti (24). Pacienti prijímajú veľké množstvo informácií od zdravotníckych pracovníkov, ale aj z rôznych médií a internetu. Preto je dôležité prioritne zamerať pozornosť na pacientov s limitovanou zdravotnou gramotnosťou s cieľom zlepšiť ich zdravotné výsledky. Zdôrazňuje sa potreba adekvátnej zdravotnej gramotnosti pre klinickú prax, ale zdravotnícki pracovníci ju v starostlivosti o pacienta bežne nezohľadňujú, a to aj z dôvodu ich nedostatočných vedomostí v tejto oblasti (7). McCarthy et al. (14) konštatovali, že lekári pri komunikácii s pacientom používali ťažké odborné pojmy a medicínsky žargón, čo môže viesť k nepochopeniu zdieľaných informácií. Zdravotnícki pracovníci by mali posúdiť potreby pacientov v oblasti zdravotnej gramotnosti a zistiť, či rozumejú informáciám o ochorení a odporúčanej liečbe (22). Noordman et al. (17) však poukázali na fakt, že lekári nezisťovali, či pacienti porozumeli poskytnutým informáciám, čo je dôležitým a kritickým bodom najmä u pacientov s limitovanou úrovňou zdravotnej gramotnosti. Bez ohľadu na zdravotnícku profesiu mnohým zdravotníkom chýbajú vedomosti a zručnosti na aplikáciu postupov prispôsobených na zlepšenie zdravotnej gramotnosti pacientov (4). Aj napriek tomu, že si uvedomujú potrebu prispôsobiť sa komunikačným schopnostiam pacientov, výsledky štúdie Perinn et al. (18) preukazujú, že ani oni samotní nerozumujú problematike zdravotnej gramotnosti a všetkým jej oblastiam. Veľká štúdia preukázala, že len 55 % sestier počulo o koncepte zdravotnej gramotnosti a približne 50 % sestier aplikuje odporúčané komunikačné techniky a postupy, pričom často používanou technikou bola metóda „teach-back“. Sestry poukázali na skutočnosť, že v praxi chýba vzdelávanie v problematike zdravotnej gramotnosti, vrátane kompetentných jednotlivcov, ktorí by sa problematike venovali hlbšie (15). Ukázalo sa, že využitie metódy „teach - back“ zlepšuje vedomosti, zručnosti a schopnosti self-manažmentu pacientov s chronickým ochorením, a preto sa táto metóda odporúča ako komunikačný prístup založený na zdravotnej gramotnosti (11). Štúdia Güner a Ekmekci (8) zistila, že len 38 % lekárov a 18 % sestier počulo o pojme zdravotná gramotnosť a väčšina respondentov uviedla ochotu získať ďalšie informácie. Sestry potvrdili používanie rôznych metód na zlepšenie komunikácie s pacientmi a nevedomosť konceptu zdravotnej gramotnosti považovali za prekážku v dosiahnutí pozitívnych výsledkov pacientov viac ako lekári. Aj štúdia Nesari et al. (16) zistila, že iránske sestry nemajú dostatočné vedomosti a skúsenosti so zdravotnou gramotnosťou pacientov a s implementáciou komunikačných stratégií na jej zlepšenie. Dôkazy však naznačujú, že praktické komunikačné zručnosti môžu zlepšiť klinické výsledky pacientov a vzťah medzi poskytovateľom zdravotnej starostlivosti a pacientom. Tento cieľ je možné dosiahnuť prostredníctvom školení a systémových zmien (6). Rowlands et al. (20) a Mackert et al. (13) realizovali školenie lekárov a sestier zamerané na zlepšenie vedomostí o zdravotnej gramotnosti a výučbu zrozumiteľných komunikačných techník. Výsledky naznačili zlepšenie vedomostí zdravotníckych pracovníkov o zdravotnej gramotnosti a preukázali potrebu začleniť túto problematiku do klinickej praxe. Naznačili aj silný zámer zamerať sa na identifikáciu pacientov s nízkou zdravotnou gramotnosťou a venovať pozornosť tomu, či rozumejú poskytovaným informáciám. Aj v štúdii Noordman et al. (17) ocenili lekári a sestry nové zručnosti, ktoré sa naučili počas e-learningu a tímového školenia, najmä techniku „ teach-back“, naučili sa používať jednoduchšie vetné formulácie a cítili sa byť lepšie pripravení identifikovať pacientov s limitovanou zdravotnou gramotnosťou. Mnohí naznačili zmenu v prístupe v komunikácii v dôsledku školiaceho programu. Roodbeen et al. (19) zdôraznili potrebu zvýšiť povedomie zdravotníckych pracovníkov o zdravotnej gramotnosti z dôvodu uznania a uplatnenia tohto konceptu v klinickej praxi, lebo vzdelávanie môže výrazne zlepšiť starostlivosť a výsledky pacientov s limitovanou zdravotnou gramotnosťou (7). Štúdia Sany et al. (21) zistila, že v skupine pacientov, ktorí boli v starostlivosti lekárov vyškolených v komunikačných postupoch zdravotnej gramotnosti, došlo k pozitívnej optimalizácii hodnôt krvného tlaku pacientov a k zlepšeniu adherencie ako v porovnaní so skupinou pacientov, ktorí boli v kontakte s lekármi bez tréningu komunikačných zručností. Allenbaugh et al. (2) vytvorili edukačný plán a intervencie na zlepšenie komunikácie v oblasti zdravotnej gramotnosti, následne realizovali školenie lekárov a sestier a výsledky preukázali, že vzdelávanie zamerané na komunikačné zručnosti a princípy zdravotnej gramotnosti viedlo k výraznému zlepšeniu ich vedomostí a postojov k tejto problematike. Komunikačné postupy a techniky považovali za prínosné a plánovali ich začleniť do spôsobu vedenia komunikácie s pacientom. Systematické prehľady intervencií určených na zlepšenie zdravotnej gramotnosti zdôrazňujú prínos zreteľných, jednoznačných komunikačných techník a postupov v zlepšení starostlivosti o pacienta. Odborníci na zdravotnú gramotnosť odporúčajú prístup „univerzálnych preventívnych opatrení“, ktorý využíva definované komunikačné postupy a techniky u všetkých pacientov bez ohľadu na ich úroveň zdravotnej gramotnosti (3), ale posudzovanie a hodnotenie úrovne zdravotnej gramotnosti v klinickej praxi sa aj naďalej odporúča. Informácie o jej úrovni umožňujú poskytnúť dodatočnú pomoc pacientom s limitovanou úrovňou zdravotnej gramotnosti a zistiť, či majú komunikačné techniky a postupy odlišnú účinnosť podľa úrovní zdravotnej gramotnosti pacientov (9).
ZÁVER
Kľúčovou stratégiou na zníženie dôsledkov limitovanej zdravotnej gramotnosti je zlepšiť komunikačné zručnosti zdravotníckych pracovníkov a implementovať univerzálne komunikačné stratégie zdravotnej gramotnosti do klinickej praxe. Ich používanie môže zvýšiť dodržiavanie preventívnych a liečebných režimov u pacientov, a zlepšiť tak ich výsledky v oblasti zdravia. Zvyšovanie povedomia o komunikačných stratégiách má silný potenciál zlepšiť spôsob vedenia komunikácie, upevniť vzájomné vzťahy a spoluprácu s pacientmi pre dosiahnutie pozitívnych výsledkov. Komunikačné stratégie sú súčasťou univerzálnych preventívnych opatrení a pre zlepšenie zdravotnej gramotnosti pacientov je potrebné realizovať širšie organizačné prístupy poskytovania zdravotnej starostlivosti. Na jednej strane je dôležité realizovať pravidelné školenia zdravotníckych pracovníkov v efektívnej komunikácii a na strane druhej prispôsobiť pracovné podmienky na realizáciu požadovanej edukácie pacientov.
Konflikt záujmov: žiadny.
adresa pre korešpodenciu:
Mgr. Miloš Čakloš
Národný onkologický ústav v Bratislave
Oddelenie anestéziológie a intenzívnej medicíny
Klenová 1, 833 10 Nové Mesto
e-mail: Caklos4@uniba.skPrakt. Lék. 2023; 103(1): 21–26
Zdroje
1. Agency for Healthcare Research and Quality. Health Literacy Universal Precautions Toolkit. [on-line]. [cit. 2022-09-02]. Dostupné z: https://www.ahrq.gov/health-literacy/improve/ precautions/index.html
2. Allenbaugh J, Corbelli J, Rack L, et al. A Brief Communication Curriculum Improves Resident and Nurse Communication Skills and Patient Satisfaction. J Gen Intern Med 2019; 34(7): 1167 – 1173.
3. Brega AG, Freedman MA, LeBlanc WG, et al. Using the Health Literacy Universal Precautions Toolkit to Improve the Quality of Patient Materials. J Health Commun 2015; 20(Suppl 2): 69–76.
4. Cawthon C, Mion LC, Willens DE, et al. Implementing routine health literacy assessment in hospital and primary care patients. Jt Comm J Qual Patient Saf 2014; 40(2): 68–76.
5. Department of Health and Human Services: National Action Plan to Improve Health Literacy [on line]. [cit. 2022-08-29]. Dostupné z: https://health.gov/our-work/national-health-initiatives/healthliteracy/ national-action-plan-improve-health-literacy
6. Drossman DA, Chang L, Deutsch JK, et al. A Review of the Evidence and Recommendations on Communication Skills and the Patient-Provider Relationship: A Rome Foundation Working Team Report. Gastroenterology 2021; 161(5): 1670–1688.
7. Green JA, Gonzaga AM, Cohen ED, et al. Addressing health literacy through clear health communication: a training program for internal medicine residents. Patient Educ Couns 2014; 95(1): 76–82.
8. Güner MD, Ekmekci PE. A Survey Study Evaluating and Comparing the Health Literacy Knowledge and Communication Skills Used by Nurses and Physicians. Inquiry 2019; 56.
9. Hadden KB, Kripalani S. Health Literacy 2.0: Integrating Patient Health Literacy Screening with Universal Precautions. Health Lit Res Pract 2019; 3(4): e280–e285.
10. Hersh L, Salzman B, Snyderman D. Health Literacy in Primary Care Practice. Am Fam Physician 2015; 92(2): 118–124.
11. Lambert V, Keogh D. Health literacy and its importance for effective communication. Part 2. Nurs Child Young People 2014; 26(4): 32–36.
12. Lubasch JS, Voigt-Barbarowicz M, Ernstmann N, et al. Organizational Health Literacy in a Hospital-Insights on the Patients’ Perspective. Int J Environ Res Public Health 2021; 18(23): 12646.
13. Mackert M, Ball J, Lopez N. Health literacy awareness training for healthcare workers: improving knowledge and intentions to use clear communication techniques. Patient Educ Couns 2011; 85(3): 225–228.
14. McCarthy DM, Waite KR, Curtis LM, et al. What did the doctor say? Health literacy and recall of medical instructions. Med Care 2012; 50(4): 277–282.
15. Nantsupawat A, Wichaikhum OA, Abhicharttibutra K, et al. A Brief Communication Curriculum Improves Resident and Nurse Communication Skills and Patient Satisfaction. Nursing Health Scien 2020; 3 : 577–585.
16. Nesari M, Olson JK, Nasrabadi AN, et al. Registered Nurses’ Knowledge of and Experience with Health Literacy. Health Lit Res Pract 2019; 3(4): 268–279.
17. Noordman J, Roodbeen R, Gach L, et al. A basic understanding: evaluation of a blended training programme for healthcare providers in hospital-based palliative care to improve communication with patients with limited health literacy. BMC Med Educ 2022; 22(1): 613.
18. Perrin A, Damiolini E, Schott AM, et al. Considering health literacy in cardiovascular disease management: a qualitative study on healthcare professionals’ and patients’ perspectives. BMC Health Serv Res 2022; 22(1): 1121.
19. Roodbeen R, Vreke A, Boland G, et al. Communication and shared decision-making with patients with limited health literacy; helpful strategies, barriers and suggestions for improvement reported by hospital-based palliative care providers. PLoS One 2020; 15(6): e0234926.
20. Rowlands G, Tabassum B, Campbell P, et al. The Evidence - Based Development of an Intervention to Improve Clinical Health Literacy Practice. Int J Environ Res Public Health 2020; 17(5): 1513.
21. Sany Tavakoly SB, Behzhad F, Ferns G, et al. Communication skills training for physicians improves health literacy and medical outcomes among patients with hypertension: a randomized controlled trial. BMC Health Serv Res 2020; 20(1): 60.
22. Voigt-Barbarowicz M, Brütt AL. The Agreement between Patients’ and Healthcare Professionals’ Assessment of Patients’ Health Literacy-A Systematic Review. Int J Environ Res Public Health 2020; 17(7): 2372.
23. Wittenberg E, Ferrell B, Kanter E, et al. Health Literacy: Exploring Nursing Challenges to Providing Support and Understanding. Clin J Oncol Nurs 2018; 22(1): 53–61.
24. Wynia MK, Osborn CY. Health literacy and communication quality in health care organizations. J Health Commun 2010; 15(Suppl 2): 102–115.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Vitamin D a infekce COVID-19
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2023 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Vitamin D a infekce COVID-19
- Zdravotní gramotnost a autonomie pacienta
- Využívanie komunikačných stratégií zdravotnej gramotnosti v klinickej praxi
- Úskalí komunikace v léčbě obezity a nadváhy
- Nenádorová trombóza portální žíly
- Rizika legalizace konopných drog
- Neuromodulace a bolest – nové možnosti
- Organizace dobrovolné samaritské služby (první pomoci) v době první Československé republiky a role státních lékařů
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nenádorová trombóza portální žíly
- Neuromodulace a bolest – nové možnosti
- Využívanie komunikačných stratégií zdravotnej gramotnosti v klinickej praxi
- Zdravotní gramotnost a autonomie pacienta
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



