-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Nový parametr hodnocení kompenzace diabetes mellitus: Čas v cílovém rozmezí (time-in-range)
Time in range – a new parameter for diabetes mellitus metabolic control
Kontinuální monitorace glykemie (CGM) poskytuje podrobné informace o průběhu glykemických změn během dne, což umožňuje mnohem přesnější nastavení inzulinoterapie. Nabízí také nové parametry, které je pak možné v klinické praxi využít k hodnocení míry kompenzace diabetu. Jako nejsilnější indikátor glykemické kompenzace se ukazuje procento času stráveného v cílovém glykemickém rozmezí, tzv. čas v cílovém rozmezí, neboli time-in-range (TIR). Za to je považováno pásmo glykemie od 3,9 do 10 mmol/l. Od roku 2019 existují konkrétní doporučení vymezující čas v rozmezí u různých skupin pacientů s diabetem (diabetiků 1. a 2. typu, těhotných diabetiček a rizikových/křehkých pacientů), jež umožňují interpretovat výsledky z CGM na více individuální bázi.
Keywords:
time-in-range – TIR – metabolic control – continuous glucose monitoring
Autoři: J. Urbanová 1
; A. Holubová 2; A. Taniwall 3; J. Mužík 2,4; J. Brož 3
Působiště autorů: Centrum pro výzkum diabetu, metabolismu a výživy, Interní klinika 3. LF UK a FNKV, Praha, Přednosta: prof. MUDr. Ivan Rychlík, CSc., FASN, FERA 1; Centrum podpory aplikačních výstupů a spin-off firem 1. LF UK, Praha, Vedoucí: doc. Ing. Karel Hána, Ph. D. 2; Interní klinika FN v Motole a 2. LF UK, Praha, Přednosta: doc. MUDr. Radan Keil, Ph. D. 3; Fakulta biomedicínského inženýrství ČVUT, Praha, Katedra informačních a komunikačních technologií v lékařství, Vedoucí: doc. Ing. Karel Hána, Ph. D. 4
Vyšlo v časopise: Prakt. Lék. 2021; 101(1): 3-7
Kategorie: Z různých oborů
Souhrn
Kontinuální monitorace glykemie (CGM) poskytuje podrobné informace o průběhu glykemických změn během dne, což umožňuje mnohem přesnější nastavení inzulinoterapie. Nabízí také nové parametry, které je pak možné v klinické praxi využít k hodnocení míry kompenzace diabetu. Jako nejsilnější indikátor glykemické kompenzace se ukazuje procento času stráveného v cílovém glykemickém rozmezí, tzv. čas v cílovém rozmezí, neboli time-in-range (TIR). Za to je považováno pásmo glykemie od 3,9 do 10 mmol/l. Od roku 2019 existují konkrétní doporučení vymezující čas v rozmezí u různých skupin pacientů s diabetem (diabetiků 1. a 2. typu, těhotných diabetiček a rizikových/křehkých pacientů), jež umožňují interpretovat výsledky z CGM na více individuální bázi.
Klíčová slova:
čas v cílovém rozmezí – TIR – kompenzace diabetu – kontinuální monitorace glykemie
ÚVOD
Diabetologie vstoupila do nové éry, ve které jsme svědky toho, jak péči o nemocné s diabetem výrazně ovlivňuje kontinuální monitorace glykemie (continuous glucose monitoring – CGM). Tento systém monitorace glykemie není nový (4), ale teprve v posledních několika málo letech se zejména z důvodu jeho vyšší přesnosti šířeji dostává do praktického použití a významně rozšiřuje možnosti přizpůsobení léčby konkrétnímu pacientovi (7).
Základní součástí systému CGM je senzor, který se zavádí do podkoží (většinou paže či břicha) a lze jej používat po dobu 6–10 dní (dle výrobce). Přístroje CGM obvykle poskytují hodnoty glykemie každých 5 minut a většinou měří v omezeném rozsahu (2,2–22 mmol/l). Většinu systémů je nutné kalibrovat vložením hodnoty kapilární glykemie získané pomocí klasického glukometru. Veškeré aktuálně dostupné přístroje pro CGM (měřící v reálném čase) jsou vybaveny možností nastavení alarmu s ohledem na blížící se hypoglykemii a hyperglykemii.
Vzhledem k podrobnému záznamu vývoje glykemií během celého dne nám CGM nabízí možnost daleko přesněji upravovat dávkování inzulinu, ale také získat několik užitečných parametrů, které nám umožňují výsledky měření glykemie interpretovat v delším horizontu. Mezi těmito parametry se ukázal jako významný indikátor glykemické kompenzace tzv. čas v cílovém rozmezí (time-in-range – TIR) 3,9–10,0 mmol/l (5).
Zlatý standard v hodnocení glykemické kompenzace a úspěšnosti léčby diabetu představoval doposud glykovaný hemoglobin (HbA1c). HbA1c je ukazatelem dlouhodobé glykemické kompenzace (za posledních cca 10–12 týdnů), jehož hodnoty jsou signifikantně asociovány s přítomností chronických diabetických komplikací. Pomocí HbA1c můžeme identifikovat jedince se stejnou průměrnou glykemií, nerozpoznáme ale již, do jaké míry glykemie u těchto jedinců kolísala mimo tuto průměrnou hodnotu (tj. variabilitu glykemií). Pacient s výkyvy glykemie směrem k hyperglykemickým a hypoglykemickým hodnotám tedy může dosahovat stejného HbA1c jako pacient, který má glykemie stabilní na průměrných hodnotách takových výkyvů. Variabilita glykemií je navíc dalším faktorem ovlivňujícím rozvoj dlouhodobých komplikací (11). Výkyvy glykemií můžeme částečně zachytit pomocí klasického selfmonitoringu glykemie pomocí osobních glukometrů, nicméně ten poskytuje pouze informaci o statické hodnotě změřené v daném okamžiku. Průběh glykemií je v tomto případě omezen počtem měření za den a nemusí zdaleka odhalovat skutečnou variabilitu glykemie (obr. 1). Kontinuální monitorace glykemie zachycující celou denní glykemickou křivku naopak mapuje skutečný průběh glykemie i v době, kdy by si pacient glykemii osobním glukometrem běžně nezměřil (obr. 2, 3). CGM je proto v tomto ohledu přelomovým monitoračním nástrojem, s jehož použitím se budou stále častěji setkávat i praktičtí lékaři.
Obr. 1. Glykemický profil vytvořený ze změřených glykemií z kapilární krve pomocí osobního glukometru 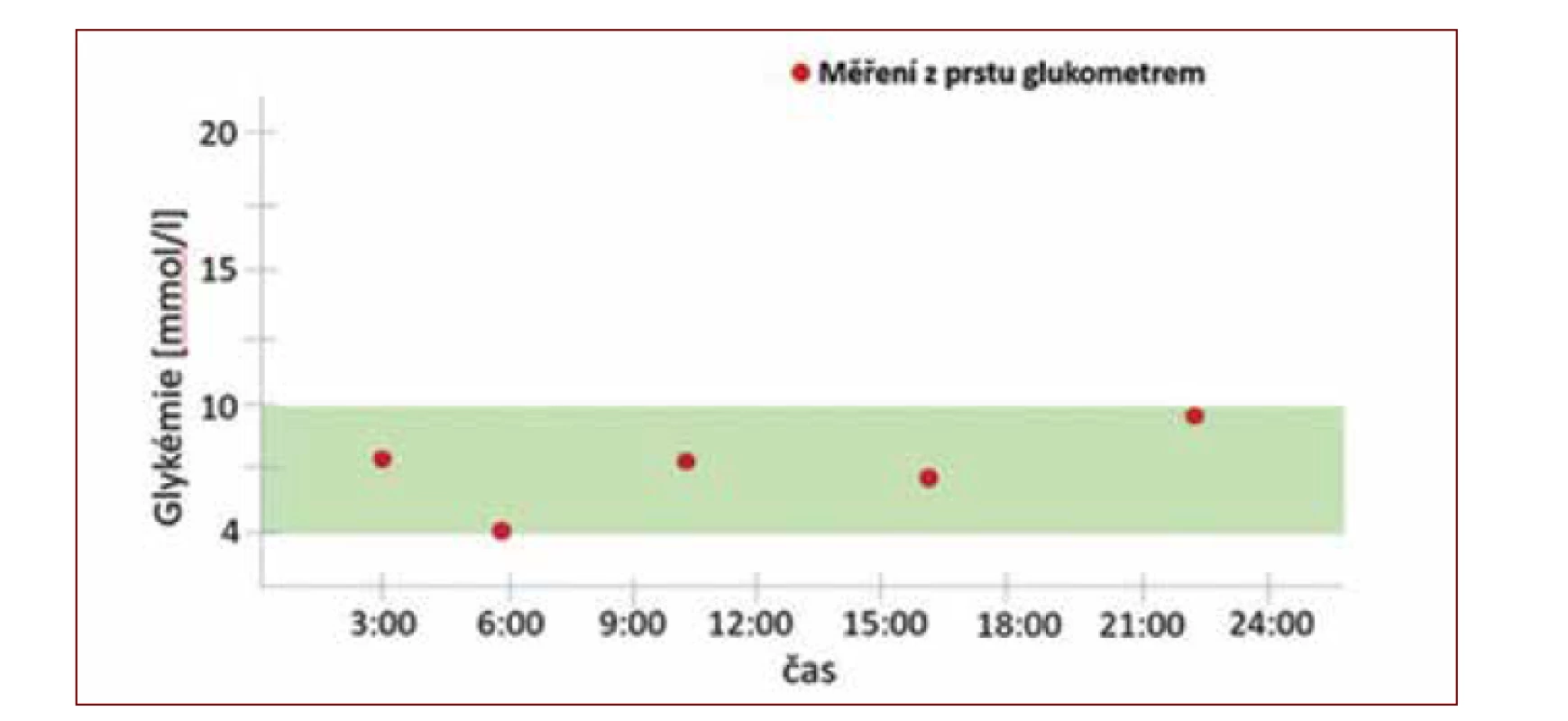
Obr. 2. Glykemický profil zobrazený kontinuálním monitorem glykemie 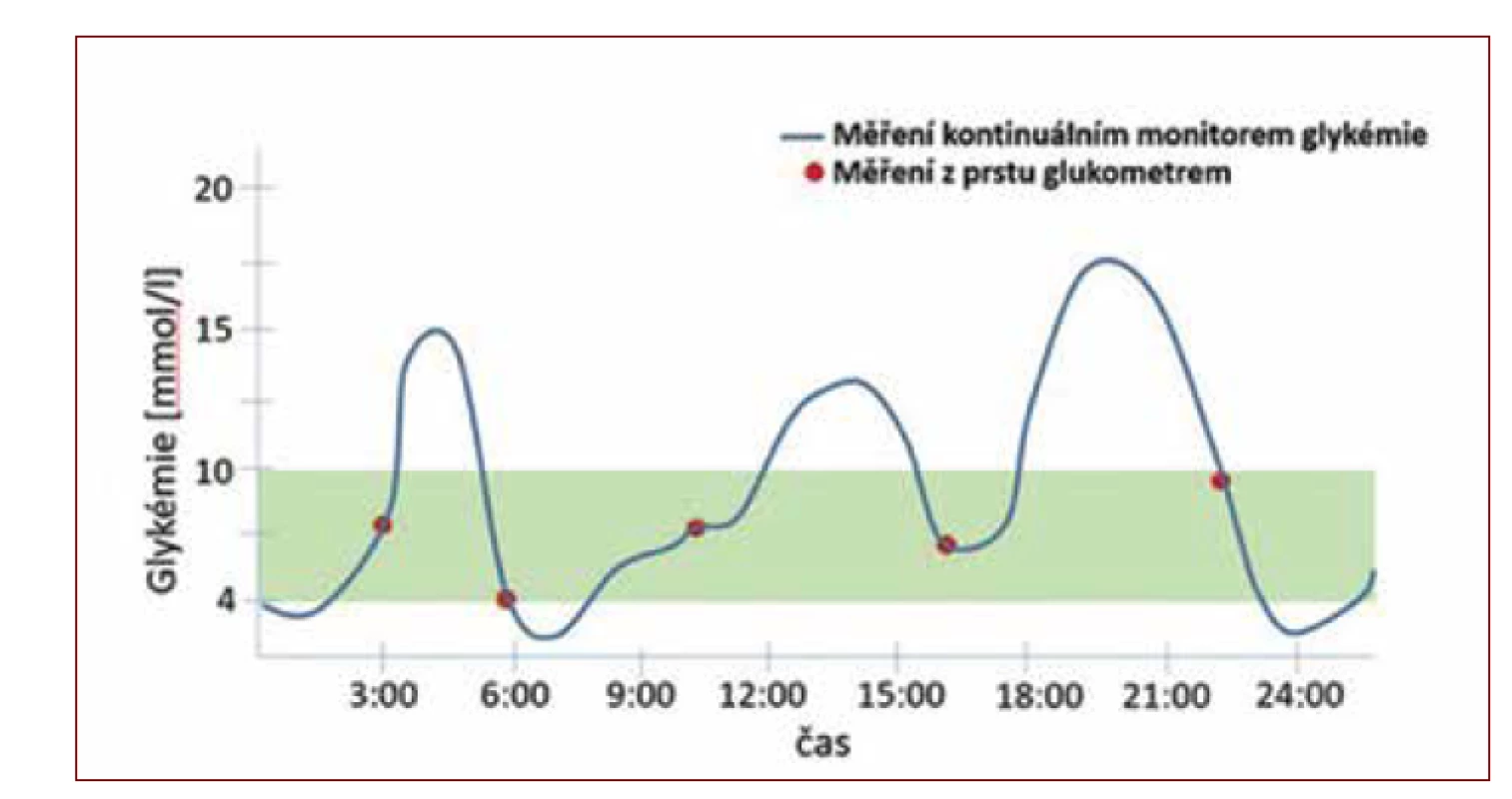
Obr. 3. Glykemický profil zobrazený kontinuálním monitorem glykemie 
ČAS V CÍLOVÉM ROZMEZÍ (TIME-IN-RANGE = TIR)
TIR je parametr získaný z dat kontinuální monitorace glykemie, který vyjadřuje, kolik času strávil pacient využívající CGM za dané sledované období v cílovém glykemickém pásmu. Toto rozmezí bylo u diabetiků 1. a 2. typu vymezené hodnotou 3,9–10 mmol/l, posuzované období (doba měření) by nemělo být kratší než 10, lépe však alespoň 14 dní (1, 10). TIR je udáván jako procentuální podíl hodnot anebo konkrétní čas strávený v tomto glykemickém pásmu. Kromě TIR byl definován také „čas pod cílovým pásmem“ (time below range – TBR) a „nad tímto pásmem“ (time above range – TAR). Podle posledního konsenzu expertů (1) je TBR i TAR rozdělen do tří úrovní (tab. 1). Časy v rozmezí tedy informují o tom, do jaké míry pacient dosahoval konkrétních cílových hodnot glykemie a o jejím kolísání okolo těchto hodnot – čili výkyvech do hyperglykemie i hypoglykemie. Mnohem reálněji tak vystihuje skutečnou úroveň dosahované glykemické kontroly u konkrétního pacienta. Kompenzaci diabetu navíc umožňuje hodnotit v kratším časovém horizontu nežli HbA1c (po 10–14 dnech), což oceníme zejména v momentě, kdy potřebujeme rychleji (např. za 2 týdny) vyhodnotit např. efekt změn či úprav terapie.
Tab. 1. Definice časů v rozmezí 
TAR – procentuální podíl hodnot a čas strávený nad cílovým pásmem ze sledovaného období, TIR – procentuální podíl hodnot a čas strávený v cílovém pásmu ze sledovaného období, TBR – procentuální podíl hodnot a čas strávený pod cílovým pásmem ze sledovaného období Podle aktuálního expertního konsenzu (1) je pacientům s diabetem doporučeno strávit co možná nejvíce času v cílovém rozmezí, a to alespoň 70 % času (tj. cca 17 h/den), a současně minimalizovat vznik hypoglykemie (tj. dosáhnout TBR do 4 % času, 1 h/den). U rizikových pacientů (tab. 2) je podle aktuálních doporučení cílem dosáhnout TIR alespoň nad 50 %. U pacientek s diabetem v době těhotenství je TIR vymezený hodnotami 3,5–7,8 mmol/l, s cílem dosažení a udržení TIR nad 70 % času (tab. 3).
Tab. 2. Doporučené cílové hodnoty časů v cílovém rozmezí u dospělých pacientů s diabetem 1. a 2. typu, starších či rizikových jedinců s diabetem (upraveno podle 6) 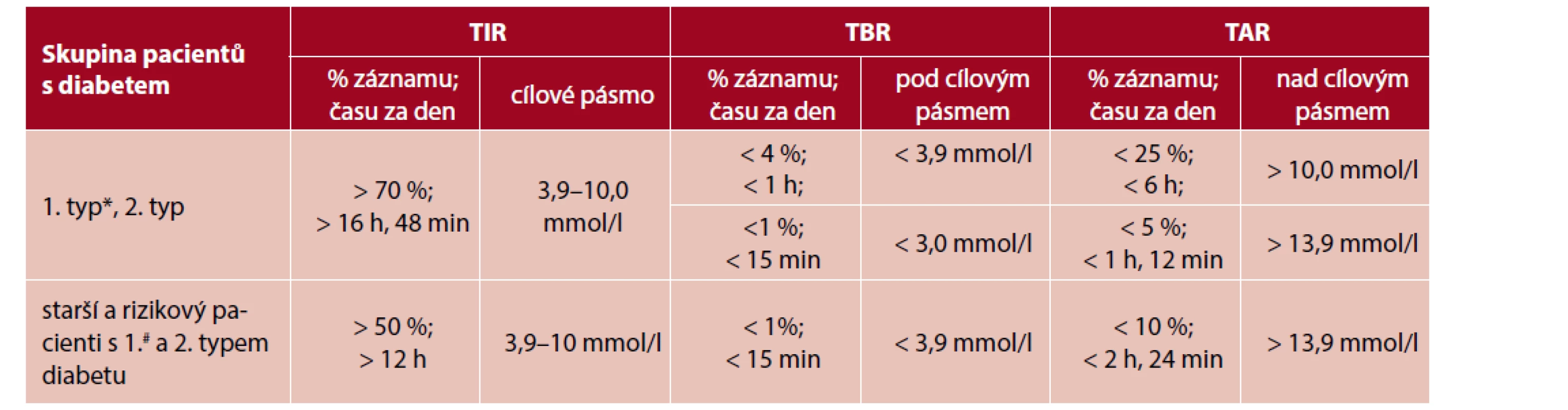
* Pro věk < 25 let, a pokud je cílový glykovaný hemoglobin 58,5 mmol/mol, nastavte cílový TIR na přibližně 60 %.
# Mezi vysoce rizikové jedince patří osoby s vysokým rizikem komplikací, komorbiditami (např. kognitivním deficitem, renálním postižením, onemocněním kloubů, osteoporózou, frakturami a kardiovaskulárními chorobami) a ti vyžadující asistenční péči, jež může komplikovat léčebný režim. U vysoce rizikových/starších pacientů je z důvodu zvýšeného rizika hypoglykemií doporučen konzervativní přístup s důrazem na snížení času stráveného < 3,9 mmol/l a vyvarování se vysoké hyperglykemie.Tab. 3. Doporučené cílové hodnoty časů v cílovém rozmezí u pacientek s diabetem během těhotenství (upraveno podle 6) 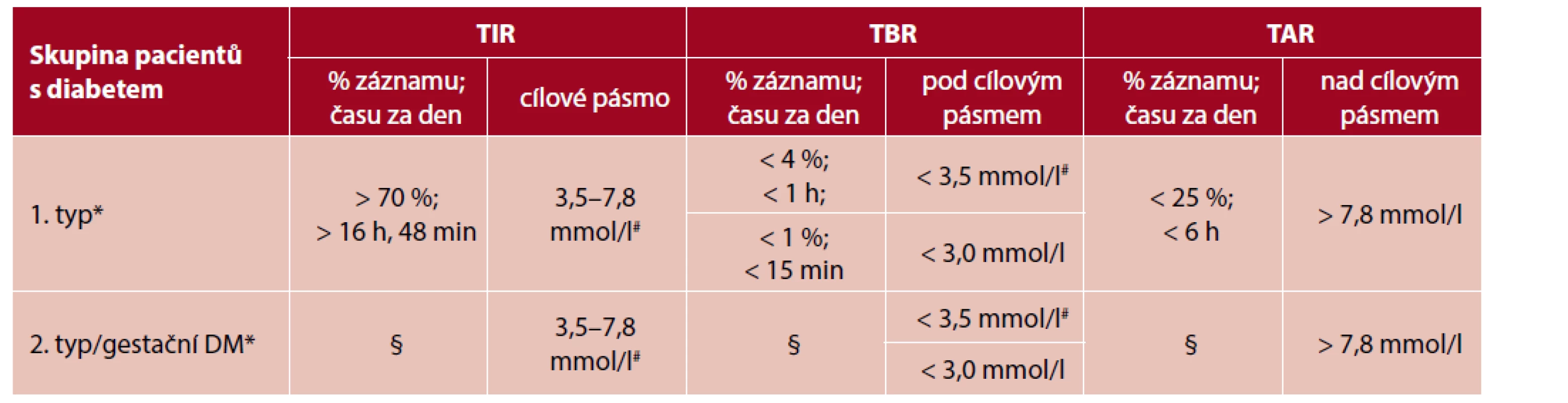
Každé další 5% navýšení TIR je u žen s diabetem 1. typu spojeno s klinicky významnými přínosy pro těhotenství.
# Gly kemie je během těhotenství fyziologicky nižší.
* Procento TIR je založeno na omezených důkazech. Je třeba dalšího výzkumu.
§ Z důvodu nedostatečných důkazů k cílovým hodnotám CGM u žen s gestačním diabetem nebo 2. typem diabetu nejsou hodnoty TIR, TBR a TAR součástí tohoto doporučení.Všechna výše uvedená doporučení vycházejí ze vztahu mezi průměrnou glykemií, TIR a HbA1c. Analýzy z randomizovaných kontrolovaných studií ukázaly, že TIR 70 % odpovídá hodnotě HbA1c v rozmezí zhruba 53–50 mmol/mol (což znamená hodnoty, u kterých bylo prokázané, že významně snižují riziko dlouhodobých diabetických komplikací), a také, že zvýšení TIR o přibližně 10 % (2,4 h/den) je spjat s poklesem HbA1c o asi 5,5–8,7 mmol/mol. TIR 50 % koresponduje s hodnotami HbA1c zhruba 63–67 mmol/mol. Předpokládá se, že zvýšení TIR i o 5 % (přibližně 1 h/den) je smysluplné a má význam pro snížení rizika dlouhodobých komplikací (1, 5, 12).
Vztah mezi TIR a dlouhodobými komplikacemi diabetu byl prokázán v řadě studií (2, 5, 6). Re-analýzou klasické DCCT studie (2) byla nalezena asociace mezi různými úrovněmi TIR a mikrovaskulárními komplikacemi (všechna stadia diabetické retinopatie, vznik mikroalbuminurie), kdy se zvýšením TIR došlo k poklesu výskytu těchto komplikací. Několik recentnějších studií doložilo také asociaci mezi TIR a přítomností diabetické polyneuropatie (9) či tloušťkou intimy-médie karotických tepen (8). Odhaduje se, že s každým poklesem TIR o 10 % se zvyšuje riziko diabetické retinopatie o 64 %, mikroalbuminurie o 40 % (2) a diabetické polyneuropatie o 25 % (9).
TIR se automaticky zobrazuje po stažení dat z CGM, ale též z intermitentního skenování glykemie (flash glucose monitoring), popř. selfmonitoringu glykemií pomocí osobních glukometrů v příslušném softwaru či aplikaci. V případě hodnocení TIR vypočteného z dat získaných ze selfmonitoringu glykemií je nutná obezřetnost. Ne vždy jsou data z takového měření početně dostatečná k hodnocení TIR.
Další ukazatel úrovně glykemické kompenzace získaný z dat CGM představuje tzv. glucose managament indicator (GMI), který určuje přibližnou hodnotu HbA1c (dříve byl nazývaný odhadovaný glykovaný hemoglobin – estimated HbA1c – eA1c). Vypočítává se pomocí specifického vzorce z průměrné glykemie získané ze záznamů CGM. GMI se nemusí vždy shodovat s hodnotou HbA1c měřeného laboratorně. Může tomu být v situacích, kdy výpočet GMI vychází z kratších časových období, kdy jsou glykemie oproti průměru za 10–12 týdnů neobvykle vysoké (např. období nemoci), nebo naopak nízké (začátek redukčních diet, fyzické aktivity, intenzifikace terapie) (1, 3).
ZÁVĚR
TIR představuje nový koncept hodnocení glykemické kompenzace u diabetiků využívajících CGM, který nabízí reálnější pohled na dosahované glykemie spolu s jejich exkurzemi do hyperglykemie i hypoglykemie, a individuálnější posouzení glykemické kompenzace v kratším časovém horizontu.
Konflikt zájmů: žádný.
adresa pro korespondenci:
MUDr. Jana Urbanová, Ph.D.
Interní klinika 3. LF UK a FNKV
Šrobárova 50, 100 34 Praha 10
e-mail: urbja@seznam.cz
Zdroje
1. Battelino T, Danne T, Bergenstal RM, et al. Clinical targets for continuous glucose monitoring data interpretation: recommendations from the international consensus on time in range. Diab Care 2019; 1(42): 1593–1603.
2. Beck RW, Bergenstal RM, Riddlesworth TD, et al. Validation of Time in Range as an outcome measure for diabetes clinical trials. Diabetes Care 2019; 42(3): 400–405.
3. Bergenstal RM, Beck RW, Close KL, et al. Glucose Management Indicator (GMI): a new term for estimating A1C from continuous glucose monitoring. Diabetes Care 2018; 41(11): 2275–2280.
4. Brož J, Anděl M. Možnosti invazivní kontinuální monitorace glykemie: realita a perspektivy. DMEV.6 2003; 5 : 198–204.
5. Gabbay MAL, Rodacki M, Calliari LE, et al. Time in range: a new parameter to evaluate blood glucose control in patients with diabetes. Diabetol Metab Syndr 2020; 12: 22 [online]. Dostupné z: https://doi.org/10.1186/s13098-020-00529-z [cit. 2020-11-19].
6. Hirsch IB, Sherr JL, Hood KK. Connecting the dots: validation of Time in Range metrics with microvascular outcomes. Diabetes Care 2019; 42(3): 345–348.
7. Holubová A, Vlasáková M, Mužík J, Brož J. Customizing the types of technologies used by patients with type 1 diabetes mellitus for diabetes treatment: Case Series on Patient Experience. JMIR Mhealth Uhealth 2019; 7(7): e11527.
8. Lu J, Ma X, Shen Y, et al. Time in Range is associated with carotid intima-media thickness in type 2 diabetes. Diabetes Technol Ther 2020; 22(2): 72–78.
9. Mayeda L, Katz R, Ahmad I, et al. Glucose time in range and peripheral neuropathy in type 2 diabetes mellitus and chronic kidney disease. BMJ Open Diabetes Res Care 2020; 8(1): e000991.
10. Petrie JR, Peters AL, Bergenstal RM, et al. Improving the clinical value and utility of CGM systems: issues and recommendations: a joint statement of the European Association for the Study of Diabetes and the American Diabetes Association Diabetes Technology Working Group. Diab Care 2017; 40 : 1614–1621.
11. Šoupal J, Škrha J Jr, Fajmon M, et al. Glycemic variability is higher in type 1 diabetes patients with microvascular complications irrespective of glycemic control. Diabetes Technol Ther 2014; 16(4): 198–203.
12. Vigersky RA, McMahon C. The relationship of hemoglobin A1C to Time-in-Range in patients with diabetes. Diabetes Technol Ther 2019; 21(2): 81–85.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Dějiny hydroterapie
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2021 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Konzervatívne možnosti ovplyvnenia chronickej myalgickej encefalopatie
- Sebereflexe potřeb pacientů s tělesným znevýhodněním v průběhu hospitalizace
- Komparace couhousingů ve vybraných zemích EU v kontextu péče o seniory 65+
- Možnosti rehabilitace pacientů s onemocněním COVID-19
- Nový parametr hodnocení kompenzace diabetes mellitus: Čas v cílovém rozmezí (time-in-range)
- Společné stanovisko odborných společností k farmakologické léčbě obezity
- Četnost a potenciál využití digitálního zdravotního sebe-sledování (self-tracking) ve věkové skupině mladých dospělých
- Dějiny hydroterapie
- Nové povrchy v boji proti mikrobům byly vyvinuty v evropské spolupráci, která pokračuje Modifikace materiálu pro 3D tisk stříbrnými nanočásticemi
- Prediabetes v ordinaci praktického lékaře
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nový parametr hodnocení kompenzace diabetes mellitus: Čas v cílovém rozmezí (time-in-range)
- Společné stanovisko odborných společností k farmakologické léčbě obezity
- Prediabetes v ordinaci praktického lékaře
- Možnosti rehabilitace pacientů s onemocněním COVID-19
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



