-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Anémie v gynekologii a perinatologii
Anaemia in gynecology and perinatology
Anaemia is a common disease in pregnancy, even in non-pregnant women. Symptoms have a wide spectrum – may reduce the quality of life or even life-threatening directly. That is why it is necessary to examine and adequately treated.
Key words:
anaemia – gynecology – pregnancy – perinatology
Autoři: Hana Vráblíková; Michal Koucký
Působiště autorů: Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha
Vyšlo v časopise: Prakt Gyn 2015; 19(4): 230-233
Kategorie: Perinatologie: Přehledový článek
Souhrn
Anémie je poměrně časté onemocnění zejména u žen a to v těhotenství i mimo ně. Protože její příznaky mají široké spektrum – mohou zhoršovat kvalitu života až být život ohrožující, je třeba na tento zdravotní problém myslet a vyšetřovat ženy, aby se vyloučila přítomnost anémie, a pokud se potvrdí, že je pacientka anemická, adekvátně ji léčit.
Klíčová slova:
anémie – gynekologie – těhotenství – perinatologieFyziologie tvorby červených krvinek a vliv železa
Červené krvinky vznikají v lidském těle z proerytroblastu diferenciací přes několik typů buněk až v plnohodnotný erytrocyt. Postupně se v těchto vývojových stadiích objevuje hemoglobin, který tvoří u zralých červených krvinek 35 % obsahu. Hemoglobin je tvořen bílkovinou částí – globin a nebílkovinou – hem. Ve středu tetrapyrolového jádra hemu je vázáno železo. Při přenosu plynů se na každé ze 4 Fe iontů hemu vratně váže molekula kyslíku.
Železo je každý den ve stravě zastoupeno asi 10–50 mg. Z tohoto množství se vstřebá asi 10–12 %, zbylé železo je vyloučeno. Výjimku tvoří těhotenství, během nějž reaguje organizmus na nedostatek železa usnadněním jeho absorpce střevem. Poté se železo uskladňuje v zásobní formě ve střevních buňkách jako feritin. Část těchto zásob se postupně dostává do plazmy, v níž jsou navázány na transferin, a přenášeny k cílovým orgánům – zejména kostní dřeni [1].
Patogenetické rozdělení anémií a jejich etiologie
Anémie ze zvýšených krevních ztrát
Posthemoragická anémie
Anémie způsobené větší krevní ztrátou (nad 500 ml). Obvykle jsou normocytární a normochromní, pokud již krvácení nepředcházel anemický stav z jiné příčiny.
Hemolytická anémie
Tato velká skupina anémií má příčinu ve zvýšeném rozpadu červených krvinek. Mohou být buď z příčiny přímo v krvince – intrakorpuskulární (vrozené – poruchy struktury erytrocytů, jejich enzymů nebo struktury hemoglobinu, získané – paroxyzmální noční hemoglobinurie) nebo z jiných – extrakorpuskulární (mechanické, toxické, osmotické, hypersplenizmus). Tyto anémie jsou často mikrocytární a hypochromní.
Anemie ze snížené tvorby
V průběhu vzniku je erytrocyt ovlivňován různými faktory. Pokud je nějakého z těchto faktorů nedostatek, je i tvorba erytrocytů snížena. Příčin je zde hned několik:
- nedostatek erytropoetinu – tento hormon se tvoří v kůře ledvin a ovlivňuje funkci kostní dřeně – jeho hladina může být snížena při onemocnění ledvin nebo při podávání některých léků
- nedostatečná nebo porušená funkce kostní dřeně
- nedostatek stavebních faktorů – zejména železa, kyseliny listové, bílkovin a vitaminu B12.
- anémie při chronických chorobách
Anémie z kombinovaných příčin
Nesmíme zapomínat ani na kombinovanou etiologii.
Příčinou jsou u netěhotných zejména nadměrné krevní ztráty při menstruaci nebo jiné poruchy menstruačního cyklu spolu s nedostatečným příjmem železa.
V těhotenství je důvod jednak relativní – nárůst cirkulujícího objemu krve, jednak – zvýšená potřeba červených krvinek pro růst plodu a placenty.
Po porodu je to pak často větší krevní ztráta, která může navíc nasedat na již existující těhotenskou anémii [2].
Příznaky anémie
U pacientek se vyskytují obvyklé známé příznaky – únava, dušnost, bledost kůže i sliznic, snížená výkonnost, tachykardie, vypadávání vlasů, snížená kvalita nehtů a mohou se objevit i poruchy polykání. Příznaky však nemusí odpovídat laboratorním hodnotám, protože může být pacientka na tento stav již adaptována. Někdy se může vyvinout stav opačný, při němž naopak únava nemusí odpovídat stupni anémie, což je vysvětlováno tkáňovou deplecí železa. Naopak po velké krevní ztrátě jsou příznaky masivní, rychle se rozvíjející, které mohou vyústit až v šokový stav či úmrtí [1,3].
Rizika anémie v těhotenství
Přestože se mnohé studie ve svých závěrech neshodují, uvádíme zde pro úplnost možná rizika anémie na těhotnou ženu, její vyvíjející se plod a na jeho další vývoj po porodu.
- pro těhotnou – vyšší zátěž kardiovaskulárního systému, zvýšené riziko předčasného porodu, riziko vzniku zánětu – zejména puerperální sepse, komplikované hojení, poruchy laktace, zvýšená únava spojená s psychickým diskomfortem – obtížnější péče o dítě
- pro vývoj plodu – vyšší riziko potratu, intrauterinní růstové restrikce (intrauterine growth restriction – IUGR), intrauterinní úmrtí plodu či hypoxie, asfyxie při porodu
- pro novorozence – horší adaptace po porodu, horší psychomotorický vývoj kojenců a starších dětí [4].
Vyšetření
Obvykle vyšetřujeme nejprve krevní obraz spolu s ukazateli metabolizmu železa (feritin, transferin, ev. solubilní frakce transferinového receptoru – sTfR a hladina sérového železa). Tímto jednoduchým vyšetřením dokážeme snadno odlišit sideropenické anémie a jejich závažnost.
- prelatentní sideropenie – pokles feritinu pod 10 µg/l, sérové železo i hemoglobin jsou v normě
- latentní sideropenie – snížen feritin i sérové železo, hemoglobin je v normě
- manifestní sideropenie – hemoglobin pod 110 g/l, ev. 105 g/l u těhotných v 2. trimestru
Pokud dojdeme k závěru, že je anémie skutečně způsobena nedostatkem železa, je rovněž třeba zjistit, zda nedochází ke krevním ztrátám např. vlivem nádorového procesu (test na okultní krvácení, přítomnost krve v moči atd)
Je-li hladina feritinu v normě nebo i zvýšená, je třeba pátrat po dalších příčinách – např. zánětlivých, odlišení anémie chronických chorob či nádorové etiologie. Zde je již často žádoucí spolupráce s hematologem [5].
Morfologické dělení častých anémií
Mikrocytární hypochromní anémie – Hb < 110 g/l (pod 105 g/l od 2. trimestru – způsobeno hemodilucí), MCV < 80 fl, MCH < 26 pg – sideropenická anémie, anémie chronických chorob
Normocytární normochromní anémie – Hb < 110 g/l (< 105 g/l od 2. trimestru) – akutní posthemoragická anémie
Makrocytární anémie – Hb < 110 g/l (< 105 g/l od 2. trimestru), MCV > 100 fl, MCH > 32 pg – anémie z nedostatku vitaminu B12, těhotenské megaloblastová anémie, anémie při tyreóze, autoimunitní hemolytická anémie
Další upřesňující vyšetřování anémií
Mikrocytární anémie
- Nejprve vyšetříme feritin – je-li snížen, jedná se o sideropenickou anémii, není-li snížen, odebereme ještě LDH a haptoglobin
- Pokud jsou hodnoty LDH a haptoglobulinu patologické, je na místě vyšetření hematologem (může se jednat o talasemie), to samé však platí i při normálních hodnotách, pokud má pacient obtíže, případně i vzestup zánětlivých markerů; v tomto případě je rovněž nutná spolupráce s odborníkem vzhledem k možnosti nádorové etiologie i případného vyloučení anémie chronických chorob
Normocytární anémie
- Naše první kroky by měly směřovat ke zjištění, zda pacient krvácí, či nikoli; pokud je zdroj krvácení objeven, s největší pravděpodobností se jedná o sideropenickou anémii
- Pokud není zdroj krvácení objeven, je třeba se zaměřit na retikulocyty; jsou-li tyto hodnoty sníženy nebo normální, ale diferenciální krevní obraz je patologický, je nutná spolupráce s hematologem a případně i punkce kostní dřeně; při zvýšených hodnotách retikulocytů přidáváme ještě vyšetření LDH a haptoglobinu a eventuálně vyšetření sleziny
- V případě, že je diferenciální krevní obraz normální, pokračujeme endokrinologickým vyšetřením (jako možná příčina přichází v úvahu i tyreopatie, hyperparatyreoidizmus atd), sérologii parvoviru. Rovněž třeba vzít v úvahu možnost anémie chronických onemocnění
Makrocytární anémie
- Z této skupiny pacientů obvykle nejprve diagnostikujeme ty, kteří mají v anamnéze abúzus alkoholu, ozařování – v těchto případech se obvykle jedná o alkoholicko-toxickou, medikamentózně nebo zářením indukovanou anémii
- Dále vyšetřujeme retikulocyty, jejichž zvýšený počet nás může směrovat ke stanovení diagnózy hemolytické anémie nebo anémie z chladových nebo tepelných protilátek. Rovněž bychom neměli opomíjet vyšetření sleziny
- Snížený počet retikulocytů nás směruje k vyšetření hladiny vitaminu B12 a kyseliny listové, který je způsoben jejich deficitem, jsou-li ale tyto hodnoty v pořádku, následuje vyšetření jater, ev. endokrinologické vyšetření a vyšetření hematologem [2]
Terapie sideropenické anémie
Anémie je jedno z nejčastějších onemocnění, které se vyskytuje u žen. Toto onemocnění ovlivňuje jak zdravotní stav, tak celkovou tělesnou pohodu. Proto je třeba podezření na anémii nejen vyšetřit, ale i léčit.
Prevencí sideropenické anémie je zařazení potravin s vyšším obsahem železa (listová zelenina, maso, vnitřnosti, mořské ryby, drůbež, vejce). Tyto potraviny by měly být zařazovány do jídelníčku i během probíhající léčby a v těhotenství. Je třeba mít na paměti, že hemové železo obsažené v potravinách živočišného původu se vstřebává asi 3krát rychleji než nehemové železo obsažené v potravinách rostlinného původu, zvláště zelené (obsahující chlorofyl) – špenát, brokolice, ale také pečená rajčata, ale i luštěniny, pivovarské kvasnice, melasa; sušené ovoce (např. rozinky). Vstřebávání železa obsaženého v rostlinách je totiž ztíženo některými dietními komponentami (např. fytáty, třísloviny, a fosfáty, např. semena, slupky, součást zelených listů), které vytvářejí s železem těžko vstřebatelné komplexy. Diskutuje se i preventivní podávání železa v těhotenství např. jako součást vitaminových doplňků.
Při zjištěné sideropenické anémii je léčba obvykle zahájena perorální formou, buď ve formě tablet, kapek nebo sirupu. Pokud je železo podáváno v tekuté formě, je vhodné nejdříve přípravek zředit vodou nebo šťávou a popíjet ho slámkou (po vypití se doporučuje si vypláchnout ústa vodou, aby se předešlo zabarvení zubů). Obvykle je používáno dvoumocné železo v dávce 34,5 mg (Aktiferrin), 80–100 mg (Sorbifer, Tardyferon), které se užívají nalačno 30 minut až 1 hodinu před jídlem nebo 2 hodiny po jídle (doporučuje se je zapíjet vodou nebo pomerančovým džusem kvůli obsahu kyseliny askorbové). Jsou-li podávány bezprostředně po jídle, klesá jejich vstřebávání o 40–50 % (vstřebávání železa z perorálních forem bývá u zdravých jedinců 7–8%, u nemocných s anémií přibližně 20%, přitom při současném podání potravy je nutno počítat s až 2násobným snížením absorpce u retardovaných forem léčivého přípravku a u neupravených forem pak se snížením až 8násobným).
Při perorální suplementaci železa je třeba myslet i na interakce s léčivy. Ta mohou budˇ snížit absorpci železa. Jsou preparáty s obsahem vápníku, hořčíku, hliníku, zinku, antacida (při užívání je nutno dodržet 2hodinový odstup). Podobně širší spektrum dlouhodobě užívaných antiepileptik narušuje vstřebávání a utilizaci železa. Nebo může mít tato interakce s léčivy za následek snížení účinnosti souběžně podávaných léčiv: např. u chinolonů – podle typu chinolonu – je to snížení antimikrobního účinku o 30–75 % (je tedy třeba dodržet co nejdelší časový odstup – minimálně 6hodinový); u penicilaminu, levodopy a karbidopy, metyldopy, risedronátu, tetracyklinů je to riziko vzniku chelátů či komplexů (je tedy třeba dodržet minimálně 3hodinový odstup mezi podáními); u hormonů štítné žlázy je to snížení absorpce tyroxinu), tab.
Tab. 1. Lékové interakce při substituci železa (závažnost vyjádřena čísly 1, 2, 3). 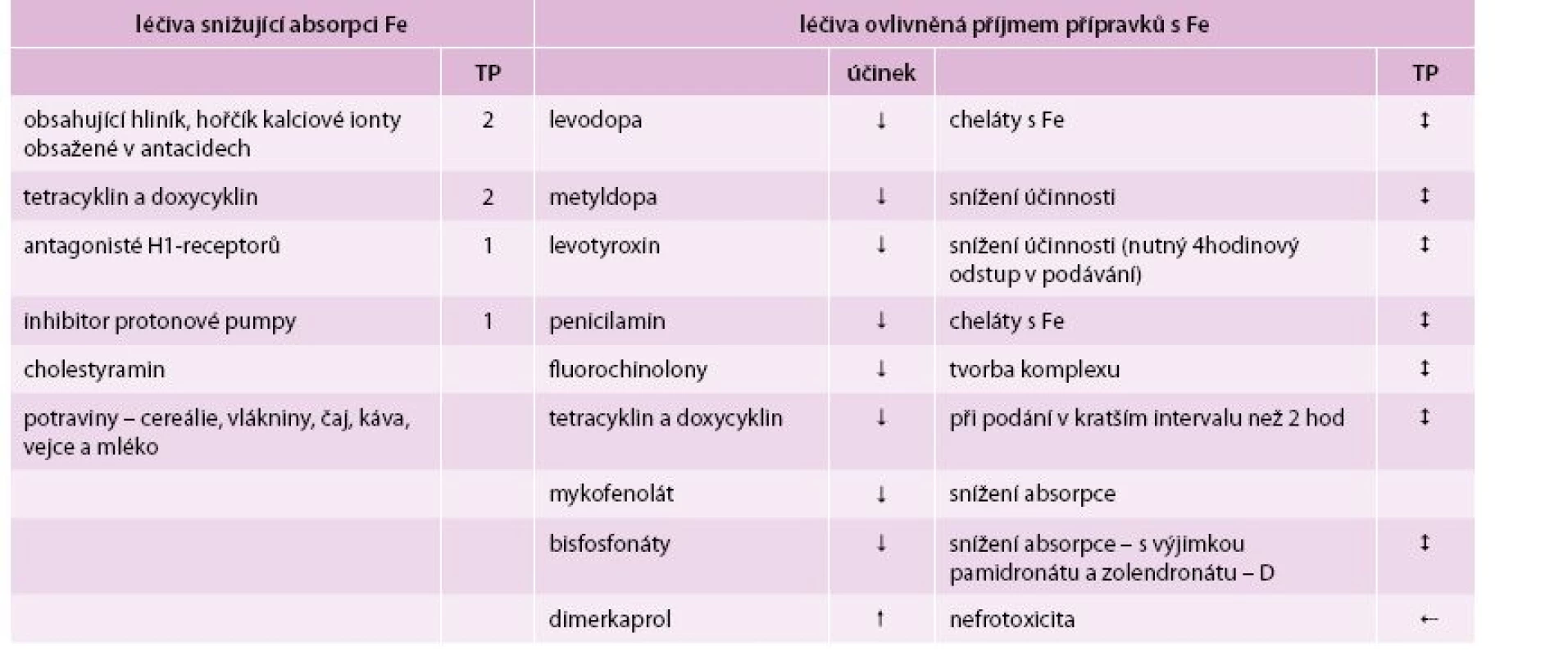
TP – terapeutický postup 1 – monitorovat podávání 2 – zvážit podávání 3 – nepodávat Upraveno podle [6] Někdy je uváděna jako nežádoucí příznak nauzea spojená s kovovou příchutí tabletek. Lépe tolerované jsou v těchto případech léky užívané přímo s potravou (Maltofer 100 mg). Výhodou tohoto preparátu je i jeho trojmocná forma. Při suplementaci perorální formu je třeba mít na paměti interakce s některými potravinami, které mohou snížit vstřebávání železa – není vhodné současné podávání kávy, čaje (především černého), vajec, mléčných produktů, cereálií a potravin bohatých na vlákninu. Během léčby perorální suplementací železa se poměrně často objevují i další nežádoucí příznaky v oblasti gastrointestinálního traktu – pálení žáhy, zácpa, průjmy, pocity tlaku v břiše nebo celkový břišní diskomfort. V takovýchto případech pak lze doporučit změnu podávání a užívat přípravek současně s jídlem nebo až po jídle, a to i za cenu rizika nižšího vstřebávání. Pokud nežádoucí příznaky přesto přetrvávají, lze přistoupit k výměně přípravku a vyzkoušení snášenlivosti přípravku jiného. Je třeba pacientky upozornit na možnost, že při užívání léků obsahující železo mohou mít černou stolici [6].
Není-li možné podání perorální nebo dochází-li k prohlubování anémie, existuje druhá alternativa – nitrožilní. Výhodou je jednorázová aplikace bez nutnosti další perorální medikace. Nejčastěji používanými léky jsou Ferrlecit (12,5 mg/ml) a Ferinject (50 mg/ml). Výhodou Ferinjectu je menší výskyt nežádoucích alergických reakcí. K nárůstu hemoglobinu dochází v horizontu dní až týdnů. Nejvyšší efekt je pozorován za cca 3–4 týdny [3].
Pokud však je anémie již významná nebo dochází-li k velkým krevním ztrátám krve, je nutné podání krevní transfúze, a to často i opakovaně spolu s dodatečným vyšetřením příčiny tohoto stavu.
Doručeno do redakce 7. 9. 2015
Přijato po recenzi 2. 12. 2015
MUDr. Hana Vráblíková
gynpo@lf1.cuni.cz
Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha
www.cuni.cz
www.vfn.cz
Zdroje
1. Češka R et al. Interna. 1. vyd. Triton: Praha 2010. ISBN 978–80–7387–432–0.
2. Spangenberger H, Meuthen I. Anémie – Diferenciální diagnostika ve vnitřním lékařství. 1. české vyd. Grada Publishing: Praha 2010. ISBN 978–80–247–2780–6.
3. Novotný J. Sideropenická anémie. Medicína pro praxi 2007; 4(11), 390–394.
4. Fait T, Zikán M, Mašata J. Moderní farmakoterapie v gynekologii a porodnictví. Maxdorf 2014. ISBN 978–80–7345–403–6.
5. Procházka M, Procházková J. Anémie v těhotenství. Prakt Gyn 2003; 7(3): 24–27.
6. Zajícová M. Farmaceutická péče u pacientů se substitucí železa při anémii. Prakt. lékáren. 2012; 8(5): 225–226.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopisePraktická gynekologie
Nejčtenější tento týden
2015 Číslo 4- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Editorial
-
Hovory s Laurou
Tentokrát s MUDr. Zlatko Pastorem, Ph.D. -
Hormonální jógová terapie jako léčebná alternativa
Rozhovor Praktické gynekologie s paní Frídou Gedeonovou propagátorkou a instruktorkou alternativní léčebné metody pro gynekologická, ale nejen pro tato, onemocnění - Predikce psychologického distresu po primární onkologické léčbě u přeživších starších žen s karcinomem prsu: retrospektivní studie
- Minimálně invazivní chirurgie v terapii děložních myomů
- Hypertenze u žen
- Anémie v gynekologii a perinatologii
- Farmakoterapie revmatických onemocnění v graviditě
-
Doporučený postup pro Diagnostiku a léčbu děložních myomů v ambulantní gynekologické péči schválené výborem ČGPS ČLS JEP
Guidelines for Diagnosis and management of uterine myomas ambulatory practice approved by Czech Gynecological and Obstetrical Society of Czech Medical Society of J. E. Purkyně -
Konference Žena a hormóny
Štrbské Pleso, Slovensko, 13.–14. 11. 2015 - Z odborné literatury
- Praktická gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Anémie v gynekologii a perinatologii
- Minimálně invazivní chirurgie v terapii děložních myomů
- Farmakoterapie revmatických onemocnění v graviditě
-
Doporučený postup pro Diagnostiku a léčbu děložních myomů v ambulantní gynekologické péči schválené výborem ČGPS ČLS JEP
Guidelines for Diagnosis and management of uterine myomas ambulatory practice approved by Czech Gynecological and Obstetrical Society of Czech Medical Society of J. E. Purkyně
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



