-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Postkoitální servis up to date
Postcoital contraception up to date
Postcoital contraception includes the methods used to prevent inception after unprotected intercourse, after rape or in case of failure of another contraception method. Interception methods may be applied in the period from an unprotected intercourse until implantation. The paper provides a comprehensive overview of hormonal and invasive methods available for postcoital contraception. Hormonal tablets may be administered up to 120 hours post-coitus. The YUZPE method is described and the use of ESCAPELLE®, POSTINOR-2®, ELLAONE® is discussed. Invasive interception methods involve an application of an intrauterine device (IUD) up to 120 hours post-coitus. Prophylactic administration of antibiotics during the procedure and rigorous observation of aseptic method of insertion are advisable. When selecting a method of postcoital contraception, the time interval from unprotected intercourse until an application of the method and patient age and parity need to be considered. Non-invasive hormonal contraception is the method of choice. The patient has to be advised on possible adverse effects of this method. The reliability of this method increases with the decreasing time after intercourse. A description of the adverse effects associated with the selected product, possibility to repeat postcoital contraception and information on the risk of failure should be included in an informed consent with the use of interception. The use of a non-invasive interception method does not represent an increased risk for the foetus if the patient becomes pregnant. Failure of postcoital contraception does not represent an indication for a medical termination of pregnancy. Despite the wide options for use, postcoital contraception cannot provide a general substitution for contraception.
Key words:
interception – prevention of inception – methods – undesirable effects
Autoři: S. Pánková; R. Hudeček
Působiště autorů: Gynekologicko-porodnická klinika, LF MU a FN Brno
Vyšlo v časopise: Prakt Gyn 2011; 15(2): 84-86
Kategorie: Přehledová práce
Souhrn
Postkoitální servis zahrnuje metody, které vedou k zabránění početí po nechráněném pohlavním styku, po znásilnění nebo v případě selhání jiné antikoncepční metody. Intercepční metody lze aplikovat v období po nechráněném pohlavním styku do doby nidace embrya. Práce uvádí ucelený přehled hormonálních a invazivních možností v oblasti postkoitálního servisu. Hormonální tablety lze intercepčně podat až do 120 hod po koitu. Popsána bude metoda dle YUZPE a užití preparátů ESCAPELLE®, POSTINOR-2® a ELLAONE®. Invazivní metody intercepce využívají aplikaci nitroděložního tělíska (IUD) do 120 hod po koitu. V rámci výkonu je vhodné profylaktické podání antibiotik a důkladné dodržení aseptických podmínek inserce. Při volbě preparátu postkoitální kontracepce je především nutné vzít v úvahu časový interval od nechráněného pohlavního styku do doby aplikace metody, věk a paritu pacientky. Metodou první volby jsou neinvazivní hormonální metody intercepce. Při aplikaci intercepce je nutné poučit pacientku o možných vedlejších účincích použité metody. Spolehlivost intercepční metody je tím vyšší, čím dříve je po styku aplikována. Součástí informovaného souhlasu o použití intercepce je popis nežádoucích účinků zvoleného preparátu, informace o možnosti opakování postkoitální kontracepce a informace o riziku selhání metody. Dojde-li k otěhotnění po užití neinvazivní intercepční metody, riziko pro plod není zvýšeno. Selhání metody postkoitálního servisu není zdravotní indikací k umělému přerušení gravidity. I přes široké aplikační možnosti nemůže užití postkoitálního servisu plošně nahradit metody antikoncepce.
Klíčová slova:
intercepce – zabránění početí – metody – nežádoucí účinkyDefinice intercepce
Potřeba kontroly reprodukčních aktivit je všeobecnou lidskou vlastností, jejímž smyslem je oddělit příjemné pocity spojené s pohlavním stykem od fyziologické funkce tohoto aktu [3]. Postkoitální servis zahrnuje metody, které vedou k zabránění početí po nechráněném pohlavním styku, po znásilnění nebo v případě selhání jiné antikoncepční metody. Intercepční metody lze aplikovat v období po nechráněném pohlavním styku, a to před vlastní nidací embrya v dutině děložní, ke které dochází zhruba 6. den po oplození oocytu spermií. Fyziologická pravděpodobnost otěhotnění reprodukčně zdravého páru se v periovulačním období pohybuje na hranici 25 % [3]. V rámci postkoitálního servisu se využívá farmakologických vlastností vysokých dávek estrogenů, progestinů nebo jejich kombinací. Mechanizmus účinku intercepčních prostředků je poněkud odlišný než u obvyklých prostředků antikoncepce. Účinek se projeví na úrovni blokády ovulace, dále dochází k zahuštění endocervikálního hlenu, což ztěžuje průnik spermií do dělohy a vejcovodu, především však hormonální dávka zabrání nidaci embrya do endometria. Po nechráněném pohlavním styku lze využít intercepčně i nitroděložní tělísko. I přes široké aplikační možnosti nemůže užití postkoitálního servisu plošně nahradit metody pravidelné antikoncepce [1].
Kdy lze využít metod postkoitálního servisu?
Mezi nejběžnější indikace podání postkoitální antikoncepce patří náhodný nechráněný pohlavní styk nebo selhání jiné metody kontracepce (kondom). Do indikační oblasti lze dále zařadit stav po znásilnění či vynechání tablety běžné perorální hormonální kontracepce. Intercepci lze výjimečně využít také jako metodu zábrany početí při ojedinělém plánovaném pohlavním styku. Před výběrem vhodného preparátu je nutné odebrat podrobnou osobní anamnézu, se zaměřením zejména na možné jaterní a hematologické dysfunkce pacientky. Zásadní význam má podrobná datace posledních menses a laboratorní vyloučení gravidity (test hCG z moči), dále bimanuální vyšetření včetně vyšetření v zrcadlech. V případě možnosti inserce nitroděložního tělíska je třeba vyloučit zánětlivý proces pochvy a endocervixu. Pacientka musí být podrobně poučena o charakteru dalšího průběhu menstruačního cyklu a v neposlední řadě je třeba, aby před užitím metody postkoitální kontracepce podepsala informovaný souhlas [5].
Intercepční metody
Metody postkoitálního servisu lze rozdělit na metody neinvazivní (hormonální) a metody invazivní (inserce nitroděložního tělíska).
Neinvazivní hormonální metody intercepce
Hormonální tablety lze intercepčně podat do 72–120 hod po koitu. Tyto metody lze využít maximálně jedenkrát za měsíc s výjimkou podání levonorgestrelu v jedné dávce 0,75 mg do hodiny po koitu, které lze opakovat jednou týdně [2]. S opakovaným užitím metod intercepce nabývají na významu jejich relativní kontraindikace. Po vynechání dvou nebo více tablet hormonální kontracepce druhý či třetí týden užívání je k zabránění nechtěného početí nejvhodnější podání dvou dávek levonorgestrelu 0,75 mg po 12 hod, a to co nejdříve po nechráněném styku. Opětovné zahájení hormonální kontracepce je možné ihned, ale během prvního týdne užívání tablet je třeba uplatnit jinou antikoncepční metodu (kondom) [3].
Metoda dle YUZPE
Tato metoda byla publikována v roce 1974 a využívá klasických kombinovaných antikoncepčních tablet s obsahem 100 μg ethinylestradiolu a 500 μg levonorgestrelu. V České republice není dostupný originální preparát obsahující požadovanou dávku, a proto je v praxi využívána aplikace několika tablet kombinované orální kontracepce s ekvivalentním složením (např. Microgynon, Minisiston) [4]. Pacientka užije perorálně dvakrát čtyři tablety v intervalu 12 hod. Metodu lze využít do 72 hod po nechráněném koitu. V čele seznamu vedlejších účinků stojí nauzea a vomitus. Kontraindikaci k užití této metody představuje trombembolická nemoc, gravidita a hypersenzitivita na složky preparátu.
ESCAPELLE®
Tableta obsahuje 1 500 μg levonorgestrelu. Jedna tableta je podávána perorálně, maximálně do 72 hod po nechráněném pohlavním styku, nejlépe však do 12 hod po koitu. Preparát je dobře tolerován. Zejména díky absenci estrogenu je zaznamenán nižší výskyt nežádoucích účinků charakteru nauzey a vomitu [4]. Kontraindikacemi užití této metody intercepce jsou zejména gravidita, hypersenzitivita na složky preparátu, migréna a hormonálně aktivní nádory.
POSTINOR-2®
Tablety s obsahem 0,75 mg levonorgestrelu jsou na trhu dostupné od roku 1980 [3]. Aplikuje se jedna tableta co nejdříve po nechráněném pohlavním styku a druhá tableta v intervalu 12 hod od tablety první. Metodu lze použít do 72 hod po pohlavním styku. Stejně jako Escapelle je preparát dobře tolerován. Díky absenci estrogenu je pozorován zejména nižší výskyt zvracení [4]. Kontraindikacemi užití této metody intercepce jsou zejména trombembolická nemoc, gravidita, hypersenzitivita na složky preparátu, migréna a hormonálně aktivní nádory.
ELLAONE®
Preparát obsahuje 30 mg ulipristal acetátu a lze jej použít do 120 hod od nechráněného pohlavního styku. Vzhledem k tomu, že u přípravku nejsou k dispozici dostačující údaje o bezpečnosti a účinnosti u dospívajících dívek, nelze jej doporučit ženám mladším 18 let [1]. Kontraindikací užití této metody je rovněž trombembolická nemoc, gravidita a hypersenzitivita na složky preparátu.
Invazivní metody intercepce
Invazivní metody intercepce využívají aplikaci nitroděložního tělíska (IUD) do 120 hod po koitu. Zavedení tělíska obsahujícího levonorgestrel (LNG-IUS) není v indikaci postkoitálního servisu výrobcem doporučeno. V rámci výkonu je vhodné profylaktické podání antibiotik a důkladné dodržení aseptických podmínek inserce. Bolus antibiotika by měl pokrýt především a . Vhodné jsou přípravky makrolidové či tetracyklinové řady. Po inserci lze nitroděložní tělísko ponechat in situ po dobu pěti let. Z preparátů dostupných na trhu lze využít například přípravky Multiload, Medusa nebo T de Plata. Absolutní kontraindikací pro inserci nitroděložního tělíska jsou nepříznivé anatomické poměry, vrozené vady dělohy, Morbus Wilson, alergie na měď či nevysvětlitelné krvácení z dělohy. K relativním kontraindikacím patří zvýšené riziko pánevního zánětu, děložní myomatóza, terapie imunosupresivy, cervikální dysplazie a poruchy krevní srážlivosti [2].
Výběr preparátu pro intercepci a spolehlivost metody
Při volbě preparátu postkoitální kontracepce je především nutné vzít v úvahu časový interval od nechráněného pohlavního styku do doby aplikace metody (tab. 1). Dále je třeba zohlednit věk a paritu pacientky. Metodou první volby jsou neinvazivní hormonální metody intercepce [1]. Při aplikaci intercepce je nutné poučit pacientku o možných vedlejších účincích použité metody, mezi které patří především napětí prsou, nauzea, případně zvracení, které zvyšuje riziko selhání metody. Mezi časté nežádoucí účinky patří bolesti hlavy, bolesti břicha, závratě, únava. Tyto stavy obvykle nevyžadují jinou terapii. Děložní krvácení, které se dostaví dříve než v termínu předpokládané menstruace, je časté a nevyžaduje terapeutický zásah [2]. Odpovědí na otázku spolehlivosti pohotovostní kontracepce by mohla být jen randomizovaná studie, která by srovnala skupinu léčenou levonorgestrelem a placebem. Provedení takové studie je však eticky nereálné. V původních studiích byla účinnost pohotovostní kontracepce hodnocena podle procenta selhání v léčené skupině. Vysokodávkované estrogeny měly velmi nízké procento selhání, inzerce IUD má vyšší účinnost než vysokodávkované estrogeny. Kombinovaná postkoitální kontracepce vykazovala o něco nižší účinnost [3]. Spolehlivost intercepční metody je tím vyšší, čím dříve je po styku aplikována.
Tab. 1. Souhrn preparátů pohotovostní kontracepce. 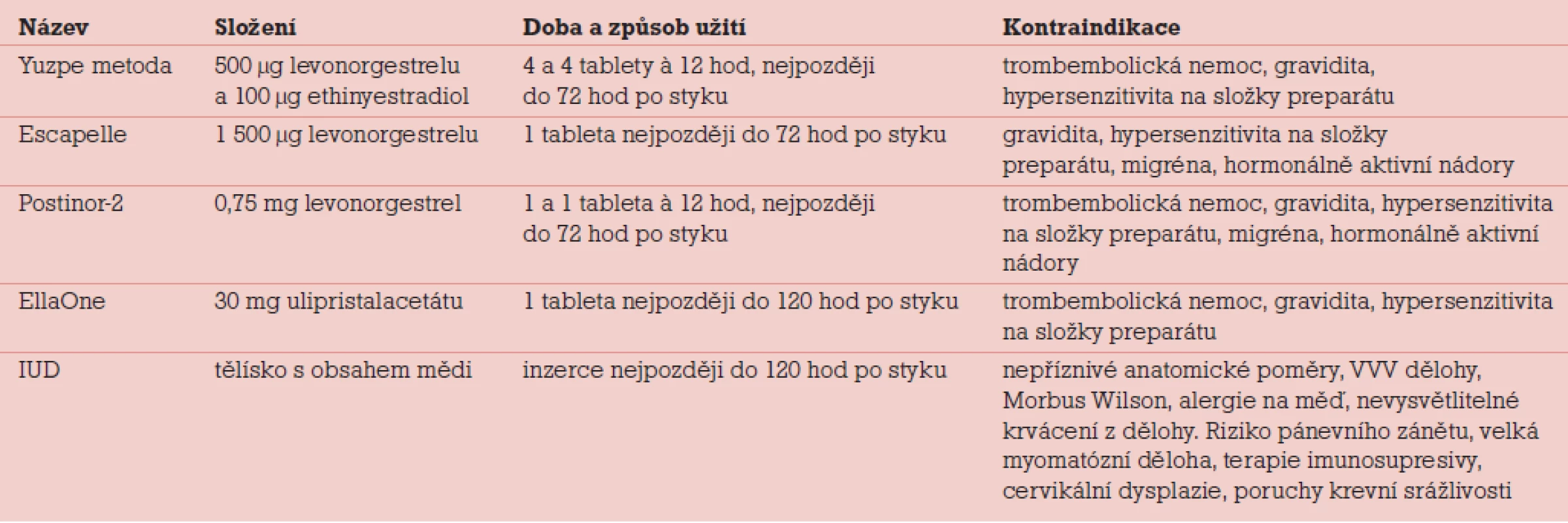
Při předpisu postkoitální kontracepce důkladně zvažujeme indikacea výběr preparátu. Nutné je podrobné poučení pacientky o charakteru metody a vyžádání podpisu informovaného souhlasu. Součástí informovaného souhlasu je popis nežádoucích účinků zvoleného preparátu, informace o možnosti opakování postkoitální kontracepce a informace o riziku selhání metody [2]. Invazivní metody intercepce jsou vhodné u žen, které už rodily a zároveň neplánují další graviditu a jsou ochotné v této metodě kontracepce nadále pokračovat. Nitroděložní tělísko se při intercepci zpravidla zavádí mimo optimální fázi menstruačního cyklu, což může činit technické potíže. Aplikace hormonálních metod je snadnější a šetrnější k pacientce. Intercepční hormonální metody lze použít i v případech relativních kontraindikací, a to tehdy, pokud riziko související s nechtěným těhotenstvím převyšuje riziko použitípostkoitální antikoncepce. Dojde-li k otěhotnění po užití neinvazivní intercepční metody, riziko pro plod není zvýšeno. Selhání metody postkoitálního servisu není zdravotní indikací k umělému přerušení gravidity [2].
MUDr. Soňa Pánková
Gynekologicko-porodnická klinika, LF MU a FN Brno
smitasova@fnbrno.cz
Zdroje
1. Kovář P. Postkoitální antikoncepce a potratová pilulka. Lék Listy 2011; 1–2 : 3.
2. Líbalová Z. Doporučení k předpisu postkoitální kontracepce. Mod Gynek Porod 2007; 16 (Suppl 1): 122.
3. Calda P. Levonorgestrel pohotovostní antikoncepce. Mod Gynek Porod 2022; 11 (Suppl B): 1.
4. Kolařík D, Halaška M, Feyereisl J. Repetitorium gynekologie. Praha: Maxdorf 2008.
5. Ellertson C, Trussell J, Stewart F et al. Emergency contraception. Semin Reprod Med 2001; 19(4): 323–330.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek Úvodní slovo
Článek vyšel v časopisePraktická gynekologie
Nejčtenější tento týden
2011 Číslo 2- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Od pohlavného vzrušenia k orgazmu ženy species Homo sapiens: sexuologické parametre orgazmového procesu
- Probiotika v gynekologické praxi
- GyneFix – nitroděložní tělísko bez pevného těla a ramének
- Contraceptive Summit 2011: Women’s Needs and Choices
- Úvodní slovo
- Proteom seminální plazmy u mužů s azoospermií
- Prognostický význam tumor markeru SCCA u pacientek s operabilními stadii dlaždicobuněčného karcinomu děložního hrdla
- Farmakoterapie endometriózy v reprodukční gynekologii
- Role homocysteinu a příbuzných thiolů v etiopatogenezi poruch lidské reprodukce
- Postkoitální servis up to date
- Bolest nenádorového původu v gynekologii a možnosti její léčby
- Diferenciální diagnostika vulvovaginitid
- Disekce aorty u gravidní s Turnerovým syndromem
- Praktická gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- GyneFix – nitroděložní tělísko bez pevného těla a ramének
- Farmakoterapie endometriózy v reprodukční gynekologii
- Prognostický význam tumor markeru SCCA u pacientek s operabilními stadii dlaždicobuněčného karcinomu děložního hrdla
- Probiotika v gynekologické praxi
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



