-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Akutní otravy oxidem uhelnatým po ukončení éry svítiplynu
Acute poisoning with carbon monoxide after the end of coal gase era
The authors review incidence, diagnostics and treatment of acute carbon monoxide (CM) intoxications. In the era after urban usage of coalgas has been terminated, the CM intoxications are much less frequent – therefore being sometimes omitted in the diagnostics process. Lighter CM intoxications show very unspecific symptoms and without known history of a subjekt’s presence in an intoxicated area (e. g. garage filled with exhaust gas, smoke from burning substances, industrial gas) the diagnose is not easy. Intoxications with unconsciousness can simulate other states, especially vascular CNS damage. Authors recommend hyperbaroxic treatment (administration of hyperbaric oxygen) which is causal, the fastest and the most effective. In most cases not only life of the patient is saved but also his former quality. Only the highest degree intoxications have 20% mortality (the overall mortality being 2–3%) and posthypoxic complications (mostly neuropsychic or cardial). Administration of 100% normobaric oxygen only is a lesser option, which is, especially in higher degree intoxications, less effective approach with a risk of subsequent invalidizing complications.
Keywords:
Carbon monoxide intoxication – carbonylhaemoglobin – dissotiation of carbonylhaemoglobin – hyperbaroxy – normobaric oxygenotherapy
Autoři: Emmerová Milada 1; Dejmek Jiří 2; Růžička Jiří 2; Krátký Milan 1; Hajšmanová Magdalena 1; Patejdlová Marcela 1
Působiště autorů: I. interní klinika Fakultní nemocnice Plzeň, přednosta prof. MUDr. Martin Matějovič, Ph. D. 1; Biofyzikální ústav, UK Praha, Lékařská fakulta v Plzni, vedoucí doc. MUDr. Jitka Kuncová, Ph. D. 2
Vyšlo v časopise: Pracov. Lék., 66, 2014, No. 2-3, s. 69-77.
Kategorie: Původní práce
Souhrn
Autoři podávají přehled o incidenci, diagnostice a léčbě akutních otrav oxidem uhelnatým (dále jen CO). Otrav sice po ukončení dodávky svítiplynu do distribuční městské sítě významně ubylo ve srovnání s minulostí, ale o to méně se na možnost této diagnózy ve zdravotnickém zařízení pomýšlí. Lehčí stupně otrav oxidem uhelnatým se totiž vyznačují velmi nespecifickou symptomatologií, takže při němé anamnéze pobytu postiženého v zamořeném ovzduší, především pak v uzavřeném prostoru (např. garáž s výfukovými plyny, kouř při hoření různých látek, průmyslové plyny), není diagnóza vždy snadná. Otravy s poruchou vědomí mohou napodobovat jiné chorobné stavy, především pak postižení CNS ve smyslu cévní mozkové příhody. Autoři doporučují léčbu hyperbaroxií, tj. podávání kyslíku v přetlaku, což je léčba kauzální, nejrychlejší a nejúčinnější. Většina postižených má zachráněný nejen život samotný, ale i jeho původní kvalitu. Pouze otravy nejtěžšího stupně mají jednak 20% mortalitu (při celkové mortalitě 2–3 %), jednak po přežití mohou přetrvávat posthypoxické komplikace, s manifestací nejčastěji neuropsychickou nebo kardiální. Kvalitativně nižší stupeň léčby je podávání 100% medicinálního kyslíku normobaricky, což představuje zejména u nejtěžších otrav léčbu méně účinnou, s hrozícími následnými komplikacemi invalidizujícího charakteru.
Klíčová slova:
otrava oxidem uhelnatým – karbonylhemoglobin – disociace karbonylhemoglobinu – hyperbaroxie – normobarická oxygenoterapieÚvod
Město Plzeň, metropole Plzeňského kraje, bylo jedno z posledních větších měst v České republice, kde byla v polovině roku 1995 ukončena plynofikace odorizovaným svítiplynem s obsahem 17% oxidu uhelnatého (dále jen CO). Od té doby je jako plynný energetický zdroj dodáván do městské sítě zemní plyn. Jak je známo, ten není sám o sobě toxický, podobně jako propanbutan. Ostatní skutečné nebo potenciální zdroje oxidu uhelnatého nadále existují, i když restrukturalizace a redukce výroby po r. 1989, např. v bývalém koncernovém podniku Škoda n. p. v Plzni, představovala postupný ústup některých průmyslových plynů s vysokým obsahem CO (50–90 %), jakým je např. generátorový plyn, kouřové plyny apod. [1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11].
To však neznamená, že se akutní otravy CO již nevyskytují. Jejich rapidně nižší výskyt představuje paradoxně časté diagnostické obtíže až omyly. Zároveň by se tím tato choroba měla dostat i do spektra zájmu pracovního lékařství. Polymorfní potíže pracovníků nejrůznějších odvětví (hutního průmyslu, energetiky – plynárenství, chemického průmyslu, stavebnictví aj.) by měly odborníka navést a na tuto chorobu pomyslet, respektive ji ve své diferenciálně-diagnostické rozvaze vyloučit. Chronické a občasné působení oxidu uhelnatého působí potíže dokonce i ve vyšetřování jinak velice dobře dispenzarizované skupiny – armády, jak bylo publikováno dříve [7]. Ambicí této práce je mj. poukázat na rozmanitosti symptomatologie tohoto onemocnění a upozornit na ni odbornou veřejnost pracovního lékařství, ač autorský kolektiv nemá vlastní zkušenosti s posudkovou činností podle zavedených postupů této odbornosti.
Určité organizační změny v našem zdravotnickém systému [17, 18] znamenají i modifikaci předtím osvědčených a prověřených diagnostických a léčebných postupů [8, 12, 10, 11]. Současná praxe ve vztahu k otravám CO nepřináší vždy vyšší léčebnou efektivitu ve srovnání s minulostí, a to i přes relativně dokonalejší vybavení komplementu a přístrojového vybavení [10, 11, 12].
Soubor pacientů a metodika
Celý soubor postižených akutní otravou CO z let 1970–2007 včetně tvoří 2 518 osob – označujeme jako soubor A + B (tab. 1). Oxid uhelnatý pocházel z nejrůznějších zdrojů. Od počátku roku 1970 do konce roku 1995 byl nejčastějším zdrojem CO svítiplyn [1, 8].
Tab. 1. Přehled indikací a počet expozic HBO v letech 1970–2007 v barokomoře I. interní kliniky FN Plzeň (soubor A + B) 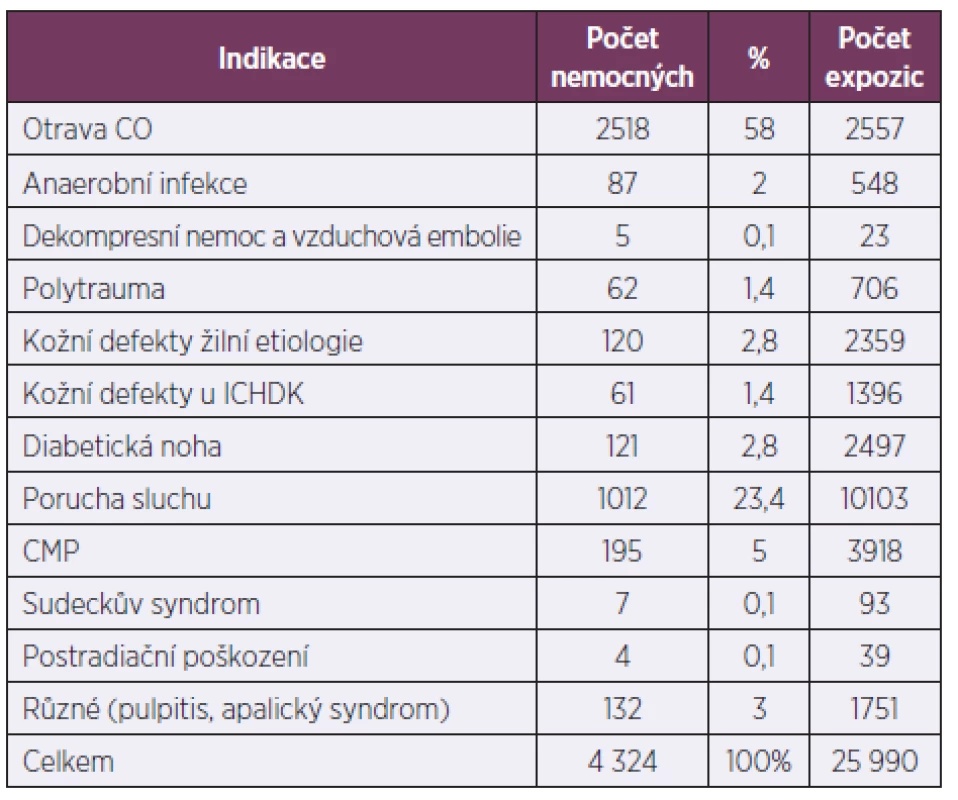
Od počátku roku 1996, tj. po zavedení zemního plynu do městské sítě v Plzni a do jiných větších měst Západočeského, později Plzeňského kraje, do konce roku 2007 jsme léčili 46 otrav CO (soubor B), z toho bylo 23 mužů a 23 žen (tab. 2).
Tab. 2. Incidence akutních otrav oxidem uhelnatým v letech 1996–2007 na Oddělení hyperbarické medicíny I. interní kliniky FN Plzeň (soubor B) 
Etiopatogeneticky šlo v souboru B o 23 nemocných otrávených zplodinami hoření zemního plynu v malých, špatně ventilovaných prostorách, 19 případů utrpělo otravu kouřem při požáru, ve 4 případech šlo o otravu výfukovými plyny (tab. 3).
Tab. 3. Zdroje oxidu uhelnatého (CO), 1996–2007 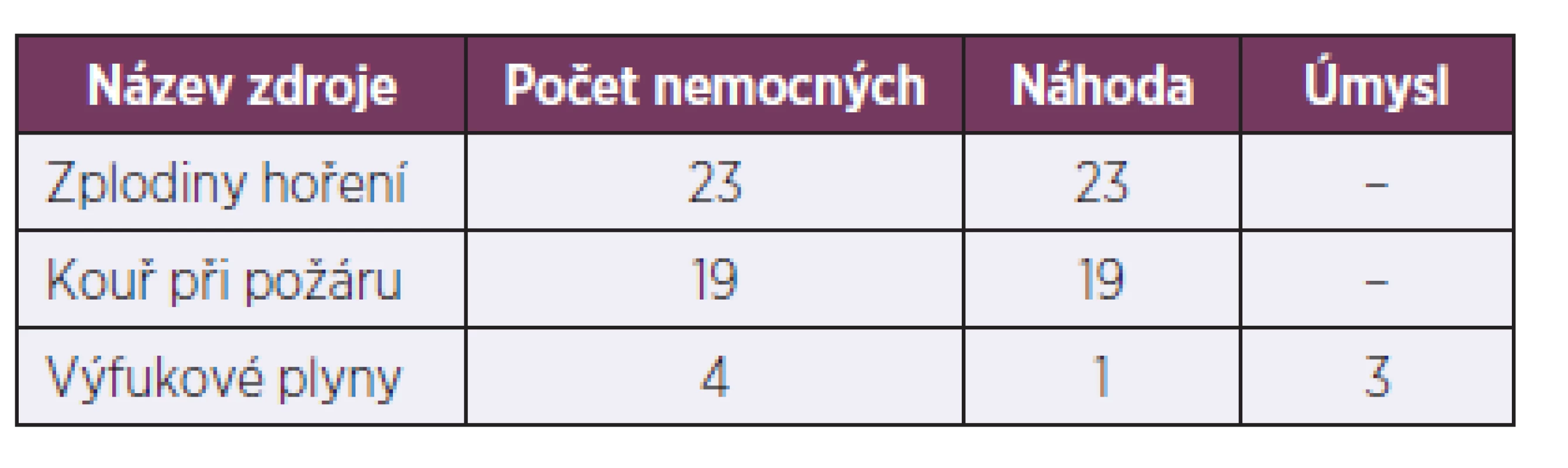
Valná většina otrav byla náhodných (n = 43), v menším procentu šlo o neúspěšné pokusy o sebevraždu výfukovými plyny (n = 3) – viz tabulka 3. Tyto pokusy uskutečnili vesměs muži. Na rozdíl od minulosti [4, 5] šlo o postižené mladší věkové kategorie. V průměru byly léčeny v rozmezí let 1996–2007 (soubor B) – tj. v období bez svítiplynu – 4 otravy CO za rok, zatímco v éře svítiplynu (1970–1995) činil roční průměr 95 postižených.
Diagnostika
Stanovení diagnózy, stupně akutní otravy CO podle klinických kritérií a detekce případných komplikací bylo realizováno ve většině případů podle:
- pozitivní anamnézy pobytu v zamořeném prostředí,
- pomocí stanovení hladiny karbonylhemoglobinu (dále jen COHb) v krvi postiženého,
- příznaků – k detekci potenciálních komplikací jsme pátrali po jejich nejčastějších symptomech, tj. elektrokardiogram opakovaně, neurologické vyšetření, laboratorní screening, eventuálně RTG plic a srdce, sonografie žilního systému dolních končetin, ve vybraných případech magnetická rezonance [4, 5] – (obr. 1. a 2)
Obr. 1. Léčebný postup v toxikogenní fázi OOU 
Obr. 2. Léčebný a diagnostický postup v somatogenní fázi OOU 
Při užití ostravské klasifikace (tab. 4) bylo přítomno 25 otrav I. stupně, 6 otrav II. stupně, 11 otrav III. stupně a 4 otravy IV. stupně klinické závažnosti (tab. 5).
Tab. 4. Ostravská klasifikace závažnosti OOU 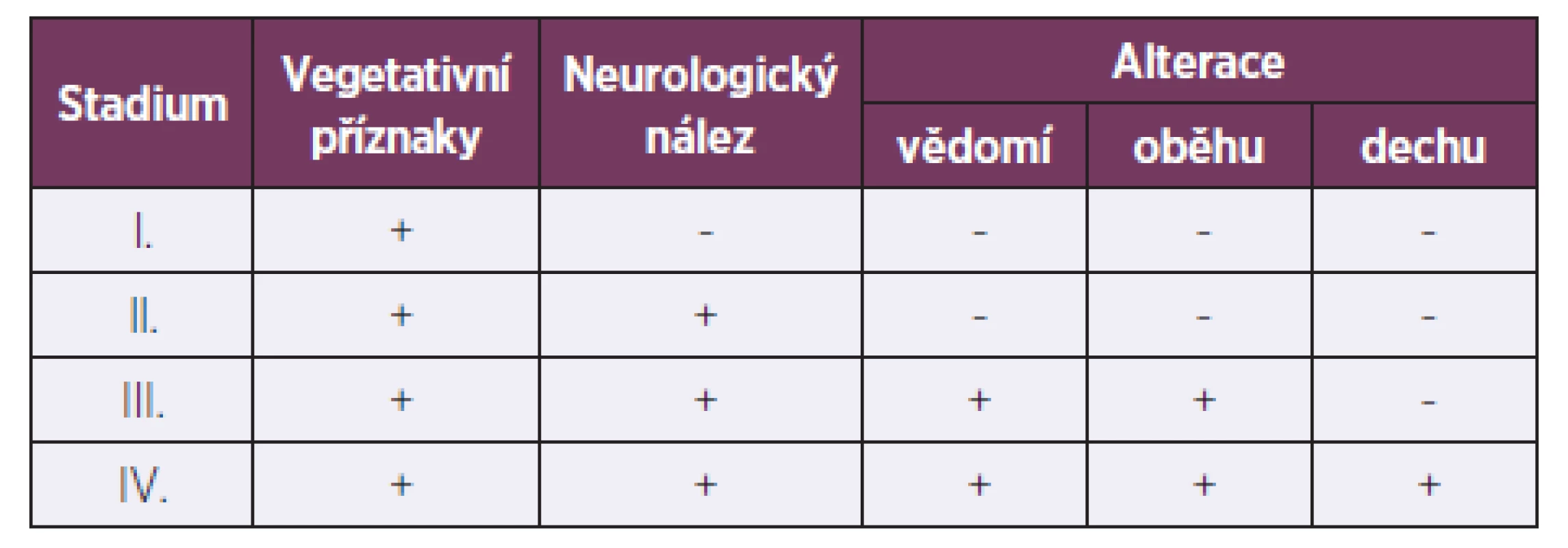
Tab. 5. Výsledky léčby OOU v letech 1996–2007 (soubor B) 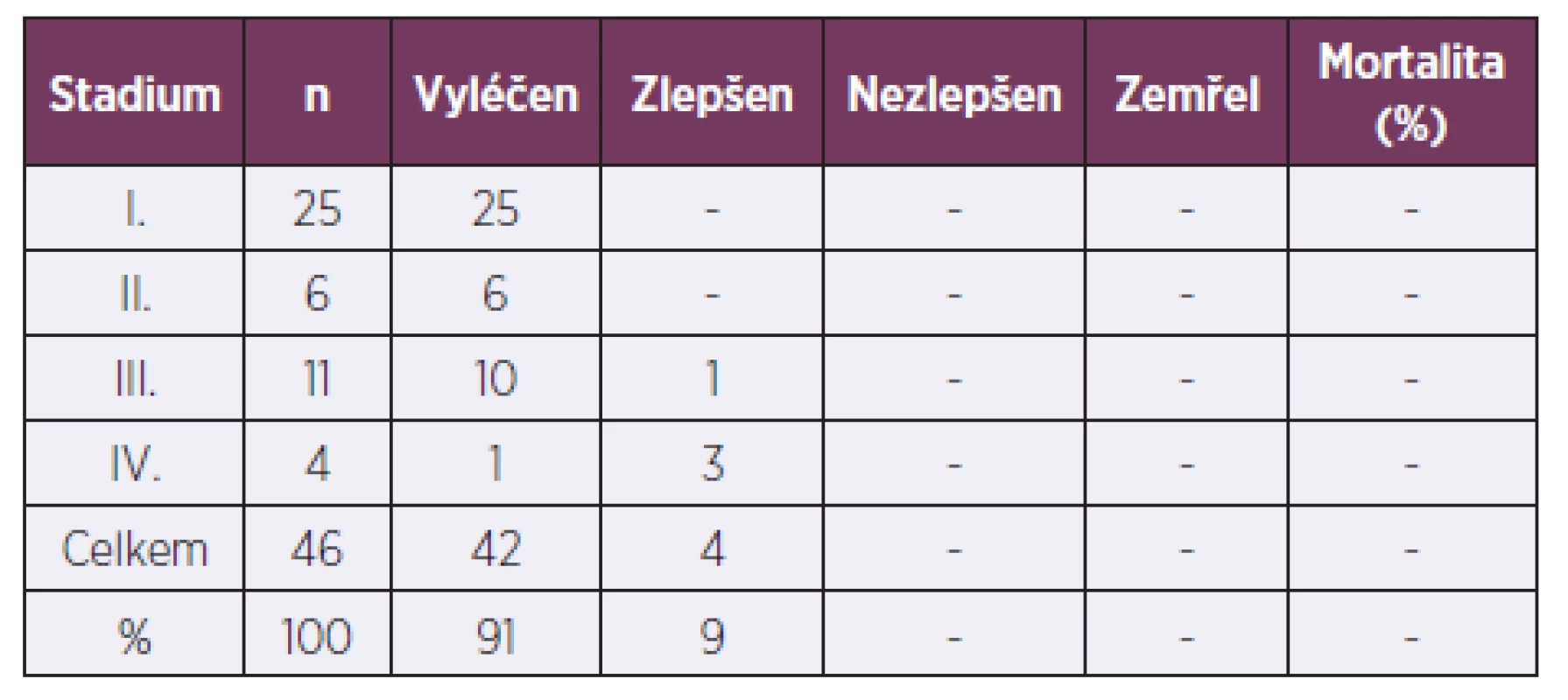
Terapie a její výsledky
Většina postižených byla léčena kyslíkem v přetlaku (n = 34), neboť na našem pracovišti je umístěna barokomora středního typu (obr. 3) s možností léčby dvou nemocných současně. Menší počet byl léčen normobaricky 100% medicinálním kyslíkem (n = 12), a to většinou při skupinových otravách. V těchto případech byl do barokomory umístěn nemocný v nejhorším klinickém stavu, a to někdy s nutným doprovodem lékaře.
Obr. 3. Barokomora středního typu na I. interní klinice FN Plzeň 
Vyhodnocení léčebného efektu bylo prováděno bezprostředně po ukončení toxikogenní fáze [4].
Nemocní s otravou CO I. a II. stupně byli vesměs vyléčeni (n = 31), stejně tak většina otrav III. i IV. stupně (n = 11). U 4 případů otrav CO III. a IV. stupně bylo bezprostředně po ukončení toxikogenní fáze konstatováno „zlepšení“. Ani v jednom případě otravy CO se v toxikogenní fázi nejednalo o „nezlepšení“, respektive nikdo nezemřel (viz tab. 5).
Výsledky léčby u všech stupňů otrav CO (soubor B) byly srovnatelné s předchozím obdobím let 1970 až 1995 (soubor A) [4, 5] – tabulka 6. Celková mortalita v tomto období činila 2,6 %.
Tab. 6. Výsledky léčby OOU v letech 1970–1995 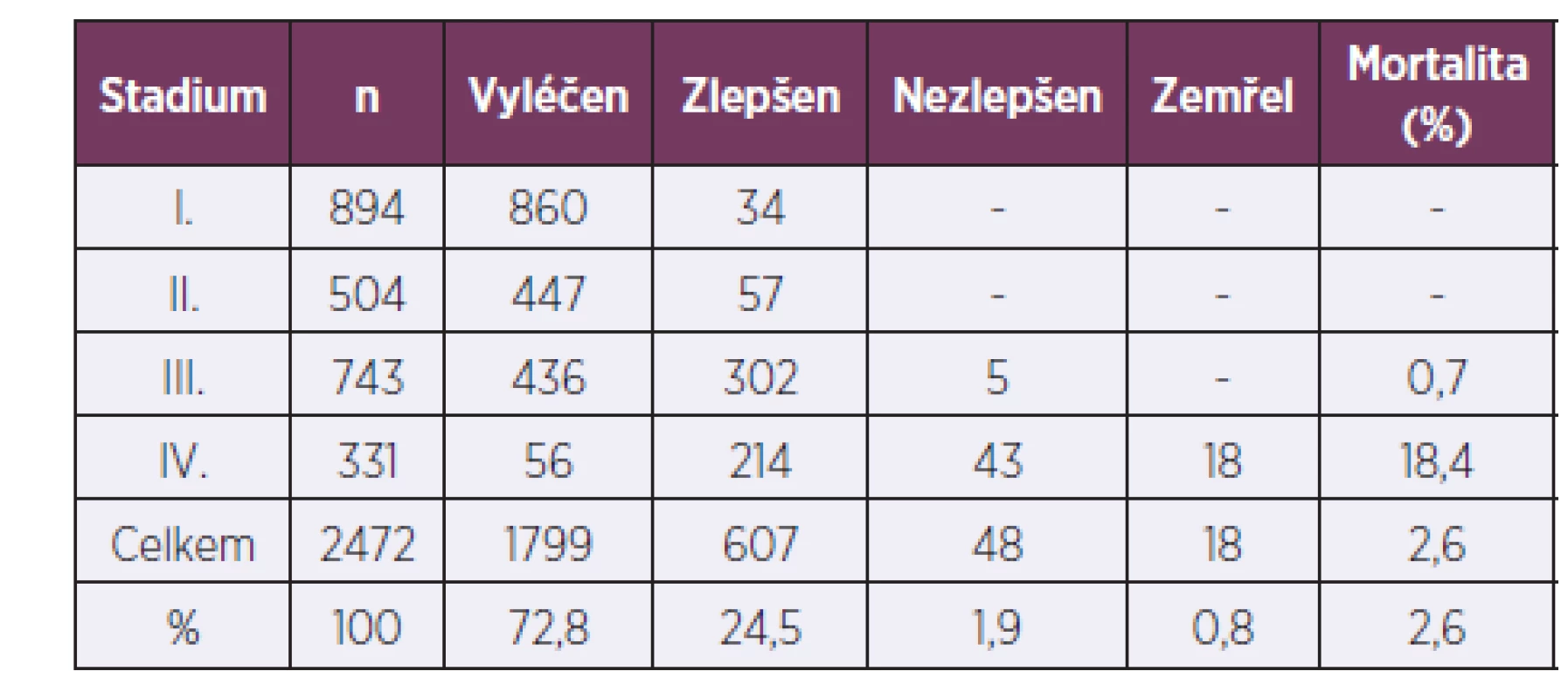
Přehled o pětiletém časovém období (2001–2005) na obou plzeňských (po r. 1990 byla část nemocných s akutní otravou CO přijímána na borské pracoviště FN Plzeň, kde je instalována podobná barokomora a kam byli přijímáni také nemocní s otravou CO z přilehlé části města Plzně a okolí), ale i jiných pracovištích s barokomorou v České republice, je uveden v tabulce 7.
Tab. 7. Průzkum léčebných aktivit u 10 barokomor na území ČR v letech 2001–2005 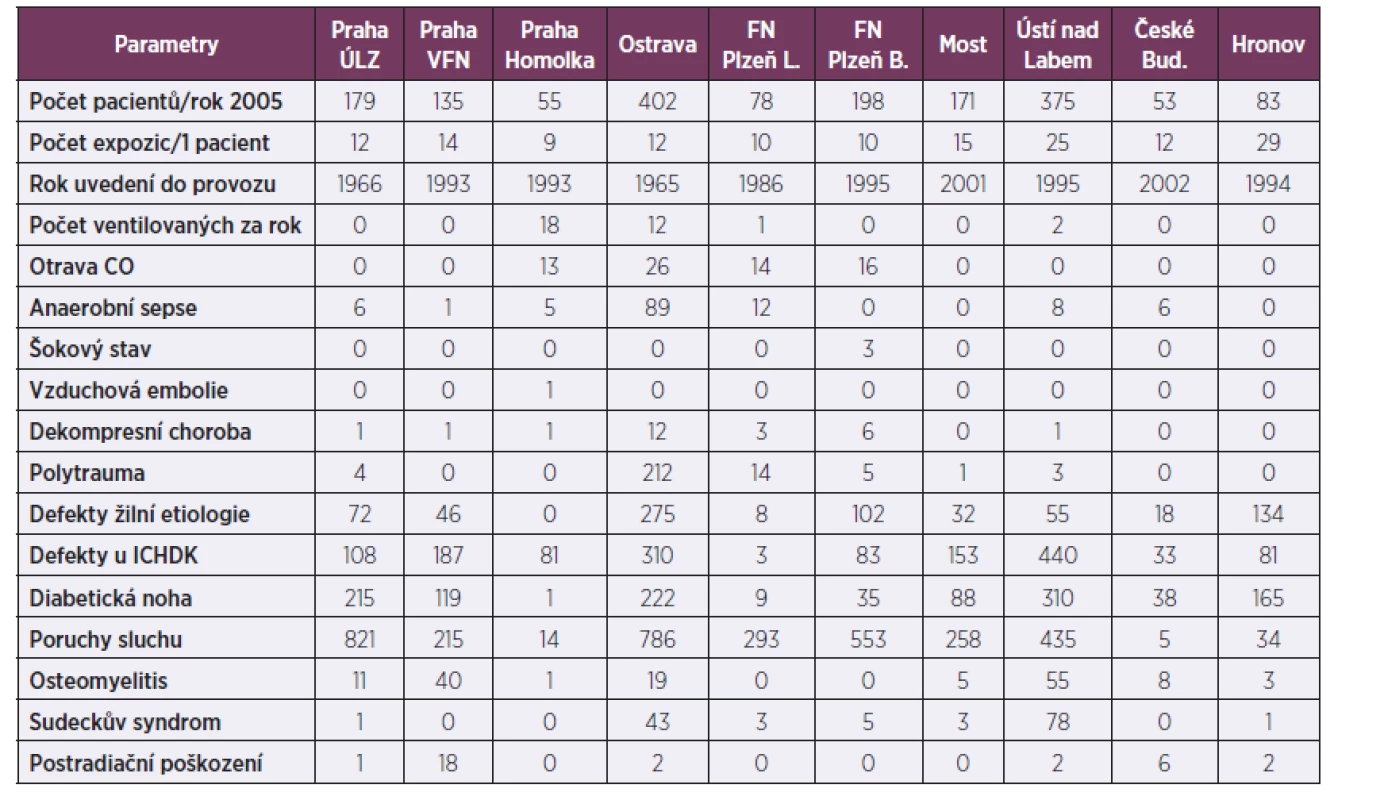
Diskuze
Diagnóza akutní otravy CO bývá učiněna časně, pokud je jasná objektivní anamnéza, tj. údaj o pobytu v zamořeném prostředí s vysoce pravděpodobným výskytem CO. Méně často byla diagnóza otravy CO uvažována v případech, pokud byly k dispozici jen nespecifické subjektivní obtíže, ale chyběla pozitivní anamnéza (většinou u otrav CO I. a II. stupně). Pouze cílený dotaz zkušeného lékaře mohl vést k podezření na tuto diagnózu; zcela jednoznačně pak pro ni svědčila u většiny případů patologická hladina COHb. V některých případech se jednalo nepochybně nejen o otravu samotným CO, ale jistě i o další toxiny a jejich interakce [7, 9], a to především v závislosti na kvalitativním složení hořících látek.
Na otravu CO bylo ve sporadických případech pomýšleno u nejasných poruch vědomí, proto bylo neprodleně indikováno stanovení hladiny COHb. V těchto souvislostech se ukázalo, že je chybou, že vyšetření COHb již nebývá součástí toxikologického screeningu.
V případech, kde klinicky dominuje jiná možná, a do jisté míry nepochybná příčina poruchy vědomí (např. čerstvý úraz měkkých tkání hlavy po pádu, byť se udál v koupelně), může dojít k podcenění i možných komorbidit, respektive na otravu CO jako primární příčinu kolapsu s následným úrazem hlavy málokdo pomyslel. Po likvidaci toxického svítiplynu se totiž většina občanů domnívá, že otrava CO v domácnosti již není možná. Jen málo laiků, ale i různých odborníků ví, že při hoření zemního plynu nebo propanbutanu může dojít k produkci CO při vyčerpání kyslíku z ovzduší uzavřeného prostoru, a že navíc vadné odvětrávání toxických zplodin hoření může způsobit např. špatně průchodný komín.
Pokud se v těchto případech nevyšetří cíleně hladina karbonylhemoglobinu v krvi postiženého, která je při němé anamnéze nejdůležitějším indikátorem akutní otravy CO, pak základní diagnóza unikne. To může představovat riziko výskytu následků po této neadekvátně léčené otravě, a to především v neuropsychické oblasti [8, 12, 13].
Vlastní pozorování 1
S takovým případem jsme se setkali v r. 2007 u 16leté dívky, která strávila ve špatně ventilované koupelně delší, blíže nejasnou dobu. Navíc bylo dodatečně zjištěno, že byl vadný odvětrávací komín po budování krbu v sousední místnosti. Byla nalezena rodiči v bezvědomí asi po dvou hodinách pobytu v koupelně, s poraněním měkkých tkání v obličejové části hlavy (čelo, nos). Tento zřetelný úraz spolu s poruchou vědomí vedl k přijetí přes emergency. Zde byl zvolen paušální postup, tj. intubace se zavedením umělé ventilace, s inhalací 100% kyslíku. Za těchto podmínek bylo pokračováno v diagnostice, zejména se záměrem vyloučit vnitřní poranění hlavy, a nebylo primárně pomýšleno na otravu CO. Zhruba za 2 hodiny po přijetí byla dodatečně stanovena hladina COHb s výsledkem 0,24 podle SI soustavy. Ošetřující lékař dodatečně otravu CO sice diagnostikoval, ale tzv. nízká hladina COHb nevedla k indikaci hyperbaroxie. Nemocnou pak po třech dnech na ARK extubovali při současném přerušení analgosedace a přeložili ji na dětskou kliniku.
Tamější ošetřující lékař indikoval 7. den od příhody hyperbaroxii (HBO), kterou jsme pak prováděli denně s nutným doprovodem rodičů pro výraznou poruchu vědomí a psychickou alteraci, v popředí s psychomotorickým neklidem. Byla přítomna kvantitativní, ale i kvalitativní porucha vědomí, s předchozím progredujícim zhoršováním.
Po 15 expozicích se nemocná probrala k vědomí, i když jeho kvalita nebyla zpočátku plnohodnotná. Později začala chodit, dokonce pak pokračovala v pohybové aktivitě sportováním, což byla před otravou její doména (tenis).
Realizovali jsme celkem 40 expozic, přičemž pak byla dána přednost psychické a fyzické rehabilitaci. Přetrvávají však některé funkční poruchy, a to zejména dyskalkulie, což znamená pro její příští odbornost s ekonomickým zaměřením komplikující okolnost. Na střední škole jí byl sestaven individuální studijní plán, aby mohla být uskutečněna klasifikace a zajištěn postup do dalšího ročníku studia.
Výsledek celkem 3krát sukcesivně provedené magnetické rezonance vykázal těžké poškození mozku s predilekcí v bazálních gangliích, ale i v jiných korových i podkorových oblastech. Podle vyjádření rentgenologa lze předpokládat postupnou mozkovou atrofii jako postischemickou změnu. Tíži tohoto objektivního nálezu však v podstatě neodpovídal klinický vývoj, který signalizoval lepší prognózu tohoto těžkého postižení. Nemocná je dispenzarizována na dětské klinice, především ve spolupráci s neurologem. Přechodně byla v péči logopeda pro dysartrii centrálního původu.
Po prodělané otravě CO, zvláště ne zcela adekvátně léčené, může následovat velmi pestrá symptomatologie, která se např. vyskytovala u válečných veteránů z Perského zálivu během války v r. 1991, ale i po jejím ukončení. V této oblasti se totiž vyskytovaly hořící ropné vrty, které byly zapáleny z pokynu tehdejšího iráckého vládního vedení záměrně. To vedlo k zamoření ovzduší nejen oxidem uhelnatým, ale i jinými toxiny [7]. Uváděné obtíže u těchto účastníků války v r. 1991 odpovídaly symptomatologii, označované jako chronická otrava CO [14]. Tu je nutno připustit i v případech, kdy unikající toxické zplodiny z kouřícího kotle na pevná paliva difundují z kotelny do přilehlého bytu, a to se ztrátou charakteristického odéru po kouři.
Akutní změny elektrokardiogramu, zvláště u starších lidí, mohou vést k primární diagnóze akutní koronární příhody, pokud opět chybí anamnéza pobytu postiženého v prostředí zamořeném CO a přijímající lékař tuto eventualitu nezváží [5].
Mohou se objevit i úvahy o možné primární, již nepřítomné, poruše srdečního rytmu, která mohla být příčinou srdeční či mozkové hypocirkulace a tím i postparoxyzmálních změn na EKG nebo vzniku přechodné nevýznamné poruchy vědomí. Rychlá restituce těchto hypoxických změn komplexní etiologie [15], a to jak v případě hypocirkulace, tak i v případě otravy CO, pak pro uvedenou hypotézu rovněž svědčí; diagnóza primární otravy CO opět zpravidla uniká.
K podobným omylům může dojít i u nemocných s projevy ischemické cévní mozkové příhody s přítomností pozitivních neurologických příznaků. Příčinou poruchy vědomí je sice hypoxie (respektive komplex hypoxií), ale primární je hypoxie normotenzní hypoxemická (pokud jde o otravu CO), s eventuální přidruženou hypoxií lokální hypocirkulační v oblasti CNS při aterosklerotických změnách s predilekcí v této lokalizaci [15]. Přistupuje i hypoxie hypoextrakční, difuzní a při případném rozvoji šokového stavu i generalizovaná hypoxie hypocirkulační [2, 3, 15].
Takzvaná normální hladina karbonylhemoglobinu při přijetí nemocného s poruchou vědomí představuje v drtivé většině definitivní vyloučení otravy CO, ale může jít o případ, kdy nemocný po otravě strávil několik hodin mimo zamořené prostředí, na vzduchu. Je pak přivážen k hospitalizaci pro nejasnou poruchu vědomí, jejímž podkladem mohou být jak přímé toxické účinky CO, tak i těžká, přechodná, ale pomalu odeznívající hypoxie, respektive posthypoxické poškození CNS. Aktuální hladina COHb je pak výsledkem protrahované disociace karbonylhemoglobinu, přičemž její poločas na vzduchu činí 4 hodiny (tab. 8).
Tab. 8. Poločas disociace karbonylhemoglobinu 
Vysvětlivky: MPa = megapascal Vlastní pozorování 2
S tímto kuriózním případem jsme se setkali pouze jedenkrát v historii našeho pracoviště. Jediným důkazem toho, že u mladého muže v komatózním stavu šlo při normální hodnotě COHb pro kuřáka (do 10 %, tj. 0,1 podle SI soustavy) o nejtěžší stupeň otravy CO, byl jeho zemřelý kamarád, který do okamžiku smrti prodělal stejnou anabázi pobytu v bytě zamořeném svítiplynem. U toho následný náběr krve na hladinu COHb na soudním lékařství potvrdil těžkou otravu CO jako příčinu smrti (více než 50% COHb semikvantitativní metodou). Přeživší nemocný prodělal totiž další etapu akutního stavu za okolností, kdy byl byt následně bezděčně ventilován otevřeným oknem. Probíhala pak tedy disociace karbonylhemoglobinu po řadu hodin, neboť poločas disociace na vzduchu činí 4 hodiny. Postižený se však z komatózního stavu již nikdy neprobral, a to i přes realizaci tzv. oddálené léčby hyperbaroxií [8, 16].
Nepochybné zlepšení komfortu při přijímání těžších stavů v posledních letech, tj. jejich přímý transport z přednemocniční péče přes emergency, přineslo paradoxně i dopady negativní [12]. Přijímajícím lékařem je sice vysoce erudovaný odborník ARK, který však takřka paušálně u všech poruch vědomí indikuje zavedení umělé ventilace s užitím inhalace 100% kyslíku. Pokud není bezprostředně při přijetí indikován odběr krve na stanovení COHb, pak diagnóza akutní otravy CO uniká, a to relativně rychle, neboť při dýchání čistého kyslíku v normobarii je poločas disociace COHb 40 minut [2, 3].
Již bylo zmíněno, že především při němé objektivní anamnéze není na otravu CO většinou pomýšleno. K tomu přispívá i málo specifická a přitom pestrá symptomatologie akutní otravy CO. Záleží totiž eminentně i na věku nemocného, na jeho předchozím zdravotním stavu, na eventuálním současném požití alkoholu, barbiturátů, na předchozí fyzické aktivitě apod. [2, 3, 4, 7, 13]. Všechny tyto okolnosti klinický obraz modifikují.
Případný opožděný náběr krve na stanovení COHb přináší za těchto okolností tzv. normální hodnoty (např. COHb = 5%) anebo mírně zvýšené nad tzv. normu u kuřáka (norma u kuřáka je do 10 % COHb). Hladina karbonylhemoglobinu je po několikahodinové normobarické oxygenoterapii 100% kyslíkem např. 15% (0,15 podle SI), což některé lékaře vede k podcenění dané situace. Sice někdy diagnózu otravy CO se zpožděním potvrzují, ale již neuznávají za nutné zavádět léčbu kyslíkem v přetlaku [12], i když je známo, že je jednoznačně nejúčinnější [4, 5, 10, 11]. Navíc se méně erudovaní lékaři nezabývají ani poločasem disociace karbonylhemoglobinu (tab. 8), která byla předchozím zavedením normobarické oxygenoterapie urychlena [4, 5, 10, 11]. Nevypočítávají ani předpokládanou hladinu COHb při přijetí, jejíž hodnota nad 40% totiž představuje také jednoznačnou indikaci k HBO [5].
Vlastním důvodem k pominutí nejúčinnější terapie bývá zavedená umělá ventilace s analgosedací, což představuje navíc eventuální prohloubení původní poruchy vědomí při otravě CO.
U některých zdravotníků představuje významnou pracovní nesnáz, respektive rizikovou práci, nutnost doprovázet nemocného při expozici v barokomoře [12], a to bez adekvátní finanční odměny. Navíc jde většinou o lékaře, kteří nemají provedena žádoucí vyšetření před vstupem do přetlaku, respektive nejsou vyloučeny kontraindikace.
V těchto přístupech se jednotlivá pracoviště v České republice významně liší. Zatímco ostravští odborníci ARO považují doprovod nemocného do největší české barokomory za svoji pracovní povinnost, jinde je zvolena taktika jiná [12]. Provozní a bezpečnostní předpisy pro provoz barokomor nejsou dosud jednotné, ačkoliv byla hyperbaroxie ustanovena jako samostatná odbornost [16, 17, 18]. Záleží však na podmínkách kmenového pracoviště, zda například existuje nárok na příplatek za práci v riziku u terapie anaerobní infekce, v riziku přetlaku apod. Tyto záležitosti se zatím nepodařilo legislativně plně ošetřit. Ani personální vybavení některých pracovišť v žádném případě neodpovídá stanoveným normám, a to dokonce ani u akreditovaných pracovišť podle nového zákona [17].
Přitom podle našich dlouholetých zkušeností je známo, že umělá ventilace nemocného před vstupem do barokomory je málokdy nutná, pokud nejsou bezprostředně při přijetí poruchy dýchání ve smyslu periodického dýchání anebo delších apnoických pauz. Hyperventilace (Kussmaulovo dýchání) je přítomna takřka vždy, pokud je vyjádřena metabolická acidóza těžšího stupně. Ve valné většině případů tedy nejde o dušnost. Intubace je indikovaná spíše pro zajištění volných dýchacích cest u těch postižených, u kterých může dojít ke zvracení a k aspiraci zvratků.
Naopak, pohled neurochirurgů na podobné situace je shodný s naší zkušeností. Jejich klíčovým argumentem proti analgosedaci je otázka, jak lze pak racionálně klasifikovat poruchu vědomí a sledovat její žádoucí ústup anebo prohlubování, což je pro některé jejich nemocné jedním z rozhodujících parametrů k volbě další léčebné taktiky.
Naše zkušenosti také hovoří o tom, že při osmnáctiletém užívání jednomístné barokomory, kam ošetřující personál z prostorových důvodů přístup přirozeně neměl, jsme se po řádné přípravě nemocného nesetkali během expozice HBO s fatálním selháním jeho životně důležitých funkcí, a to z jakýchkoliv příčin [4, 5, 6, 8, 19].
Jsou i nemocní, u kterých nebyla akutní otrava CO rozpoznána z těch důvodů, že se k lékaři vůbec nedostavili, neboť jim nebyla příčina akutní změny zdravotního stavu zřejmá. Důvodem byla opět jejich neznalost ohledně produkce CO při vadném hoření např. propanbutanového teplometu v uzavřeném prostoru.
Vlastní pozorování 3
Nemocný, 67letý právník, byl sledován na naší klinice ambulantně pro arteriální hypertenzi. Strávil v mrazivém počasí v zaskleném posedu pro myslivce „na čekané“asi 3 hodiny a měl v chodu propanbutanový teplomet. V tomto špatně ventilovaném prostředí se stupňovala nevolnost a bolesti hlavy. Pro vegetativní obtíže s nauzeou a zvracením se rozhodl posed opustit. Snad díky jisté psychické alteraci vyhodil již vypnutý teplomet přímo v lese. Po dvoudenním stadiu latence došlo náhle po ránu k přechodnému amentnímu stavu, pro který byl přijat k hospitalizaci na psychiatrickou kliniku. K manifestaci psychické poruchy zřejmě přispěly i sklerotické změny na mozkových tepnách, verifikované při magnetické rezonanci. Kromě zmíněné arteriální hypertenze trpěl také poruchami tukového metabolismu, což spolu s jeho stresovým povoláním představovalo soubor rizikových faktorů pro vznik sklerotické angiopatie.
Diagnóza prodělané možné otravy CO je zde pouze spekulativní, avšak pro vysvětlení prodělaného akutního psychotického stavu má nepochybně psychologický význam.“Nejasná etiologie“, konstatovaná během pobytu na psychiatrii, nemocného vystavila nejistotě, že se podobný stav může kdykoliv opakovat. Dodatečné zjištění, že mohlo jít nejspíše o otravu CO, nemocného uspokojilo. Vyhození teplometu bylo sice bezděčné, nicméně se stalo signálem k rozvinutí diagnostické hypotézy ex post, a to při pečlivém anamnestickém šetření první autorkou sdělení.
Podobnou symptomatologii totiž prodělala za podobných okolností i trafikantka, která byla na naši kliniku s vegetativní symptomatologií přijata a otrava CO byla okamžitým vyšetřením COHb potvrzena. I tato pacientka topila v neventilovaném malém prostoru trafiky propanbutanovým teplometem.
Klasifikace závažnosti otrav CO a jejich následků je v současné době identická jako v nedávné minulosti [4, 5], ale po roce 2000 došlo k jejímu zřetelnému zpřesnění vyšetřením magnetické rezonance. Ta má jednak význam pro potvrzení závažnosti otravy CO, jednak má i význam prognostický. Je i dalším příspěvkem pro exaktní diagnózu v rámci „medicíny založené na důkazech“ [20].
Léčba akutních otrav oxidem uhelnatým, zejména pak III. a IV. stupně, tj. s poruchou vědomí různého stupně a kvality, má spočívat v neprodlené aplikaci kyslíku v přetlaku [2, 3, 4, 10, 11, 13, 21]. Tuto zásadu nezpochybňuje ani periodicky inovovaný tzv. Lillský konsenzus [21], podle kterého se řídí i naše odborná společnost, tj. Česká společnost pro hyperbarickou a leteckou medicínu ČLS JEP. Zásadami tohoto konsenzu se řídí i naše zdravotní pojišťovny, což činí léčbu kyslíkem v přetlaku relativně dostupnou pro všechny indikované nemocné, a to nejen absolutně indikované [18].
Odborníci ARO kdysi přijali oborovou zásadu, že nebudou paušálně podávat pulzní dávky kortikoidů v rámci prevence otoku mozku, což většinou striktně dodržují (ústní sdělení prof. MUDr. Karla Cvachovce, CSc.). Jiný přístup však doporučuje ve své monografii Jain i jiní autoři [11], kteří mají rozsáhlé teoretické i praktické znalosti a zkušenosti. Důkazem je opakované, vždy aktualizované vydávání Jainovy monografie o hyperbarické medicíně. Naše zkušenosti u těžkých otrav CO potvrzují náležitost užití všech osvědčených prostředků v boji proti otoku mozku, a to především kombinaci hyperbaroxie a pulzní dávky kortikoidů. Tím se podstatně omezí rozvoj sekundární hypoxie z útlaku nitrolebních cév a navození bludného kruhu, většinou pak s fatálním zakončením.
Vodítkem pro všechny lékaře v praxi by měl být také Jainův volně interpretovaný výrok – podávání kyslíku v normobarii zachrání postiženému otravou oxidem uhelnatým většinou život, ale od manifestace závažných následků jej neochrání [11].
Podobně se Jain staví k podávání kortikoidů ve vysoké dávce, a to stejně jako čeští neurologové, neurochirurgové i pediatři v intenzivní péči. Kortikoidy jsou přece u různých onemocnění podávány ne zcela jasně kauzálně zdůvodněné, leč pro empiricky potvrzované příznivé účinky v rámci patogenetické terapie (např. imunoalterační choroby). Je tedy plně oprávněná pochybnost o jejich profylaktickém účinku při hrozícím hypoxickém otoku mozku? Pokud se podávají přechodně zároveň i širokospektrá antibiotika, pak nejsou na místě jakékoliv výhrady, snad kromě ekonomických. Ty však u těžkých stavů nebudeme brát zásadně v úvahu!
Odborníci, kteří se hodlají striktně zaštíťovat „medicínou založené na důkazech“, mohou ochuzovat svoje nemocné o pozitivní léčebné efekty, jak se vyjádřil i věhlasný neurochirurg z ÚVN Střešovice – Praha (prof. MUDr. Beneš, DrSc.) při nedávném neurochirurgickém kongresu v Plzni. Pro některé z nich není důkazem pro účinnost HBO ani pravidlo disociace karbonylhemoglobinu na vzduchu, při inhalaci kyslíku a v přetlaku. Někteří zpochybňují dokonce i fyzikální zákony (např. zákon Boyleův-Marriotteův ze 17. století – vztah mezi tlakem a objemem plynu, anebo Henryův zákon o rozpustnosti plynů ze století devatenáctého!) [2, 3, 20]. Těmto medicínským „fundamentalistům“ nelze v žádném případě podsunovat „jakési pozitivní zkušenosti“, i když hyperbaroxie teoretické zdůvodnění má, a to dokonce v podobě matematických vzorců a rovnic. Nepřesvědčí je ani léčebné efekty v praktické medicíně, které jsou od poloviny minulého století průběžně publikovány autory z celého světa. Neuvědomují si, že medicína je, byť na počátku XXI. století, v argumentacích často někde „na půli cesty“, že nedisponuje vždy objasněnými skutečnostmi a jejich vztahy a dostupnými měřeními, že není v žádném případě čistou anebo vysokou matematikou. Diagnóza není tvořena jen výsledky laboratorních a přístrojových vyšetření a bez pečlivé anamnézy a klinického přemýšlení erudovaného odborníka se málokdy povede!
Dostupnost hyperbaroxie v České republice
Rozmístění hyperbarických komor na území našeho státu se relativně zlepšuje, ale nelze pominout skutečnost, že je třeba stávající vybavení obnovovat a přizpůsobovat evropským a světovým normám i bezpečnostním předpisům [16]. Naším prvotním cílem je už po několik desetiletí zajistit alespoň jednu střední barokomoru v každém krajském městě. Jen tak lze zajistit relativní dostupnost hyperbaroxie pro každého indikovaného nemocného.
Závěr
Věříme, že náš příspěvek bude přínosem k časné diagnostice akutních otrav CO a i k jejich nejúčinnější léčbě. Ten, kdo v této oblasti neměl možnost nikdy pracovat, je ochuzen o poznatek, jak lze velmi brzy a efektivně nemocného vrátit zpět do plnohodnotného života, ačkoliv byl v některých ohledech náhle kriticky ohrožen. Přitom jde jak o život samotný, tak i o jeho následnou kvalitu [19]. Z tohoto hlediska prosazujeme v rámci odborné společnosti „standard“ s respektováním dosavadních dlouholetých zkušeností zejména plzeňského pracoviště na I. interní klinice (viz obr. 1 a 2), které má celosvětové prvenství minimálně co do počtu léčených nemocných otravou CO, a dále i co do počtu prioritních publikací. Léčebné efekty jsou přitom srovnatelné s výsledky, uváděnými ve světové literatuře:
- Mortalita otrav CO po HBO
- 2–3% celková
- 20% u IV. stadia
- Morbidita otrav CO po HBO
- málo významná,
- neinvalidizující,
- progresivní závislost na věku,
- časté a většinou přechodné projevy ischemické léze myokardu.
O užitečnosti hyperbaroxie, a to nejen u otrav CO, ale i u jiných indikací, nemá mít vzdělaný, zkušený a racionálně smýšlející odborník ani na chvíli pochybnosti. O její renesanci se pravděpodobně nově zasloužil anglický autor a překladatelé do slovenštiny. Kniha má příznačný a přitažlivý název: Kyslíková revolúcia [10].
Použité zkratky:
ARK – anesteziologicko-resuscitační klinika
ARO – anesteziologicko-resuscitační oddělení
CNS – centrální nervový systém
CO – oxid uhelnatý
COHb – karbonylhemoglobin
FN Plzeň – Fakultní nemocnice v Plzni
HBO – hyperbaroxie
H ústenka – Hadravského ústenka (čs. patent)
ICHDK – ischemická choroba dolních končetin
OOU – otrava oxidem uhelnatým
RTG – rentgenogram
ÚVN – Ústřední vojenská nemocnice
Do redakce došlo dne 16. 5. 2014.
Do tisku přijato dne 29. 5. 2014.
Adresa pro korespondenci:
Doc. MUDr. Milada Emmerová, CSc.
Regionální senátorská kancelář
Houškova 35
326 00 Plzeň
e-mail: emmerova@senat.cz
Zdroje
1. Barcal, R., Emmerová, M., Brůhová, H., Dudáková, L. K příčinám otrav oxidem uhelnatým. Čs. Hyg., 31, 1986, 9, s. 492–497.
2. Barcal, R., Emmerová, M., Hadravský, M. Základy hyperbarické medicíny. Praha, Univerzita Karlova, vydavatelství Karolinum 1992. l. vydání, 110 s.
3. Barcal, R., Emmerová, M., Hadravský, M. Hyperbarie a hyperbarická oxygenoterapie. Plzeň, Škoda JS, a. s. a Vydavatelství J. Kuna 2000. 122 s.
4. Emmerová, M. Komplexní intenzívní péče u osob s intoxikací oxidem uhelnatým. Kandidátská disertační práce. Obhajoba dne 8. 3. 1989 v Praze na LFH UK před komisí pro obhajoby KDP.
5. Emmerová, M. Elektrokardiogram u akutní intoxikace oxidem uhelnatým. Habilitační práce 1993, 148 s. Obhajoba dne 7. 10. 1993 před vědeckou radou Lékařské fakulty UK v Plzni.
6. Emmerová, M., Barcal, R., Hadravský, M., Růžička, J., Krátký, M., Krausová, I. Twenty five years of hyperbaric medicine in Pilsen. Proceedings of the XXIst Annual Meeting of European Underwater and Baromedical Society held in Helsinki, Finland. June 28th – July 1st 1995, 302, s. 278.
7. Emmerová, M., Jirava, F. Je skutečně záhadou onemocnění veteránů z Perského zálivu? Prakt. lék., 1998, 78, 7, s. 340-343.
8. Emmerová, M. et al. Incidence, příčiny a léčba otrav oxidem uhelnatým na konci XX. století. Sborník přednášek a abstrakt 14. celostátní konference Asociace pracovníků v hyperbarické medicíně, Praha, 22.–23. 6. 2000, s. 21–23.
9. Hadač, E. Ekologické katastrofy. Praha: Horizont 1987, 1. vydání, 216 s.
10. Harch, P. G., McCullough, V. Kyslíková revolúcia. New York: Hatherleigh Press 2007, 231 s.
11. Jain, K. K. Textbook of Hyperbaric Medicine. Hogrefe&Huber Publishers 1999, 3. vydání, 673 s.
12. Fessl, V. Je prostředí hyperbarické komory nepřátelské intenzívní péči? Sborník přednášek a abstrakt 14. celostátní konference Asociace pracovníků v hyperbarické medicíně, Praha, 22.–23. 6. 2000, 42 s.
13. Emmerová, M. Kyslík jako léčivo. Prakt. lék., 1996, 78, 7, s. 346–349.
14. Riedl, O., Vondráček, V. Klinická toxikologie. Praha: Avicenum 1980, 820 s.
15. Nečas, E. Patofyziologie zásobování organismu a jeho tkání kyslíkem. Praha: Avicenum 1982, 258 s.
16. Emmerová, M. et al. Vznik oboru hyperbarická medicína a oxygenoterapie v ČR a jeho význam v současné humánní medicíně. Prac. Lék., 2007, 59, 1–2, s. 27–34.
17. Zákon č. 95/2004 Sb., o podmínkách získávání a uznávání odborné způsobilosti a specializované způsobilosti k výkonu zdravotnického povolání lékaře, zubního lékaře a farmaceuta.
18. Vyhláška Ministerstva zdravotnictví č. 331/2007 Sb., kterou se mění vyhláška č. 34/1998 Sb., kterou se vydává seznam zdravotnických výkonů s bodovými hodnotami. Účinnost k 1. 1. 2008.
19. Barcal, R., Emmerová, M., Hadravský, M., Schwarzová, K., Titman, O. Sledování osob po intoxikaci CO, léčených inhalací kyslíku o vysokém parciálním tlaku. In Proceed. 2nd Intern. Industrial Environ. Neurol. Congress, Prague 1974. Praha: Univezita Karlova 1976, 500 s.
20. Mayer, O. Systém medicíny založené na důkazech (Evidence Based Medicine) v hyperbarické terapii kyslíkem. Sborník přednášek a abstrakt 14. celostátní konference Asociace pracovníků v hyperbarické medicíně, Praha, 22.–23. 6. 2000, s. 42
21. Manoni, A., Mathieu, D. 7th European Consensus Conference on Hyperbaric Medicine Lille, December 3rd–4th, 2004. 326 s.
22. Prohaska, R. HBO Therapy for CO Intoxication. Sborník I. středoevropské konference hyperbarické a potápěčské medicíny. II. ostravské dny hyperbarické medicíny, Ostrava, Ostravská univerzita, Fakulta zdravotnických studií. Velké Karlovice 17.–18. 6. 2010, 90 s.
Štítky
Hygiena a epidemiologie Hyperbarická medicína Pracovní lékařství
Článek vyšel v časopisePracovní lékařství
Nejčtenější tento týden
2014 Číslo 2-3- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
- Historický milník v renoprotekci − účinnost kombinace trandolapril + verapamil ve studii BENEDICT
-
Všechny články tohoto čísla
- VII. kongres nemocí z povolání s mezinárodní účastí
- Nové přístupy ke stanovení nemajetkové újmy způsobené poškozením zdraví
- Profesionálne intoxikácie na Slovensku v rokoch 1993–2012
- Akutní otravy oxidem uhelnatým po ukončení éry svítiplynu
- Profesionálna expozícia nanočasticiam
- Saturační potápění – projekt Hydronaut
- Laterální epikondylitida humeru v klinické praxi oddělení nemocí z povolání
- Bolesti v zádech jako nemoc z povolání
- Kinezioterapie u syndromu karpálního tunelu
- Pracovní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Laterální epikondylitida humeru v klinické praxi oddělení nemocí z povolání
- Saturační potápění – projekt Hydronaut
- Kinezioterapie u syndromu karpálního tunelu
- Bolesti v zádech jako nemoc z povolání
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



