-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Profesionální alergie na dezinfekční prostředky
Professional Allergies to Disinfectants
Chemical disinfectants of skin, instruments and areas may cause diseases of skin and mucosa of airways. Health care professionals, mainly the workers of endoscopic, surgical and dialysis departments, are especially endangered by a professional impairment. Disinfectants affect skin and cause the development of irritation dermatitis and contact allergic eczema, less often contact urticaria. Irritation or allergic asthma bronchiale, rhinitis and conjuctivitis, rarely a syndrome of reactive respiratory dysfunction, very rarely irritation dysfunction of vocal cords develop by inhalation. The paper presents the basic classification of chemical disinfectants; glutaraldehyde is one of the most important ones in which the mechanism in relation to the development of asthma has not been discovered yet – the same type of an allergic reaction is presumed as in the case of diisocyanates (low-mollecular compounds). The Clinic of Occupational Diseases of the Teaching Hospital in Hradec Králové reported in 1996–2006 altogether 31 professional skin diseases caused by disinfectants (29 contact allergic eczemas, 2 irritation dermatitis) containing mainly glutaraldehyde, formaldehyde, glyoxale, hexachlorophene, isopropylalcohol, chlorhexidingluconate, peracetic acid, etc. Then, 9 professional diseases of airways, i.e. 8 asthma bronchiale and/or rhinitis (the most common causal agents were peracetic acid and glutaraldehyde) and one acute irritation of airways by a cleansing agent containing chlorine were reported in the above mentioned period. The authors present the results of control examination of the reported sample of patients from 2006–2007. Recommendations for increasing safety when using disinfectants are summarized in the conclusion.
Key words:
disinfectants, allergies to disinfectants, professional allergies, occupational diseases in the health care system
Autoři: K. Boušová 1; J. Vaněčková 2; I. Krčmová 3
Působiště autorů: Klinika nemocí z povolání, Lékařská fakulta UK a Fakultní nemocnice v Hradci Králové přednosta Doc. MUDr. Jiří Chaloupka, CSc. 1; Klinika nemocí kožních a pohlavních, Lékařská fakulta UK a Fakultní nemocnice v Hradci Králové přednosta Doc. MUDr. Karel Ettler, CSc. 2; Ústav klinické imunologie a alergologie, Lékařská fakulta UK a Fakultní nemocnice v Hradci Králové přednosta Prof. RNDr. Jan Krejsek, CSc. 3
Vyšlo v časopise: Pracov. Lék., 60, 2008, No. 2, s. 61-67.
Kategorie: Původní práce
Souhrn
Prostředky sloužící k chemické dezinfekci kůže, nástrojů a ploch mohou způsobovat onemocnění kůže i sliznic dýchacích cest. Profesionálním poškozením jsou ohroženi především pracovníci ve zdravotnictví, zejména zaměstnanci endoskopických pracovišť, chirurgických sálů, oddělení dialýzy apod. Působením dezinfekčních látek na kůži dochází k vývoji iritační dermatitidy a kontaktního alergického ekzému, méně často kontaktní urtikarie. Inhalační cestou vzniká iritační či alergické bronchiální astma, rinitida a konjunktivitida, vzácně syndrom reaktivní respirační dysfunkce, velmi vzácně iritační dysfunkce hlasivek. V příspěvku je uvedeno základní dělení chemických dezinfekčních prostředků; k nejvýznamnějším v současnosti patří glutaraldehyd, u něhož nebyl dosud zcela objasněn mechanismus působení ve vztahu ke vzniku astmatu – předpokládá se stejný typ alergické reakce jako u diizokyanátů (nízkomolekulární sloučeniny). Prostřednictvím Kliniky nemocí z povolání FN v Hradci Králové bylo v letech 1996–2006 ohlášeno celkem 31 profesionálních kožních onemocnění způsobených dezinfekčními prostředky (29krát kontaktní alergický ekzém, 2krát iritační dermatitida), obsahujícími především glutaraldehyd, formaldehyd, glyoxal, hexachlorofen, isopropylalkohol, chlorhexidinglukonát, kyselinu peroctovou aj. Dále bylo za uvedené období hlášeno 9 profesionálních onemocnění dýchacích cest, a to 8krát bronchiální astma a/nebo rinitida (příčinnou škodlivinou byla nejčastěji kyselina peroctová a glutaraldehyd) a 1krát akutní podráždění dýchacích cest čistícím přípravkem s obsahem chlóru. Autorky prezentují výsledky kontrolního vyšetření uvedeného souboru nemocných z roku 2006–2007. V závěru jsou shrnuta doporučení pro zvýšení bezpečnosti při používání dezinfekčních prostředků.
Klíčová slova:
dezinfekční prostředky, alergie na dezinficiencia, profesionální alergie, nemoci z povolání ve zdravotnictvíÚvod
Dezinfekce je definována jako soubor opatření ke zneškodňování mikroorganismů pomocí fyzikálních, chemických nebo kombinovaných postupů s cílem přerušit cestu nákazy od zdroje ke vnímavému jedinci. Provádí se nejen v rámci protiepidemického režimu ve zdravotnictví, ale i jako součást technologických postupů a hygienických režimů v provozech vykonávajících epidemiologicky závažnou činnost (potravinářství, zemědělství, kosmetická a farmaceutická výroba, oblast služeb).
Pojem vyšší stupeň dezinfekce (high-level disinfection, HLD) znamená proces dezinfekce, při kterém se ničí veškeré mikroorgnismy kromě spór bakterií. Používá se pro zdravotnické prostředky, které nelze sterilizovat jinými metodami, na operačních sálech, zobrazovacích pracovištích, při endoskopiích, ve sterilních provozech. Zákonným předpisem je vyhláška č. 195/2005 Sb., kterou se upravují podmínky předcházení vzniku a šíření infekčních onemocnění a hygienické požadavky na provoz zdravotnických zařízení a ústavů sociální péče.
Obecná charakterisitka dezinfekčních látek
Dezinfekční přípravky se obecně řadí mezi protoplazmatické jedy. Podle typu působení se dezinfekční látky dělí na -cidní a -statické.
K dělení dezinfekčních látek lze přistupovat z těchto hledisek [18]:
- Podle způsobu použití: prostředkyk dezinfekci rukou a kůže, k dezinfekci nástrojů, k plošné dezinfekci/na povrchy, ke speciálnímu užití.
- Podle spektra účinnosti: působení na bakterie, viry, plísně, bacily tuberkulózy, na spóry.
- Podle místa použití: zdravotnictví, potravinářství, komunální sféra, zemědělství.
- Z hlediska zkoumání účinků jednotlivých dezinfekčních prostředků na lidské zdraví je důležité dělení podle účinných látek(chemické struktury) –přehled uvádí tabulka 1.
Tab. 1. Rozdělení dezinfekčních prostředků podle jejich chemické struktury 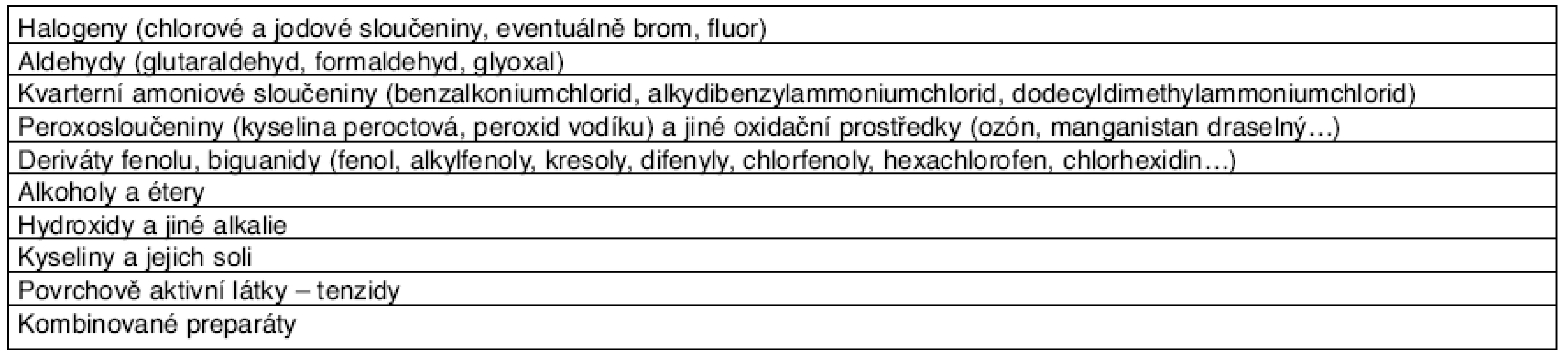
Mechanismus dezinfekčního účinku je založen na chemických reakcích, jejichž přehled přináší tabulka 2 [37].
Tab. 2. Mechanismus účinku dezinfekčních látek 
Nežádoucí zdravotní účinky dezinficiencií závisí na jejich koncentraci a na velikosti expozice. Toxické-iritační působení je typické u masivní expozice a vysokých koncentrací látky; vzniká iritační dermatitida a iritace dýchacích cest, syndrom reaktivní dysfunkce dýchacích cest (RADS), iritativní (nealergické, neimunologické) astma, popř. asthma--like syndrom. Alergickým mechanismem vznikají i u malé expozice a nízkých koncentrací přípravku reakce I. imunopatologického typu s klinickými projevy urtikarie, alergické rýmy, konjunktivitidy, laryngitidy, alergického bronchiálního astmatu i anafylaxe (laryngospasmus, Quinckeho edém). Typickým představitelem reakce IV. imunopatologického typu (pozdní, buňkami zprostředkovaná odpověď) je kontaktní alergický ekzém.
K nejvýznamnějším dezinfekčním látkám z hlediska nepříznivých účinků na zdraví pracovníků i pacientů patří:
- glutaraldehyd,
- formaldehyd,
- chlorhexidin,
- benzalkonium chlorid.
1. Glutaraldehyd (GA)
Je to alifatický dialdehyd. Ke sterilizaci se využívá od r. 1963, a to především ke sterilizaci nástrojů (endoskopy). Glutaraldehyd je součástí vyvíjecích lázní ve fotografii, využívá se jako fixační médium v histochemii a elektronové mikroskopii. V pracovním prostředí se vyskytuje v prostředí operačních sálů, endoskopických pracovišť, radiologických oddělení, patologických laboratoří. Má rovněž léčebné využití v dermatologii (epidermolysis bulosa, herpes simplex, hyperhidróza, onychomykóza, veruky). Jeho výhodou je nízká cena, výborné dezinfekční vlastnosti, stabilita v roztoku a skutečnost, že nepoškozuje ošetřované předměty [11, 29, 34]. Glutaraldehyd se používá v 2–4% koncentraci, a to i pro vyšší stupeň dezinfekce. Akutní perorální toxicita je pozorována od koncentrace 5 %. Výpary mají silný iritační účinek na dýchací cesty, oči a kůži. Koncentrační práh pro poškození oční rohovky je 1 %, těžké postižení očí nastává od koncentrací nad 5 %. K podráždění kůže vede již 1% koncentrace při souvislém působení, u 45% a koncentrovanějších roztoků dochází až ke korozi kůže; v koncentracích 15 procent a méně není riziko akutní perkutánní otravy. Od koncentrace 2 % je pozorována iritace a senzibilizace dýchacích cest až vznik bronchiálního astmatu [3]. Role imunitních mechanismů zůstává nejasná [23, 27]. Jde o sloučeninu nízkomolekulární, proto většinou nebývají detekovány zvýšené hladiny specifických protilátek IgE v séru; k senzibilizaci dochází i u koncentrací pod přípustným expozičním limitem. U vysokých koncentrací se setkáváme s asthma-like syndromem, RADS, vzácně s dysfunkcí hlasových vazů [10]. Dosavadní studie ukazují, že GA nemá účinky genotoxické ani teratogenní a že není látkou fotosenzibilizující [3]. Dosud nebyla nalezena zkřížená reaktivita s formaldehydem [28].
2. Formaldehyd
Má široké využití i mimo oblast zdravotnictví (výroba plastů, pryže, pryskyřic, dřevovýroba, konzervační látka). Bývá obsažen také v zubních pastách a v řadě léčiv, při jejichž používání může dojít k rozvoji nepříznivé reakce dýchacích cest [5]. Také formaldehyd je nízkomolekulární sloučeninou: formaldehydem indukované astma vesměs nemá podklad v IgE mediovaném mechanismu (přesto ojedinělé práce popisují záchyt specifických IgE v séru [1, 35]). Z běžných dezinficiencií má formaldehyd nejsilnější nežádoucí účinky, které nejdéle perzistují. Vzhledem k výborné rozpustnosti ve vodě je významný jeho záchyt v horních partiích respiračního traktu [2, 17]. Typické klinické projevy účinku jsou dráždění očí a horních cest dýchacích, u vysokých koncentrací bolest hlavy. K rozvoji pozdní astmatické odpovědi, která je pro formaldehyd typická [17], může dojít i u nízkých koncentrací látky. Mechanismus této reakce je dosud nejasný; nepříznivými přídatnými faktory jsou délka expozice, vysoká teplota prostředí a nízká vlhkost v ovzduší. Projevem kožní alergické reakce je kontaktní dermatitida.
3. Chlorhexidin
Je to syntetický kationický biguanid, derivát fenolu, používaný jako antiseptikum a dezinficiens. Na trh byl uveden v roce 1954. Je účinný na grampozitivní i gramnegativní bakterie, část mykobakterií, Candidu albicans a na některé viry. Jako acetátová nebo glukonátová sůl je používán k lokální aplikaci na kůži nebo sliznice, na rány, popáleniny, chirurgické nástroje a povrchy. Je rovněž obsažen v zubních pastách, kloktadlech, ústních vodách, nosních a očních kapkách a mastech. Substance se používají jako přísada do lubrikantů, do močových katétrů a centrálních venózních katétrů. Příkladem dezinfekčního prostředku je Spitaderm nebo Incidin Extra. Chlorhexidin způsobuje jednak reakce pozdní hypersenzitivity, a to především kontaktní ekzém, jednak reakce časné přecitlivělosti v podobě urtikarie, vzácněji i anafylaxe [13]. U senzibilizovaných osob a u pacientů s preexistující kontaktní dermatitidou je riziko rozvoje alergické reakce na chlorhexidin vyšší [4, 19].
4. Benzalkoniumchlorid (BAC)
Patří do skupiny kvarterních amoniových sloučenin (KAS). Používá se jako antiseptikum, dezinficiens, detergent, bývá obsažen v kosmetických přípravcích včetně dětské kosmetiky, slouží jako účinná antibakteriální přísada v očních a nosních kapkách, v roztocích na uchovávání kontaktních čoček a ve sprejích k inhalaci [21, 22, 26]. Benzalkonium chlorid může proto být příčinou paradoxní bronchokonstrikce po inhalaci antiastmatického léčiva!
Mechanismus vzniku bronchiálního astmatu u benzalkonia je jednak neimunologický –nespecifickou cestou dochází k uvolnění histaminu z mastocytů a ke dráždění receptorů nervových vláken, ale také imunologický (KAS jako hapten), s rozvojem reakce časné nebo pozdní přecitlivělosti. Expozice KAS u farmářů zvyšuje riziko IgE senzibilizace k běžným inhalačním (zemědělským) alergenům.
Soubor vyšetřených a metodika
V roce 2006, respektive 2007, bylo provedeno kontrolní vyšetření nemocných, jimž byla prostřednictvím Kliniky nemocí z povolání Fakultní nemocnice v Hradci Králové v letech 1996–2006 uznána nemoc z povolání způsobená kontaktem s dezinfekčními prostředky.
Zaměřili jsme se na typ zdravotního postižení, vykonávanou profesi, druh dezinfekce a na vývoj onemocnění po pracovním přeřazení.
Výsledky
Soubor tvoří 40 osob – 38 žen a 2 muži. Průměrný věk souboru činil 37,4 (± 10,9) roku.
Kožní nemocí z povolání trpělo 31 osob: u 29 z nich se jednalo o kontaktní alergický ekzém, u 2 osob o iritativní dermatitidu. Respirační alergické onemocnění, a to bronchiální astma a/nebo alergickou rinitidu jsme diagnostikovali u 8 osob a u jedné pacientky akutní podráždění dýchacích cest po inhalaci chemické škodliviny.
U 7 z celkového počtu 8 respiračních alergických onemocnění byla diagnóza potvrzena specifickým provokačním testem (rinoprovokační, respektive bronchoprovokační test).
U jedné osoby byly hlášeny současně dvě nemoci z povolání způsobené Lysoforminem – iritativní dermatitida a alergická rinitida a konjunktivitida.
Jako vyvolávající příčina profesionální alergie byly zjištěny především glutaraldehyd, formaldehyd, kvarterní amoniové sloučeniny, alkydibenzylamoniumchlorid a kyselina peroctová. Nejčastěji se jednalo o kombinované preparáty s obsahem glutaraldehydu a kvarterní amoniové báze (Bacillocid Rasant, Desur, Incidin, Lysoformin, Sekusept extra).
Pokud jde o profesní zastoupení, převážná většina postižených osob byla zaměstnána ve zdravotnictví (32 osob = 82 %). Konkrétně šlo o profese zdravotní sestra (19 osob), lékařka (1), učitelka odborné praxe na střední zdravotnické škole (1), zdravotní laborantka (4), uklízečka ve zdravotnictví (6), sanitář v nemocnici (1). V ostatních případech se jednalo o uklízečku administrativních prostor (4 osoby), dělnici (2 osoby), ošetřovatele dojnic (2 osoby). Průměrná délka expozice do ohlášení nemoci z povolání činila u kožních onemocnění 6,5 roku (3 měsíce až 38 let), u respiračních 8,6 roku (3–20 let). Délka expozice do vzniku prvních obtíží byla u kožních nemocí průměrně 5 let, u respiračních nemocí průměrně 6,5 roku. U 4 osob se rozvinula okamžitá kožní reakce po úvodním pracovním kontaktu s alergenem. Pozitivní osobní alergologická anamnéza před hlášením nemoci z povolání byla nalezena u 18 osob (46 %), známky atopie v době zjištění nemoci z povolání byly přítomny u 17 osob (43 %). U 32 % osob s kožní nemocí z povolání (10/31) následně došlo k rozvoji (alergických) respiračních obtíží (především polinóza s projevy alergické rinitidy a konjunktivitidy, dále bronchiální astma).
U uvedeného souboru nemocných bylo provedeno kontrolní vyšetření s cílem zjistit, jaký byl vývoj onemocnění po pracovním přeřazení a jak se tito nemocní dále pracovně uplatnili.
Bylo zjištěno, že u 30 % osob došlo ke zhojení profesionálního alergického onemocnění, takže byli zcela bez alergických obtíží. Zlepšení až výrazné zlepšení bez potřeby pravidelné medikamentózní léčby uvedlo 39 % nemocných; u 17 % se stav nezměnil, onemocnění vyžadovalo soustavnou léčbu (ve skupině respiračních onemocnění však bez zlepšení zůstalo 50 %). Ke zhoršení onemocnění došlo u jediné osoby s alergickou rýmou (3 %), u které se následně rozvinulo bronchiální astma. U 4 osob (11 %) další průběh není znám.
Pokud jde o další pracovní uplatnění nemocných, 51 % mohlo po určitých úpravách pracovních podmínek setrvat u původního zaměstnavatele i v původním zaměstnání, 10 % osob změnilo zaměstnavatele při zachování původní profese, 15 % pracovníků bylo nuceno změnit profesi i zaměstnavatele. Pouze jediná osoba (3 %) byla nezaměstnaná; 11 % postižených bylo v době naší kontroly na mateřské dovolené, případně v invalidním či starobním důchodu.
Diskuse
Výběr dezinfekčních prostředků se řídí komplexem požadavků na jejich vlastnosti: kromě samotné dezinfekční účinnosti jde o dobu působení přípravku, vliv na dezinfikovaný materiál a prostředí, způsob použití, toxicitu a dráždivost pro lidi a zvířata, zanechávání toxických reziduí, zápach, formu balení, způsob dávkování, skladování, stabilitu pracovních roztoků, biologickou odbouratelnost přípravku, finanční nároky.
Celosvětově je patrný nárůst počtu onemocnění astmatem z aerosolů dezinfekčních a sterilizačních prostředků, stejně tak nárůst kožních alergických onemocnění z kontaktu s dezinfekcí (naopak klesá počet nově zjištěných nemocí z latexu).
Přehled profesionálních onemocnění z dezinfekčních prostředků v České republice v období let 1999–2006 je uveden v tabulce 3.
Tab. 3. Profesionální respirační a kožní onemocnění ze škodlivého účinku dezinfekčních prostředků hlášená v České republice v letech 1999–2006 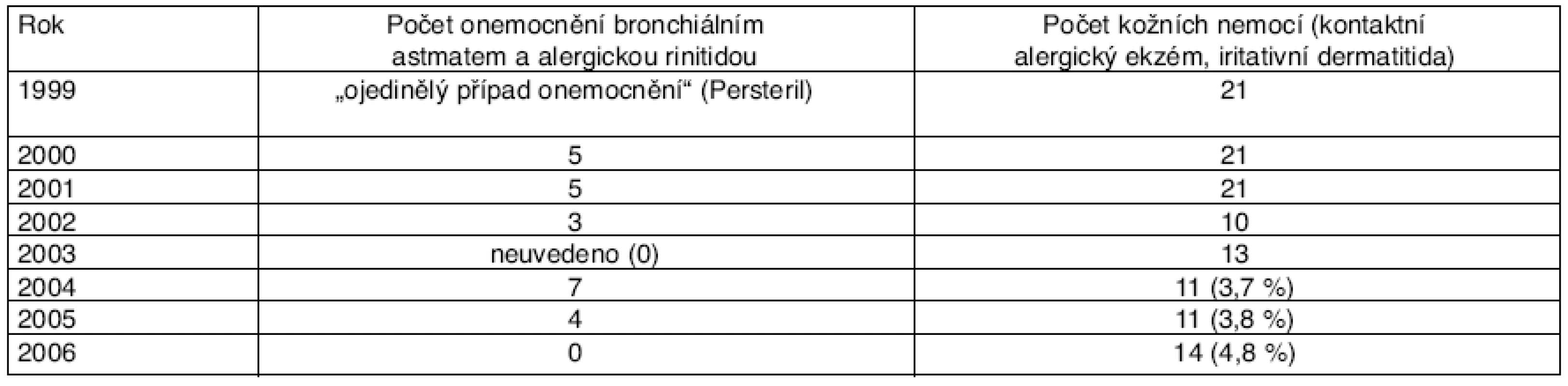
Z celostátní statistiky nemocí z povolání v ČR vyplývá, že dezinfekční prostředky zapříčiňují zhruba 5 % profesionálních kožních nemocí a 7 % případů profesionálního astmatu.
Dickel et al. [9] u souboru 3097 pacientů s kožním profesionálním onemocněním zjistil jako příčinu u 52 % detergenty, u 24 % dezinfekční prostředky a u dalších 24 % kyseliny a zásady. Sato zkoumal soubor 307 lékařů – 25 % z nich trpělo kontaktní dermatitidou z dezinfekčních prostředků, nejčastěji z chlorhexidin glukonátu [30]. Stejně jako v našem souboru je i v literatuře v souvislosti s pracovní expozicí dezinfekčním prostředkům dokumentováno s jednoznačnou převahou postižení zdravotníků. Shaffer et al. nalezl u zdravotníků v kontaktu s glutaraldehydem osminásobně vyšší riziko vzniku alergické kontaktní dermatitidy než u neexponované populace [31].
Velká část autorů označuje za nejohroženější skupinu zdravotnických pracovníků stomatology [14, 15, 28]. Piirila zkoumal ve skupině stomatologů výskyt profesionálního astmatu a rinitidy – nejčastějším alergenem byly v tomto případě metakryláty, popř. latex a jen ojediněle chloramin [25].
Szepietowski a Salomonnalezli v anamnéze zdravotníků až u 70 % přítomnost projevů ekzému v posledních 12 měsících a u 46 % přítomnost kožních lézí v době vyšetření [33].
Je třeba připomenout, že problém alergií na dezinfekční prostředky se týká i dalších oblastí lidské pracovní činnosti, např. zemědělské živočišné výroby, kde jsou dezinficiencia používána pravidelně a masivně. Kiec-Swierczynska et al. uvádějí, že expozice KAS u farmářů zvyšuje riziko IgE senzibilizace k běžným inhalačním (zemědělským) alergenům. Tento poznatek lze potvrdit i na základě praktických zkušeností z našeho pracoviště. Jako přídatné nepříznivé faktory u farmářů působí další chemické iritanty (umělá hnojiva, pesticidy) a fyzikální faktory (změny teploty, vlhkost prostředí, sluneční záření) [16].
Z dosavadního výzkumu vyplývá, že pro vznik onemocnění není nezbytná atopie – existuje řada dokladů o neimunologických mechanismech vzniku nemoci [33, 35].
Pro vývoj kontaktní dermatitidy však je atopický ekzém významným predisponujícím faktorem [20, 21, 33]. Nespecifické faktory zvyšující riziko vývoje dermatitidy rukou jsou: časté mytí rukou, používání dezinficiencií, práce v mokru a vlhku, expozice medicinálním substancím a detergentům, používání gumových rukavic. Je třeba upozornit i na riziko přídatné senzibilizace – příkladem je sterilizace dialyzačních přístrojů nebo latexových rukavic etylen - oxidem.
Pokud jde o glutarladehyd, realizované studie svědčí jak pro imunologický, tak neimunologický základ glutaraldehydem indukovaného astmatu [24, 27]. Lokální slizniční a kožní změny u pacientů i u pracovníků – ošetřujícího personálu se mohou objevit po nedostatečné dekontaminaci lékařských nástrojů a endoskopů. Preventivním opatřením je udržování koncentrace par glutaraldehydu v ovzduší pod přípustným expozičním limitem a respektování příslušných doporučení pro ochranu kůže, očí, dýchacích cest [3].
U formaldehydu výsledky řady prací dokládají, že neexistuje paralela mezi tíží astmatu, velikostí expozice a výší sérových hladin IgE [1, 2].
Antiseptikum chlorhexidin je rozšířen v chirurgických provozech. Hypersenzitivita je vzácná, nebezpečí vývoje anafylaktického šoku však nelze podceňovat [12, 19]. Beaudin et al. nalezli v literatuře 50 popsaných případů těžké anafylaxe po chlorhexidinu za období 10 let. Upozorňují, že více než sto různých medicinálních produktů obsahuje chlorhexidin. Garvey et al. svým výzkumem potvrdil IgE mediovanou alergickou reakci na chlorhexidin u profesionálně exponovaných osob, u nichž zjistil častou pozitivitu kožních testů (u 50 % souboru) a současný výskyt specifických protilátek IgE v séru [12].
Kvarterní amoniové báze často způsobují kožní senzibilizaci, ale také astma, a to zejména benzalkoniumchlorid [22, 26]. Připouští se zkřížená imunologická reaktivita mezi různými kvarerními amoniovými sloučeninami [26]. Innocenti popsal v r. 1978 první dokumentovaný případ profesionálního astmatu vyvolaného dezinfekcí s BAC u pracovnice v prádelně.
Mechanismus vzniku astmatu při působení KAS je pravděpodobně neimunologický i imunologický – KAS působí jako hapteny (podobně jako u diizokyanátů a červeného cedru). Dochází k reakci časného i pozdního typu. Neimunologickým nespecifickým mechanismem BAC – díky svým povrchově aktivním vlastnostem – způsobuje uvolnění histaminu z mastocytů. Může vyvolat bronchokonstrikci stimulací dráždivých receptorů a nemyelinizovaných senzitivních nervových vláken. Studie prokázaly zvýšené riziko IgE senzitizace k běžným inhalačním alergenům u farmářů používajících dezinfekční látky s obsahem KAS. Atopici exponovaní KAS mají signifikantně častější výskyt příznaků než neatopici [26].
Cristofari-Marquand popsal řípady profesionálního astmatu vyvolaného směsí kyseliny peroctové a peroxidu vodíku. Dia-gnóza byla stanovena na základě pozorování změn klinického obrazu a série spirometrických vyšetření v závislosti na pobytu na pracovišti a vyřazení z expozice. Autoři upozorňují na obtížnost v rozhodování mezi alergickým mechanismem astmatu s pozdním vývojem odpovědi a iritiativním mechanismem astmatu – obojí typ je možný [7].
Proteolytické enzymy využívané vedle glutaraldehydu k dezinfekci endoskopů způsobují IgE-dependentní senzitizaci. V případě alergických obtíží vyvolaných chloraminem bývá IgE dependentní mechanismus zjišťován pravidelně.
Naše poznatky ohledně průměrné doby expozice alergenu do vzniku prvních respiračních obtíží odpovídají výsledkům uváděným Di Stefanem [32], který nalezl průměrnou dobu expozice 6,7 roku. V jím sledovaném souboru u 42 % osob nosní příznaky předcházely výskytu kašle a dušnosti. V souboru 24 osob byla u 29 % detekována pozitivita specifických protilátek IgE proti glutaraldehydu. Přítomnost atopické přecitlivělosti na běžné inhalační alergeny a kouření nebyly vázány na pozitivitu těchto specifických IgE. Průměrná koncentrace glutaraldehydu při testu byla 0,075 mg/m3. Autor potvrzuje, že pozitivita specifických IgE málo koreluje s klinickými příznaky. Doba mezi poslední expozicí škodlivině a odběrem krve na stanovení specifických IgE hraje důležitou roli – dochází k rychlému poklesu hladin IgE až k negativním hodnotám. Je proto doporučeno využívat periodických zdravotních dotazníků speciálně zaměřených na dýchací cesty, což by mělo přispět k odhalení pracovníků s pravděpodobným rozvojem astmatu z glutaraldehydu [32].
Úsilí o náhradu sice účinného, ale značně toxického a alergizujícího glutaraldehydu vedlo k vývoji náhradních preparátů, a to jednak orthoftalaldehydu (OPA, u nás např. preparát Cidex OPA) a dále směsi peroxidu vodíku s kyselinou peroctovou (přípravek Compliance). Oba preparáty byly uvedeny na trh v letech 1999–2000 s nadějí, že půjde o bezpečnější alternativu ke glutaraldehydu. Dosavadní data však zatím nestačí k určení potenciálních účinků na zdraví [29]. Je zřejmé, že i OPA může senzibilizovat dýchací cesty a směsi peroxosloučenin jsou významnými iritanty.
Závěr
Dezinfekční prostředky vyvolávají především kožní, méně často respirační alergická profesionální onemocnění. Z porovnání zjištěných údajů z České republiky i celosvětově vyplývá, že počty onemocnění jsou nejspíše významně podhodnoceny: značná část pracovníků své obtíže lékaři nesdělí.Nejvíce postiženou profesí jsou jednoznačně zdravotníci.
U dezinfekcí jde o látky rozmanité chemické povahy, nepříznivé zdravotní účinky jsou nejčastěji popisovány u glutaraldehydu, kvarterních amoniových sloučenin, formaldehydu, kyseliny peroctové a halogenovaných sloučenin. Vzniklá onemocnění mohou mít z patogenetického hlediska podklad v ne-imunologickém i imunologickém mechanismu. Imunopatologická reakce časné přecitlivělosti spojené s IgE dependentním mechanismem je popisována pravidelně u chloraminu, často u proteolytických enzymů, naopak vzácně u glutaraldehydu a formaldehydu. K etiologické diagnostice respiračních onemocnění je v případě expozice dezinfekčním prostředkům mimořádně vhodný specifický broncho-provokační nebo rinoprovokační test [23]. Při včasném přerušení expozice je zejména u kožních onemocnění vyšší pravděpodobnost vyhojení (na rozdíl od alergie kupř. na těžké kovy). Specifickým rysem souvisejícím s prací ve zdravotnictví je vyšší šance na další vhodné pracovní uplatnění než u jiných profesí.
Možnosti, jak zlepšit stávající situaci v užívání dezinficiencií, jsou:
- Vytipování nejméně alergizujících preparátů.
- Minimalizace expozice – efektivní ventilace, uzavřené „pračky“, větrání místností se skladovanými prostředky, nácvik bezpečné práce s příslušnými chemikáliemi [6, 23, 31, 34].
- Důsledné pátraní po preexistujícím alergickém onemocnění v osobní anamnéze uchazečů o práci ve zdravotnictví [8].
- Pravidelné kontroly zdravotního stavu v rámci preventivních prohlídek včetně dotazníků cílených na subjektivní obtíže.
- Nepodceňovat možnost vývoje anafylaktické reakce až šoku (chlorhexidin).
- Pomýšlet na možnou senzibilizaci i na recidivy onemocnění při neprofesionální expozici přípravkům s přídavkem uvedených dezinfekčních látek (kosmetika, léčiva).
Použité zkratky:
BAC – benzalkoniumchlorid
GA – glutaraldehyd
HLD – high-level disinfection
(vyšší stupeň dezinfekce)
IgE – imunoglobuliny třídy E
KAS – kvarterní amoniové sloučeniny
OPA – orthoftalaldehyd
RADS – Reactive Airways Dysfunction Syndrome (syndrom reaktivní dysfunkce dýchacích cest)
Došlo dne 18. 3. 2008. Přijato do tisku dne 16. 4. 2008.
Kontaktní adresa:
MUDr. Karin Boušová, Ph.D.
Klinika nemocí z povolání
FN v Hradci Králové
Sokolská 518
500 05 Hradec Králové
e-mail: bousova@fnhk.cz
Zdroje
1. BABA, K., YAGI, T., NIWA, S., SAKAKIBARA, A., HATTORI, T., KOISHIKAWA, I. et al. Measurement of formaldehyde-specific IgE antibodies in adult asthmatics. Arerugi, 2000, 49, 5, s. 404–411.
2. BACCIOGLU, A., KALPAKLIOGLU, A. F. An unusual form of formaldehyde-induced lung diseases. Allergol. Immunopathol. (Madr), 2007, 35, 3, s. 110–112.
3. BALLANTYNE, B., JORDAN, S. L. Toxicological, medical and industrial hygiene aspects of glutaraldehyde with particular reference to its biocidal use in cold sterilization procedures. J. Appl. Toxicol., 2001, 21, 2, s. 131–151.
4. BEAUDOUIN, E., KANNY, G., MORISSET, M., RENAUDIN, J. M., MERTES, M., LAXENAIRE, M.C. et al. Immediate hypersensitivity to chlorhexidine: literature review. Allerg. Immunol. (Paris), 2004, 36, 4, s. 123–126.
5. CHARPIN, D., DUTAU, H., FALZON, S. Hypersensitivity to formaldehyde. Allergy, 2000, 55, 10, s. 986–987.
6. COHEN, N. L., PATTON, C. M. Worker safety and glutaraldehyde in the gastrointestinal lab environment. Gastroenterol. Nurs., 2006, 29, 2, s. 100–104.
7. CRISTOFARI-MARQUAND, E., KACEL, M., MILHE, F., MAGNAN, A., LEHUCHER-MICHEL, M. P. Asthma caused by peracetic acid-hydrogen peroxide mixture. J. Occup. Health, 2007, 49, 2, s. 155–158.
8. DASTYCHOVÁ, E. Profesionální dermatózy ekzémového charakteru – vyšetřovací postupy. Alergie, 2000, 2, 3.
9. DICKEL, H., KUSS, O., SCHMIDT, A., KRETZ, J., DIEPGEN, T. L. Importance of irritant contact dermatitis in occupational skin disease. Am. J. Clin. Dermatol., 2002, 3, 4, s. 283–289.
10. GALDI, E., PERFETTI, L., PAGELLA, F., BERTINO, G., FERRARI, M., MOSCATO, G. Irritant vocal cord dysfunction at first misdiagnosed as reactive airway dysfunction syndrome. Scand. J. Work Environ. Health, 2005, 31, 3, s. 224–226.
11. GANNON, P. F., BRIGHT, P., CAMPBELL, M., O’HICKEY, S. P., BURGE, P. S. Occupational asthma due to glutaraldehyde and formaldehyde in endoscopy and x ray departments. Thorax, 1995, 50, 2, s. 156–159.
12. GARVEY, L. H., KRĮIGAARD, M., POULSEN, L. K., SKOV, P. S., MOSBECH, H., VENEMALM, L., DEGERBECK, F., HUSUM, B. IgE-mediated allergy to chlorhexidine. J. Allergy Clin. Immunol., 2007, 120, 2, s. 409–415.
13. GARVEY, L. H., ROED-PETERSEN, J., HUSUM, B. Is there a risk of sensitization and allergy to chlorhexidine in health care workers? Acta Anaesthesiol. Scand., 2003, 47, 6, s. 720–724.
14. HAMANN, C. P., RODGERS, P. A., SULLIVAN, K. M. Occupational allergens in dentistry. Curr. Opin. Allergy Clin. Immunol., 2004, 5, s. 403–409.
15. KIEC-SWIERCZYNSKA, M., KRECISZ, B., KRYSIAK, B., KUCHOWICZ, E., RYDZYNSKI, K. Occupational allergy to aldehydes in health care workers. Clinical observations. Experiments. Int. J. Occup. Med. Environ. Health, 1998, 1, 4, s. 349–358.
16. KIEC-SWIERCZYNSKA, M., KRECISZ, B., SWIERCZYN-SKA-MACHURA, D. Most frequent causes of allergic contact dermatitis in farmers: based on material collected in the Nofer Institute of Occupational Medicine, Lodz. Med. Pr., 2003, 54, 3, s. 237–243.
17. KIM, CH. W., SONG, J. S., AHN, Y. S., PARK, S. H., PARK, J. W., NOH, J. H., HONG, CH. S. Occupational asthma due to formaldehyde. Yonsei Med. J., 2001, 42, 4, s. 440–445.
18. KNEIFLOVÁ, J. Dezinfekční přípravky 2, schválené k používání v ČR k 30.6.2001. 1. vyd., Praha : Vydavatelství Kneifl, 2001, 446 s. ISBN 80-86052-10-9.
19. KRAUTHEIM, A. B., JERMAN, T. H., BIRCHE, A. J. Chlorhexidine anaphylaxis: case report and review of the literature. Contact Dermatitis, 2004, 50, 3, s. 113–116.
20. NETTIS, E., COLANDAR, M. C., SOCCIO, A. L., FERRANNINI, A., TURSI, A. Occupational irritant and allergic contact dermatitis among healthcare workers. Contact Dermatitis, 2002, 46, 2, s. 101–107.
21. NOVÁK, M., DLABOLOVÁ, K. Profesionální alergický ekzém po benzalkoniumchloridu a glutar(di)aldehydu v kontaktním prostředku k dezinfekci povrchů a nástrojů. Pracov. Lék., 2000, 52, 3, s. 123–126.
22. NOVÁK, M. Benzalkoniichlorid – méně diagnostikovaný (ne)profesionální kontaktní alergen. Pracov. Lék., 2001, 53, 1, s. 19–23.
23. ONG, T. H., TAN, K. L., LEE, H. S., ENG, P. A case Report of occupational Asthma due to Glutaraldehyde Exposure. Ann. Acad. Med. Singapore, 2004, 33, s. 275–278.
4. PALCZYŃSKI, C., WALUSIAK, J., RUTA, U., GÓRSKI, P. Occupational asthma and rhinitis due to glutaraldehyde: changes in nasal lavage fluid after specific inhalatory challenge test. Allergy, 2001, 56, 12, s. 1186–1191.
25. PIIRILA, P., HODGSON, U., ESTLANDER, T., KESKINEN, H., SAALO, A., VOUTILAINEN, R., KANERVA, L. Occupational respiratory hypersensitivity in dental personnel. Int. Arch. Occup. Environ. Health, 2002, 75, 4, s. 209–216.
26. PUROHIT, A., KOPFERSCHMITT-KUBLER, M. C., MOREAU, C., POPIN, E., BLAUMEISTER, M., PAULI, G. Quaternary ammonium compounds and occupational asthma. Int. Arch. Occup. Environ. Health, 2000, 73, 6, s. 423–427.
27. QUIRCE, S., GÓMEZ, M., BOMBÍN, C., SASTRE, J. Glutaraldehyde-induced asthma. Allergy, 1999, 54, 10, s. 1121–1122.
28. RAVIS, S. M., SHAFFER, M. P., SHAFFER, C. L., DEHKHAGHANI, S., BELSITO, D. V. Glutaraldehyde-induced and formaldehyde-induced allergic contact dermatitis among dental hygienists and assistants. J. Am. Dent. Assoc., 2003, 134, 8, s. 1072–1078.
29. RIDEOUT, K., TESCHKE, K., DIMICH - WARD, H., KENNEDY, S. M. Considering risks to healthcare workers from glutaraldehyde alternatives in high-level disinfection. J. Hosp. Infect., 2005, 59, 1, s. 4–11.
30. SATO, K., KUSAKA, Y., SUGANUMA, N., NAGASAWA, S., DEGUCHI, Y. Occupational Allergy in Medical Doctors. J. Occup. Health, 2004, 46, 2, s. 65–70.
31. SHAFFER, M. P., BELSITO, D. V. Allergic contact dermatitis from glutaraldehyde in health-care. Contact Dermatitis, 2000, 43, 3, s. 150–156.
32. DI STEFANO, F., SIRIRUTTANAPRUK, S., MCCOACH, J., SHERWOOD BURGE, P. Glutaraldehyde: an occupational hazard in the hospital setting. Allergy, 1999, 54, 10, s. 1105–1109.
33. SZEPIETOWSKI, J., SALOMON, J. Hand dermatitis: a problem commonly affecting nurses. Rocz. Akad. Med. Bialymst., 2005, 50, Suppl. 1, s. 46–48.
34. TAKIGAWA, T., ENDO, Y. Effects of glutaraldehyde exposure on human health. J. Occup. Health., 2006, 48, 2, s. 75–87.
35. VANDENPLAS, O., FIEVEZ, P., DELWICHE, J. P., BOULANGER, J., THIMPONT, J. Persistent asthma following accidental exposure to formaldehyde. Allergy, 2004, 59, 1, s. 115–116.
36. www.asmanet.com
37. www.sweb.cz/dezinfekce.dezinfekce
38. www.drogy.jinak.cz. Ochranná a ohnisková dezinfekce a sterilizace
Štítky
Hygiena a epidemiologie Hyperbarická medicína Pracovní lékařství
Článek EpinetČlánek Násilí v pracovním procesuČlánek Vývoj zaměstnanosti a mezdČlánek Stres v souvislosti s prací
Článek vyšel v časopisePracovní lékařství
Nejčtenější tento týden
2008 Číslo 2- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
- Historický milník v renoprotekci − účinnost kombinace trandolapril + verapamil ve studii BENEDICT
-
Všechny články tohoto čísla
- Uznávání ohrožení nemocí z povolání
- Riziko kardiovaskulárních onemocnění u vybraných profesí
- Profesionální alergie na dezinfekční prostředky
- Profesionální poškození zdraví u žen hlášená v České republice v letech 2001–2006
- Alergická bronchopulmonální aspergilóza jako nemoc z povolání
- Potřebujeme ohrožení nemocí z povolání a jejich seznam?
- Poznámky k posuzování zdravotní způsobilosti řidičů motorových vozidel
- Večer Kliniky pracovního lékařství při Spolku lékařů v Plzni
- Spolupráce švédského a čínského výzkumu ve zdravotnictví
- Epinet
- Násilí v pracovním procesu
- Vliv mobilních telefonů na zdraví
- Uplatnění výzkumných pracovníků
- Vývoj zaměstnanosti a mezd
- Nová hraniční hodnota chromátů v kůži
- Stres v souvislosti s prací
- Pracovní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Profesionální alergie na dezinfekční prostředky
- Uznávání ohrožení nemocí z povolání
- Alergická bronchopulmonální aspergilóza jako nemoc z povolání
- Potřebujeme ohrožení nemocí z povolání a jejich seznam?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



