-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Atypicky se prezentující nebo zcela bezbolestně probíhající AIM
The painless form of acute myocardial infarction
The results of studies and data from registries show that prevalence of acute myocardial infarction (AMI) without chest pain is relatively high. The main important subgroups with high rate of painless AMI groups are older patients, women, diabetics and hypertonics. The main presenting symptoms included dyspnoea (or heart failure), nausea and vomitus (or other gastrointestinal complaints), diaphoresis, palpitation, syncopes, arrhythmias up to cardiac arrest, sudden malaise or weakness, strokes, and in the elderly also confusion or sudden worsening of cognitive functions. The observation show that is very threatened group of patients what is consequence of many adverse factors. Their arrival in hospital in mean is delayed with comparison of patients with typical symptoms and in addition more than 20% was not admitted under diagnosis of AMI. That is in connection with fact, that ECG pattern of ST elevation (STEMI) is there less frequent. the establishing of diagnosis is delayed. Moreover in patients with correct diagnosis of AMI the establishing of diagnosis is delayed. That all is reason for less frequent acute reperfusion therapy that is often also significantly delayed. Also their entry, consecutive and discharge pharmacotherapy is suboptimal in comparison with actual guidelines of AMI treatment. They also less frequent undergo coronarography, less commonly included into cardiac rehabilitation program or followed by cardiologists. The result of that all is unfavorable hospitalization prognosis with high rate of heavy complications and significantly higher short - and long-time mortality. It is difficult to find the way to improve prognosis of that group. Besides educational program about alternative of atypical AMI presentation not only for patients but mostly for medical staff the possibility of early ECG record and troponin analysis also in cases without chest pain is suggesting. Definitely the emphasis on invasive diagnostics and aggressive pharmacotherapy is necessary in these patients.
Key words:
acute myocardial infarction, painless form, atypical symptoms, prevalence, risk groups, treatment, complications, prognosis
Autoři: S. Janoušek
Působiště autorů: Interní kardiologická klinika LF MU a FN Brno pracoviště Bohunice
Vyšlo v časopise: Kardiol Rev Int Med 2007, 9(4): 222-228
Kategorie: Redakční článek
Souhrn
Výsledky cílených studií i data z registrů ukazují, že výskyt bezbolestného akutního infarktu myokardu (AIM) je poměrně častý. Nejvýznamnějšími podskupinami s vyšším výskytem AIM bez stenokardií jsou starší nemocní, ženy, diabetici a hypertonici.
K hlavním prezentujícím příznakům patří dušnost (resp. srdeční selhání), nauzea a zvracení (nebo jiné gastrointestinální potíže), pocení, palpitace, synkopy, arytmie až srdeční zástava, náhlá celková schvácenost nebo slabost, mozkové příhody, u starších osob pak i stavy zmatenosti a náhlého zhoršení poznávacích funkcí.
Pozorování ukazují, že se jedná o vysoce rizikovou skupinu nemocných, což vyplývá z celé řady nepříznivých faktorů. Přicházejí do nemocnice v průměru později než nemocní s typickou symptomatologií, a navíc u více než 20 % těchto nemocných nebývá vstupně AIM vůbec rozpoznán. To souvisí i s tím, že se méně často prezentují v EKG obraze elevacemi ST (STEMI). Pokud AIM rozpoznán je, trvá stanovení diagnózy výrazně delší dobu, než u nemocných s typickými příznaky. To vše je příčinou méně časté akutní reperfuzní léčby, jejíž zahájení se navíc výrazně opožďuje. Ani vstupní, průběžná a závěrečná farmakoterapie nebývá u těchto nemocných v optimálním souladu se současnými doporučeními léčby AIM. V průběhu hospitalizace jsou tito pacienti také méně často koronarografováni a zařazováni do rehabilitačních programů, méně je sledují kardiologové.
Důsledkem toho všeho je nepříznivá hospitalizační prognóza se zvýšeným výskytem závažných komplikací a výrazně vyšší krátkodobá i dlouhodobá mortalita.
Je obtížně najít cesty ke zlepšení prognózy této skupiny. Kromě edukačních programů upozorňujících na možnost atypické prezentace AIM a zaměřených nejen na nemocné, ale především na zdravotníky, se nabízí možnost časného záznamu EKG křivky a stanovení sérového troponinu i u stavů bez bolestí na hrudníku. Důraz na invazivní diagnostiku a agresivní optimální farmakoterapii je u těchto nemocných samozřejmě nezbytný.Klíčová slova:
akutní infarkt myokardu, bezbolestná forma, atypické příznaky, prevalence, rizikové skupiny, léčba, komplikace, prognózaÚvod
Akutní koronární syndromy (AKS) mají sice většinou obdobný patofyziologický podklad, jejich klinická manifestace se však v jednotlivých případech často výrazně liší. Přestože stenokardie jsou nejtypičtějším příznakem AKS, má jejich charakter i důležitý diferenciálně diagnostický a prognostický význam [1]. Je nutno si uvědomit, že nezanedbatelný počet nemocných přichází s jinými symptomy než s typickou bolestí na hrudníku. Tyto potíže mohou být atypické, minimální, nebo dokonce žádné. Problematika němé ischemie je nesmírně zajímavá a její spojitost s rizikem vzniku akutního infarktu myokardu (AIM) je nepochybná [2–4], avšak podrobný rozbor této otázky přesahuje rámec tohoto článku. V našem sdělení se soustředíme především na problematiku bezbolestného AIM s atypickými, nebo dokonce se zcela chybějícími příznaky. Jedná se o tzv. němý infarkt, který poprvé popsal Herrick již v roce 1912 [5].
Hlavní abnormality bolestí u AIM
Kromě typické retrosternální lokalizace může bolest začínat i v epigastriu, což často vede k mylné diagnóze akutního gastrointestinálního (GIT) onemocnění. Tuto symptomatologii nejčastěji pozorujeme u AIM postihujících dolní (diafragmatickou) stěnu levé komory (LK) srdeční [6,7]. Exituje i druhá varianta, kdy se maximum bolesti soustředí v místě propagace a jen minimum retrosternálně. Pokud jsou tyto propagující se bolesti intenzivní mezi lopatkami, na krku nebo v horních končetinách, nemocný, ale někdy i lékař, je často považuje za revmatické, resp. vertebrogenní a jako takové jsou také léčeny. Při výrazné propagaci do čelisti mohou tyto bolesti imitovat potíže stomatologické, při propagaci do krku ORL onemocnění, při propagaci do epigastria pak opět náhlou břišní příhodu.
U malé části nemocných proběhne AIM jako zcela typická námahová AP, na kterou je nemocný zvyklý, bez známek zhoršení po stránce intenzity nebo doby trvání. Nezdá se, že by něco ukazovalo na závažnost tohoto stavu.
Diagnostické problémy mohou nastat, také když bolest trvá jen krátce a náhle a rychle zcela odezní. Tak tomu obvykle bývá, pokud se obnoví průtok koronární tepnou uzavřenou trombem. Tento stav může být také důsledkem podání analgetik, především opiátů.
Bezbolestné formy AIM
V zásadě můžeme rozlišit 3 varianty tohoto stavu. I když bývá označován jako bezbolestný (němý), často jej určitá retrosternální (byť minimální nebo nevýrazná) bolest doprovází, ale nebývá vedoucím příznakem, takže ji nemocní nevnímají nebo považují za bezvýznamnou, a lze ji zjistit jedině cílenými dotazy.
Druhou možností je skutečně zcela bezbolestná forma AIM. Zde jsou možné 2 varianty. Nemocní sice nemají bolesti, ale mají jiné výrazné příznaky, které je vedou k vyhledání zdravotnické pomoci. K těmto příznakům nejčastěji patří [8–13]:
- srdeční selhání tzn. dušnost bez bolesti, buď vzniklá čerstvě, nebo jako zhoršení dušnosti chronické,
- akutní GIT potíže - obvykle nauzea až zvracení, vzácně nucení na stolici, případně průjem (Tyto potíže se vyskytují častěji u AIM postihujícího dolní stěnu [6,7] a kupodivu i u žen [14,15]. Nesmíme ovšem zapomenout na možnost, že nauzea a zvracení mohou být vyvolány podáním opiátů ke ztišení bolestí.),
- synkopální stavy,
- výrazné pocení,
- mozková příhoda kompletní nebo tranzitorní ischemická ataka (embolizační nebo z hypotenze či nedostatečné perfuze při některých bradyarytmiích),
- nervozita, neklid, úzkost až obavy o život (strach ze smrti),
- náhlý vznik zmatenosti, dezorientace, manického syndromu nebo až psychózy, u starších pacientů i náhlá progrese příznaků mozkové arteriosklerózy,
- náhle vzniklá celkovou slabost,
- periferní arteriální embolizace,
- palpitace, arytmie až srdeční zástava,
- nepříjemné pocity v horní polovině těla (dyskomfort).
Tyto příznaky se mohou vyskytovat izolovaně nebo v kombinacích. Mezi autory panuje shoda, že nejčastějším atypickým příznakem bezbolestného AIM je srdeční selhání, resp. dušnost; v názorech na pořadí zastoupení dalších příznaků jsou naopak velké rozdíly. Ty jsou způsobeny především rozdílným věkem, ale i etnickým složením sledovaných souborů [16-18]. Obecně můžeme říci, že s vyšším věkem přibývá neuropsychiatrické symptomatologie [9,11,12], viz body 5.-7. výše uvedeného přehledu.
Příklad zastoupení některých příznaků u nemocných s bezbolestným AIM v registru GRACE ukazuje graf 1.
Graf 1. Dominující příznaky u nemocných přijatých s bezbolestným AKS (součet přesahuje 100 %, protože někteří nemocní měli několik příznaků současně). 
Konečně poslední variantou je zcela bezpříznakový infarkt (čistý němý infarkt). Ten je buď zjištěn později zcela náhodně na podkladě laboratorního vyšetření (EKG záznamu, echokardiografie, scintigrafie myokardu, magnetické rezonance apod.), nebo ho prokáže až pitevní nález. Jindy je samotný infarkt zcela bezpříznakový, ale projeví se až klinickými příznaky komplikací (srdeční selhání, epistenokardická perikarditida, arytmie atd.). Zajímavou vzácnou variantou je bezbolestný vlastní IM, který se projeví až poinfarktovou AP.
Zastoupení bezbolestného AIM mezi nemocnými a jeho prevalence v populaci
Otázka prevalence těchto stavů v populaci je velmi složitá. Nabízí se několik možností. Kromě cílených studií [19,20,13,21] je další základní možností využití dat z rozsáhlých nemocničních registrů [17,10] se všemi omezeními, která z toho vyplývají. Poslední, poměrně nejnáročnější metodou je zaměření se na určitou populaci. Nejpřesnější, ale také nejobtížnější je sledování vzorku celé populace, jak je tomu u Framinghamské studie [22]. Častěji se volí taková populace, u které je známé zvýšené riziko němého AIM, například diabetici [23].
Nejobtížnější je zjištění prevalence zcela němého AIM, protože nemocní, kteří jsou přijímání až s jeho komplikacemi, představují jen špičku ledovce. Údaje z Framinghamské studie získané pouze z analýzy EKG křivky v 2letých intervalech udávají během 30letého sledování na souboru 5 127 pacientů, že u více než 25 % nemocných s jasnými EKG známkami prodělaného AIM nebyl infarkt v době příhody diagnostikován (procento bylo ještě vyšší u starších osob a u žen). U těchto nediagnostikovaných AIM měla polovina nemocných atypické příznaky a zbývající polovina byla zcela asymptomatická [22]. Z těchto výsledků vyplynulo, že zhruba každý 8. člověk prodělal během sledovaného období AIM s atypickými příznaky a zhruba stejný počet prodělal němý infarkt. Další pozorování ukazují, že u starších osob bývá zcela němých AIM dokonce více než 20 % [12]. Ve studii West Scotland Coronary Prevention Study (WOSCOPS) byl sledován soubor 6 595 mužů ve věku 45-65 let po dobu 4,9 roku. EKG záznam byl analyzován při vstupu a pak pravidelně 1krát ročně. Bylo překvapivě zjištěno, že u 355 nemocných, kteří během tohoto období prodělali AIM (5,4 %), proběhl infarkt skoro v polovině případů (47,3 %) jako němý nebo nerozpoznaný a byl zjištěn pouze z každoročního EKG záznamu [21]. Samozřejmě z těchto dat nelze přesně stanovit, jaký podíl byl skutečně němých AIM a kolik jich nebylo diagnostikováno proto, že nemocní svoje potíže jako IM nevnímali nebo je bagatelizovali.
Na základě těchto studií můžeme formulovat shrnutí, že zcela němý nebo nediagnostikovaný IM se vyskytuje u relativně velkého procenta populace.
Poněkud přesnější údaje najdeme u pozorování zabývajících se pouze výskytem bezbolestného AIM prezentujícího se atypickými příznaky. Zde se lze již poměrně dobře opřít o data ze studií nebo registrů, protože tito nemocní obvykle lékařskou pomoc vyhledají. Jestliže dřívější pozorování uváděla poměrně malý podíl (jen několik procent) těchto nemocných ze všech pacientů s AIM [19,20], pozdější studie ukazují, že více než 20 % nemocných s AIM je přijímaných s bezbolestnou formou a atypickými příznaky [13]. Analýza amerického náradního registru AIM (NRMI-2) dokonce udává, že takových nemocných s AIM je celá 1/3 [17]. Tato překvapivě vysoká čísla, která jsou v dobré shodě s výše uvedenými daty z Framinghamské studie [22], nelze vysvětlit jen moderní podstatně citlivější detekcí AIM, která spočívá především na zvýšení koncentrací sérového troponinu [24].
Charakteristika nemocných s bezbolestným AIM
Většina pozorování zcela shodně udává, že pacienti s bezbolestnou formou AKS jsou významně starší než ti s klasickými bolestivými příznaky, je mezi nimi více žen a mají častější anamnézu diabetu, hypertenze nebo srdečního selhání [10,13,17,19,20,25-33].
Některé práce ještě uvádějí, že je mezi nimi méně kuřáků, nemocných s poruchami lipidového metabolizmu a léčených perkutánní koronární angioplastikou (PCI) [10,17]. Rozporné jsou údaje o prodělaném AIM nebo aortokoronárním bypassu (CABG) v anamnéze [10,17]. Epizodicky byl v anamnéze pozorován častější výskyt mozkových příhod, ale menší výskyt AP, jakož i méně častá pozitivní rodinná anamnéza ICHS [17]; tyto údaje bude ovšem nutno potvrdit dalšími studiemi.
V nefrologických přehledech se dále udává, že také nemocní s pokročilým renálním selháním mají zvýšený výskyt bezbolestné formy AIM [34-36], avšak takových nemocných je v souborech nemocných s AIM jen malé procento, takže jejich statistické hodnocení je obtížné.
I když ženy s AIM obecně mají vyšší průměrný věk, nelze vysvětlit zvýšený výskyt bezbolestného AIM u žen jen věkem, protože ten trvá i po adjustaci podle věku [13,37]; jasné vysvětlení příčiny tohoto rozdílu zatím není známo [14,15].
Dřívější pozorování často redukovala problém klinicky atypicky se prezentujícího nebo i němého AIM převážně na diabetickou populaci, u které se předpokládá jako důsledek diabetická (poly)neuropatie [38,39]. Avšak data z registrů [10,17] ukazují, že diagnóza DM je přítomna jen u zhruba 1/3 nemocných s chybějícími bolestivými příznaky a ve studii EMMACE (H4) se dokonce tento počet pohyboval pouze kolem 15 %. Je tedy zřejmé, že tuto skupinu nelze omezit jen na diabetiky, jak se to obvykle traduje v běžné lékařské praxi [40].
Problémy s diagnostikou a léčbou bezbolestných AIM (s atypickými příznaky), prognóza nemocných
S problematikou němého AIM nebo AIM prezentujícího se atypickými příznaky bezprostředně souvisí otázka časového intervalu mezi vznikem potíží a příchodem pacienta do nemocnice. I když i mezi nemocnými se zcela typickými příznaky AIM byly identifikovány některé skupiny přicházející s významným zpožděním (ženy, starší osoby a paradoxně i ti, kteří již dříve prodělali AIM [41]), patří sem pacienti s atypickými příznaky zcela standardně. Pomiňme zřejmý fakt, že kvůli tomu jsou tito nemocní mnohem více ohroženi náhlou smrtí v první minutách až hodinách po vzniku potíží, ještě před příchodem do nemocnice, a soustřeďme se na hospitalizační problematiku.
Studie, které otázku doby příchodu do nemocnice podrobně sledovala, zjistila, že průměrná doba tohoto opoždění proti nemocným s typickou bolestí na hrudníku přesáhla 2,5 hod. Jak se ukázalo, k další prodlevě dochází přímo ve zdravotnickém zařízení, protože nemocniční stanovení diagnózy AIM je u nich ve srování s nemocnými s klasickou prezentací výrazně opožděno [17]. Toto dvojí opoždění je v některých případech tak výrazné, že v době průkazu AIM již nejsou indikovány pro akutní reperfuzní léčbu, která je u nich tedy prováděna méně často. Kromě atypických příznaků k pozdějšímu stanovení diagnózy přispívá i to, že podstatně méně těchto nemocných má v EKG obraze elevace ST [13,17].
Je velmi závažné, že kvůli atypickým příznakům není onemocnění při příchodu do nemocnice často vůbec rozpoznáno jako AIM. Některé práce uvádějí, že počet takto mylně (nesprávně diagnostikovaných, resp. nerozpoznaných AKS při absenci stenokardií) ihned při prezentaci (vstupu do nemocnice) převyšuje 20 % [10,17]. To je ve shodě s dalším pozorováním, kde podrobná analýza ukázala, že takřka 20 % pacientů mělo jinou vstupní diagnózu než AIM a diagnóza byla na AIM opravena až v průběhu hospitalizace (graf 2) [13].
Graf 2. Typ příznaku podle diagnózy při příjmu do nemocnice. Procentuální údaje představují pacienty, u kterých diagnóza ACS nebyla při příjmu rozpoznána. 
IM = infarkt myokardu; UA = nestabilní angina pectoris [10]. I toto souvisí s výše zmíněným menším zastoupením STEMI než u běžné populace v EKG obraze při příchodu do nemocnice [13,17].
To vše má samozřejmě nepříznivé důsledky pro prognózu těchto nemocných, neboť úspěch moderních léčebných reperfuzních metod je přímo ovlivněn časným zahájením a mortalita nemocných s AIM při reperfuzní léčbě narůstá s prodloužením intervalu do zahájení léčby, a to jak při trombolytické léčbě [42], tak i při primární PCI [43]. A skupina nemocných bez akutní reperfuzní léčby má výrazně horší prognózu než takto léčení [42]. Dalším důsledkem opoždění je, že podstatně více těchto nemocných přichází s obrazem srdečního selhání [13,17].
Tab. 1. Nemocniční komplikace.* 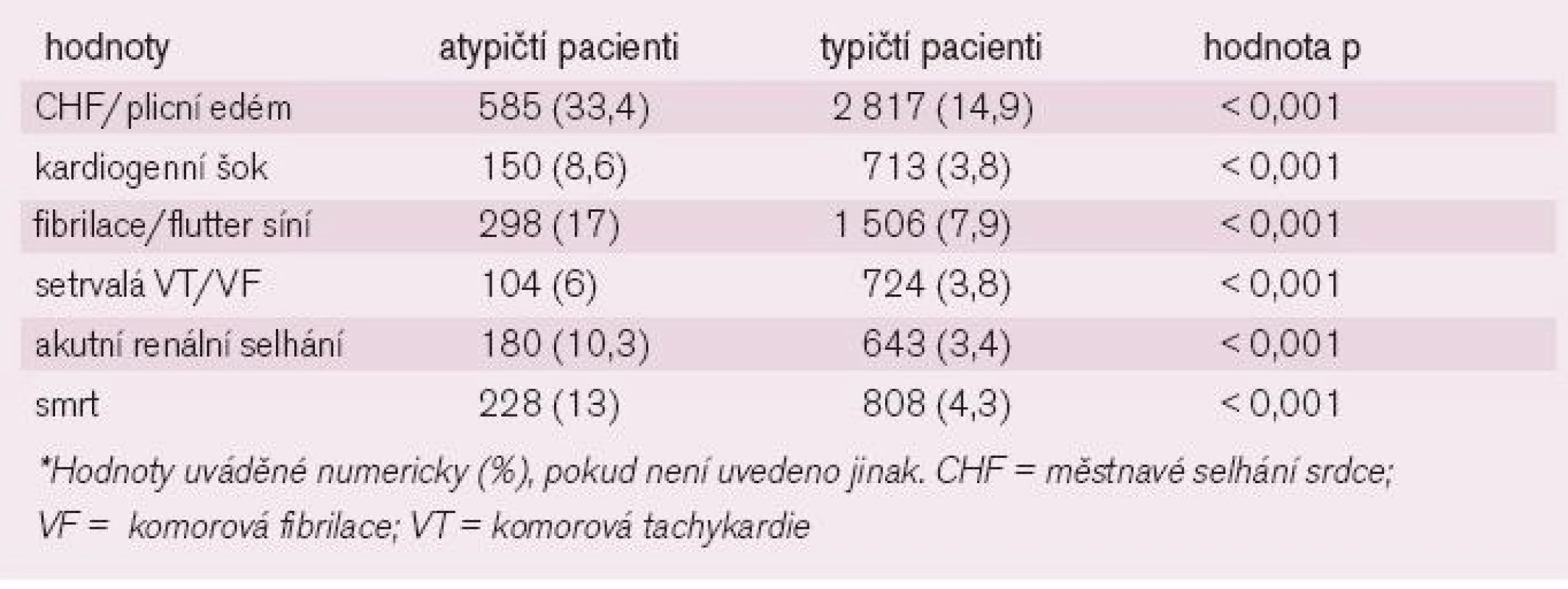
Analýzy dále ukazují zarážející fakt, že dnes jednoznačně doporučované léky v rámci moderní farmakoterapie u AIM, jako jsou beta-blokátory (BB), kyselina acetylsalicylová (ASA) a statiny, jsou u těchto nemocných méně používány [17,10] jak v průběhu hospitalizace, tak i při propuštění a tento rozdíl přetrvává i po korekci podle věku a pohlaví [13]. Obdobně nepříznivé údaje se týkají i počtu koronarografovaných [17].
Je to pochopitelné v časném stadiu již z výše uvedených diagnostických problémů, ale méně srozumitelné v dalším průběhu hospitalizace a při propuštění. Jedním z vysvětlení může být, že nemocní bez bolestí na hrudníku jsou podvědomě (samozřejmě mylně) vnímání jako méně rizikoví než pacienti s klasickými stenokardiemi. Rozdíl ve farmakoterapii je ještě výraznější u NonSTEMI v neprospěch nemocných s bezbolestnou formou AIM [10].
Jak ale ukazují některé práce, netýká se tato suboptimální farmakoterapie ACE-I, které naopak u těchto nemocných bývají aplikovány častěji, zřejmě proto, že jejich velmi častým vedoucím příznakem bývá srdeční selhání místo bolestí na hrudníku [10,13].
Za situace opožděné (nebo zcela chybějící) diagnózy AIM, opožděné nebo zcela nevyužité aplikace moderních reperfuzních metod, v případě suboptimální farmakoterapie i horší vstupní funkce LK nemůže překvapit podstatně častější výskyt závažných hospitalizačních komplikací, jako jsou srdeční selhání včetně kardiogenního šoku, závažné poruchy rytmu včetně srdeční zástavy, akutní selhání ledvin a mozkové příhody [10,17]. Jejich hospitalizační mortalita výrazně překračuje mortalitu běžné populace, a to i pokud se provede korekce podle rizikových faktorů [10].
Tak například údaje z registru GRACE [10] ukázaly, že mortalita nemocných se STEMI se blížila 20 % a zvláště nepříznivá prognóza byla u STEMI s postižením přední stěny, kde přesáhla 23 % oproti 7,4 % u nemocných s typickými stenokardiemi. I u nemocných s NonSTEMI byl rozdíl mortality mezi nemocnými s atypickými příznaky a pacienty s typickými příznaky výrazný (11,9 % versus 4,2 %, p = 0,001) (graf 3).
Graf 3. Hospitalizační mortalita srovnávající bezbolestný AIM s AIM s typickými stenokardiemi podle různé lokalizace a typu AIM [10]. ![Hospitalizační mortalita srovnávající bezbolestný AIM s AIM s typickými stenokardiemi podle různé lokalizace a typu AIM [10].](https://pl-master.mdcdn.cz/media/image/b3f27c368de5a0beaee8cfe20acb436e.jpeg?version=1537790261)
Rozdíl mezi těmito skupinami u STEMI nevymizel ani po korekci podle dalších rizikových faktorů mortality a riziko úmrtí zůstávalo při atypických příznacích u nemocných se STEMI 1,7krát vyšší [10].
Zajímavé údaje získáme, pokud budeme analyzovat některé hlavní vstupní příznaky. Studie zabývající se touto problematikou [10] ukazuje úmrtnost u nemocných se synkopami 2krát větší, s nauzeou nebo zvracením 1,6krát větší a dušností 1,4krát větší než při typických potížích. Pouhé zvýšené pocení jako vedoucí příznak mortalitu podstatně neovlivňovalo (graf 4).
Graf 4. Srovnání hospitalizační mortality u nemocných s bezbolestným AIM podle vstupních hlavních příznaků [10]. ![Srovnání hospitalizační mortality u nemocných s bezbolestným AIM podle vstupních hlavních příznaků [10].](https://pl-master.mdcdn.cz/media/image/aa228708e2680dced3000e484f441f32.jpeg?version=1537790261)
Sledování ukazují, že tito nemocní mají nepříznivou i dlouhodobou prognózu [13,20], a to dokonce i v případě, kdy provedeme adjustaci obou souborů podle pohlaví, věku a vstupního Tk i tepové frekvence (graf 5).
Graf 5. Coxova regresní křivka srovnávající dlouhodobou mortalitu u nemocných s AIM s bezbolestnou formou vůči nemocným s bolestmi na hrudníku po úpravě rozdílu podle pohlaví, věku, vstupní srdeční frekvence a TK [13]. ![Coxova regresní křivka srovnávající dlouhodobou mortalitu u nemocných s AIM s bezbolestnou formou vůči nemocným s bolestmi na hrudníku po úpravě rozdílu podle pohlaví, věku, vstupní srdeční frekvence a TK [13].](https://pl-master.mdcdn.cz/media/image/574d0b9b512859748222af9a53069a8a.jpeg?version=1537790261)
Základní příčinou je zřejmě větší rozsah IM vinou zpoždění (nebo dokonce chybění) akutní reperfuzní léčby a již výše zmíněná suboptimální chronická postinfarktová terapie včetně sekundární prevence. Na nepříznivé prognóze se podílí i to, že jen menší počet z nich bývá zařazován do rehabilitačních programů a je v pinfarktovém období dlouhodobě kontrolován kardiology [13].
Je nutno ještě zmínit, že kromě opoždění při stanovení diagnózy a zahájení terapie, jakož i celkově suboptimálního léčebného přístupu je příčinou horší prognózy také vyšší rizikovost některých podskupin častěji prezentovaných bezbolestnou formou AIM: starších osob, diabetiků a pacientů s pokročilým renálním selháním. AIM je u nich důsledek závažnějšího postižení koronárního řečiště [44-47], jakož i zvýšeného výskytu komplikací souvisejících s vyšším věkem nebo vyplývajících ze základního chronického onemocnění.
Na závěr této kapitoly můžeme shrnout, co je pro nemocné s bezbolestnou formou AIM typické:
- Podstatně později přícházejí do zdravotnického zařízení.
- V nemocnici není u poměrně velké části nemocných (více než 20 %) AIM při vstupu vůbec diagnostikován.
- U pacientů, kde je AIM
diagnostikován, trvá stanovení diagnózy v nemocnici výrazně
delší dobu, než u nemocných s typickými příznaky.
K bodům 2 a 3 přispívá i to, že tito nemocní mají méně často elevace ST v EKG obraze.
Kromě zvýšeného rizika ohrožení náhlou srdeční smrtí je důsledkem bodů 1-3, že: - nemocní přicházejí do nemocnici s podstatně častějšími příznaky srdečního selhání, což platí i o okamžiku stanovaní diagnozy AIM.
- Vzhledem k nestanovení diagnózy AIM či jeho opoždění je podstatně méně těchto nemocných léčeno akutně reperfuzně (direktní PCI nebo trombolýzou).
- Ti, co jsou reperfuzně léčení (akutní PCI nebo trombolýzou), mají významně delší interval od vzniku potíží do zahájení léčby.
- Jejich vstupní, průběžná ani závěrečná farmakoterapie není v optimálním souladu s dnešními doporučeními léčby AIM. V průběhu hospitalizace jsou také méně často koronarografováni.
- Jsou méně zařazováni do rehabilitačních programů a méně sledováni kardiology.
- Důsledkem bodů 4.-8. je nepříznivá hospitalizační prognóza se zvýšeným
výskytem závažných komplikací a také výrazně vyšší
krátkodobá i dlouhodobá mortalita.
To vše má za následek, že tito pacienti jsou jedna z nejrizikovějších skupin nemocných s AIM.
Jak zlepšit současnou velmi nepříznivou prognózu bezbolestného AIM
V případě zcela bezbolestného asymptomatického AIM je jediná možnost jeho detekce, byť dodatečná, s následnou sekundární prevencí. Zde se jako nejjednodušší jeví analýza pravidelných EKG záznamů v 1-2letých intervalech [21,22]. To podtrhuje význam pravidelných preventivních prohlídek, jejichž nezastupitelnou součásti by měl být EKG záznam již pro osoby od 45. roku života [21]. Citlivější, ale podstatně přístrojově i ekonomicky náročnější metody (zátěžové testy, echokardiografie, SPECT, NMR atd.) připadají v úvahu jen u některých výrazně rizikových skupin (diabetici, kumulace rizikových faktorů apod.) [23,48-50].
To se samozřejmě týká i nemocných s atypickými příznaky AIM, protože celá řada z nich ani nedospěje k lékařskému vyšetření. Problematika bolestí a dalších příznaků AIM je nesmírně složitá, neboť tak jako existuje bezbolestný IM, může na druhé straně celá řada nekoronárních i nekardiálních onemocnění charakterem bolestí AIM věrně imitovat [1]. Samozřejmě je vhodné poučit populaci o tom, že AIM se může prezentovat i jinak než typickými stenokardiemi s výčtem možných atypických prezentací [51]. Ale i když je tento přístup cenný, nemůžeme od něj čekat zázraky, neboť dobře víme, že i celá řada nemocných se zcela typickými stenokardiemi přes opakované edukační programy vyhledává lékařskou pomoc opožděně [41].
Podstatně větší dopad má znalost informace o možné atypické prezentaci AIM pro praktické lékaře i lékaře pracující na přijímacích odděleních a ambulancích [51]. Je nutné si uvědomit, že nejméně příznivou prognózu mají nemocní, kteří byli z nemocnice odesláni domů, aniž u nich byl při vstupním vyšetření AIM poznán [52-54].
Pro bezbolestný AIM s atypickými příznaky se nabízí jako možný postup rutinní záznam EKG křivky u všech vyšetřovaných, i když máme na paměti, že nemocní s atypickými příznaky AIM vykazují mnohem častěji EKG záznam bez elevací ST, což významně diagnózu AIM ztěžuje [13,17].
Další nabízející se možnost je stanovení sérových koncentrací troponinu u všech nejasných závažných stavů. Tato metoda je sice limitována tím, že sérové koncentrace troponinu se zvyšují až za 4-6 hodin po vzniku AIM a víme také, že kromě klasické akutní koronární léze byla pozitivita troponinu opakovaně zjištěna u celé řady dalších onemocnění (např. v některých případech akutní plicní embolie, u myokarditidy, kardiomyopatií, městnavého srdečního selhání, rabdomyolýzy, sepse, výrazné hypertrofie LK srdeční, subarachnoidálního krvácení, eklampsie, amyloidózy, některých agresivních chemoterapií, při kontuzi myokardu, disekci vzestupné aorty i u dalších nemocí), ale je to přístup, který může diagnostiku u bezbolestných AIM významně zlepšit [55-61]. V každém případě by bylo vhodné tento postup ověřit v cílené studii včetně ekonomického posouzení jeho přínosu.
Konečně je nutné, aby lékaři léčbu nemocných s bezbolestnou formou AIM nepodceňovali, protože jak již bylo ukázáno výše, tito nemocní patří k nejrizikovějším. Pozornost se musí zaměřit na co nejčasnější reperfuzní léčbu, na optimální doporučovanou farmakoterapii a na byť pozdní koronarografická vyšetření. Nesmíme opomíjet jejich zařazování do rehabilitačních programů, jejich indikaci k CABG ani jejich dlouhodobé sledování kardiology [17,51,62].
Závěr
Pacienti s AIM bez bolesti na hrudníku jsou velmi často podceňovaná, nedostatečně diagnostikovaná a suboptimálně léčená vysoce riziková skupina nemocných. Klinický průběh u těchto nemocných je charakerizován velmi častým výskytem komplikací a velkou hospitalizační i dlouhodobou mortalitou. Proto je nutné věnovat jim zvýšenou pozornost při přijetí, abychom včas stanovili diagnózu a optimalizovali léčbu. Další cesty k zlepšení jejich výrazně nepříznivé prognózy se intenzivně hledají.
doc. MUDr. Stanislav Janoušek, CSc.
Interní kardiologická klinika LF MU a FN Brno
Zdroje
1. Swap CJ, Nagurney JT. Value and limitations of chest pain history in the evaluation of patients with suspected acute coronary syndromes. JAMA 2005; 294 : 2623-2629.
2. Sejil S. Janand-Delenne B. Avierinos JF et al. Six-year follow-up a cohort of 203 patients with diabetes after screening for silent myocardial ischaemia. Diabet Med 2006; 23 : 1186-1191.
3. Valensi P, Paries J, Brulport-Cerisier V et al. Predictive value of silent myocardial ischemia for cardiac events in diabetic patients: influence of age in a French multicenter study. Diabetes Care 2005; 28 : 2722-2727.
4. Sajadieh A, Nielsen OW, Rasmussen V et al. Prevalence and prognostic significance of daily-life silent myocardial ischaemia in middle-aged and elderly subjects with no apparent heart disease. Eur Heart J 2005; 26 : 1402-1409.
5. Herrick JB. Clinical features of sudden obstruction of the coronary arteries. JAMA 1912; 59 : 2015-2020.
6. Pasceri V, Cianflone D, Finocchiaro ML et al. Relation between myocardial infarction siteand pain location in Q-wave. myocardial infarction. Am J Cardiol 1995; 75 : 224-227.
7. Culi V, Miri D, Eterovi D. Correlation between symptomatology and site of acute myocardial infarction. Int J Cardiol 2001; 77 : 163-168.
8. Bean WB. Masquerades of myocardial infarction. Lancet 1977; 1 : 1044-1046.
9. Joly L, Benetos A. Clinical specificities of coronary artery disease in the elderly. Arch Mal Coeur Vaiss 2006; 4 : 29-33.
10. Brieger D, Eagle KA, Goodman SG et al. Acute coronary syndromes without chest pain, An underdiagnosed and undertreated high-risk group: Insights from the global registry of acute coronary events. Chest 2004; 126 : 461-469.
11. Rich MW. Epidemiology, clinical features, and prognosis of acute myocardial infarction in the elderly. Am J Geriatr Cardiol 2006; 15 : 7-11.
12. Aronow WS. Silent MI. Prevalence and prognosis in older patients diagnosed by routine electrocardiograms. Geriatrics 2003; 58 : 24-26.
13. Dorsch MF, Lawrance RA, Sapsford RJ et al. Poor prognosis of patients presenting with symptomatic myocardial infarction but without chest pain. Heart 2001; 86 : 494-498.
14. Patel H, Rosengren A, Ekman I. Symptoms in acute coronary syndromes: does sex make a difference? Am Heart J 2004; 148 : 27-33.
15. Lovlien M, Schei B, Hole T. Women with myocardial infarction are less likely than men to experience chest symptoms. Scand Cardiovasc J 2006; 40 : 342-347.
16. Bayer AJ, Chada JS, Farag RR et al. Changing presentation of myocardial infarction with increasing old age. J Am Geriatr Soc 986; 34 : 263-266.
17. Canto JG, Shlipak MG, Rogers WJ et al. Prevalence, Clinical Characteristics, and Mortality Among Patients With Myocardial Infarction Presenting Without Chest Pain. JAMA 2000; 283 : 3223-3229.
18. Teoh M, Lalondrelle S, Roughton M et al. Acute coronary syndromes and their presentation in Asian and Caucasian patients in Britain. Heart 2007; 93 : 183-188.
19. Herlitz J, Karlson BW, Richter A et al. Prognosis for patients with initially suspected acute myocardial infarction in relation to presence of chest pain. Clin Cardiol 1992; 15 : 570-576.
20. Goldstein RE, Boccuzzi SJ, Cruess D. Prognosis after hospitalization for acute myocardial infarction not accompanied by typical ischemic chest pain. The multicenter diltiazem postinfarction trial research group. Am J Med 1995; 99 : 123-131.
21. Macfarlane PW, Norrie J, WOSCOPS Executive Committee. The value of the electrocardiogram in risk assessment in primary prevention: experience from the West of Scotland Coronary Prevention Study. J Electrocardiol 2007; 40 : 101-109.
22. Kannel WB, Abbott RD. Incidence and prognosis of unrecognized myocardial infarction: an update on the Framingham study. N Engl J Med 1984; 311 : 1144-1147.
23. DeLuca AJ, Kaplan S, Aronow WS et al. Comparison of prevalence of unrecognized myocardial infarction and of silent myocardial ischemia detected by a treadmill exercise sestamibi strčess test in aptients with versus without diabetes mellitus. Am J Cardiol 2006; 98 : 1045-1046.
24. The Joint European Society of Cardiology/American College of Cardiology Committee. Myocardial infarction redefined - A consensus document of The Joint European Society of Cardiology/American College of Cardiology Committee for the Redefinition of Myocardial Infarction. Eur Heart J 2000; 21 : 1502-1513.
25. Uretsky BF, Farquhar DS, Berezin AK et al. Symptomatic myocardial infarction without chest pain: prevalence and clinical course. Am J Cardiol 1977; 40 : 498-503.
26. Milner KA, Funk M, Arnold A et al. Typical symptoms are predictive of acute coronary syndromes in women. Am Heart J 2002; 143 : 283-288.
27. Then KL, Rankin JA, Fofonoff DA. Atypical presentation of acute myocardial infarction in 3 age groups. Heart Lung 2001; 30 : 285-293.
28. Devon HA, Zerwic JJ. Symptoms of acute coronary syndromes: are there gender differences? A review of the literature. Heart Lung 2002; 31 : 235-245.
29. Madias JE, Chintalapaly G, Choudry M et al. Correlates and in-hospital outcome of painless presentation of acute myocardial infarction: a prospective study of a consecutive series of patients admitted to the coronary care unit. J Investig Med 1995; 43 : 567-574.
30. Aronow WS. Prevalence of presenting symptoms of recognized acute myocardial infarction and of unrecognized healed myocardial infarction in elderly patients. Am J Cardiol 1987; 60 : 1182.
31. Weaver WD, Litwin PE, Martin JS et al. Effect of age on use of thrombolytic therapy and mortality in acute myocardial infarction: The MITI Project Group. J Am Coll Cardiol 1991; 18 : 657-662.
32. Lerner DJ, Kannel VVB. Patterns of coronary heart disease morbidity and mortality in the sexes: a 26-year follow-up of the Framingham population. Am Heart J 1986; 111 : 383-390.
33. Goldberg R, Goff D, Cooper L et al. Age and sex differences in presentation of symptoms among patients with acute coronary disease: the REACT Trial; Rapid Early Action for Coronary Treatment. Coron Artery Dis 2000; 11 : 399-407.
34. Aronow WS, Ahn C, Mercando AD, Epstein S. Prevalence of coronary artery disease, complex ventricular arrhythmias, and silent myocardial ischemia and incidence of new coronary artery events in older persons with chronic renal insufficiency and with normal renal function. Am J Cardiol 2000; 86 : 1142-1143.
35. Nakamura S, Uzu T, Inenaga T, Kimura G. Prediction of coronary artery disease and cardiac events using electrocardiographic changes during hemodialysis. Am J Kid Dis 2000; 36 : 592-599.
36. Zawada ET, Stinson JB, Done G. New perspectives on coronary artery disease in hemodialysis patients. South Med J 1982; 75 : 694-696.
37. Muller RT, Gould LA, Betzu R et al. Painless myocardial infarction in the elderly. Am Heart J 1990; 119 : 202-204.
38. Acharya DU, Shekhar YC, Aggarwal A, Anand IS. Lack of pain during myocardial infarction in diabetics: is autonomic dysfunction responsible? Am J Cardiol 1991; 68 : 793-796.
39. Ambepityia G, Kopelman PG, Ingram D et al. Exertional myocardial ischemia in diabetes: a quantitative analysis of anginal perceptual threshold and the influence of autonomic function. J Am Coll Cardiol 1990; 15 : 72-77.
40. Bradley RF, Schonfeld A. Diminished pain in diabetic patients with acute myocardial infarction. Geriatrics 1962; 17 : 322-326.
41. Meischke H, Larson MP, Eisenberg MS. Gender differences in reported symptoms for acute myocardial infarction: Impact of pre-hospital delay time interval. Am J Emerg Med 1998; 16 : 363-366.
42. Fibrinolytic Therapy Trialists' (FTT) Collaborative Group. Indications for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results from all randomised trials of more than 1000 patients. Lancet 1994; 343 : 311-322.
43. De Luca G, Suryapranata H, Ottervanger JP, Antman EM. Time delay to treatment and mortality in primary angioplasty for acute myocardial infarction. Every minute of delay counts. Circulation. 2004; 109 : 1223-1225.
44. Miyamoto S, Goto Y, Sumida H, Yasuda et al. Risk factors and physicial aktivity levels at the onset of acute myocardial infarction in young men. J Cardiol 2000; 36 : 75-83.
45. Granger CB, Califf RM, Young S et al. Outcome of patients with diabetes mellitus and acute myocardial infarction treated with thrombolytic agents. The thrombolysis and angioplasty in myocardial infarction (TAMI) study group. J Am Coll Cardiol 1993; 21 : 920-925.
46. Mak KH, Faxon DP. Clinical studies on coronary revascularization in patients with type 2 diabetes. Eur Heart J 2003; 24 : 1087-1103.
47. Baigent C, Burbury K, Wheeler D. Premature cardiovascular disease in chronic renal failure. Lancet 2000; 356 : 147-152.
48. Nighoghossian N, Cakmak S, Derex L et al. Silent coronaropathy: usefulness of dobutamine stress echocardiography in ischemic stroke. Eur Neurol 2006; 56 : 211-216.
49. Puente A, Roffe F, Chimal JL, Gomez E et al. Non-invasive evaluation of coronary atherosclerotic disease in patients with silent ischemia: usefulness of myocardial perfusion spect, electrical, angiographic, and imaging correlation. Arch Cardiol Mex 2005; 75 : 29-34.
50. Biagini E, Schinkel AF, Bax JJ et al. Long term outcome in patients with silent versus symptomatic ischaemia during dobutamine stress echocardiography. Heart 2005; 91 : 737-742.
51. Nowak KA. Atypical chest pain in the elderly. Nurse Pract 1997; 22 : 11-14.
52. Rouan GW, Hedges JR, Toltzis R et al. A chest pain clinic to improve the follow-up of patients released from an urban university teaching hospital emergency department. Ann Emerg Med 1987; 16 : 1145-1150.
53. Lee TH, Rouan GW, Weisberg MC et al. Clinical characteristics and natural history of patients with acute myocardial infarction sent home from the emergency room. Am J Cardiol 1987; 60 : 219-224.
54. McCarthy BD, Beshansky JR, D'Agostino RB, Selker HP. Missed diagnosis of acute myocardial infarction in the emergency department: results from a multicenter study. Ann Emerg Med 1993; 22 : 579-582.
55. Khan IA, Wattanasuwan N. Role of biochemical markers in diagnosis of myocardial infarction. Int J Cardiol 2005; 104 : 238-240.
56. Bonnefoy E, Godon P, Kirkorian G et al. Significance of serum troponin I elevation in patients with acute aortic dissection of the ascending aorta. Acta Cardiol 2005; 60 : 165-170.
57. Jeremias A, Gibson CM. Narrative review: alternative causes for elevated cardiac troponin levels when acute coronary syndromes are excluded. Ann Intern Med 2005; 142 : 786-791.
58. Van Lente F, McErlean ES, DeLuca SA et al. Ability of troponins to predict adverse outcomes in patients with renal insufficiency and suspected acute coronary syndromes: a case-matched study. J Am Coll Cardiol 1999; 33 : 471-478.
59. Norris JW, Hachinski VC, Myers MG et al. Serum cardiac enzymes in stroke. Stroke 1979; 10 : 548-553.
60. Giannitsis E, Muller-Bardorff M, Kurowski V et al. Independent prognostic value of cardiac troponin T in patients with confirmed pulmonary embolism. Circulation 2000; 102 : 211-217.
61. Missov E, Calzolari C, Pau B. Circulating cardiac troponin I in severe congestive heart failure. Circulation 1997; 96 : 2953-2958.
62. Wong CK, White HD. Recognising painless heart attacks. Heart 2002; 87 : 3-5.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2007 Číslo 4- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Nobelova cena za fyziologii a medicínu 2007
- Poruchy glukózového metabolizmu u infarktu myokardu
- Je dilatační kardiomyopatie geneticky podmíněné onemocnění?
- Atypicky se prezentující nebo zcela bezbolestně probíhající AIM
- Zvláštnosti léčby akutního infarktu myokardu a diagnostické problémy u nemocných s diabetes mellitus
- Studie BARI 2D – sekundární prevence a optimální léčebné strategie u diabetiků 2. typu s ischemickou chorobou srdeční
- Je protidestičková léčba indikována v primární prevenci?
- Antiagregační léčba a potahované stenty v roce 2007
- Klinický význam měření distenzibilty karotické tepny
- Mitrální stenóza
- Použití kryodestrukce v nefarmakologické terapii fibrilace síní
- Současné možnosti chirurgické léčby fibrilace síní
- Koarktace aorty
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Mitrální stenóza
- Koarktace aorty
- Atypicky se prezentující nebo zcela bezbolestně probíhající AIM
- Je dilatační kardiomyopatie geneticky podmíněné onemocnění?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



