-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Využití podtlakové terapie v cévní chirurgii – kazuistika
The use of the under pressure therapy in the vascular surgery – a case report
The use of negative pressure wound therapy in vascular surgery is a very advantageous approach for treatment of wounds of lower extremities after vascular reconstructive procedures. These wounds are the result of ischemia occurring after arterial closure caused by atherosclerosis or arterial injury. We present a case of 34-year-old patient, who suffered a popliteal artery rupture caused by knee dislocation during trampoline jumping. Vascular procedure was followed by extensive four-compartment fasciotomies of the right lower leg. We have used negative pressure wound therapy for treatment of these wounds.
Key words:
popliteal artery injury, vascular reconstruction, fasciotomy, negative pressure wound therapy
Autoři: Pavel Gladiš; Robert Staffa; Martin Dvořák; Miroslav Krejčí; Tomáš Novotný
Působiště autorů: Centrum cévních onemocnění, II. chirurgická klinika, LF MU a FN u sv. Anny v Brně
Vyšlo v časopise: Hojení ran 7, č. 3: 7-9, 2013
Kategorie: Podtlaková terapie
Souhrn
Použití podtlakové terapie v cévní chirurgii je velkým přínosem při doléčování defektů dolních končetin po cévních chirurgických rekonstrukčních výkonech. Defekty bývají v důsledku ischemie při tepenném uzávěru a to jak při ateroskleróze, tak po poškození tepny úrazem. Prezentujeme kazuistiku 34leté pacientky, u které došlo k ruptuře arteria (a.) poplitea následkem luxace pravého kolenního kloubu při skákání na trampolíně. Cévní chirurgický rekonstrukční výkon byl doplněn rozsáhlými fasciotomiemi všech prostorů pravého bérce. Pro terapii takto vzniklých defektů byla použita podtlaková terapie.
Klíčová slova:
úrazová léze podkolenní tepny, cévní rekonstrukční chirurgický výkon, fasciotomie, podtlaková terapieÚvod
Použití podtlakové terapie v cévní chirurgii je značným přínosem při doléčování kožních defektů dolních končetin po cévních chirurgických rekonstrukčních výkonech (Vowden 2006). Jde o ulcerace v důsledku ischemie při aterosklerotických tepenných lézích, ale také o defekty vzniklé po ošetření compartment syndromu po rekonstrukci tepny poškozené úrazem. V léčbě ischemických ulcerací je vždy primární zajištění dostatečného krevního zásobení cévním chirurgickým rekonstrukčním výkonem nebo výkonem endovaskulárním. Po úspěšné revaskularizaci následuje často zdlouhavá a náročná terapie léze měkkých tkání na původně ischemické končetině. Terapie rány kontrolovaným pod tlakem umožňuje výrazně urychlit proces hojení defektu a přináší nesporný komfort jak pro nemocného, tak i pro ošetřující personál.
Kazuistika
34letá pacientka utrpěla 25. července 2010 kolem 13. hodiny traumatickou luxaci pravého kolenního kloubu při skákání s dětmi na trampolíně. Primárně byla ošetřena na jiném pracovišti, kde byla provedena zavřená repozice luxace. Na rentgenovém snímku skeletu nebyla nalezena fraktura. Po repozici byla artikulace v normě, ale postupně narůstal hemartros a otok měkkých tkání pravého kolena, rozvíjela se anestezie v inervační oblasti nervus (n.) peroneus. Proto byla pacientka převezena na operační sál a provedena revize n. peroneus, tento byl však intaktní. Při revizi byla nalezena kompletní traumatická léze a. poplitea (AP). Byl proveden uzávěr proximálního pahýlu tepny ligaturou a dočasný uzávěr operační rány. Od úrazu přetrvávala plegie n. peroneus vpravo. Na kolenní kloub byla přiložena fixace a pacientka byla s progredující ischemií pravé dolní končetiny (PDK) dopravena helikoptérou 25. července 2010 na naše pracoviště. Z heliportu byla pacientka v 18 : 20 hod transferována přímo na operační sál.
Pacientka byla při přijetí oběhově stabilizovaná, tlak krve (TK) 140/90 mmHg,pulz (P) 100/min, byla bez dechových potíží, orientovaná, při vědomí, spolupracovala. Hlava, krk, a hrudník bez patologického nálezu, poslechově dýchání sklípkové, akce srdeční pravidelná, ozvy ohraničené. Břicho měkké, bez peritoneálního dráždění, nebolestivé. Měla zavedenou linku pro spinální anestezii, PDK byla fixovaná v ortéze, prsty byly bledé, chladné, bez možnosti pohybu, necitlivé, pulzace byla hmatná pouze v třísle. Druhostranná neporaněná končetina byla teplá do periferie, cit a hybnost chyběl (v.s. v důsledku spinální anestezie), s pulzací hmatnou na a. dorsalis pedis (ADP) i na a. tibialis posterior (ATP). Laboratorní výsledky: erytrocyty 3,01 1012/l, leukocyty 12,6 109/l, hemoglobin 89,0 g/l, hematokrit 0,256, trombocyty 154 109/l, střední objem krevních destiček (MPV) 10,2 fl, střední objem červené krvinky (MCV) 85,0 fl, střední množství hemoglobinu obsažené v jednom erytrocytu (MCH) 29,6 pg, střední koncentrace hemoglobinu v jednom erytrocytu (MCHC) 347,7 g/l. Koagulace: Quickův test 0,58, international normalized ratio 1,37, aktivovaný parciální tromboplastinový čas (aPTT) 31,9 s, přepočet aPTT na normál 1,00, fibrinogen 1,20 g/l, trombinový čas 15 s, glukóza 7,8 mmol/l, močovina 3,7 mmol/l, kreatinin 51 µmol/l, odhad glomerulární filtrace (MDRD) >1,5 ml/s, bilirubin celkový 21,4 µmol/l. Krev – minerály: natrium 139 mmol/l, kalium 3,5 mmol/l, chloridy 104 mmol/l;krev – enzymy: kreatinkináza (CK) 10,63 µkat/l, myoglobin 299,3 µg/l.
Dne 25. července 2010 byla pacientka urgentně operována. Byla provedena revize AP vpravo, ligace proximálního i distálního konce AP, implantován žilní bypass popliteo-popliteální (supra-infragenu), průchodnost rekonstrukce byla ověřena peroperační angiografií. Na závěr operace provedena fasciotomie kompartmentů všech tří svalových skupin pravého bérce, operační rány byly překryty umělým kožním krytem. Výsledek operace byl s dobrým efektem na prokrvení končetiny, po výkonu obnovena pulzace do periferie. Po výkonu nasazena antikoagulační léčba nízkomolekulárním heparinem (LMWH). Pro laboratorní známky reperfuzního syndromu byla zahájena forsírovaná diuréza, postupně docházelo k normalizaci hodnot CK i myoglobinu. Za hospitalizace byl konzultován traumatolog a proběhlo opakované ortopedické konzilium na lůžku. Na PDK přiložena ortéza, zahájena postupná rehabilitace (chůze o berlích bez došlapu). Provedeno také neurologické konzilium, trvá plegie v oblasti n. peroneus, nasazena podpůrná terapie. Pro přetrvávající lehký otok periferie končetiny provedeno ultrazvukové vyšetření, které potvrzuje volnou průchodnost bypassu. Za hospitalizace opakované převazy fasciotomií s výměnami umělého kožního krytu (obr. č. 1, 2, 3), následně instalována podtlaková terapie s kontinuálním pod tlakem – 125 mm Hg (obr. č. 4) umožňující postupně částečnou resuturu fasciotomií, na reziduální plochu s granulacemi přiložena Thierschova kožní plastika, která se přihojila (obr. č. 5, 6). Další péče byla možná ambulantní cestou. Při propuštění 28. září 2010 byla pacientka oběhově stabilní, afebrilní, bez klidových bolestí končetiny, PDK byla teplá do periferie. Otok periferie zvolna ustoupil, pulzace byla hmatná na ADP, druhostranná dolní končetina byla teplá do periferie, s pulzací hmatnou na ADP i ATP.
Obr. 1. Mediální fasciotomie pravého bérce 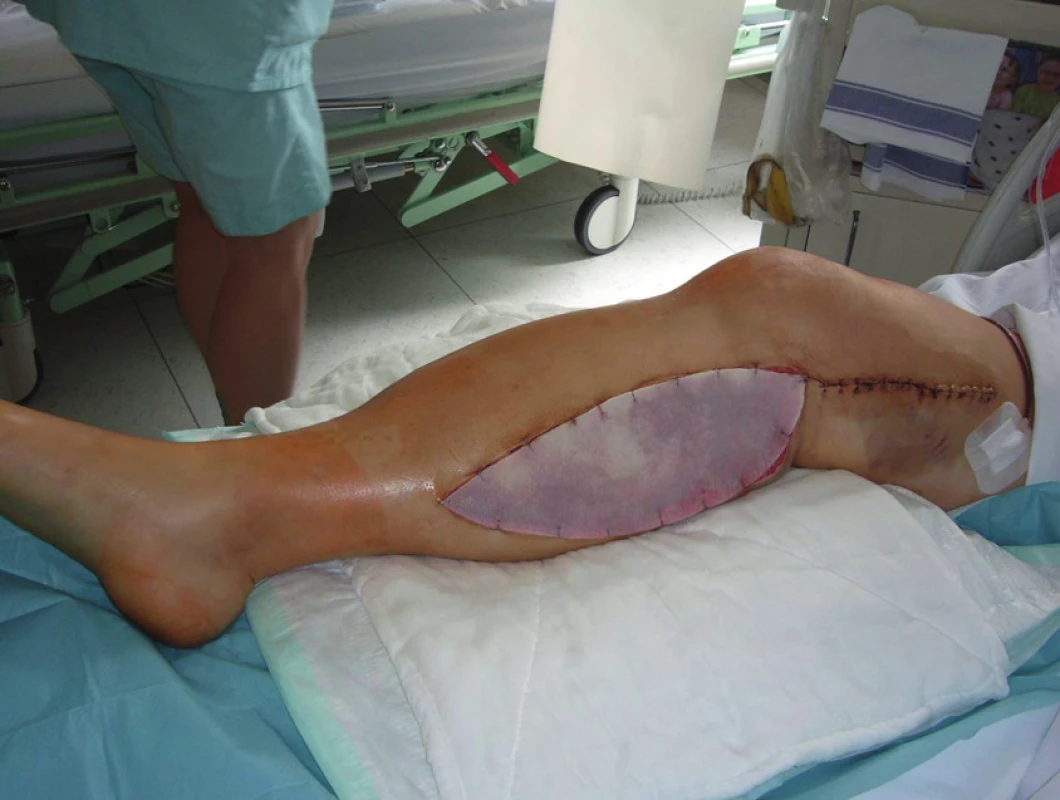
Obr. 2. Laterální fasciotomie pravého bérce 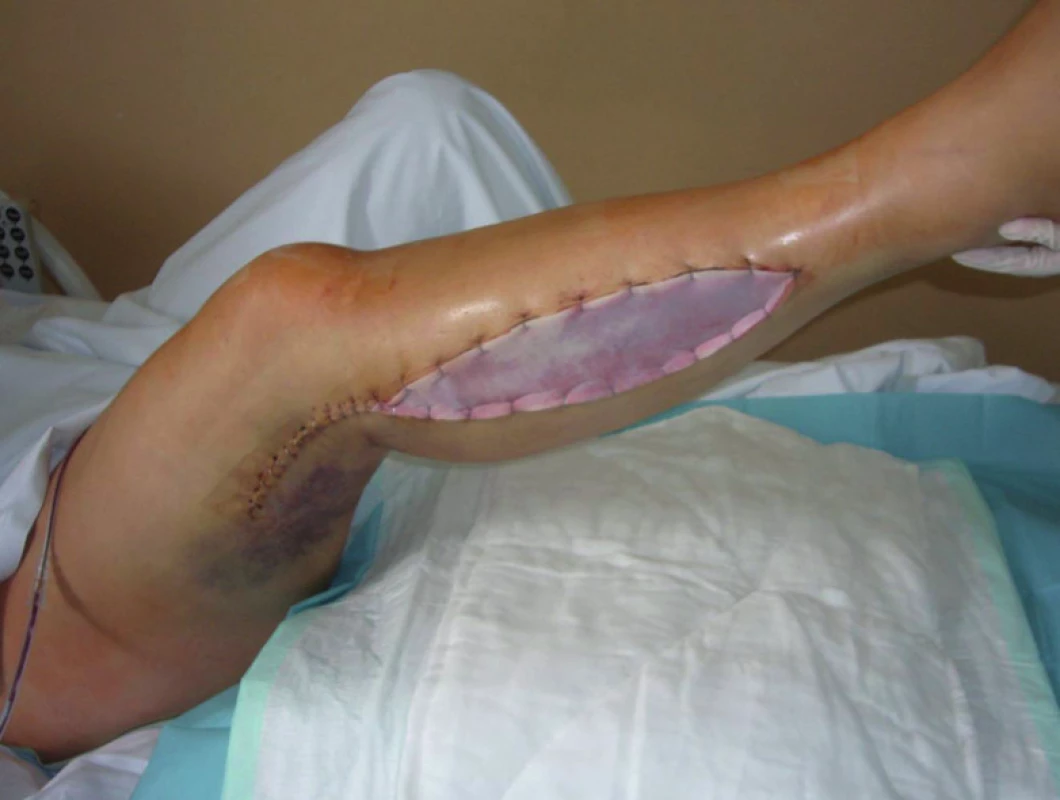
Obr. 3. Mediální fasciotomie pravého bérce po odstranění dočasného umělého kožního krytu 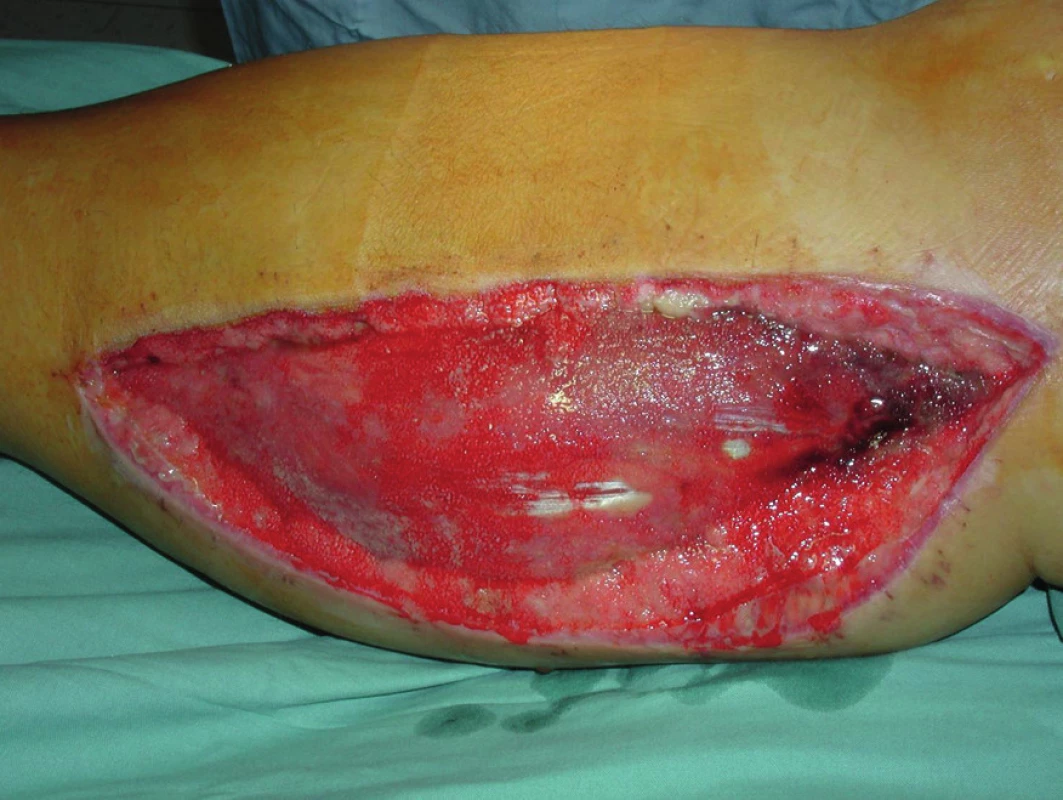
Obr. 4. Aplikovaná podtlaková terapie 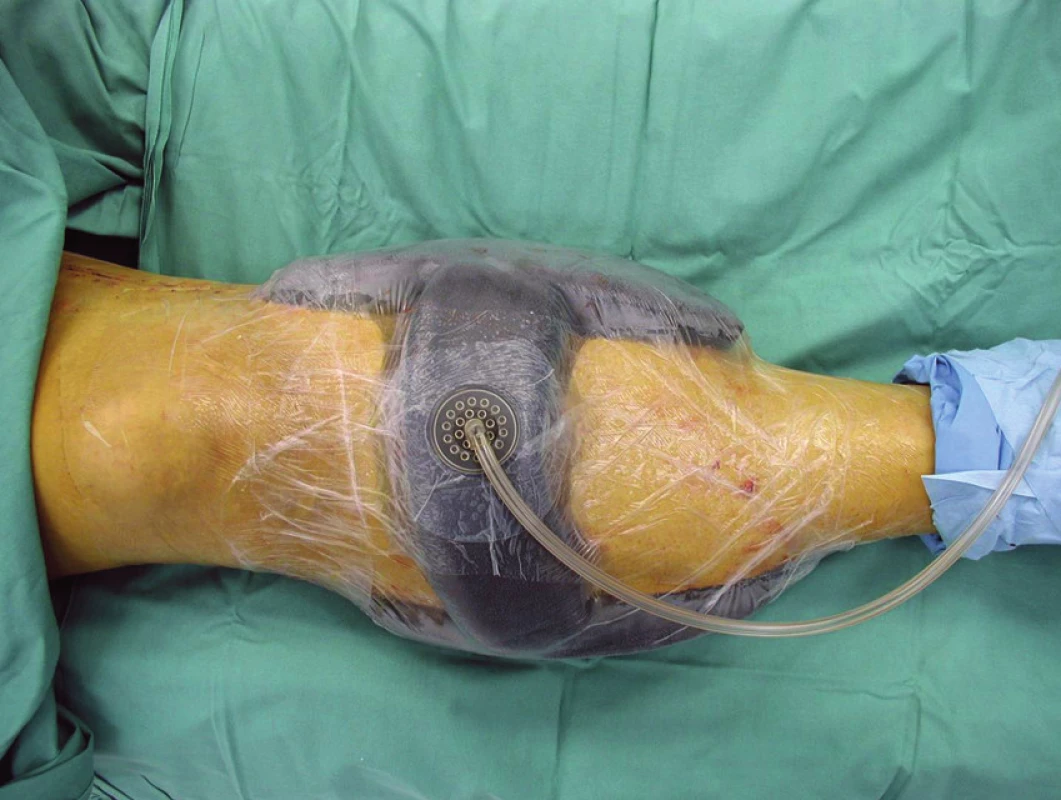
Obr. 5. Zhojená mediální fasciotomie po Tierschově plastice 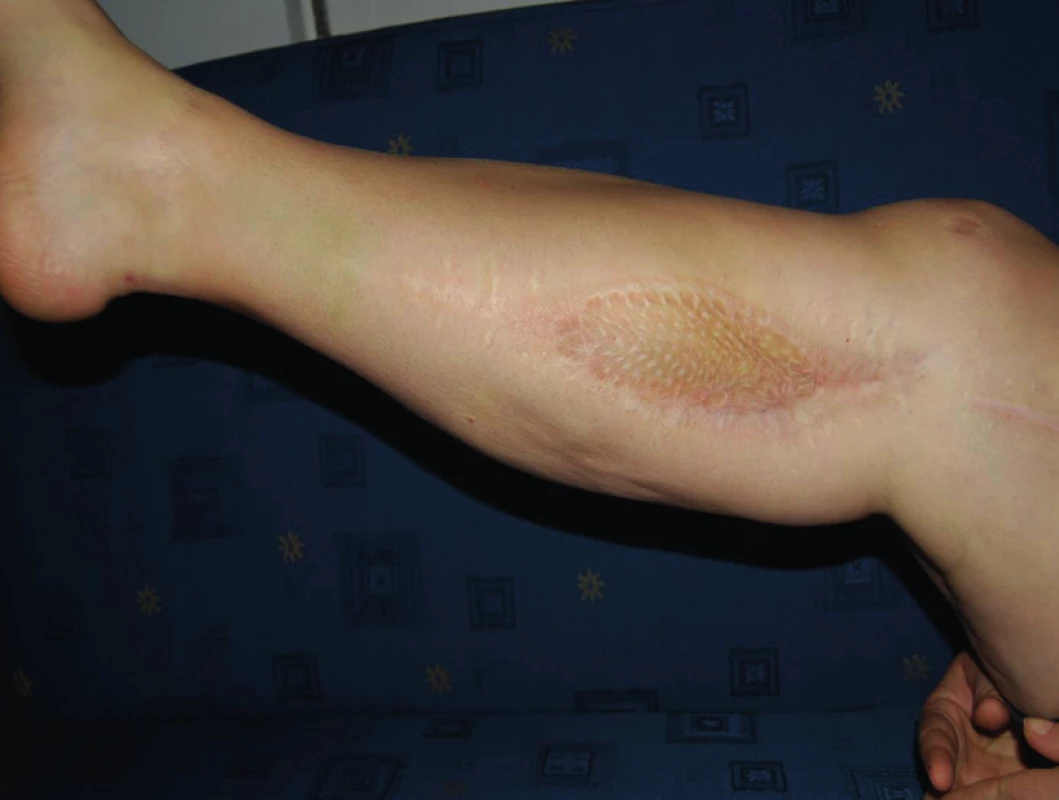
Obr. 6. Zhojená laterální fasciotomie po Tierschově plastice 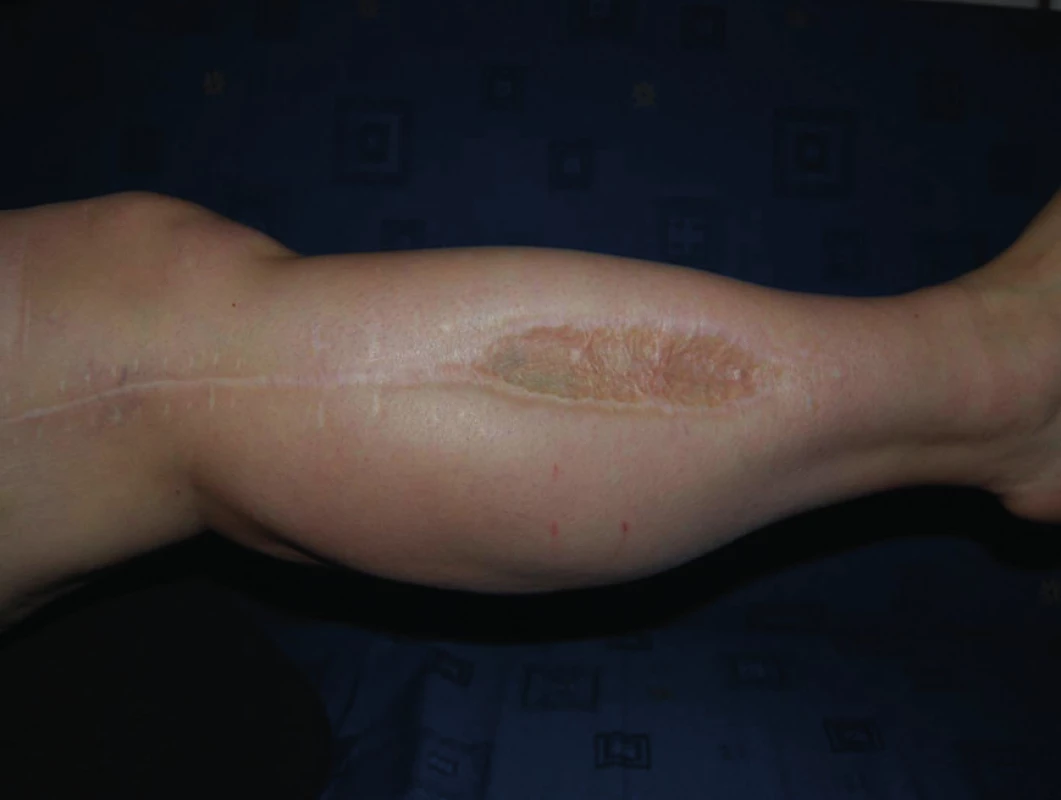
Dne 6. ledna 2011 byla pacientka přijata na ortopedickou kliniku naší nemocnice k provedení redresu pravého kolena v celkové anestezii. Anestezie i operace proběhly bez komplikací, pacientka pooperačně intenzivně rehabilitovala na motorové dlaze. Dne 8. ledna 2011 byla propuštěna do domácího ošetřování a pokračovala v intenzivní rehabilitaci pomocí motorové dlahy v rozsahu pohybu pravého kolena 0–110 stupňů Jako účinná analgezie byl použit anesteziologem zavedený tunelizovaný femorální katetr.
V současné době se pacientka těší plnému zdraví, funkce pravého kolenního kloubu je obnovena s mírným omezením pohybu v krajních polohách, PDK je teplá do periferie, se zachovaným citem i hybností, pulzace je hmatná na ADP.
Diskuse
Terapie kontrolovaným podtlakem v doléčení defektů měkkých tkání dolních končetin způsobených ischemií nebo defektů vzniklých po ošetření compartment syndromu je nesporným přínosem (Gupta et al. 2007). Léčba je efektní, pro pacienta málo bolestivá a bývá dobře tolerována (Banwell et Téot 2004). Přináší dobrý komfort, protože nemocného neobtěžuje nutností opakovaných bolestivých převazů, často i několikrát denně. Rychlou tvorbou zdravé granulační tkáně a eliminací otoků připravuje terén vhodný pro uzavření defektu kožní plastikou nebo resuturou.
Je však nutné zdůraznit, že takto úspěšná terapie je podmíněna zajištěním dobré revaskularizace, kterou realizuje cévní chirurg. Metoda podtlakové terapie v cévní chirurgii má své pevné místo a je stále více na naší klinice využívána.
MUDr. Pavel Gladiš, CSc.
Centrum cévních onemocnění
II. chirurgická klinika LF MU a FN u sv. Anny v Brně
Pekařská 53
656 91 Brno
e-mail: pavel.gladis@fnusa.cz
Zdroje
Banwell, P., Téot, L. Topical Negative Pressure (TNP) Therapy. First internationaltopical negative pressure (TNP) therapy focus group meeting proceedings. London: TXP Communications, 2004.
Gupta, S., Bates-Jensen, B., Gabriel, A. et al. Differentiating negative pressure wound therapy devices: An illustrative case series. Wounds: A compendium of clinical research and practice 19, Suppl. 1 : 1–9, 2007.
Vowden, K. Conservative management of pressure ulcers. In: Banwell, P. E., Harding, K. (eds). Vacuum Assisted Closure Therapy: Science and Practice. London: MEP Ltd, 2006
Štítky
Chirurgie všeobecná Sestra Domácí péče
Článek vyšel v časopiseHojení ran
Nejčtenější tento týden
2013 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Jak souvisí postcovidový syndrom s poškozením mozku?
-
Všechny články tohoto čísla
- Kudy dál
- Trojrozměrný obvaz – Altrazeal
- Možnosti využití superabsopčního drénu u diabetické nohy
- Lymeská borelióza
- K problematice Sudeckovy dystrofie
- Ohlédnutí za Mezinárodní konferencí hyperbarické a letecké medicíny 2013 v Praze
- Zajímavosti z historie dopravních zdravotních služeb II.
- Včelí med v procese hojenia rán
- Karel Maydl
- Využití podtlakové terapie v cévní chirurgii – kazuistika
- Hojení ran
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Lymeská borelióza
- K problematice Sudeckovy dystrofie
- Možnosti využití superabsopčního drénu u diabetické nohy
- Včelí med v procese hojenia rán
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



