-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaLaktózová intolerance
Lactose Intolerance
Lactose intolerance is a quite frequent disease, which rarely appears as a congenital form immediately after birth. However, more often is expressed as so-called adult type characterized as a spontaneously diminishing lactase activity in the small intestine after weaning. The prevalence of lactose intolerance is about 10–15 % in European population.
Lactose intolerance can also manifest as a secondary distress following other small intestine disorders such as severe gastroenteritis, celiac disease, symptoms following resections of small intestine etc. The treatment is based on reduction or even elimination of lactose in diet.Key words:
lactose, lactose intolerance, milk intolerance
Autoři: P. Frühauf
Působiště autorů: Klinika dětského a dorostového lékařství UK 1. LF a VFN, Praha přednosta prof. MUDr. J. Zeman, DrSc.
Vyšlo v časopise: Čes-slov Pediat 2010; 65 (3): 126-131.
Kategorie: Přehledový článek
Souhrn
Laktózová intolerance je poměrně časté onemocnění, které se velmi vzácně manifestuje jako vrozená forma ihned po narození. Daleko častěji se projevuje jako tzv. adultní typ, kdy po odstavení klesá laktázová aktivita ve střevě spontánně. V evropských podmínkách postihuje přibližně 10–15 % populace.
Laktózová intolerance se může manifestovat i jako sekundární postižení doprovázející jiná onemocnění tenkého střeva (těžší gastroenteritida, celiakie, stavy po resekčních výkonech na střevě atd.). Terapeutickým řešením je snížení až eliminace mléčného cukru ze stravy.Klíčová slova:
laktóza, laktózová intolerance, intolerance mlékaCharles Darwin (1809–1882) se v letech 1831–1836 účastnil expedice kolem světa na lodi Beagle. Po návratu dalších více než 40 let trpěl zvracením, bolestmi břicha a hlavy, únavností, kožními problémy a depresí. Darwinovu chorobu diferenciálně diagnosticky hodnotili jako psychosomatickou, byly zvažovány další diagnózy včetně otravy arzenem, Chagasovy choroby, vícečetné alergie, hypochondrie. Zvracení a břišní problémy se objevovaly za dvě až tři hodiny po jídle. V rodinné anamnéze je uváděna intolerance mléka. Darwinovy obtíže ustávaly, pokud nekonzumoval mléko a mléčné výrobky. Jedná se o klasický popis laktózové intolerance [1].
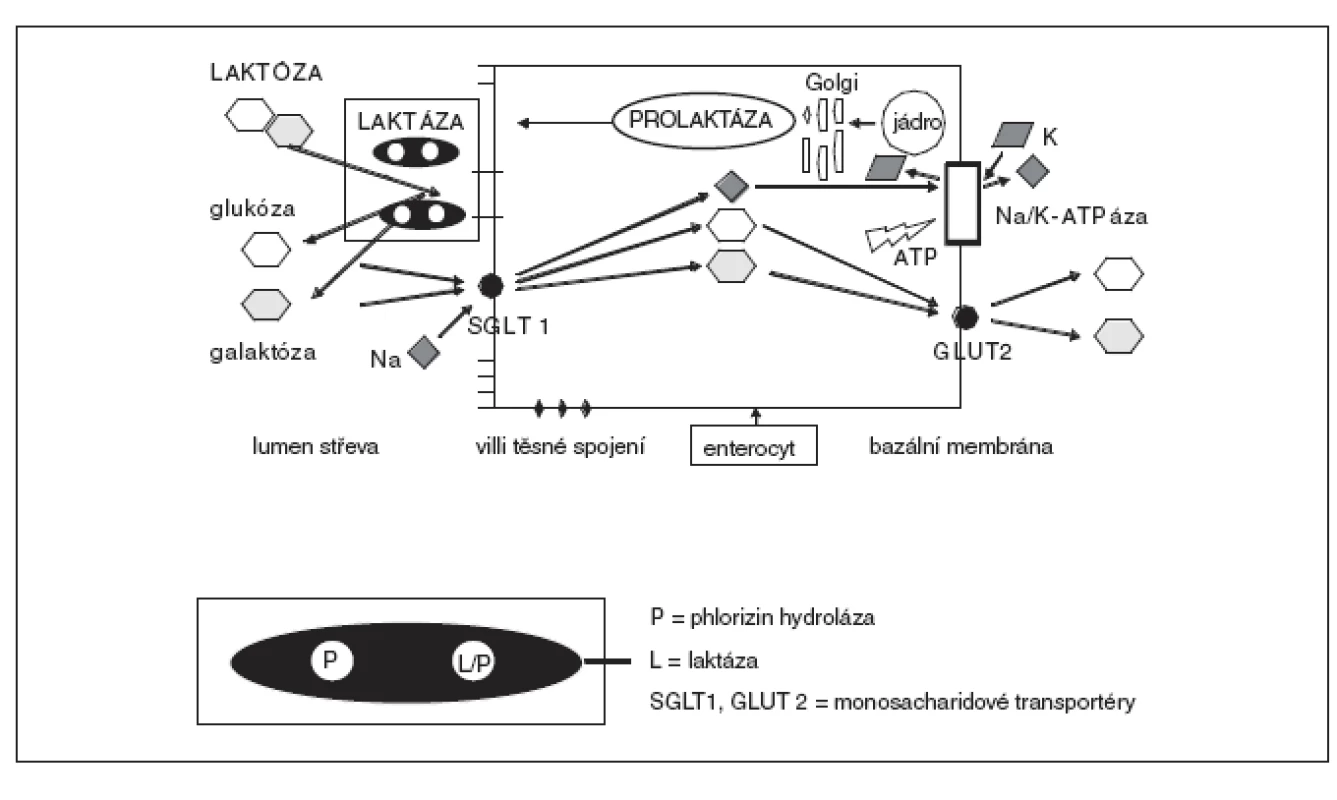
Dietní sacharidy mohou být absorbovány střevním epitelem tenkého střeva pouze ve formě monosacharidů. Disacharid laktóza, glukosyl-β(1-4) galaktóza, je štěpen enzymem laktázou (synonyma laktáza-phlorizin hydroláza, laktáza-glycosyceramidáza, β-glykosidázový komplex) na glukózu a galaktózu. Dalšími laktázou štěpenými substráty mohou být: phlorizin, glukosylceramid, galaktosylceramid, lactosylceramid (vyskytují se zřídka v normální dietě) a fragmenty celulózy, které se nevyskytují v normální dietě.
Zdrojem laktózy je mléko savců s výjimkou mořských, přirozeně se nevyskytuje v jiných potravinách. Je tedy obsažena ve výrobcích, jejichž základem je mléko, z mléka je extrahována a přidávána do kojeneckých formulí ve snaze přiblížit jejich složení mléku mateřskému (v mateřském mléce je ve 100 ml až 7 g laktózy, což je asi o 2 g více než v mléce kravském, laktóza mateřského mléka představuje asi 40 % energetické hodnoty), je součástí mnoha pevných lékových forem jako přídavek do tabletovacích směsí. Ve vodě se špatně rozpouští. Působí příznivě jako růstový faktor pro některé bakteriální střevní kmeny.
Enzym štěpící mléčný cukr – laktáza – je bílkovina skládající se z 1927 aminokyselin, která je produkována v enterocytu z prekurzoru prolaktázy (220 kDa) a ta je proteolyticky změněna během transportu enterocytem na zralou formu (160 kDa), která je inzerována jako neúčinný propeptid na membráně kartáčkového lemu. Tento propeptid nemá enzymatickou aktivitu. Během syntézy laktázy se formují dimery, které tvoří funkční formu enzymu (obr. 1) [2, 3]. Průměrný rezidenční čas laktázy na kartáčkovém lemu činí 7,8 hodiny.
Laktázová aktivita je patrna ve střevě u plodu již před porodem (mezi 8. a 34. týdnem gestace s výrazným zvyšováním s blížícím se porodem) a její aktivita klesá po odstavování. Absorpce laktózy u nezralých dětí není kompletní, a proto musí být krmeny speciálními formulemi se sníženým obsahem laktózy, pokud jejich nezralost vůbec připouští enterální výživu.
Laktázová aktivita je geneticky (transkripčně) determinována a externí vlivy (hormony, cukry) ji ovlivňují jen minimálně. Ani prolongovaná zátěž laktózou nebo její eliminace neovlivňuje u člověka laktázovou aktivitu. To je považováno za důkaz genetické determinace aktivity enzymu. Gen pro laktázu je uložen na 2. chromozomu.
Laktózová intolerance (LI) může mít více příčin, jak je patrno z tabulky 1.
Tab. 1. Příčiny intolerance laktózy [2, 4]. ![Příčiny intolerance laktózy [2, 4].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/3f291c61b869aaff537922774dcedd26.png)
Vrozený defekt laktázy je vzácná autozomálně recesivní nemoc, kterou poprvé popsal Holzel v roce 1959. Klinicky se projevuje v prvních dnech po narození – protože laktóza je podstatnou součástí mateřského mléka – průjmy, flatulencí a neprospíváním. Stolice má kyselé pH.
S výjimkou raritních případů primární laktázové deficience jsou novorozenci a batolata schopni zpracovat laktózu. Kolem 3.–4. roku se snižuje schopnost absorbovat laktózu, toto snížení je geneticky kódováno a není závislé na konzumaci laktózy. Tento stav je označován jako adultní typ hypolaktázie („late-onset“ hypolaktázie). Snížená hladina laktázy dovoluje většinou i nadále konzumaci nižšího množství laktózy bez projevů malabsorpce.
Historicky je LI vysvětlována jako výsledek selekčního tlaku v období, kdy začal člověk domestikovat zvířata a užívat zvířecí mléka. Zvýhodněni byli ti, u kterých přetrvávala vyšší aktivita laktázy i v dospělosti. Tato dispozice byla výhodná především v oblastech s nižším slunečním svitem (tj. nedostatkem vitaminu D), protože laktóza zvyšuje ve střevě absorpci kalcia a je tudíž účinná v prevenci rachitidy a osteomalacie. To bylo geneticky výhodné, protože ženy s pánví deformovanou osteomalacií častěji rodily poškozené plody. Bylo kalkulováno, že mají-li osoby s lepší tolerancí laktózy o 1 % více přežívajících dětí, pak se za 400 generací zvýší perzistence výhodnější genetické informace a LI poklesne z 90 na 16 % [3, 5]. To vysvětluje současnou distribuci LI. Nižší výskyt je u Severoevropanů, zatímco v tropech nebyla perzistence laktázy selekčním faktorem. Adultním deficitem trpí především Asiaté (cca 95 %) a černoši (75 %). Evropané mají výskyt LI nižší (10–15 %), obyvatelé Středozemí mají procento LI vyšší (50 %). Někteří autoři však nehodnotí adultní laktózovou toleranci jako výhodnou s tím, že se ukazuje, že vzrůst laktózových tolerantů vede k paralelnímu poklesu demografických dat ve smyslu menší plodnosti [6]. Fomon ve svém sdělení ukazuje, že evoluční síly jsou soustředěny na matku a dítě a postreprodukční individua („genetické popelnice“), byť s laktózovou tolerancí, neovlivňují přímo evoluční změny [6, 7].
Adultní typ hypolaktázie (laktázová non-perzistence) je autozomálně recesivní stav, který je způsoben vývojovým snížením regulace laktázy. Jedná se o nejčastější genetické „postižení“ u člověka, které postihuje většinu nebělošské lidské populace. Vzhledem k tomu, že tento stav je vlastně normou, podobně jako u ostatních savců, není doporučováno používat termín deficience a nazývat tuto situaci nemocí. Nedávno byly identifikovány dva polymorfismy na laktázovém genu T/C-13910 a A/G-22018, které byly ve 100, resp. 97 % asociovány s laktázovou non-perzistencí [8]. Objevují se sdělení porovnávající stávající testování hypolaktázie (dechové testy) s genotypizací, která je hodnocena jako vysoce senzitivní a specifická [9, 10, 11, 12].
Patofyziologicky dochází při poruše absorpce laktózy v tenkém střevě vlivem osmotického efektu ke zvýšené náloži vody, distenzi střeva a zvýšené peristaltice. Zvýšená fermentace laktózy bakteriemi v tlustém střevu s produkcí mastných kyselin s krátkým řetězcem vede k posílení osmotického efektu, jehož výsledkem je vodnatý průjem a při delším trvání projevy malabsorpčního syndromu.
Anamnesticky pacienti s laktózovou intolerancí uvádějí obtíže po konzumaci mléka a mléčných výrobků, více po nativním mléce než po zakysaných výrobcích. Stesky se týkají pocitu tíhy v břiše, nadýmání, vyskytuje se flatulence, borborygmy, bolesti břicha, vodnaté stolice (obvykle půl až dvě hodiny po konzumaci produktů s laktózou), v jejichž důsledku vzhledem k jejich nízkému pH dochází k iritaci perianální oblasti. Podle míry defektu a zátěže se manifestuje celé spektrum nebo pouze část obtíží. Klinický obraz LI je výsledkem interakce množství a aktivity enzymu ve sliznici a množství expozice laktózy sliznici tenkého střeva v jednotce času. Proto existuje plynulý přechod mezi laktózovými toleranty a intoleranty. Navíc LI se kromě samostatné existence může podílet na zhoršení průběhu jiných onemocnění (např. ulcerózní proktokolitidy) nebo může být demaskována až po provedeném operačním výkonu na zažívacím ústrojí (resekční výkony, stomie, cholecystektomie). U recidivujících bolestí břicha, které se vyskytují až u 15 % dětí ve školním věku, se doporučuje vždy zvážit existenci laktózové intolerance [14, 15].
Sekundární LI často doprovází některá závažná onemocnění, často je její příčinou gastroenteritida, kdy má laktózová intolerance pouze časově omezenou povahu, kde je pouze jednou z příčin prolongovaného průjmu (schéma 1).
Schéma 1. Možné důsledky akutní gastroenteritidy [13]. ![Schéma 1. Možné důsledky akutní gastroenteritidy [13].](https://pl-master.mdcdn.cz/media/image/eebc7c8b70f0363e3d07d58900b5fe47.png?version=1537790256)
Komplikace, které vyplývají z LI, se týkají porušené absorpce všeobecně, trvalá laktózová intolerance se může manifestovat vznikem osteoporózy, protože v normální dietě kryje obvykle většinu potřeby kalcia mléko a mléčné výrobky a kalcium je při LI špatně absorbováno. Kromě absorpce kalcia laktóza podporuje absorpci magnézia, stroncia, baria, radia, manganu, kobaltu, zinku, olova a železa [16].
Diagnosticky jsou nesmírně cenné anamnestické údaje hovořící o tom, že výše uvedené klinické obtíže následují po konzumaci mléka a mléčných výrobků nebo produktů s obsahem laktózy.
Analýzou stolice, která je vodnatá s nízkým pH, můžeme prokázat redukující látky jako projev neabsorbované laktózy.
Vyšetření glykemické křivky po podání laktózy prokazuje u laktózové intolerance plochou křivku, ale pro nutnost opakovaných krevních odběrů je nahrazováno dechovými testy. V souvislosti s LI je nejčastěji používáno stanovování vodíku ve vydechovaném vzduchu. Fyziologickou podstatou testu je skutečnost, že tlusté střevo produkuje prakticky jako jediný orgán v těle vodík, který je absorbován střevem do krevního oběhu a následně vydechován vzduchem v proporci odpovídající hladině vodíku v krvi. K produkci vodíku stačí 3 g sacharidu a jeho produkce je úměrná množství sacharidu ve střevě [17]. Množství vodíku ve vydechovaném vzduchu je tedy mírou malabsorpce podaného sacharidu. Vyšetření vyžaduje hluboký výdech, aby nebyl analyzován vzduch z mrtvého prostoru horních cest. Praktické provedení spočívá v tom, že lačnému pacientovi je podán testační nápoj s laktázou a je hodnocen vzestup koncentrace vodíku ve vydechovaném vzduchu.
Laktázu lze vyšetřovat histochemicky ve vzorku střeva. Je si však třeba uvědomit, že enzym laktáza má proximodistální gradient s maximem v duodenojejunálním přechodu a vyšetření vzorku postpapilárního duodena, který je nejčastěji získáván při endoskopii, neobráží faktické vybavení laktázou. Objektivnější informaci a schopnosti štěpit laktózu tedy přináší dechový test, který dává lepší informaci o celkové kapacitě enzymu v tenkém střevě. To je také jedním z důvodů, proč v pediatrické gastroenterologii je preferováno bioptické vyšetření kapslí, která je pod kontrolou rentgenu zavedena až do duodenojejunálního přechodu, před endoskopickým odběrem, který je navíc u menších dětí nutno provádět pro nespolupráci v celkové anestezii.
Nejnovější diagnostickou možností je genotypizace, která umožňuje diagnostikovat adultní typ hypolaktázie, která velice dobře koreluje s určováním vodíku při dechovém testu [9, 10, 11, 12].
Léčba laktózové intolerance
Terapie laktózové intolerance spočívá v omezování přívodu laktózy s cílem ústupu klinických příznaků LI. Vzhledem k tomu, že laktóza je obsažena především v mléce a mléčných výrobcích, vede tato restriktivní dieta k výraznému snížení přívodu kalcia. Proto je třeba individuálně u každého postiženého najít hranici, kdy ještě mléko a mléčné výrobky tolerují. Podle obsahu laktózy lze sestavit sestupnou řadu mléčných výrobků: podmáslí – nativní mléko – smetana – šlehačka – fermentované výroky (kyselé mléko, kefír, jogurty, pokud jsou vyráběny fermentačním procesem), z mléčných výrobků v pevné formě je obsahem laktózy tvaroh srovnatelný se šlehačkou a v sestupné řadě jsou tvrdé sýry – tavené sýry – máslo. Zdrojem laktózy je dále: chléb a pečivo (pizza), některé typy müsli, instantní polévky, margaríny, mnoho typů konzervovaných jídel, produkty z masa (klobásy, párky), salátové dresingy, cukrovinky, směsi na pečení, všechny produkty, které obsahují mléčnou syrovátku nebo kasein. Při nutnosti velké nebo absolutní restrikce mléka a výrobků z něj je třeba doporučit jiné zdroje kalcia. K dispozici jsou kojenecké formule se sníženým obsahem laktózy, které jsou u LI při předpisu na recept částečně hrazeny ze zdravotního pojištění. Existují rovněž formule na bázi sóji, které neobsahují laktózu. Obsah laktózy v mléčných výrobcích je uveden v tabulce 2.
Tab. 2. Obsah laktózy a kalcia v mléčných výrobcích. 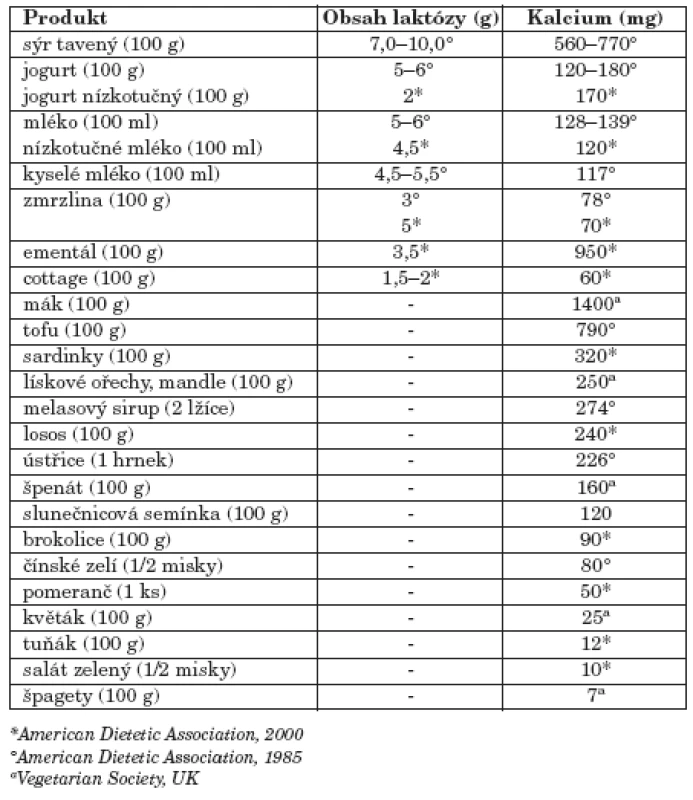
Je doporučováno podávat mléko společně s tuhou stravou, protože dochází k pomalejšímu přívodu laktózy do střeva. Oslazené mléko je lépe tolerováno, podobně jako přidání čokolády do mléka. Rovněž je popisována lepší tolerance mléka přidaného do čaje [4].
V zemích, kde je LI masivněji zastoupena v populaci, jsou k dispozici preparáty laktázy, které se přidávají k mléku.
V poslední době se objevují zprávy o příznivém působení probiotik na LI. Při kritickém zhodnocení je však zjišťováno, že ne všechna probiotika jsou účinná [18]. Laktázová aktivita je připisována kmenům Lactobacillus bulgaricus, Streptococcus thermophillus a Lactobacillus acidophillus [19, 20].
Byla vyslovena teorie, že excesivní množství laktózy při LI v distálním tenkém střevě je dietní faktor, který vede ke zvýšení intestinální permeability, což by mohl být predisponující faktor k rozvoji Crohnovy choroby [21].
Pro plánování nízkolaktózové diety je možno používat informace z www stránek speciálně věnovaných LI.
Stránky pacientského sdružení mléčných intolerantů (Velká Británie): www.dialspace.dial.pipex.com/town/parp/gfm11//
Plánování bezlaktózové diety: www.dietrankings.com/lactosefreediet.jsp
České stránky zabývající se intolerancí mléka: www.alergie-mleko.webz.cz
Zkratky
- LI – laktózová intolerance
Prim. MUDr. Pavel Frühauf, CSc.
Klinika dětského a dorostového lékařství UK 1. LF a VFN
Ke Karlovu 2
129 01 Praha 2
e-mail: fruhauf.pavel@vfn.cz
Zdroje
1. Campbell AK, Matthews SB. Darwin’s illnes revealed. Postgrad. Med. J. 2005; 81 : 248–251.
2. Dekker JD,Einerhand WC, Büller H. Carbohydrate malabsorption. In: Lifschitz CH. Pediatric Gastroenterology nad Nutrition in Clinical Practice. New York: Marcel Dekker, 2002 : 399–373.
3. Semeza G, Auricchio S. The laktase story: from physiopathology to biochemistry, molecular and cell biology – and back? In: Gracey M, Kretchmer N, Rossi E (ed). Sugars in Nutrition. New York: Raven Press, 1991 : 93–102.
4. Kocián J. Osteoporóza a osteomalacie. Praha: Triton, 1995 : 25–53.
5. Simoons FJ. Primary adult laktose intolerance and the milking habit a problem in biological nad cultural interrelations II. A culture historical hypothesis. Am. J. Digest. Dis. 1970; 15 : 695–710.
6. Brines J. Adult lactose tolerance is not an advantageous evolutionary trait. Pediatrics 2004; 114 : 1372.
7. Fomon SJ. Assesement of growth of formula-fed infants: evolutionary considerations. Pediatrics 2004; 113 : 389–395.
8. Kuakkanen M, Enattah NS, Oksanen A, Savialahti E, Orpana A, Järvelä I. Transcriptional regulation of laktase-phlorizin hydrolyse gene by polymorphism associated with adult-type hypolactasia. Gut 2003; 52 : 647–652.
9. Troelsen JT, Olsen J, Miller J, Sjorstrom H. An upstream polymorphism associated with laktase persistence has increased aktivity. Gastroenterology 2003; 125 : 1686–1694.
10. Hogenbauer Ch, Hamer HF, Mellitzer K, Renner W, Krejs GJ, Tiplal H. Evaluation of a new DNA test compared with the laktose hydrogen breath test for the diagnosis of laktase non-persistence. Eur. J. Gastroenterol. Hep. 2005; 17 : 371–376.
11. Bunning C, Genschel J, Jurga J, Fiedler T, Voderholzer W, Fiedler EM, Weltrich R, Lochs H, Schmidt H, Ockenga J. Introducing genetic testing for adult-type hypolactasia. Digestion 2005; 71 : 245–250.
12. Ridefelt P, Hakansson LD. Laktose intolerance: laktose tolerance test versus genotyping. Scand. J. Gastroenterol. 2005; 40 : 822–826.
13. Guandalini S. Prolonged diarrhoea: Etiology nad pathogenesis. Diarrheal Disease, Vevey Nestec, 1996 : 15–19.
14. Frühauf P. Přístup k pacientovi s bolestí břicha z pohledu pediatra. In: Lukáš K (ed). Gastroenterologie 2003 – Diferenciální diagnostika symptomatologie nemocí trávicího traktu. Praha: Triton, 2003 : 100–104.
15. Frühauf P. Recidivující bolesti břicha u dětí. In: Standard léčebného plánu, programy kvality a standardy léčebných postupů. 11. aktualizace. Praha: Verlag Dashöfer, 2004 : 1–14.
16. Fomon SJ. Nutrition of Normal Infants. St.Louis Mosby, 1993 : 185–186.
17. Murray RD, Kerzner B, MacLean WC Jr, McClung HJ, Gilbert M. Efficient storage system for breath hydrogen. J. Pediatr. Gastroenterol. Nutr. 1985; 4 : 711–713.
18. Levri KM, Ketvertis K, Deramo M, Merenstein JH, D’Amico F. Do probiotics reduce adult lactose intolerance? A systematic review. J. Fam. Pract. 2005; 54 : 613–620.
19. Saavedra JM, Abi-Hanna A. Clinical studies of probiotic agents. In: Hanson LA, Yolken RH (ed). Probiotics, Other Nutritional Factors and Intestinal Microflora. Philadelphia: Lippincot-Raven, 1999 : 271–286.
20. Shermak MA, Saavedra JM, Jackson TL, Juany SS, Bayless TM, Perman JA. Effect of yoghurt on symptoms and kinetics of hydrogen production in laktose-malabsorbing children. Am. J. Clin. Nutr. 1995; 62 : 1003–1006.
21. Gibbon PR, Shepherd SJ. Personal view: food for thought – western lifestyle and susceptibility to Crohn’s disease. The FODMAP hypothesis. Aliment. Pharmacol. Ther. 2005; 21 : 1399–1409.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek Natálne a neonatálne zuby
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2010 Číslo 3- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Stillova choroba: vzácné a závažné systémové onemocnění
-
Všechny články tohoto čísla
- Chromozomálna štúdia u novorodencov v regióne Prešov (Slovensko)
- Oneskorený nástup puberty a znížený rast ako prvé príznaky Swyerovho syndrómu?
- Natálne a neonatálne zuby
- Laktózová intolerance
- Akútne poškodenie obličiek (AKI) u detí – liečba a prognóza
- Možnosti lázeňské léčby v Léčebně Dr. Filipa v Poděbradech
- Dětská psycholožka PhDr. Marie Nesrstová sedmdesátnicí!
- Životní jubileum MUDr. Petra Pešáka, primáře dětského oddělení Krajské nemocnice Tomáše Bati, a.s. Zlín
- XIV. kolokvium o dedičných metabolických poruchách
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Laktózová intolerance
- Akútne poškodenie obličiek (AKI) u detí – liečba a prognóza
- Oneskorený nástup puberty a znížený rast ako prvé príznaky Swyerovho syndrómu?
- Natálne a neonatálne zuby
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání