-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaMONITOR aneb nemělo by vám uniknout, že...
Vyšlo v časopise: Čes.-slov. Patol., 52, 2016, No. 3, p. 123-129
Kategorie: MONITOR aneb nemělo by vám uniknout, že...
UROPATOLOGIE
…renální karcinom spojený s hereditární leiomyomatózou je dále analyzován a údaje o něm zpřesňovány
Tzv. „hereditary leiomyomatosis associated RCC“ (HLRCC) byl uveden již v původní WHO klasifikaci renálních nádorů z roku 2004 (1). Jeho význam byl zdůrazněn znovu v ISUP 2012 Vancouverské klasifikaci nádorů ledvin (2). V nové WHO klasifikaci genitourinárních lézí vydané v lednu 2016 je zařazen jako stabilní jednotka s řadou zpřesňujících údajů (3). O obnoveném zájmu výzkumných týmů o HLRCC jsme Vás informovali již v roce 2014.
V nedávné době se objevil termín „fumarate hydratase-deficient renal cell carcinoma“. Nejedná se o novou nádorovou jednotku, ale o termín, který jasně říká, že jde o lézi vysoce suspektní z diagnózy HLRCC, avšak u které se nepodařilo prokázat spojitost se syndromem (4,5). Proto je třeba aktivně pátrat po syndromologii, popřípadě sledovat přímé příbuzné pacientů (jde o autozomálně dominantní typ dědičnosti). Je evidentní, že morfologicky ani imunohistochemicky nelze HLRCC spolehlivě diagnostikovat a ukazuje se, že spektrum lézí se významně překrývá s tumory skupiny distálního nefronu (distal-nephron differentiation), tedy s nádorem ze sběrných duktů a medulárním karcinomem (5). Navíc byly popsány low-grade HLRCC, které mají morfologický vztah k renálním karcinomům s defektem sukcinát dehydrogenázy (6), čímž je situace ještě komplikovanější.
Z výše uvedeného je tedy zřejmé, že nádory ze skupiny HLRCC budou ještě dlouhou dobu patology zaměstnávat a že se můžeme těšit na další poznatky o této jednotce vysoce agresivních „syndromových“ tumorů.
Zdroje:
- Eble JN et al. Tumours of the urinary system and male genital organs. Pathology and genetics. Lyon, IARC Press, 2004.
- Srigley JR et al. The International Society of Urological Pathology (ISUP) Vancouver Classification of Renal Neoplasia. Am J Surg Pathol 2013; 37 : 1469-1489.
- Moch H et al. Tumours of the urinary system and male genital organs. Pathology and genetics. Lyon, IARC Press, 2016.
- Trpkov K et al. Fumarate hydratase-deficient renal cell carcinoma is strongly correlated with fumarate hydratase mutation and hereditary leiomyomatosis and rnal cell carcinoma syndrome. Am J Surg Pathol 2016; 40(5): 599-607.
- Sirohi D et al. Clinical and immunohistochemical (IHC) spectrum of renal cell carcinomas (RCCs) with aberrant fumarate hydratase (FH)-related studies: Report from High-Grade Distal Nephron Adenocarcinoma (HDNA) International Consortium. Mod Pathol (Suppl 2) 2016; 29 : 263A.
- Smith S et al. A nowel low grade morphologic variant of Hereditary leiomyomatosis-renal cell carcinoma syndrome-associated renal cell carcinoma (HLRCC-RCC). Mod Pathol (Suppl 2) 2016; 29 : 263A.
- O. Hes -
NEFROPATOLOGIE
… krátká doba spánku je spojovaná s rychlým poklesem funkce ledvin
Ledviny jsou ovlivňovány cirkadiálními rytmy a synchronizace jejich funkce s cykly spánku a bdění umožňuje vyrovnávat se s různými metabolickými a fyziologickými požadavky během 24 hodinového cyklu. Většina fyziologických procesů probíhajících v ledvinách sleduje denní rytmy (regulace renin-angiotenzinového systému, reabsorbce sodíku, průtok krve ledvinami a s tím spojená glomerulární filtrace). Dosud byly nepříznivé vlivy poruch spánku a krátké doby spánku studovány u kardiovaskulárních a metabolických chorob, a protože existuje dobře dokumentovaná souvislost mezi onemocněním ledvin a kardiovaskulárními komplikacemi, lze předpokládat, že krátká doba spánku a jeho ovlivnění při práci ve směnném provozu bude mít nepříznivý vliv i na funkci ledvin.
Autoři studie prospektivně analyzovali data od 4 238 zdravotních sester ve středním věku, které samy popisovaly svou dobu spánku po 11 let a současně u nich byla měřena sérová hladina kreatininu na začátku a na konci sledování. Kromě výše zmíněného byly také zaznamenány další data sledující BMI, anamnézu onemocnění jako DM, hypertenze, kardiovaskulárních chorob a také užívání léků (včetně NSAID). Ženy, které udávaly dobu spánku 5 hodin a méně, měly vyšší BMI a také vyšší prevalenci DM, hypertenze a kardiovaskulárních chorob ve srovnání s těmi, které udávaly dobu spánku 7 - 8 hodin. Skupina s krátkou dobou spánku měla také rychlý pokles eGFR (estimated glomerular filtration rate), 30 % nebo více ve srovnání se skupinou udávající spánek po 7 - 8 hodin. To platilo, i pokud se statistická data očistila od předpokládaného poklesu v daných věkových kategoriích a platilo to i pro jednotlivé roky se zaznamenanou pozvolnou progresí. Zhoršení eGFR bylo nejhorší ve skupině s krátkým spánkem, menší zhoršení měla skupina s dobou spánku 6 hodin a oproti běžné populaci statisticky nevýznamná byla data ve skupině se spánkem 7 a více hodin.
Mechanismus, který vytváří propojení mezi dobou spánku a poklesem funkce ledvin čeká na objasnění. Nicméně krátká doba spánku z jakéhokoli důvodu by měla být zařazena mezi rizikové faktory vzniku chronického onemocnění ledvin nejen proto, že lidé, kteří spí 5 a méně hodin mají o 20 % větší riziko vývoje hypertenze a 57 % větší pravděpodobnost že vyvinou DM během 10 let než ti, kteří spí 7 hodin denně.
Z práce vyplývá, že kratší doba spánku je prospektivně a nezávisle spojována s rychlejším poklesem renálních funkcí.
Zdroj:
McMullan JC et al. Association of short sleep duration and decline in renal function. Kidney Int 2016; 27: In print.- E. Honsová -
PATOLOGIE MAMMY
… možná budeme časem ušetřeni pracného hledání nádorů prsu zmizelých při neoadjuvanci
Neznám patologa, který by si liboval ve zpracování mamárních resekátů po neoadjuvantní chemoterapii. Patologická kompletní remise (pCR) je sice dobrou zprávou pro pacientku, ale znepříjemňuje život těm ostatním. V první řadě chirurgům, od kterých se očekává, že lokalizují a resekují lůžko tumoru, označené (občas migrujícími) klipy. V neposlední řadě pak i nám, kteří bychom měli potvrdit nebo vyloučit kompletní remisi a vyjádřit se ke kompletnosti resekce při parciálním zákroku na prsu. Ne vždy je při pCR lůžko hmatné nebo viditelné a tam začínají potíže. Je určitým paradoxem, že ačkoliv moderní neoadjuvantní léčba dokáže u triple negativních a HER2 pozitivních karcinomů docílit pCR až v 60 % případů, následná léčba to příliš nebere v úvahu a chirurgický resekční zákrok, byť omezený na parciální mastektomii, je stále obligatorním postupem. Pacientky s pCR jsou však ohroženy spíše vzdálenou diseminací než lokoregionálním relapsem a bez chirurgie by se nejspíše obešly. Otázka ovšem je, jak se o kompletní regresi bez resekčního zákroku přesvědčit.
Recentní přehled problematiky (1) rekapituluje historické výsledky v tomto směru a přináší poznatky o nových trendech. Senzitivita a specifita zobrazovacích metod se sice zlepšují, stále ale nedostačují. Určitou možnost představuje kombinace výběru pacientek s vysokou pravděpodobností očekávané pCR (triple negativní, HER2, vysoká lymfocytární infiltrace v diagnostické core biopsii) s předoperačním bioptickým vyšetřením po chemoterapii (vakuum asistovaná core biopsie nebo mamotomie), naváděným ultrazvukem nebo mamograficky podle lokalizačních klipů.
O práci bychom v takovém případě nepřišli. Nicméně hledání již neexistujícího karcinomu bychom mohli být ušetřeni. Klinická studie v M. D. Anderson Cancer Center, ověřující diagnostickou účinnost bioptické verifikace pCR po chemoterapii (2) se rozběhla loni a skončí v roce 2018. Držím palce.
Zdroje:
- van la Parra RFD, Kuerer HM: Selective elimination of breast cancer surgery in exceptional responders: historical perspective and current trials. Breast Cancer Research 2016; 18 : 28.
- Feasibility and Identification of Breast Cancer Patients for Potential Avoidance of Surgery. ClinicalTrials.gov Identifier: NCT02455791
- R. Nenutil -
KARDIOPATOLOGIE
… s vrozenými srdečními vadami se můžeme setkat i u dospělých
Vrozené srdeční vady (VSV) již dávno nejsou výlučnou náplní jen dětské kardiologie a kardiochirurgie, ale stávají se integrální součástí kardiologie (i patologie) dospělých. Počet žijících dospělých s VSV je u nás v současnosti 2 - 3x vyšší než počet dětí s VSV a toto číslo bude dále narůstat. Při současném přežívání cca 90 % všech dětí narozených se srdeční vadou přibývá v ČR ročně 500 - 600 dospělých s VSV. Jejich celkový počet se odhaduje na 20 - 30 tisíc.
Z VSV jsou v dospělosti nejčastější tři:
- Defekt septa síní typu II. (tj. v místě fossa ovalis); je to nejčastější VSV dospělého věku, v dětství bývá často nepoznán. Není vzácností, že je objeven až po 50. – 60. roce věku.
- Dvojcípá chlopeň aorty je přítomna u 1 - 2 % populace, častěji u mužů. Klinicky se projeví většinou až v dospělosti svými komplikacemi - kalcifikací se vznikem aortální stenózy, či tendencí k nasednutí infekční endokarditidy.
- Defekt septa komor – není-li operačně uzavřen v dětství, může se uzavřít spontánně – zprava, přirostlým septálním cípem trikuspidální chlopně. Pokud defekt perzistuje, tvoří se v jeho okrajích často výrazné kalcifikace.
V dospělosti se méně často můžeme setkat s komplikovanějšími vadami, které byly v dětství chirurgicky korigovány - s Fallotovou tetralogií, stenózou plicnice, pulmonální atrézií, atrio-ventrikulárním septálním defektem, koarktací aorty, Ebsteinovou anomálií trikuspidální chlopně, otevřenou tepennou dučejí, transpozicí velkých tepen, či funkčně společnou komorou.
VSV s významným levo-pravým zkratem, pokud tento není uzavřen do 1 roku věku, může vést ke vzniku těžké ireverzibilní plicní arteriální hypertenze s cyanózou (pozdní) při obrácení zkratu na pravo-levý – při tzv. Eisenmengerově syndromu.
Zdroj:
Rubáčková Popelová J. Srdeční vrozené vady v dospělosti. Kardiol Rev Int Med 2015; 17(4): 315-321.- I. Šteiner -
HEMATOPATOLOGIE
… existuje single hit lymfom a má špatnou prognózu
Gen MYC hraje velmi významnou roli v patogenezi malignit včetně lymfomů. Přestavba genu MYC je typická pro Burkittův lymfom (BL), prokazuje se u části difuzních velkobuněčných B-lymfomů (DLBCL) a neklasifikovatelných B-lymfomů s rysy intermediárními mezi DLBCL a BL (BCLU), zastihne se i u jiných lymfomů a často se objevuje v souvislosti s transformací low-grade lymfomů.
V Monitoru již jsme diskutovali tzv. double hit lymfomy (DHL), které mají typicky přestavbu MYC kombinovanou s dalším „hitem“, nejčastěji v genu BCL2 či BCL6. Zmiňovali jsme i vzácnější triple hit lymfomy, kdy jsou postiženy všechny tři geny. V literatuře se recentně objevil ten třetí do mariáše, single hit lymfom (SHL). Definovali si ho pracovně američtí autoři ve své publikaci jako nádor morfologicky odpovídající DLBCL či BCLU, který má přestavbu MYC při vyloučení změn BCL2 a BCL6. Existují totiž studie zabývající se DLBCL s přestavbou MYC, ale žádná z nich expresis verbis nevyloučila DHL. Autoři z Nashville a Houstonu se rozhodli tuto díru na trhu vyplnit.
Sestavy 61 případů SHL a 83 DHL s přestavbami MYC a BCL2 porovnali s 219 případy DLBCL beze změn uvedených genů. SHL morfologicky odpovídaly DLBCL v 35 a BCLU ve 26 případech. Ve 45 případech (74 %) měly imunofenotyp GC-like, čímž se statisticky významně lišily od DHL se 100% průkazem tohoto subtypu. Významně méně často exprimovaly protein BCL2, ale přesto se pozitivita prokázala u více než poloviny SHL, takže exprese musela být při nepřítomnosti zlomu BCL2 způsobena jinými mechanismy. Z toho důvodu nenalezli autoři ani signifikantní rozdíl v koexpresi proteinů MYC a BCL2 mezi SHL a DHL. Na rozdíl od DHL, kde jsou častým partnerem genu MYC při translokaci geny pro lehké řetězce imunoglobulinů či nějaký ne-imunoglobulinový gen, u SHL jsou podobně jako u BL ve většině případů partnerem geny pro těžké řetězce imunoglobulinů. V analogii s BL to tedy vypadá, že přestavba MYC je u SHL primárním inzultem, zatímco u DHL je spíše sekundární změnou. Tomu odpovídá i fakt, že DHL byl až ve 30 % případů předcházen low-grade B-lymfomem, nejčastěji folikulárním lymfomem, zatímco SHL byly v téměř 90 % případů primárním tumorem.
Prognóza DHL je obecně velmi špatná, s očekávaným mediánem přežití pod dva roky, přičemž v dané sestavě pacientů nezáleželo na morfologii, tedy zda se jednalo o DLBCL či BCLU. Jak jsme již zmiňovali minule, lze to vysvětlit působením vražedného koktejlu proliferačního působení genu MYC a antiapoptotického účinku genu BCL2. Proliferační vliv aktivovaného genu MYC je fyziologicky držen na uzdě současným nastartováním apoptózy. Prognóza SHL s mediánem přežití 16 měsíců je však podle autorů stejně špatná jako u DHL. Jako možné vysvětlení tohoto faktu autoři diskutují u SHL statisticky významně častější pozitivitu p53. Exprese p53 na více než 50 % nádorových buněk se obecně považuje za spolehlivý průkaz faktu, že je gen TP53 mutován. Mutace TP53 se negativně projeví ve schopnosti buňky zastavit buněčný cyklus, opravit poškozenou DNA či vyvolat apoptózu. Vypadá to, že SHL by měly být léčeny obdobně jako DHL. Zlý jazyk dodává, až se tedy konečně přijde na to, jaký způsob je ten správný.
Zdroj:
Li S et al. High-grade B-cell lymphoma with MYC rearrangement and without BCL2 and BCL6 rearrangements is associated with high p53 expression and a poor prognosis. Am J Surg Pathol 2016; 40 : 253-261.- V. Campr -
DERMATOPATOLOGIE
… histologický typ nádorové infiltrace v sentinelové lymfatické uzlině postižené karcinomem z Merkelových buněk má prognostický význam
Karcinom z Merkelových buněk představuje relativně vzácný kožní nádor, který vykazuje často agresivní chování a zdá se, že má poměrně komplikovanou patogenezi, ve které kromě Merkel cell polyomaviru hrají nezanedbatelnou roli i změny spojené s expozicí UV záření. V poslední době se do popředí zájmu dostává detekce metastáz karcinomu z Merkelových buněk v sentinelové lymfatické uzlině / uzlinách, v analogii s obdobným postupem prováděným např. při léčbě maligního melanomu.
Skupina autorů převážně z Cleveland Clinic, Ohio v USA pod vedením Stevena Billingse v únorovém čísle Modern Pathology popsala soubor 64 onkologicky sledovaných karcinomů z Merkelových buněk, postihujících sentinelové lymfatické uzliny. Autoři popsali celkem pět odlišných histologických vidů nádorového postižení v uzlinách; jednalo se o (1) solidní („sheet-like“) a snadno histologicky identifikovatelný vid, (2) non-solidní parafolikulární, (3) sinusoidální, (4) perivaskulární hilární a (5) disperzní postižení ojedinělými nádorovými buňkami. Vidy (2) - (5) bylo často nutné vizualizovat a potvrzovat imunohistologicky průkazem cytokeratinů. Jako významný se jeví autorům histologický vid (1), který byl pozorován u 73 % všech úmrtí ve studované skupině (22 z celkových 30 úmrtí). Tento vid, společně s věkem pacienta ≥ 70 let, klinickým údajem o imunokompromitaci / imunosupresi pacienta a počtem pozitivních sentinelových lymfatických uzlin (nepříznivý je počet je > 2) vedl autory k vytvoření bodového systému, který rozdělil nádory na prognosticky příznivé, intermediální a nepříznivé (celkem 13 % souboru, všichni tito pacienti zemřeli v průběhu 19 měsíců od stanovení diagnózy).
Do budoucnosti se tedy můžeme směle připravit na zpracovávání sentinelových uzlin u dalšího typu nádoru, nově i s detailním popisem typu histologické infiltrace uzliny nádorem.
Zdroj:
Ko SJ et al. Histological pattern of Merkel cell carcinoma sentinel lymph node metastasis improves stratification of Stage III patients. Modern Pathology 2016; 29 : 122-130.- T. Jirásek -
NEUROPATOLOGIE
... gliomatóza mozgu nie je samostatná diagnostická jednotka
Gliomatóza mozgu je podľa poslednej WHO klasifikácie z r. 2007 definovaná ako difúzny glióm mozgu s extenzívnou infiltráciou najmenej troch lalokov mozgu, obyčajne s obojstranným postihnutím hemisfér, často aj s infiltráciou kmeňa, mozočka, prípadne aj miechy. Najčastejšie vykazuje astrocytovú cytomorfológiu, menej často oligodendrogliovú či oligoastrocytovú. Ide o agresívny tumor, prežívaním zodpovedá gr. III. Je to jediný nádor mozgu, pre ktorého intravitálnu diagnózu je okrem histologizácie nevyhnutný aj MR obraz (T2, FLAIR sekvencie). Niektorí autori rozdeľovali gliomatózu na primárnu, s difúznym postihnutím mozgu pri iniciálnej prezentácii a sekundárnu, ktorá začína ako „klasický“ lokálne infiltratívny difúzny glióm, ktorý v ďalšom priebehu extenzívne infiltruje rozsiahle oblasti mozgu. Primárna sa ďalej delila na typ 1 bez tumoróznej masy pri primárnej prezentácii a typ 2, pri ktorej je okrem difúzneho extenzívneho postihnutia mozgu prítomná aj tumorózna masa. V striktnom a klasickom zmysle je gliomatóza chápaná tak, ako je definovaná primárna typ 1 gliomatóza. Konfúziu do literatúry vniesla aj WHO klasifikácia z roku 2000, kde na začiatku kapitoly o neuroepiteliálnych tumoroch nejasnej genézy je pri gliomatóze uvádzané postihnutie najmenej dvoch lalokov a v popise sa uvádza postihnutie viac ako dvoch lalokov mozgu. Dlho sa viedli diskusie, či ide o samostatnú jednotku, alebo len o extenzívne postihnutie mozgu infiltrujúcim gliómom.
Autori práce študovali 25 pacientov s gliomatózou a 105 pacientov s „konvenčnými“ gliómami pomocou širokej genómovej analýzy metylácie a aberácií chromozómov (amplifikácie, zisky, straty). Uvedenými vyšetreniami nezistili rozdiely medzi gliomatózou a konvenčnými negliomatóznymi gliómami. Žiadny špecifický genetický profil gliomatózy nebol zachytený. Zo záverov práce vyplýva, že gliomatóza nie je samostatná jednotka mozgových nádorov, ale ide len o rastový vzor infiltrujúceho gliómu s extenzívnym postihnutím mozgu, vznikajúci na podklade efektu poľa (so súčasnou malignizáciou buniek v rozsiahlych oblastiach mozgu), alebo pravdepodobnejšie len na podklade zvýšených migračných vlastností nádorových buniek, či len dlhšej asymptomatickej fázy ochorenia, ktorá umožní rozsiahle postihnutie mozgu.
Zdroj:
Herrlinger U et al. Gliomatosis cerebri: no evidence for a separate brain tumor entity. Acta Neuropathol 2016; 131(2): 309–319.- B. Rychlý -
DERMATOPATOLOGIE
... imunohistochemické vyšetrenie expresie C4d môže byť užitočné pri diagnostike autoimunitných bulóznych ochorení ak nie je k dispozícii zmrazené tkanivo
Bulózny pemfigoid a pemfigus patria medzi dve najčastejšie autoimunitné bulózne ochorenia. Diagnóza je postavená na klinickom obraze, podporená serologickým vyšetrením (v časti prípadov môže byť negatívne) a potvrdená histopatologickým vyšetrením rutínne (v parafíne) spracovanej biopsie kože a priamym imunofluorescenčným (IF) vyšetrením zmrazenej vzorky kože. V prípade bulózneho pemfigoidu imunofluorescencia ukáže lineárne depozity IgG a/alebo C3 na dermoepidermálnej junkcii. V prípade pemfigu sú IgG/C3 depozity na povrchu keratinocytov (intercelulárny „pattern“). Aj keď je IF vyšetrenie kľúčové, vhodný (zmrazený) materiál nie je z rôznych dôvodov vždy k dispozícii a IF vyšetrenie na parafínovom materiáli je značne nespoľahlivé. Niekoľko štúdií v minulosti zisťovalo užitočnosť imunohistochemickej (IHC) detekcie štiepnych produktov komplementu C3d a C4d v bulóznych ochoreniach kože, avšak na malých súboroch prípadov a niekedy s protichodnými závermi. Villani a spol. retrospektívne vyšetrili expresiu C4d v 29 prípadoch bulózneho pemfigoidu a 22 prípadoch pemfigu (19 x pemfigus vulgaris, 3 x paraneoplastický pemfigus). Ako kontrolnú skupinu použili súbor 44 biopsií s diagnózami, ktoré bulózny pemfigoid alebo pemfigus potenciálne napodobujú. Všetky prípady mali zároveň priame IF vyšetrenie a v časti prípadov bola známa sérologia (ELISA a/alebo nepriama IF).
C4d pozitivita bola prítomná v 86,2 % prípadov bulózneho pemfigoidu (25/29) a 77,3 % prípadov pemfigu (17/22). Iba jedna z kontrolných biopsií (dermatitis herpetiformis) bola C4d pozitívna. Senzitivita, špecificita, pozitívna a negatívna prediktívna hodnota IHC vyšetrenia bola 86 %, 98 %, 96 % a 94 % pre bulózny pemfigoid a 77 %, 98 %, 94 % a 92 % pre pemfigus. Senzitivita IHC vyšetrenia bola v porovnaní so sérologiou vyššia: 27 % prípadov bulózneho pemfigoidu a 55 % pemfigu s negatívnou sérologiou malo pozitívnu expresiu C4d.
Záverom možno skonštatovať, že IF vyšetrenie je stále zlatým štandardom a má v porovnaní s IHC vyššiu senzitivitu. Avšak v prípade, že nie je k dispozícii materiál na IF vyšetrenie, vyšetrenie C4d pomocou klasickej imunohistochémie poskytuje vhodnú alternativu, s pomerne vysokou senzitivitou a takmer 100% špecificitou.
Zdroj:
Villani Ap et al. Application of C4d immunohistochemistry on routinely processed tissue sections for the diagnosis of autoimmune bullous dermatoses. Am J Dermatopathol 2016; 38(3): 186-188.- M. Švajdler ml. -
GYNEKOPATOLOGIE
… odlišení high grade endometroidního a high grade serózního karcinomu ovaria je obtížné, ve většině případů je však možné
Odlišení endometroidního karcinomu (EC) a high grade serózního karcinomu (HGSC) ovaria je ve většině případů u dobře a středně diferencovaných EC poměrně snadné, problematické však může být u karcinomů málo diferencovaných. Autoři z několika pracovišť provedli zpětné hodnocení 109 případů původně diagnostikovaných jako EC s použitím aktuálních kritérií WHO klasifikace a zaměřením na výskyt rysů svědčících pro endometroidní diferenciaci (skvamózní metaplazie, endometrióza, oblasti adenofibromatózní úpravy, složka borderline nádoru – endometroidního či smíšeného mülleriánského). Kromě toho provedli korelaci s klinickým nálezem a výsledky imunohistochemického vyšetření (p16, p53, WT-1).
Ze skupiny 109 nádorů bylo celkem 76 (70 %) i nadále hodnoceno jako EC, u 33 (30 %) však došlo ke změně diagnózy na HGSC. Zajímavý pohled je na bližší charakteristiky obou skupin. EC vykazovaly alespoň jeden z rysů svědčících pro endometroidní diferenciaci v 80 % případů a dva rysy v 59 % případů. Pouze 3 případy z celé skupiny nádorů byly high grade – to lze pokládat za důležitý aspekt při zvažování této diagnózy – high grade EC ovaria jsou opravdu velmi vzácné. Při imunohistochemickém vyšetření 11 % zvýšeně exprimovalo p16, žádný případ nevykazoval aberantní expresi p53 a 3 % exprimovali WT-1. Ve skupině 33 nádorů reklasifikovaných jako HGSC byla u 6 % nalezena endometrióza, žádný jiný podpůrný znak endometroidní diferenciace nebyl přítomen. Asi polovina reklasifikovaných případů měla na histologické úrovni tzv. SET rysy (solidní – kribriformní / pseudoendometroidní – tranzicionální), které se často vyskytují u pacientek s BRCA mutací. Při imunohistochemickém vyšetření vykazovalo 60 % případů zvýšenou expresi p16, 50 % aberantní typ exprese p53 a 82 % exprimovalo WT-1. S ohledem na klinické rysy vykazovaly EC ve srovnání s HGSC nižší věk v době diagnózy, nižší stage, častěji byly jednostranné, častěji byly asociovány s EC endometria a vykazovaly nižší mortalitu v hodnotitelném období (10 % vs. 52 %).
Závěrem autoři konstatují, že v diferenciální diagnostice mezi EC (zejména high grade) a HGSC se jako užitečné jeví kombinace imunohistochemického vyšetření (zejména WT-1) a podpůrných rysů svědčících pro endometroidní diferenciaci (zejména skvamózní metaplazie, oblasti adenofibromatózní úpravy, složka borderline nádoru). Glandulární a /nebo kribriformní úprava nádoru se může vyskytovat u obou histologických typů a pro rozlišení těchto dvou jednotek nemá význam.
Zdroj:
Lim D et al. Morphological and immunohistochemical reevaluation of tumors initially diagnosed as ovarian endometrioid carcinoma with emphasis on high-grade tumors. Am J Surg Pathol 2016; 40 : 302-312.- P. Dundr -
PATOLOGIE ORL OBLASTI
… karcinom z acinárních buněk prsu a slinných žláz jsou geneticky odlišné nádory
Vzhledem ke stejnému ektodermálnímu původu a obdobnému embryonálnímu vývoji není překvapením, že spektrum nádorů prsu a slinných žláz je do určité míry shodné, přinejmenším morfologicky. Mezi vzájemně si odpovídající protějšky patří např. salivární duktální karcinom a sekretorický karcinom mamárního typu (MASC) slinných žláz na straně jedné a invazivní duktální karcinom (blíže nespecifikovaný) a sekretorický (juvenilní) karcinom prsu na straně druhé. Dalšími příklady jsou mukoepidermoidní karcinom, adenoidně cystický karcinom a karcinom z acinárních buněk (AciCC), které jsou řazeny mezi tzv. triple-negativní karcinomy prsu.
Právě bližší analýza AciCC prsu a slinných žláz byla předmětem studie Piscuoglio et al. Autoři vyšetřovali celkem 10 AciCC prsu a 20 AciCC slinných žláz metodou sekvenování, přičemž se zaměřili na gen TP53, kódující známý protein p53, a na gen PIK3CA, kódující alfa katalytickou podjednotku fosfatidylinositol-4,5-bisfosfát 3-kinázy. Zatímco u AciCC prsu byly somatické mutace genu TP53 prokázány v 8/10 případech a mutace PIK3CA v 1/10 případu, tak všechny vzorky AciCC slinných žláz byly wild-type, tj. nemutované.
Tyto výsledky naznačují, že i přes velmi podobný morfologický vzhled představují AciCC prsu a slinných žláz pravděpodobně odlišná zhoubná onemocnění. Výsledek studie je poněkud překvapivý, protože zatím byly ve vzájemně si odpovídajících nádorech prsu a slinných žláz prokázány shodné genetické změny – např. translokace t(12;15) ETV6-NTRK3 u sekretorického karcinomu prsu, resp. u MASC slinných žláz, nebo translokace t(6;9) MYB-NFIB u adenoidně cystického karcinomu.
Zdroj:
Piscuoglio S et al. Are acinic cell carcinomas of the breast and salivary glands distinct diseases? Histopathology 2015; 67(4): 529-537.- J. Laco -
PATOLOGIE GIT
... léčba jaterních nádorů radioembolizací do povodí jaterní tepny může mít za následek i pozdní tvorbu žaludečních vředů v důsledku mikrovaskulárního poškození
Embolizace mikroskopických kuliček z pryskyřice nebo skla s obsahem radioaktivního yttria-90 (90Y) do povodí jaterní tepny, zvaná též selektivní interní radioterapie (selective internal radiation therapy, SIRT), se s úspěchem užívá k terapii primárních i sekundárních nádorů jater, které jsou zásobovány především touto tepnou, na rozdíl od nenádorové jaterní tkáně, která je vyživována hlavně portální žilou.
Vzhledem k tomu, že a. gastrica dextra odstupuje spolu s a. hepatica dextra et sinistra a s a. cystica z a. hepatica propria, mohou se tyto radioaktivní kuličky dostat nejen do místa určení, ale i do žaludeční mikrocirkulace. Vzhledem ke svému obsahu pak mohou způsobit radiační tkáňové poškození postihující především žaludeční sliznici. Žaludeční komplikace jsou popisovány u 4 – 27 % pacientů léčených tímto způsobem. Přímý radiační efekt však nemůže vysvětlit všechny případy, protože poločas rozpadu 90Y, který je 64 hodin, omezuje přímé účinky radiace na cca. 14 dní od embolizace, ale ulcerace žaludku byly popsány i s odstupem více než 4 měsíce po terapii. Konkrétně autoři citované práce referují o třech případech, v nichž byly vředy zaznamenány v rozsahu 4 – 13 měsíců po terapii.
Ve všech případech byly ve vyšetřované sliznici (a přilehlé submukóze) histologicky zastiženy monomorfní fialové kuličky o průměru 20 – 80 mikrometrů (jejichž fotografii z našeho archívu přikládáme) distribuované převážně lineárně, tedy intraluminálně, což svědčilo pro souvislost se žaludečním postižením. Imunohistochemická reakce na endoteliální marker CD 31 prokázala signifikantní snížení denzity kapilár mezi atrofickými žlázkami v oblasti přilehlé k embolizovaným kuličkám. Dále bylo v této oblasti zmnožené kolagenní vazivo s infiltrací lymfocyty, plazmatickými buňkami a eozinofily.
Výše uvedený morfologický nález svědčí pro chronické ischemické poškození žaludeční sliznice způsobené mikrovaskulárním postižením embolizovanými radioaktivními částicemi. Pro tuto možnost svědčí u pacienta léčeného intrahepatální radioembolizací výskyt poškození žaludeční sliznice až ulcerózního charakteru, jež neodpovídá na běžnou terapii gastroduodenální vředové choroby, samozřejmě s vyloučením helikobakterové infekce. Definitivním vodítkem k příčině žaludečních změn je pak nález výše ilustrovaných mikrosferulárních nosičů 90Y v biopsii.
Zdroj:
Sun et al. Microvascular injury in persistent gastric ulcers after yttrium-90 microsphere radioembolization for liver malignancies. Human Pathology 2016; 50(4): 11-14.Obr. 1. Mikrosferulání nosiče radiofarmaka v žaludeční sliznici (HE, 400x). 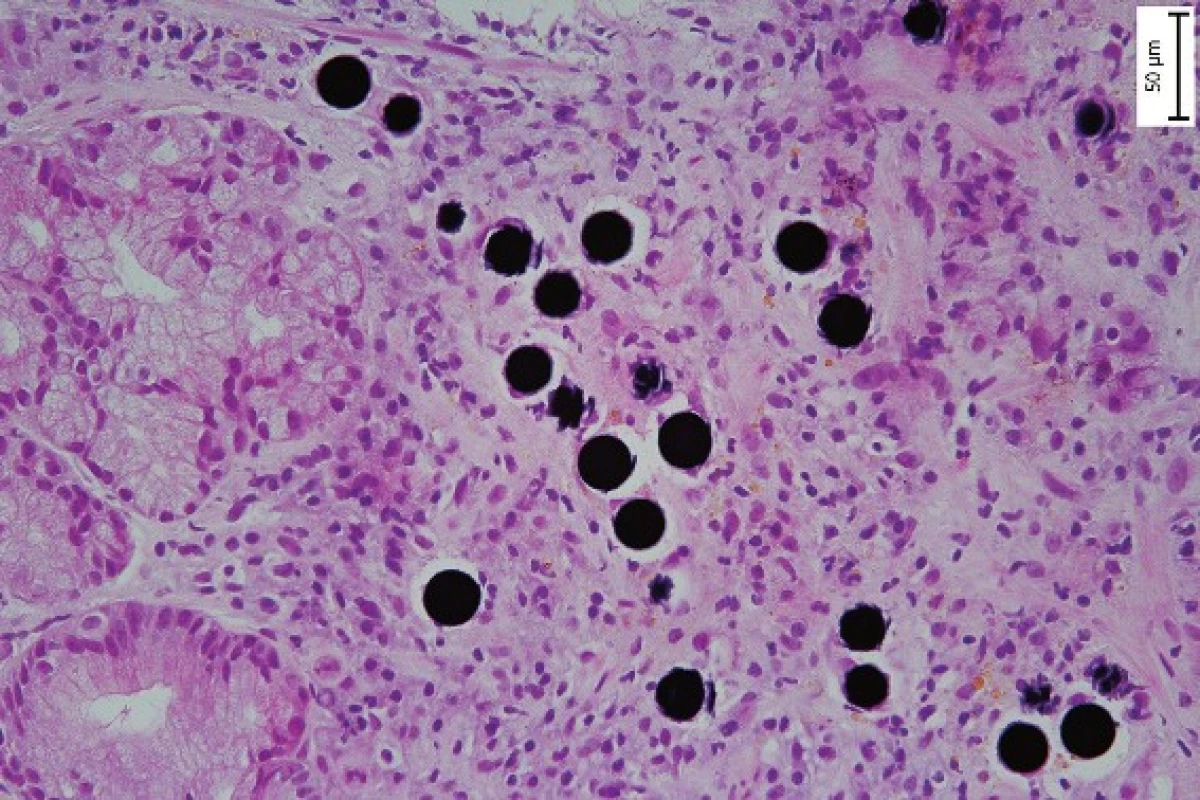
- O. Daum -
CYTODIAGNOSTIKA
… postupy národního screeningu cervikálního karcinomu jsou přehodnocovány i v zemích s velmi dobrými dosavadními výsledky
Se zdokonalením HPV testace se průkaz papilomavirů prosadil jako primární screeningový test v Holandsku a některé další země provádějí studie k posílení role HPV testace ve screeningových modelech.
Britský model screeningu založený na plošném použití cytologie z tekutého média (LBC) vykazuje velmi dobré výsledky. Vakcinace 12-13letých děvčátek má od r. 2008 pokrytí 80 % populace. Země s delším užitím, jako Skotsko a Austrálie již zaznamenaly 50% pokles incidence high grade lézí ve screenované populaci do 25 let. Autorka předkládaného přehledového článku a výukového modulu gynekologické cytologie v Eurocytology (2) Amanda Herbert upozorňuje na okolnost, že pokles incidence povede ke zhoršení parametrů cytologické detekce abnormalit. Naproti tomu pacientky s pozitivitou vysoce rizikových papilomavirů (HR HPV+) budou mít incidenci lézí nepochybně vysokou, i když specificita HPV detekce lézí je nízká. Jen asi 10 % žen s HR HPV pozitivitou má dle provedených studií následně lézi CIN 2 a horší. Ve vakcinované populaci vzroste podíl lézí mimo sérotypy 16,18, riziko nevakcinovaných se nezmění. Široký interval spolehlivosti cytologického screeningu udávaný průměrovaně pouze 53 %, vychází v Británii na 75 % a v LBC mělo alespoň hraniční cytologickou změnu ve studii ARTISTIC dokonce 95 % žen s následnou CIN 2+.
Většina screeningových programů s primární HPV testací se zaměřuje na ženy starší 30 let. V Británii je zvažováno její zavedení od 25 let bez předchozího screeningu mladších žen.
I HPV testace má však citlivost pouze 95 %. Vzhledem k této okolnosti navrhuje autorka přehledu alternativní model - spojené testování HR HPV a cytologií v prvních dvou kolech screeningu. Jeho předností by mělo být:
- potlačení rizika falešně negativních HR HPV žen,
- zvážení poměrně vysoké incidence high grade lézí u mladých žen,
- následné výrazné snížení nákladů na screening u žen s dvojitou negativitou obou testů, jak bylo publikováno ve Spojených státech a
- prevence zhoršení cytologického screeningu zrušením cytologie u všech pacientek s negativním výsledkem HR HPV.
I při rozvoji nových typů HR HPV testů s vyšší citlivostí je silným argumentem pro spojené testování pravdivé ověření jejich citlivosti. Zvýšené vstupní náklady na spojené testování by se v dalším období nepochybně kompenzovaly významným prodloužením screeningového intervalu u žen s dvojitou negativitou obou testů, jak doloženo z USA.
Uvedený model je navrhován v systému, kde incidence karcinomu děložního hrdla byla národním cytologickým screeningovým programem snížena na polovinu a je podstatně nižší (v roce 2013 9,7/100000) než v ČR (v r. 2013 15,6/100000).
Sama autorka uvádí, že v návrhu není zcela dopracována otázka sledování žen s pozitivitou HR HPV a negativní cytologií, ani sledování HR HPV pozitivních žen v 5. - 6. dekádě – v Británii je jich cca 5 % a incidence karcinomu je v této kategorii nízká. Využití mezinárodních zkušeností je však vysoce aktuální v současných úvahách o změně screeningového modelu v ČR.
Zdroje:
- Herbert A. Primary HPV testing: a proposal for co-testing in initial rounds of screening to optimise sensitivity of cervical cancer screening. Cytopathology 2016; In print.
- http://www.eurocytology.eu
- J. Dušková -
GYNEKOPATOLOGIE
… byl definován imunoprofil adenokarcinomů děložního hrdla s gastrickou diferenciací
Adenokarcinomy s gastrickou diferenciací tvoří nedávno popsanou skupinu poměrně vzácných nádorů děložního hrdla, které nejsou etiologicky spojeny s HPV infekcí. V roce 2014 byly tyto nádory zařazeny do WHO klasifikace nádorů ženského pohlavního systému, kde jsou na základě histologického vzhledu rozčleněny do dvou základních skupin: dobře diferencovaného adenoma malignum (minimal deviation adenocarcinoma) a hůře diferencovaných adenokarcinomů gastrického typu. Společným diagnostickým znakem je objemná světlá nebo světle eozinofilní cytoplazma se zřetelným ohraničením cytoplazmatickou membránou a často výrazná intracelulární hlenotvorba. Imunohistochemicky bývají tyto nádory pozitivní v průkazu markerů MUC6 a HIK1083. Ačkoliv název naznačuje morfologickou podobnost s adenokarcinomy žaludku, ve skutečnosti tyto nádory připomínají spíše adenokarcinomy pankreatobiliární oblasti. Tato podobnost hraje zásadní roli v diferenciální diagnóze především intraabdominálních metastatických ložisek z neznámé primární lokalizace, neboť adenokarcinomy děložního hrdla s gastrickou diferenciací jsou agresivní nádory s častým extrauterinním šířením včetně metastatického rozsevu do ovarií, na peritoneum a omentum, což jsou i anatomické oblasti typické pro metastatický rozsev pankreatobiliárních adenokarcinomů. Další diferenciálně diagnostický problém může někdy vyvstat i v odlišení adenokarcinomů děložního hrdla obvyklého typu a také karcinomů světlobuněčných. Cílem aktuální publikace byl proto sběr imunohistochemických dat na dosud nejrozsáhlejší sestavě adenokarcinomů s gastrickou diferenciací právě za účelem využití pro rutinní diferenciální diagnostiku.
Celkem bylo vyšetřeno 47 adenokarcinomů dolního ženského pohlavního systému s gastrickou diferenciací (45 primárních nádorů děložního hrdla a 2 primární nádory vagíny). Autoři studovali široké spektrum imunohistochemických markerů, z nichž jsem se za účelem tohoto shrnutí omezil pouze na následující: cytokeratin 7 (CK 7) a 20 (CK 20), CDX 2, CEA, CA125, CA19.9, PAX8, MUC6, p16 a HNF1β.
Z analýzy souboru vyplynulo, že adenokarcinomy s gastrickou diferenciací jsou převážně pozitivní v imunohistochemickém průkazu CK 7 (100 %), CA19.9 (100 %), CEA (81 %), CA125 (80 %) a přibližně v polovině případů i v CDX2 (51 %) a CK 20 (49 %). Právě tento imunoprofil je bohužel poměrně charakteristický i pro adenokarcinomy pankreatobiliární oblasti, a výše zmíněné markery proto nelze efektivně využít za účelem diferenciální diagnózy. Zásadní roli však může hrát protilátka proti PAX8, která byla pozitivní v 68 % nádorů zařazených do studie, zatímco dle literárních údajů bývá negativní v převážné většině gastrointestinálních karcinomů včetně lézí pankreatobiliární lokalizace.
Difúzní pozitivita markeru p16 v lézích děložního hrdla bývá s určitými výjimkami považována za marker HPV asociovaných high grade prekanceróz a karcinomů, mezi které spadají i adenokarcinomy obvyklého typu. V rámci studie vykazovaly difúzní p16 pozitivitu pouze 2 adenokarcinomy s gastrickou diferenciací (4,3 %). Přímý průkaz HPV molekulárními technikami byl u obou nádorů negativní. Imunohistochemický marker p16 se tedy jeví vhodným kandidátem pro odlišení adenokarcinomů děložního hrdla obvyklého a gastrického typu.
Zajímavým zjištěním byla vysoká pozitivita většiny testovaných nádorů (93 %) v průkazu markeru HNF1β. Tento nález potvrzuje již dříve pozorovanou nízkou specificitu HNF1β pro diagnózu světlobuněčného karcinomu, který proto nelze pouze na základě imunohistochemické pozitivity HNF1β odlišit od adenokarcinomu s gastrickou diferenciací.
Ačkoliv autoři zaznamenali pozitivitu MUC6 ve většině případů adenokarcinomů s gastrickou diferenciací (81 %), nepřistoupili bohužel k imunohistochemické analýze markeru HIK1083. Tato skutečnost poněkud snižuje význam publikace, neboť právě na vysokém počtu případů zařazených do studie bylo možno ověřit diagnostický přínos této protilátky.
Zdroj:
Carleton C et al. A detailed immunohistochemical analysis of a large series of cervical and vaginal gastric-type adenocarcinomas. Am J Surg Pathol 2016; 40(5): 636-644.- P. Škapa -
PNEUMOPATOLOGIE
... radiologický obraz nekonzistentní s diagnózou idiopatické plicní fibrózy nemusí znamenat, že se histopatologicky o toto onemocnění nejedná
V únorovém čísle oficiálního časopisu Evropské respirační společnosti (ERS) vyšla velmi provokativní práce porovnávající výtěžnost hodnocení obrazu tzv. intersticiální pneumonie běžného typu (UIP) na skenech HRCT a v histopatologických obrazech chirurgických plicních biopsií. Autoři retrospektivně porovnali soubor 241 případu idiopatické plicní fibrózy (IPF), které byly v minulosti zahrnuty do nejdůležitějších studií o IPF a porovnali výsledky vzešlé z hodnocení dvou velezkušených radiodiagnostiků s hodnocením dvou patologů z Mayo Clinic patřících mezi neoddiskutovatelné arbitry plicní histopatologie. Celkové výsledky byly velmi překvapující!
Dle současně platných diagnostických konsenzuálních kritérií pro diagnózu IPF v roce 2011 (viz monitor 04-2011) byly radiologické obrazy hodnoceny jako obraz UIP, obraz možné UIP a obraz nekonzistentní s UIP. Interobservační variabilita mezi hodnotícimi radiology byla v některých kategoriích až dojemná, celková kappa dosahovala slušných 0,77.
Nikoho asi nemohlo překvapit, že ve skupině 102 případů radiologicky klasifikovaných jako obraz UIP jich v chirurgické plicní biopsii mělo nález UIP 99, tedy shoda v konkordantní skupině dosahovala 97,1 %. Co však byl výsledek naprosto nečekaný, to byla přítomnost obrazu UIP v histopatologickém nálezu u 71 ze 75 pacientů, kteří byli radiodiagnostiky označení jako UIP vylučující, tedy téměř v 95 %! Autoři se pokoušeli podrobnou statistickou analýzou najít nějaké souvislosti s touto diskrepancí, ale kromě nižšího věku a většího zastoupení kuřáků žádné převratné objevy neučinili, to včetně celkové mortality. Ve čtivě a celkem i vtipně psané diskusi se autoři zaobírají možností takto katastrofální senzitivity HRCT obrazu a nabízejí celou řadu možností. Od konkomitantní hypersenzitivní pneumonitidy, která podle některých studií může být přítomna až ve 40 % případů IPF (viz monitor 03-2015), přes přítomnost jiných onemocnění plicního parenchymu či onemocnění dýchacích cest až po interval mezi provedením HRCT a plicní biopsie.
A nejedná se rozhodně o úplně nečekanou publikaci. Poněkud skeptickému vyznění současného stavu diagnostiky IPF už totiž koncem roku 2015 nepřispěla podobná práce publikovaná v European Journal of Radiology. V ní též retrospektivně posuzovali soubor pacientů původně diagnostikovaných jako IPF a na základě celkem jasně definovaného pětibodového skórovacího systému pravděpodobnosti došel tým významných radiodiagnostiků, pneumologů a patologů k jistotě diagnózy nízkého stupně u 41 % případů diagnostikovaných jako definitivní UIP z histopatologického nálezu. A je nutno zdůraznit, že u 34 % to bylo na základě nejistoty hodnocení radiodiagnostiků…
A co z těchto retrospektivních studií vyplývá pro diagnostikujícího histopatologa? Kromě velice mazaného závěru, že termín „nekonzistentní s diagnózou UIP“ našich kolegů z popisoven HRCT je eufemisticky řečeno zavádějící a měli bychom jej ve svém rozvažování brát v potaz velmi rezervovaně, je zcela zřejmé, že histopatologická diagnostika IPF rozhodně není popelkou na odpis, jak ze současně platného konsenzu skupinka asertivních radiodiagnostiků předjímá a že zejména zavedení transbronchiální kryobiopsie do běžné praxe bude mít pro pulmopatologii a celou diagnostiku IPF kruciální význam. Zřejmě se v nejbližších měsících dočkáme dalších obdobných rerospektivních studií, které třeba vyznějí lichotivěji pro naše kolegy věštící z šedých fleků, to ale nic nemění na faktu, že histomorfolog je (znovu) plnohodnotným členem multidisciplinárního týmu v diagnostice intersticiálních plicních procesů a jak by sebezkušenější patolog neměl neřízeně odečítat biopsie plicních intersticií „od zeleného mikroskopu“ bez znalosti klinických a radiodiagnostických údajů, tak by i protřelý plicní radiodiagnostik měl bez informací z biopsie provádět svá hodnocení černobílých mozaik pokorně, najmě pak v kategorii „nekonzistentní s diagnózou UIP“.
Zdroje:
- Yagihashi K. et al. Radiologic-pathologic discordance in biopsy-proven usual interstitial pneumonia. Eur Respir J 2016; 47(4): 1189-1197.
- Tominaga J. et al. Diagnostic certainty of idiopathic pulmonary fibrosis/usual interstitial pneumonia: The effect of the integrated clinico-radiological assessment. Eur J Radiol 2015; 84(12): 2640-2645.
- R. Matěj -
ORTOPEDIACKÁ PATOLOGIE
… cyklin D1 může být užitečným markerem pro diagnózu Ewingova sarkomu
Tzv. sarkomy „z malých okrouhlých modrých buněk“ bývají pro patologa výzvou a jejich specifická diagnóza vyžaduje vytvoření širší diferenciální diagnózy na podkladě kliniky a morfologických nálezů, s následnou volbou adekvátních pomocných imunohistochemických a genetických vyšetření.
Ewingův sarkom (EwS) postihuje nejčastěji mladé jedince v kostní i extraskeletální měkkotkáňové či orgánové lokalizaci. Mikroskopicky je tvořen plachtami uniformních buněk s okrouhlými a oválnými jádry s jemně granulárním chromatinem, obvykle s lemem světlé cytoplazmy. Imunohistochemicky je charakteristická difúzní silná membránová exprese CD99, dále může pomoci pozitivita cyklinu D1, často je reaktivní i chromogranin, synaptofyzin, je možná pozitivita cytokeratinů a S-100 proteinu. Geneticky je až 95 % EwS charakterizováno přestavbou genu EWSR1 s fúzí s FLI1 nebo ERG, zbývající případy EwS a rozšiřující se rodina sarkomů podobných EwS je spojena s translokacemi, které se nemusí týkat genu EWSR1. Klinicky jsou však tyto případy léčeny jako Ewingův sarkom. V diferenciální diagnóze je zejména osteosarkom, lymfom, desmoplastický tumor z malých okrouhlých buněk, alveolární rabdomyosarkom a světlobuněčný sarkom.
Desmoplastický tumor z malých okrouhlých buněk (DSRCT) nejčastěji postihuje mladé muže, je často intraabdominální, retroperitoneální nebo pánevní. Často se šíří v dutině břišní a připomíná tak karcinomatózu. Desmoplazie je nápadným rysem, ale nemusí být vždy, cytologicky je tumor podobný EwS. Imunohistochemicky je pozitivita CD99 a keratinů, odlišení od EwS může napomoci tečkovitá perinukleární desmin pozitivita a selektivní pozitivita pro C-konec WT1. Geneticky je translokace s fúzí EWSR1 a WT1. V diferenciální diagnóze kromě EwS je Wilmsův tumor, který je trifázický, může však mít podobný imunofenotyp (desmin a keratiny +), nicméně exprimuje celý protein WT1.
Synoviální sarkom (SS) se může rovněž objevit u mladých pacientů v nejrůznějších lokalizacích, a nízce diferencované případy mohou cytologicky imponovat jako EwS, vřetenobuněčná varianta pak imituje maligní tumor periferní nervové pochvy (MPNST). Imunohistochemicky je u SS silná nukleární pozitivita TLE1, keratiny mohou být jak u SS, tak i EwS. Odlišení MPNST může být při nemožnosti provést genetické vyšetření t(X;18) velmi náročné, oba nádory mohou exprimovat TLE1, S100, SOX10 a SOX9.
Alveolární a embryonální rabdomyosarkom (RMS) postihují děti, alveolární spíše měkké tkáně končetin, embryonální hlavu, krk a trup. Oba subtypy mohou růst v podobě buněčných uzlů a mohou dokonce koexistovat v jednom nádoru. Zvláště alveolární RMS je nutné odlišit od EwS, velmi užitečná je imunohistochemie, s pozitivitou myogenních markerů (desmin, myogenin, MyoD1) u RMS; a CD99 a cyklinu D1 u EwS. Asi 80 % alveolárních RMS vykazuje translokaci FOXO1 (FKHR) s PAX3 nebo PAX7, kdy přítomnost PAX-FOXO1 fúze je klíčový prognostický parametr, spojený s nejméně příznivou prognózou.
Z diferenciální diagnózy sarkomů „z malých okrouhlých modrých buněk“, zvláště u dospělých, nelze opominout nízce diferencovaný karcinom, sarkomatoidní karcinom, melanom a různé lymfomy.
Zdroj:
Arnold MA et al. What‘s new in small round blue cell sarcomas? Diagnostic Histopathology 2015; 21(11): 425 - 431.- K. Veselý -
Štítky
Patologie Soudní lékařství Toxikologie
Článek vyšel v časopiseČesko-slovenská patologie

2016 Číslo 3-
Všechny články tohoto čísla
- Novinky v patológii hlavy a krku
- S laureátkou Hlavovej ceny za rok 2016
- MONITOR aneb nemělo by vám uniknout, že...
- HPV-asociované karcinómy hlavy a krku: Aktualizácia poznatkov a odporúčania pre prax
- Novinky v molekulární diagnostice karcinomů slinných žláz: „translokační karcinomy“
- Poorly differentiated sinonasal tract malignancies: A review focusing on recently described entities
- Rozlišování různých typů dysplazie v Barrettově jícnu - první krok k harmonizaci gradingu
- Submukózny kalcifikujúci fibrózny tumor žalúdka – kazuistika
- Kazuistika: Diagnóza až pod mikroskopem - diseminovaná echinokokóza multilokulárního vzhledu s protoskolexy
- K životnému jubileu prof. MUDr. Štefana Kopeckého, PhD.
- Jaká je Vaše diagnóza?
- „Hassalloidné“ telieska v pľúcach u dieťaťa s epidermolysis bullosa junctionalis a s Bartovým syndrómom
- Jaká je Vaše diagnóza? Odpověď
- Dr. h. c. prof. MUDr. Štefan Galbavý, DrSc. 70-ročný
- Česko-slovenská patologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Dr. h. c. prof. MUDr. Štefan Galbavý, DrSc. 70-ročný
- HPV-asociované karcinómy hlavy a krku: Aktualizácia poznatkov a odporúčania pre prax
- Poorly differentiated sinonasal tract malignancies: A review focusing on recently described entities
- Kazuistika: Diagnóza až pod mikroskopem - diseminovaná echinokokóza multilokulárního vzhledu s protoskolexy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



