-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
PCR diagnostika herpetických virů u pacientů s akutní „idiopatickou“ parézou lícního nervu
PCR Detection of Herpes Viruses in Patients with Acute „Idiopathic“ Facial Paresis
Introduction:
Bell's palsy represents about 70 % of all acute facial palsies. Recently, there has been growing evidence of herpes simplex virus (HSV) type I or II or varicella-zoster virus (VZV) reactivation as the main cause of idiopathic facial palsy. With respect to a high proportion of seropositive individuals in general population, the reactivation of herpes viruses cannot be easily verified by serological methods while PCR (polymerase chain reaction) seems to be more promising for this purpose. The objective of the study was to evaluate the possibility to verify the reactivation of herpes viruses in patients with Bell's palsy using PCR serum and CSF (cerebrospinal fluid) examination.Patient group and methodology:
PCR detection of herpes viruses was performed in CSF and serum samples of 25 patients with acute facial palsy. In all these patients, common causes of facial palsy including Lyme borreliosis were excluded (i.e., by normal CSF examination results) and the paresis was classified as idiopathic in all the cases (14 women, 11 men, mean age 44.72 ± 17.64, range 18–77). Also present was one patient with Ramsay Hunt syndrome (a 72 years old male). HSV type I and II were examined in all patients including the Ramsay Hunt patient, and PCR detection of VZV was performed in 11 of the idiopathic cases.Results:
VZV DNA was only found in the CSF (not in the serum) of the Ramsay-Hunt patient. In all the idiopathic cases, PCR detection of both HSV and VZV was negative in the serum and CSF.Conclusion:
Our findings show poor diagnostic validity of PCR detection of herpes viruses in serum and CSF in patients with acute idiopathic facial palsy and normal CSF cytological findings. Rather than casting doubt on the assumption of reactivation of virus infection as the cause of Bell's paresis, the above results suggest that the reactivation is only local, limited to the facial nerve and thus not detectable in CSF.Key words:
facial nerve – Bell's palsy – herpes simplex virus – varicella-zoster virus – Ramsay-Hunt syndrome – polymerase chain reaction
Autoři: E. Vlčková 1; E. Švecová 1; P. Štourač 1; H. Štroblová 2; J. Bednařík 1
Působiště autorů: Neurologická klinika LF MU a FN Brno, 2Oddělení klinické mikrobiologie FN Brno 1
Vyšlo v časopise: Cesk Slov Neurol N 2008; 71/104(2): 201-205
Kategorie: Krátké sdělení
Souhrn
Úvod:
Idiopatická (Bellova) obrna představuje asi 70 % případů akutní parézy lícního nervu. V poslední době narůstají důkazy svědčící pro reaktivaci latentní infekce virem herpes simplex (HSV) I či II, případně virem varicella-zoster (VZV) jako pravděpodobnou příčinu tohoto typu postižení. Vzhledem k vysoké séroprevalenci v populaci jsou však možnosti průkazu této reaktivace rutinními sérologickými metodami limitované a jako slibnější se jeví vyšetření metodou PCR (polymerase chain reaction).
Cílem práce bylo zhodnocení možnosti průkazu reaktivace herpetických virů jako možné příčiny Bellovy obrny pomocí PCR vyšetření séra a mozkomíšního moku.Soubor a metodika:
Detekce DNA herpetických virů byla provedena metodou PCR v séru a mozkomíšním moku 25 pacientů s akutní lézí lícního nervu, u nichž byly vyloučeny známé příčiny paréz n. facialis včetně lymeské borreliózy (normální cytologický nález v likvoru a absence intratekálních antiborreliových protilátek) a postižení bylo tedy hodnoceno jako Bellova obrna (14 žen, 11 mužů, průměrný věk 44,72 ± 17,64, rozmezí 18–77) a u 1 pacienta s Ramsay-Huntovým syndromem (muž, 72 let). Všichni pacienti měli vyšetřenu HSV DNA typu I i II, u pacienta s Ramsay-Huntovým syndromem a 11 pacientů s idiopatickou parézou lícního nervu byla dále provedena detekce VZV DNA.Výsledky:
VZV DNA jsme prokázali pouze v mozkomíšním moku (ale nikoli v séru) pacienta s Ramsay-Huntovým syndromem. U všech vyšetřených pacientů s Bellovou obrnou byl nález PCR HSV i VZV v séru i likvoru negativní.Závěr:
Výsledky studie ukazují na nízkou diagnostickou výtěžnost PCR diagnostiky DNA herpetických virů v séru i likvoru u pacientů s akutní idiopatickou parézou lícního nervu a normálním cytologickým nálezem v mozkomíšním moku. Uvedené nálezy však zřejmě nezpochybňují teorii reaktivace virové infekce jako příčiny Bellovy parézy, ale svědčí spíše pro lokální reakci, limitovanou na oblast lícního nervu a tedy bez odezvy v celém likvorovém kompartmentu.Klíčová slova:
lícní nerv – Bellova obrna – virus herpes simplex – virus varicella-zoster – Ramsay-Huntův syndrom – polymerázová řetězová reakceÚvod
Akutní paréza lícního nervu je častým onemocněním v klinické praxi s incidencí kolem 15–40 na 100 000 obyvatel [1,2]. Nejčastější příčinou, představující asi 70 % případů, je idiopatická (Bellova) obrna [1,2]. V poslední době narůstají důkazy svědčící pro významný etiologický vliv herpetických virů na vznik akutních paréz n. facialis, a to nejen v rámci herpes zoster oticus (Ramsay-Huntova syndromu), ale také u Bellovy obrny, kde je reaktivace latentní infekce herpetickými viry, zejm. virem herpes simplex (HSV) typ I a II, event. virem varicella-zoster (VZV) pravděpodobně dominantní příčinou postižení [1,3,4]. Možnosti detekce reaktivace herpetických virů rutinními sérologickými metodami jsou vzhledem k vysoké séroprevalenci v populaci limitované [5] a pro její průkaz se jako slibnější jeví stanovení virové DNA metodou polymerázové řetězové reakce (PCR) [3,4,6,7]. Podíl pacientů s idiopatickou parézou lícního nervu a pozitivním záchytem PCR se však výrazně liší jak mezi publikovanými studiemi, tak mezi tělesnými kompartmenty, v nichž se detekce DNA provádí (např. sliny, mozkomíšní mok, sérum atd.) [3–6].
Cílem prezentované studie bylo proto zhodnocení možnosti průkazu reaktivace latentní infekce HSV, příp. VZV u pacientů s Bellovou obrnou pomocí detekce DNA uvedených herpetických virů v séru a mozkomíšním moku metodou PCR.
Soubor a metodika
Do studie bylo zařazeno 25 pacientů (tab. 1), randomizovaně vybraných ze souboru 97 jedinců, kteří byli v období od 1/2001 do 12/2005 vyšetřováni na Neurologické klinice FN Brno pro akutní idiopatickou parézu lícního nervu. U všech 97 pacientů byly na základě anamnestických dat (včetně vyloučení traumatické a otogenní etiologie či přisátí klíštěte v časové relaci ke vzniku parézy), klinického nálezu (včetně vyloučení výsevu herpetických erupcí v oblasti rtu, dutiny ústní, patra, boltce či zevního zvukovodu) a laboratorních výsledků (včetně normálního cytologického vyšetření mozkomíšního moku z provedené lumbální punkce a absence intratekálních antiborreliových protilátek) vyloučeny jiné známé příčiny akutních paréz n. facialis. Vyšetřen byl dále 1 pacient s Ramsay-Huntovým syndromem (muž, 72 let), u kterého byla paréza lícního nervu iniciálním a dominujícím příznakem a důvodem pro další došetření a během následujících 2 dní u něj došlo k erupci herpetických morf v oblasti zevního zvukovodu a klinicky ke zvýraznění postižení n. statoacusticus.
Tab. 1. Srovnání vybraných demografických, klinických a laboratorních charakteristik pacientů s provedeným PCR herpetických virů a ostatních jedinců vyšetřovaných ve sledovaném období na naší klinice pro idiopatickou parézu lícního nervu. 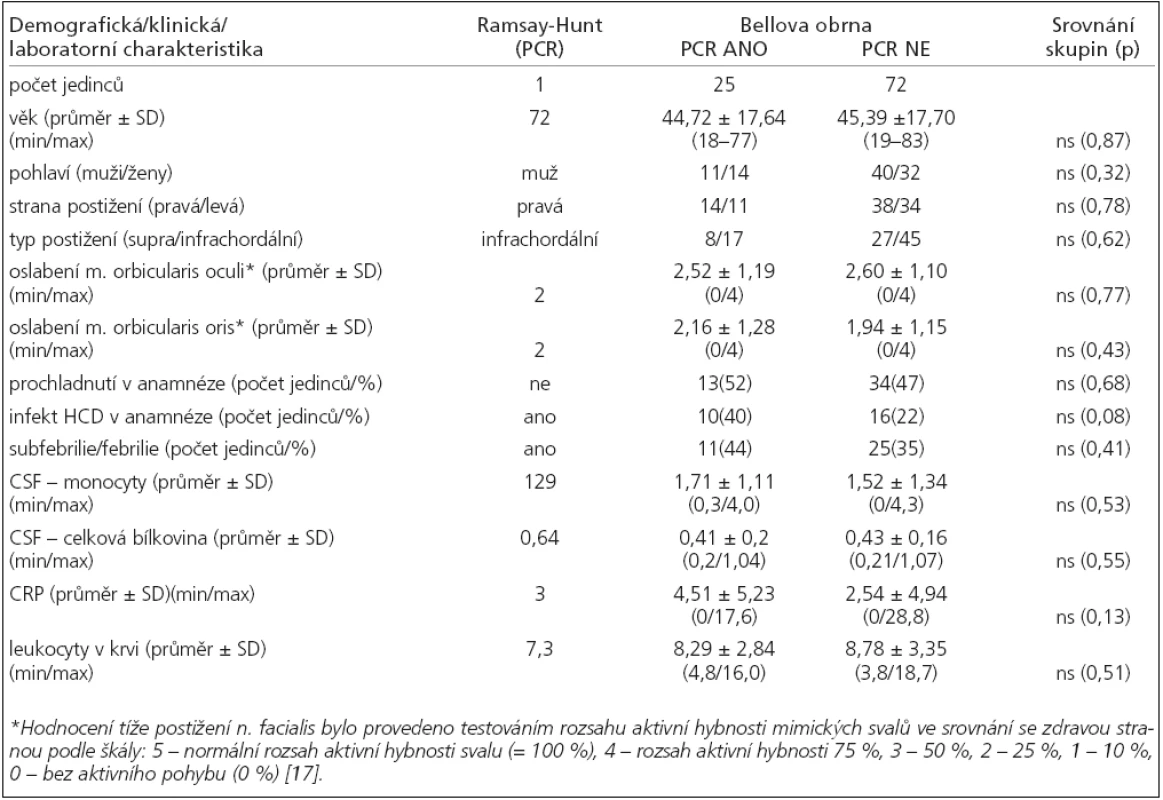
U všech pacientů byla provedena detekce DNA herpetických virů ze séra a mozkomíšního moku metodou PCR. U 18 pacientů byla stanovena HSV DNA typu I a II metodou RT PCR, pro izolaci DNA byla použita souprava High Pure Viral Nucleic Acid Kit (Roche Diagnostics, Mannheim, Germany), následná amplifikace a detekce byla provedena soupravou LightCycler-HSV 1/2 Detection Kit na přístroji LightCycler (Roche Diagnostics, Mannheim, Germany). 4 z těchto pacientů měli současně vyšetřenu i VZV DNA, a to opět metodou RT PCR s použitím souprav High Pure Viral Nucleic Acid Kit (Roche Diagnostics, Mannheim, Germany) pro izolaci DNA a LightCycle-FastStart DNA Mast Hybridization Probe (Roche Diagnostics, Mannheim, Germany) pro amplifikaci. Detekce VZV DNA byla provedena s pomocí specifických primerů a hybridizačních sond (TIB MOLBIOL, Berlin, Germany). Identickým způsobem byla DNA obou typů viru herpes simplex i VZV DNA vyšetřena také u pacienta s Ramsay-Huntovým syndromem.
U zbývajících 7 pacientů byl proveden průkaz původců virových meningitid (včetně HSV typ I a II a VZV) klasickou PCR s následnou hybridizací. Pro izolaci DNA byla opět použita souprava High Pure Viral Nucleic Acid Kit (Roche Diagnostics, Mannheim, Germany), pro amplifikaci souprava JumpStartTM Tag Ready Mix (Roche Diagnostics, Mannheim, Germany) a Enhanced Avian RT-PCR Kit (Sigma-Aldrich Corporation, St. Louis, MO, USA), a pro hybridizaci RHA Kit CNS (Labo Bio-medical products B.V., Rijswijk, tThe Netherlands).
U 21 pacientů s idiopatickou parézou a také u pacienta s Ramsay-Huntovým syndromem byly dále vyšetřeny protilátky třídy IgM proti HSV v séru i likvoru s použitím soupravy Herpes simplex virus IgM ELISA (Human, Taunusstein, Germany).
Statistické zpracování bylo provedeno pomocí sotfwaru Statistica 6.0 firmy Statsoft. Srovnání kontinuálních dat mezi podskupinami souboru bylo provedeno nepárovým t-testem, kategoriální data byla porovnána χ2 testem.
Výsledky
Demografické, klinické ani laboratorní charakteristiky pacientů zařazených do studie se v žádném parametru významně nelišily od ostatních jedinců, vyšetřovaných v uvedeném období na naší klinice pro identickou diagnózu (tj. akutní idiopatickou parézu lícního nervu) a lze je tedy považovat za reprezentativní vzorek celého souboru (tab. 1).
PCR diagnostikou jsme pozitivní záchyt VZV DNA prokázali pouze v mozkomíšním moku (ale nikoli v séru) pacienta s Ramsay-Huntovým syndromem. U všech vyšetřených pacientů s idiopatickou parézou lícního nervu byl nález PCR HSV i VZV v séru i likvoru negativní.
Sérologické vyšetření prokázalo slabou pozitivitu protilátek třídy IgM proti HSV v séru (ale nikoli v mozkomíšním moku) 1 pacienta s idiopatickou parézou, u všech ostatních vyšetřených jedinců s Bellovou obrnou i u pacienta s Ramsay-Huntovým syndromem byly výsledky sérologické detekce IgM protilátek proti HSV v séru i likvoru negativní.
Diskuse
Teorie reaktivace latentní infekce herpetickými viry (zejm. HSV I a II a VZV) [3,4,6,7] se jeví jako velmi pravděpodobné vysvětlení „idiopatické“ parézy lícního nervu, uspokojivě objasňující řadu dosud spolehlivě nevysvětlených okolností Bellovy obrny známých z klinické praxe, např. častou návaznost na prochladnutí či lehké infekty, při nichž může v rámci probíhajících imunitních změn dojít k reaktivaci virové infekce, stejně jako parciální terapeutický efekt antivirotik (především acikloviru, ev. valacikloviru), prokazovaný v klinických studiích.
Nálezy u zvířecích modelů akutních paréz lícního nervu [3] stejně jako častý záchyt DNA herpetických virů v různých tkáních pacientů s Bellovou parézou [4,6,7] tak do značné míry zpochybňují použití termínu „idiopatická“ u pacientů s akutní parézou lícního nervu nevysvětlenou jiným dosud známým způsobem. Zmíněné studie prokazují, že se minimálně u významné části těchto pacientů jedná o postižení lícního nervu virové, a tedy nikoli idiopatické etiologie.
Reaktivaci herpetické infekce je však u pacientů s Bellovou parézou poměrně obtížné laboratorně verifikovat. Prostý průkaz protilátek není dostačující, protože séropozitivita imunoglobulinů třídy IgG proti oběma typům herpetických virů je přítomna u značné části zdravé populace (60–90 % HSV, nad 90 % VZV), výška jejich titrů není spolehlivou známkou reaktivace herpetické infekce a stejně jako přítomnost protilátek třídy IgM se nejeví jako dostatečně senzitivní metoda u pacientů s akutní parézou lícního nervu [8,9]. Nízkou validitu sérologických metod u pacientů s Bellovou obrnou potvrzují i výsledky naší studie, v níž jsme séropozitivitu protilátek třídy IgM proti HSV zachytili pouze u 1 z vyšetřených jedinců a stanovení protilátek v mozkomíšním moku bylo ve všech případech negativní.
Možnou alternativou jednorázového vyšetření protilátek je hodnocení nárůstu jejich titrů v čase [8,9]. Podle recentních publikovaných studií je však senzitivita této sérokonverze nízká [5,8]. Metoda navíc vyžaduje opakované vyšetření pacientů, její výsledky jsou hodnotitelné až s odstupem několika týdnů a v klinické praxi ji proto nelze použít pro indikaci cíleného a včasného zahájení antivirové terapie.
Právě možnost rychlého a cíleného nasazení antivirotik by v klinické praxi byla zřejmě nejdůležitějším přínosem průkazu herpetické etiologie u pacientů s Bellovou obrnou. Přestože u většiny pacientů s idiopatickou parézou lícního nervu dojde i bez léčby k plné úpravě klinického nálezu, cca 15 % jedinců s touto diagnózou má lehké reziduální postižení a u 15 % přetrvávají následky ve smyslu středně těžkého či těžkého stupně oslabení mimického svalstva, synkinéz, faciálního hemispazmu či kontraktur [10]. Je známa horší prognóza postižení lícního nervu u pacientů s Ramsay-Huntovým syndromem oproti jedincům s idiopatickou parézou n. facialis [11]. Analogicky je možné předpokládat významný podíl jedinců s herpetickou etiologií také mezi pacienty s Bellovou obrnou a špatným klinickým výstupem, protože právě snížení podílu těchto pacientů je podle validních publikovaných prospektivních randomizovaných studií [12] nejvýznamnějším efektem použití antivirotik. Průkaz herpetických virů by tak umožnil cílené nasazení terapie právě u jedinců, kde lze předpokládat její největší přínos. Efekt antivirové terapie je navíc zřejmě významně ovlivněn včasností jejího zahájení. U Ramsay-Huntova syndromu prokázal Murakami [13] plnou úpravu postižení u 75 % pacientů léčených již v průběhu prvních 3 dní od vzniku parézy, u 48 % pacientů, u nichž byla terapie zahájena mezi 4. a 7. dnem od vzniku postižení, ale pouze u 30 % pacientů, u nichž byl aciclovir (v kombinaci se steroidy) nasazen až po více než 7 dnech od začátku obtíží. Obdobnou závislost přínosu antivirové terapie na časovém odstupu jejího zahájení od vzniku obtíží lze pravděpodobně očekávat i u Bellovy parézy a včasná detekce virové etiologie by tak mohla dále zlepšit výsledný klinický nález u pacientů s akutní idiopatickou parézou n. facialis.
Jako optimální metoda průkazu reaktivace infekce herpetickými viry se proto jeví PCR, umožňující velmi rychlý a spolehlivý průkaz virové DNA. Senzitivita PCR však u jedinců s akutní parézou lícního nervu významně kolísá mezi publikovanými studiemi především v závislosti na tělesném kompartmentu, z něhož je prováděn odběr materiálu k vyšetření [3,4,6,7]. Nejvyšší senzitivitu prokazuje PCR při vyšetření endoneurální tekutiny n. facialis, stěrů z bukální sliznice a slin, kde je DNA herpetických virů detekována u více než 50 % jedinců s Bellovou obrnou [3,4,6,7]. Nevýhodou vyšetření endoneurální tekutiny je ale technická náročnost odběru, prakticky znemožňující zavedení metodiky jako rutinního vyšetření do klinické praxe. Odběr slin či stěrů z bukální sliznice je neinvazivní, technicky nenáročný a v kombinaci s poměrně uspokojivou senzitivitou se jeví jako přijatelná metoda detekce DNA herpetických virů, její výsledky však zřejmě nejsou příliš specifické, protože pozitivní nález PCR byl zachycen i u významné části zdravých kontrolních jedinců [6]. Z dalších kompartmentů byly pro PCR detekci herpetických virů testovány bioptické vzorky z m. auricularis posterior [5]. I tato metoda je však limitována invazivitou odběru a navíc má u pacientů s akutní parézou n. facialis pouze minimální výtěžnost [5].
V naší studii jsme detekci herpetických virů prováděli metodou PCR ze séra a mozkomíšního moku pacientů s akutní parézou lícního nervu. VZV DNA jsme prokázali pouze v likvoru (ale nikoli v séru) u pacienta s Ramsay-Huntovým syndromem. U všech jedinců s Bellovou obrnou bylo PCR vyšetření HSV i VZV v séru i mozkomíšním moku negativní. Obdobné výsledky při vyšetření likvoru publikovala i Stjernquist [5], která nalezla pozitivní PCR na VZV v mozkomíšním moku pouze u 1 z 20 pacientů s akutní parézou lícního nervu a pozitivní PCR na HSV neměl žádný z jedinců jejího souboru.
Obdobně jako v naší studii však většina pacientů jejího souboru vykazovala normální cytologické a biochemické nálezy v mozkomíšním moku, zatímco u pacienta s pozitivním záchytem PCR byla v likvoru prokázána proteinocytologická asociace. Také v našem souboru nepřesahoval počet buněčných elementů z moku hraniční hodnotu 5 u žádného z pacientů s Bellovou parézou a negativním PCR a naopak u pacienta s Ramsay-Huntovým syndromem a pozitivním záchytem VZV DNA byl v likvoru zachycen významně zvýšený počet buněčných elementů i elevace hodnot celkové bílkoviny. Naše nálezy tak v žádném případě nezpochybňují význam vyšetření PCR v detekci DNA herpetických virů u pacientů s abnormálním (zánětlivým) nálezem v mozkomíšním moku. V případě klinického podezření na neuroinfekci obecně je u pacientů s abnormálním nálezem v likvoru PCR detekce herpetických virů naopak metodikou vysoce výtěžnou a její použití přispívá k objasnění etiologie postižení u významné části těchto jedinců [14–16].
Uvedený rozpor v nálezech endoneurální tekutiny n. facialis a slin oproti mozkomíšnímu moku u pacientů s normálním (nezánětlivým) nálezem v likvoru je poměrně překvapivý, pravděpodobně však nezpochybňuje teorii reaktivace virové infekce jako etiologie Bellovy parézy, ale ukazuje spíše na nízkou diagnostickou výtěžnost PCR vyšetření mozkomíšního moku u pacientů s idiopatickou parézou lícního nervu a normálním cytologickým nálezem v likvoru. Reaktivace latentní infekce herpetickými viry se tak u jedinců s Bellovou parézou jeví pouze jako lokální, limitovaná na oblast lícního nervu a tedy bez odezvy v celém likvorovém kompartmentu.
V souhrnu tak z našich výsledků vyplývá, že PCR diagnostika HSV a VZV v séru a likvoru není metodou přínosnou pro detekci reaktivace latentní infekce herpetickými viry u pacientů s akutní idiopatickou parézou lícního nervu a normálním cytologickým nálezem v mozkomíšním moku a autoři proto nedoporučují její použití v uvedené indikaci.
Použité zkratky
- CRP – C-reaktivní protein
- EBV – virus Epsteina a Barrové
- HSV – virus herpes simplex
- KME – klíšťová meningoencefalitida
- PCR – polymerázová řetězová reakce (polymerase chain reaction)
- VZV – virus varicella-zoster
Práce byla podpořena výzkumným záměrem MSM 0021622404.
MUDr. Eva Vlčková
Neurologická klinika FN Brno
Jihlavská 20
625 00 Brno
evlckova@email.cz
Přijato k recenzi: 10. 9. 2007
Přijato do tisku: 8. 11. 2007
Zdroje
1. Bojar M. Obrna lícního nervu. Cesk Slov Neurol N 2007; 70/103 : 613–624.
2. Rowlands S, Hooper R, Hughes R, Burney P. The epidemiology and treatment of Bell's palsy in the UK. Eur J Neurol 2002; 9 : 63–67.
3. Murakami S, Hato N, Mizobuchi M, Doi T, Yanagihara N. Role of herpes simplex virus infection in the pathogenesis of facial paralysis in mice. Ann Otol Rhinol Laryngol 1996; 105 : 49–53.
4. Furuta Y, Ohtani F, Kawabata H, Fukuda S, Bergström T. High prevalence of varicella-zoster virus reactivation in herpes simplex virus-seronegative patients with acute peripheral facial palsy. Clin Infect Dis 2000; 30 : 529–533.
5. Stjernquist-Desatnik A, Skoog E, Aurelius E. Detection of herpes simplex and varicella-zoster viruses in patients with Bell's palsy by the polymerase chain reaction technique. Ann Otol Rhinol Laryngol 2006; 115 : 306–311.
6. Furuta Y, Fukuda S, Chida E, Takasu T, Ohtani F, Inuyama Y et al. Reactivation of herpes simplex virus type 1 in patients with Bell's palsy. J Med Virol 1998; 54 : 162–166.
7. Furuta Y, Ohtani F, Sawa H, Fukuda S, Inuyama Y. Quantitation of varicella-zoster virus DNA in patients with Ramsay Hunt syndrome and zoster sine herpete. J Clin Microbiol 2001; 39 : 2856–2859.
8. Ohtani F, Furuta Y, Aizawa H, Fukuda S. Varicella-zoster virus load and cochleovestibular symptoms in Ramsay Hunt syndrome. Ann Otol Rhinol Laryngol 2006; 115 : 233–238.
9. Tomita H, Tanaka M, Kukimoto N, Ikeda M. An ELISA study on varicella-zoster virus infection in acute peripheral facial palsy. Acta Otolaryngol Suppl 1988; 446 : 10–16.
10. Peitersen E. The natural history of Bell's palsy. Am J Otol 1982; 4 : 107–111.
11. Robillard RB, Hilsinger RL jr, Adour KK. Ramsay Hunt facial paralysis: clinical analyses of 185 patients. Otolaryngol Head Neck Surg 1986; 95 : 292–297.
12. Adour KK, Ruboyianes JM, Von Doersten PG, Byl FM, Trent CS, Quesenberry CP jr et al. Bell's palsy treatment with acyclovir and prednisone compared with prednisone alone: a double blind, randomized, controlled trial. Ann Otol Rhinol Laryngol 1996; 105 : 371–378.
13. Murakami S, Hato N, Horiuchi J, Honda N, Gyo K, Yanagihara N. Treatment of Ramsay Hunt syndrome with acyclovir-prednisone: significance of early diagnosis and treatment. Ann Neurol 1997; 41 : 353–357.
14. Hanson KE, Alexander BD, Woods C, Petti C, Reller LB. Validation of laboratory screening criteria for herpes simplex virus testing of cerebrospinal fluid. J Clin Microbiol 2007; 45 : 721–724.
15. Gregoire SM, van Pesch V, Goffette S, Peeters A, Sindic CJ. Polymerase chain reaction analysis and oligoclonal antibody in the cerebrospinal fluid from 34 patients with varicella-zoster virus infection of the nervous system. J Neurol Neurosurg Psychiatry 2006; 77 : 938–942.
16. .Roubalová K, Suchánková A, Bojar M, Glosová L, Machová H, Šoltysová K et al. Průkaz aktivní infekce varicela-zoster virem (VZV) u pacientů s neurologickými komplikacemi. Klin Mikrobiol Inf Lek 2007; 13 : 109–114.
17. Bednařík J. Hlavové nervy. In: Ambler Z, Bednařík J, Růžička E. Klinická neurologie. I. Část obecná. Praha: Triton 2004 : 223–398.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Roztroušená sklerózaČlánek Žena a iktusČlánek Soutěž o nejlepší publikaceČlánek Webové okénko
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2008 Číslo 2- Magnosolv a jeho využití v neurologii
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Roztroušená skleróza
- Zlyhanie farmakologickej antiepileptickej liečby
- Patofyziologie bloku vedení u neuromuskulárních chorob
- Žena a iktus
- Soutěž o nejlepší publikace
- Diagnostika hyponatremií v neurointenzivní péči: úloha renálních funkčních parametrů
- Úskalí diagnostiky a léčby flekčně-distrakčních poranění hrudní a bederní páteře: prospektivní studie
- Efekt endoskopické a klasické operace pro syndrom karpálního tunelu
- Mírná řízená hypotermie jako neuroprotektivní metoda při pozdních ischemických komplikacích v resuscitační péči u pacientů s těžkým spontánním subarachnoidálním krvácením při ruptuře aneuryzmatu
- Komentář ke článku Charvát F, Mašková J, Lacman J, Beneš V. Intrakraniální angioplastika a implantace stentu u aterosklerotických lézí.
- Intrakraniální angioplastika a implantace stentu u aterosklerotických lézí
- Familiárna agregácia Parkinsonovej choroby: genealogická štúdia
- PCR diagnostika herpetických virů u pacientů s akutní „idiopatickou“ parézou lícního nervu
- Výsledky léčby gliomů nízkého stupně malignity u dětí (retrospektivní analýza dat)
- Komentář k článku Valchář J et al. Hemangioblastom a jeho léčba pomocí Leksellova gama nože
- Hemangioblastom a jeho léčba pomocí Leksellova gama nože
- Syndrom Smithové-Magenisové: kazuistika
- Webové okénko
-
Analýza dat v neurologii
VIII. Binomické rozdělení -
Zpráva z Prvního kongresu Mezinárodní společnosti intraoperační neurofyziologie
Luzern, Švýcarsko 15.–18. 11. 2007 - Závěry „Winter GLIO TRACK Meeting“ 2008
- Zpráva z Neurovaskulárního kongresu, Ostrava 2008
- K životu a práci prof. MUDr. P. Varsika, DrSc. (18. 9. 1941–29. 12. 2005)
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Roztroušená skleróza
- Hemangioblastom a jeho léčba pomocí Leksellova gama nože
- Syndrom Smithové-Magenisové: kazuistika
- Výsledky léčby gliomů nízkého stupně malignity u dětí (retrospektivní analýza dat)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



