-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Jídelníček po bariatrickém zákroku v praxi
Diet after bariatric surgery in practice
Bariatric-metabolic surgery is associated with many health benefits and improved quality of life. However, the resulting effect largely depends on the patient’s compliance and willingness and ability to adopt a new diet, which is associated with bariatric procedures. A whole team of experts plays an important role in preparing the patient for this change. Appropriately composed diet and adherence to the frequency and size of portions is essential in the prevention of nutritional deficiencies. The bariatric food pyramid is a suitable helper for the implementation of nutritional recommendations.
Keywords:
bariatric plate – main nutrients – energy intake – bariatric food pyramid
Autoři: Hlavatá K.
Působiště autorů: OB klinika, a. s., Praha
Vyšlo v časopise: Gastroent Hepatol 2021; 75(6): 529-534
Kategorie: Bariatrie a obezitologie: přehledová práce
doi: https://doi.org/10.48095/ccgh2021529Souhrn
Bariatricko-metabolická chirurgie je spojena s mnoha zdravotními benefity a zlepšením kvality života. Výsledný efekt však do značné míry závisí na compliance pacienta a jeho ochotě a schopnosti přijmout nový stravovací režim, který se s bariatrickými zákroky pojí. V přípravě pacienta na tuto změnu sehrává důležitou úlohu celý tým odborníků. Správně sestavený jídelníček a dodržování četnosti i velikosti porcí je zásadní v prevenci nutričních deficitů. Pro realizaci výživových doporučení je vhodným pomocníkem bariatrická potravinová pyramida.
Klíčová slova:
bariatrický talíř – hlavní živiny – energetický příjem – bariatrická potravinová pyramida
Úvod
Chirurgická léčba obezity je spojena nejen s redukcí hmotnosti, ale především s významným zlepšením zdravotního stavu obézních osob. Zásadní zlepšení nebo dokonce úplné vyléčení se týká některých s obezitou souvisejících onemocnění, jako je diabetes mellitus 2. typu, hypertenze, dyslipidemie apod. [1]. Úspěšnost léčby do značné míry závisí na schopnosti pacienta dodržovat veškerá doporučení a na jeho ochotě se vzdělávat zejména v oblasti nutrice. Výživová doporučení mají být konkrétní, dobře srozumitelná a snadno převeditelná do praxe. Za tímto účelem je vytvořena i bariatrická pyramida výživy.
Předoperační období
Po bariatrickém zákroku se radikálně mění stravovací návyky. Je důležité, aby se pacient naučil jíst pravidelně, odměřovat velikost porcí, nepít větší objemy tekutin, vybírat si nutričně kvalitní pokrmy atd. Aby byl pacient po operaci úspěšný v hubnutí a i v delším časovém úseku od operace setrvával v dobrém nutričním stavu, je nezbytné, aby se se změnami seznámil dopředu. Změny by měly být zaváděny nenásilně, krok za krokem. Mnohdy není snadné překopat od základů své stávající stravovací návyky, a proto je i z toho důvodu důležité začít se změnami včas. Vedle konzultací s odborníky (lékařem chirurgem, internistou, psychologem, nutričním terapeutem) dobře slouží pro zvýšení informovanosti banding kluby nebo pacientská setkání. Předoperačně je také vhodné probrat očekávání pacienta od operace, usměrnit případné nereálné vize a poukázat i na další benefity bariatrických operací (zlepšení zdravotního stavu, celkové kvality života). Předoperační redukce hmotnosti je žádoucí, nebývá však podmínkou realizace zákroku. Kontraindikací se však může stát významný vzestup hmotnosti před plánovanou operací.
Nejčastější nutriční nedostatky
Potenciální nedostatky ve výživě se odvíjí od typu provedeného chirurgického zákroku, dlouhodobého výživového stavu jedince, jeho stravovacích zvyklostí a compliance pacienta. Nutriční komplikace po bariatrických operacích bývají způsobeny především restrikcí energetického příjmu, malabsorpcí živin a mnohdy také nutričními deficity přítomnými již před operací. Operace restriktivního typu nebývají spojeny se závažnějšími nutričními nedostatky. V případě nevhodného výběru potravin pacientem však hrozí proteinová malnutrice, nízký příjem vápníku, železa a vitaminu D. Malabsorpční zákroky jsou v porovnání s restriktivními operacemi z hlediska případných karencí rizikovější, zejména s ohledem na snížené vstřebávání vápníku, železa, mědi, vitaminu D, vitaminu B12, zinku, hořčíku a mědi [2,3].
Nutriční doporučení po bariatrickém zákroku
Energetický příjem a zastoupení hlavních živin
Energetický příjem po restriktivních operacích v dlouhodobém režimu musí být nastaven s ohledem na individuální charakteristiky jedince, přičemž je třeba zohlednit především věk, tělesnou hmotnost a výši fyzické aktivity. V prvním roce po zákroku se obvykle energetický příjem pohybuje mezi 700 a 900 kcal/den (2 960–3 800 kJ), v pozdějším období stoupá na 1 000–1 400 kcal (4 200–5 880 kJ). Velikost porce po bariatrickém zákroku je v porovnání s běžnou porcí přibližně třetinová (obr. 1) [4].
Obr. 1. Srovnání velikosti běžné porce a porce po bariatrickém zákroku (foto autor).
Fig. 1. Comparison of the size of a normal portion and a portion after bariatric surgery (photo by the author).
Při energetickém příjmu 4 000 kJ hradí bílkoviny přibližně 30–32 % z celkového energetického příjmu (77 g bílkovin/den), tuky 30–33 % z celkového energetického příjmu (tomu odpovídá 31–35 g tuku/den) a zbývajících 35–40 % připadá na sacharidy (85–94 g sacharidů/den).
Bílkoviny
Bílkoviny plní v organizmu řadu úloh, proto je zajištění jejich dostatečného příjmu klíčové. Klinické projevy nedostatku bílkovin zahrnují únavu, padání vlasů, otoky, zhoršené hojení ran a úbytek svalové hmoty. Mírné vypadávání vlasů je sice v prvních měsících po bariatrické operaci normální, pokud ale přetrvává i po 6 měsících od zákroku, je třeba myslet na deficit proteinů. V těchto případech je doporučováno vedle navýšení příjmu bílkovin i zařazení potravin bohatých na vitamin B6 (pšeničné klíčky, luštěniny, ořechy, droždí), zinek (mléko a mléčné výrobky, luštěniny, celozrnné obiloviny) a kyselinu pantotenovou [5,6].
Doporučený příjem bílkovin po bariatrické operaci činí 60–80 g/den nebo 1,1–1,5 g/kg ideální tělesné hmotnosti. Potřeba bílkovin je významně vyšší po biliopankreatické diverzi, kdy stoupá na 90–120 g/den [7]. Dosáhnout doporučeného příjmu bílkovin vyžaduje znalost obsahu bílkovin v potravinách, jejich pravidelné zařazování nejlépe ke každému dennímu jídlu a preferenci potravin bohatých na plnohodnotné bílkoviny před méně vydatnými zdroji s horším aminokyselinovým složením. V kontextu toho je lepší zvolit tvaroh před jogurtem, rybu před obilovinami a libové maso před tučným. Kvalita bílkovin je velmi důležitá i s ohledem na obsah leucinu, který v pooperačním období napomáhá udržení svalové hmoty. Nejvydatnějšími zdroji leucinu jsou vejce, maso, tvrdé sýry, luštěniny, sójové výrobky a proteinové doplňky stravy na bázi syrovátky [8].
Úkolem nutričních terapeutů je opakovaně zdůrazňovat význam bílkovin ve stravě, ukázat pacientovi zdroje bílkovin a poukázat na fakt, že obsah bílkovin je v mnoha potravinových zdrojích nízký. Řada lidí se například domnívá, že ve 100 g masa je 100 g bílkovin nebo že jeden jogurt postačí k pokrytí denní dávky bílkovin. V případě, že klient z nejrůznějších důvodů odmítá maso a/nebo nechce či nemůže konzumovat mléčné výrobky, je nutné hledat již předoperačně vhodné náhrady s cílem zajistit adekvátní příjem bílkovin. Problematická může být i nesnášenlivost některých potravin, která se objevuje především v prvním roce po zákroku. Většinou se jedná o druhy masa s tužšími vlákny (hovězí, telecí maso), sušší maso (kuřecí a krůtí), vejce a mléko. Řešením je maso podávat v namleté podobě a sušší druhy servírovat společně s omáčkou. U vajec je snášenlivost také ovlivněna způsobem tepelné úpravy – nejhůř stravitelná jsou vařená a smažená vejce, nejlépe pak vejce zakomponovaná do jiných pokrmů (polévky, pomazánky) nebo uvařená na hniličko.
Proteinové doplňky jsou mnohdy jedinou možností, jak dosáhnout požadovaného příjmu bílkovin. K dispozici jsou nejrůznější produkty, například bílkovinné koncentráty v prášku, buď ochucené, nebo neutrální chuti. Neochucené výrobky mají tu výhodu, že je lze přidávat do mléčných výrobků, kaší, nápojů, polévek atd. Další skupinou jsou drinky s vysokým obsahem bílkovin sloužící především k popíjení v průběhu dne. Na trhu je ale i velké množství běžných potravin se zvýšeným obsahem bílkovin. Příkladem jsou proteinové zakysané nápoje, jogurty typu skyr nebo řecké jogurty, výrobky z bílků, těstoviny s vysokým obsahem bílkovin, luštěninové těstoviny, kaše atd. Některé z nich jsou v instantní podobě, jsou tedy výhodné pro rychlou přípravu v práci (obr. 2).
Obr. 2. Ukázka instantních potravin se zvýšeným obsahem bílkovin (foto autor).
Fig. 2. Sample of instant foods with increased protein content (photo by the author).
Tuky
Vedle celkového příjmu tuků je nutné zohlednit i skladbu mastných kyselin. Zvláštní důraz má být kladen na dostatečný příjem mastných kyselin z ryb a olivového oleje. Mastné kyseliny řady n-3 mohou sehrávat jistou úlohu v prevenci a léčbě kardiovaskulárních onemocnění, hyperinzulinemie a diabetu 2. typu. Dále je popisován jejich vazodilatační, protizánětlivý, antiarytmogenní efekt a vliv na pokles sérové hladiny [9–12].
Olivový olej se vyznačuje vysokým podílem mononenasycených mastných kyselin (MUFA – monounsaturated fatty acids). Z pohledu zdraví mají MUFA na hladinu celkového cholesterolu neutrální vliv, mírně mohou zvyšovat hladinu HDL (high-density lipoproteins) cholesterolu a snižovat koncentraci triacylglycerolů [13]. Nahrazení části nasycených tuků tuky a oleji s převahou MUFA může snížit riziko kardiovaskulárních onemocnění. Některé studie popisují i vliv vyššího příjmu MUFA na pokles krevního tlaku [14], antiagregační účinky, ovlivnění koagulačních faktorů a zlepšení inzulinové senzitivity [15]. Vedle mastných kyselin se v olivovém oleji nachází antioxidačně působící vitamin E, skvalen a polyfenoly. Složení i chuť olivového oleje se geograficky liší podle klimatických podmínek. Většina tradičně konzumovaných olejů je minimálně zpracovávaná, což zaručuje vyšší podíl polyfenolů.
Nedostatečný příjem tuku je spojen s nízkou dodávkou esenciálních mastných kyselin, nedostatečným vstřebáváním vitaminů rozpustných v tucích, suchostí kůže a porušenou tvorbou některých hormonů [16,17].
Vyváženého příjmu mastných kyselin lze dosáhnout především omezením příjmu nasycených mastných kyselin (SAFA – saturated fatty acids) a nahrazením živočišných tuků rostlinnými variantami.
Snížení příjmu živočišných tuků:
- preference libového masa, odstranění viditelných částí tuku,
- preference polotučných a nízkotučných mléčných výrobků a sýrů s nižším obsahem tuku,
- při tepelné úpravě preference rostlinných olejů s převahou MUFA před máslem a sádlem,
- na mazání pečiva a na přípravu pomazánek upřednostnění tvarohu, čerstvých sýrů nebo luštěninových pomazánek před máslem,
- pravidelné zařazování ořechů a semen do jídelníčku,
- zařazení ryb do stravy minimálně 2krát týdně,
- při nákupu potravin sledování informací o obsahu SAFA a preference výrobků s jejich nižším obsahem (týká se i plněných sušenek, oplatek, výrobků s čokoládovou nebo jogurtovou polevou, jemného pečiva z listového těsta a mražených krémů s rostlinnými tuky, které obsahují palmový, palmojádrový, kokosový tuk apod., jenž jsou významným zdrojem SAFA).
Sacharidy
Příjem sacharidů je po bariatrickém zákroku značně snížen, nicméně by sacharidy neměly být z jídelníčku zcela vyřazeny. Většinu přijímaných sacharidů mají tvořit polysacharidy ze zeleniny, ovoce, luštěnin a celozrnných výrobků. Tyto potraviny nejsou jen zdrojem energie, ale poskytují i vlákninu, vitaminy a minerální látky. Jednoduchým sacharidům (cukrům) se nelze zcela vyhnout, jelikož jsou přirozeně obsaženy v ovoci, zelenině a mléčných výrobcích. Pozornost je třeba věnovat přidaným cukrům v potravinách (nejen ve sladkostech, ale i ve slazených mléčných výrobcích) a zejména pak v nápojích. Slazené nápoje představují skrytou „energetickou bombu“. Velké množství cukru obsahují i džusy. Vypít litr pomerančového 100% džusu znamená přijmout 1 850 kJ, což je polovina energetického příjmu po bariatrii.
Vláknina
Vláknina je důležitou součástí stravy i po bariatrických zákrocích. Při pestrém jídelníčku lze bez obtíží dosáhnout třetinového příjmu z doporučeného příjmu vlákniny (průměrně 12 g vlákniny/den). Přídavek rozpustné vlákniny není doporučován, jelikož v žaludku zvětšuje objem a může způsobit zažívací problémy. Podobně je třeba dávat pozor i na potraviny přirozeně obsahující velký podíl rozpustné vlákniny, například chia semínka.
Tekutiny
Příjem tekutin by se měl být minimálně 1 500–1 900 ml/den, v závislosti na výši fyzické aktivity a teplotě prostředí. Je nezbytně nutné se již před zákrokem naučit pít tekutiny odděleně od pevné stravy a osvojit si popíjení malých objemů v průběhu celého dne. Pít se nesmí zároveň s jídlem a 30–60 minut po jídle.
Velikost porce a režim stravování
Velikost porce po restriktivních zákrocích je maximálně 150 ml. Za optimální se považuje jíst 5–6krát denně, což znamená vedle hlavních jídel (snídaně, oběd, večeře) neopomíjet dopolední přesnídávku, odpolední svačinu a druhou večeři. Druhá večeře může být nahrazena druhou odpolední svačinou, zejména pokud má jedinec na odpoledne naplánováno více aktivit nebo se věnuje sportu.
Bariatrická potravinová pyramida
Potravinová pyramida je jednoduchým způsobem, jak v grafické, srozumitelné a jednoduché formě vysvětlit denní skladbu jídelníčku. V literatuře je nejvíce citována potravinová pyramida pro pacienty po bariatrickém zákroku od autorky V. L. Moizé et al [18]. Česká verze potravinové pyramidy není k dispozici.
Potravinová pyramidy je členěna do pěti pater. Čím blíže k vrcholu, tím menší zastoupení mají mít dané potraviny v jídelníčku. Základnu tvoří suplementace (vápníkem, vitaminem D, železem, vitaminem B12 a multivitaminovým přípravkem) a doporučení týkající se pitného režimu a pohybové aktivity. Druhé patro pyramidy náleží bílkovinným potravinám. Zde je hlavní rozdíl mezi běžnou a bariatrickou potravinovou pyramidou, jelikož druhé patro u klasické potravinové pyramidy patří sacharidovým potravinám. Ve třetím patře potravinové pyramidy najdeme ovoce, zeleninu, ořechy, semena a olivový olej. Druhé a třetí patro pyramidy se nachází v tzv. preferenční zóně. Předposlední patro náleží obilovinám a výrobkům z nich, bramborám a luštěninám. Toto patro je v pásmu „kontrolovaného příjmu“. To koresponduje i s doporučeními, že by vždy měly být snědeny nejprve bílkoviny, následně zelenina a pak teprve sacharidy. Pokud je jedinec již sytý, měl by na talíři ponechat právě sacharidovou porci. Na vrcholku pyramidy jsou sladkosti, alkohol a tučné potraviny s vysokým obsahem SAFA, TFA a/nebo cholesterolu. Ty by měly být konzumovány jen výjimečně [18].
U každé skupiny potravin je definována velikost porce a doporučený denní počet porcí. Celková velikost pokrmu je podle potravinové pyramidy dle Moizé et al 250 g. Z toho vyplývá, že tato potravinová pyramida je velmi dobře aplikovatelná po gastrickém bypassu, ale velikost porcí nerespektuje objemy pokrmů po operacích restriktivního typu.
Počty porcí a jejich velikost jsme odměřili a následně jídelníček propočítali tak, aby odpovídal nutričním doporučením a zároveň splňoval požadavky na velikost porce 150 ml u výsledného pokrmu (tab. 1).
Tab. 1. Srovnání počtu a velikosti porcí po gastrickém bypassu dle Moizé a návrh počtu a velikosti porcí po restriktivních operacích dle Hlavaté.
Tab. 1. Comparison of the number and size of portions after gastric bypass according to Moizé and proposal of the number and size of portions after restrictive operations according to Hlavatá.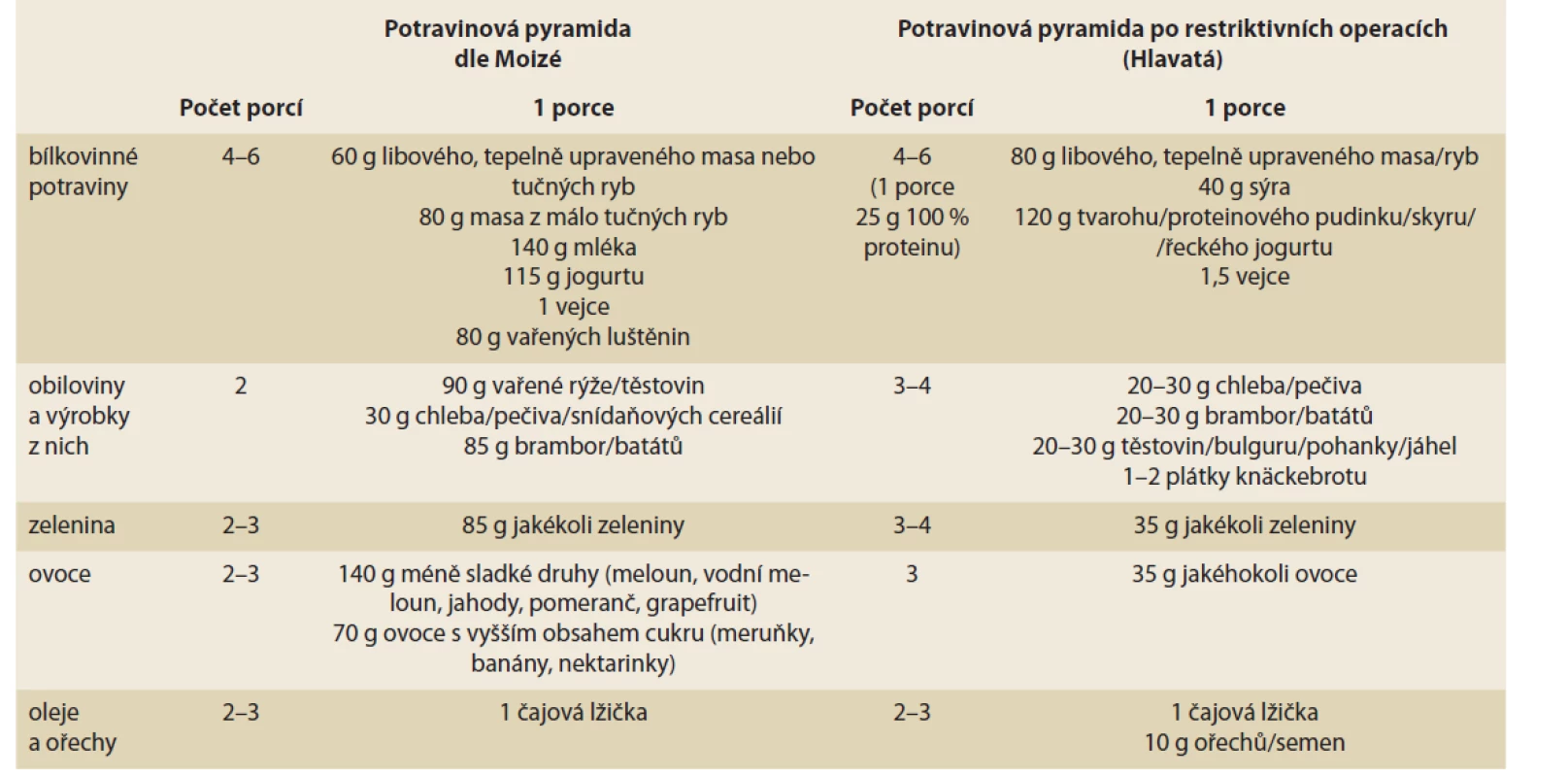
Ukázkový jídelníček sestavený podle pravidel potravinové pyramidy dle návrhu Hlavaté (obr. 3)
Snídaně: 30 g chleba, 40 g sýra, 35 g salátové okurky, 100 ml džus pomerančový
Přesnídávka: 70 g ovoce a 10 g vlašských ořechů
Oběd: 80 g rybího filé, 20 g brambor, 35 g dušené zeleniny na olivovém oleji
Svačina: 120 g proteinového pudinku a 35 g drobného ovoce (v pudinku přídavek 25 g 100% whey protein)
Večeře: čočkový salát s vejcem
Večeře II: 70 g zeleniny, 30 g celozrnný rohlík
Ukázkový jídelníček o nízkém obsahu bílkovin (reálný jídelníček pacienta po plikaci, běžný případ)
Snídaně: 1/2 housky s máslem, 1 plátek šunky, 2 cherry rajčata
Přesnídávka: 90 g banán
Oběd: těstoviny (100 ml) s omáčkou (50 ml), bez masa
Svačina: nic
Večeře: 1 vejce a 50 g papriky
Z uvedeného srovnání (tab. 2) je patrné, že při pečlivém sestavování jídelníčku je možné dosáhnout velmi uspokojivého příjmu všech potřebných nutričních látek, včetně esenciálních mastných kyselin a vápníku. Jestliže je zajištěn i pravidelný příjem vitaminu D, vápníku a multivitaminových přípravků, lze konstatovat, že i při relativně nízkém energetickém příjmu nehrozí žádné nutriční deficity.
Obr. 3a) Dvě porce ovoce a 1 porce vlašských ořechů.
Fig. 3a) Two servings of fruit and 1 serving of walnuts.
Obr. 3b) 120 g proteinového pudinku a 35 g drobného ovoce.
Fig. 3b) 120 g protein pudding and 35 g small fruit.
Obr. 3c) Rybí filé, 20 g brambor, 35 g dušené zeleniny na olivovém oleji.
Fig. 3c) Fish fillet, 20 g potatoes, 35 g stewed vegetables in olive oil.
Tab. 2. Nutriční zhodnocení ukázkového jídelníčku dle potravinové pyramidy a jídelníčku o nízkém obsahu bílkovin (hodnoceno počítačovým programem Nutripro).
Tab. 2. Nutritional evaluation of the sample diet according to the food pyramid and the diet with low protein content (evaluated by the computer program Nutripro).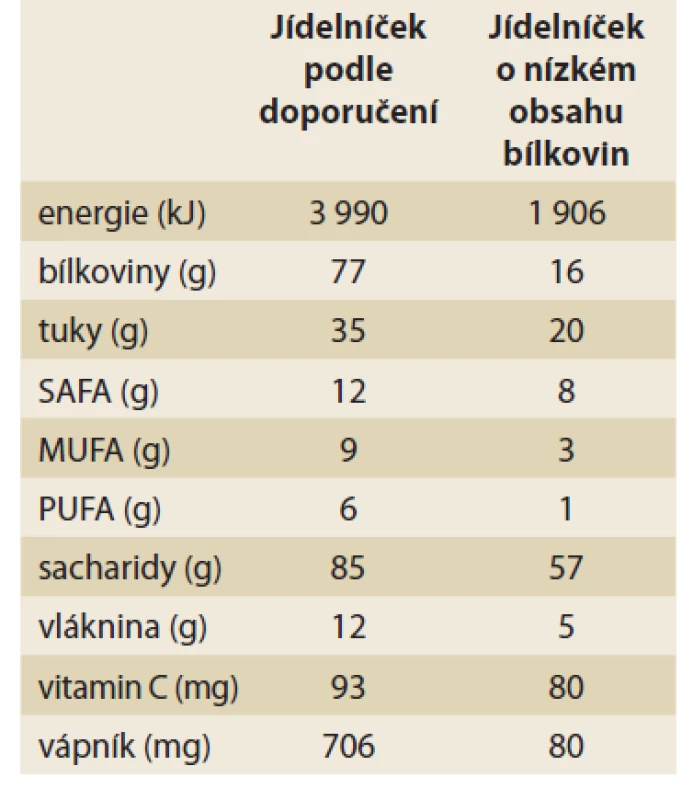
Podle čeho se může řídit pacient?
Aby nutriční doporučení padla na úrodnou půdu, je nezbytné, aby byla pochopitelná a prakticky uchopitelná. Je třeba počítat s tím, že mnozí z pacientů nemají vysokou nutriční gramotnost. Tudíž doporučení, že například bílkoviny mají hradit 35 % z celkového energetického příjmu nebo že je vhodné omezovat příjem saturovaných tuků, nejsou pro pacienty přínosem, jelikož si je těžko převedou do praxe.
Při edukaci se proto s výhodou využívá grafického znázornění ve formě potravinové pyramidy. Méně přesné je sestavování jídelníčku podle bariatrického talíře (obr. 4). Bariatrický talíř ukazuje, jakým způsobem by měla být porce o objemu 150 ml rozdělena na dezertním talíři. S ohledem na zvýšený příjem bílkovin by polovinu talíře měly zaujímat potraviny bohaté na bílkoviny, o druhou půlku se dělí sacharidy a zelenina. Výhodou tohoto modelu je jednoduchost, není však řešen počet porcí jednotlivých skupin potravin (zejména tuků, zeleniny a ovoce) a není konkretizována velikost porce.
Obr. 4. Bariatrický talíř.
Fig. 4. Bariatric plate.
Pomůcky pro sestavení vyváženého jídelníčku
Vedle pečlivé a opakované edukace ohledně základního nutričního názvosloví, zásad stravovacího a pitného režimu po bariatrickém zákroku a doporučení ke skladbě jídelníčku je důležité poskytnout pacientovi i rady, které mu ulehčí dodržování všech doporučení (obr. 5). Příkladem je předání informací o vhodných způsobech tepelné úpravy, pomůckách k odměřování velikosti porcí nebo možnostech, jak se stravovat v pracovním procesu, v restauracích či jak pokrmy vhodně uchovávat během dne.
Obr. 5. Ukázka pomůcek pro odměřování velikosti porce (foto autor).
Fig. 5. Demonstration of aids for measuring portion size (photo by the author).
Závěr
Bariatricko-metabolické zákroky přináší pacientovi mnoho pozitiv a v případě, že je důkladně a opakovaně edukován, se snižuje i riziko možných nutričních deficiencí. Vhodnými pomůckami pro sestavení vyváženého jídelníčku je bariatrická potravinová pyramida a bariatrický talíř.
Seznam zkratek
MUFA: MonoUnsaturated Fatty Acids; mononenasycené mastné kyseliny
SAFA: Saturated Fatty Acids; nasycené mastné kyseliny
PUFA: Poly Unsaturated Fatty Acids; polynenasycené mastné kyseliny
HDL: High-Density Lipoproteins
Doručeno/Submitted: 20. 11. 2021,Přijato/Accepted: 30. 11. 2021
PhDr. Karolína Hlavatá, Ph.D.
OB KLINIKA, a. s.
Pod Krejcárkem 975/2
130 00 Praha 3-Žižkov
Zdroje
1. Fried M. Laparoskopické bariatrické operace. Endoskopie 2009; 18 (1): 19–21.
2. Brolin RE, LaMarca LB, Kenler HA et al. Malabsorptive gastric bypass in patients with super obesity. J Gastrointest Surg 2002; 6 (2): 195–203. doi: 10.1016/s1091-255x (01) 00022-1.
3. Dolan K, Hatzifotis M, Newbury L et al. A clinical and nutritional comparison of biliopancreatic diversion with and without duodenal switch. Ann Surg 2004; 240 (1): 51–56. doi: 10.1097/01.sla.0000129280.68540.76.
4. Jastrzębska-Mierzyńska M, Ostrowska L, Wasiluk D et al. Dietetic recommendations after bariatric procedures in the light of the new guidelines regarding metabolic and bariatric surgery. Rocz Panstw Zakl Hig 2015; 66 (1): 13–19.
5. Moizé V, Andreu A, Flores L et al. Long-term dietary intake and nutritional deficiencies following sleeve gastrectomy or Roux-en-Y gastric bypass in a Mediterranean population. J Acad Nutr Diet 2013; 113 (3): 400–410. doi: 10.1016/j.jand.2012.11.013.
6. Moizé V, Geliebter A, Gluck ME et al. Obese patients have inadequate protein intake related to protein intolerance up to 1 year following Roux-en-Y gastric bypass. Obes Surg 2003; 13 (1): 23–28. doi: 10.1381/096089203321136548.
7. Dagan SS, Goldenshluger A, Globus I et al. Nutritional recommendations for adult bariatric surgery patients: clinical practice. Nutrition 2017; 8 (2): 382–394. doi: 10.3945/an.116.014258.
8. Layman DK. The role of leucine in weight loss diets and glucose homeostasis. J Nutr 2003; 133 (1): 261S–267S. doi: 10.1093/jn/133.1.261S.
9. Ruzickova J, Rossmeisl M, Prazak T et al. Omega-3 PUFA of marine origin limit diet-induced obesity in mice by reducing cellularity of adipose tissue. Lipids 2004; 39 (12): 1177–1185. doi: 10.1007/s11745-004-1345-9.
10. Hsu HC, Lee YT, Chen MF. Effect of n-3 fatty acids on the composition and binding properties of lipoproteins in hypertriglyceridemic patients. Am J Clin Nutr 2000; 71 (1): 28–35. doi: 10.1093/ajcn/71.1.28.
11. Roche HM, Gibney MJ. Effect of long-chain n-3 polyunsaturated fatty acids on fasting and postprandial triacylglycerol metabolism. Am J Clin Nutr 2000; 71 (1 Suppl): 232S–237S. doi: 10.1093/ajcn/71.1.232s.
12. Simopoulos AP. Essential fatty acids in health and chronic diseases. Am J Clin Nutr 1999; 70 (3 Suppl): 560S–569S. doi: 10.1093/ajcn/70.3. 560s.
13. Garg A, Bonanome A, Grundy SM et al. Comparison of a high-carbohydrate diet with a high-monounsaturated-fat diet in patients with non-insulin-dependent diabetes mellitus. N Engl J Med 1988; 319 (13): 829–834. doi: 10.1056/NEJM198809293191304.
14. Due A, Larsen TM, Hermansen K et al. Comparison of the effects on insulin resistance and glucose tolerance of 6-mo high-monounsaturated-fat, low-fat, and control diets. Am J Clin Nutr 2008; 87 (4): 855–862. doi: 10.1093/ajcn/87.4.855.
15. Tierney AC, Roche HM. The potential role of olive oil-derived MUFA in insulin sensitivity. Mol Nutr Food Res 2007; 51 (10): 1235–1248. doi: 10.1002/mnfr.200700143.
16. Dlouhý P, Anděl M. Jak se mění pohled na tuky ve výživě. Interní Med 2009; 11 (12): 549–551.
17. Tvrzická E, Staňková B, Vecka M et al. Mastné kyseliny 1. Výskyt a biologický význam. Čas Lék čes 2009; 148 : 16–24.
18. Moizé VL, Pi-Sunyer X, Mochari H et al. Nutritional pyramid for post-gastric bypass patients. Obes Surg 2010; 20 (8): 1133–1141. doi: 10.1007/s11695-010-0160-9.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2021 Číslo 6- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
-
Všechny články tohoto čísla
- Dětská gastroenterologie a hepatologie
- Léčba obezity – aby se bariatricko-metabolická chirurgie nestala obětí vlastního úspěchu
- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl I: indikace, dávkování a nežádoucí účinky léčby thiopuriny
- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl II: farmakodynamika, farmakokinetika a možnosti klinického využití stanovení metabolitů thiopurinů
- Indikace pro provádění koloskopie u íránských dětí – průřezová studie
- Stanovení lepku ve stolici jako metoda k ověření compliance s bezlepkovou dietou u dětí s nově diagnostikovanou celiakií
- Role bariatrické chirurgie u pacientů s diabetes mellitus 1. typu
- Jídelníček po bariatrickém zákroku v praxi
- Spontánny intramurálny hematóm duodena u mladej ženy
- Asistenční systém pro detekci polypů v reálném čase na bázi konvoluční neuronové sítě
- Účinok ursodeoxycholovej kyseliny pri postcholecystektomickej cholestatickej hepatopatii verifikovanej ultrasonograficky
- Biosimilární monoklonální protilátky v terapii idiopatických střevních zánětů Důležitý milník ve vývoji terapie Crohnovy nemoci a ulcerózní kolitidy, nebo jen sofistikovaná generika?
- Výběr z mezinárodních časopisů
- Idiopatické střevní záněty. Nové trendy a mezioborové souvislosti
- Idiopatické střevní záněty II. Nové trendy a mezioborové souvislosti
- Gastroenterologie a hepatologie v algoritmech
- Prof. MUDr. Petr Dítě, DrSc., slaví 80 let
- Správná odpověď na předchozí kvíz Gastrointestinální stromální tumor
- Kreditovaný autodidaktický test: dětská gastroenterologie a hepatologie / bariatrie a obezitologie
- Inhibitor Janusovy kinázy v moderní léčbě ulcerózní kolitidy
- Kouření a onkologie – nabídnout kuřákům vědecky podloženou méně škodlivou alternativu je etické
- Ružinovský gastroenterologický deň 2021 5. november 2021
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl I: indikace, dávkování a nežádoucí účinky léčby thiopuriny
- Jídelníček po bariatrickém zákroku v praxi
- Stanovení lepku ve stolici jako metoda k ověření compliance s bezlepkovou dietou u dětí s nově diagnostikovanou celiakií
- Prof. MUDr. Petr Dítě, DrSc., slaví 80 let
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



