-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaSouvislost psychosociálních aspektů perinatální péče s některými zákroky a zdravotními komplikacemi v průběhu porodu
The psychosocial aspects of perinatal care and their relationship to selected medical interventions and health complications during parturition
Objective:
Find association between psychosocial factors of perinatal care and selected childbirth complications and interventions.Design:
Original study.Setting:
Department of Psychology, Faculty of Arts and Philosophy, Charles University, Prague.Methods:
Statistical data analysis of questionnaire survey of low-risk parturients (n=657) was carried out. Respondents were divided into experimental groups (EG) according to experienced interventions and complications (hemorrhage, failure to progress, fetal distress, forceps/VEX delivery, caesarean birth, failure to progress followed by caesarean birth, labour acceleration infusion, other infusion, epidural anesthesia, other form of pharmacological analgesia, episiotomy, amniotomy). EG were compared with a control group (CG) of women with no complications and interventions (n=107) in evaluation of psychosocial factors of perinatal care (healthcare provider attitude; control; communication; woman-friendliness of hospital rules) and physical comfort and services, presence of other persons at birth, prevailing emotional reaction and overall satisfaction with maternity care. The interpretation of results draws from qualitative analysis of open-ended question answers.Results:
EG and CG differed significantly in control (all EG’s scored lower) and healthcare provider attitude evaluation (significantly more negative perception at EG’s: hemorrhage, failure to progress, fetal distress, forceps/VEX delivery, labour acceleration infusion, episiotomy). Significant differences were noted also for woman-friendliness of hospital rules (lower scores for EG’s: hemorrhage, failure to progress, failure to progress followed by caesarean birth) and for presence of other persons at birth. Possible interpretations of the above results are discussed.Conclusion:
Psychosocial factors of perinatal care constitute important childbirth process determinants, while playing a key role for parturients’ ability to cope with anxiety and stress connected with childbirth complications and interventions. Beneficial psychosocial climate of a hospital contributes to higher patient satisfaction as well as to lower maternal and neonatal morbidity.Key words:
maternal-child nursing, psychosocial factors, psychosomatic aspects, obstetric labor complications, medical psychology.
Autoři: L. Takács 1; E. Kodyšová 1; J. Seidlerová 2
Působiště autorů: Katedra psychologie FF UK, Praha, vedoucí katedry doc. PhDr. I. Gillernová, CSc. 1; II. interní klinika, Fakultní nemocnice a LF UK, Plzeň, přednosta prof. MUDr. J. Filipovský, CSc. 2
Vyšlo v časopise: Ceska Gynekol 2012; 77(3): 195-204
Souhrn
Cíl studie:
Sledovat souvislost psychosociálních faktorů porodnické péče s výskytem některých zdravotních komplikací a medicínských zákroků v průběhu porodu.Typ studie:
Původní práce.Název a sídlo pracoviště:
Katedra psychologie, Filozofická fakulta Univerzity Karlovy, Praha.Metodika:
Provedli jsme statistickou analýzu dat z dotazníkového šetření u souboru 657 rodiček s nízkou mírou rizika. Respondentky byly rozděleny do experimentálních skupin (ES) podle prodělaných zákroků a komplikací (silné krvácení, nepostupující porod, distres plodu, klešťový porod/VEX, porod císařským řezem, nepostupující porod zakončený císařským řezem, infuze pro urychlení porodu, jiná infuze, epidurální anestezie, jiná forma farmakologické analgezie, epiziotomie, amniotomie) a ES byly srovnávány s kontrolní skupinou (KS) žen bez komplikací a zákroků (n=107) co do hodnocení psychosociálních faktorů perinatální péče (přístup a chování zdravotníků; kontrola rodičky nad průběhem porodu; kvalita komunikace; vstřícnost pravidel porodnice) a fyzického pohodlí a služeb, přítomnosti ostatních osob u porodu, převažujícího ladění pocitů rodiček při pobytu na porodnickém oddělení a celkové spokojenosti s porodnickou péčí. Interpretace výsledků se opírá o kvalitativní analýzu odpovědí na otevřené otázky v dotazníku.Výsledky:
ES a KS se významně lišily především v hodnocení kontroly rodičky nad průběhem porodu (menší kontrola byla zaznamenána u všech ES) a v hodnocení přístupu a chování zdravotníků (signifikantně negativnější hodnocení u ES: silné krvácení, nepostupující porod, distres plodu, klešťový/VEX porod, infuze pro urychlení porodu, epiziotomie). Významné rozdíly byly zjištěny i u faktoru vstřícnost pravidel porodnice (hůře hodnotily ES: silné krvácení, nepostupující porod, nepostupující porod zakončený císařským řezem) a u přítomnosti ostatních osob u porodu. Jsou zvažovány různé interpretační možnosti uvedených zjištění.Závěr:
Psychosociální faktory perinatální péče představují významné determinanty průběhu porodu. Zároveň mají značný vliv na to, do jaké míry se rodičky vyrovnávají s úzkostí a stresem, které pociťují v souvislosti s porodními komplikacemi a zákroky. Příznivé psychosociální klima porodnice přispívá nejen k vyšší pacientské spokojenosti, nýbrž i k nižší mateřské a novorozenecké morbiditě.Klíčová slova:
perinatální péče, psychosociální faktory, psychosomatické aspekty, perinatální komplikace, lékařská psychologie, psychologie zdraví.ÚVOD
Vliv psychosociálních faktorů na průběh a úspěšnost léčby byl prokázán u mnohých onemocnění. Zatímco vznik a rozvoj některých onemocnění může souviset s osobnostním profilem, intrapsychickými konflikty, stresogenními událostmi, životním stylem a sociálním okolím pacienta [15], do průběhu a úspěšnosti léčby se navíc promítají i psychologické kompetence ošetřujících zdravotníků, především schopnost získat si důvěru pacienta, snížit jeho úzkost, a posílit tak jeho komplianci.
O dopadu psychosociálních aspektů na zdravotní stav pacienta lze hovořit i v oblasti porodnictví, ačkoli zde nejde primárně o „nemoc“ a „pacienta“, nýbrž o klientku procházející přirozeným, byť rizikovým procesem. Kromě osobnostních charakteristik rodičky, její socioekonomické situace [13], psychiatrického onemocnění a psychosociálního stresu v průběhu těhotenství [6, 12, 29] patří mezi významné determinanty průběhu porodu rovněž psychická podpora poskytovaná ženě při porodu či naopak stres a rodičkou negativně vnímané vztahy se zdravotníky [10, 14, 18, 28, 34].
Provázanost psychiky a porodního děje lze sledovat na neurohormonální úrovni. Prožívá-li rodička úzkost, strach či ohrožení, zvyšuje se hladina stresových hormonů katecholaminů, které tlumí děložní kontrakce a mohou rovněž snížit průtok krve placentou [19, 21]. Produkci hormonu oxytocinu nezbytného pro děložní kontrakce potlačuje i stimulace neokortexu, k níž dochází například silným osvětlením na porodním sále či tlakem na rodičku, aby reagovala racionálně; u některých rodiček může působit jako stresogenní faktor přítomnost cizích osob v roli „pozorovatelů“, časté střídání osob u porodu a nedostatek soukromí [5].
Mezi další důsledky rodičkou prožívané úzkosti patří i větší citlivost na bolest [21] a v návaznosti na to častější užívání analgezie a anestezie, které jsou asociovány s některými riziky, jako je například dechová tíseň plodu, nižší Apgar skóre a vyšší výskyt abnormalit chování u novorozenců [5, 26, 31] a dále omezení děložní aktivity [1], prodloužení doby trvání porodu [1, 22], nepostupující porod a zvýšené riziko vaginálního operativního porodu a porodu císařským řezem [5, 7]. Kromě dopadu na průběh porodu [5] a mateřskou i novorozeneckou morbiditu [17, 20] přispívají psychosociální aspekty perinatální péče významnou měrou i k úspěchu či neúspěchu při zahájení kojení [8, 18, 25, 39].
Dosavadní studie zaměřené na psychosomatické souvislosti porodního procesu v kontextu perinatální péče se zpravidla omezují na faktor kontinuální psychosociální podpory poskytované rodičce během porodu laickou či profesionální průvodkyní či obecně na otázku působení úzkosti a stresu. Cílem této studie je rozšířit dosavadní poznatky o dopadu psychosociálních proměnných na perinatální výsledky o další faktory, které jsou úzce spjaté s péčí o rodičku ve zdravotnickém zařízení.
SOUBOR A METODIKA
Data byla získána prostřednictvím dotazníkového šetření, které proběhlo v rámci širšího projektu zaměřeného na psychosociální klima porodnice v období od června 2010 do ledna 2011. Dotazník mapoval spokojenost rodiček s klíčovými psychosociálními aspekty perinatální péče; dále zjišťoval pocity, které v rodičkách vyvolávaly interakce se zdravotníky, zdravotní komplikace a zákroky v průběhu porodu, délku trvání porodu a základní sociodemografické charakteristiky.
Dotazník byl administrován v papírové i on-line verzi. Odkazy na něj byly umístěny na webových stránkách mateřských center a portálů a rovněž na webových stránkách sdružení, která se věnují problematice těhotenství, porodu a péče o dítě. Odkazy na on-line dotazníky byly umístěny ve 4 pediatrických ambulancích. Sběr papírových dotazníků probíhal kontaktováním respondentek v terénu (mateřská centra, dětská hřiště, pediatrické ambulance).
Dotazníkového šetření se zúčastnilo celkem 799 žen z celé ČR. Z výzkumného souboru byly vyřazeny ženy s vyšší mírou rizika (chronická onemocnění či onemocnění vzniklá v průběhu těhotenství) a tvořily jej pouze ženy, u nichž nebyly před porodem předpokládány žádné porodní komplikace. Rovněž byly vyřazeny respondentky s plánovaným císařským řezem, předčasným porodem a abnormální polohou plodu. Všechny respondentky rodily ve zdravotnickém zařízení v České republice. Charakteristika výzkumného souboru je uvedena v tabulce (tab. 1).
Tab. 1. Charakteristika výzkumného souboru 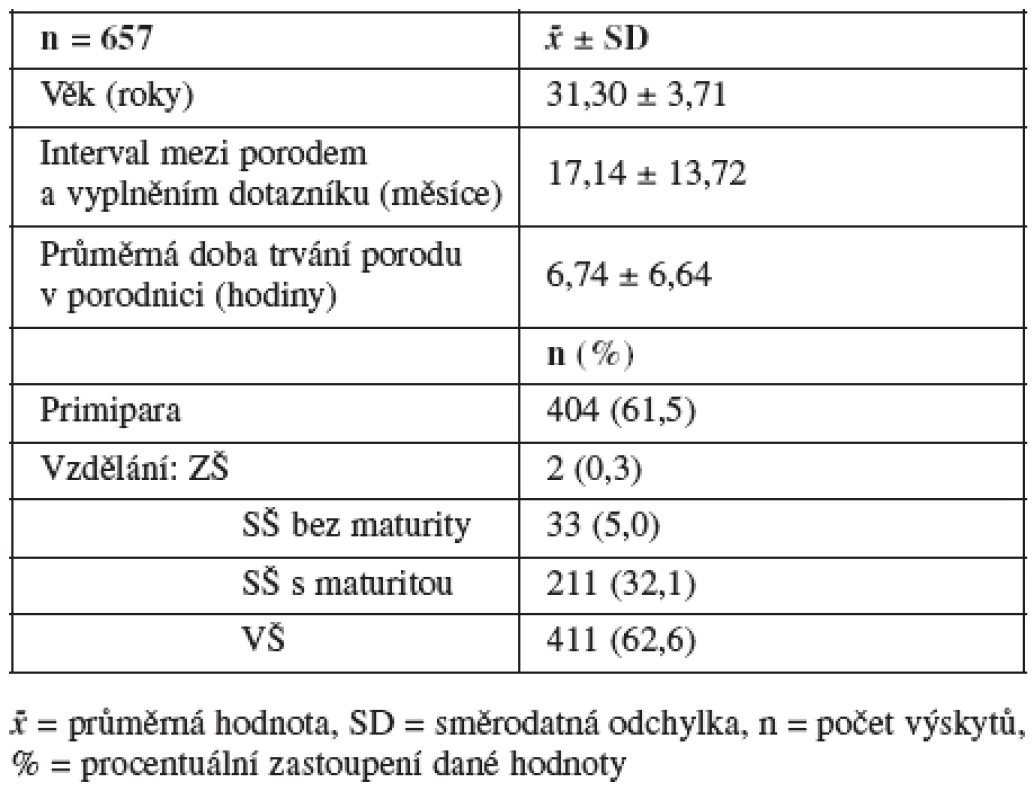
Respondentky uváděly v dotazníku údaje o zákrocích a komplikacích v průběhu porodu formou volby z předem definovaných možností i formou volných odpovědí. Volné odpovědi byly kódovány jako nové kategorie, popřípadě byly rozřazeny do stávajících kategorií. Rodičky bez zákroků a komplikací (s výjimkou šití poranění hráze bez předcházející epiziotomie) byly zařazeny do kontrolní skupiny (KS). Ze zjištěných komplikací a zákroků jsme se zaměřili na ty, které jsou v literatuře pojednávány v kontextu psychosomatických souvislostí a u nichž je zároveň vysoká pravděpodobnost, že je v dotazníku adekvátně vyznačí i respondentky bez odborného lékařského vzdělání (u cizích názvů bylo vždy uvedeno vysvětlení dané položky).
Podle prodělaných komplikací resp. zákroků či jejich kombinace byly respondentky rozděleny do experimentálních skupin (ES): silné krvácení v průběhu porodu či po něm, nepostupující porod, distres plodu, klešťový porod/VEX, porod císařským řezem, nepostupující porod zakončený císařským řezem, infuze pro urychlení porodu, jiná infuze, epidurální anestezie, jiná forma farmakologické analgezie, epiziotomie, amniotomie. Kromě poporodního krvácení nebyly zohledňovány další komplikace, k nimž došlo v době po porodu (např. problémy s kojením). Počet žen v jednotlivých skupinách je uveden v tabulce (tab. 2 resp. tab. 3).
Tab. 2. Percepce psychosociálních aspektů péče, osobní charakteristiky a vybrané komplikace a zákroky (pravděpodobnost shody kontrolní skupiny s příslušnou experimentální skupinou získaná za použití t-testu) 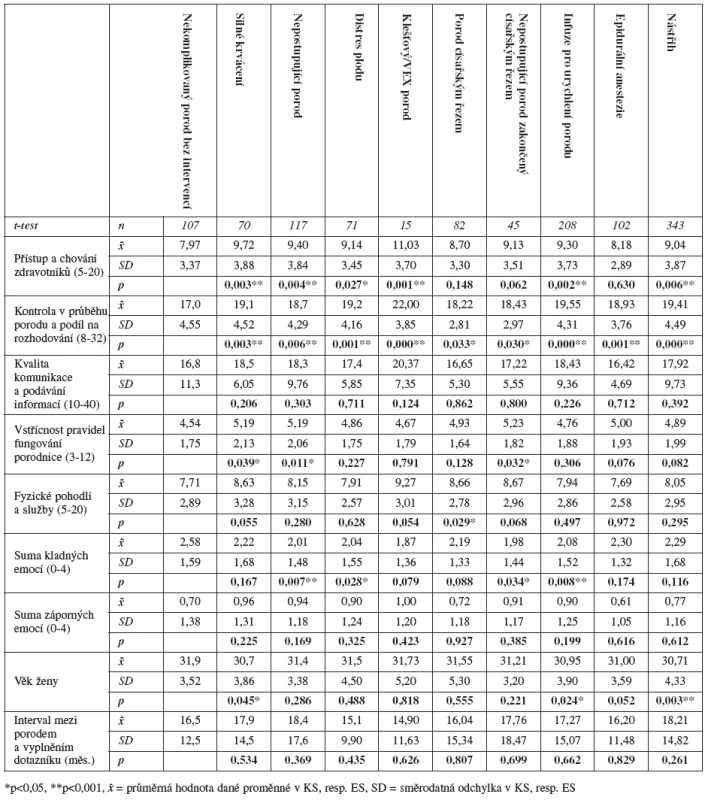
Tab. 3. Spokojenost s péčí, parita, další osoby u porodu a vybrané komplikace a zákroky (pravděpodobnost shody kontrolní skupiny s příslušnou experimentální skupinou získaná za použití metody χ<sup>2</sup>) 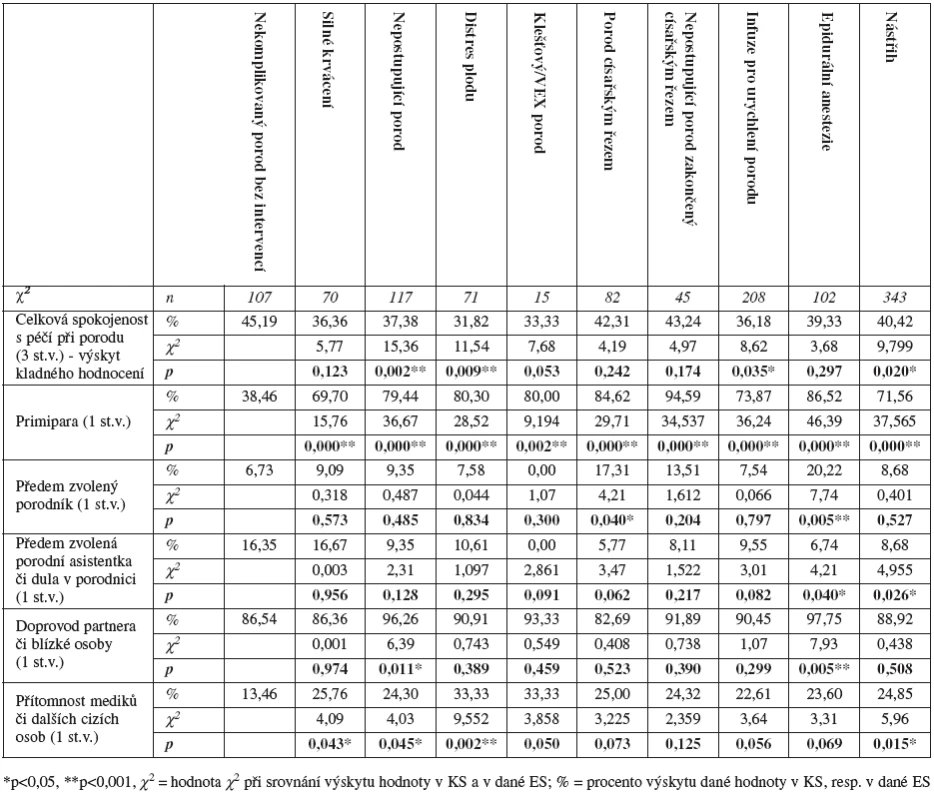
Jednotlivé ES byly porovnány s KS co do základních osobních charakteristik respondentek (věk, parita, interval mezi porodem a vyplněním dotazníku) a bylo dále zjišťováno, zdali je mezi ES a KS statisticky významný rozdíl v hodnocení sledovaných psychosociálních faktorů perinatální péče. Při volbě těchto faktorů jsme vycházeli z výsledků předchozích exploračních analýz, v nichž byly identifikovány klíčové momenty pro utváření psychosociálního klimatu porodnice [37, 38]. Zohlednili jsme rovněž další položky z dotazníku, které mapovaly: celkovou spokojenost rodiček s péčí v porodnici; převažující ladění pocitů, které v rodičkách vyvolávaly interakce se zdravotníky; přítomnost dalších osob u porodu.
U všech kumulovaných faktorů byly nejprve získány celkové skóry součtem bodů za jednotlivé položky. Počet bodů přidělených za jednu položku se pohyboval v rozmezí 1–4. Pokud žena otázku nezodpověděla, jelikož se na ni nevztahovala (např. možnost volby porodní polohy u žen, které rodily císařským řezem), byly chybějící odpovědi nahrazeny střední hodnotou.
Popis jednotlivých faktorů sledovaných v této studii
- Přístup a chování zdravotníků – kumulovaný faktor sycený 5 položkami (úcta a respekt k rodičce; ohled na její přání a potřeby; ohled na její soukromí a stud; ohled na její aktuální stav; úcta a respekt vůči partnerovi). Celkový skór se pohyboval v rozmezí 5–20; čím nižší byl skór, tím vyšší byla spokojenost s přístupem zdravotníků.
- Rodičkou pociťovaná kontrola v průběhu porodu a její podíl na rozhodování – kumulovaný faktor sycený 8 položkami (rodička byla požádána o souhlas s plánovanými zákroky a medikací; byla požádána o souhlas s přítomností mediků; možnost volby porodní polohy; respekt k rodičkou preferovanému tempu porodu; respekt k porodnímu plánu; tlak na podrobení se zákrokům/vyšetřením; provedení rodičkou dříve odmítnutého zákroku; podíl rodičky na rozhodování). Celkový skór se pohyboval v rozmezí 8–32; čím nižší byl skór, tím vyšší byla kontrola rodičky a její podíl na rozhodování.
- Kvalita komunikace a podávání informací – kumulovaný faktor sycený 10 položkami (srozumitelnost podávaných informací; dostatečné podávání informací; podávání navzájem si odporujících informací; včasné informování o plánovaných zákrocích/vyšetřeních; představení se zdravotníků; hovor o rodičce před rodičkou ve třetí osobě; volba vhodného oslovení rodičky; sdělování důvěrných informací za přítomnosti jiných rodiček; ochotné zodpovídání dotazů; seznámení rodičky s právy pacientů. Celkový skór se pohyboval v rozmezí 10–40; čím nižší byl skór, tím vyšší byla spokojenost s komunikací zdravotníků.
- Vstřícnost pravidel fungování porodnice – kumulovaný faktor sycený 3 položkami (dostupnost zdravotníků; rodička je rušena během kontrakcí administrativními úkony; možnost blízké osoby trávit s rodičkou první dobu porodní). Celkový skór se pohyboval v rozmezí 3–12; čím nižší byl skór, tím vyšší byla spokojenost s pravidly porodnice.
- Fyzické pohodlí a služby – kumulovaný faktor sycený 5 položkami (dostatek soukromí v první době porodní; spokojenost se vzhledem prostor na porodnickém oddělení (PO); spokojenost s čistotou prostor na PO; spokojenost s uspořádáním prostor na PO; dostupnost relaxačních pomůcek pro první dobu porodní). Celkový skór se pohyboval v rozmezí 5 – 20; čím nižší byl skór, tím vyšší byla spokojenost s fyzickým pohodlím a službami.
- Suma kladných emocí v průběhu porodu – respondentky vybíraly 1–4 možnosti z výčtu 19 emocí (10 kladných a 9 záporných), které nejlépe vystihovaly jejich pocity z interakcí se zdravotníky na PO. Hodnoty byly získány na základě počtu označených položek (kladných pocitů), tj. pohybovaly se v intervalu 0–4.
- Suma záporných emocí v průběhu porodu – respondentky vybíraly 1–4 možnosti z výčtu 19 emocí (10 kladných a 9 záporných), které nejlépe vystihovaly jejich pocity z interakcí se zdravotníky na PO. Hodnoty byly získány na základě počtu označených položek (záporných pocitů), tj. pohybovaly se v intervalu 0–4.
- Celková spokojenost s péčí při porodu – 4 alternativní odpovědi (ano – spíše ano – spíše ne – ne); ve výsledcích uvádíme relativní četnost odpovědi „ano“ (%).
- Přítomnost ostatních osob u porodu – byly sledovány následující možnosti: přítomnost předem zvoleného porodníka, přítomnost předem zvolené porodní asistentky či duly, přítomnost partnera či jiné blízké osoby, přítomnost mediků či jiných neznámých osob.
Kromě souvislosti výše uvedených faktorů se zdravotními komplikacemi a zákroky v průběhu porodu jsme se zaměřili i na vztah těchto faktorů k délce trvání porodu v porodnici (tj. od příjezdu rodičky do porodnice po narození dítěte). Byly rovněž analyzovány odpovědi respondentek na otevřené otázky v dotazníku, v nichž měly možnost hodnotit kvalitu perinatální péče vlastními slovy.
VÝSLEDKY
Kontrolní skupina (KS) se od experimentálních skupin (ES) značně odlišuje ve více aspektech (tab. 2, tab. 3). Nejvýraznější rozdíl jsme zaznamenali v kontrole pociťované rodičkou v průběhu porodu: při srovnání s KS jsou rozdíly statisticky významné u všech ES uvedených v tabulce 2, přičemž u skupin se zákroky a komplikacemi byla percepce kontroly nižší.
Výsledky rovněž poukazují na to, že porodní komplikace a zákroky souvisí s paritou – v KS převládaly vícerodičky, zatímco ženy, u nichž se vyskytly sledované zákroky či komplikace, byly častěji prvorodičky. Výsledky korelační analýzy (tab. 4) však naznačují, že parita a psychosociální faktory perinatální péče představují ve většině případů nezávislé proměnné, jelikož hodnoty korelačních koeficientů jsou nízké a statisticky nevýznamné. Jako statisticky významná se ukázala korelace parity s kontrolou rodičky při porodu, avšak hodnota korelačního koeficientu je opět nízká (r2 = 0,094, p < 0,05). Vyšší korelační koeficient (r2 = 0,153, p < 0,001) se ukázal u signifikantní korelace mezi paritou a celkovou spokojeností rodiček s péčí.
Tab. 4. Hodnoty Pearsonovy korelace sledovaných psychosociálních faktorů a osobních charakteristik rodičky (věk, parita, délka porodu atd.) 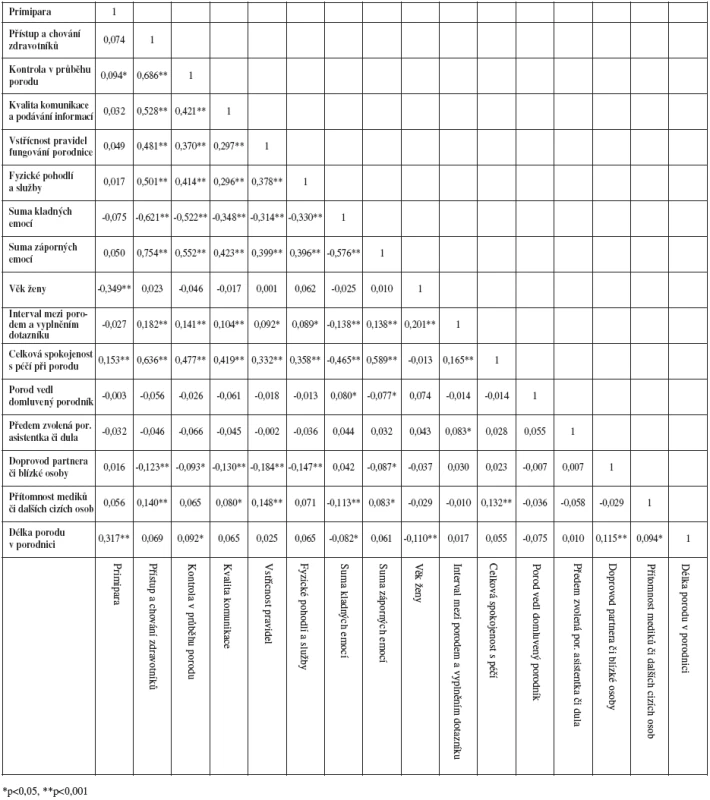
Dalším faktorem, který podle našich výsledků úzce souvisí s průběhem porodu, je přístup a chování zdravotníků (ohleduplnost k aktuálnímu stavu a soukromí rodičky, citlivost k jejím potřebám, úcta a respekt k rodící ženě). Statisticky významný rozdíl v hodnocení chování a přístupu zdravotníků byl zaznamenán u následujících ES: silné krvácení (ES vs. KS; 9,72 vs. 7,97; p = 0,003), nepostupující porod (9,40 vs. 7,97; p = 0,004), distres plodu (9,14 vs. 7,97; p = 0,027), klešťový/VEX porod (11,03 vs. 7,97; p = 0,001), infuze pro urychlení porodu (9,30 vs. 7,97; p = 0,002) a epiziotomie (9,04 vs. 7,97; p = 0,006) – respondentky s komplikacemi a zákroky hodnotily přístup zdravotníků negativněji než ženy z kontrolní skupiny (tab. 2).
Oproti našemu očekávání nebyl prokázán významný rozdíl v hodnocení komunikace zdravotníků (včasné podávání dostatečných a srozumitelných informací, představení se, vhodné oslovování rodičky atd.), které se ukázalo jako klíčové pro hodnocení pacientské spokojenosti [37]. Statisticky významné rozdíly se však projevily v hodnocení vstřícnosti pravidel fungování porodnice (dostupnost zdravotníků, vyplňování formulářů či administrativní úkony žádané po rodičce s kontrakcemi, možnost trávit první dobu porodní s partnerem), a to u ES: silné krvácení (ES vs. KS; 5,19 vs. 4,54; p = 0,039), nepostupující porod (5,19 vs. 4,54; p = 0,011) a nepostupující porod zakončený císařským řezem (5,23 vs. 4,54; p = 0,032); negativněji hodnotily svou zkušenost s porodní péčí opět ženy s komplikacemi (tab. 2).
Ženy, které podstoupily akutní císařský řez, hodnotily významně negativněji faktor fyzické pohodlí a služby – u většiny ostatních skupin bylo hodnocení tohoto faktoru rovněž méně příznivé než u kontrolní skupiny, avšak rozdíly zde nedosahovaly statistické významnosti (tab. 2). U všech ES byla zjištěna menší celková spokojenost s péčí při porodu než u žen z KS (tab. 3) – statistické významnosti dosahoval tento rozdíl u následujících ES: nepostupující porod (ES vs. KS; 37,38 vs. 45,19; p = 0,002), distres plodu (31,82 vs. 45,19; p = 0,009), infuze pro urychlení porodu (36,18 vs. 45,19; p = 0,035) a epiziotomie (40,42 vs. 45,19; p = 0,020). Ženy z KS rovněž uváděly pozitivnější emoce v souvislosti s interakcemi se zdravotníky (tab. 2); statisticky signifikantní rozdíl byl zjištěn ve srovnání s ES: nepostupující porod (ES vs. KS; 2,01 vs. 2,58; p = 0,007), distres plodu (2,04 vs. 2,58; p = 0,028), nepostupující porod zakončený císařským řezem (1,98 vs. 2,58; p = 0,03), a infuze pro urychlení porodu (2,08 vs. 2,58; p = 0,008).
Pokud jde o přítomnost ostatních osob u porodu (tab. 3), vedl-li porod rodičkou předem zvolený porodník, porod byl častěji ukončen císařským řezem (ES vs. KS; 17,31 vs. 6,73; p = 0,040) a statistická signifikance se objevila rovněž u častějšího užití epidurální anestezie (20,22 vs. 6,73; p = 0,005); doprovázela-li ženu k porodu předem zvolená porodní asistentka či dula, bylo užití epidurální anestezie naopak méně časté (6,74 vs. 16,35; p = 0,040) a nižší byl i počet epiziotomií (8,68 vs. 16,35; p = 0,026). Ukázala se rovněž souvislost přítomnosti partnera či blízké osoby u porodu s častějším výskytem nepostupujícího porodu (96,26 vs. 86,54; p = 0,011) a s častějším užitím epidurální anestezie (97,75 vs. 86,54; p = 0,005). Ženy, které prodělaly nějaký zákrok či komplikaci, měly u porodu častěji mediky či jiné cizí osoby, které na porodu přímo nespolupracovaly – statistické signifikance bylo dosaženo u ES: silné krvácení (25,76 vs. 13,46; p = 0,043), nepostupující porod (24,30 vs. 13,46; p = 0,045), distres plodu (33,33 vs. 13,46; p = 0,002) a epiziotomie (24,85 vs. 13,46; p = 0,015).
Celkové výsledky pro kategorie ES jiná infuze, jiná forma farmakologické analgezie a amniotomie v tabulkách 2 a 3 neuvádíme, jelikož rozdíly oproti KS nebyly statisticky významné u většího počtu psychosociálních faktorů.
Korelační analýza délky porodu v porodnici a výskytu jednotlivých psychosociálních charakteristik (tab. 4) odhalila, že mezi délkou porodu a některými z těchto charakteristik (kontrola rodičky; kladné emoce; přítomnost partnera či blízké osoby; přítomnost mediků či jiných cizích osob) existuje statisticky významná souvislost, avšak hodnoty korelačních koeficientů byly nízké – nejvyšší hodnota se ukázala u faktoru přítomnost partnera u porodu (r2 = 0,115; p < 0,001), přičemž přítomnost partnera koreluje s delší dobou trvání porodu. Silná korelace s délkou porodu se podle očekávání ukázala u parity (r2 = 0,317; p < 0,001). Je nicméně zajímavé sledovat posuny v hodnotách jednotlivých korelací, především u položek kladných a záporných emocí.
DISKUSE
Souvislost psychosociálních aspektů porodní péče a zdravotních komplikací v průběhu porodu je popsána mnohými autory [10, 14, 17, 18, 28, 34, 40] a potvrdila se rovněž v tomto výzkumu, který je pravděpodobně první studií tohoto druhu provedenou v ČR. Naše výsledky naznačují, že mezi nejvýznamnější determinanty průběhu porodu patří kontrola rodičky nad porodním procesem a její podíl na rozhodování. Kontrola nad vývojem situace a možnost ovlivnit průběh dění je klíčovým momentem mnoha koncepcí psychické odolnosti a zvládání náročných životních situací – jmenujme například teorii kauzální atribuce F. Heidera, lokalizaci kontroly (locus of control) J. Rottera, naučené bezmoci M. Seligmana či vlastní vnímané účinnosti (self-efficacy) A. Bandury. Nedostatek vnímané kontroly může být jedincem prožíván jako ohrožující a může vést k pocitům úzkosti, strachu nebo vzteku a při nemožnosti změnit dané podmínky rovněž k pocitům bezmoci – tyto situace vedou ke stresové reakci s odpovídajícími hormonálními změnami, které se mohou promítnout do průběhu porodu.
Souvislost faktoru nízké kontroly rodičky nad průběhem porodu a častějšího výskytu zdravotních komplikací a intervencí je však třeba interpretovat velmi obezřetně, neboť směr kauzality zde není vždy jednoznačný: stresová reakce rodiček s pocity nízké kontroly může vést ke snížení intenzity děložních kontrakcí a následně k prolongovanému porodu; na tento dopad stresu upozorňují mnozí autoři [5, 20, 21, 27] a byl rovněž reflektován samotnými rodičkami, které opakovaně dávaly do souvislosti autoritativní přístup zdravotníků se zpomalením či zastavením jejich porodu. Je však třeba vzít v úvahu i to, že rodičky, u nichž došlo ke zdravotním komplikacím vyžadujícím lékařskou intervenci, mohou hodnotit faktor kontroly hůře z toho důvodu, že jejich zdravotní stav ovlivňoval míru jejich kontroly a nikoli naopak.
Situace náhlých komplikací je stresující nejen pro rodičku, ale i pro pomáhající zdravotníky, na něž jsou zároveň kladeny vyšší nároky v souvislosti s komunikací s rodičkou, vysvětlováním plánovaných zákroků a psychickou přípravou rodičky na ně. Psychologům, kteří působí ve zdravotnických zařízeních, je dobře známa skutečnost, že se v případě náhlých komplikací zdravotníci často zaměří výlučně na patologii a přestanou s pacientem komunikovat, ačkoli právě v této chvíli potřebuje pacient více než kdy jindy citlivé a srozumitelné vysvětlení aktuální situace. Na psychosociální aspekty péče je v situaci vážných porodních komplikací třeba klást zvláštní důraz, neboť souběh vyšší míry lékařských intervencí a nespokojenosti rodičky s intrapartální péčí představuje silný prediktor rozvinutí posttraumatické stresové poruchy [4]. V našem předchozím výzkumu [38] se ukázalo, že zdravotníci mnohdy neinformují rodičku o náhlých komplikacích s dobrým úmyslem uchránit ji stresu; jejich mlčení však stres rodičky paradoxně stupňuje, neboť ji ponechává v nejistotě, strachu a odkázanosti na nepředvídatelné zásahy cizích lidí, čímž jí zároveň odjímá možnost zorientovat se v situaci, vytvořit si účinnou strategii jejího zvládání, a převzít tak nad ní kontrolu.
Při interpretaci souvislosti nízké kontroly rodičky a urychlování porodu či nástřihu hráze je opět třeba zohlednit výsledky kvalitativní analýzy: farmakologické urychlování porodu může být následkem zpomalení porodního procesu v důsledku stresu rodičky s nízkým stupněm kontroly, nízká kontrola však může odrážet i skutečnost, že zdravotníci aplikovali farmaka či provedli nástřih bez předchozí konzultace s rodičkou a bez ohledu na její přání, což bohužel patřilo mezi časté stížnosti žen – faktor kontroly byl sycen zejména položkami, které zjišťují, zdali byla rodička v případě intervencí do porodního procesu tázána na souhlas a zdali byla zohledněna její vůle a její preference. Pokud jde o epidurální anestezii, vztah k nízké kontrole může znamenat jak větší citlivost rodičky na bolest z důvodu stresu plynoucího z nízké kontroly, tak i omezení kontroly nad porodem v důsledku epidurální anestezie, díky níž rodičky často nepoznají, kdy mají tlačit, a ztrácejí tak pocit, že mohou průběh porodu ovlivnit.
Do hodnocení faktoru kontroly se podle našich výsledků může promítat i parita (prvorodičky hodnotí faktor kontroly hůře), avšak korelační koeficient je u vztahu kontroly a parity nízký.
Některým osobnostním typům rodiček může nižší míra kontroly a dominující postoj zdravotníků vyhovovat; v tomto případě nabývají na významu faktory související s empatií a ohleduplným přístupem zdravotníků, neboť dominance zdravotníků je rodičkami vnímána pozitivně pouze tehdy, dávají-li zdravotníci zároveň najevo vztahovou angažovanost [38].
Vztahové aspekty představují další faktor, který podle našich výsledků úzce souvisí s postupem porodu. V souladu s výsledky kvalitativní analýzy dotazníkových odpovědí a závěry studií jiných autorů [5, 20, 21, 27] lze naše zjištění interpretovat tak, že necitlivý přístup zdravotníků může u rodičky vyvolat stres a úzkost, a vyústit tak v nepostupující porod, popřípadě distres plodu (u klešťového porodu jsou naše výsledky vzhledem k malému rozsahu subvzorku pouze předběžné). Souvislost negativního hodnocení přístupu personálu se silným krvácením není zcela zřejmá; Janni et al. [11] uvádějí, že výskyt silného krvácení matky stoupá se vzrůstající délkou druhé doby porodní, podle Maganna et al. [24] patří mezi rizikové faktory poporodního krvácení indukovaný porod, epidurální anestezie, prolongovaná první i druhá doba porodní a klešťový porod – vztah některých z těchto zákroků a komplikací k psychosociálním faktorům byl již naznačen. Souvislost negativně vnímaného přístupu zdravotníků se silným krvácením u rodičky je tedy patrně zprostředkována některými z uvedených komplikací či zákroků.
Je ovšem možné vznést námitku, že ženy, které prodělaly závažnější komplikaci či nepříjemný zákrok, hodnotí zpětně přístup zdravotníků méně příznivě právě v důsledku prodělaných komplikací či zákroků. Proti této interpretaci však hovoří skutečnost, že rodičky zpětně hodnotily jednotlivé zdravotníky velice rozdílně, a jejich hodnocení tedy nebylo závislé na jejich zdravotním stavu; v mnohých případech byl též zjevný časový vztah mezi negativně vnímaným přístupem zdravotníků a vznikem komplikací, což se týkalo především nepostupujícího porodu. Respondentky opakovaně uváděly, že jejich kontrakce ustávaly poté, co pociťovaly stres v souvislosti s necitlivým přístupem zdravotníků, a opět zesílily, když se změnil personál či se jich ujal zdravotník, jehož přístup hodnotily pozitivně. Lze však zároveň předpokládat, že ženy s vážnějšími porodními komplikacemi kladou na empatický a citlivý přístup zdravotníků větší důraz.
Souvislost s průběhem porodu se ukázala i u vstřícnosti pravidel fungování porodnice – zde je patrně nejdůležitějším momentem dostupnost personálu a s ní spjatý pocit jistoty a bezpečí, který funguje jako silný protektivní faktor; je však rovněž pravděpodobné, že rodičky s vážnějšími komplikacemi hodnotí dostupnost a spolehlivost personálu přísněji, takže i v tomto případě je třeba připustit obousměrnou kauzalitu. Je nicméně třeba zohlednit i možnost, že u rodičky, která během kontrakcí vyplňuje formuláře či je jinak vyrušována (otázkami, přítomností cizích osob atd.), může dojít k narušení spontánních hormonálních pochodů a následně k oslabení děložních kontrakcí, a tím i ke zvýšení rizika akutního císařského řezu, na což naše výsledky poukazují (významný rozdíl v hodnocení vstřícnosti pravidel porodnice u ES a KS byl kromě silného krvácení nalezen právě u těchto komplikací).
Signifikantní rozdíly v hodnocení celkové spokojenosti s péčí (ženy s komplikacemi a zákroky hodnotily péči negativněji) lze v návaznosti na předcházející interpretace chápat jak ve smyslu dopadu psychosociálních aspektů porodnické péče na průběh porodu, tak i ve smyslu vyšších požadavků na péči u žen, u nichž se objevily zdravotní komplikace či byly podrobeny některým zákrokům. Roli zde však nepochybně hraje i parita: prvorodičky hodnotí péči negativněji než vícerodičky a právě u prvorodiček se objevuje i více zdravotních komplikací.
Pokud jde o výsledky dosavadních studií zaměřených na vliv psychosociálních aspektů perinatální péče na průběh porodu, patrně nejpodrobněji je v literatuře zdokumentován pozitivní dopad psychologické podpory poskytované rodičce kontinuálně v průběhu porodu ženskou průvodkyní, s níž má rodička sociální vazby (nikoli však příbuzenský vztah); výsledky četných studií sledujících tento faktor se pozoruhodně shodují, a to bez ohledu na rozdílnost nemocničních podmínek, profesionálního zázemí zdravotníků a podporujících osob a porodnického rizika [5]: kromě méně častého užívání analgezie či anestezie a nižšího výskytu perinatálních komplikací včetně operativních porodů byla zjištěna i kratší doba trvání porodu [5, 10, 14, 16, 18, 28, 34] a menší výskyt perineálního traumatu [5].
I naše výsledky poukazují na nižší výskyt většiny zdravotních komplikací a zákroků v průběhu porodu u žen, které porodem provázela jimi předem zvolená porodní asistentka či dula, ačkoli statisticky signifikantní rozdíl se ukázal pouze u epidurální anestezie a epiziotomie. Je však třeba mít na paměti, že rodičky, které si k porodu přizvou vlastní porodní asistentku či dulu, jsou zpravidla více nakloněny variantě tzv. přirozeného porodu, tedy porodu bez farmakologického tišení bolesti a dalších medicínských intervencí. Na druhé straně nelze ani v tomto případě vyloučit, že se žena nakonec pro některou z forem farmakologické podpory při bolesti rozhodne – naše výsledky by tedy mohly poukazovat na podpůrný efekt psychologické podpory, která může ovlivnit subjektivní vnímání bolesti rodičkou [2, 30, 33]; do výsledků by se ovšem mohla promítat i větší připravenost a časové možnosti porodní asistentky či duly poskytující individuální péči pro použití nefarmakologických prostředků k tišení bolesti.
Na rozdíl od výsledků jiných autorů [3, 9] se v našem výzkumu neprokázal pozitivní vliv přítomnosti partnera u porodu – ve skupinách žen s komplikacemi a zákroky byl kromě skupin žen, u nichž došlo k silnému krvácení a porodu císařským řezem, partner (či blízká osoba) u porodu přítomen častěji než u kontrolní skupiny; statisticky významný rozdíl se ukázal u nepostupujícího porodu a užití epidurální anestezie. Přítomnost partnera rovněž významně koreluje s delší dobou trvání porodu. Tyto výsledky však lze interpretovat i tak, že rodičky, které volí přítomnost partnera u porodu, jsou často úzkostnější a prožívají více obav, což se může promítnout i do průběhu porodu. Větší úzkostnost a silnější obavy z porodu by mohly souviset i s častějším využitím epidurální anestezie. Někteří autoři ovšem naznačují, že přítomnost otce dítěte u porodu může mít na průběh porodu negativní dopad, a to zejména za předpokladu určitých osobnostních charakteristik rodičky i jejího partnera či déletrvajícího napětí v jejich vztahu [5, 27, 36]. Enkin et al. [5] nicméně upozorňují na to, že většina studií o vlivu přítomnosti otce u porodu byla limitována malým rozsahem vzorku a samovýběrem.
Je rovněž otázkou, jak interpretovat souvislost předem zvoleného porodníka a častějšího provedení císařského řezu a častějšího užití epidurální anestezie. Vzhledem k volbě zdravotníka rodičkou je málo pravděpodobné, že zde spolupůsobí nedostatečná psychická podpora rodičky či stres z neznámého prostředí porodnice. Spíše lze předpokládat, že ženy, které rodí za asistence předem zvoleného lékaře, zároveň předem plánují i užití epidurální anestezie, a že předem zvolený lékař volí v případě komplikací častěji operativní porod. U těchto žen však lze – podobně jako u žen, které k porodu doprovází partner – předpokládat vyšší anxietu. Souvislost přítomnosti mediků či cizích osob na porodním sále a některých komplikací a zákroků (silné krvácení, nepostupující porod, distres plodu, epiziotomie) je v souladu se závěry studií, které zdůrazňují potřebu intimity a soukromí u rodící ženy [23, 30]; je však rovněž možné, že medikové jsou častěji přizváni právě k porodům s komplikacemi.
Limitací této studie je převažující zastoupení respondentek s vyšším stupněm vzdělání; mezi kontrolní skupinou a jednotlivými experimentálními skupinami však nebyl co do vzdělání nalezen signifikantní rozdíl. Jako problematické by se rovněž mohlo jevit zařazení těch žen do výzkumného souboru, které vyplnily dotazník déle než rok po porodu. Výzkumy sice ukazují, že porodní zážitek setrvává v paměti ženy v zásadně nezměněné podobě velmi dlouhou dobu [32, 35], naše výsledky však zároveň naznačují (tab. 4), že čím déle po porodu hodnotila žena péči v porodnici, tím bylo její hodnocení negativnější. Mezi ES a KS ovšem nejsou v intervalu mezi porodem a vyplněním dotazníku významné rozdíly. Omezení může představovat i skutečnost, že jsme se při sledování zdravotních komplikací a zákroků orientovali podle údajů, které jsme získali od rodiček a tyto údaje nebyly porovnány se zdravotnickou dokumentací. Omezili jsme se však na sledování těch komplikací a zákroků, které mohou v dotazníku adekvátně vyznačit i respondentky bez odborného lékařského vzdělání. Limitem této studie je i samovýběr značné části vzorku.
ZÁVĚR
Psychosociální faktory představují významné determinanty průběhu porodu – mohou být příčinou útlumu děložních kontrakcí, nepostupujícího porodu a dalších komplikací vedoucích v krajním případě k operativnímu ukončení porodu. Příznivé psychosociální podmínky v průběhu porodu snižují spotřebu léků proti bolesti a podporují rovněž včasné a neproblematické zahájení kojení. Tyto faktory se významnou měrou podílejí i na tom, jak se rodička vyrovná s případnými zdravotními komplikacemi či zákroky v průběhu porodu a jak ohodnotí kvalitu péče ve zdravotnickém zařízení. Zohledňování psychosociálních aspektů perinatální péče ze strany zdravotníků má tedy pozitivní dopad nejen na emoční vyladění rodičky a její spokojenost s perinatální péčí, nýbrž i na samotný průběh porodu a mateřskou i novorozeneckou morbiditu.
Tento výstup je součástí projektu „Psychosociální klima porodnice očima rodičky – teorie a diagnostika“, který byl podpořen Grantovou agenturou UK (projekt č. 316111).
Mgr. Lea Takács
Filozofická fakulta
Karlovy univerzity
Katedra psychologie
Celetná 20
116 42 Praha 1
e-mail: leah@volny.cz
Zdroje
1. Behrens, O., Goeschen, K., Luck, HJ., Fuchs, AR. Effects of lumbar epidural analgesia on prostaglandin F2 alpha release and oxytocin secretion during labour. Prostaglandins, 1993, 45(3), p. 285–296.
2. Bergstrom, L., Richards, L., Morse, JM., Roberts, J. How caregivers manage pain and distress in second-stage labor. J Midwifery Womens Health, 2010, 55(1), p. 38–45.
3. Copstick, SM., Taylor, KE, Hayes, R., Morris, N. Partner support and the use of coping techniques in labour. J Psychosom Res, 1986, 30(4), p. 497–503.
4. Creedy, DK., Shochet, IM., Horsfall, J. Childbirth and the development of acute trauma symptoms: incidence and contributing factors. Birth, 2000, 27(2), p. 104–111.
5. Enkin, M., Keirse, MJNC., Renfrew, M., Nielson, J. Efektivní péče v perinatologii. Praha: Grada, 1998.
6. Georgas, J., Giakoumaki, E., Georgoulias, N., et al. Psychosocial stress and its relation to obstetrical complications. Psychother Psychosom, 1984, 41(4), p. 200–206.
7. Goodfellow, CF., Hull, MGR., Swaab, DF., et al. Oxytocin deficiency at delivery with epidural analgesia. Br J Obstet Gynaecol, 1983, 90, p. 214–219.
8. Grajeda, R., Perez-Escamilla, R. Stress during labor and delivery is associated with delayed onset of lactation among urban Guatemalan women. J Nutr, 2002, 132(10), p. 3055–3060.
9. Henneborn, WJ., Cogan, R. The effect of husband participation on reported pain and probability of medication during labor and birth. J Psychosom Res, 1975, 19(3), p. 215–222.
10. Hodnett, ED., Osborn, RW. Effects of continuous intrapartum professional support on childbirth outcomes. Res Nurs Health, 1989, 12, p. 289–297.
11. Janni, W., Schiessl, B., Peschers, U., et al. The prognostic impact of a prolonged second stage of labor on maternal and fetal outcome. Acta Obstet Gynecol Scand, 2002, 81, p. 214–221.
12. Johnson, RC., Slade, P. Obstetric complications and anxiety during pregnancy: is there a relationship? J Psychosom Obstet Gynecol, 2003, 24(1), p. 1–14.
13. Jonas, O., Roder, D., Chan, A. The association of low socio-economic status in metropolitan Adelaide with maternal demographic and obstetric characteristics and pregnancy outcome. Eur J Epidemiol, 1992, 8(5), p. 708–714.
14. Kashanian, M., Javadi, F., Haghighi, MM. Effect of continuous support during labor on duration of labor and rate of cesarean delivery. Int J Gynecol Obstet, 2010, 109(3), p. 198–200.
15. Kebza, V. Psychosociální determinanty zdraví. Praha: Academia, 2005.
16. Kennell, JH. Kontinuierliche Unterstützung während der Geburt: Einflüsse auf Wehen, Entbindung und Mutter-Kind-Interaktion. In Brisch, HK, Hellbrügge, T. (Eds.), Die Anfänge der Eltern-Kind-Bindung, Stuttgart, Klett-Cotta, 2008, S. 157–169.
17. Klaus, M., Kennell, JH. The effects of continual social support during birth on maternal and infant morbidity. In: Fedor-Freybergh, PG. Vogel, MLV. (Eds.). Prenatal and perinatal psychology and medicine. Encounter with the unborn. New Persey: The Parthenon Publishing Group, 1988.
18. Langer, A., Campero, L., Garcia, C., Reynoso, S. Effects of psychosocial support during labour and childbirth on breastfeeding, medical interventions, and mothers’ wellbeing in a Mexican public hospital: a randomised clinical trial. Br J Obstet Gynaecol, 1998, 105(10), p. 1056–1063.
19. Lederman, RP., Lederman, E., Work, BA., McCann, DS. The relationship of maternal anxiety, plasma catecholamines, and plasma cortisol to progress in labor. Am J Obstet Gynecol. 1978,132(5), p. 495–500.
20. Lederman, RP., Lederman, E., Work, BA., McCann, DS. Anxiety and epinephrine in multiparous women in labor: relationship to duration of labor and fetal heart rate patterns. Am J Obstet Gynecol, 1985, 153(8), p. 870–877.
21. Leifer, G. Úvod do porodnického a pediatrického ošetřovatelství. Praha: Grada, 2004.
22. Leighton, BL., Halpern, SH. The effects of epidural analgesia on labor, maternal, and neonatal outcomes: A systematic review. Am J Obstet Gynecol, 2002, 186(5), p. 69–77.
23. Lothian, JA. Do not disturb: the importance of privacy in labor. J Perinat Educ, 2004 , 13(3), p. 4–6.
24. Magann, EF., Evans, S., Hutchinson, M., et al. Postpartum hemorrhage after vaginal birth: an analysis of risk factors. Southern Med J, 2005, 98(4), p. 419–422.
25. Morhason-Bello, IO., Babatunde, OA. Oladosu, AO. Social support during childbirth as a catalyst for early breastfeeding initiation for first-time Nigerian mothers. Inter Breastfeeding, 2009, 4, p. 16.
26. Murray, AD., Dolby, RM., Nation, RL., Thomas, DB. Effects of epidural anaesthesia on newborns and their mothers. Child Dev, 1981, 52, p. 71–82.
27. Odent, M. Znovuzrozený porod. Praha: Argo, 2004.
28. Pascoe, JM. Social support during labor and duration of labor: a community-based study. Public Health Nurs, 1993, 10, p. 97–99.
29. Peterson, G., Mehl, L., McRae, J. Relationship of psychiatric diagnosis, defenses, anxiety and stress with birth complications. In: Fedor-Freybergh, PG., Vogel MLV., (Eds.), Prenatal and perinatal psychology and medicine. Encounter with the unborn. New Jersey, The Parthenon Publishing Group, 1988, p. 399–416 .
30. Pirdel, M., Pirdel, L. Perceived environmental stressors and pain perception during labor among primiparous and multiparous women. J Reprod Infertil, 2009, 10(3), p. 217–223.
31. Ransjö-Arvidson, AB., Matthiesen, AS., Lilja, G., et al. Maternal analgesia during labor disturbs newborn behavior: effects on breastfeeding, temperature, and crying. Birth, 2001, 28(1), p. 5–12.
32. Simkin, PP. Just another day in a woman’s life? Nature and consistency of women’s long-term memories of their first birth experiences. Birth, 1992, 19, p. 64–81.
33. Simkin, PP., O’Hara, M. Nonpharmacologic relief of pain during labor: systematic reviews of five methods. Am J Obstet Gynecol, 2002, 186(5), p. 131–159.
34. Sosa, R., Kennell, JH., Klaus, MH, Urrutia, JJ. The effect of a supportive companion on perinatal problems, length of labor, and mother-infant interaction. N Engl J Med, 1980, 303(11), p. 597–600.
35. Stadlmayr, W., Amsler, S., Lemola, S., et al. Memory of childbirth in the second year: The long-term effect of a negative birth experience and its modulation by the perceived intranatal relationship with caregivers. J Psychosom Obstet Gynecol, 2006, 27(4), p. 211–224.
36. Šulová, L. Raný psychický vývoj dítěte. Praha: Karolinum, 2005.
37. Takács, L., Kodyšová, E. Psychosociální faktory ovlivňující spokojenost rodiček s perinatální péčí. Čes Gynek, 2011, 76(3), s. 199–204.
38. Takács, L., Kodyšová, E., Kejřová, K., Bartošová, M. Psychosociální klima porodnice a jeho vliv na emoční pohodu rodičky. Psychologie pro praxi, 2011, 47(3–4), s. 9–23.
39. Takács, L., Kodyšová, E., Kejřová, K., Bartošová, M. Zahájení kojení z hlediska psychosociálních faktorů perinatální péče. E-psychologie [online], 2011, 5 (4), 16–32 [cit. 7.8.2011]. Dostupný z WWW: <http://e-psycholog.eu/pdf/takacs-etal.pdf>.
40. Trueba, G., Contreras, C., Velazco, MT., et al. Alternative strategy to decrease Cesarean section: support by doulas during labor. J Perinat Educ, 2000, 9(2), p. 8–13.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2012 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Těžké krvácení rok po provedeném císařském řezu při perzistující inkretní placentě
- Laparoskopická rekonštrukčná liečba agenézy cervixu
- Souvislost psychosociálních aspektů perinatální péče s některými zákroky a zdravotními komplikacemi v průběhu porodu
- Diagnostika a léčba hyperaktivního močového měchýře v České republice před pěti lety a dnes
- Prevalence anální HPV infekce u žen a její vztah k cervikální HPV infekci
- Aktivní buněčná imunoterapie karcinomu ovaria pomocí dendritických buněk
- Některé aspekty perinatální a mateřské úmrtnosti v Albánii
- Operační postup mini-páskové antiinkontinentní operace AJUST, doporučení a způsoby řešení možných nestandardních situací
- Peripartálna hysterektómia – review
- Trendy operačních vaginálních porodů v Moravskoslezském regionu v letech 2002-2011
- Bezpečnost a rizika spojená se screeningem chromozomálních abnormalit během těhotenství
- Vliv oxidačního stresu na mužskou plodnost
- Stanovenie expresie p16INK4A mRNA transkriptu v steroch z krčka maternice s rôznymi stupňami cervikálnej dysplázie
- Mapování lymfatik v axile jako možnost prevence lymfedému u pacientek s karcinomem prsu – první výsledky anatomické studie
-
Faulty indwelling urinary catheter detection
A defective medical accessory can imitate a typical medical complication - Vliv věku rodičky, parity, délky trvání těhotenství a hmotnosti plodu na fetomaternální hemoragii při spontánním porodu
- Vzpomínka na prof. MUDr. Milana Dvořáka, DrSc.
- Nová kolposkopická nomenklatura
- Názvosloví kolposkopie IFCPC 2011
- Zásady dispenzární péče ve fyziologickém těhotenství
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nová kolposkopická nomenklatura
- Vliv oxidačního stresu na mužskou plodnost
- Peripartálna hysterektómia – review
- Názvosloví kolposkopie IFCPC 2011
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



