-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Možnosti využití ultrazvuku u neuroaxiálních blokád
Autoři: Mach Dušan
Působiště autorů: Anesteticko-resuscitační oddělení Nemocnice Nové Město na Moravě
Vyšlo v časopise: Anest. intenziv. Med., 25, 2014, č. 3, s. 231-234
Kategorie: Postgraduální vzdělávání - Echodidaktika
Technika punkce páteřního kanálu k provedení spinální či epidurální anestezie patří mezi základní manuální zručnosti, které si mladý anesteziolog osvojuje. Během několika měsíců se stávají rutinou. Ta je však čas od času konfrontována s pa-cientem, který posune lumbální punkci do oblasti velmi obtížné, dlouhotrvající procedury.
Ultrazvukově asistovaná punkce představuje elegantní řešení těchto případů. Navíc stále větší dostupnost ultrazvukových přístrojů na sálech dává předpoklad i pro širší výuku těchto technik. Předkládaný text má přinést rychlý přehled současných poznatků týkajících se tohoto tématu.
TEORETICKÉ PŘEDPOKLADY
Základní výchozí předpoklad celé techniky je velmi jednoduchý: kam „dohlédne“ ultrazvuk, je dostatečné okno i pro jehlu. Jsme-li schopni zobrazit interlaminární prostor, existuje možnost úspěšné punkce. Co lze ve skutečnosti od ultrazvuku v této oblasti očekávat?
- Spolehlivá detekce výšky punkce (spolehlivá identifikace příslušného obratle)
- Spolehlivá detekce střední roviny (spinózních výběžků)
- Spolehlivá lokalizace nejvhodnějšího meziobratlového prostoru k punkci
- Určení optimálního sklonu zaváděné jehly
- Detekce vzdálenosti kůže/ligamentum flavum/dura před punkcí
- Odhalení anatomických abnormalit a patologií
Tyto informace se stávají velmi cennými především u skupin pacientů, kteří jsou z pohledu tradičního přístupu, problematičtí (morbidní obezita, deformity páteře, stavy po spondylochirurgickém výkonu).
První zmínka o využití ultrazvuku k lumbální punkci pochází ze 70. let minulého století z ruské literatury. V 80. letech publikoval Cork v Anesthesiology podobnou práci. Až samotný konec minulého století představuje skutečné oživení zájmu o ultrazvuk v regionální anestezii. Centrálních blokád se to dotklo ještě s dalším několikaletým zpožděním. Mezi lety 2001 a 2004 Grau et al. publikoval řadu prací, které demonstrovaly možnosti ultrazvuku v této oblasti a staly se základem našeho současného nahlížení na ultrazvukovou anatomii okolí páteřního kanálu. Posledních 5 let bylo spojeno s dalším technickým pokrokem v oblasti ultrazvukových přístrojů a přineslo velké množství prací na toto téma. O významnosti tématu hovoří i to, že ultrazvukově naváděná epidurální a spinální blokáda se objevuje v britských NICE guidelines (National Institute for Health and Clinical Excellence).
Na druhou stranu je třeba zcela jasně říct, že ultrazvuk nemá a do budoucna pravděpodobně ani nebude mít místo v rutinním postupu při punkci páteřního kanálu. Důvody jsou zcela jasné: poměrně vysoká úspěšnost a bezpečnost tradiční techniky založené na znalosti topografické anatomie a dobře hmatatelných povrchových anatomických strukturách. Existují také technické limitace současně používaných ultrazvukových přístrojů v zobrazování tak složité „kostěné klece“, ve které prochází páteřní kanál.
Základní topograficko-anatomické vztahy
Lidský obratel má typický obraz těla a oblouku, které uzavírají páteřní kanál. Na oblouku popisujeme pedikly, laminu a následující výběžky: trnový, párový příčný a párový horní a dolní kloubní. Do páteřního kanálu lze proniknout mezi trnovými výběžky prostorem mezi dvěma sousedními oblouky (prostor mezi laminami – interlaminární prostor). Neprostupný interspinózní prostor můžeme obejít paramediálním přístupem, vždy však musíme najít volně přístupné okno interlaminárního prostoru.
Mezi prvním krčním obratlem a bazí lební vystupuje míšní kořen C1. V krční oblasti proto najdeme příslušný kořen vždy nad korespondujícím obratlem. Vzhledem k tomu, že kořen C8 nemá svůj vlastní obratel a vystupuje mezi obratli C7 a Th1, v hrudní páteři se situace mění. Od úrovně Th1 nacházíme příslušný kořen vždy pod korespondujícím obratlem (kořen Th2 vystupuje pod druhým hrudním obratlem).
Situaci dále komplikuje rozdílný tvar a sklon obratlových výběžků. Na úrovni Th1 se vedle hmatného trnového výběžku přibližně nachází příčný výběžek stejného obratle a pod ním vystupující příslušný spinální nerv. Již v oblasti Th7 je sklon trnových výběžků natolik výrazný, že vedle hmatného trnu je uložen příčný výběžek obratle o segment nižšího (Th8). Spinální kořen Th8 je opět pod ním. Směrem lumbálním se tyto poměry opět upravují do stavu podobnému horní hrudní páteři.
ULTRAZVUKOVÉ PŘÍSTUPY A ANATOMIE
Při ultrazvukové asistenci se poloha pacienta neliší od klasického postupu (poloha na boku, nebo vsedě). U obézních pacientů s předpokládanou větší hloubkou punkce používáme zahnutou nízko-frekvenční (2–5 MHz) sondu s iniciálním nastavením hloubky 7–8 cm. U štíhlých pacientů a dětí lze s úspěchem využít lineální sondu s pracovní frekvencí 7–10 MHz. Při manipulaci se sondou se budeme pohybovat v těchto třech základních rovinách.
Rovina příčná – dlouhá osa sondy je přikládána kolmo na dlouhou osu páteře a probíhá souběžně s příčnými výběžky.
Rovina paramediální sagitální – dlouhá osa sondy je přikládána souběžně s dlouhou osou páteře několik centimetrů od střední roviny.
Rovina paramediální sagitální šikmá – dlouhá osa sondy je přikládána souběžně s dlouhou osou páteře několik centimetrů od střední roviny a sklání se tak, že ultrazvukový svazek směřuje lehce mediálně.
Kostní struktury mají v ultrazvukovém obraze hyperechogenní (světlou) hranici, za níž se nachází hypoechogenní akustický stín, znemožňující zobrazení hlubších struktur. Nekostěná pojivová tkáň (ligamenta, fascie) má obraz také hyperechogenní, ale jejich akustická impedance umožňuje zobrazení struktur pod nimi. Tuková tkáň a především tekutiny mají obraz typicky hypoechogenní.
Při ultrazvukové asistenci budeme vycházet z těchto základních projekcí.
Projekce paramediální sagitální na úrovni příčných výběžků – dlouhá osa sondy je přikládána souběžně s dlouhou osou páteře 3–4 cm od střední roviny nad horním okrajem sakra. Na obrazovce vidíme příčné výběžky jako poloměsíčité hyper-echogenní linie, za nimiž jsou jasně patrné hypo-echogenní akustické stíny. Obraz lze s trochou nadsázky přirovnat k tmavým prstům s jasně patrným světlým okrajem nehtů. Mezi těmito strukturami je patrný obraz m. psoas (obraz letní noční oblohy) – obrázek 1.
Obr. 1. Projekce paramediální sagitální na úrovni příčných výběžků 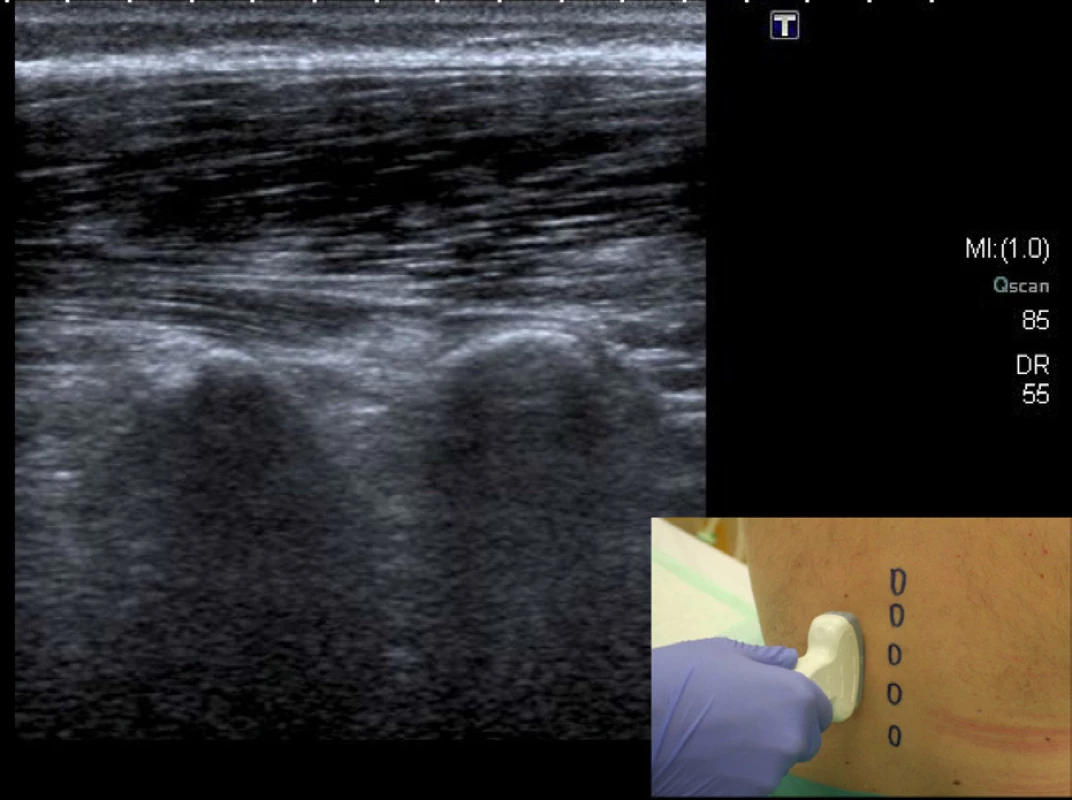
Projekce paramediální sagitální na úrovni kloubních výběžků. Tuto projekci získáme z předešlé, pokud bez změny směru UZ svazku posuneme sondu lehce ke střední rovině. Přerušované hyperechogenní obrazy příčných výběžků se stanou nepřerušovanou hyperechogenní linií, která je umístěna mírně povrchněji a jsou na ní patrné jednotlivé hrby. Ty odpovídají facetovým kloubům (mezi horním a dolním kloubním výběžkem sousedních obratlů) – obrázek 2.
Obr. 2. Projekce paramediální sagitální na úrovni kloubních výběžků 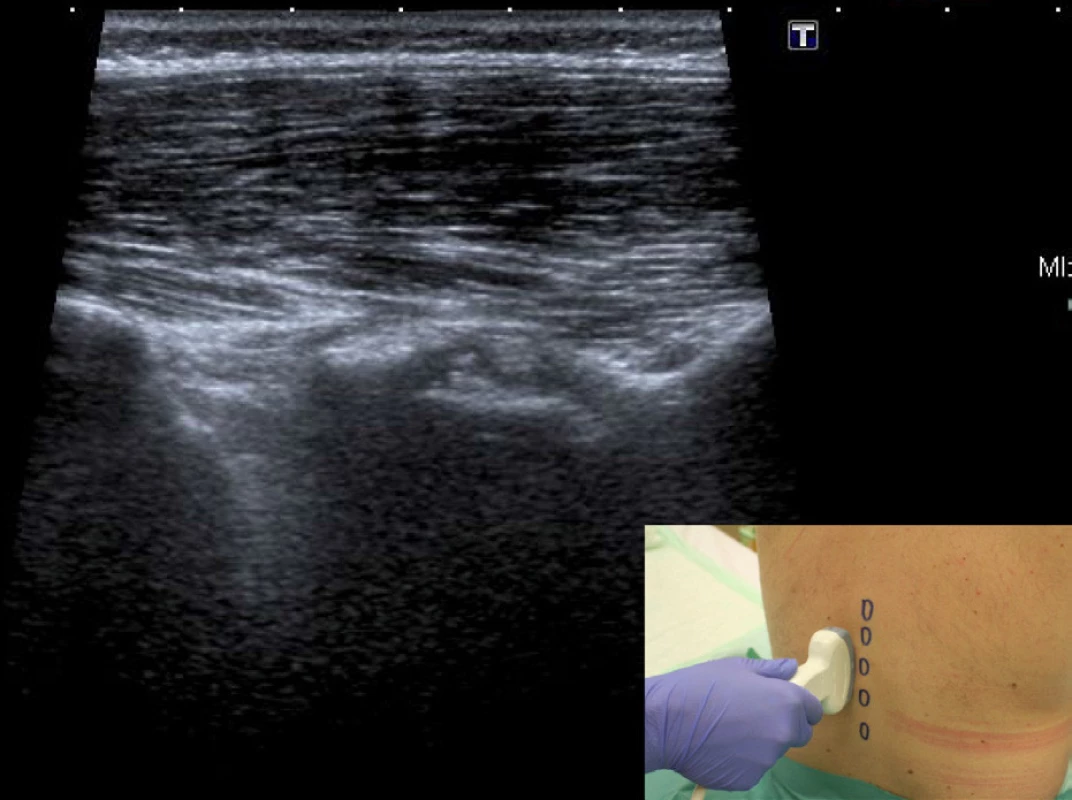
Projekce paramediální sagitální šikmá. Tuto projekci získáme z předešlé, pokud bez změny polohy sondy skláníme směr UZ svazku ke střední rovině. Obraz se mění z nepřerušované „hrbaté“ linie na obraz „zubů pily“. Vlastní zuby jsou hyper-echogenním obrazem laminy a „mezizubní“ prostor je akustické okénko, které nás pouští do páteřního kanálu. Při kvalitním přístroji lze v těchto oknech někdy vizualizovat tyto struktury v tomto pořadí: ligamentum flavum, epidurální prostor, zadní dura mater, intrathékální prostor, přední dura mater a tělo obratle. Nejčastěji najdeme obraz takzvaného zadního komplexu, což je ligamentum flavum, zadní dura a epidurální prostor jako nerozlišitelná hyperechogenní linie mezi zuby pily – obrázek 3.
Obr. 3. Projekce paramediální sagitální šikmá 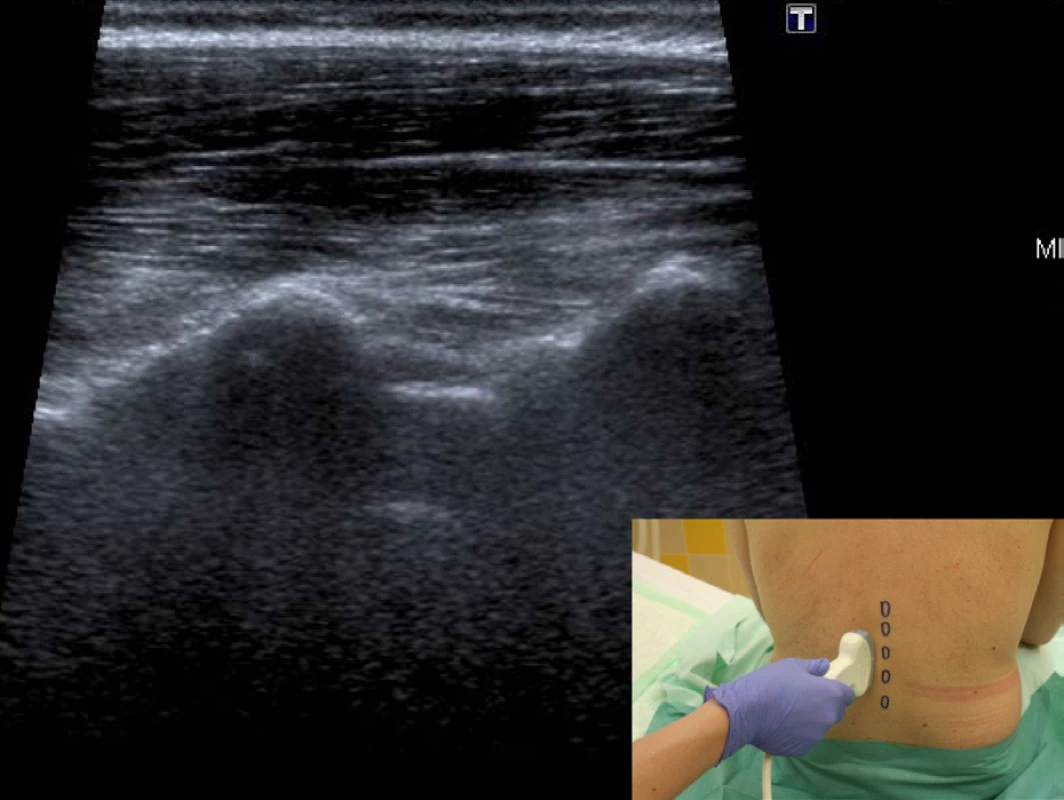
Projekce příčná na úrovni trnového výběžku – dlouhá osa sondy je přikládána kolmo na dlouhou osu páteře. Pokud se nacházíme přímo nad trnovým výběžkem, velmi jednoduše jej identifikujeme. Přímo pod sondou je patrný okraj výběžku jako jasná hyperechogenní linie následovaná výrazným tmavým akustickým stínem. Obraz může připomínat vztyčený tmavý prst s bílým okrajem nehtu. Posuneme-li tento obraz do středu obrazovky, můžeme na kůži pacienta pod středem sondy vyznačit linii probíhajících trnových výběžků. Laterálně ve větší hloubce nacházíme oboustranně hyperechogenní linii vyznačující okraj lamin – obrázek 4.
Obr. 4. Projekce příčná na úrovni trnového výběžku 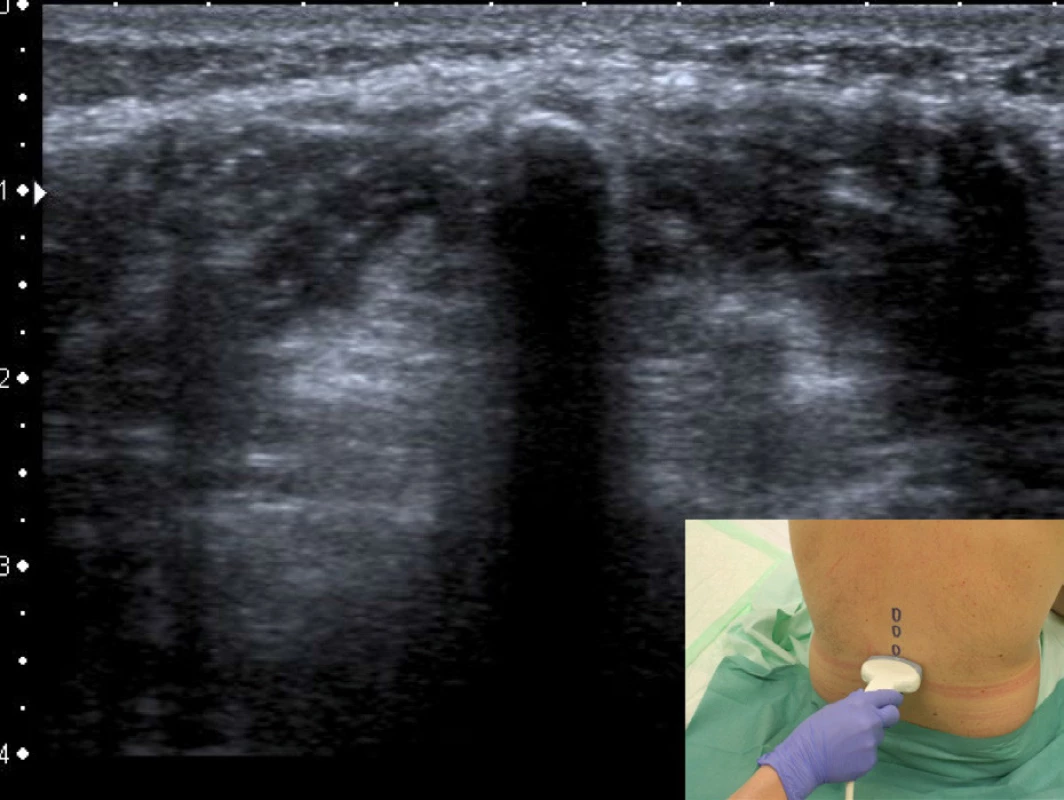
Projekce příčná na úrovni mezi trnovými výběžky. Tuto projekci získáme z předešlé, pokud bez změny směru UZ svazku posuneme sondu lehce kaudálně či kraniálně. Jedná se o posunutí sondy tak, aby ultrazvukový svazek procházel mezi dvěma sousedními trnovými výběžky a mezi dvěma laminami až do páteřního kanálu. Typický hypoechogenní stín výběžku se změní v méně tmavý obraz interspinózních ligament s paravertebrálními svaly po obou stranách. V hloubce lze rozlišit hyperechogenní horizontální linii zadního komplexu a hypoechogenním intratekálním prostorem za ním. K získání obrazu zadního komplexu je občas třeba mírné pohyby sondou ve smyslu změny úhlu UZ svazku. Tento úhel pak koresponduje s optimálním úhlem zavádění jehly. Je třeba říct, že zobrazení zadního komplexu touto projekcí je významně složitější než u projekce paramediální sagitální šikmé – obrázek 5.
Obr. 5. Projekce příčná na úrovni mezi trnovými výběžky 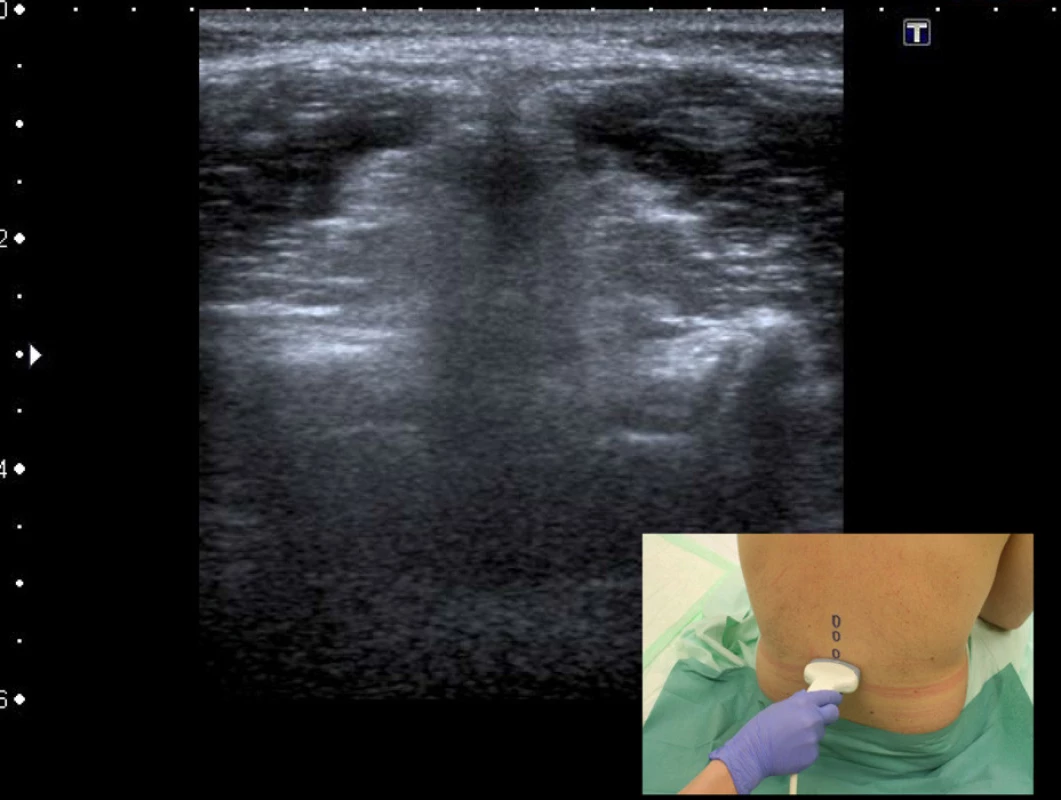
PRAKTICKÝ POSTUP
V následujících bodech je popsán standardní postup ultrazvukem naváděné lumbální punkce bez sledování jehly v reálném čase. Závěrem je uvedena zjednodušená varianta doporučená autorem.
- Umístění pacienta do příslušné polohy a ini-ciální nastavení přístroje.
- Zobrazíme projekci paramediální sagitální na úrovni příčných výběžků s obrazem příčných výběžků jako tmavých prstů s jasně patrným světlým okrajem nehtů.
- Mírným posunem sondy mediálně získáme projekci paramediální sagitální na úrovni kloubních výběžků s obrazem facetových kloubů (jako nepřerušovanou hyperechogenní linii s hrby).
- Skloněním UZ svazku mediálně přejdeme do projekce paramediální sagitální šikmé s obrazem „zubů pily“.
- Určíme přesnou výšku punkce. Posunem sondy kaudálně v této projekci jednoduše najdeme poslední „zub pily“ a poslední prostor mezi těmito zuby je interlaminární prostor L5–S1. Posunujeme se zpět kraniálně a odpočítáváme interlaminární prostory až v námi požadované výšce. Tu můžeme na kůži vyznačit pod středem sondy (ve chvíli, kdy je požadovaný interlaminární prostor ve středu obrazovky).
- Sondu otočíme o 90 stupňů a přejdeme do projekce příčné na úrovni mezi trnovými výběžky. Sondu dostáváme do místa naší punkce. Nakláněním sondy kraniokaudálně při získávání optimálního obrazu můžeme určit ideální úhel zavádění jehly a měřením na obrazovce zjistit hloubku. Místo vpichu označíme na kůži pod středem sondy (ve chvíli, kdy je požadovaný interspinózní prostor ve středu obrazovky).
- Vlastní provedení punkce již probíhá za standardních aseptických podmínek bez použití ultrazvuku z označeného místa a pod úhlem, který měla sonda ke kůži ve chvíli optimálního obrazu.
Zjednodušený postup preferovaný autorem
Poměrně jednoduše lze i bez hmatných kostěných struktur najít příčnou projekci na úrovni trnového výběžku s typickým obrazem trnového výběžku (obraz připomínající vztyčený tmavý prst s bílým okrajem nehtu). Posuneme tento obraz do středu obrazovky a na kůži pacienta pod středem sondy vyznačíme čarou linii trnových výběžků (zjednodušeně průběh páteře). Sondu poté posuneme mírně kaudálně, či kraniálně do projekce příčné na úrovni mezi trnovými výběžky. Typický hypo-echogenní stín trnového výběžku zmizí a v hloubce lze občas spatřit hyperechogenní horizontální linii zadního komplexu. V místě přiložené sondy nyní na kůži pacienta vyznačíme horizontální čáru (úroveň příslušného interspinózního prostoru. Po odložení sondy máme na zádech pacienta nakreslený kříž, v jehož středu je místo vpichu.
V reálném čase zobrazovaná punkce
V posledních letech velmi rychle narůstá počet prací popisujících ultrazvukovou asistenci jako velmi užitečný nástroj k vyhledání ideálního místa punkce a změření vzdálenosti kůže/ligamentum flavum. Jen kazuisticky jsou však popsány přímo v reálném čase zobrazované punkce. Důvody jsou zcela jasné. Ultrazvukové zobrazení jehly je při tomto jejím sklonu velmi obtížné, nedostává se nám minimálně jedné ruky k manipulaci s jehlou a sondou a není zcela vyřešena problematika ultrazvukového gelu a jeho potenciálního přenesení do páteřního kanálu. První zmiňované problémy byly zkušebně řešeny využitím fixního nástavce (vodiče pro jehlu) k ultrazvukové sondě.
ZÁVĚR
Ultrazvuková asistence při provádění neuro-axiálních blokád se podle dosavadních zkušeností jeví jako velmi užitečná pomůcka k vyhledání optimálního místa punkce, odhadu směru a úhlu zavedení jehly a konečně i odhadu hloubky. Její provedení nevyžaduje příliš velkou manuální zručnost ani rozsáhlé zkušenosti. V současné době však nelze očekávat, že by měla konkurovat klasické technice punkce založené na hmatných povrchových anatomických strukturách. Její místo hledejme u pacientů, kde tyto struktury nejsme schopni identifikovat (obezita, stavy po spondylochirurgickém výkonu) a u výrazně změněné anatomie páteře (skoliózy).
Adresa pro korespondenci:
MUDr. Dušan Mach
ARO Nemocnice Nové Město na Moravě p. o.
Žďárská 610
592 31 Nové Město na Moravě
e-mail: dusan.mach@post.cz
Zdroje
1. Chin, K. J., Karmakar, M. K., Peng, P. Ultrasonography of the adult thoracic and lumbar spine for central neuraxial blockade. Anesthesiology, 2011, 114, p. 1459–1485.
2. Balki, M. Locating the epidural space in obstetric patients-ultrasound a useful tool: continuing professional development. Can. J. Anaesth., 2010, 57, p. 1111–1126.
3. Chin, K. J., Perlas, A., Chan, V., Brown-Shreves, D., Koshkin, A., Vaishnav, V. Ultrasound imaging facilitates spinal anesthesia in adults with difficult surface anatomic landmarks. Anesthesiology, 2011, 115, p. 94–101.
4. McLeod, A., Roche, A., Fennelly, M. Case series: Ultra-sonography may assist epidural insertion in scoliosis patients. Can. J. Anaesth., 2005, 52, p. 717–720.
5. Salman, A., Arzola, C., Tharmaratnam, U., Balki, M. Ultrasound imaging of the thoracic spine in paramedian sagittal oblique plane: the correlation between estimated and actual depth to the epidural space. Reg. Anesth. Pain. Med., 2011, 36, p. 542–547.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2014 Číslo 3- Jak souvisí postcovidový syndrom s poškozením mozku?
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Léčba akutní pooperační bolesti z pohledu ortopeda
-
Všechny články tohoto čísla
- Terapeutická hypotermie po zástavě oběhu - máme přestat? Ani náhodou!
- Bužií asistovaná koniotomie (BACT) na prasečím modelu – pilotní studie
- Kontinuální kaudální epidurální analgezie extrémně nedonošeného dítěte – kazuistika
- Postpunkční cefalea v porodnictví
- Úloha krátkodobých betablokátorů v anestezii a intenzivní péči
- Kandidová sepse jako komplikace u pacienta s polytraumatem
- Význam tromboelastografie (TEG) a tromboelastometrie (ROTEM) na jednotke intenzívnej starostlivosti
- Současné možnosti kontinuálního neinvazivního monitorování arteriálního tlaku
- Možnosti využití ultrazvuku u neuroaxiálních blokád
- Centrální žilní porty a jejich využití k zajištění dlouhodobého cévního přístupu
- Premedikace a lačnění
- Valsalvův manévr
- Consensus guidelines for the management of postoperative nausea and vomiting
- Mezioborové stanovisko k používání terapeutické hypotermie u pacientů po zástavě oběhu
- Použití vysokofrekvenční ventilace/oscilace u pacientů s ARDS: jen jako rescue postup!
- Souhlas k pitvě – právní a etický problém?
- Vladimír Lemon a hudba v korespondenci z let 2009–2010
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Postpunkční cefalea v porodnictví
- Valsalvův manévr
- Centrální žilní porty a jejich využití k zajištění dlouhodobého cévního přístupu
- Význam tromboelastografie (TEG) a tromboelastometrie (ROTEM) na jednotke intenzívnej starostlivosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



