-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Pooperační bolesti v krku
Postoperative sore throat
Objective:
To assess the incidence and risk factors for postoperative sore throat.Design:
A prospective, observational, double-blind study.Setting:
Departments and ICUs of Surgery, Trauma, Plastic and Aesthetic Surgery, Urology and Gynaecology, University Hospital Olomouc.Materials and methods:
The study comprised of 1,942 patients after elective surgery who were inquired about sore throat and other peri-operative complaints on the 1st postoperative day. If sore throat or hoarseness were present on the 1st postoperative day, the patients were re-examined on the 3rd postoperative day. Patients with sore throat persisting till the 3rd postoperative day were referred for an ENT examination. Patient records from the recovery room and wards as well as the anaesthetic records were used to find out about the demographic data and anaesthetic management. The data were processed using appropriate statistical tests.Results:
A total of 16.2% of patients had postoperative sore throat on the day of surgery, occurring at various rates depending on the type of airway management during general anaesthesia. Sore throat was the most frequent after endotracheal intubation (18.3 %) and laryngeal mask insertion (12.8 %). The lowest rates of sore throat were reported after face mask ventilation (4 %). The way the tracheal tube tip was prepared prior to tracheal intubation had a prominent influence as well. Both local anaesthetic (Mesocain) jelly and water increased the incidence of sore throat two-fold as compared with K-Y jelly or no pre-treatment. Gender (p = 0.712), BMI (p = 0.982), anaesthesiologist’s experience (p = 0.311), nasogastric tube insertion (p = 0.522) or smoking (p = 0.691) did not influence the incidence of sore throat.Conclusion:
The technique of peri-operative airway management and lubricant use during general anaesthesia significantly affect the incidence of postoperative sore throat.Keywords:
postoperative complications – sore throat – face mask – intubation – laryngeal mask – lubrication
Autoři: Dostálová Kateřina 1; Doubravská Lenka 1; Fritscherová Šárka 1; Pospíšilová Dagmar 2; Zapletalová Jana 3; Adamus Milan 1
Působiště autorů: Klinika anesteziologie a resuscitace FN a LF UP v Olomouci, 2Otolaryngologická klinika FN a LF UP v Olomouci, 3Ústav lékařské biofyziky, LF UP Olomouc 1
Vyšlo v časopise: Anest. intenziv. Med., 21, 2010, č. 4, s. 172-178
Kategorie: Anesteziologie - Původní práce
Souhrn
Cíl studie:
Zjištění četnosti výskytu a rizikových faktorů pro rozvoj pooperační bolesti v krku po celkové anestezii.Typ studie:
Dotazníková, observační, zaslepená.Typ pracoviště:
Oddělení a JIP chirurgie, traumatologie, plastické a estetické chirurgie, urologie a gynekologie fakultní nemocnice.Materiál a metoda:
1942 pacientů po elektivním chirurgickém výkonu bylo dotázáno na bolest v krku v den operace, 1. a případně 3. pooperační den. Při bolestech přetrvávajících 3. den jsme provedli otorinolaryngologické vyšetření. Z dokumentace dospávacího pokoje příslušného oddělení a anesteziologického záznamu jsme zapsali demografické údaje, použité anesteziologické techniky a podaná léčiva, která mohla ovlivnit výskyt pooperačních bolestí v krku. K hodnocení jsme použili statistický software SPSS s příslušnými testy na 5% hladině významnosti.Výsledky:
Bolest v krku v den operace udávalo 16,2 % pacientů, četnost závisela na způsobu zajištění dýchacích cest při celkové anestezii. Nejvyšší byla po orotracheální intubaci (18,3 %) a zavedení laryngeální masky (12,8 %), nejnižší po ventilaci obličejovou maskou (4,0 %). Výskyt bolestí ovlivnil i způsob lubrikace konce tracheální rourky před intubací. Mesocain gel a voda zvyšovaly výskyt bolesti dvojnásobně ve srovnání s použitím K-Y gelu nebo ponecháním bez ošetření. Pohlaví (p = 0,712), BMI (p = 0,982), zkušenosti anesteziologa (p = 0,311), peroperačně zavedená nazogastrická sonda (p = 0,522) ani kuřáctví (p = 0,691) bolest v krku výrazně neovlivnily.Závěr:
Způsob zajištění dýchacích cest během celkové anestezie a použitá lubrikancia významně ovlivňují četnost pooperačních bolestí v krku.Klíčová slova:
pooperační komplikace – bolest v krku – obličejová maska – intubace – laryngeální maska – lubrikanciaÚvod
Bolesti v krku patří z pohledu anesteziologa mezi „malé“ potíže po celkové anestezii s endotracheální intubací či zavedenou laryngeální maskou [1, 2, 3, 4]. Nemocní však bolest v krku společně s pooperační bolestí, obtížným probouzením z anestezie, nevolností a zvracením vnímají jako velkou obavu.
Podle literárních údajů kolísá bolest v krku po tracheální intubaci od 14,5 % do 50 % a po zavedení laryngeální masky od 5,8 % do 34 % [4, 5]. Příčiny vzniku bolestí jsou multifaktoriální [5, 6, 7]. Vliv může mít věk, pohlaví, velikost použité tracheální rourky, tlak v obturační manžetě, šetrnost přímé laryngoskopie i délka a obtížnost intubace, stejně tak i manipulace při odsávání z orofaryngu [5, 8, 9].
Cílem naší studie bylo zjistit, jak časté jsou pooperační bolesti v krku na našem pracovišti a které faktory jejich výskyt podmiňují.
Soubor pacientů a metoda
Zaslepenou observační dotazníkovou studii posoudila Etická komise FN a LF UP Olomouc a všichni nemocní podepsali informovaný souhlas se zpracováním svých údajů. Vyšetřovali jsme nemocné, kteří podstoupili plánovaný operační výkon v celkové anestezii na Centrálních operačních sálech a sálech Porodnicko-gynekologické kliniky Fakultní nemocnice Olomouc v období od září do prosince 2007. Šlo o nemocné I. a II. chirurgické kliniky, Urologické kliniky, Porodnicko-gynekologické kliniky, Oddělení plastické a estetické chirurgie a Oddělení traumatologie. Vedení anestezie i způsob zajištění dýchacích cest byly plně v kompetenci příslušného anesteziologa.
První pooperační den navštívila každého nemocného anesteziologická sestra (popř. lékař Kliniky anesteziologie a resuscitace) se strukturovaným dotazníkem (obr. 1). Do něj zaznamenali jak spontánně udávané stesky, které nemocný pociťoval v den operace, tak cílenými dotazy zjištěné potíže, především pooperační bolest v krku, polykací potíže, pooperační nevolnost a zvracení a anamnestické údaje (přítomnost kinetózy a kouření). Vyšetřující osoba neměla informace o způsobu vedení anestezie. Výskyt bolesti v krku a chrapotu jsme sledovali 0., 1. a 3. pooperační den. Poznamenali jsme demografické údaje – pohlaví, věk, výšku, hmotnost, klasifikaci ASA (fyzický stav nemocného podle American Society of Anesthesiologists) [8] a vypočítali tělesný povrch (BSA, body surface area) a BMI (body mass index).
Obr. 1. Dotazník pro zanesení dat 
Nemocné, kteří při prvotním vyšetření chraptěli nebo udávali pooperační bolest v krku ještě první pooperační den (spontánně i na cílený dotaz), sestra navštívila třetí den po operaci a zjistila, zda tyto příznaky přetrvávají. Pokud spontánně neodezněly, nemocného opětovně vyšetřil otorinolaryngolog a případně navrhl další léčbu.
Druhou část údajů jsme zjistili z anesteziologických záznamů. Zaznamenali jsme podanou premedikaci, způsob vedení anestezie, použitá anestetika, postupy zajištění dýchacích cest, způsob přípravy endotracheální rourky a laryngeální masky, peroperační zavedení nazogastrické sondy, typ a délku výkonu a zkušenost anesteziologa.
Získané údaje jsme zanesli do tabulkového procesoru Excel (Microsoft Office 2003 SP3, Microsoft Corporation) a využili ke statistickému zpracování.
Statistická analýza
K analýze dat jsme použili statistický software SPSS, v. 15 (SPSS Inc., Chicago, USA). Sledované kvantitativní parametry jsme popsali pomocí základních statistických charakteristik (průměr, směrodatná odchylka, medián, intervaly spolehlivosti), kvalitativní parametry jsme popsali pomocí četností. Závislost výskytu pooperační bolesti v krku na kvalitativních parametrech jsme hodnotili pomocí chí-kvadrát testu na kontingenční tabulce. V případě malých četností jsme použili Fisherův exaktní test. Normalitu rozdělení jsme posoudili testem podle Kolmogorova-Smirnova. K posouzení závislosti výskytu bolesti v krku po operaci na kvantitativních parametrech jsme využili (z důvodu nenormální distribuce dat) U-test (Mannův-Whitneyův). K identifikaci nezávislých faktorů významných pro predikci výskytu pooperační bolesti v krku jsme použili logistickou regresní analýzu. Testy byly dělány na hladině signifikance 0,05; při mnohonásobném porovnávání jsme použili Bonferroniho korekci signifikance.
Výsledky
Do studie jsme původně zařadili 1954 nemocných. Dvanáct z nich bylo ze studie vyřazeno, protože nebylo možné dohledat úplnou anesteziologickou dokumentaci, nebo tito nemocní neposkytli informovaný souhlas se zpracováním svých odpovědí. Výsledný soubor tak tvoří 1942 nemocných (944 mužů, 998 žen – tab. 1). Ženy měly nižší hmotnost (p < 0,0001), menší výšku (p < 0,0001), tělesný povrch (p < 0,0001) i BMI (p = 0,006). Zdravotní stav mužů dle ASA klasifikace byl horší než žen, stupněm ASA III a více bylo hodnoceno 19,9 % mužů a 13,0 % žen (p < 0,0001).
Tab. 1. Demografické údaje nemocných 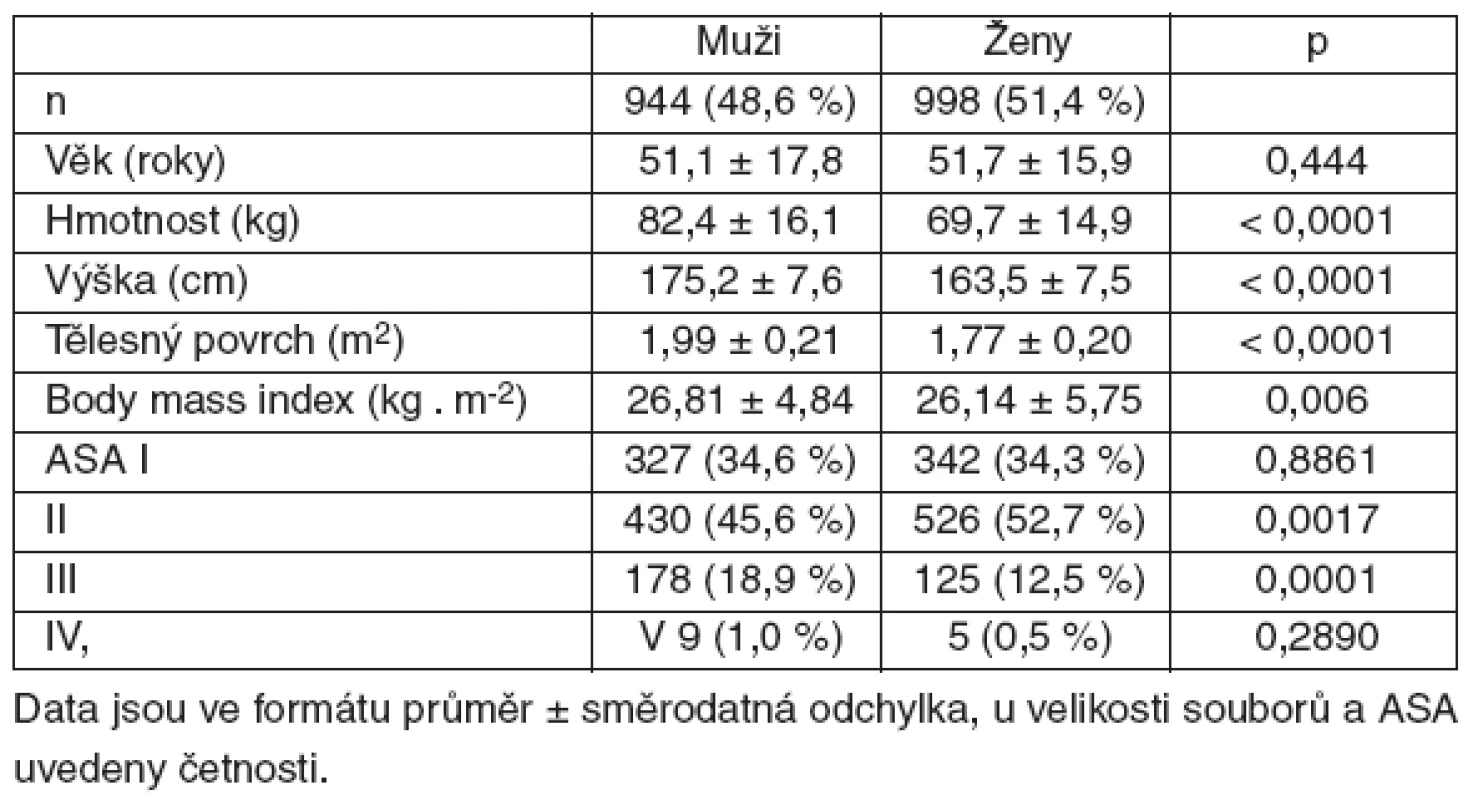
Způsob zajištění dýchacích cest během anestezie shrnuje tabulka 2. U mužů byla častěji než u žen použita endobronchiální intubace (p = 0,043) a laryngeální maska (p < 0,0001), u žen naopak obličejová maska (p < 0,0001) a orotracheální intubace (p = 0,0104).
Tab. 2. Rozdíly ve způsobu zajištění dýchacích cest u mužů a žen 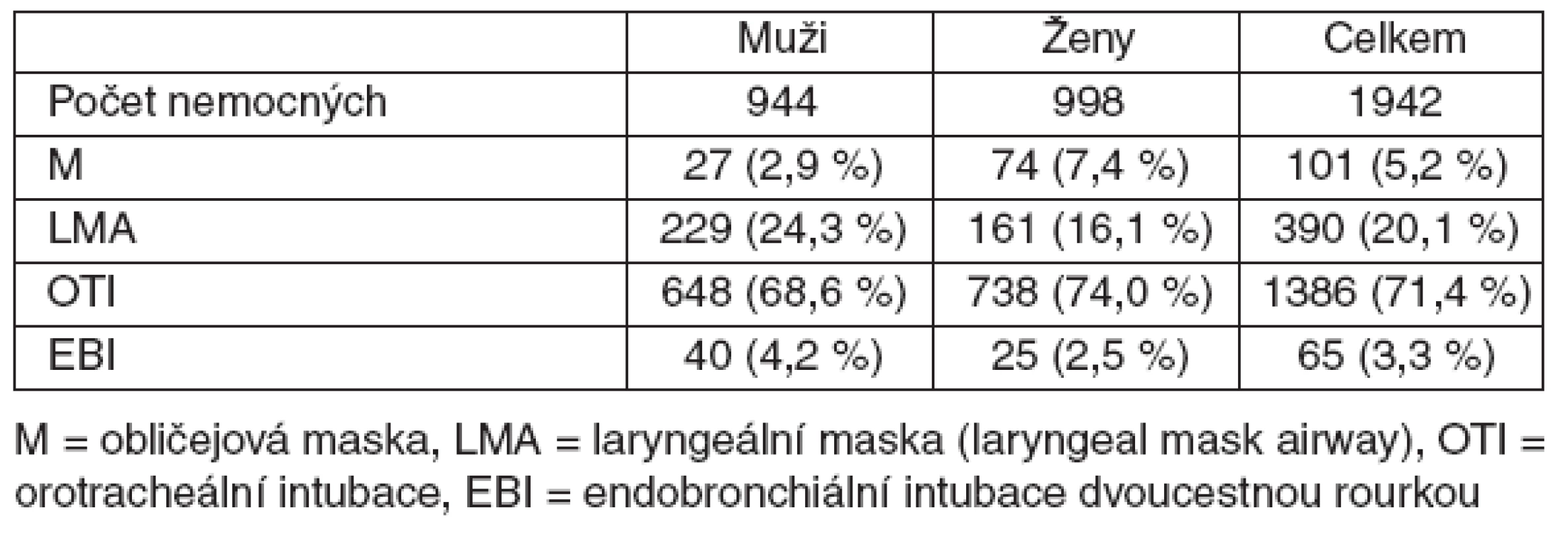
V den operace udávalo bolest v krku celkem 16,2 % nemocných (15,9 % mužů, 16,5 % žen).
Způsob zajištění dýchacích cest měl zásadní vliv na četnost bolestí v krku (p = 0,0001). Nejčastější byly po tracheální intubaci (celkem 18,3 % pacientů), naopak vzácné po ventilaci obličejovou maskou (4 %). Bolesti v krku byly stejně časté u obou pohlaví, a to jak po tracheální intubaci (p = 0,706), tak i u pacientů celého souboru (p = 0,712). První a třetí pooperační den se bolest v krku vyskytovala u 143 (7,4 %), respektive 10 (0,5 %) všech nemocných. Po tracheální intubaci udávalo bolest v krku první pooperační den 123 (8,9 %), třetí den 10 (0,7 %) nemocných (tab. 3).
Tab. 3. Výskyt bolestí v krku 0., 1. a 3. pooperační den podle způsobu zajištění dýchacích cest 
U intubovaných nemocných byl konec tracheální rourky ošetřen čtyřmi různými způsoby: potřením K-Y gelem (Johnson & Johnson, skupina K-Y, 68,6 % intubovaných pacientů) nebo Mesocain gelem (trimekain, Zentiva, skupina Mes, 2,1 %), zvlhčením sterilní vodou (skupina Voda, 3,8 %) a ponecháním rourky bez ošetření (skupina Sine, 25,5 % intubovaných nemocných). U intubovaných nemocných byl výskyt pooperačních bolestí v krku ovlivněn i přípravou tracheální rourky (p = 0,0017, tab. 4). Nejčastěji byly bolesti v krku sdruženy s použitím Mesocain gelu a vody, nebyl rozdíl ve výskytu četnosti bolestí po lubrikaci K-Y gelem a ponecháním rourky bez ošetření.
Tab. 4. Vliv přípravy tracheální rourky na výskyt pooperačních bolestí v krku po tracheální intubaci 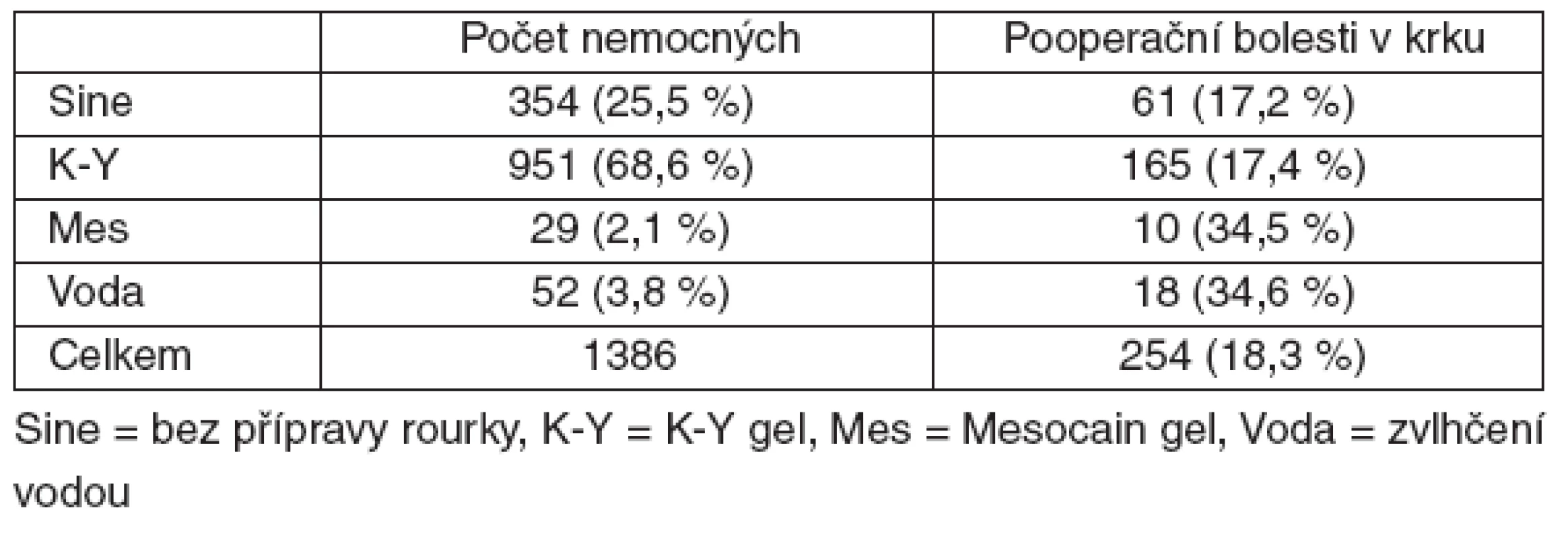
Pocity sucha v ústech udávali po operaci častěji nemocní, kteří byli intubováni (p = 0,003). Sucho v ústech bylo u nich rovněž častěji sdruženo s bolestmi v krku (p < 0,0001).
Laryngeální maska byla před zavedením připravena stejným způsobem jako tracheální rourka, převládalo použití K-Y gelu (tab. 5).
Tab. 5. Počet nemocných se zavedenou laryngeální maskou podle způsobu její přípravy 
Kouření neovlivňovalo výskyt pooperačních bolestí v krku, a to jak u nemocných celého souboru (p = 0,691), tak u pacientů po tracheální intubaci (p = 0,798). Výskyt pooperačních bolestí v krku nebyl ovlivněn obezitou. U všech obézních (BMI nad 30 kg . m-2) byl 16,2 % (p = 0,982 vs neobézní), respektive 17,9 % u intubovaných obézních pacientů (p = 0,953 vs intubovaní neobézní pacienti).
Podání suxamethonia bylo provázeno vyšším výskytem pooperačních bolestí v krku (37,5 % vs 16,0 %, p = 0,033), stejně jako aplikace nedepolarizujících relaxancií (17,5 % vs 11,7 %, p = 0,005).
Peroperační zavedení nazogastrické sondy výskyt bolestí v krku nezvýšilo (18,3 % vs 16,1 %, p = 0,522).
Délka praxe a zkušenosti anesteziologa neměly vliv na výskyt bolesti v krku (p = 0,311) po tracheální intubaci, ale prokázali jsme rozdíly mezi konkrétními lékaři, kteří anestezii vedli (tab. 6). Průměrný výskyt pooperačních bolestí v krku po tracheální intubaci byl 18,3 %. Intubace prováděné 16 lékaři byly sdruženy s bolestmi častěji (průměr 33,4 %, rozmezí 20,0–100,0 %), než byla průměrná hodnota ve studii. Naopak po intubacích, které provádělo zbývajících 24 anesteziologů, byl výskyt pooperačních bolestí v krku vzácnější (průměr 7,9 %, rozmezí 0–16,7 %).
Tab. 6. Srovnání výskytu bolestí v krku po tracheální intubaci jednotlivými anesteziology 
Neprokázali jsme souvislost mezi délkou výkonu a četností pooperačních bolestí v krku (p = 0,198). Po některých operacích však byly bolesti častější (nitrohrudní operace [p = 0,045], strumektomie [p < 0,0001] a vaginální operace [p = 0,009]).
V celém souboru byl chrapot častější u nemocných s pooperační bolestí v krku (11,4 % vs 4,6 %, p < 0,0001). Stejnou souvislost, i když o něco méně významnou, bylo možno vysledovat u intubovaných nemocných (12,2 % vs 5,8 %, p = 0,001). Přítomnost chrapotu zvyšovala možnost výskytu bolestí v krku (odds ratio 2,5).
U sedmi nemocných byl přítomen chrapot 3. pooperační den, všichni tito nemocní byli během operace intubováni. Pouze dva nemocní však chraptěli bezprostředně po operaci, u zbývajících pěti se chrapot objevil až 3. pooperační den. Všech sedm pacientů bylo do 5. pooperačního dne vyšetřeno otorinolaryngologem. Pouze u dvou pacientů s chrapotem byl pozitivní vizuální nález, u prvního zarudlá prosáklá sliznice, u druhého poškození pravé hlasivky s nálezem otoku a malého hematomu. Byl jim doporučen přípravek s lokálním antibiotikem a antiflogistickými účinky (Bioparox), antiedematózní terapie a stanovena další kontrola. Stav se u všech nemocných upravil ad integrum do 14 dní.
Premedikace diazepamem výrazně snižovala možnost rozvoje pooperačních bolestí v krku (odds ratio 0,64).
Diskuse
Tvrdé patro je senzitivně inervováno z n. palatinus major a n. nasopalatinus, v oblasti měkkého patra z nn. palatini minores (všechny z 2. větve n. trigeminus). Inervaci patrových mandlí zajišťují větévky trojklaného nervu a n. glossopharyngeus. Senzitivní inervace hltanu pochází z n. glossopharyngeus a n. vagus. N. vagus inervuje hltan i sliznici na přední stěně hrtanu. Nervy hrtanu přicházejí z n. vagus, jednak cestou n. laryngeus superior (r. internus pro sliznici hrtanu), jednak cestou n. laryngeus inferior (z n. laryngeus recurrens). Trachea je inervována n. laryngeus recurrens. Percepce z receptorů bolesti v oblasti senzitivních vláken trojklanného nervu, n. glossopharyngeus i n. vagus je vedena tříneuronovou dráhou analogickou dráze spinotalamické – tractus trigeminothalamicus. Nociceptory reagují na mechanická, chemická a termická podráždění i na tkáňové působky uvolňované v zánětlivé tkáni [9].
V naší studii udávalo bolesti v krku v den operace 16,2 % pacientů. Zjistili jsme rozdíly v četnosti podle způsobu zajištění dýchacích cest při celkové anestezii, nejvyšší po OTI (18,3 %) a po zavedení LMA (12,8 %). Nejméně pacientů udávalo bolest v krku po ventilaci obličejovou maskou (4,0 %). Po ošetření konce tracheální rourky před intubací Mesocain gelem nebo vodou došlo k dvojnásobnému zvýšení výskytu bolesti v krku v porovnání bez ošetření nebo s K-Y gelem. Pohlaví, BMI, zkušenosti anesteziologa, peroperačně zavedená nazogastrická sonda ani kuřáctví bolest v krku výrazně neovlivnily.
Rozpětí výskytu bolestí v krku po tracheální intubaci a po zavedení laryngeální masky může být podmíněno rozdílnou zručností anesteziologa a technikou OTI i odlišnou interpretací bolesti v krku nemocným. Při cíleném dotazu je incidence bolestí v krku častější než po spontánní odpovědi na pooperační stesky. Pozornost pacientů je většinou upoutána především na operované místo a pacienti někdy bolest v krku i potíže s polykáním nedávají do souvislosti s anestezií a operací [5].
Kromě faktorů zmíněných v úvodu se může na rozvoji pooperačních bolestí v krku podílet i útlak příslušných struktur při intubaci, zvláště byla-li obtížná. Poškození či edém sliznice hypofaryngu a laryngu pak působí podráždění nociceptorů. Větší velikost intubační rourky nebo přeplnění manžety tracheální rourky mohou vyústit ve slizniční ischémii. Ta může podmiňovat vznik pozdních následků intubace, tj. postintubačních stenóz trachey a tracheomalacií. Postintubační stenózy trachey jsou častější při déletrvající umělé plicní ventilaci (týden a více), byly však popsány i případy rychlého rozvoje už po 24hodinové intubaci.
Bolesti v krku jsou častěji spojeny s použitím tracheální rourky většího průsvitu [5].
Diagnostika bolesti v krku se opírá především o subjektivní stesky pacienta. Klinicky lze někdy najít patologický nález v indirektní laryngoskopii. Případné poškození temporomandibulárního skloubení, hrtanu, průdušnice, hltanu nebo jícnu je možné prokázat pomocí zobrazovacích metod (RTG, endoskopie horních částí zažívacího traktu nebo bronchoskopie) [8].
U mužů jsme zaznamenali častější použití LMA než u žen (tab. 2). Častější ventilace obličejovou maskou u žen byla pravděpodobně podmíněna typem operace (krátké gynekologické výkony).
Prokázali jsme zvýšený výskyt bolesti v krku při aplikaci Mesocain gelu na konec endotracheální rourky. Dříve byl Mesocain gel tímto způsobem využíván v anesteziologické praxi rutinně, dnes se použití různí podle zvyklostí pracoviště. Gel obsahuje trimekain hydrochlorid, karbetopendecin, hyetelózu (hydroxyetylcelulózu) a čištěnou vodu a není zcela jasné, která z těchto látek má dráždivé účinky na sliznici hltanu a hrtanu.
Na našem pracovišti se převážně používá K-Y gel, což je lubrikační gel na vodní bázi, biologicky inertní bez přídavku barviv a parfémů. Obsahuje glycerin a hyetelózu jako lubrikant a chlorhexidin glukonát, glukonodelta-lakton, metylparaben a hydroxid sodný jako antiseptická a konzervační aditiva. Mesocain gel i K-Y gel jsou baleny sterilně v tubě, žádný z nich však není podle Souhrnu údajů o přípravcích (SPC) určen pro intratracheální použití. Na vzniku častější bolesti v krku po Mesocain gelu se může podílet tendence zasychat a tvořit krusty, které dráždí sliznici dýchacích cest a stimulují nociceptory. Nižší výskyt bolesti v krku u K-Y gelu může být podmíněn přísadou glycerinu s možným ochranným vlivem na buňky sliznice. Vzhledem k překvapivě vyššímu výskytu bolestí v krku po ošetření intubační rourky či LMA Mesocain gelem ho k tomuto použití nedoporučujeme. Některé studie se ztotožňují s tímto zjištěním [10], jiné uvádějí opačnou zkušenost při aplikaci lokálního anestetika (LA) na orotracheální rourku [11]. Jiné literární zdroje udávají nižší výskyt bolesti v krku i po naplnění manžety tracheální rourky lidokainem, popř. alkalizovaným [12, 13] nebo po topické aplikaci LA na sliznici faryngu [14].
Zkušenosti anesteziologa nemají vliv na výskyt bolestí v krku [4], což se potvrdilo i v naší studii. Zkušenost jsme posuzovali podle délky praxe v oboru anesteziologie a resuscitace. Do studie byli zařazeni pouze nemocní, kteří byli operováni na centrálních operačních sálech a sálech gynekologie, kde podával anestezii omezený počet anesteziologů. Na vysokém výskytu pooperačních bolestí v krku po anestezii podávané některými lékaři se pravděpodobně podílí i spektrum operačních výkonů (strumektomie), u nichž tito lékaři anestezii podávali. Frekvence bolestí mohla být rovněž ovlivněna malým počtem anestezií podaných dotyčným anesteziologem.
Na rozdíl od jiných studií [8] jsme neprokázali zvýšený výskyt pooperačních bolestí v krku po zavedení nazogastrické sondy.
Výrazný výskyt bolesti v krku byl po operacích štítné žlázy. Většinou však nemocný nebyl schopen rozlišit bolest v krku a bolest vycházející z operační rány. Podíl na rozvoji bolesti v krku mohla mít i peroperační manipulace v oblasti trachey.
Souvislost mezi podáním suxamethonia a výskytem bolestí v krku není jednoznačná [5]. Kromě myalgií svalstva končetin a trupu může suxamethonium vyvolávat i bolesti svalů faryngu. Na vzniku pooperační bolesti v krku se při bleskovém úvodu kromě suxamethonia může podílet i tlak na prstencovou chrupavku při Sellickově hmatu. Prokázali jsme souvislost mezi podáním myorelaxancií (depolarizujících i nedepolarizujících) a zvýšeným výskytem bolestí v krku, ale je nutné připustit, že relaxovaný pacient je následně zpravidla i intubován.
Podle předpokladů jsme zjistili nejvyšší četnost bolesti v krku po tracheální intubaci, poté po zavedení laryngeální masky a endobronchiální rourky, nejnižší četnost bolestí byla naopak po ventilaci obličejovou maskou. I když jsou supraglotické způsoby zajištění dýchacích cest považovány za šetrnější, není frekvence bolestí v krku po LMA zanedbatelná. Podle některých literárních pramenů je výskyt bolesti v krku po užití LMA a po OTI dokonce srovnatelný [15, 16, 17]. Při zavedení LMA může dojít ke zhmoždění hltanu a iritaci n. laryngeus recurrens útlakem často přeplňované manžety. Výsledkem je významná bolestivost doprovázená polykacími obtížemi, chrapotem nebo parézou hlasivky. Podle písemnictví je šetrnější zavádění LMA s mírně insuflovanou manžetou, protože její konec pak není tak tvrdý [5].
Vzhledem k větší invazivitě jsme při intubaci biluminální rourkou předpokládali větší poškození sliznice a zvýšený výskyt bolestí v krku. Tuto skutečnost jsme neprokázali. Vysvětlení je pouze spekulativní. Anestezie pro nitrohrudní výkony podávali zpravidla dva zkušení lékaři, u nichž byla četnost bolestí v krku nízká i po standardních intubacích (viz tab. 6). Pozornost pacientů, podstupujících torakoskopický či torakotomický výkon, může být navíc zaměřena především na bolest v operační ráně.
Jsme si vědomi omezení naší studie. Příčiny způsobující vznik bolesti v krku jsou multifaktoriální, často spolu souvisejí a podmiňují se. Například podání myorelaxancií je většinou následováno intubací, která sama zvyšuje četnost výskytu pooperačních bolestí v krku. Nemáme také k dispozici informace o šetrnosti intubace či zavedení LMA, výskytu kontuze epiglottis nebo poranění hlasivek při nedostatečné relaxaci. Z provozních důvodů jsme rovněž nesledovali hodnotu tlaku v manžetě tracheální rourky a LMA. Právě nadměrné naplnění obturační manžety je jedním z rozhodujících faktorů ovlivňujících bolest v krku [5, 12, 18, 19, 20].
Komplikace tracheální intubace lze rozdělit na časné a pozdní. Časné (např. perforace faryngu nebo jícnu, poškození chrupu mohou být spojeny s použitím zavaděče při obtížné intubaci) se u sledovaných nemocných nevyskytly [5, 8]. Pozdním následkem je vznik ulcerózních granulomat po poranění hlasivek, nejčastěji v úrovni arytenoidních chrupavek [5, 8, 16, 21]. Většinou tyto potíže spontánně odezní bez specifické léčby. U přetrvávajících a silnějších bolestí nebo chrapotu je doporučována symptomatická terapie spreji s protizánětlivým a anestetickým účinkem [5, 22, 23]. U našich nemocných se potíže po intubaci v krátké době upravily ad integrum bez nutnosti léčby.
Závěr
- Prokázali jsme závislost mezi bolestmi v krku a způsobem zajištění dýchacích cest.
- Nejvyšší četnost bolesti v krku byla po OTI, poté po zavedení LMA a EBI, nejmenší po ventilaci obličejovou maskou.
- Zvýšený výskyt bolesti v krku po podání svalových relaxancií může být ovlivněn následnou OTI.
- Při srovnání s K-Y gelem je použití Mesocain gelu a vody na přípravu LMA nebo tracheální a endobronchiální rourky spojeno s vyšším výskytem bolesti v krku. Mesocain gel ani vodu proto k ošetření těchto pomůcek před zavedením nedoporučujeme.
- V naší studii nebyl výskyt bolesti v krku ovlivněn hodnotou BMI, pohlavím, kuřáctvím, zkušeností anesteziologa ani peroperačně zavedenou nazogastrickou sondou.
Poznámka: Předběžné výsledky studie byly předneseny na 16. kongresu České společnosti anesteziologie, resuscitace a intenzivní medicíny (České Budějovice 1.–3. října 2009).
Poděkování: Autoři děkují anesteziologickým sestrám Kliniky anesteziologie a resuscitace FN Olomouc za pomoc při vyšetřování nemocných.
Studie byla podpořena grantem IGA Ministerstva zdravotnictví ČR č. NS9618-4/2008.
Adresa pro korespondenci:
MUDr. Kateřina Dostálová
Karafiátová 12
779 00 Olomouc
e-mail: katerina.dostalova@atlas.cz
Zdroje
1. Dostálová, K. et al. Pooperační bolesti v krku (SS – Sore Throat). In Sborník abstrakt 16. kongresu ČSARIM, České Budějovice. 1.–3. října 2009. Abstrakta volných sdělení – lékařská sekce. Praha: Občanské sdružení ČSARIM 2007–2010, CD-ROM. p. 10. ISBN 978-80-254-5367-4.
2. Reber, A., Hauenstein, L., Echternach, M. Pharyngolaryngeale Beschwerden nach Allgemeinanästhesien. Anaesthesist, 2007, 56, p. 177–189.
3. Myles, P. S. et al. Patient satisfaction after anaesthesia and surgery: Results of a prospective survey of 10 811 patients. Br. J. Anaesth., 2000, 84, p. 1–2.
4. Biro, P., Seifert, B., Pasch, T. Complaints of sore throat after tracheal intubation: A prospective evaluation. Eur. J. Anaesthesiol., 2005, 22, p. 307–311.
5. McHardy, F. E., Chung, F. Postoperative sore throat: Cause, prevention and treatment, Anaesthesia, 1999, 54, p. 444–453.
6. Domino, K. B. et al. Airway Injury during Anesthesia: a closed claims analysis. Anesthesiology, 1999, 91, p. 1703–1711.
7. Monroe, M. C. et al. Effect of Oropharyngeal Airway in Orotracheally Intubated Patients. Anesth. Analg., 1990, 70, p. 512–516.
8. Owens, W. D., Felts, J. A., Spitznagel, E. L. ASA Physical Status Classifications: A Study of Consistency of Ratings. Anesthesiology, 1978, 49, p. 239–243.
9. Čihák, R. Anatomie 3. 1. vyd. Praha: Grada Publishing, 1997, p. 416–420. ISBN 80-7169-140-2.
10. Kori, K. et al. The influence of endotracheal tube cuff lubrication on postoperative sore throat and hoarseness. Masui, 2009, 58, p. 342–345.
11. Sumathi, P. A. et al. Controlled comparison between betamethasone gel and lidocaine jelly applied over tracheal tube to reduce postoperative sore throat, cough, and hoarseness of voice. Br. J. Anaesth., 2007, 100, p. 215–218.
12. Navarro, L. H. C. et al. Effectiveness and safety of endotracheal tube cuffs filled with air versus filled with alkalinized lidocaine: A randomized clinical trial. Sao Paulo Med. J., 2007, 125, p. 322–328.
13. Estebe, J. et al. Alkalinization of Intracuff Lidocaine: Efficacy and Safety. Anesth. Analg., 2005, 101, p. 1536–1541.
14. Kati, I. et al. Does Benzydamine Hydrochloride Applied Preemptively Reduce Sore Throat Due to Laryngeal Mask Airway? Anesth. Analg., 2004, 99, p. 710–712.
15. Higgins, P. P., Chung, G., Mezei, G. Postoperative sore throat after ambulatory surgery. Br. J. Anaesth., 2002, 88, p. 582–584.
16. Rieger, A. et al. Laryngo-pharyngeal complaints following laryngeal mask airway and endotracheal intubation. Anesthesiology, 2000, 93, p. 26–31.
17. Hamdan, A. L. et al. Immediate post-operative vocal changes in patients using laryngeal mask airway versus endotracheal tube. J. Laryngol. Otol., 2008, 122, p. 829–835.
18. Suzuki, N. et al. Postoperative hoarseness and sore throat after tracheal intubation: Effect of a low intracuff pressure of endotracheal tube and the usefulness of cuff pressure indicator. Masui, 1999, 48, p. 1091–1095.
19. Karasawa, F. et al. The Effect on Intracuffe Pressure of Various Nitrous Oxide Concentrations Used for Inflating an Endotracheal Tube Cuff. Anesth. Analg., 2009, 91, p. 708–713.
20. Brimacombe, J. et al. Pharyngolaryngeal, Neck, and Jaw Discomfort after Anesthesia with the Face Mask and Laryngeal Mask Airway at High and Low Cuff Volumes in Males and Females. Anesthesiology, 2000, 93, p. 26–31.
21. Rieger, A. et al. Intubation trauma of the larynx - a literature review with special reference to arytenoid cartilage dislocation. Anaestesiol Intensivmed Notfallmed Schmerzther, 1996, 31, p. 281–287.
22. Ogata, J. et al. Gargling with Sodium Azulene Sulfonate Reduces the Postoperative Sore Throat After Intubation of the Trachea. Anesth. Analg., 2005, 101, p. 290–293.
23. Agarwal, A. et al. An Evaluation of the Efficacy of Aspirin and Benzydamine Hydrochloride Gargle for Attenuating Postoperative Sore Throat: A Prospective, Randomized, Single-Blind Study. Anesth. Analg., 2006, 103, p. 1001–1003.
Štítky
Anesteziologie a resuscitace Chirurgie všeobecná Intenzivní medicína Neurologie Ortopedie Sestra Traumatologie Urgentní medicína
Článek K (našim) volbámČlánek Fascie brachiálního plexu
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2010 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
-
Všechny články tohoto čísla
- K (našim) volbám
- Pooperační bolesti v krku
- Dexmedetomidin v premedikaci před laparoskopickou cholecystektomií – prospektivní randomizovaná studie
- Fascie brachiálního plexu
- Frakcionovaná plazmatická separace a adsorpce neovlivňuje hemodynamické parametry u experimentálního akutního selhání jater
- Terapie přístrojem Prometheus u pacientů s akutním jaterním selháním – vliv terapie na markery zánětu a regenerace
- Prometheus – nová možnost léčby jaterního selhání u dětí
-
7. mezinárodní sympozium o historii anestezie
Heraklion, Kréta, Řecko 1.–3. 10. 2009
-
Výborová schůze ČSARIM
Praha 27. 1. 2010
-
Výborová schůze ČSARIM
Mladá Boleslav, 16. 2. 2010
- Návrh České lékařské společnosti J. E. Purkyně na novelizaci vyhlášky č. 185/2009 Sb., o specializačním vzdělávání lékařů
- Konsensuální návrh České lékařské společnosti J. E. Purkyně
-
Zápis z jednání výboru č. 1/2010
Ostrava 26. 1. 2010
-
Zápis z jednání výboru č. 2/2010
Praha 17. 3. 2010
-
Danie Nalosl, Dušan Mach a kolektiv:
Periferní nervové blokády pro klinickou praxi včetně ultrazvukového navádění
-
Thomas L. Petty
(24. 12. 1932–12. 12. 2009)
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pooperační bolesti v krku
- Terapie přístrojem Prometheus u pacientů s akutním jaterním selháním – vliv terapie na markery zánětu a regenerace
- Prometheus – nová možnost léčby jaterního selhání u dětí
- Fascie brachiálního plexu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



