-
Medical journals
- Career
Zobrazovací metody, jejich přínos pro zjištění rozsahu onemocnění karcinomem močového měchýře
: K. Karmašová; A. Čermák
: Urologická klinika FN Brno
: Urol List 2012; 10(2): 43-45
Radiologické (RTG) zobrazovací metody jsou nezbytnou součástí diagnostiky karcinomu močového měchýře. Přestože se kvalita zobrazení, a tedy i spolehlivost těchto metod neustále zlepšuje, hlavní roli ve stanovení diagnózy hraje a ještě dlouhou dobu hrát diagnostická urethrocystoskopie s odběrem materiálu k histologické verifikaci. Předmětem tohoto sdělení je přehled dostupných zobrazovacích metod v diagnostice karcinomu močového měchýře.
Klíčová slova:
karcinom, močový měchýř, ultrazvuk, výpočetní tomografie, fluorescenční cystoskopieZ hlediska zobrazovacích metod je rozhodující rozdělení tumorů v močovém měchýři na tumory rostoucí exofyticky a endofyticky. Exofyticky rostoucí tumory zachycujeme jako defekty kontrastní látky a exofyty v dutině močového měchýře. Druhou skupinu tvoří tumory rostoucí endofyticky, které zachycujeme jako infiltráty či zesílení stěny močového měchýře. Výtěžnost zobrazovacích metod u této skupiny je nižší, protože zesílení stěny je možno zaměnit za hypertrofii stěny močového měchýře či zánětlivé zesílení stěny. Mezi využívané zobrazovací metody v urologii náleží jednak metody radiodiagnostické – ultrazvuk, vylučovací urografie, výpočetní tomografie nativní či s aplikací kontrastní látky, virtuální cystoskopie a magnetická rezonance. Mezi zobrazovací metody v urologii lze zařadit i fluorescenční cystoskopii.
Ultrazvuk je nejlépe dostupnou neinvazivní metodou, která vůbec nezatěžuje organizmus pacienta zářením či kontrastní látkou. V současné praxi má ultrazvuk ve své ambulanci každý urolog, proto slouží pro orientační prvotní diagnostiku patologických nálezů v kavitě močového měchýře. Pro diagnostiku karcinomu močového měchýře je nutné dostatečné rozepnutí dutiny močového měchýře, což může být v denní praxi problém. Orientačně posuzujeme náplň močového měchýře, sílu stěny, její trabekulizaci, přítomnost divertiklů a exofytů. Přesnost detekce exofytu závisí na velikosti a přesné lokalizaci tumoru v měchýři. Při dostatečném rozepnutí stěny jsou nejlépe detekovatelné tumory na bočních stěnách a ve vertexu. U suspektních ultrazvukových nálezů je nutno brát v potaz nález v močovém sedimentu (mikrohematurie, uroinfekce), ostatní komorbitidy (benigní hyperplasie prostaty – relativně častá záměna objemných středních laloků prostaty za tumor, těžká trabekulizace stěny). Jakékoli podezření na malignitu močového měchýře je nutné potvrdit cystoskopií. V případě lokálně pokročilých nálezů v močovém měchýři je důležitá ultrasonografie horních močových cest, kdy hydronefróza ledviny může být nepřímou známkou infiltrace ureterálního ústí, a tedy nepříznivým prognostickým faktorem dle EAU Guidelines. Jednou z možností, které nebývají prováděny zcela rutinně, je možnost provedení intrakavitální ultrasonografie. Tato metoda přispívá zejména k zjištění hloubky infiltrace u pokročilých tumorů.
1. Ultrazvukový nález tumoru močového měchýře. 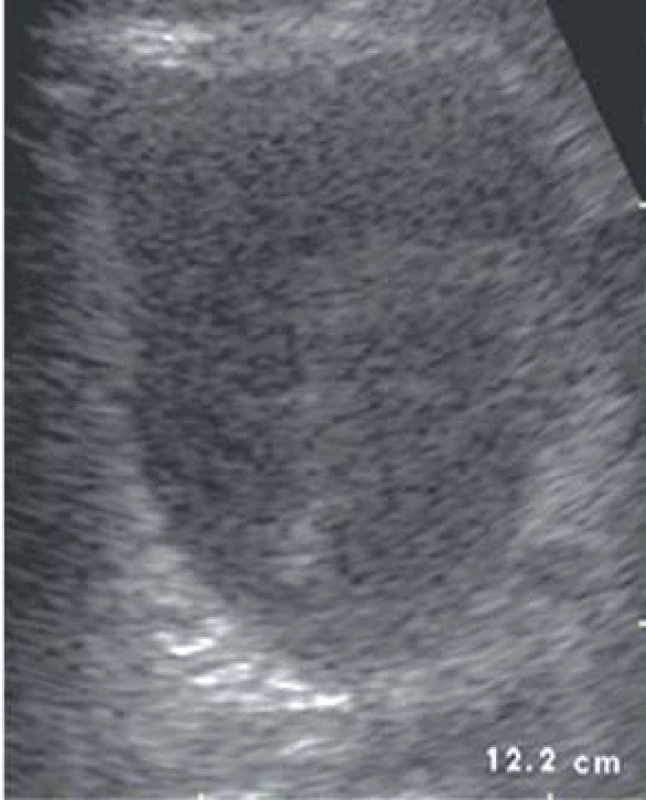
Vylučovací urografie stále náleží v současné době mezi základní metody posouzení stavu horních močových cest, v diagnostice karcinomu močového měchýře je důležité posouzení eventuelní infiltrace ústí ureterů. Posuzujeme symetrii vylučování kontrastní látky, dilataci dutých systémů, obstrukci defekty v náplni dutých systémů, ureterů a močového měchýře. Toto má význam zejména v posouzení duplicity s výskytem uroteliálního karcinomu ledvinné pánvičky a ureterů. V současné době je RTG vylučovací urografie na ústupu a začíná být nahrazována počítačovou tomografií CT vylučovací urografií. Indikace vylučovací urografie jsou obecně známé – makrohematurie, mikrohematurie, obstrukce horních močových cest, recidivující uroinfekce, urolitiáza. Kontraindikace vylučovací urografie dělíme na absolutní a relativní. Mezi absolutní kontraindikace náleží alergie na jodovou kontrastní látku, insuficience ledvin (u pacientů s hladinou kreatininu 170 µmol/l a více je vyšetření nevýtěžné v důsledku snížené koncentrační schopnosti), maligní myelom (precipitace bílkoviny v ledvinách), těhotenství, v případě laktace se doporučuje přerušit kojení na 24 hod. Relativní kontraindikace jsou takové, u kterých můžeme za jistých podmínek k vyšetření přistoupit – medikace metforminu v posledních 48 hodi, hyperglykemie nad 8,3 mmol/l, insuficience jater, manifestní tyreotoxikóza (nutno podávat tyreostatika 3 dny před vyšetřením a 2 týdny po něm) [1]. Postup provádění vylučovací urografie je obecně známý. Nejprve je zhotoven nativní snímek k orientačnímu posouzení skeletu, kontury ledvin a psoatů a přítomnosti rentgen-kontrastní litiázy. Následně je aplikována jodová kontrastní látka. První snímek je zhotoven za 5–7 min, další snímek za 15 min, poslední za 20–30 min po aplikaci kontrastní látky, v případě sníženého vylučování se doplňují odložené snímky po 120 a více minutách. Jak už bylo uvedeno, sleduje se symetrie vylučování, dilatace dutého systému (DS), obstrukce ureterů, defekty v náplni DS, ureterů, močového měchýře.
CT-vylučovací urografie (CT-IVU): v současné době stále více nahrazuje standardní IVU. Evropská urologická společnost tuto metodu preferuje před standardní vylučovací urografií. Kromě přesnějšího posouzení dutých systémů ledvin, ureterů a kavity močového měchýře se CT vylučovací urografie mnohem přesněji vyjadřuje k infiltraci malignity do okolních tkání, lymfadenopatii, přesně posoudí změny ledvinového parenchymu a tzv. kostní okno se vyjádří k změnám zachyceného skeletu. Před vyšetřením je důležitá dostatečná hydratace k maximální dilataci ureterů a dutých systémů, některé zdroje doporučují pro lepší přehlednost rutinně aplikovat Furosemid. CT-IVU je schopna zachytit změny nad 5 mm [2].
CT-virtuální cystoskopie: tuto metodu lze využít v případě, že není možná klasická rigidní či flexibilní urethrocystoskopie (striktury uretry, akutní uroinfekce, akutní prostatitis, mnohočetné divertikly). Dobře znázorňuje léze nad 5 mm. Její nevýhodou je nízká senzitivita u nízkých stadií onemocnění a nemožnost rozlišení etiologie zesílení stěny močového měchýře (zánětlivý infiltrát vs tumor) [2].
2. Obraz virtuální cystoskopie. Song JH, Francis IR, Platt JF et al. Bladder Tumor Detection at Virtual Cystoscopy. Radiology 2001; 218(1): 95–100. 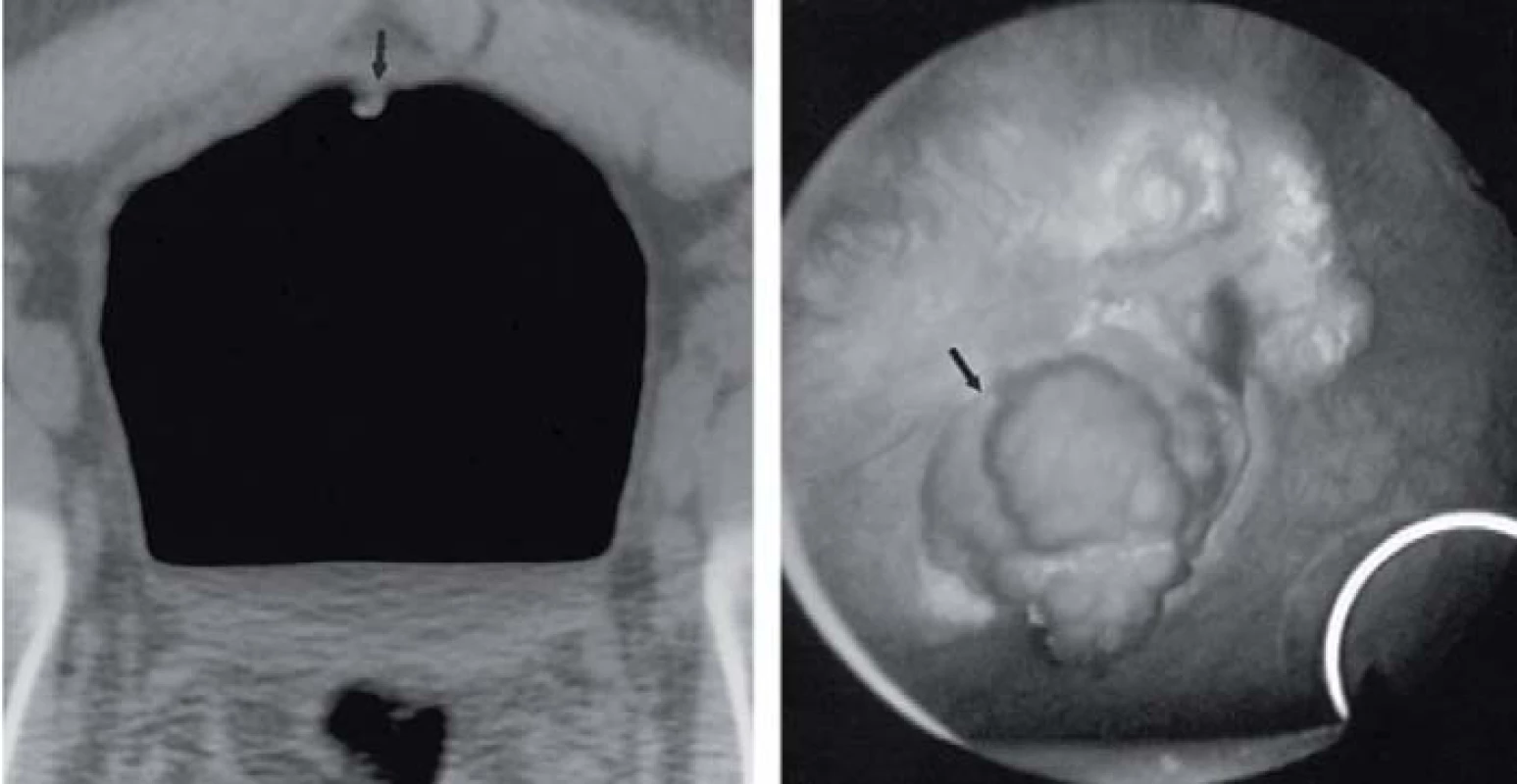
Magnetická rezonance (MR): v současné denní praxi využíváme u pacientů, u kterých není možno aplikovat z různých důvodů jodovou kontrastní látku. Kontrastní látka je paramagnetický kov – chelát gadolinia. Výhodou této metody je její velká rozlišovací schopnost, absence ionizujícího záření a aplikace kontrastní látky, která není na bázi jodu a dobré zobrazení důležitých cév. Mezi nevýhody náleží hlavně velká časová a ekonomická náročnost DCE-MR (Dynamic Contrast-Enhanced MR). Obraz DCE-MR je ovlivněn nádorovou angiogenezí. Zdá se, že mohou být přínosem při hodnocení angiogenní aktivity a neovaskularizace nádoru močového měchýře [4].
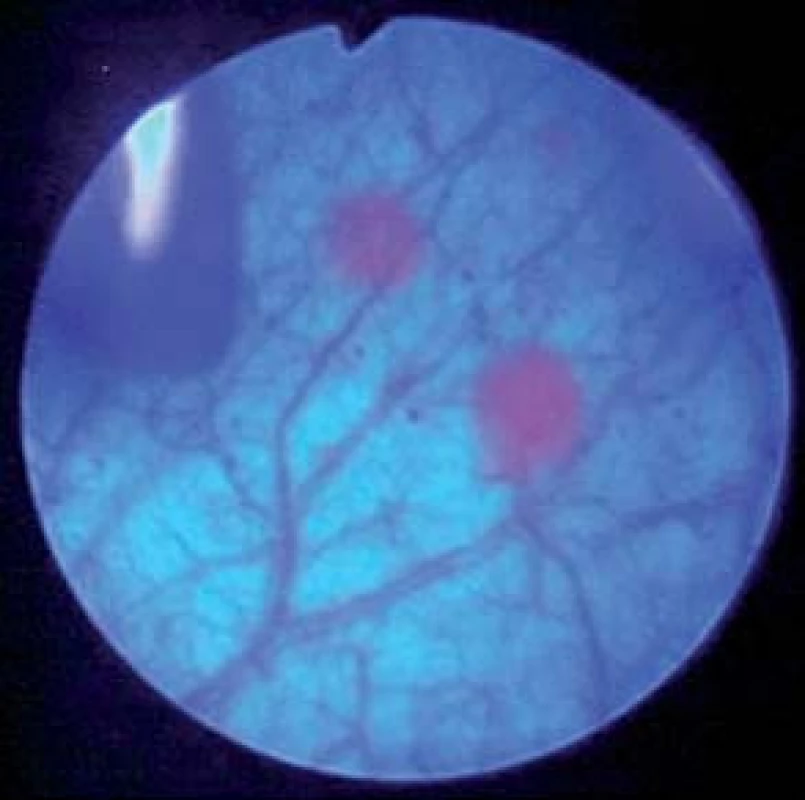
Fluoresceční cystoskopie: okrajově nutno zmínit i fluorescenční cystoskopii, která je též zobrazovací metodou. Princip fluorescenční cystoskopie je obecně známý. Kyselina 5-aminolevulová nebo její hexylester se aplikují do močového měchýře, kde v nádorových buňkách dochází k selektivní akumulaci jejich produktu protoporfyrinu IX, který při osvitu modrofialovým světlem intenzivně červeně fluoreskuje. K provedení fluorescenční cystoskopie je nutné speciální instrumentárium, jehož součástí je zdroj modrofialového světla, optiky s příslušnými filtry a videokamera. Přepnutím charakteru světla na jeho zdroji umožňuje instrumentárium i provedení klasického endoskopického vyšetření v bílém světle. Metodu obvykle využíváme během endoskopie v narkóze, kdy můžeme ihned odebrat vzorky z podezřelých oblastí. Vyšetření samotné lze kombinovat i s flexibilní cystoskopií. Tato metoda zlepšuje diagnostiku tumorů močového měchýře, vede k jejich účinnějšímu odstranění a snížení počtu recidiv [3].
Úzkopásmové zobrazení („Narrow Band Imaging“ – NBI): metoda NBI je optická technologie, která se pokouší zlepšit kontrast mezi abnormální (patologickou) a normální sliznici měchýře pomocí restrikce světelného optického spektra použitého v průběhu cystoskopie. Zúžení světelného spektra na vlnovou délkou 415–540 nm se dosahuje filtry, které povolují transmisi. Hemoglobin preferenčně absorbuje tuto vlnovou délku, a zvyšuje se tak viditelnost kapilár a submukózních krevních cév. Modré světelné spektrum zvyšuje viditelnost povrchové kapilární sítě, zatímco zelené spektrum viditelnost hlouběji uložených kapilár. Výhodou metody je to, že není potřeba další fotosenzitizující substance. Podle prvních zkušeností metoda umožňuje lepší viditelnost hlavně drobných nádorů. Je to dáno vyšší koncentrací cév v jejich tkáni oproti zdravé sliznici. Protože hypervaskularita je nespecifickým nálezem, budou potřebné multicentrické kontrolované studie k potvrzení role NBI v diagnostice prekanceróz a maligních lézí měchýře [5].
ZÁVĚR
Radiodiagnostické metody jsou v diagnostice karcinomu močového měchýře metody pomocné, za základní vyšetření stále považujeme uretrocystoskopii. Radiodiagnostické metody využíváme k upřesnění rozsahu, lokalizace onemocnění a posouzení stavu horních močových cest. Fluorescenční cystoskopie je již součástí evropských urologických guidelines.
MUDr. Kamila Karmašová
Urologická klinika FN Brno
LF MU Brno
Jihlavská 20, 625 00 Brno
kamila.karmasova@brno.cz
Sources
1. Reiterova J. Prevence nefropatie indukované kontrastními látkami u nemocných s chronickým onemocněním ledvin. Interni Med 2009; 11(7–8): 324–326.
2. Heinz-Peer G, Vienna EAU Paris 2012 State of the art lecture New aspects in imaging hematuria.
3. Babjuk M. Endoskopická diagnostika nádorů močového měchýře. ZDN 14/2008.
4. Tuncbilek N, Kaplan M, Altaner S et al. Value of dynamic contrast-enhanced MRI and correlation with tumor angiogenesis in bladder cancer. AJR Am J Roentgenol 2009; 192(4): 949–955.
5. Goh AC, Lerner SP. Application of new technology in bladder cancer diagnosis and treatment. World J Urol 2009; 27(3): 301–307.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2012 Issue 2-
All articles in this issue
- Denosumab extends the pool of pharmacotherapy options for the management of skeletal involvement in patients with prostate cancer
- Updates on therapeutic targets and agents in castrate-resistant prostate cancer
- Upper urinary tract tumours etiology and diagnostics
- Ureteroscopic Biopsy of Upper Urinary Tract Tumors: Endoscopic and Cytologic Techniques
- Technical pearls of retroperitoneal laparoendoscopic single site nephrectomy
- Urothelial tumours of upper urinary tract chemotherapy
- Treatment of disseminated renal cancer: systemic immunotherapy, palliative treatment
- Imaging methods, their benefits to determine the extent of bladder cancer
- Treatment of muscle non-invasive tumours: transurethral resection, novel approaches
- Chemotherapy and radiotherapy of bladder cancer
- Treatment of metastatic bladder cancer, systemic chemotherapy, symptomatic treatment
- Antimuscarinics and drug interaction
- Serenoa repens extract in the treatment of benign prostatic hyperplasia
- European Association of Urology Guidelines on Vasectomy
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Antimuscarinics and drug interaction
- Imaging methods, their benefits to determine the extent of bladder cancer
- Chemotherapy and radiotherapy of bladder cancer
- Upper urinary tract tumours etiology and diagnostics
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career