-
Medical journals
- Career
Ortotopická neovezika – současný stav
Authors: R. Thurairaja; F. C. Burkhard; U. E. Studer
Published in: Urol List 2008; 6(3): 5-12
Overview
Autoři ve svém článku přinášejí přehled současného pohledu na ortotopický močový neoměchýř. Zamýšlejí se nad indikacemi, technickými aspekty, které přinášejí optimální funkční výsledky, metabolickými důsledky této operace, možnými komplikacemi a jejich prevencí a v neposlední řadě i nad výsledky ve vztahu ke kvalitě života, zachování kontinence i sexuálních funkcí.
Klíčová slova:
ortotopický měchýř, operační technika, funkční výsledky, komplikace, metabolické důsledkyÚVOD
Ortotopická neovezika obstála ve zkoušce s časem a v současné době se dokonce stává jednou z nejoblíbenějších metod močové derivace [1,2]. Tento posun byl způsoben tím, že v současné době je kladen stále větší důraz na kosmetický aspekt operace a co nejlepší kvalitu života po cystektomii.
Ortotopická neovezika má řadu charakteristik společných s původním močovým měchýřem – např. nízkotlaký kontinentní rezervoár adekvátního objemu [3]. Specifické znaky ortotopické neoveziky spolu s vhodným nácvikem umožňují pacientovi přiblížit se téměř normálnímu způsobu močení. Zdokonalení některých technik, jako je například nervy šetřící přístup, umožnilo další zlepšení funkčních výsledků (kontinence, spontánní mikce a erektilní funkce).
VÝVOJ
Koncept ortotopické neoveziky poprvé představili Tizzoni a Foggi v roce 1888 po provedení isoperislatické náhrady s použitím ilea u psa [4]. Zásluha za provedení první ortotopické rekonstrukce na lidském subjektu náleží Lemoineovi (1913) [5]. Couvelaire uvedl v roce 1950 první zprávy o vytvoření tubulárního rezervoáru ze segmentu ilea ve tvaru písmene U, který prostřednictvím své špičky komunikoval s původní močovou trubicí [6,7]. Ačkoliv tato technika byla poměrně úspěšná, docházelo z důvodu intaktní části střeva k peristaltické aktivitě, vrcholům vysokého tlaku a v konečné fázi také k inkontinenci [8]. Výhody detubularizace poprvé objevil Goodwin díky své „cup-patch“ technice, kterou provedl v roce 1959 [9,10]. Od této doby byla popsána řada způsobů rekonfigurace střevního segmentu umožňující vytvoření nízkotlakého rezervoáru o velkém objemu.
KRITÉRIA PRO VÝBĚR PACIENTA
Většina pacientů (ale nikoliv všichni) má silnou motivaci pro přijetí neoveziky, která jim umožní předejít vytvoření zevního stomatu. Je tedy nezbytné, aby urolog se svým pacientem prodiskutoval všechna realistická očekávání. Tab. 1 uvádí přehled kontraindikací pro ortotopickou neoveziku.
Table 1. Kontraindikace pro ortotopickou neoveziku. 
Pacienty starší 80 let není nutné automaticky vyloučit, ale kandidáty pro vytvoření ortotopické neoveziky z jejich řad je třeba pečlivě vybírat. Z důvodu ochabnutí svaloviny rhabdosfinkteru může dosažení močové kontinence trvat delší dobu než u mladších pacientů [11]. Tumory v pokročilém stadiu nepředstavují kontraindikaci pro vytvoření ortotopické neoveziky, protože neexistují žádné přesvědčivé důkazy, které by prokazovaly, že pacienti s ortotopickou derivací hůře snáší adjuvantní chemoterapii nebo že by u těchto pacientů bylo obtížnější léčit recidivu v oblasti pánve [12].
ASPEKTY OPERAČNÍ TECHNIKY NEZBYTNÉ PRO DOSAŽENÍ OPTIMÁLNÍCH FUNKČNÍCH VÝSLEDKŮ
Kontinence závisí na zachování mechanismu uretrálního svěrače, jeho funkční délky a inervace [13,14]. Pro dosažení optimální spontánní mikce je nutné rezervoár umístit na původní uretru tak, aby výtoková část neměla tvar nálevky – tento tvar způsobuje ohnutí výtokové části (obr. 1).
Image 1. Rezervoár je třeba umístit na pahýl původní močové trubice a pánevní dno tak, aby výtoková část neměla tvar nálevky, vzhledem k tomu, že tento tvar je spojen s rizikem ohnutí výtokové části a selhání spontánní mikce. Otištěno se svolením. 
Zachování autonomních pánevních nervů a jejich cévního zásobení umožní obnovení pooperační sexuální funkce [11].
Technika zachování nervů a sfinkteru
Pro zachování antegrádní ejakulace a funkce hrdla močového měchýře a proximální uretry je nezbytná intaktní sympatická inervace. Zachování parasympatické inervace je naopak nutné pro zachování erekce u mužů a vaskulárního zásobení klitorisu a vaginy a její lubrikaci u žen [15, 16,17]. Studie prováděné na zvířatech demonstrující zvýšení tlaku v proximální močové trubici prokazují význam zachování autonomních nervů a kontinence [18]. Některé publikace uvádějí, že ztráta pánevní autonomní inervace způsobuje snížení tonu s následnou sfinkterickou nedostatečností [19,20]. řada urologů se domnívá, že tato nedostatečnost má za následek neúčinnou relaxaci nebo ohnutí proximální uretry během mikce, což vede k nedostatečnému vyprázdnění močového měchýře a nutnosti provádět intermitentní selfkatetrizaci [21].
Na následujícím vzorci můžeme vidět, že při vzniku močové inkontinence hraje významnou roli také délka močové trubice (zvláště u pacientů s poškozeným svěračem): kontinence = délka močové trubice × uzavírací uretrální tlak [22].
Na zvířecím modelu bylo prokázáno, že uzavírací uretrální tlak v denervované proximální uretře je signifikantně nižší a nevyváží kratší délku močové trubice, což vede k úniku moči (obzvláště při pohybu) [19]. Z tohoto důvodu je třeba předejít poškození sfinkteru tím, že zabráníme elektrokauterizaci v okolí prostatického apexu a krvácení ze Santoriniho žilního pletence. Toho docílíme časnou ligací, dobrou vizualizací (která umožňuje laterální přístup k apexu) a opatrným uvolněním neurovaskulárního svazku od laterální prostatické stěny. Faktory ovlivňující kontinenci u pacientů s ortotopickou neovezikou jsou uvedeny v tab. 2.
Table 2. Faktory ovlivňující kontinenci u pacientů s ortotopickou neovezikou. 
V případě, že neohrožujeme provedení radikální resekce tumoru, je třeba se v každém případě pokusit o zachování obou pánevních nervově cévních svazků a uretrálního sfinkteru. U pacientů s unilaterálními tumory je možné se pokusit o provedení nervy šetřící techniky alespoň na opačné straně než je lokalizovaný tumor (obr. 2a a 2b) [14].
Obr. 2a, 2b. Inervace pánevních orgánů u ženy a u muže. Šipka označuje směr preparace na opačné straně, než je lokalizován tumor (během cystektomie). Otištěno se svolením. 
U pacientů s tumory ve vertexu močového měchýře, anteriorní stěně močového měchýře nebo u pacientů s multifokálními tumory ve stadiu T1G3 s nebo bez karcinomu in situ je možné provádět bilaterální nervy šetřící operaci. Ve vzácných případech může zachování semenných váčků a/nebo prostatické kapsuly v blízkosti neurovaskulárního svazku dále snižovat riziko poškození pánevního plexu a neurovaskulárního svazku a jeho krevního zásobení, a to nikoliv na úkor onkologické radikality. Pacientovi je nutné nabídnout nejen nejvhodnější léčbu karcinomu, ale také léčbu spojenou s nejmenším množstvím komorbidit – „individualizovanou cystektomii“.
Tvar rezervoáru
Urodynamické a metabolické faktory předurčují, že rezervoár musí být vytvořen z detubularizovaného střevního segmentu ve tvaru koule. Tab. 3 uvádí významné aspekty tohoto modelu [24]. Způsob přehnutí čtyř segmentů ilea (ve tvaru písmena M nebo W nebo zkříženého písmena U – Goodwinův cup-patch princip) nijak neovlivní funkční ani metabolický výsledek. Je třeba si uvědomit, že při Goodwinově technice je nezbytné přerušení cirkulárních vláken a zkřížené přeložení 4 segmentů a vytvoření rezervoáru kulovitého tvaru (obr. 3).
Table 3. Významné aspekty detubularizace střevního segmentu a vytvoření rezervoáru kulovitého tvaru. 
Image 2. Z proximálního aferentního segmentu a otevřeného distálního 40–44cm segmentu je vytvořen rezervoár ve tvaru písmene U. Otištěno se svolením. 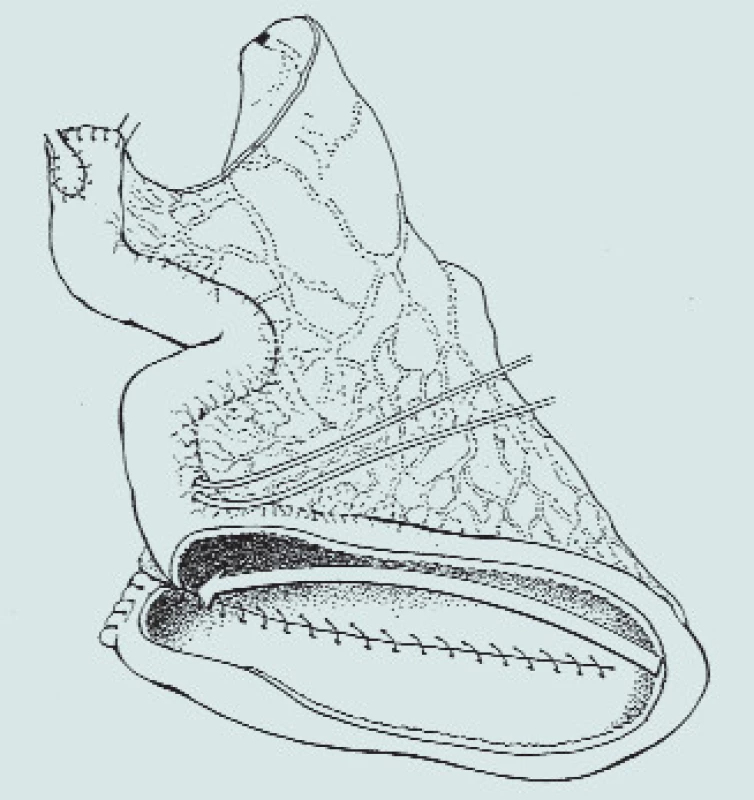
Velikost rezervoáru
Ačkoliv nezávislé faktory, jako jsou viskoelascita střevní stěny a neuronální modulace tonu hladké svaloviny, nelze nijak ovlivnit, operatér může výsledek optimalizovat vytvořením rezervoáru o vhodném objemu. Bezprostředně po operaci má rezervoár nejprve malý objem a vysoký tlak. Při správném poučení pacienta a tréninku umožňuje vnitřní potenciál rezervoáru jeho zvětšení až na 500 ml. Další trénink sfinkteru spočívá v posilování pánevní koaptační síly, která umožňuje zlepšení kontinence a postupné roztahování stěny rezervoáru. Pacienti si často stěžují, že během tohoto procesu dochází k úniku moči. Je třeba zdůraznit, že tento únik je známkou zvýšení tlaku v močovém měchýři, který je nezbytný ke zvětšení rezervoáru. Po překonání této počáteční nepříjemnosti však může dojít k roztažení močového měchýře až do kapacity 500 ml.
Namísto vytvoření rezervoáru s použitím segmentu o délce 40–44 cm se může jako lákavá alternativa jevit užití delšího segmentu ilea (např. 60 cm), který umožňuje vytvoření rezervoáru o dvojnásobné kapacitě. Přechodný benefit, jako je například časné dosažení kontinence, však bude mít za následek vznik ochablého rezervoáru, které je spojeno s vyšším rizikem chronické infekce reziduální moči a nutností provádět intermitentní selfkatetrizaci (obr. 4) [24].
Image 3. Jak si můžeme povšimnout na obrázku, zvětšení délky střevního segmentu nemá u rezervoáru kulovitého tvaru za následek lineární změnu povrchu ani objemu. Při zvětšení délky segmentu dochází k násobnému zvětšení povrchu a objemu, a tedy ke vzniku ochablého rezervoáru [24]. Otištěno se svolením. ![Jak si můžeme povšimnout na obrázku, zvětšení délky střevního segmentu nemá u rezervoáru kulovitého tvaru za následek lineární změnu povrchu ani objemu. Při zvětšení délky segmentu dochází k násobnému zvětšení povrchu a objemu, a tedy ke vzniku ochablého rezervoáru [24].
Otištěno se svolením.](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/0fef9e11688b0f4767c8b1c9e2f2d361.jpg)
Prevence refluxu
Na základě logické úvahy bychom vzhledem k tomu, že u pacientů s neuropatickým močovým měchýřem o vysokém tlaku může dojít ke vzniku refluxní nefropatie, předpokládali, že je v rámci prevence nutné vytvoření antirefluxního mechanismu (bradavková /nipple/ chlopeň, ureterální chlopeň ve formě rozpolcené manžety, technika dle LeDuca nebo technika dle Abol-Eneina) [26]. Prevence refluxu však není u pacientů s nízkotlakým detubularizovaným ortotopickým rezervoárem tak přínosná, jak bychom očekávali. Tab. 4 uvádí některé důvody vysvětlující nižší výskyt refluxní nefropatie u pacientů s ortotopickou neovezikou.
Table 4. Argumenty/důvody vysvětlující nižší výskyt refluxní nefropatie u pacientů s ortotopickou neovezikou. 
Všechny antirefluxní techniky jsou spojeny s vyšší mírou vzniku striktury anastomózy a renálního poškození než Nesbitova technika (přímá ureterointestinální anastomóza). Dřívější studie uvádějí 4–29% míru vzniku striktury při provádění antirefluxní techniky [29,30, 31]. Zajímavou alternativou je přímá ureterointestinální anastomóza provedená způsobem end-to-end ke kraniálnímu konci 14–16 cm dlouhé aferentní kličky (obr. 5), která je spojena s mnohem nižší mírou vzniku striktury (1,4–5 % renálních jednotek – velká studie s více než dvouletým sledováním) [32,33].
Image 4. Otevřená ureteroileální anastomóza je spojena s nejnižší mírou vzniku striktury. Otištěno se svolením. 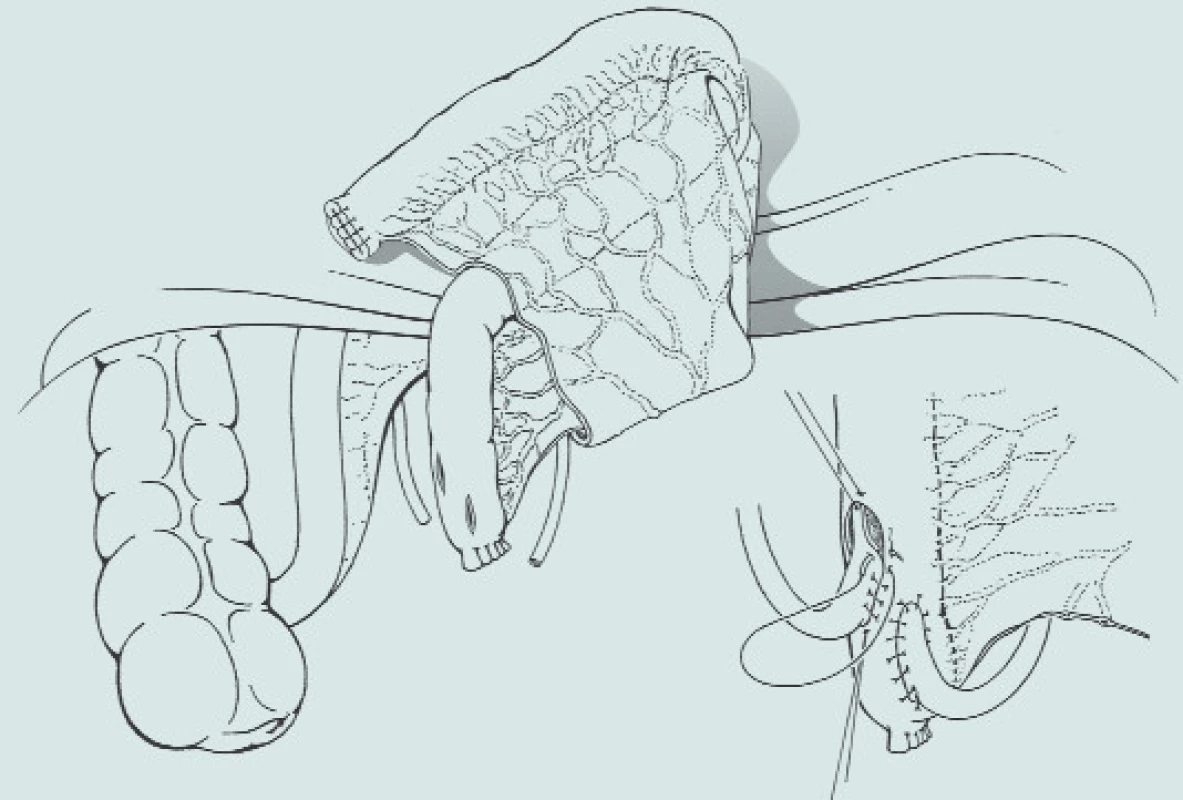
ASPEKTY OPERAČNÍ TECHNIKY NUTNÉ PRO DOSAŽENÍ OPTIMÁLNÍCH METABOLICKÝCH VÝSLEDKŮ
Následky resekce/malabsorpce
Metabolické následky náhrady močového systému obvykle závisí na typu a délce užitého střevního segmentu (viz tab. 5) [34]. Pacienti podstupující rekonstrukci močového měchýře s užitím střevního segmentu mohou zaznamenat výskyt symptomů souvisejících s malabsorpcí, nebo mohou být asymptomatičtí až do výskytu závažných a potenciálně nezvratných komplikací. Abychom předešli výskytu dlouhodobých komplikací, je nutné zachovat ileocekální chlopeň a terminální část ilea [34]. Speciální pozornost je třeba věnovat pacientům, kteří mají následkem radioterapie sníženou kompenzační schopnost zbývajícího střeva a větší riziko malabsorpce.
Table 5. Důsledky užívání různých částí střevního segmentu. 
Důsledek kontaktu moči se střevním segmentem
Různé typy střevních segmentů odlišně reagují na rozpuštěné látky. Významnou roli hraje délka segmentu, povrch rezervoáru, délka kontaktu rezervoáru s močí, koncentrace rozpuštěných látek, pH, renální funkce a osmolalita moči [34]. Při užití ileálního segmentu může brzy po operaci dojít ke ztrátě solí způsobené hypoosmolalitou moči, kdy ileální segment vylučuje do moči ionty sodíku (k obnově její osmolality). Bez doplnění hladiny soli dojde ke vzniku hypovolemického stavu spojeného s nedostatkem solí a následně k hyperkalcemické, hypochloremické acidóze, která je podpořena následujícím circulus vitiosus: transport sodíku ze střeva do moči probíhá výměnou za ionty vodíku, které se následně hromadí v séru a zhoršují tak acidózu (obr. 6) [34]. V rezervoáru vytvořeném ze segmentu kolon dochází naopak k významné absorpci chloridu a exkreci bikarbonátu, což má za následek vznik hyperchloremické acidózy (obr. 7) [34]. Na rozdíl od ileálních rezervoárů je tento účinek u jedné třetiny pacientů dlouhotrvající [35]. Chronická metabolická acidóza v konečné fázi postihuje celkový kostní metabolismus a vede ke vzniku osteoporózy nebo osteomalacie.
Image 5. Mechanismus vzniku hyperchloremické acidózy (syndrom úbytku soli) u pacientů s ortotopickou neovezikou z ileálního segmentu. Následkem hypoosmolarické moči, kdy dochází ve střevě díky transportu NaCl do moči k obnově isoosmolárního stavu, se dostává úbytek soli výměnou za Na<sup>+</sup> a H<sup>+</sup> z moči do krevního řečiště. Otištěno se svolením. ADH – antidiuretický hormon, H<sub>2</sub>0 – voda, Na<sup>+</sup>– sodík, H<sup>+</sup>– vodík, K<sup>+</sup>– draslík, Cl<sup>-</sup> – chlor, HCO<sub>3</sub><sup>-</sup> – hydrogenuhličitan sodný, NH3<sup>-</sup> amoniak, NH4<sup>+</sup>– amonium [34]. ![Mechanismus vzniku hyperchloremické acidózy (syndrom úbytku soli) u pacientů s ortotopickou neovezikou z ileálního segmentu. Následkem hypoosmolarické moči, kdy dochází ve střevě díky transportu NaCl do moči k obnově isoosmolárního stavu, se dostává úbytek soli výměnou za Na<sup>+</sup> a H<sup>+</sup> z moči do krevního řečiště.
Otištěno se svolením.
ADH – antidiuretický hormon, H<sub>2</sub>0 – voda, Na<sup>+</sup>– sodík, H<sup>+</sup>– vodík, K<sup>+</sup>– draslík, Cl<sup>-</sup> – chlor, HCO<sub>3</sub><sup>-</sup> – hydrogenuhličitan sodný, NH3<sup>-</sup> amoniak, NH4<sup>+</sup>– amonium [34].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/99d0dfea16df2da78f25c444e9df542f.jpg)
Image 6. Navrhovaný mechanismus vzniku hyperchloremické acidózy u pacientů s ortotopickou neovezikou ze segmentu kolon. Sliznice kolon aktivně transportuje NaCl z moči do krevního řečiště – následováno pasivním transportem H<sub>2</sub>0 – následně vzniká hyperchloremická acidóza a retence tekutin. Ačkoliv tento mechanismus nebyl ještě zcela objasněn, acidóza je vyvolána také absorpcí chloridu amonného. Otištěno se svolením. ADH – antidiuretický hormon, H<sub>2</sub>0 – voda, Na<sup>+</sup>– sodík, H<sup>+</sup>– vodík, K<sup>+</sup>– draslík, Cl<sup>-</sup> – chlor, HCO<sub>3</sub><sup>-</sup> – hydrogenuhličitan sodný, NH3<sup>-</sup> amoniak, NH4<sup>+</sup>– amonium [34]. ![Navrhovaný mechanismus vzniku hyperchloremické acidózy u pacientů s ortotopickou neovezikou ze segmentu kolon. Sliznice kolon aktivně transportuje NaCl z moči do krevního řečiště – následováno pasivním transportem H<sub>2</sub>0 – následně vzniká hyperchloremická acidóza a retence tekutin. Ačkoliv tento mechanismus nebyl ještě zcela objasněn, acidóza je vyvolána také absorpcí chloridu amonného.
Otištěno se svolením.
ADH – antidiuretický hormon, H<sub>2</sub>0 – voda, Na<sup>+</sup>– sodík, H<sup>+</sup>– vodík, K<sup>+</sup>– draslík, Cl<sup>-</sup> – chlor, HCO<sub>3</sub><sup>-</sup> – hydrogenuhličitan sodný, NH3<sup>-</sup> amoniak, NH4<sup>+</sup>– amonium [34].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/6c3f82df4ad6b21d8582b7e3f50b4ce0.jpg)
Metabolická acidóza se vyskytuje u téměř 50 % pacientů krátce po vytvoření ileálního ortotopického rezervoáru, zvláště u pacientů s předchozí narušenou renální funkcí nebo močovou infekcí [24]. časná léčba spočívá v pravidelném rozboru krevních plynů v žilní krvi a aplikaci hydrogenuhličitanu sodného (2–6 gramů) a mírném zvýšení příjmu chloridu sodného (NaCl), což umožní udržení pozitivní acidobazické rovnováhy. Zvýšení produkce žaludeční kyseliny následkem metabolické acidózy odráží snahu organismu neutralizovat jeho kyselost. Narušení tohoto procesu užitím inhibitorů protonové pumpy může být spíše škodlivé, nebo v případě, že organismus nevylučuje kyselinu, může dojít ke zhoršení acidózy. U většiny pacientů není obvykle nutné hydrogenuhličitan sodný aplikovat déle než po dobu 3 měsíců [39].
POOPERAČNÍ PÉČE, DLOUHODOBÉ SLEDOVÁNÍ A SOUVISEJÍCÍ AKUTNÍ PŘÍHODY
Klíčem k úspěchu je velmi pečlivá pooperační péče o pacienta. Epidurální anestezie ve srovnání s analgezií kontrolovanou pacientem snižuje pooperační riziko vzniku ileu [40]. Gastrostomická sonda zavedená během operace může sloužit k odvodu přebytku žaludečního obsahu během pooperačního orálního příjmu, což umožňuje rychlejší obnovu střevní funkce a větší pohodlí pro pacienta než při zavedení nasogastrické sondy. Jakmile „pouchogram“ nevykazuje žádné známky úniku moči, odstraníme nejprve drén z močového měchýře a o dva dny později uretrální katetr, čímž zajistíme uzavření kanálu cystektomie.
Během hospitalizace je pacient instruován, jak správně močit. Zpočátku pacient vyprazdňuje neoveziku každé dvě hodiny v poloze vsedě, kdy uvolní svalovinu pánevního dna a ke konci mírně zvýší intraabdominální tlak. Později pacient močí každé 3–4 hodiny, během noci se doporučuje nastavení budíku. Před ukončením hospitalizace je nesmírně důležité vyloučit přítomnost reziduální moči a zhodnotit sterilitu moči, čímž snížíme riziko pyelonefritidy a obstrukce výtoku, která vzniká následkem tvorby hlenu, k němuž dochází při infekci.
Dlouhodobé sledování vyžaduje spolupráci pacienta při sledování recidivy a monitorování funkčních výsledků, jako jsou například kontinence a mikce, ochrana horních cest močových a zachování metabolické homeostázy. V tab. 6 je uveden protokol sledování pacientů v daných časových intervalech, které umožňují pečlivé dlouhodobé sledování pacientů. Akutní, život ohrožující komplikace, se po operaci ortotopické neoveziky vyskytují pouze vzácně, ačkoliv některé komplikace vyžadují okamžitou péči. Některé často se vyskytující komplikace jsou uvedeny v tab. 7.
Table 6. Program sledování pacientů s ortotopickou neovezikou. 
Table 7. Často se vyskytující komplikace po operaci ortotopické neoveziky. 
VÝSLEDKY OPERACE ORTOTOPICKÉ NEOVEZIKY
Dopad na kvalitu života
Obecně se předpokládá, že ortotopická neovezika by měla pacientovi poskytnout lepší kvalitu života než jiné formy derivace moči. Studie, které neprokázaly tento výrazný benefit v kvalitě života, byly patrně špatně designované, případně využívaly nedostatečně specializované dotazníky, které byly původně vyvinuty k jiným účelům. Je nutné užívat pouze validované dotazníky zaměřené na urologické a kosmetické výsledky. Pro demonstraci benefitu v kvalitě života hraje klíčovou roli také volba vhodné operační techniky a kvalitní pooperační péče.
Dopad na sexuální funkci
Míra obnovy erektilní funkce po nervy šetřící operaci se pohybuje v rozmezí 33–100 % [11,43]. Toto široké rozmezí lze zčásti přičítat rozdílné definici, předoperační erektilní funkci, rozdílné populaci pacientů, různým operačním technikám a rozdílné délce sledování. Vynikajících výsledků v oblasti sexuální funkce lze dosáhnout také pomocí cystektomie se zachováním prostaty a semenných váčků, velké procento pacientů však bohužel není vhodnými kandidáty pro tuto techniku [43]. K dispozici máme pouze omezené množství informací týkajících se sexuální funkce u žen. Velké množství žen uvádí snížení sexuální touhy, zhoršení vaginální lubrikace, dyspareunii a neschopnost dosáhnout orgasmu. Nedávno provedená studie zahrnující pouze malé množství pacientek uvádí zachování sexuální funkce u žen podstupujících operaci se zachováním neurovaskulárního svazku a zhoršení sexuální funkce u pacientek podstupujících operaci bez zachování neurovaskulárního svazku [44].
Dopad na kontinenci
Pacienti dosahují dříve denní kontinence nežli noční kontinence. Dosažení optimální úrovně kontinence obvykle trvá 6–12 měsíců, zejména po zvýšení kapacity močového měchýře na 450–550 ml a zlepšení kompliance. Míra denní kontinence se po substituci neoveziky pohybuje v rozmezí 87–98 %, míra noční kontinence v rozmezí 72–95 % [11,29,41,42]. Toto rozmezí lze vysvětlit rozdílnou definicí, rozdílnou populací pacientů, odlišnými selekčními kritérii, rizikovými faktory, délkou sledování a možností zachování pánevních nervů, které jsou zodpovědné za funkci uretrálního sfinkteru.
ZÁVĚR
V současné době lze za vhodné kandidáty pro substituci ortotopické neoveziky považovat většinu pacientů podstupujících cystektomii (bez ohledu na pohlaví). Věnování větší pozornosti aspektům, jako jsou charakteristika a tvar rezervoáru, konfigurace výtoku a volba operační techniky (například zachování nervů nebo sfinkteru), umožnilo zlepšení funkčních výsledků a kvality života pacientů po substituci. Dlouhodobá účinnost této techniky závisí na pooperačním zaškolení pacienta, sledování a vhodném řešení komplikací.
Urs E. Studer, M.D.
Department of Urology
University Hospital of Bern
3010 Bern
Switzerland
urology_berne@insel.ch
Sources
1. Madersbacher S, Möhrle K, Burkhard F, Studer UE. Long-term voiding pattern of patients with ileal orthotopic bladder substitutes. J Urol 2002; 167 : 2052–2057.
2. Hautmann RE. Urinary Diversion: ileal conduit to neobladder. J Urol 2003; 169 : 834–842.
3. Benson MC, Seaman EK, Olsson CA. The ileal neobladder is associated with a high success and low complication rate. J Urol 1996; 155 : 1585–1588.
4. Tizzoni G, Foggi A. Die Wiederherstellung der Harnblase. Centralblatt für Chirurgie 1888; 15 : 921–924.
5. Lemoine G. Creation d’une vessie nouvelle par un procede personnel apres cystectomie totale pour cancer. J Urol Med Chir 1913; 4 : 367.
6. Couvelaire R. La “petite vessie” des tuberculeux génitourinaires. Essai de classification, place et variants des cystointestinoplasties. J Urol 1950; 56 : 381–434.
7. Couvelaire R. Le reservoir ileal de substitution aprčs la cystectomie totale chez l’homme. J Urol 1951; 57 : 408–417.
8. Mellinger GT, Suder GL. Ileal reservoir (ureteroileourethral anastomosis). Method of urinary diversion. JAMA 1958; 167 : 2183–2186.
9. Goodwin WE, Winter CC, Barker WF. “Cup-patch” technique of ileocystoplasty for bladder enlargement or partial substitution. Surg Gynecol Obstet 1959; 108 : 240–244.
10. Ekman H, Jacobsson B, Kock N et al. The functional behaviour of different types of intestinal urinary bladder substitutes. Congr Int Soc Urol London 1964; 2 : 213–217.
11. Kessler TM, Burkhard FC, Permenis P et al. Attempted nervesparing surgery and age have a significant effect on urinary continence and erectile function after radical cystoprostatectomy and ileal orthotopic bladder substitution. J Urol 2004; 172 : 1323–1327.
12. Hautmann RE, Simon JJ. Ileal neobladder and local recurrence of bladder cancer: patterns of failure and impact on function in men. J Urol 1999; 162 : 1963–1966.
13. Turner WH, Danuser H, Moehrle K, Studer UE. The effect of nerve-sparing cystectomy technique on postoperative continence after orthotopic bladder substitution. J Urol 1997; 158 : 2118–2122.
14. Kessler TM, Fiona FC, Studer UE. Clinical indications and outcomes with nerve-sparing cystectomy in patients with bladder cancer. Urol Clin N Am 2005; 32 : 165–175.
15. Nelson CP, Montie JE, McGuire EJ, Wedemeyer G, Wei JT. Intraoperative nerve stimulation with measurement of urethral sphincter pressure changes during radical retropubic prostatectomy: a feasibility study. J Urol 2003; 169 : 2225–2228.
16. Hugonnet CL, Danuser H, Springer JP, Studer UE. Urethral sensitivity and the impact on urinary continence in patients with an ileal bladder substitute after cystectomy. J Urol 2001; 165 : 1502–1505.
17. Ottesen B, Fahrenkrug J. Vasoactive intestinal polypeptide and other preprovasoactive intestinal polypeptide-derived peptides in the female and male genital tract: localization, biosynthesis, and functional and clinical significance. Am J Obstet Gynecol 1995; 172 : 1615–1631.
18. Hubner WA, Trigo-Rocha F, Plas EG, Tanagho EA. Urethral function after cystectomy: a canine in vivo experiment. Urol Res 1993; 21 : 45–48.
19. Strasser H, Ninkovic M, Hess M, Bartsch G, Stenzl A. Anatomic and functional studies of the male and female urethral sphincter. World J Urol 2000; 18 : 324–329.
20. Kessler TM, Studer UE, Burkhard FC. Increased proximal urethral sensory threshold after radical pelvic surgery in women. Neurourol Urodyn 2007; 26 : 208–212.
21. Dhar NB, Kessler TM, Mills RD, Burkhard F, Studer UE. Nervesparing radical cystectomy and orthotopic bladder replacement in female patients. Eur Urol 2007; 52 : 1006–1014.
22. Weil A, Reyes H, Bischoff P, Rottenberg RD, Krauer F. Modification of the urethra: rest and stress profiles after types of surgery for urinary stress incontinence. Br J Obstet Gynaecol 1984; 91 : 45–55.
23. Madersbacher S, Mohrle K, Burkhard F, Studer UE. Long-term voiding pattern of patients with ileal orthotopic bladder substitutes. J Urol 2002; 167 : 2052–2057.
24. Burkhard FC, Kessler TM, Mills R, Studer UE. Continent urinary diversion. Crit Rev Oncol Hem 2006; 57 : 255–264.
25. Nesrallah LJ, Srougi M, Dall’Oglio MF. Orthotopic ileal neobladder: the influence of reservoir volume and configuration on urinary continence and emptying properties. BJU Int 2004; 93 : 375–378.
26. Mcguire EJ, Woodside JR, Borden TA, Weiss RM. Prognostic value of urodynamic testing in myelodysplastic patients. J Urol 1981; 126 : 205–209.
27. Studer UE, Danuser H, Thalmann GN, Springer J, Turner H. Antireflux nipples or afferent tubular segments in 70 patients with ileal low pressure bladder substitutes: long-term results of a prospective, randomized trial. J Urol 1996; 156 : 1913–1917.
28. Mann FC, Bollmann JL. A method for making a satisfactory fistula at any level of the gastrointestinal tract. Ann Surg 1931; 93 : 794–797.
29. Abol-Enein H, Ghoneim MA. Functional results of orthotopic ileal neobladder with serous-lined extramural ureteral reimplantation: experience with 450 patients. J Urol 2001; 165 : 1427–1432.
30. Hautmann S, Chun KHF, Currlin E, Braun P, Huland H, Juenemann KP. Refluxing chimney versus non refluxing Le Duc uretero-ileal anastomosis for orthotopic ileal neo-bladder: a comparative analysis for patients with bladder cancer. J Urol 2006; 175 : 1389–1394.
31. Shaaban AA, Gaballah MA, El-Diasty TA, Ghoneim MA. Urethral controlled bladder substitution. A comparison between the intussuscepted nipple valve and the technique of Le Duc as antireflux procedures. J Urol 1992; 148 : 1156–1161.
32. Gschwend JE, Volkmer BG, Liske P, Kleinschmidt K, Hautmann RE. Type of ureteral anastomosis in orthotopic ileal neo-bladders. Impact on the rate of hydronephrosis and renal function. J Urol 2005; 13 (Suppl.): 132.
33. Helal M, Pow-Sang J, Sanford E, Figueroa E, Lockhart J. Direct (non-tunneled) ureterocolonic re-implantation in association with continent reservoirs. J Urol 1993; 150 : 835–837.
34. Mills RD, Studer UE. Metabolic consequences of continent urinary diversion. J Urol 1999; 161 : 1057 – 1066.
35. Pfitzenmaier J, Lotz J, Faldum A, Beringer M, Stein R, Thuroff JW. Metabolic evaluation of 94 patients 5 to 16 years after ileocecal pouch (Mainz pouch I) continent urinary diversion. J Urol 2003; 170 : 1884 – 1887.
36. Aldini R, Roda A, Festi D et al. Bile acid malabsorption and bile acid diarrhea in intestinal resection. Dig Dis Sci 1982; 27 : 495–502.
37. Steiner MS, Morton RA. Nutritional and gastrointestinal complications of the use of bowel segments in the lower urinary tract. Rol Clin North Am 1991; 18 : 743–754.
38. Mojaverian P, Chan K, Desai A, John V. Gastrointestinal transit of a solid indigestible capsule as measured by radiotelematry and dual gamma scintigraphy. Pharm Res 1989; 6 : 719–724.
39. Studer U, Burkhard F, Schumacher M et al. Twenty years experience with an ileal orthotopic low pressure bladder substitute – lessons to be learned. J Urol 2006; 176 : 161–166.
40. Brodner G, Van Aken H, Hertle L et al. Multimodal perioperative management – combining thoracic epidural analgesia, forced mobilization and oral nutrition – reduces hormonal and metabolic stress and improves convalescence after major urologic surgery.
Anesthes Analg 2001; 92 : 1594–1600.
41. Hautmann RE, de Petriconi R, Gottfried HW, Kleinschmidt K, Mattes R, Paiss T. The ileal neobladder: complications and functional results in 363 patients after 11 years of follow-up. J Urol 161 : 422–427.
42. Stein JP, Dunn MD, Quek ML, Miranda G, Skinner DG. The orthotopic T pouch ileal neobladder: experience with 209 patients. J Urol 2004; 172 : 584–587.
43. Colombo R, Bertini R, Salonia A et al. Overall clinical outcomes after nerve and seminal sparing radical cystectomy for the treatment of organ confined bladder cancer. J Urol 2004; 171 : 1819–1822.
44. Bhatt A, Nandipat K, Dhar N et al. Neurovascular preservation in orthotopic cystectomy: impact on female sexual function. Urology 2006; 67 : 742–745.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2008 Issue 3-
All articles in this issue
- Stenóza PUJ – antegrádní a retrográdní endopyelotomie, laparoskopická pyeloplastika. Správné indikace, pro a proti
- Terapeutická endourologie: karcinom z přechodných buněk lokalizovaný v horních cestách močových
- Kombinovaná léčba BHP – aktuální stav
- Ortotopická neovezika – současný stav
- Dnešní indikace extrakorporální litotrypse v léčbě urolitiázy – co se změnilo?
- Dnešní možnosti ureteroskopie
- Objemná nefrolitiáza – perkutánní litotrypse, nebo retrográdní intrarenální operace?
- Terapeutická endourologie: obstrukce ureteropelvické junkce
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Stenóza PUJ – antegrádní a retrográdní endopyelotomie, laparoskopická pyeloplastika. Správné indikace, pro a proti
- Dnešní možnosti ureteroskopie
- Objemná nefrolitiáza – perkutánní litotrypse, nebo retrográdní intrarenální operace?
- Ortotopická neovezika – současný stav
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

