-
Medical journals
- Career
TERATOM VARLETE: SOUČASNÁ KLASIFIKACE Z POHLEDU WHO Z ROKU 2004
: doc. MUDr. Ondřej Hes; Ph.D. doc. MUDr. Milan Hora 1; Ph.D. as. MUDr. prof. MUDr. Hana Veličkinová Michal Michal 2 2 1
: Oddělení speciální diagnostiky ŠPAÚ FN Plzeň 1; Urologická klinika LF a FN Plzeň 2
: Urol List 2006; 4(3): 10-13
Diskutovány jsou základní podtypy a varianty testikulárního teratomu, současně s představením biologického chování a prognózy. Součástí je krátký srovnávací přehled testikulárních a ovariálních teratomů.
KLÍČOVÁ SLOVA:
varle (testis), dospělí, děti, teratom, prognóza, biologické chováníÚVOD
Incidence teratomu u dětí se zhruba pohybuje mezi 24–36 %, někdy jsou nacházeny současně i nenádorové anomálie pohlavního či močového systému [3,6,7]. U dospělých se pohybuje mezi 2,7–7 % v čisté formě, naopak jako součást smíšených germinálních tumorů je mnohem častější - ve 47–50 % [6,7,10,14]. U dětí se teratomy vyskytují nejčastěji ve věku 20 měsíců, přičemž více než polovina případů je diagnostikována během prvních 2 let věku [6,7]. Obvyklé klinické příznaky jsou hmatná rezistence varlete, někdy zaměnitelná za hydrokélu či s hydrokélou spojená. Méně často dojde k prvotním klinickým projevům metastázy. U prepubertálních pacientů nejsou zvýšeny hormonální markery, takže se nepopisuje pubertas praecox. U postpubertálních pacientů může být zvýšená hladina a-fetoproteinu či hCG [8,11,17].
MAKROSKOPICKÉ RYSY
Makroskopicky jsou teratomy velmi polymorfní a vzhled závisí na zastoupení jednotlivých komponent. Mohou být solidní, nebo naopak cystické, měkké či rozbředlé, obsahují tuhá i kalcifikovaná ložiska. často obsahují maz a chlupy, pigmentované oblasti apod. Typický čistý teratom bývá uspořádán nodulárně. Ulbright udává zajímavý a těžko vysvětlitelný poznatek: malé čisté teratomy varlete u dospělých bývají spojeny s objemnými retroperitoneálními metastázami, které odpovídají jinému typu germinálního tumoru [7].
HISTOLOGIE
Nádor je složen z několika typů tkání, které reprezentují různé germinální vrstvy (endoderm, mezoderm a ektoderm). Pokud tkáň teratomu reprezentuje pouze endoderm či ektoderm, bývá označován jako tzv. monodermální teratom. Elementy reprezentující jednotlivé germinální vrstvy mohou být zralé, či nezralé, případně se mohou vyskytovat v kombinaci.
V teratomech bývají nejčastěji přítomny struktury epidermis, dermis a kožních adnex, často bývá přítomna nervová tkáň. Rovněž bývají obvykle zastoupeny různě modifikované sliznice gastrointestinálního či respiračního systému. Na rozdíl od ovariálních teratomů bývá zřídka přítomen parenchym štítné žlázy, vzácně jsou zaznamenány struktury parenchymu ledviny, prostaty, jater či slinivky [7,23]. Z mezodermu bývá přítomna hladká svalovina [5,24]. Pokud porovnáme diferencované tkáně s fyziologicky umístěnými protějšky, lze nalézt vyšší celularitu, někdy mitózy. I v rámci dobře diferencovaných teratomů lze nalézt ložiska intravaskulární propagace či růst do adnexálních částí varlete. Vzácným, ale zajímavým nálezem v teratomech jsou meningoteliální ložiska, která se většinou nacházejí v blízkosti periferních nervů a gliální diferenciace [13]. V okolí teratomů u prepubertálních pacientů nejsou přítomny struktury intratubulárního germinálního tumoru, které se naopak často nacházejí u pacientů postpubertálních [12].
Nezralý teratom
Velká část teratomů ve varleti vykazuje různé zastoupení nezralých tkání, jako například nezralý epitel nebo neurální komponentu. Tato nezralá ložiska mohou vypadat buïto jako stroma kolem žlázových struktur s mírně zvýšenou celularitou na jedné straně, anebo jako rozsáhlá ložiska primitivních žlázek, neuroepitelu nebo tkání vzhledem připomínajících Wilmsův tumor. V teratomech varlete se neprovádí grading nezralosti, jak je tomu u ovariálních nezralých teratomů, jelikož zde nemá prognostický význam. Na rozdíl od ovarií totiž jakýkoliv, by sebevíce zralý teratom varlete může u postpubertálních pacientů metastazovat.
Dermoidní cysta
Podle definice klasifikace WHO z roku 2004 se jedná o zralý teratom tvořený jednou nebo více cystami, které jsou lemovány dlaždicovým epitelem s kožními adnexy s/bez malých ložisek jiných struktur teratomu [6]. Je třeba říci, že tento testikulární protějšek ovariální dermoidní cysty, která je zdaleka nejčastějším germinálním nádorem ovaria, je ve varleti extrémně vzácný. Oproti předchozí klasifikaci WHO z roku 1998 se jedná v nové klasifikaci WHO o podstatnou změnu. V předešlé klasifikaci bylo na epidermální cystu (variantní termín: epidermoidní cysta), tedy cystu tvořenou pouze epidermis bez adnexálních struktur, pohlíženo jako na nenádorovou afekci odlišnou od teratomu [15]. Dermoidní cysta se vyskytuje spíše u mladých mužů, vzácně u dětí [2]. Jde o řídce se vyskytující tumor, který se obvykle manifestuje nebolestivou testikulární masou, vzácně se může vyskytovat bilaterálně [20]. Obvykle není možné určit podstatu afekce předoperačně [18]. Na řezu může obsahovat chlupy, keratinové hmoty, podobně jako u ovariálního protějšku. Histologicky jsou nacházeny struktury epidermis, dermis včetně adnexálních složek, ve stěně pak další komponenty nacházené v teratomech.
Monodermální teratom
Jak již bylo zmíněno výše, jde o tumor složený pouze z derivátů jedné zárodečné lišty. Popsán byl PNET (primitivní neuroektodermální tumor) v čisté formě nebo jako součást smíšeného germinálního tumoru. Vzhledem k nálezu intratubulární germinální neoplazie v okolí, je epidermoidní cysta rovněž nově řazena k monofázickým teratomům, a nikoliv k pseudonádorovým afekcím [6]. Zajímavé a diagnosticky zavádějící jsou případy zralých monodermálních teratomů, u nichž je jedinou přítomnou tkání v teratomu zralá chrupavka [19]. Diagnóza chondromu je chybným podhodnocením takovéhoto tumoru, jelikož i ten má u postpubertálních pacientů metastatický potenciál.
Teratom se somatickým typem malignity
Jedná se o teratom, který obsahuje neteratomovou somatickou maligní komponentu vznikající v některé ze složek teratomu. Nejčastěji se jedná o sarkom (přibližně v polovině případů se jedná o sarkomy s leiomysarkomovou nebo rabdomyosarkomovou diferenciací, méně často o chondrosarkomovou či osteosarkomovou diferenciaci) nebo o karcinom [6]. Zcela vzácně se jedná o tumory mající blastémovou komponentu podobnou Wilmsovu tumoru, obsahující tubuly, blastém, a někdy dokonce i glomeruly.
DIFERENCIÁLNÍ DIAGNOSTIKA
Vzhledem k obrovské polymorfii teratomů lze těžko uvést obecné diferenciálně diagnosticky důležité rysy. Pokud je vyšetřován teratom, je důležité dostatečně „zabločkovat“ nádorovou masu, aby bylo možné postihnout eventuální další komponenty nádoru, a tím potvrdit nebo vyloučit možnost, že se nejedná a čistý teratom, ale o smíšený germinální tumor. Dále je nutné věnovat pozornost potencionálně přítomné negerminální maligní komponentě. V pozitivním případě je pak tumor označován jako teratom se somatickým typem malignity.
1. Dobře diferencovaný teratom se v postpubertálním období chová maligně. Totožný nádor před pubertou by se choval benigně. HE 200x. 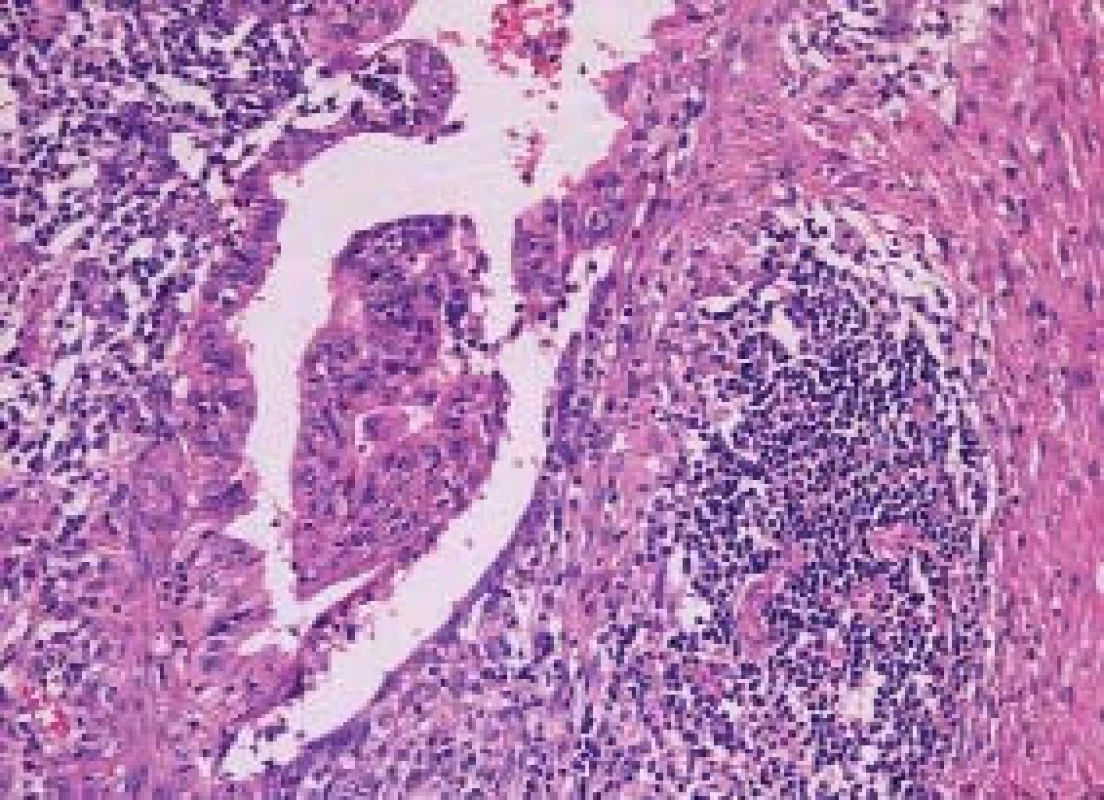
2. Epidermoidní cysta byla dříve řazena jako samostatná nenádorová jednotka. Dnes je nutné ji klasifikovat jako teratom. HE 200x. 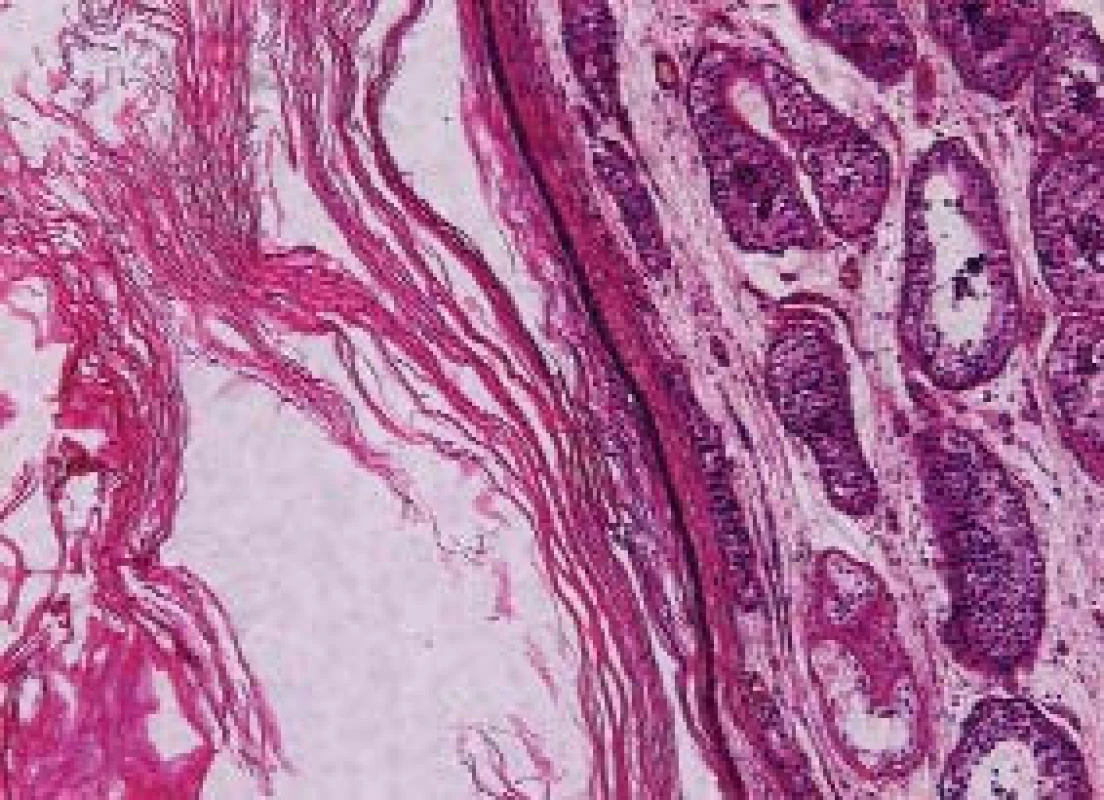
3. Struktury teratomu, které v pravé polovině mají charakter „epidermoidní“ cysty, vlevo je zachycena tuková tkáň a sliznice připomínající respirační trakt. HE 200x. 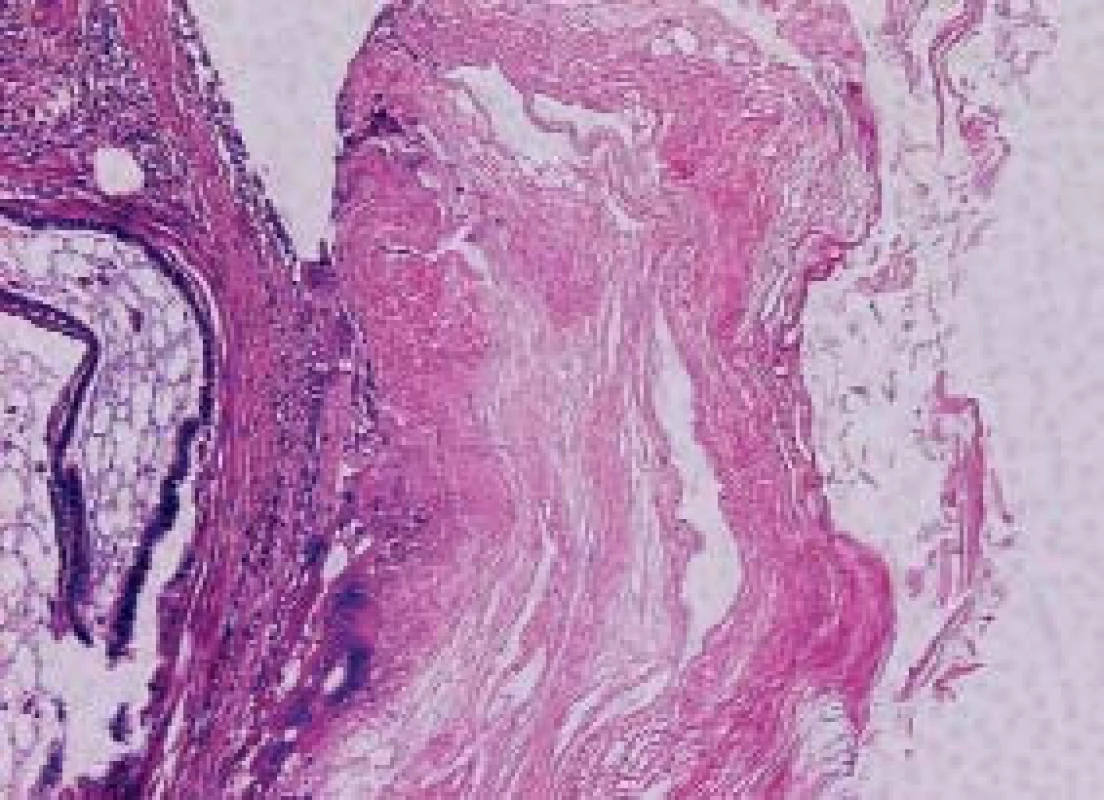
PROGNÓZA
Prognóza teratomů závisí na věkové skupině. U prepubertálních pacientů se teratomy chovají benigně. U postpubertálních pacientů metastazuje 22–37 % teratomů bez ohledu na jejich zralost. Většina teratomů metastazuje synchronně a 13 % metachronně. Relativne často se z primárního ložiska ve varleti najde jen vazivová jizva. Histologické složení metastatických ložisek se může velice lišit od primárních testikulárních tumorů, což je však obecným rysem všech maligních nádorů ze zárodečných buněk. Je velice časté, že poměrně zralé teratomy metastazují pod obrazem teratokarcinomu, a naopak primární teratokarcinom může metastazovat jako benigně vypadající teratom. Obzvláště těžkým diagnostickým problémem jsou ty případy, kdy se např. z plic chirurgicky odstraní metastáza testikulárního teratomu se zcela benigně vypadajícím tumorem obsahující nenádorově vyhlížející struktury, jako např. střevo. Byli jsme svědky případů, v nichž byly tyto dobře diferencované metastázy při okultním primárním ložisku diagnostikovány jako „hamartomy“. Pokud se v metastáze teratomu objeví negerminální maligní somatická komponenta (sarkom či karcinom), jde o zvláště nepříznivý prognostický znak. Tyto somatické malignity totiž nereagují na terapii germinálních složek teratomu.
Jako velmi důležitý prognostický faktor se hodnotí stav, kdy po chemoterapii neobsahuje germinální tumor již žádnou viabilní germinální tkáň [22]. Po chemoterapii teratomů často v místě tumoru zbude pouze fibrózní jizevnatá tkáň. Velice zajímavá data publikovali Brandli et al [1]. Molekulárně-geneticky porovnávali tuto fibrózní jizevnatou mezenchymální tkáň s původními nádory a zjistili, že má identické genetické abnormality jako původní tumor. Výsledky dokonce interpretovali tak, že fibrózní jizevnatá tkáň po chemoterapii teratomů představuje „fibrózní variantu zralého teratomu“ odvozenou od maligních germinálních elementů, které vykázaly výbornou odpověï na chemoterapii. Nepřímým důkazem jejich závěrů je fakt, že z těchto „fibrózních jizev“ se po chemoterapii může vyvinout vysoce maligní sarkom.
POROVNÁNÍ TERATOMŮ VARLETE A OVARIA
Porovnání testikulárních a ovariálních teratomů je velmi zajímavé, protože testikulární teratomy se výrazně liší od ovariálních v mnoha aspektech, při kterých si je možné zopakovat několik důležitých, výše uvedených vlastností testikulárních teratomů. Stejně jako v ovariu vznikají testikulární teratomy ze zárodečných buněk, ale na rozdíl od ovaria přicházejí v omezenější věkové skupině. Většina jich vzniká u mladých mužů mezi 18–25 lety věku nebo u dětí ve věku do 5 let. Prognóza u těchto věkových skupin je diametrálně odlišná. Na rozdíl od ovariálních teratomů hraje věk pacienta zásadní roli při posuzování biologického chování. Je tudíž důležité nikdy neoznačovat testikulární teratomy v postpubertálním věku jako „benigní“. Je též vhodné zmínit, že i když se v této věkové skupině stanoví diagnóza „čistý testikulární teratom“, nemusí být tento tumor „čistý“ již v metastázách. V metastáze se může manifestovat teratomová komponenta ve spojení s komponentou maligního germinálního tumoru odlišného od teratomu. Dalším rozdílem oproti ovariálním teratomům je fakt, že zatímco u dětí teratomy (ale i nádory ze žloutkového váčku) vznikají v čisté podobě, u dospělých jsou čisté teratomy vzácné a většina jich má další neteratomové komponenty, jako je např. embryonální karcinom (tzn. teratokarcinom).
V testikulárních teratomech slovo „nezralý“ postrádá prognostický význam. Proto poslední klasifikace WHO z roku 2004 zrušila rozdělení testikulárních teratomů na zralé a nezralé.
Další velký rozdíl je v cytologické odlišnosti ovariálních a dětských testikulárních teratomů na jedné straně a postpubertálních testikulárních teratomů na straně druhé. Ovariální a dětské testikulární teratomy jsou cytologicky bez atypií, kdežto testikulární postpubertální teratomy vykazují mitotickou aktivitu a často i značné cytologické atypie i v jinak dobře diferencovaných tkáních. Tyto rozdíly je možné vysvětlit tím, že ovariální a dětské testikulární teratomy mají pravděpodobně stejnou patogenezi. Je pravděpodobné, že tyto dvě skupiny teratomů rostou mechanizmem partenogeneze, což je typické pro benigní zárodečné buňky. Tuto hypotézu podporuje přítomnost normálního obsahu DNA, normální karyotyp a normální nálezy získané komparativní genomovou hybridizací ovariálních i dětských testikulárních teratomů [4].
Na rozdíl od postpubertálních teratomů se u ovariálních, stejně jako u dětských teratomů neamplifikuje krátké raménko chromozomu 12 a také vykazují absenci izochromozomu 12p. Dětské teratomy na rozdíl od postpubertálních nevykazují přítomnost intratubulární neklasifikovatelné neoplazie. Je však důležité nezaměnit intratubulární neklasifikovatelnou neoplazii za zvětšené zárodečné buňky u dětí v okolí nádorů ze zárodečných buněk, které jsou považovány za reaktivní a které jsou imunohistochemicky negativní s protilátkou proti alkalické placentární fosfatáze [9].
Naproti tomu postpubertální teratomy jsou odvozeny od zárodečných buněk, které již malignizovaly. Tento koncept lze uplatnit na všechny výše zmíněné teratomy s výjimkou testikulárních dermoidních cyst. Postpubertální testikulární dermoidní cysty jsou nepochybně monodermální teratomové nádory s benigním průběhem a mají genezi podobnou s prepubertálními testikulárními a ovariálními teratomy. Podobnou genezi z benigních zárodečných buněk budou mít pravděpodobně i testikulární karcinoidy.
Nikdy v literatuře a ani v poslední největší publikované sestavě, na které jsme participovali [16], se testikulární karcinoidy nevyskytovaly společně s jinými germinálními tumory. Je též důležité zdůraznit, že je možné, že část teratomů ovarií může mít patogenezi podobnou jako postpubertální testikulární teratomy (tzn. je odvozena od maligních zárodečných buněk). Jedná se především o ty teratomové komponenty, které vznikají u maligních smíšených nádorů ze zárodečných buněk ovaria, u nichž je maligní germinální složka tak malá, že unikne pozornosti při histologickém vyšetření.
doc. MUDr. Ondřej Hes, Ph.D.1
doc. MUDr. Milan Hora, Ph.D.2
as. MUDr. Hana Veličkinová2
prof. MUDr. Michal Michal1
1Oddělení speciální diagnostiky ŠPAÚ FN Plzeň
2Urologická klinika LF a FN Plzeň
Sources
1. Brandli DW, Ulbright TM, Foster RS et al. Stroma adjacent to metastatic mature teratoma after chemotherapy for testicular germ cell tumors is derived from the same progenitor cells as the teratoma. Cancer Res 2003; 63 : 6063-6068.
2. Brocheriou I, Blanchet P, Vieillefond A. Un nodule testiculaire. Ann Pathol 1994; 14 : 197-198.
3. Brosman SA. Testicular tumors in prepubertal children. Urology 1979; 13 : 581-588.
4. Bussey KJ, Lawce HJ, Olson SB et al. Chromosome abnormalities of eighty-one pediatric germ cell tumors: sex-, age-, site-, and histopathology related differences - a Children's Cancer Group study. Genes Chromosomes Cancer 1999; 25 : 134-146.
5. Damjanov I. Tumors of the testis and epididymis. In: Murphy WM: Urological Pathology. Philadelphia: WB Saunders 1997 : 385-386.
6. Eble JN, Sauter G, Epstein JI et al (ed). Tumours of the urinary system and male genital organs. Pathology and genetics. Lyon: IARC Press 2004 : 359.
7. Friedman NB, Moore RA. Tumors of the testis: a report on 992 cases. Milit Surgeon 1946; 99 : 573 - 593.
8. Grady RW, Ross JH, Kay R. Patterns of metastatic spread in prepubertal yolk sac tumor of the testis. J Urol 1995; 153 : 1259-1261.
9. Hawkins EP, Hicks HJ. Solid tumors and germ cell tumors induce nonneoplastic germ cell proliferations in the testes of infants and young children. Hum Pathol 1998; 29 : 1547-1548.
10. Hochstetter von AR, Hedinger CE. The differential diagnosis of testicular germ cell tumors in theory and practice. A critical analysis of two major systems of classification and review of 389 cases. Virchows Arch A Pathol Anat Histol 1982; 396 : 247-277.
11. Javadpour N. Misconceptions and source of errors in interpretaion of cellular and serum markers in testicular cancer. J Urol 1986; 135 : 879.
12. Manivel JC, Reinberg Y, Niehans GA et al. Intratubular germ cell neoplasia in testiculer teratomas end epidermoid cysts. Correlation with prognosis and possible biologic significance. Cancer 1989; 64 : 715-720.
13. Michal M. Meningeal nodules in teratoma of the testis. Virchows Arch 2001; 438 : 198-200.
14. Mostofi FK, Sesterhenn IA, Davis CJ. Immunopathology of germ cell tumors of the testis. Semin Diagn Pathol 1987; 4 : 320-341.
15. Mostofi FK, Sesterhenn IA. Histological typing of testis tumours. Berlin: Springer Verlag 1998 : 132.
16. Reyes A, Moran CA, Suster S et al. Neuroendocrine carcinomas (carcinoid tumor) of the testis. A clinicopathologic and immunohistochemical study of ten cases. Am J Clin Pathol 2003; 120 : 182-187.
17. Rushton HG, Belman AB, Sesterhenn I et al. Testicular sparing surgery for prepubertal teratoma of the testis: a clinical and pathological study. J Urol 1990; 144 : 726-730.
18. Shapeero LG, Vordermark JS. Epidermoid cysts of testes and role of sonography. Urology 1993; 41 : 75-79.
19. Singh N, Cumming J, Theaker JM. Pure cartilaginous teratoma differentiated of the testis. Histopathology 1997; 30 : 373-374.
20. Sloan JC, Beck SDW, Bihrle R et al. Bilateral testicular epidermoid cysts managed by partial orchiectomy. J Urol 2002; 167 : 255-556.
21. Ulbright TM, Amin MB, Young RH. Tumors of the testis, adnexa, spermatic cord, and scrotum. Washington D.C.: AFIP 1999 : 385.
22. Ulbright TM. Testis risk end prognostic factors. Urol Clin N Am 1999; 26 : 611-626.
23. Unger PD, Cohen EL, Talerman A. Mixed germ cell tumor of the testis: a unique combination of seminoma and teratoma composed predominantly of prostatic tissue. J Urol Pathol 1998; 9 : 257-263.
24. Waxman M, Vuletin JC, Pertschuk LP et al. Pleomorphic atypical thyroid adenoma arising in struma testis: light microscopic, ultrastructural and immunofluorescent studies. Mt Sinai J Med 1982; 49 : 13-17.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2006 Issue 3-
All articles in this issue
- LYMPHATIC DRAINAGE OF THE TESTES
- BIOLOGICAL BEHAVIOR OF GERM CELL TUMORS OF THE TESTIS
- LARGE CELL CALCIFYING SERTOLI CELL TUMOR-REVIEW
- TESTICULAR TERATOMA - CURRENT CLASSIFICATION ACCORDING TO WHO 2004
- TESTICULAR CANCER - EPIDEMIOLOGY, ETIOLOGY, PATHOLOGY AND DIAGNOSTICS
- TESTICULAR CANCER TREATMENT
- TESTICULAR TUMOURS - SURGICAL MANAGEMENT
- THE ROLE OF RADIOTHERAPY IN THE TREATMENT STRATEGY OF TESTICLE TUMOURS
- PENILE PROSTHESIS IN THE THIRD MILLENNIUM
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- LYMPHATIC DRAINAGE OF THE TESTES
- TESTICULAR TERATOMA - CURRENT CLASSIFICATION ACCORDING TO WHO 2004
- PENILE PROSTHESIS IN THE THIRD MILLENNIUM
- LARGE CELL CALCIFYING SERTOLI CELL TUMOR-REVIEW
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

