-
Medical journals
- Career
Výsledky operačního řešení zlomenin pánve na traumatologickém oddělení Krajské nemocnice Tomáše Bati, a.s. Zlín
: M. Lisý; P. Kacr; M. Guřan
: Department of Traumatology, Tomas Bata Regional Hospital, Zlín, Czech Republic ; Traumatologické oddělení, Krajská nemocnice Tomáše Bati, a. s. Zlín
: Úraz chir. 19., 2011, č.1
CÍL PRÁCE:
Vyhodnocení klinických výsledků pacientů po osteosyntéze zlomeniny pánve v letech 2005 až 2009.SOUBOR PACIENTŮ A METODA:
V letech 2005 až 2009 bylo operováno pro zlomeninu pánve 46 pacientů (12 žen, 34 mužů, průměrný věk 44 let, rozsah 18-82 let). Klinické výsledky byly vyhodnocovány pomocí Majeedova schematu.VÝSLEDKY:
U 82 % pacientů byl příčinou zlomenin pánve vysokoenergetický úraz (dopravní nehoda v 46%, pád z výšky v 30 %, jiná příčina v 6%). V 11% zlomenin pánve byl příčinou nízkoenergetický sportovní úraz (pád z kola). U 4 pacientů (8,7%) byl diagnostikován typ A zlomeniny pánve, izolovaná zlomenina acetabula typu A byla u 2 pacientů (4,3 %), u 18 pacientů (39,1 %) byla zlomenina pánve typu B, izolovaná zlomenina acetabula typu B byla u 3 pacientů (6,5 %), u 19 pacientů byla zlomenina pánve typu C.
Přidružená poranění byla přítomná u zlomenin pánve typu B a C. Primární neurologický deficit byl přítomný u 2 pacientů (4,3 %) se zlomeninou typu B a u 6 pacientů (13 %) s typem C. Urogenitální poranění bylo přítomno u 2 pacientů (4,3 %) se zlomeninou typu B a u 3 pacientů (6,5 %) s typem C.
Nejčastějším typem osteosyntézy předního pánevního segmentu byla dlaha (v 61,7 %). Při fixaci zadního pánevního segmentu byly nejčastěji použity tahové ileosakrální šrouby (v 8,3 %).
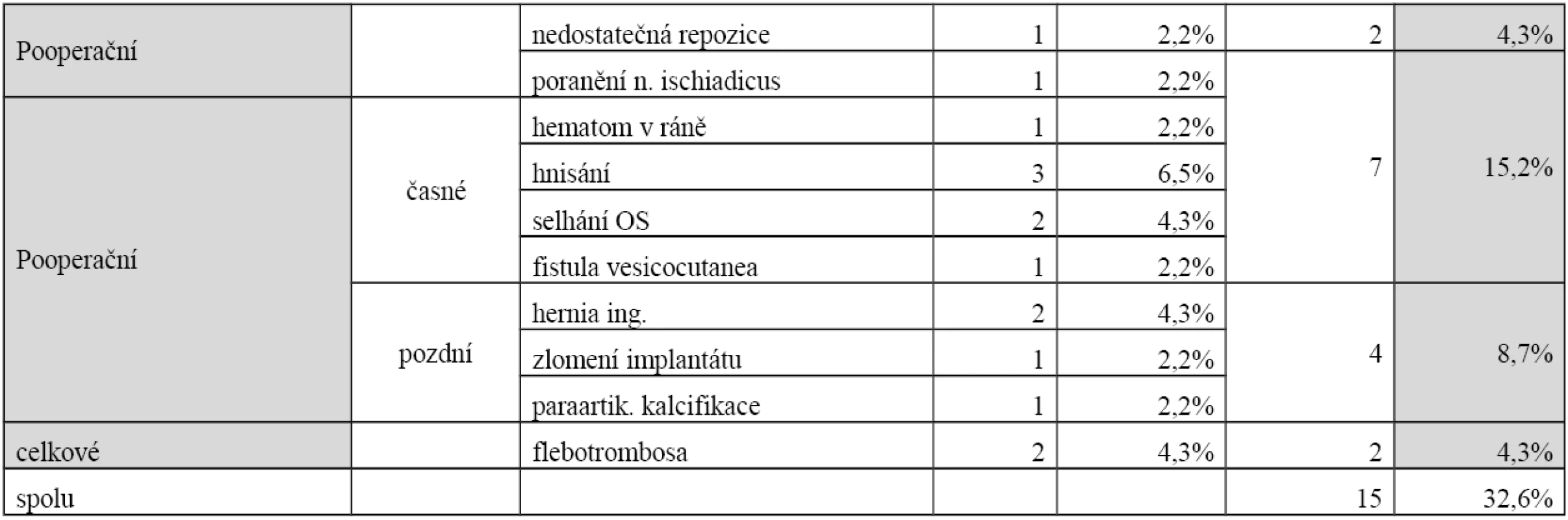
Peroperační komplikace se vyskytly v 4,3 %, časné pooperační komplikace v 15,2 % a pozdní pooperační komplikace v 8,7 %. Infekční komplikace se vyskytla v 6,5 %.
U všech pacientů se zlomeninou pánve typu A bylo dosaženo výborných výsledků. Výborný nebo dobrý výsledek byl u 94 % pacientů se zlomeninou typu B a u 66 % pacientů s typem C.DISKUZE:
Vysoký výskyt primárních neurologických a urogenitálních poranění u zlomenin pánve typu B a C byl očekávaný. Vyšší procento neurologických komplikací u zlomenin typu C je následkem závažného úrazového mechanizmu a poškozením zadního pánevního segmentu. Příčinou vyššího počtu infekčních komplikací je závažný celkový stav pacienta, dlouhodobý pobyt na anesteziologicko-resuscitačním oddělení a zhmoždění měkkých tkání.ZÁVĚR:
Zlomeniny pánve jsou velmi problematickou částí traumatologie. Poranění pánevního kruhu se nejčastěji vyskytují u sdružených úrazů nebo polytramat, proto je důležitá komplexní multidisciplinární spolupráce. Urgentní primární stabilizace pánve, správný timing definitivní vnitřní fixace a anatomická repozice můžou snížit počet komplikací a trvalých následků.KLÍČOVÉ SLOVA:
zlomeniny pánve, sdružená po-ranění, chirurgická léčba, komplikace, funkční vý-sledky.ÚVOD
Zlomeniny pánve jsou ve většině případů závažná poranění. Vznikají totiž obvykle při vysokoener¨getických úrazech (dopravní nehody, pády z výšky, zavalení), proto jsou často součástí polytraumat nebo sdružených poranění. S tím souvisí vysoké procento letality (7–21 %) a časté trvalé následky (do 40 %) [9, 11, 14]. Incidence zlomenin pánve se v literatuře uvádí v širokém rozmezí 1–8 % všech zlomenin [9, 10, 14]. Navíc s rozvojem dopravy a některých sportů jejich počet v posledních letech má stoupající tendenci [1, 2, 3, 14].
Na našem pracovišti ošetříme řádově desítky pacientů se zlomeninou pánve ročně. V této práci jsme se zaměřili jen na ty pacienty, kteří vyžadovali operační řešení. Při vyhodnocování nás zajímalo několik faktorů: demografie, etiologie, typ zlomeniny, typ osteosyntézy, pooperační komplikace, funkční výsledek.
Operacím zlomenin pánve se na našem pracovišti věnujeme ve větší míře od roku 2005. I proto cílem této práce je zhodnocení 5 let našeho působení v této oblasti.
SOUBOR PACIENTŮ A METODA
Soubor pacientů
Do souboru jsme zařadili 46 pacientů, kteří byli operováni se zlomeninou pánve a acetabula na našem pracovišti v letech 2005–2009. Počet operací v jednotlivých letech ukazuje tabulka 1. Je zde vidět tendence k nárůstu počtů operací zlomenin pánve.
1. Počet operací zlomenin pánve v jednotlivých letech 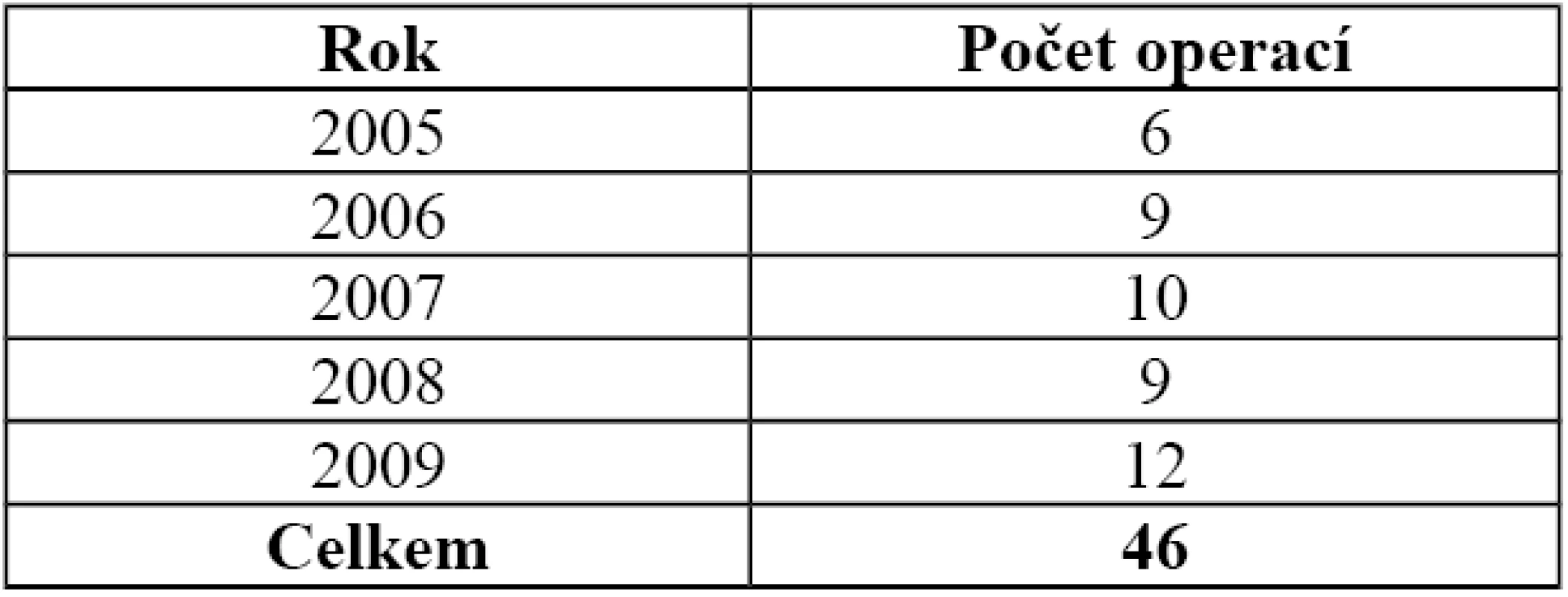
Metodika
V našem souboru jsme hodnotili věk, pohlaví, etiologii úrazu, typ zlomeniny dle AO klasifikace, přidružená poranění, typ osteosyntézy, komplikace, dobu hospitalizace, dobu do vertikalizace, funkční výsledky, trvalé následky.
Základem při diagnostice bylo RTG vyšetření ve 3 rovinách (AP, inlet, outlet), u zlomenin acetabula byly doplněny Judetovy projekce. Následně bylo doplněno CT vyšetření s 3D rekonstrukcemi. V případě polytraumatizovaných pacientů bylo CT vyšetření provedeno primárně.
Podle obecně platných zásad jsme k operačnímu řešení indikovali zlomeniny typu B, C a dislokované zlomeniny typu A po zhodnocení celkového stavu pacienta.
Při funkčním výsledku jsme hodnotili bolest, možnost sezení, návrat k práci, sexuální funkce a chůze (schéma podle Majeeda) [6] (Tab. 2).
Sledování pacientů po propuštění probíhalo ambulantně ve schématu do 6 týdnů, poté ve 3, 6, 9 a 12 měsíci. V případě obtíží byly samozřejmě kontroly častěji a doplněné o kontroly v příslušných odborných ambulancích.
2. Schéma hodnocení dle Majeeda 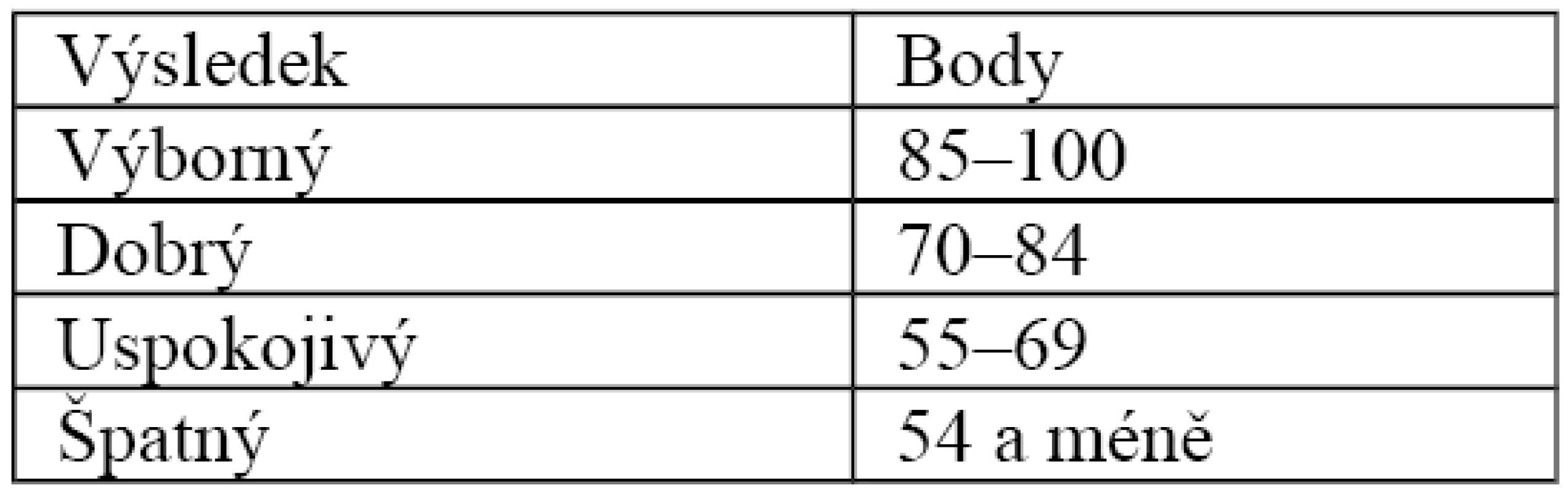
VÝSLEDKY
Věk a pohlaví
Sledovaný soubor tvořilo 12 žen a 34 mužů ve věku od 18 do 82 let. Průměrný věk pacientů byl 44,2 let (ženy 44 let, muži 44,3 let). V souboru je patrný výrazně vyšší výskyt mužů proti ženám (73,9 % proti 26,1 %). Přehled je uvedený v tab. 3.
3. Přehled pacientů podle věku a pohlaví 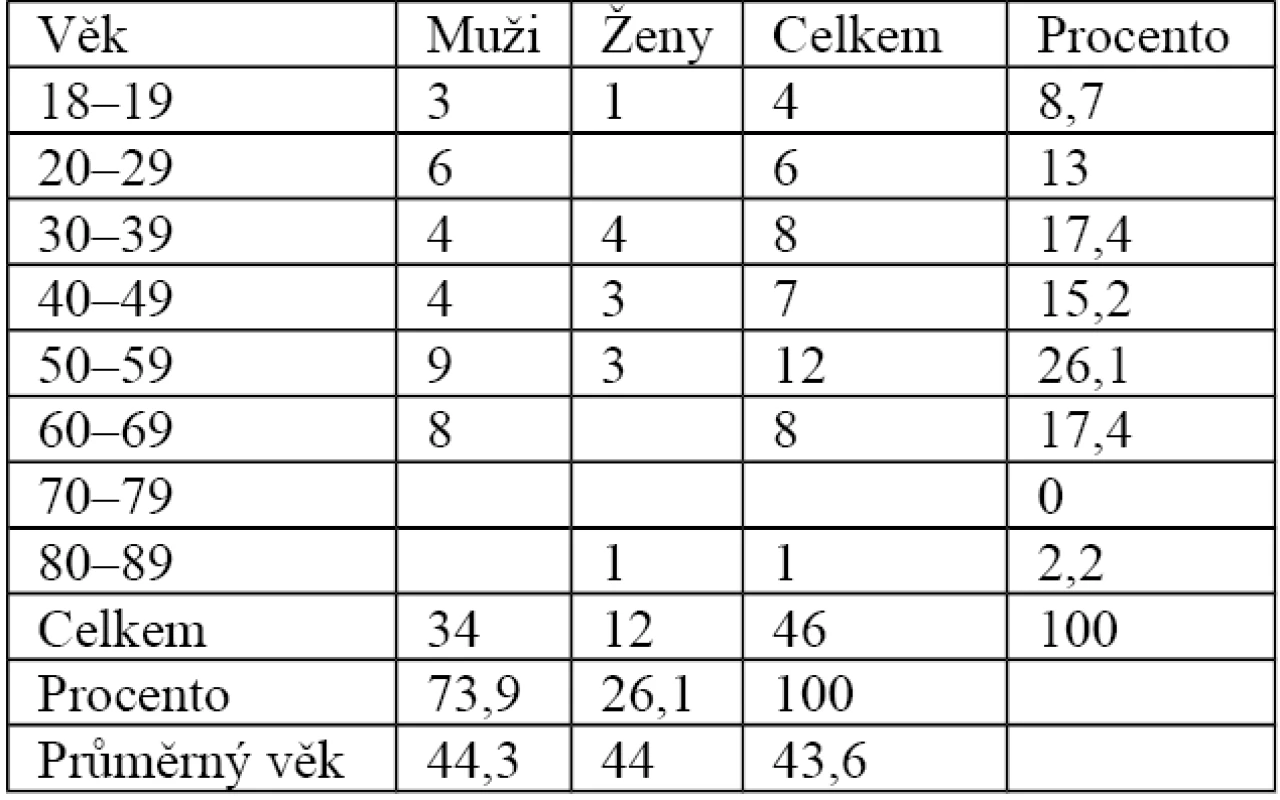
Etiologie
Z tabulky 4, kde je uveden přehled jednotlivých mechanizmů vzniku zlomenin pánve, je patrné, že nejčastější příčinou byly vysokoenergetické úrazy. Dopravní nehody představovaly 45,7 %. Ve skupině řidičů převládaly mladší ročníky (průměrný věk 28,3), sražení a spolujezdci byli spíše pacienti ve středních letech (průměrný věk 41,1 resp. 45 let).
4. Přehled mechanizmů úrazu zlomenin pánve 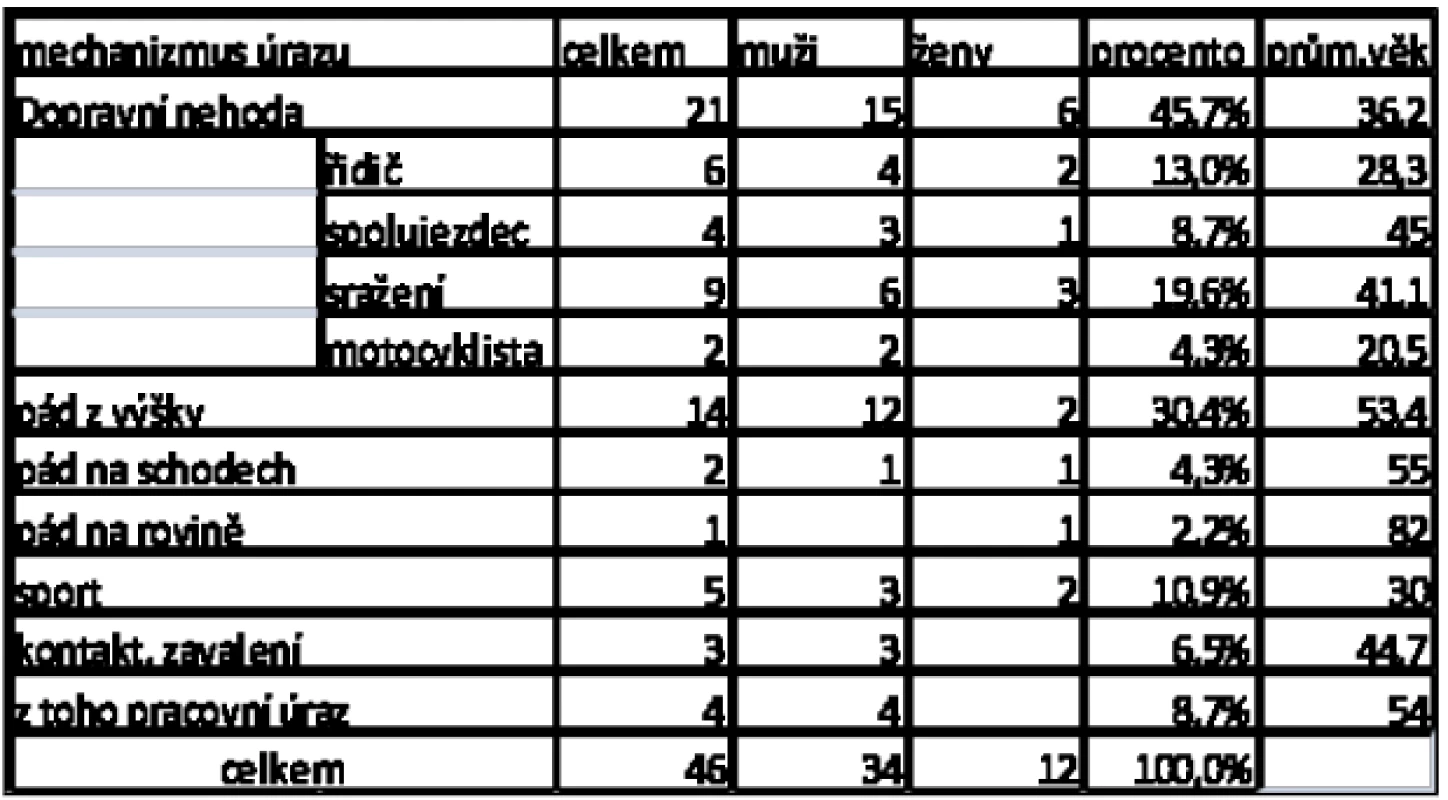
Pády z výšky tvořily 30,4 %. Zde převládali starší pacienti (průměrný věk 53,4let). Ve 4 případech se jednalo o pracovní úraz, vše byli muži (průměrný věk 54 let).
Typ zlomenin pánve
Zlomeniny pánve jsme třídili podle AO klasifikace. Přehled je uveden v tabulce 5. Nejčetnější skupinou byly zlomeniny typu C (41,3 %) s průměrným věkem 41,4 let. Typ B byl zastoupen ve 39 % a typ A v 8,7 %.
5. Přehled zlomenin dle AO klasifikace 
Přidružená poranění
Podle tabulky 6 je patrné, že v 7 případech (15,2 %) se zlomenina pánve vyskytovala jako monotrauma. Ve 22 případech (47,8 %) byla jako součást sdruženého poranění a v 17 případech (37 %) jako součást polytraumatu. Nejčastější další poraněnou oblastí byly končetiny (19 pacientů, 41 %) (Tab. 7).
6. Vztah zlomeniny pánve k dalším zraněním 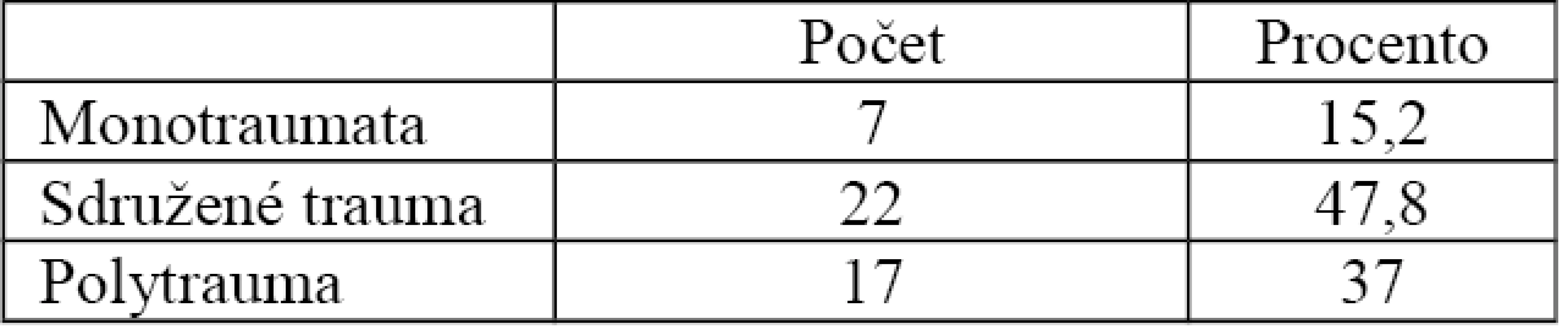
7. Výskyt přidružených poraněných oblastí při zlomenině pánve 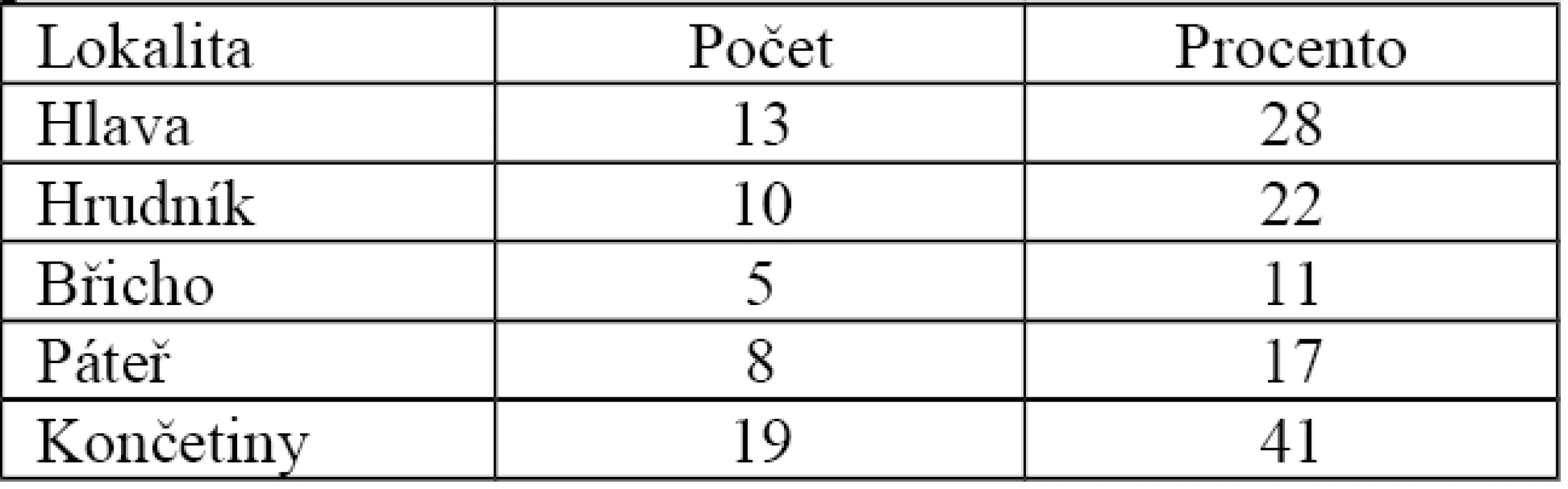
Podle tabulky 8 se přidružená poranění v oblasti pánve vyskytly jenom u zlomenin typu B a C s převahou u typu C. V 8 případech byla přítomná primární neurologická symptomatologie (nejčastěji z poškození n. ischiadicus a plexus lumbosacralis), v pěti případech byl poraněn močový měchýř nebo uretra.
8. Výskyt přidružených poranění v oblasti pánve v závislosti na typu zlomeniny 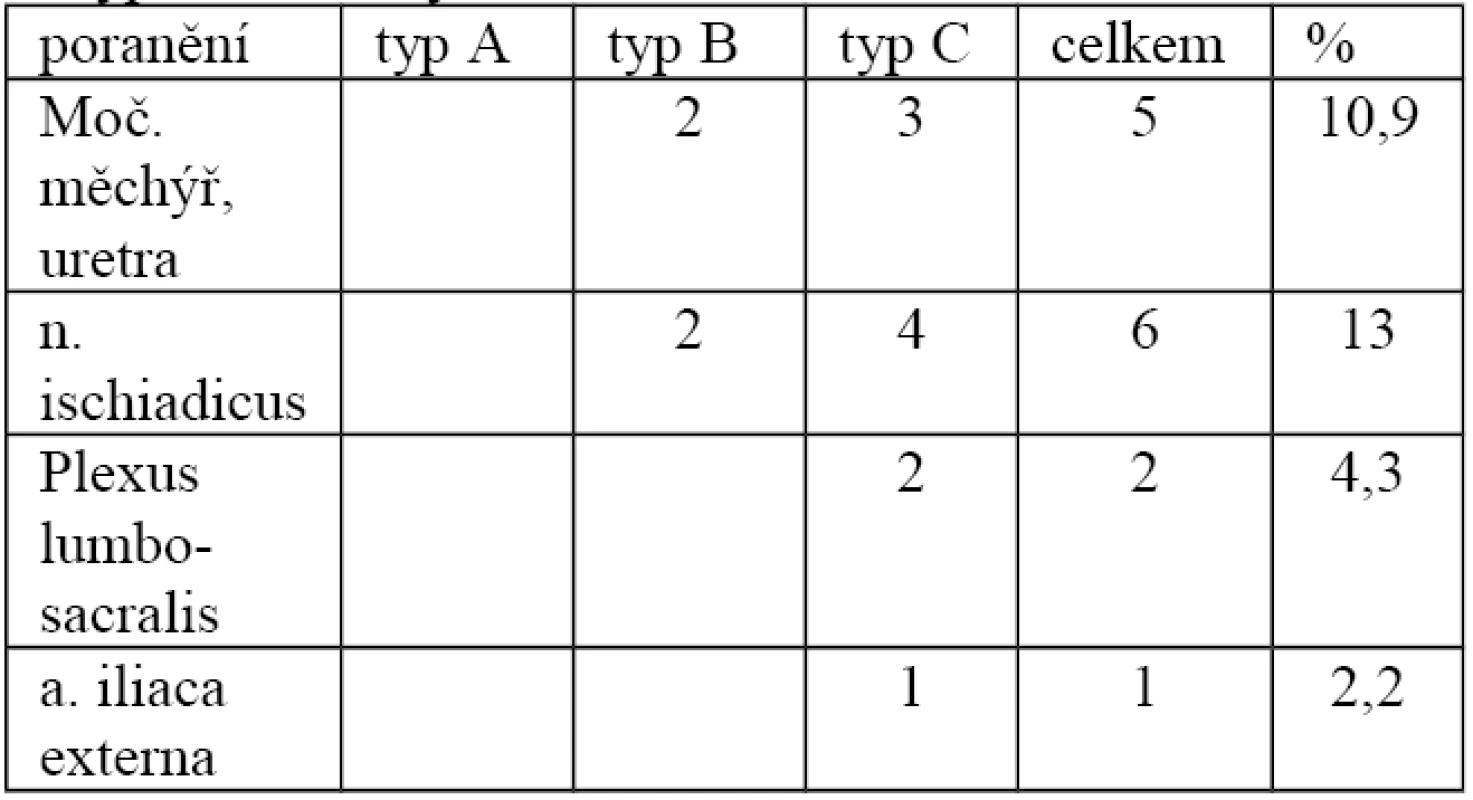
Typ osteosyntézy
V rámci prvotního ošetření byl ke stabilizaci pánve použit dočasně ZF u 4 pacientů, pánevní svorka ve 3 a trakce ve 4 případech. Velmi se nám v této fázi ošetření osvědčila neinvazivní metoda fixace pomocí pánevního pásu.
Průměrná doba do stabilizace pánve vnitřní osteosyntézou byla v rozmezí 1–12 dní (průměr 4 dny). Přehled použitých typů osteosyntézy ukazuje tabulka 9. Nejčastějším výkonem byla stabilizace předního segmentu dlahami z Phannenstielova nebo ilioinguinálního přístupu. U 1 pacienta byla použita ke stabilizaci symfýzy tahová klička. Ve 2 případech byl k fixaci horního raménka použit z minimálního přístupu kanylovaný šroub. U 1 pacienta byla pro opakované selhání dlahové osteosyntézy použita k fixaci předního segmentu kombinace 2 dlah a ZF.
Na fixaci zadního segmentu byly v 5 případech použity ileosakrální tahové šrouby a ve 2 případech dorzální dlahy.
Ventrální dlahy ani svorníky jsme nepoužili.
9. Přehled jednotlivých typů osteosyntéz 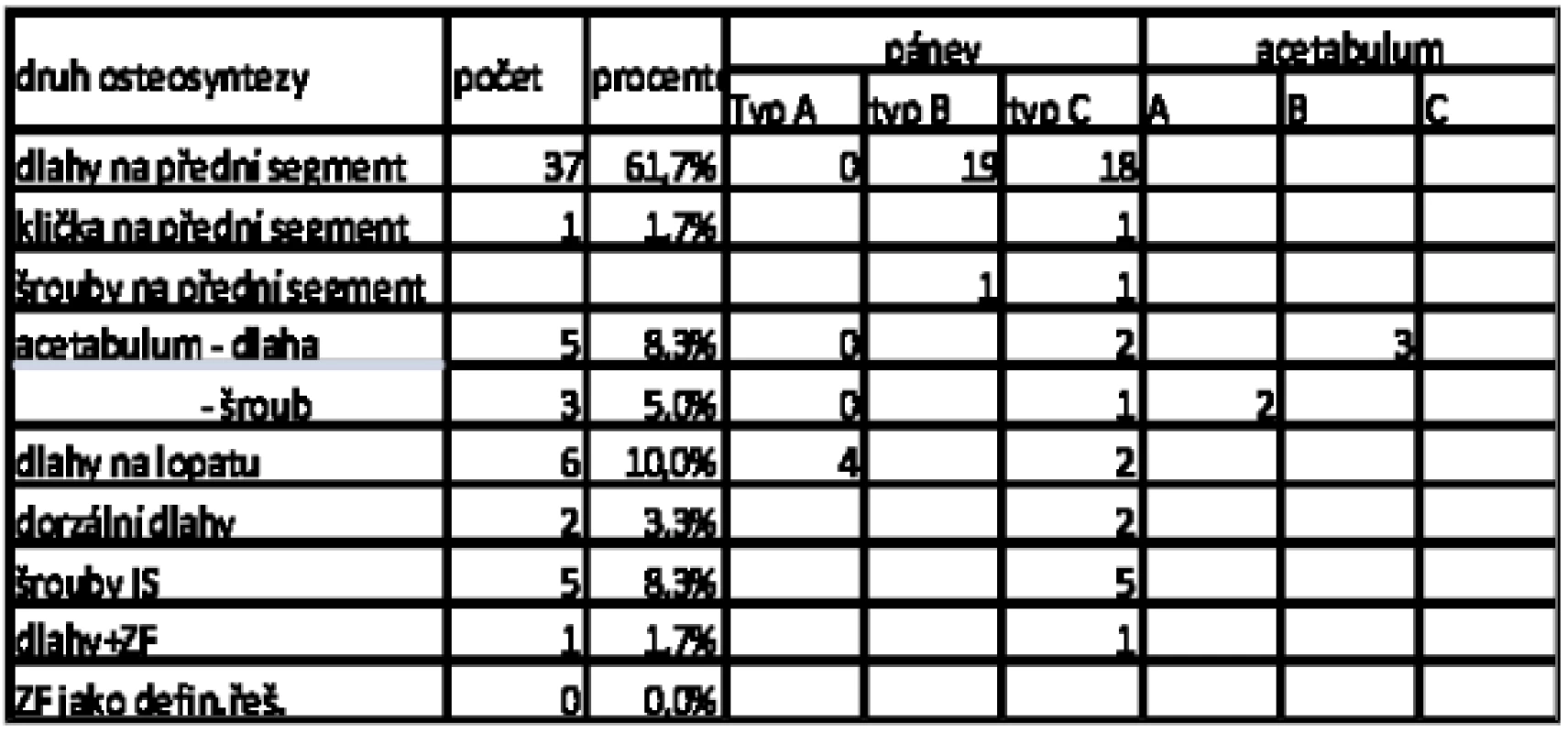
Komplikace
Komplikace se vyskytly u 15 pacientů (32,6%). Přehled uvádí tabulka 10. Z peroperačních jsme zaznamenali u 1 pacienta nedostatečnou repozici zlomeniny C2, která si vyžádala reoperaci. U jednoho pacienta došlo k trakčnímu poranění n. ischiadicus, které ale do 9 měsíců vymizelo.
Pooperační časné komplikace se vyskytly u 7 pacientů (15,2 %). Hnisavé komplikace byly ve 3 případech. Ve 2 z nich byla nutná revize, přičemž v jednom případě jsme extrahovali osteosyntetický materiál (2 dorzální dlahy). K selhání osteosyntézy došlo u 2 nemocných. V obou případech se jednalo o uvolnění dlahy z oblasti symfýzy v období do 6 týdnů, přičemž jeden se zhojil bez nutnosti reoperace. Ve druhém případě byla provedena reoperace, po které ale došlo opět k uvolnění dlahy v období 6 týdnů. Proto byla provedena další reoperace, při které byly použity dlahy na oblast symfýzy v kombinaci se ZF supraacetabulárně. Pak se již zlomenina zhojila. V jednom případě byla nutná revize pro vesikokutánní píštěl.
Pozdní pooperační komplikace se vyskytly u 4 pacientů (8,7%). Ve 2 případech šlo o inguinální kýlu, oba pacienti podstoupili hernioplastiku. U jednoho pacienta došlo k rozlomení SI šroubu bez vlivu na postavení zlomeniny či hojení. U 1 pacienta po osteosyntéze zlomeniny acetabula se vytvořily paraartikulární kalcifikace.
Doba hospitalizace, doba do vertikalizace
Průměrná doba hospitalizace byla 44 dnů (1 až 144 dní). Doba od operace do vertikalizace se pohybovala mezi 6 až 95 dnů (průměr 35 dnů).
Letalita
Za hospitalizace zemřel jeden pacient. Jednalo se o 49letého muže s polytraumatem se zlomeninou pánve typu C3. Byla naložena pánevní svorka. Zemřel do 6 hodin od úrazu. Další pacienti ze souboru žijí.
Funkční výsledky
Všichni 4 pacienti po operaci zlomeniny pánve typu A hodnotili výsledek jako výborný. V případě 2 pacientů se zlomeninou acetabula typu A hodnotil jeden pacient výsledek jako výborný, druhý pacient jako dobrý.
Ve skupině pacientů se zlomeninou pánve typu B jsme hodnotili 18 pacientů. 13 z nich výsledek hodnotilo jako výborný (72 %), 4 (22 %) jako dobrý a 1 (6 %) pacient jako výsledek uspokojivý. Ve skupině pacientů se zlomeninou acetabula typu B jsme hodnotili jenom 2 pacienty (1 pacient byl cizinec). Zde byl výsledek uspokojivý a špatný.
Ze skupiny 19 nemocných po operaci zlomeniny pánve typu C jsme hodnotili 18 z nich, jelikož 1 pacient zemřel. 8 (44 %) pacientů hodnotilo stav jako výborný, 4 (22 %) pacienti jako dobrý, 5 (28 %) jako uspokojivý a 1 (6 %) jako špatný.
11. Funkční výsledky dle Majeeda 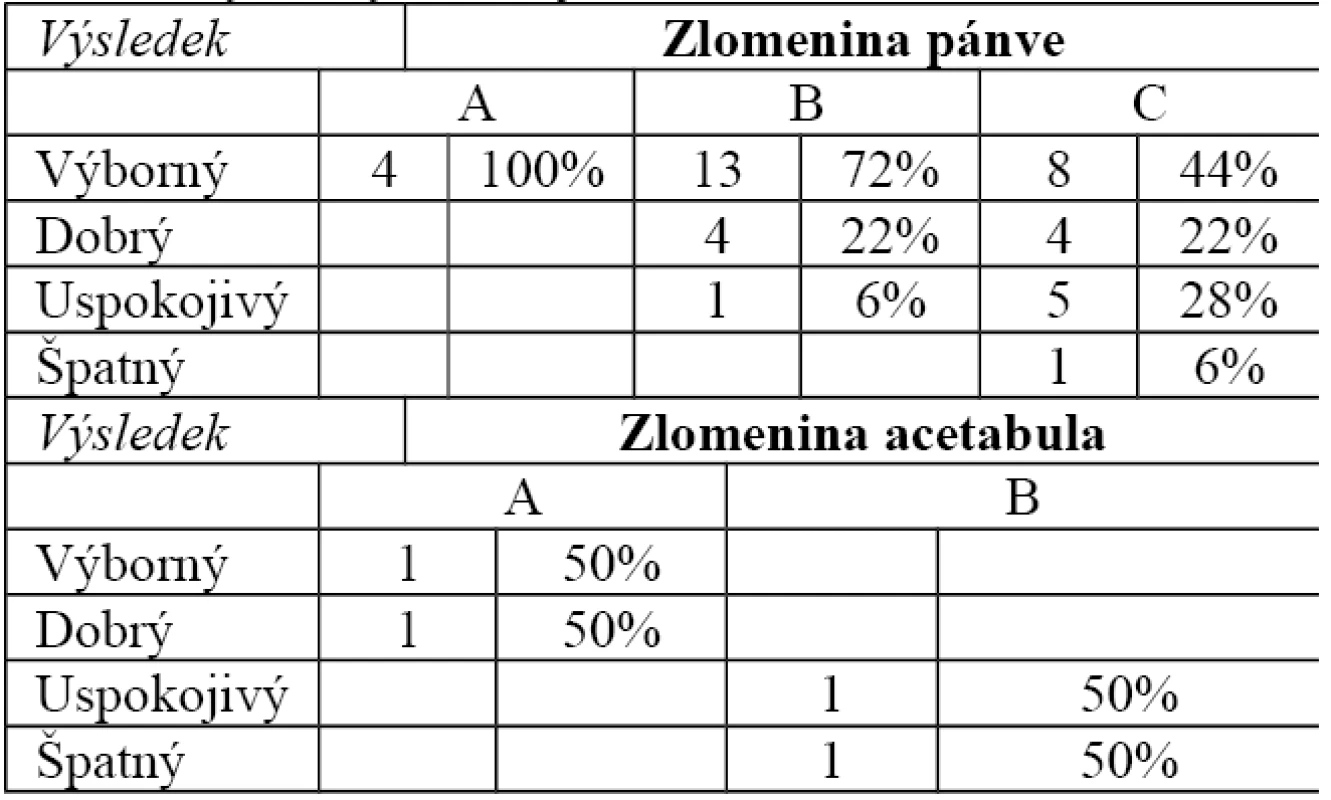
Trvalé následky
U zlomenin typu A jsou pacienti bez trvalých následků. Ve skupině zlomenin pánve typu B u 1 pacienta přetrvává paréza n. ischiadicus a u dalšího sexuální dysfunkce. Chůze bez opory je schopno 14 pacientů, další 4 chodí o 1 FH. Z 2 pacientů po zlomenině acetabula typu B byla nutná po 2 letech od úrazu TEP kyčle, u další pacientky došlo k aseptické nekróze hlavice femuru.
Po zlomeninách typu C přetrvává neurologický deficit u 5 pacientů: ve dvou případech jde o parézu n. ischiadicus, ve dvou je přítomná paréza n. peroneus a jeden pacient má syndrom kaudy. U jednoho pacienta je přítomna porucha erekce. Močovou inkontinencí trpí 2 pacienti, u jednoho je navíc spojená s inkontinencí stolice. Chůze bez opory je schopno 8 pacientů, 4 chodí o 1FH, 5 chodí s pomocí 2 FH. Jedna pacientka potřebuje na chůzi 2 podpažní berle.
DISKUZE
Věk a pohlaví
Výrazně vyšší počet mužů a průměrný věk souboru kolem 40 let odpovídá mnoha analýzám souborů pacientů s poraněním pánve [3, 9].
Etiologie
Potvrdili jsme výsledky různých studií, že nejčastější příčinou zlomeniny pánve je vysokoenergetický úraz [3, 9, 14].
Typ zlomeniny
Převážné zastoupení zlomenin typu B a C je samozřejmé vzhledem k indikačním kritériím. I zde jsou naše výsledky v souladu s literaturou [9]. Rozdíl jsme pozorovali jenom v tom, že převaha zlomenin pánve typu C nad typem B je jenom nepatrná.
Přidružená poranění
Vzhledem k nejčastějšímu mechanizmu poranění pánve – vysokoenergetický úraz – je vysoký současný výskyt dalších poranění očekávaný a koreluje s nálezy dalších studií [3, 9, 14]. Obdobně i vyšší výskyt přidružených poranění u zlomenin typu C, který je taky patrný v naší studii.
Osteosyntéza
Ve stabilizaci předního segmentu v našem souboru převažovala dlahová osteosyntéza (obr. 1, 4a-b), která je i v jiných studiích nejčastějším způsobem fixace. Dráždění měkkých tkání s nutností extrakce dlah jsme nezaznamenali. U jednoho silně obézního pacienta (BMI 41) jsme ale pozorovali selhání tohoto druhu osteosyntézy, a to opakovaně (obr. 3a, 3b). Pro vytržení dlah fixujících symfýzu proběhla 31 dní od první operace reosteosyntéza, která taky selhala, proto 47 dní po reoperaci byla provedena kombinovaná fixace symfýzy pomocí 2 dlah a zevního fixátoru. Na této fixaci se již pacient zhojil (obr. 3c). Jako možné příčiny selhání osteosyntézy v tomto případě vidíme nevhodnou rehabilitaci na lůžku u silně obézního pacienta, kde pákové síly při cvičení dolních končetin byly extrémní a relativně gracilní skelet horních ramínek kosti stydké vůči konstituci těla.
Alternativou k dlahové metodě jsou intramedulárně retrográdně zavedené šrouby do horního raménka stydké kosti [12], které mají výhodu miniinvazivního přístupu. Tento postup jsme použili u 2 pacientů, u jednoho z nich však byla nutná reoperace pro nedostatečnou repozici.
1. Kombinace dlahové osteosyntézy předního segmentu pomocí dvou rekonstrukčních dlah a kompresního ileoskrálního šroubu u poranění pánve typu C1 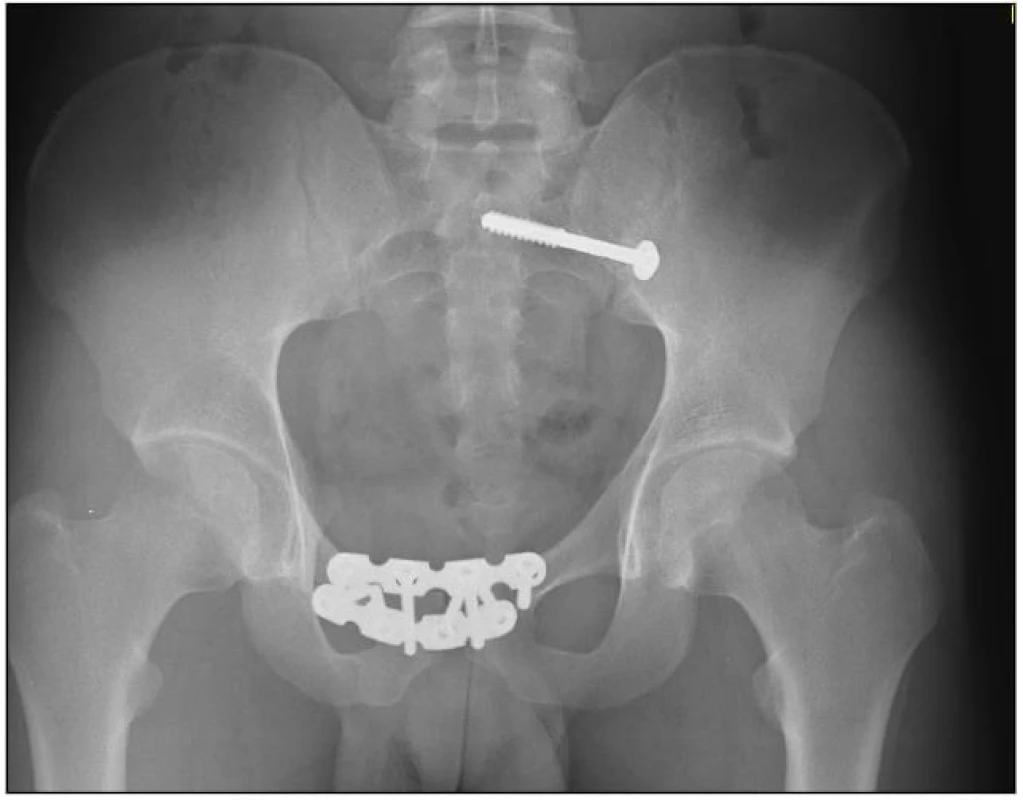
Zevní fixátor jako definitivní řešení jsme použili jenom u již vzpomínaného pacienta. Zde jsme čelili často uváděnému dráždění kolem zavedených šroubů.
Ke stabilizaci zadního komplexu se používá několik metod (tahové SI šrouby, přední a dorzální dlahy, svorníky, vnitřní páteřní fixátor). Ve srovnávací studii Yingera a spol. bylo prokázáno, že nejlepší stabilita se dosáhne pomocí dvou tahových SI šroubů, dvěma předními dlahami nebo dvěma dlahami a jedním tahovým šroubem [17].
Nejčastějším způsobem fixace zadního komplexu v našem souboru byly tahové SI šrouby (obr. 2).
2. Zlomenina pánve typu C1, osteosyntéza pomocí dvou ileosakrálních šroubů z bodových incizí 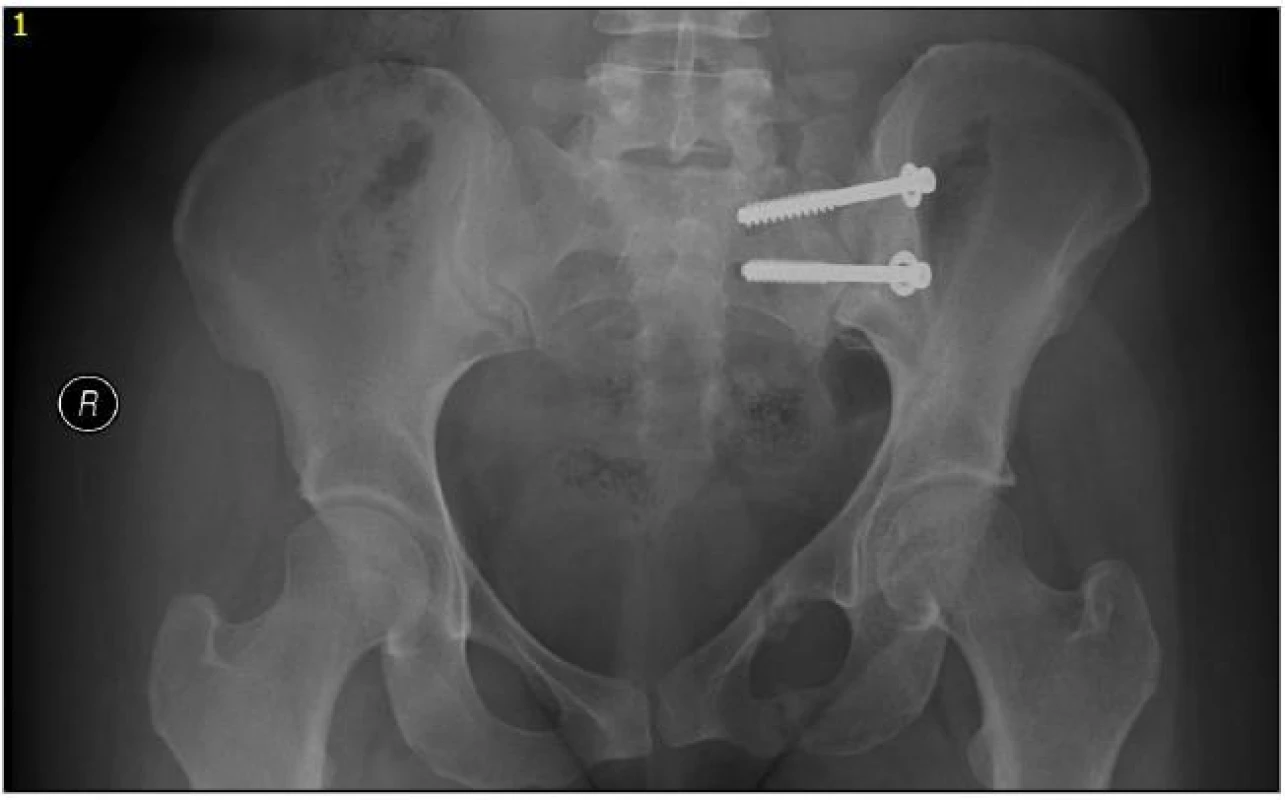
Obr. 3a: CT rekonstrukce polytraumatizovaného pacienta, poranění pánve typu C2 
Obr. 3b: RTG nález 31 dní po operaci - selhání dlahové ostesyntézy předního segmentu 
Jejich výhodu vidíme zejména v miniinvazivním přístupu, malé krevní ztrátě a šetření měkkých tkání. Na druhé straně je většinou nutná velká radiační zátěž, omezená možnost repozice a kontroly stability. Pomocí C ramena je však přesné zacílení SI šroubů značně komplikované. Zde mají své využití navigované systémy, které usnadňují zavedení šroubů a snižují radiační zátěž. Taller a spol. preferují CT navigaci [15].
Obr. 3c: CT nález po 2. reoperaci - dlahové osteosyntézy předního segmentu pojištěná zevním fixátorem supraacetabulárně 
Ve 2 případech jsme k fixaci zadního komplexu použili dorzální dlahy. Tento způsob fixace vykazuje velké riziko problematického hojení měkkých tkání [9], což se potvrdilo. V obou případech se vyskytla hnisavá komplikace. V jednom případě byla zvládnutá na antibiotické terapii, ve druhém případu byly nutné opakované revize s extrakcí dorzálních dlah.
Velký problém v repozici zadního segmentu představuje tříštivá defektní zóna v křížové kosti, protože při kompresi zlomeniny zde dochází k asymetrii pánevního kruhu. Pro dobrý funkční výsledek s minimalizací chronických dorzálních bolestí je nutná přesná repozice v oblasti sakroiliakálního skloubení. Při zlomenině lokalizované v oblasti foramina sacralia a mediálně je tolerance dislokace 5–10 mm [7, 9].
Komplikace
Velkým úskalím operační léčby zlomenin pánve jsou právě komplikace, zejména infekční. Výskyt komplikací v našem souboru odpovídal údajům různých studií [3, 5, 9].
Výskyt infekčních komplikací v našem souboru byl 6,5 %. Každá operace probíhala pod antibiotickou clonou, nejčastěji kombinace penicilínové a aminoglykosidové řady antibiotik. V literatuře se uvádí výskyt infektu po operační léčbě končetinových poranění obecně do 2 % [4, 16]. Nicméně vyšší procento infekčních komplikací po vnitřní fixaci zlomenin pánve je uváděno v různých pracích [3, 9, 13, 16]. Tato skutečnost souvisí se závažným celkovým stavem pacientů se zlomeninou pánve vyžadujícím pobyt v rizikovém prostředí anesteziologicko-resuscitačního oddělení [4, 8] a dále s operováním v terénu zhmožděných a prokrvácených měkkých tkání [4, 9]..Rizikovost fixace zadního komplexu pomocí dorzálních dlah stran infekčních komplikací je uvedena výše.
Paraartikulární kalcifikace po osteosyntéze acetabula se v našem souboru vyskytly u 1 pacienta (2,2%). Jako prevenci jejich vzniku jsme dlouhodobě podávali Indometacin. Radioprevenci jsme neprováděli.
Úmrtnost
Úmrtnost v souborech jiných autorů se uvádí 7–20 % [9, 10, 11, 12]. V našem souboru zemřel jenom 1 pacient (2,2 %). Je třeba ale uvést, že v našem souboru byl poměr zlomenin pánve typu B a C vyrovnaný, zatímco v uvedených studiích převažovaly zlomeniny typu C.
Obr. 4a: CT rekonstrukce poranění pánevního kruhu typu B2 a zlomeniny acetabula typu B 
Obr. 4b: RTG nález 12 měsíců po operaci. Zlomenina acetabula řešena LCP dlahou z dorzálního přístupu po osteotomii velkého trochanteru, přední segment řešen pomocí 2 dlah. Zlomenina lopaty kyčelní také řešená dlahovou osteosyntézou. Patrná již poúrazová artróza kyčelního kloubu vpravo 
Funkční výsledky a trvalé následky
Hodnocení a porovnávání funkčních výsledků a trvalých následků po operacích pánve s výsledky jiných studií je velmi složitým problémem z důvodu rozdílných metod [5, 10, 11]. Také pacienti různě negativně vnímají jednotlivé posuzované potíže (mladším pacientům více vadí sexuální dysfunkce než občasné bolesti zad), navíc při sdruženém poranění pohybového aparátu jiných lokalizací nelze jednoznačně posoudit vliv poranění pánve na celkové omezení pohybových funkcí [9].
Dle očekávání u zlomenin pánve typu A jsou pacienti bez trvalých následků.
Ve skupině zlomenin pánve typu B byla příčinou neuspokojivého výsledku přetrvávající paresa nervus ischiadicus. U zlomenin acetabula typu B byla příčinou neuspokojivého výsledku u jednoho pacienta poúrazová koxartróza s nutností implantace TEP kyčle do 2 let od úrazu, druhá pacientka výsledek hodnotila jako špatný pro aseptickou nekrózu hlavice femuru se zkratem končetiny.
Nejvíce trvalých následků a „uspokojivých až špatných” výsledků bylo logicky ve skupině zlomenin typu C, kde přetrvávaly obtíže neurogenní, urologické a sexuální. Výsledek jako špatný hodnotil jeden pacient, u kterého přetrvává paresa nervus ischiadicus oboustranně s nutností chůze o vysokých berlích.
ZÁVĚR
Poranění pánevního kruhu patří do velmi problematické oblasti traumatologie. I přes pokrok v terapeutických postupech jsou tato poranění zatížená vysokou frekvencí komplikací (zejména infekčních) a vysokým procentem trvalých následků (neurogenních a urogenitálních). Vzhledem k tomu, že poranění pánve je ve většině případů součástí sdruženého poranění nebo polytraumatu, je nutná komplexní mezioborová spolupráce o tyto pacienty. K minimalizaci komplikací a trvalých následků je ze strany traumatologa nevyhnutelná již urgentní primární fixace pánve, dále správný timing definitivní fixace s co nejpřesnější repozicí zlomeniny po vhodně zvoleném operačním přístupu.
MUDr. Michal Lisý
lisymichal@seznam.cz
Sources
1. BALOGH, Z., KING, K. L., MACKAY, P. et al. The epidemiology of pelvis ring fractures: a populationbased study. J Trauma. 2007, 63, 1066–1073.
2. DEREVJANÍK, P., RYANTOVÁ, V., DŽUPA, V. Demografická a epidemiologická studie pacientů s poraněním pánve. Rozhl Chir. 2007, 86, 423–427.
3. DŽUPA, V., CHMELOVÁ, J., PAVELKA, T. et al. CISP INVESTIGATORS: Multicentrická studie pacientů s poraněním pánve: základní analýza souboru. Acta Chir Orthop Traum Čech. 2009, 76, 404–409.
4. DŽUPA, V., RYANTOVÁ, V., SKÁLA-ROSENBAUM, et al. Infekční komplikace operační léčby zlomenin pánve. Acta Chir Orthop Traum Čech, 2008, 75, 293–296.
5. KABAK, S., HALICI, M., TUNCEL, M. et al. Functional Outcome of the Open Reduction and Internal Fixation for completely Unstable Pelvic Ring Fractures (Type C): A Report of 40 Cases. J orthop Trauma. 2003, 17, 555–562.
6. MAJEED, S. A. Grading the Outcome of pelvis Frac-tures. J Bone Joint Surg. 1989, 71-B, 304–306.
7. MATTA, J. M., TORNETTA, P. 3rd.: Internal Fixation of Unstable Pelvic Ring Injuries. Clin Orthop. 1996, 329, 129–140.
8. NOVÁK, K. Patogeneze průběhu chirurgické infekce. In: NOVÁK, K., CHUDÁČEK, Z., NEORAL, Č. (Eds): Infekce v chirurgii. Praha: Grada. 2001, 13–16.
9. PAVELKA, T., DŽUPA, V., ŠTULÍK, J. et al. Výsledky operační léčby nestabilního poranění pánevního kruhu. Acta Chir Orthop Traum. Čech. 2007, 74, 19–28.
10. RAF, L. Pelvic Ring Injuries. A Challenge for the Trauma Surgeon. Acta chir Belg. 1996, 96, 78–84.
11. ROMMENS, P. M., HESSMAN, M. H. Staged Reconstruction of Pelvic Ring Disruption: Differences in Morbidity, Mortality, Radiologic Result, and Functional Outcomes between B1, B2/3, and C-Type Laesions. J Orthop Trauma. 2002, 16, 92–98.
12. ROUTT, M. L. Jr., SIMONIAN, P. T., GRUJIC, L. The retrograde Meduallary Superior Pubic Ramus Screw for the Treatment of Anterior Pelvic Ring Disruption: A New Technique. J Orthop Trauma. 1995, 9, 35–44.
13. ROUTT, M. L., NORK, S E., MILLS, W. J. Highenergy pelvic ring disruptions. Orthop Clin N Amer. 2002, 33, 59–72.
14. SCHMAL, H., MARKMILLER, M., MEHLHORN, A. T.et al. Epidemiology and Outcome of complex Pelvic Injury. Acta Orthop Belg. 2005, 71, 41–47.
15. TALLER, S., LUKÁŠ, R., ŠRÁM, J. et al. 100 CT navigovaných operací pánve. Acta Chir Orthop Traum Čech. 2003, 70, 279–284.
16. WEBER, G. B. Asepsis and the risk of infection. In: WEBER, G. B. (Ed.): Minimal fracture fixation. Davos Platz: AO Publishing, 2004, 1–18.
17. YINGER, K., SCALISE, J., OLSON, S. et al. Biomechanical Comparison of Posterior Pelvic Ring Fixation. J Orthop Trauma. 2003, 17, 481–487.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2011 Issue 1-
All articles in this issue
- Open reduction and internal fixation in dislocated intraarticular calcaneal fractures
- Results of Surgical Treatment of Pelvic Fractures at Department of Traumatology Tomas Bata Regional Hospital, Zlín
- The use of modern angular stable implants in fractures of the distal humerus
- Isolated pancreas injury of the 22-years-old man caused by blunt abdominal trauma
- Trauma Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Results of Surgical Treatment of Pelvic Fractures at Department of Traumatology Tomas Bata Regional Hospital, Zlín
- Open reduction and internal fixation in dislocated intraarticular calcaneal fractures
- The use of modern angular stable implants in fractures of the distal humerus
- Isolated pancreas injury of the 22-years-old man caused by blunt abdominal trauma
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career