-
Medical journals
- Career
Využití funkčních vztahů rameno – ruka v cílené kinezioterapii po poranění distálního radia
Authors: V. Jančíková 1,2; J. Opavský 3; A. Krobot 1,2
Authors‘ workplace: Ústav fyzioterapie, FZV UP v Olomouci vedoucí ústavu doc. MUDr. A. Krobot, Ph. D. 1; Rehabilitační oddělení, Fakultní nemocnice v Olomouci primář doc. MUDr. A. Krobot, Ph. D. 2; Katedra fyzioterapie FTK UP v Olomouci, vedoucí katedry prof. MUDr. J. Opavský, CSc. 3
Published in: Rehabil. fyz. Lék., 23, 2016, No. 1, pp. 36-41.
Category: Original Papers
Overview
Cílem sdělení je seznámení s uceleným postupem rehabilitace u pacientů s frakturou distálního radia. V konkrétní léčebné praxi se osvědčilo rozdělit samotný průběh rehabilitace do několika fází. Přitom jednotlivé fáze na sebe plynule navazují. Po absolvování prvního období terapie se postupně přechází na techniky se zapojením ostatních segmentů horní končetiny. Podnětem pro vznik příspěvku je nedostatek informací o kompletní metodice rehabilitace u těchto stavů v dostupné odborné literatuře.
Klíčová slova:
rehabilitace, fraktura distálního radia, rukaÚVOD
Fraktury distálního radia patří k nejčastějším poraněním skeletu v lidské populaci a současně se zlomeninami proximálního humeru a oblasti horního konce femuru k nejčastějším zlomeninám staršího věku. Z hlediska věkové distribuce je toto poranění četnější u žen (zhruba v poměru 3 - 4 : 1), s výrazným nárůstem počtu poraněných žen po menopauze (8). Tento poměr roste se vzrůstajícím věkem, stejně jako nízkoenergetický mechanismus úrazu (2). Fraktury distálního radia jsou častou komplikací involuční (senilní) osteoporózy, charakterizovanou patologickým úbytkem kostní hmoty u starší populace, přičemž u žen má tento proces prudší vývoj (1).
U mladší věkové skupiny pacientů jsou tato poranění asociována spíše se sportovními aktivitami. Tuto skupinu tvoří pacienti ve věku přibližně 20 - 40 let. Častěji se jedná o muže a zlomeniny vznikají mnohdy následkem působení vysokoenergetického násilí během dopravních nehod či při provozování sportovních aktivit (3). Patří zde hokej, fotbal, ragby, lyžování, cyklistika, parašutismus, horolezectví a létání na rogalu. Tato věková skupina pacientů má častěji přidružené poranění zápěstních kostí a vazů. Léčba těchto zranění je většinou operační s vyšším výskytem komplikací. Poranění distálního radia nejsou raritní ani v dětském věku. Četnost těchto zlomenin je v dětství 25 - 30 % veškerých dětských zlomenin s vyšší incidencí u chlapců (10).
HISTORIE
Problematikou zlomenin distálního radia se v minulosti zabývali mnozí chirurgové. Již v 18. století se o této problematice zmiňují chirurgové z Lyonu. První práce publikovali Marc-Antonie Petit a Claude Pouteau (9). Známější a významnější jsou práce z první poloviny 19. století. V tomto období působil v Dublinu slavný chirurg Abraham Colles. Abraham Colles popsal v roce 1841 zlomeninu distálního předloktí s obrazem typické deformace. Bylo to v době, kdy přitom ještě nebyla používána anestezie (od 1846), ani aseptická chirurgie (od 1865), ani RTG vyšetření (od 1895) a elektřina (od 1879) (11). Díky Abrahamu Collesovi jsou všechny zlomeniny distálního radia (a nutno říci, že nesprávně) často označovány jako „Collesovy zlomeniny“. Pouteau, Colles a později i Dupuytren ve své době považovali tato poranění za homogenní skupinu poranění s relativně dobrou prognózou bez ohledu na použitou léčebnou metodu. V dnešní době jsou fraktury distálního radia považovány za velmi komplexní poranění s různou prognózou, která závisí na mnoha faktorech. V nové klasifikaci zlomenin z roku 1990 je rozlišováno až 27 různých forem zlomenin distálního konce předloktí (1).
LÉČBA
Při volbě nejvhodnější metody ošetření fraktury distálního radia je kromě podrobného posouzení rentgenologického nálezu důležitý i věk poraněného, preference končetiny, povolání, úroveň fyzické aktivity a především celková zdravotní kondice (1, 7). V zásadě lze pacienty dělit na biologicky mladé – více aktivní a biologicky starší – spíše pasivní. U první skupiny jsou voleny radikálnější postupy spíše než u skupiny druhé (1). Extraartikulární poranění distálního radia s minimální dislokací, tzn. primárně stabilní zlomeniny, jsou léčeny především konzervativně (2). Cílem chirurgických technik je obnova anatomické délky distálního radia, volárního a radiálního sklonu a repozice kloubních ploch v radiokarpálním a distálním radioulnárním skloubení (12).
ČASOVÉ ASPEKTY REHABILITACE PO FRAKTURÁCH DISTÁLNÍHO RADIA
Léčba stabilní nekomplikované zlomeniny si může vyžádat i 6 měsíců terapie. Léčba zlomeniny ošetřené operační intervencí přitom může trvat až 1-2 roky po poranění (2).
Rehabilitace po frakturách distálního radia má svou nezastupitelnou roli (5). Cílem rehabilitace po poranění v oblasti zápěstí je získání maximálního nebolestivého rozsahu pohybu zápěstí, obratnosti a pohyblivosti prstů a ostatních kloubů poraněné horní končetiny. V rámci svalových zřetězení mezi trupem a končetinami hraje v motorice akra nesmírně důležitou roli nastavení ramenního pletence. Schopnost diferenciace jemné motoriky ruky závisí na kvalitě dynamické stabilizace lopatky. Pohyb horní končetiny, a tudíž i akra, může být kvalitní a efektivní jen pokud mu předchází funkční dynamická stabilizace lopatky.
Fáze I. - Rehabilitace během fixace zápěstí
Je ideální, pokud je řízená rehabilitace zahájena již v době imobilizace zápěstí. Během tohoto období by měly být dokonale zvládnuty potíže s otokem, bolestivostí a rozsahem hybnosti nefixovaných kloubů. Velmi záhy je nutné začít s aktivním cvičením ramenního pletence, lokte a prstů, úpravou celkové postury a centrací klíčových kloubů. Prognosticky špatným indikátorem po sejmutí fixace je omezení hybnosti některých volných kloubů končetiny, zvláště pak prstů. Od samého počátku by měla být terapie taktéž cílena na snížení otoku, protože otok významně omezuje mikrocirkulaci v tkáních, omezuje kloubní hybnost a následně vede k fibróze měkkých tkání. Z hlediska polohování poraněné končetiny je ideální antiedematózní poloha operované končetiny, tzv. salutovací pozice (obr. 1). Výhodné je polohování lokte nad úrovní srdce i během spaní (2) (obr. 2).
Image 1. Polohování poraněné horní končetiny. Při ní má pacient uloženu poraněnou horní končetinu nad hlavou, tzn. že loket je umístěn nad úrovní srdce, předloktí může mít položené na hlavě. Takto nosí končetinu ať už sedí, stojí či chodí. U kardiologických pacientů doporučujeme menší elevaci končetiny. 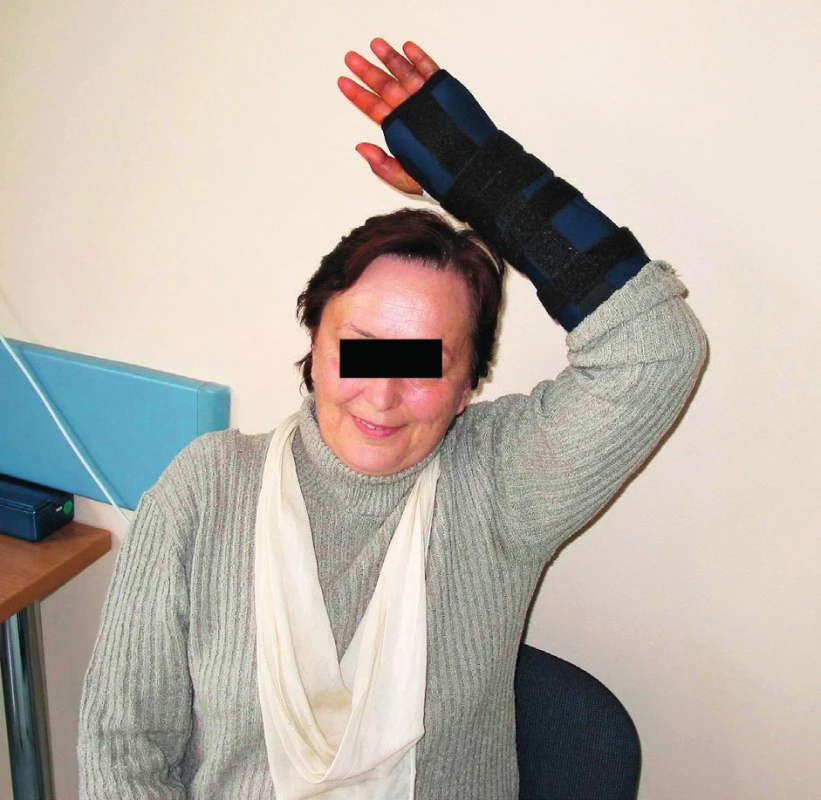
Image 2. Polohování poraněné horní končetiny během spaní. 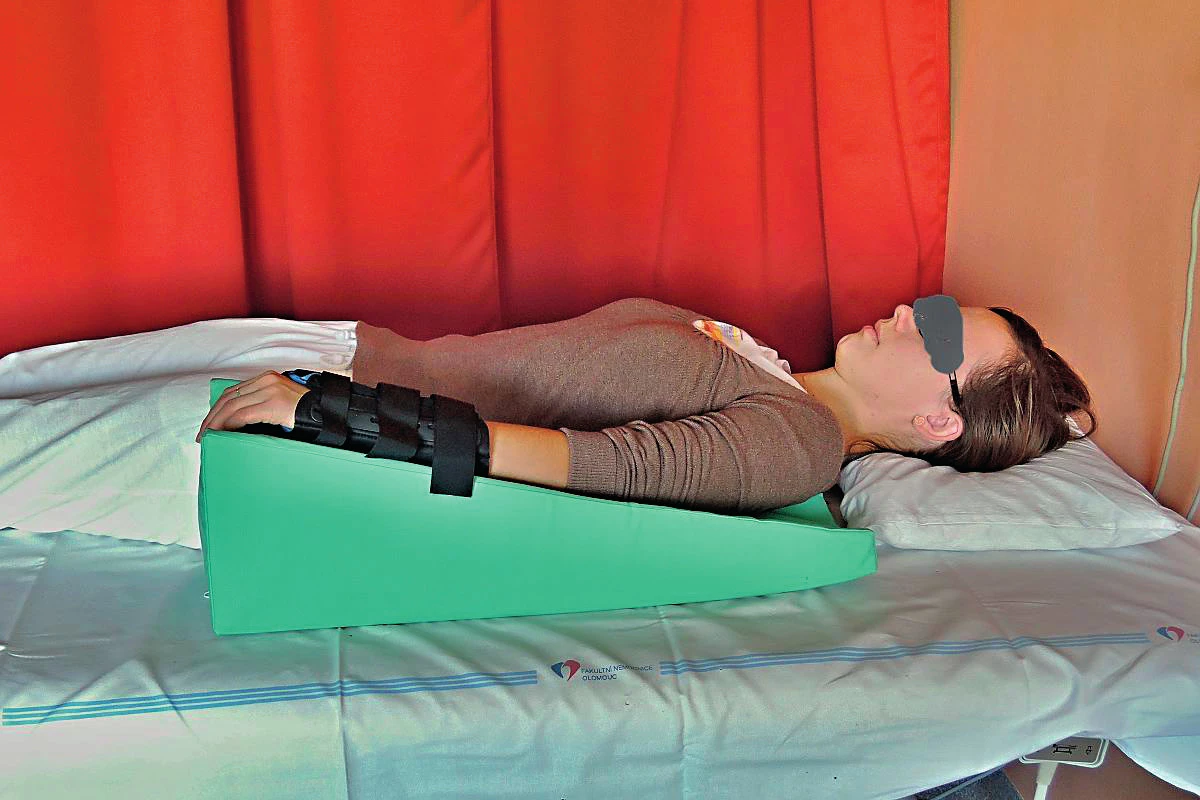
Odtoku lymfy z podkoží poraněných měkkých tkání napomáhá i manuální lymfodrenáž. Střídavé kontrakce flexorů a extenzorů prstů zabraňují vzniku pooperačních adhezí. Při použití těchto střídavých kontrakcí by měl pacient vždy v maximálním rozsahu použít i výdrž na několik sekund (4). U některých typů zlomenin je nutná fixace zápěstí ve flekční pozici zápěstí a právě tato pozice znesnadňuje plné exkurze šlach flexorů a extenzorů. V takových případech jsou vhodná cvičení pro šlachový skluz. Provádění pasivních pohybů by mělo být nebolestivé (2). Pro zvýšení účinku terapie je nutné bandážování končetiny, především prstů a okolí zápěstí (6), či využití samofixačního obvazu (2). Během časné pooperační terapie musíme věnovat dostatečnou pozornost stavu bolestivosti a změně citlivosti či známkám postižení nervus medianus (2, 11). Zcela nevhodná je tísnící sádra či jakákoliv jiná fixace, protože jsou nejčastější příčinou vzniku komplexního regionálního bolestivého syndromu I. typu. Správně uložená fixace zápěstí musí umožňovat plný pohyb prstů a palce. Nesmí mít ani ostré hrany, které by mohly dráždit kůži (4). Pacienti během fixace běžně udržují poraněnou horní končetinu v tzv. „šetřící pozici“ s ramenem v addukci a vnitřní rotaci se současnou flexí lokte. Proto je použití šátku dovoleno jen během cestování v prostředcích hromadné dopravy, neboť právě tato pozice zapříčiňuje ztuhnutí ramene a lokte.
Fáze II. - Rehabilitace po sejmutí fixace zápěstí
Po sejmutí fixace zápěstí, zhruba po 3 - 4 poúrazových týdnech, začínáme především s výcvikem aktivní pohyblivosti kloubů v tzv. otevřených kinematických řetězcích (OKŘ).
V zápěstí se jedná především o dorzální flexi zápěstí s flexí prstů. Zpočátku není důležitá velikost dorziflexe zápěstí. Je nutné se ale vyhnout substituci extenze zápěstí extenzory prstů. Jen tak se dá předcházet nežádoucím nesprávným stereotypům. Tyto svalové substituce by později bránily výcviku dostatečného úchopu. Je nutné naučit extenzory prstů pracovat samostatně. V tom nám může napomoci i deformace molitanového míčku prsty. Při tomto cvičení má pacient zápěstí uložené v dorzální flexi a současně využívá sílu flexorů prstů proti mírnému odporu (4). Během cvičení palmární flexe zápěstí mohou být prsty relaxovány či extendovány, kdy při výcviku využíváme synergie flexorů zápěstí s extenzory prstů (13). Zvláštní důraz na dosažení palmární flexe zápěstí spočívá v prevenci tvorby srůstů na dorzální straně kloubního pouzdra v případě dorzálního operačního přístupu (12). Cvičení ulnární a radiální dukce zápěstí se provádí v pronaci či v neutrální pozici předloktí. Abychom se vyhnuli substituci rotací předloktí ramenem, je vhodné při výcviku rotace fixovat loket končetiny k trupu (4). Je nezbytné také provádět mobilizace periferních kloubů prstů (2). Dále pak zahajujeme cvičení běžných denních aktivit (12).
Fáze III.
Postupně v terapii přecházíme k režimům cvičení v zavřených kinematických řetězcích (ZKŘ) (obr. 3). Věnujeme se zlepšení úchopové funkce ruky, nácviku funkční koordinace, ale i svalové relaxace. Postupně učíme pacienta vyvíjet tlak horními končetinami do podložky nebo stěny před sebou se současnou abdukcí a zevní rotací ramen. V této fázi také můžeme využít tlaku horní končetiny na osobní váhu pro nácvik kontrolované zátěže končetiny (obr. 4). Pro zajištění aktivního přístupu pacienta k terapii by měl být každý pacient vybaven tzv. domácím programem. Ten by měl obsahovat zcela konkrétní cvičení pro doma, jejich frekvenci a počet opakování. Nutné jsou instrukce k provádění lehkých domácích prací (2). Z tepelných procedur pomáhá některým pacientům spíše aplikace tepla, jiným naopak chladu (4). V období 6 – 8 týdnů od zahájení terapie by měli pacienti mít z větší části plný rozsah pohybu zápěstí a prstů. Pokud má pacient kontrakturu zápěstí či prstů po 8 týdnech od zahájení terapie, je vhodné začít s progresivním statickým dlahováním (2, 3).
Image 3. Vedená terapie v zavřených kinematických řetězcích. Z počátku provádíme oporu o horní končetiny bez přenesení váhy, postupně s jejich zatížením. Hmotnost nesená přes horní končetiny facilituje funkční propojení axiální motoriky s ramenním pletencem. 
Image 4. Pro nácvik opěrné funkce horní končetiny můžeme využít osobní váhu. Přitom pacient vyvíjí kontrolovaný, nebolestivý konstantní tlak. 
Fáze IV.
V období po 8 týdnech od sejmutí fixace se mohou postupně zařadit i posilovací cvičení akra, ne však dříve dokud není dosažen maximální pohyb zápěstí a prstů. Vhodné je využití labilních ploch s balancováním na horních končetinách. V závěrečné fázi kinezioterapie pak věnujeme pozornost vytrvalostnímu a rychlostnímu tréninku ruky. Končetinu je možné postupně adaptovat na plnou zátěž. Zhruba po 3 měsících se pacienti mohou postupně vrátit ke všem aktivitám s výjimkou kontaktních sportů a těžké práce (12). Těžká práce a kontaktní sporty jsou dovoleny až po 6 měsících. Stejně tak posilovnu s posilováním poraněné končetiny může pacient navštívit po 4–6 měsících (odkazujeme na tab. 1).
Table 1. Fáze rehabilitace po frakturách distálního radia. 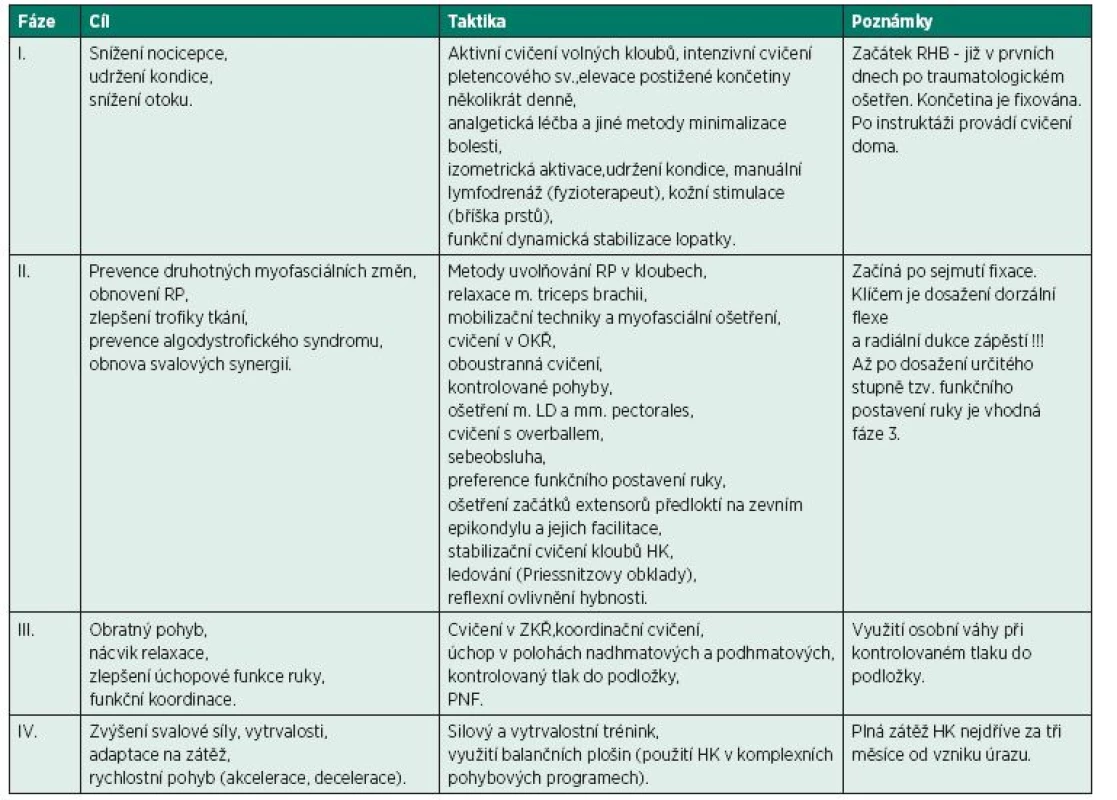
RP – rozsah pohybu LD – latissimus dorsi KAZUISTIKA
Pacient - žena ve věku 63 let. Po pádu při vystupování z vany na pravé zápěstí utrpěla frakturu distálního radia. Jednalo se o poranění nepreferované horní končetiny. Byla provedena dlahová osteosyntéza z palmárního operačního přístupu. Po operaci byla naložena sádrová dlaha do stehů, poté zápěstní ortéza s fixací zápěstí do 4. pooperačního týdne. Rehabilitace byla zahájena již v době fixace zápěstí. V tomto období pacientka navštívila fyzioterapeuta 3x ke kontrole rozsahu pohybu nefixovaných kloubů, stavu bolestivosti a velikosti otoku. Jednalo se vždy o krátké instruktáže pacientky k aktivnímu cvičení volných kloubů, zvláště pak ramene a prstů. Pro otok všech prstů byl aplikován samofixační obvaz, který byl po sejmutí fixace zápěstí aplikován i na oblast zápěstí s cílem minimalizace otoku. Aktivní rehabilitace zápěstí byla zahájena ve 4. poúrazovém týdnu. Zpočátku byl aktivní pohyb zápěstí jen naznačen a jeho velikost limitoval otok zápěstí, bolestivost a tah jizvy. Podařilo se udržet pohyb všech nefixovaných kloubů během fixace a i po jejím sejmutí. Po sejmutí fixace pacientka pravidelně docházela k ambulantní rehabilitaci, a to 3x týdně zhruba po dobu 3 týdnů a následující 3 týdny s frekvencí 2x týdně. Po 6 týdnech byla rehabilitace ukončena.
Výsledky kinezioterapie
Ve 3. týdnu rehabilitace byl rozsah pohybu zápěstí omezen o ½ rozsahu ve všech směrech se silou stisku 10 kg (zdravá 17 kg). V 6. týdnu rehabilitace byl rozsah pohybu zápěstí plný, přetrvával pokles svalové síly končetiny se silou stisku 11 kg (zdravá 17 kg). Pacientka byla velice aktivní důchodkyně. K běžným denním pracím v domácnosti se naplno vrátila během 6 - 8 týdnů po sejmutí fixace. K rekreačnímu sportu (plavání, kolo, nordic walking) a koníčkům (zahradničení) se naplno vrátila po 3 měsících od sejmutí fixace zápěstí a neměla žádné omezující potíže. Při kontrole po půl roce od poranění nepociťovala žádný funkční handikep.
ZÁVĚR
Léčebný postup po frakturách distálního radia by měl být komplexní a zaměřený na co nejrychlejší obnovu funkce postižené končetiny, počínaje lékařskou, ošetřovatelskou a medikamentózní terapií a konče vlastním fyzioterapeutickým postupem. Péče věnovaná končetině již v prvních dnech po traumatu má své opodstatnění. Polohování postižené končetiny, aktivní hybnost prstů a manuální techniky ovlivňující trofiku tkání zlepšují podmínky pro regeneraci. Zcela nezbytné je propojení motoriky pletencové a akrální. Navíc lze předpokládat i centrální změny senzomotorických regulací. Klíčem pro včasnou obnovu hybnosti postižené končetiny je funkční zvýhodnění svalových vztahů rameno – ruka.
Námi navrhovaný koncept postupu kinezioterapie po těchto poraněních je možné brát jako možnou metodu volby jak postupovat při obnově hybnosti postiženého zápěstí.
Poděkování
Tento projekt byl realizován s podporou grantu Fakulty tělesné kultury Univerzity Palackého v Olomouci (číslo grantu IGA_FTK 2015_002).
Adresa ke korespondenci:
Mgr. Věra Jančíková
Ústav fyzioterapie FZV UP
I. P. Pavlova 6
775 20 Olomouc
e-mail: vera.jancikova@upol.cz
Sources
1. ČIŽMÁŘ, I., BRYCHTA, P.: Zlomeniny distálního radia. In: PILNÝ, J., ČIŽMÁŘ, I.: Chirurgie zápěstí. Praha, Galén, 2006, s. 108-110, 120.
2. LASETER, G. F.: Therapistś management of distal radius fractures. In: HUNTER J. M., MACKIN L. P. T. CALLAHAN, A. D. Rehabilitation of the hand and upper extremity. St. Louis, USA: Mosby, Inc., 2002, s. 1136-1155.
3. LASETER, G. F.: External and internal fixation of unstable distal radius fractures. In: BURKE S. L., HIGGINS, J. P., MCCLINTON, M. A., SAUDERS, R. J., VALDATA, L. Hand and upper extremity rehabilitation. Philadelphia, USA, Churchill Livingstone, 2006, s. 489-501.
4. LASETER, G. F., CARTER, P.: Management of distal radius fractures. Journal of Hand Therapy,19, 1996, 2, s.114-128.
5. MACIEL, J. S., TAYLOR, N. F., MC ILVEEN, C.: A randomized clinical trial of activity – focussed physiotherapy on patients with distal radius fractures. Archieves of orthopaedis and trauma surgery, 125, 2005, 8, s. 515-520.
6. MICHLOWITZ, S. L., LASTAOY, P. C., ALZNER, S., WATSON, E.: Distal radius fractures: Therapy practice patterns. Journal of Hand Therapy, 14, 2001, 4, s. 249-257.
7. NESBITT, K. S., FAILLA, J. M., LES, C.: Assessment of instability factors in adult distal radius fractures. The Journal of the Hand Surgery, 29, 2004, 6, s. 1128-1138.
8. PACOVSKÝ, V.: Zlomeniny distálního radia. 1. část: Statistické zhodnocení souboru. Acta chirurgiae orthopaedicae et traumatologiae Čechoslovaca, 70, 2003, 2, s. 108-111.
9. PATEL, M.: Two Lyonese surgeons of the 18th century: Claude Pouteau and Marc-Antonie Petit. Le Progres´médical, 87, 1959, s. 337-341.
10. SIGURDARDOTTIR, K.: Epidemiology. In: HOVE L. M., LINDAU T., HOLMER P. Distal radius fractures: current concepts. Heidelberg, Germany: Springer, 2014, s. 37.
11. SIMIC, P. M., WEILAND, A. J.: Fractures of the distal aspect of the radius: changes in treatment over the past two decades. The Journal of Bone & Joint Surgery, 85A, 2003, 3, s. 552-564.
12. SMITH, D. W., BROU, K. E., HENRY, M. H.: Early active rehabilitation for operatively stabilized distal radius fractures. Journal of the Hand Therapy, 17, 2004, 1, s. 43-49.
13. TING, L. H., MCKAY, J. L.: Neuromechanics of muscle synergies for posture and movement. Current opinion in neurobiology, 17, 2007, s. 622-628.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2016 Issue 1-
All articles in this issue
- Naše skúsenosti s vyšetrením respiračných svalov pre potreby klinickej rehabilitácie
- Hodnocení kvality života u pacientů s roztroušenou mozkomíšní sklerózou – srovnávací studie
- Využití funkčních vztahů rameno – ruka v cílené kinezioterapii po poranění distálního radia
- Reliabilita merania uhlov v rôznych polohách kĺbu: goniometer verzus fotogrametrický software
- Morbus Huntington – existují možnosti komplexní rehabilitace?
-
3rd European Congress of NeuroRehabilitation (ECNR)
(Vídeň, 1.–4. prosince 2015) - Poruchy percepce prostoru a vizuospaciálních funkcí u pacientů po CMP
- Snížená síla dýchacích svalů – jedna z možných příčin dušnosti u pacientů s poruchami dýchání
- Porovnání účinku hloubkové oscilace a kombinované terapie na latentní spoušťový bod
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Snížená síla dýchacích svalů – jedna z možných příčin dušnosti u pacientů s poruchami dýchání
- Reliabilita merania uhlov v rôznych polohách kĺbu: goniometer verzus fotogrametrický software
- Poruchy percepce prostoru a vizuospaciálních funkcí u pacientů po CMP
- Morbus Huntington – existují možnosti komplexní rehabilitace?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

