-
Medical journals
- Career
Význam endosonografie v předoperačním managementu nemocných s karcinomem hlavy pankreatu
Authors: M. Loveček 1; M. Kliment 2; P. Skalický 1; Dušan Klos 1; I. Tozzi Di Angelo 3; P. Kovala 4; R. Havlík 1
Authors‘ workplace: I. chirurgická klinika FN a LF UP Olomouc 1; Centrum péče o zažívací trakt, Vítkovická nemocnice Ostrava 2; II. interní klinika FN a LF UP Olomouc 3; Interní oddělení, Městská nemocnice Ostrava 4
Published in: Rozhl. Chir., 2012, roč. 91, č. 11, s. 608-613.
Category: Original articles
Overview
Úvod:
Vývodový karcinom pankreatu je stále devastující onemocnění s urgentní potřebou zlepšené diagnostiky a nové léčebné strategie. Nemá časné specifické symptomy, vykazuje rychlou progresi a je v časném stadiu prakticky nediagnostikovatelný. Celkové přežívání radikálně operovaných není uspokojivé. Nicméně pouze radikální chirurgická resekce má potenciál kurativní léčby.Materiál a metodika:
Autoři prezentují sestavu 70ti pacientů (2009–2011) s vývodovým karcinomem hlavy pankreatu, kteří podstoupili radikální resekci – pravostrannou pankreatoduodenektomii. Retrospektivní studie analyzuje přesnost stanovení T-stagingu využitím předoperačního CT a EUS.Výsledky:
Ve 21 (30 %) případech CT neprokázalo patologii v hlavě pankreatu. Následná endosonografie odhalila ložisko v hlavě slinivky u 88 % nemocných s CT negativním nálezem. Shoda nálezů CT (detekce ložiska) s histopatologickým nálezem byla zjištěna v 68,2 % případů, 95 % CI pro shodu: 55,6–79,1 %. Shoda nálezů endosonografie (detekce ložiska) s histopatologickým nálezem byla zjištěna v 96,0 % případů, 95 % CI pro shodu: 86,3–99,5 %. Shoda nálezů mezi CT a endosonografií byla zjištěna v 68,8 % případů, 95 % CI pro shodu: 53,8–81,3%. Shoda předoperačního CT stagingu a definitivního histopatologického stagingu byla zjištěna v 18,2 % případů, 95 % CI pro shodu: 9,8–29,6 %. Shoda předoperačního endosonografického stagingu a definitivního histopatologického stagingu byla zjištěna v 42,0 % případů, 95 % CI pro shodu: 28,2–56,8 %. Shoda přesnosti předoperačního CT a endosonografického stagingu byla zjištěna v 37,5 % případů, 95 % CI pro shodu: 23,9–52,7 %. V 58,3 % případů endosonografie oproti CT hodnotí nález vyšším stupněm T (p = 0,001).Závěr:
Onemocnění vývodovým karcinomem hlavy pankreatu se prezentují většinou obstrukčním ikterem. CT diagnostika u malých ložisek často selhává. Následné endosonografické vyšetření v případě negativního nálezu na CT obvykle významně přispěje k definitivní diagnóze a napomůže stanovit indikaci k chirurgickému výkonu. EUS je přesnější než CT při průkazu ložiska v hlavě pankreatu. V daném souboru jej EUS odhalilo u 96 % pacientů oproti CT 68 %. Při hodnocení stagingu je CT přesné jen u 18,2 % nemocných, EUS u 42 % nemocných. Obě metody, jak EUS, tak zejména CT, podhodnocují skutečný finální T staging onemocnění.Klíčová slova:
karcinom hlavy pankreatu – diagnostika – endosonografieÚvod
Časný karcinom hlavy pankreatu je obtížně diagnostikovatelné stadium tohoto devastujícího onemocnění, které vyžaduje urgentní zlepšení diagnostiky a nové léčebné strategie [1]. Na délku přežívání a úspěšnost terapie má časnost záchytu klíčový vliv (kromě histopatologické diferenciace nádoru, uzlinového postižení, perineurální, lymfatické a cévní invaze). Ačkoliv je v současné době intenzivně pátráno po silných a klinicky relevantních biomarkerech pro včasný záchyt karcinomu pankreatu, dosud takovýto k dispozici není. Pro diagnostiku těchto časných stadií je společné to, že jsou buď zastiženy náhodně jako asymptomatické, nebo se manifestují obstrukčním ikterem a CT ne vždy odhalí malou ložiskovou lézi. Z tohoto důvodu mohou být při prvotní diagnostice přehlédnuty. V době objevení se symptomů, zejména nepřímých (obstrukční ikterus z útlaku, spíše však z infiltrace žlučovodu či papily), se často jedná o pokročilé onemocnění. Pokud je lokalizované pouze na slinivku, měla by být doporučena chirurgická resekce. Nejlepší přežívání vykazují stadia IA a IB UICC klasifikace (IA tumor nejvýše 2 cm velikosti nepřesahující hranice pankreatu, bez postižení lymfatických uzlin, IB tumor nepřesahující pankreas, velikosti větší než 2 cm, bez postižení uzlin).
Časový rámec od iniciální karcinogenetické mutace po úmrtí pacienta na metastatické onemocnění je na základě studií odhadován na 21 roků, a přežívání nemocných jen zřídka po úspěšné operaci dosahuje více než 5 let [2]. Znamená to tedy, že záchyt klinicky manifestních onemocnění se děje po cca 15 a více letech přítomnosti nemoci v organismu pacienta. O to intenzivněji je nutné aktivně vyhledávat nemocné s časným karcinomem, kteří mají lepší prognózu delšího přežívání než pokročilá onemocnění.
Cílem předoperačního stagingu je identifikovat pacienty, kteří by měli profitovat z radikálního resekčního výkonu prodlouženým přežitím a naopak předejít neradikální operaci u nemocných s lokálně pokročilým či metastatickým onemocněním. K tomu je využívána TNM klasifikace a hodnocení vaskulární invaze. Vaskulární invaze byla donedávna považována za kontraindikaci radikálního výkonu. V současnosti automaticky neznamená neresekabilitu, vaskulární struktury, zejména žilní jsou resekovatelné a bezpečně rekonstruovatelné [3].
Cílem studie je zhodnotit výtěžnost endosonografie (EUS) pro stanovení včasné a přesné diagnózy, která vede ke správnému terapeutickému postupu a představuje tak oporu v rozhodování chirurga při indikaci chirurgické intervence.
Materiál a metodika
Vstupní kritéria
Tato retrospektivní studie sestavy 70ti po sobě jdoucích nemocných, u nichž byla pro vývodový karcinom hlavy pankreatu provedena pravostranná hemipankreatoduodenektomie na I. chirurgické klinice Fakultní nemocnice v Olomouci v období 2009–2011, analyzuje využití a přínosnost CT a zejména EUS u nemocných s karcinomem hlavy pankreatu. Byly hodnoceny předoperační nálezy CT a EUS a jejich přínos ke stanovení léčebného postupu a definitivní diagnózy.
CT nálezy byly analyzovány z pohledu: 1) prokázání či neprokázání tumoru/ložiska, 2) srovnání s výsledným histopatologickým nálezem z pohledu shody či neshody, 3) přesnost předoperačního CT stagingu a histopatologického nálezu.
EUS nálezy byly analyzovány z pohledu: 1) prokázání či neprokázání tumoru/ložiska, 2) srovnání s výsledným histopatologickým nálezem z pohledu shody či neshody, 3) přesnost předoperačního EUS stagingu a histopatologického nálezu.
Nálezy EUS a CT byly porovnány navzájem z pohledu průkazu ložiska a přesnosti stagingu s ohledem na výsledný histopatologický nález. U obou metod byla zvolena jako nejpřesnější srovnatelná hodnota velikost tumoru/ložiska. Jedině tento ukazatel je srovnatelný jak z CT, EUS, tak výsledného histopatologického vyšetření.
EUS vyšetření byla prováděna na třech pracovištích – II. Interní klinika FN Olomouc (21 pacientů – 1 vyšetřující), Centrum péče o zažívací trakt, Vítkovická nemocnice (21 pacientů – 2 vyšetřující) a Interní oddělení Městské nemocnice Ostrava (8 pacientů – 2 vyšetřující).
Statistická analýza dat
Ke statistické analýze dat byl použit software SPSS verze 15 (SPSS Inc., Chicago, USA). Shoda nálezu a shoda stagingu mezi předoperačním CT, resp. EUS a histopatologickým nálezem, resp. mezi předoperačním CT a EUS byla posouzena pomocí odhadu procentuálního podílu shody a stanovením 95% intervalu spolehlivosti (CI) pro shodu nálezů. Posun v klasifikaci (stagingu) mezi předoperačním CT a EUS byl analyzován pomocí Bowkerova testu symetrie. Bowkerův test symetrie nebylo možno použít pro hodnocení posunu v klasifikaci mezi předoperačním CT, resp. EUS a histopatologickým nálezem z důvodu nesymetrie kontingenční tabulky, na kterou se test aplikoval. Test byl prováděn na hladině signifikance 0,05.
Výsledky
Charakteristika souboru
Soubor tvoří sedmdesát po sobě jdoucích nemocných (43 mužů, 27 žen, průměrný věk 63,2 roku, medián 63,5 roku, rozmezí 36–80 let), kteří podstoupili v období 2009–2011 pravostrannou hemipankreatoduodenektomii pro vývodový adenokarcinom hlavy pankreatu. Nálezy byly ověřeny histopatologickou analýzou resekátů. Tab. 1 prezentuje dominující symptomy nemocných. V Tab. 2 je popsáno využití diagnostických metod před indikací k operaci.
Table 1. Dominující symptomy Tab. 1: Main symptoms 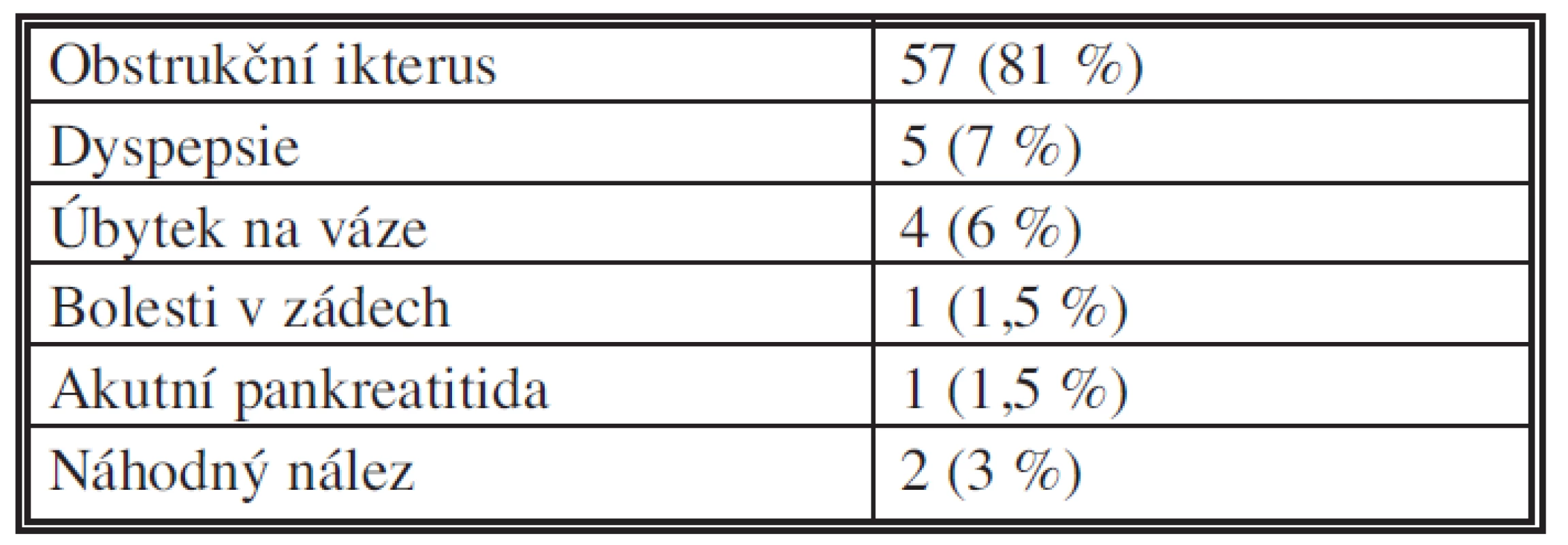
n. 70 Table 2. Využití diagnostických metod Tab. 2: Diagnostic methods 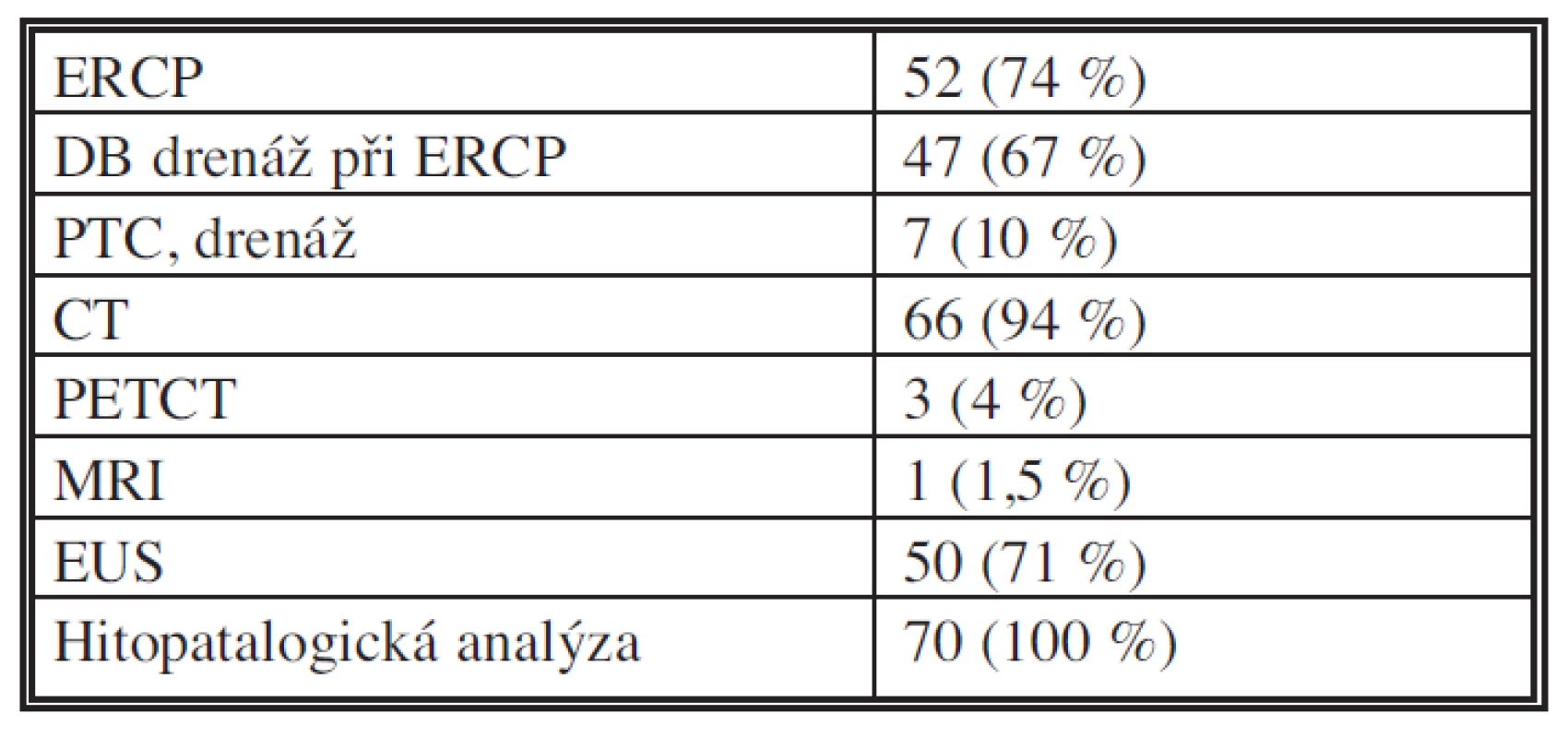
n. 70 Obstrukční ikterus jako hlavní symptom se objevil u 57/70 pacientů (81 %). Kromě jednoho (1/57), který podstoupil MRI, bylo u všech z této skupiny provedeno CT vyšetření (56/57)(2krát bylo součástí PETCT). Ve 20 případech (35 %) CT nález neodhalil příčinu obstrukčního ikteru. U 2 nemocných z této skupiny byl však patrný nález prorůstání tumoru do duodena při ERCP, další diagnostika již tedy nebyla u těchto nutná a u zbývajících 18 byla provedena EUS. V 16/18 případů (88 %) byl nález pozitivní a shodoval se s výsledným histopatologickým vyšetřením. U dvou pacientů byl EUS nález nejasný, ale jinak nevysvětlitelná stenóza intrapankreatického úseku choledochu a pankreatického vývodu, doprovodný úbytek na váze a elevace CA 19-9 vedly k indikaci chirurgické revize.
Při hodnocení celého souboru bylo CT provedeno u 66/70 pacientů (94 %)(zbývající podstoupili PETCT či MRI). U 21/66 (32 %) pacientů CT neprokázalo ložisko či zvětšení hlavy slinivky. U 45/66 (68 %) bylo CT průkazné nálezem ložiska v hlavě pankreatu. Ve 14 případech (31 %) splňovalo kritéria pro T1, ve 24 (53 %) pro T2 a v 7 (16 %) pro T3. Shoda mezi CT a výsledným histopatologickým nálezem průkazu ložiska byla u 45/66 (68 %), shoda v přesnosti stagingu byla u 12/66 (18 %).
EUS bylo provedeno u 50/70 pacientů (71 %). U 2/50 pacientů (4 %) EUS neprokázalo ložisko či zvětšení hlavy slinivky. U 48/50 (96 %) bylo EUS průkazné nálezem ložiska v hlavě pankreatu. V 11 případech (20 %) splňovalo kritéria pro uT1, v 19 (38 %) pro uT2, v 18 (36 %) pro uT3. Shoda mezi EUS a výsledným histopatologickým nálezem průkazu ložiska byla u 48/50 (96 %), shoda v přesnosti stagingu byla u 21/50 (42 %).
Srovnání CT a EUS mezi sebou bylo možné u 48 pacientů. Kvalitativní shoda – oba negativní či pozitivní nálezy – byla u 33/48 (68 %). U 2 pacientů jak CT, tak EUS neprokázalo ložisko či zvětšení hlavy pankreatu. Shoda ve stagingu mezi CT a EUS byla u 18/48 (38 %). Z celé sestavy tedy CT neprokázalo tumor u 21/66 (32 %) nemocných, zatímco EUS u 2/42 (4 %) nemocných. Tab. 3 porovnává předoperační CT, EUS a definitivní histopatologické nálezy.
Table 3. Porovnání CT, EUS a histopatologického nálezu Tab. 3: Comparison of CT, EUS and histopathological findings 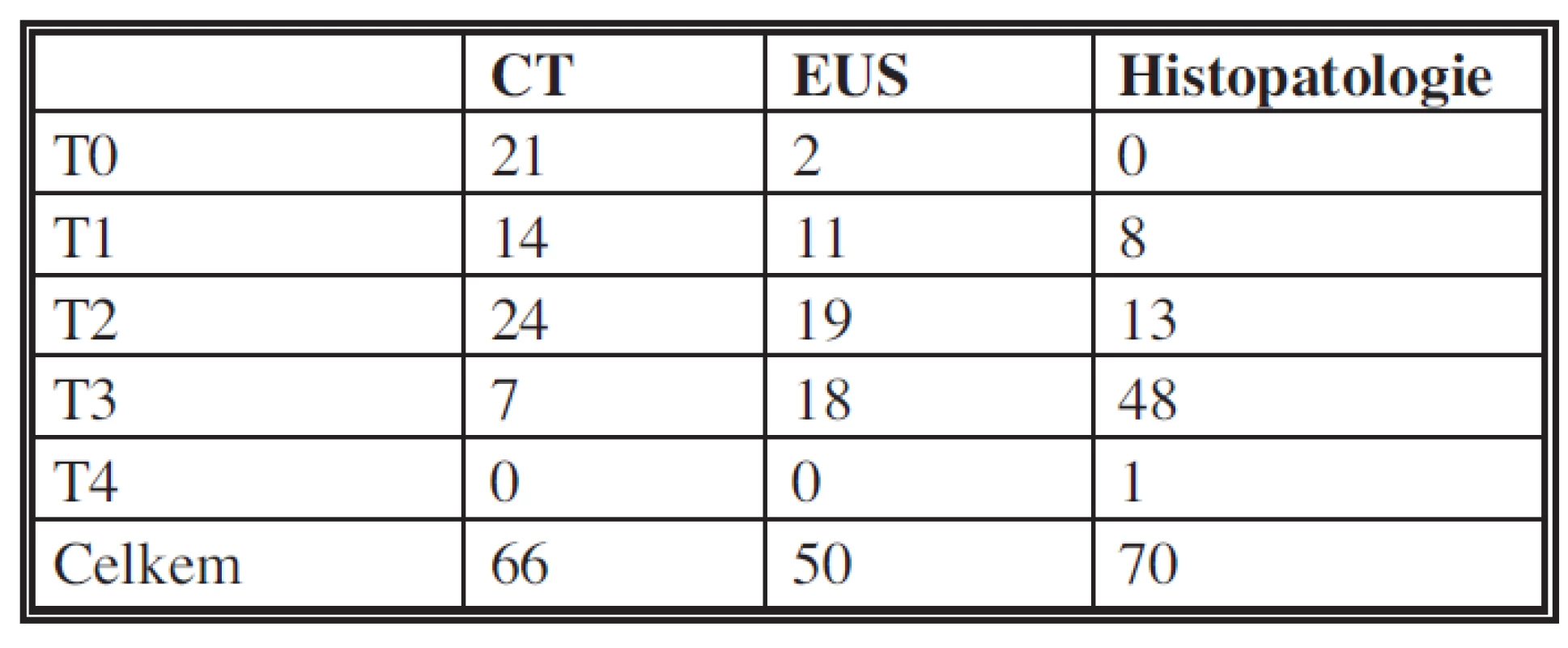
Statistické zpracování výsledků
Shoda nálezů mezi CT (přítomnost ložiska na CT) a histopatologickým nálezem byla zjištěna ve 45 případech z 66 (68,2 %), 95 % CI pro shodu: 55,6–79,1 %. Shoda nálezů mezi EUS (přítomnost ložiska na EUS) a histopatologickým nálezem byla zjištěna ve 48 případech z 50 (96,0 %), 95 % CI pro shodu: 86,3–99,5 %. Shoda nálezů mezi CT a EUS byla zjištěna ve 33 případech ze 48 (68,8 %), 95 % CI pro shodu: 53,8–81,3 %.
Shoda předoperačního stagingu podle CT a definitivního histopatologického nálezu byla zjištěna ve 12 případech z 66 (18,2 %), 95 % CI pro shodu: 9,8–29,6 % (Tab. 4).
Table 4. Shoda CT předoperačního stagingu (T) s definitivním histopatologickým nálezem Tab. 4: The conformity of preoperative CT staging (T) with the final histopathological findings 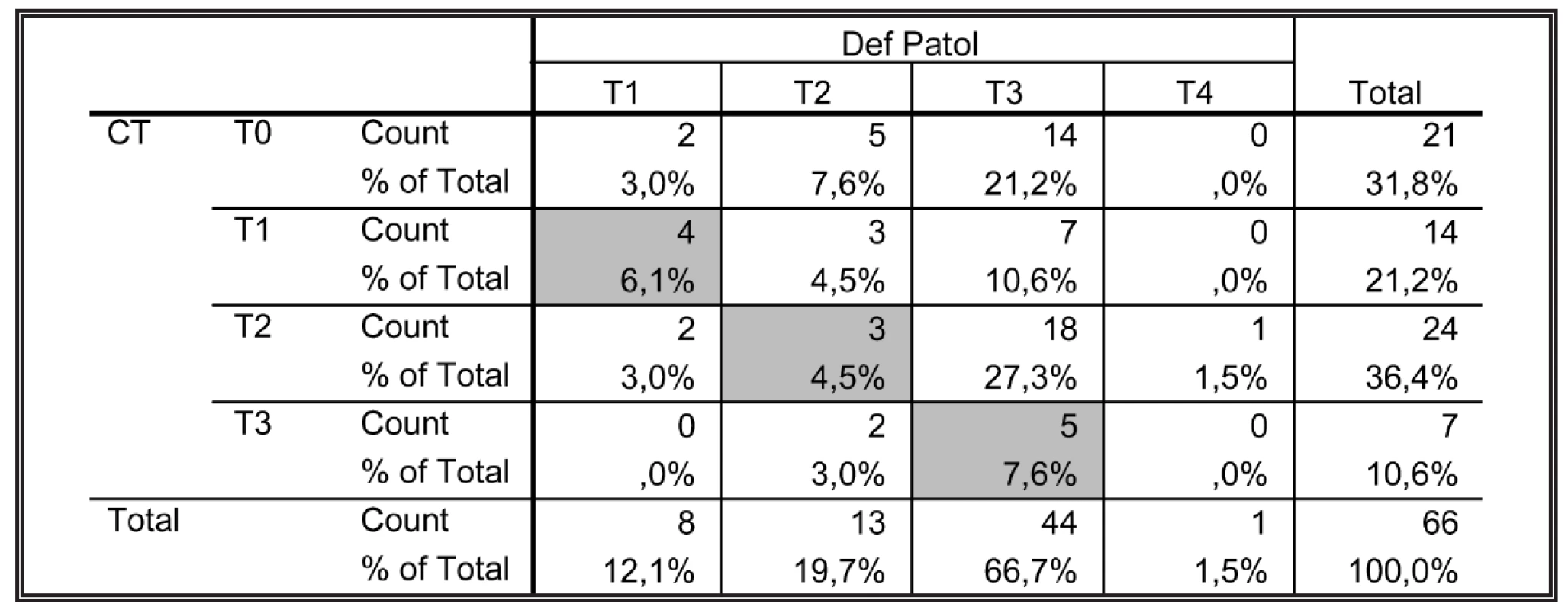
Shoda přesnosti předoperačního EUS stagingu a definitivního histopatologického nálezu byla zjištěna ve 21 případech z 50 (42,0 %), 95 % CI pro shodu: 28,2 – –56,8 % (Tab. 5).
Table 5. Shoda EUS předoperačního stagingu (T) s definitivním histopatologickým nálezem Tab. 5: The conformity of preoperative EUS staging (T) with the final histopathological findings 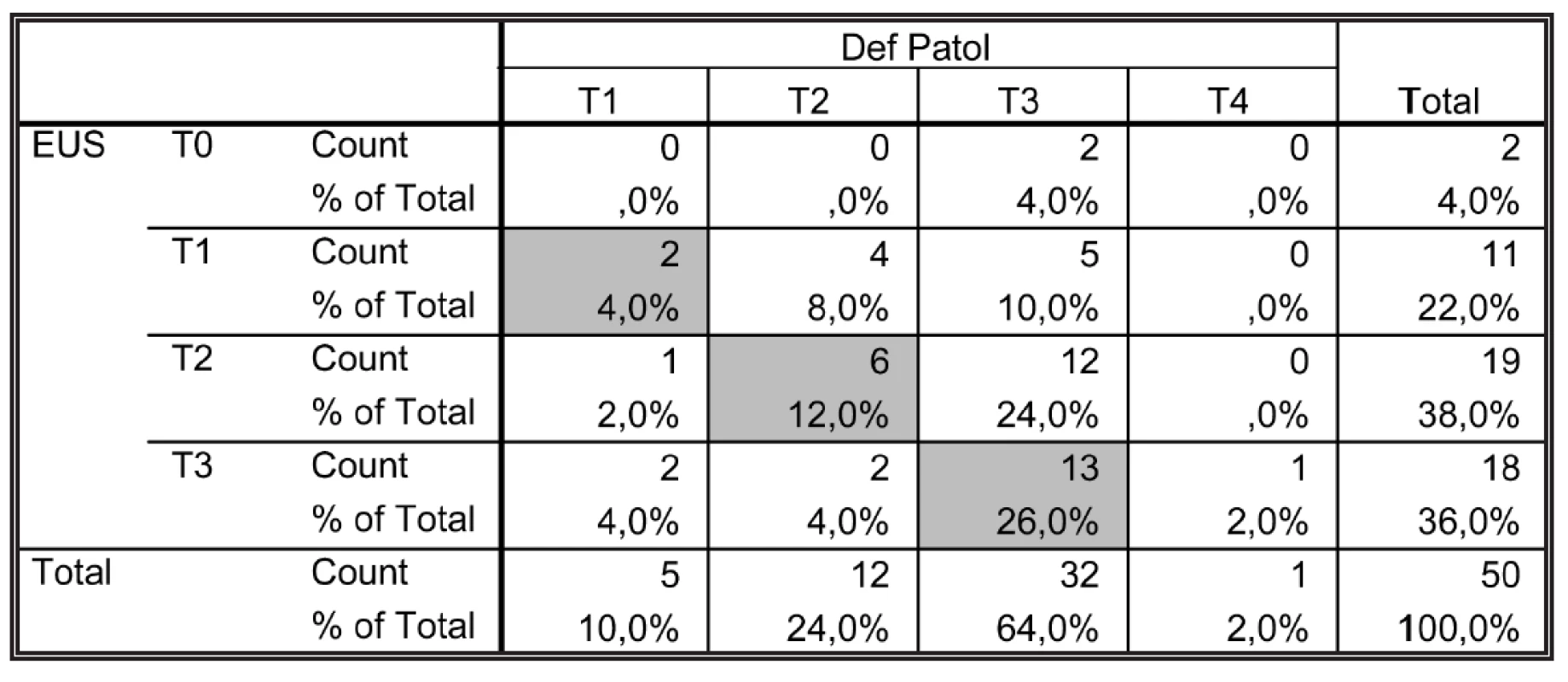
Shoda přesnosti předoperačních nálezů mezi EUS a CT byla zjištěna v 18 případech ze 48 (37,5 %), 95% CI pro shodu: 23,9–52,7 %. Neshoda byla prokázána celkem ve 30 případech, z toho ve 28 případech (58,3 %) EUS klasifikuje nález vyšším stupněm T než CT v Tab. 6. Bowkerův test symetrie prokázal signifikantní posun v klasifikaci mezi CT a EUS, EUS klasifikuje nález vyšším stupněm T (p = 0,001).
Table 6. Shoda předoperačního EUS a CT Tab. 6: The conformity of preoperative EUS and CT 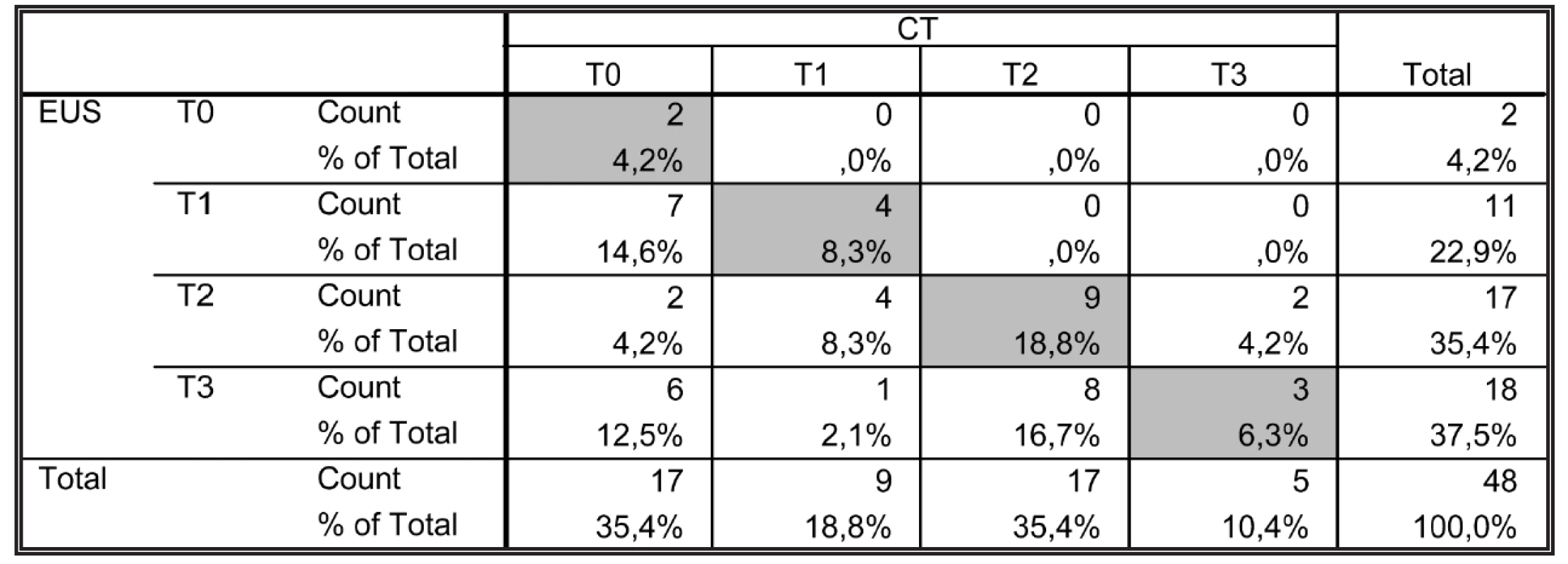
Diskuze
Diagnostika patologií periampulární oblasti a hlavy pankreatu je založena na symptomech, USG, laboratorních hodnotách, ERCP/PTC v přítomnosti pokročilého ikteru, CT, MRI či EUS. CT je po USG nejrozšířenější a nejdostupnější metodika a je užívána v iniciálním vyšetřovacím postupu. EUS obvykle není považována za metodu první diagnostické linie u většiny těchto nemocných. V případě podezření na nádorové onemocnění však může poskytnout cenné informace o resekabilitě a invazi do velkých cév [4]. Časnost diagnózy je pro přežívání klíčové. Současné pětileté přežití po R0 resekci a po adjuvantní onkologické léčbě dosahuje 11–28 % [5]. Za malé tumory jsou považovány rozměry do 20 mm. Jejich pětileté přežití po radikální resekci je uváděno v rozmezí 30–60 % a pětileté přežití u pacientů po resekci tumorů do 10 mm přesahuje 75 % [6, 7].
Velké množství studií srovnává přesnost EUS a spirálního CT v diagnostice malignit hlavy pankreatu. Převážně však nejsou homogenní a obsahují metodologické nedostatky [4]. Starší studie deklarovaly nadřazenost EUS oproti CT pro TN staging a vaskulární invazi. Novější studie však konstatují, že spirální CT je přesnější než EUS pro T modalitu (73 % vs. 63 %) a je srovnatelné pro N modalitu (62–64 % vs. 65–69 %) u větších tumorů. EUS se zdá být přesnější než spirální CT pro N modalitu stagingu [8]. Dewitt a spol. hodnotí 9 studií z pohledu detekce tumoru a EUS nadřazuje nad CT [7, 8]. Podobné výsledky zjišťujeme i v naší studii. Mertzem stanovená detekční senzitivita pro EUS, PET a CT byla EUS (93 %), FDG-PET (87 %) a CT (53 %) [9]. Muller srovnal diagnostickou senzitivitu EUS, CT a MRI. Pro tumory menší než 3 cm byla detekční senzitivita EUS 93 %, CT 53 % a MRI 67 %, pro tumory menší než 2 cm EUS 90 %, CT 40 % a MRI 33 % [10]. Tyto výsledky podporují větší efektivitu EUS pro detekci či zpřesnění pankreatických lézí zejména u malých tumorů nebo nepřínosných CT nálezů [7, 10, 11]. Saifuku upozorňuje na schopnost detekce příčiny obstrukčního ikteru – ložiskové léze, tumor žlučovodů – časněji využitím EUS při negativním nálezu na CT [12]. Senzitivita EUS pro odhalení malignity dosahuje 88 % a specificita až 100 %, pozitivní prediktivní hodnota 100 % a negativní prediktivní hodnota 84 %. Deerenberg uvádí 75% přesnost EUS pro odhalení maligního ložiska u T negativních nálezů [13]. Jeho studie dosahuje až 96% schopnost detekce ložiska v hlavě pankreatu při negativním či nepřínosném CT nálezu. CT či MRI jsou však vyžadovány pro hodnocení vzdálených metastáz.
Hodnocení vaskulární invaze je založeno na těchto nálezech: 1) Peripankreatické žilní kolaterály v oblasti tumoru, který obliteruje normální anatomickou lokalitu portální žíly. 2) Tumor v luminu cévy. 3) Abnormální cévní kontura nebo nepravidlená stěna se ztrátou cévně parenchymové sonografické interface – meziprostoru. Metaanalýza 29 studií ukazuje vysokou specificitu (90 %) EUS, ale jen středně vysokou senzitivitu (73 %) pro detekci vaskulární invaze [14]. EUS a spirální CT jsou nověji považovány za rovnocenné pro hodnocení vaskulární invaze [4, 8, 15].
Ačkoliv je hodnocení vaskulární invaze považováno za jeden z nejdůležitějších výstupů vyšetření EUS u karcinomu pankreatu, nemohl být tento parametr v našem souboru hodnocen pro kvalitativně rozdílně interpretovatelné výsledky nálezů EUS z jednotlivých pracovišť (na rozdíl od uvedeného údaje o velikosti ložiska).
Naše dosavadní zkušenosti a výsledky této studie tedy potvrzují, že ve velké většině našeho souboru (70 %) je CT pro TNM staging dostačující, zejména u pokročilejších stadií. U 30 % však CT tumor neodhalilo, ale definitivní histopatologický staging však prokázal překvapivě spíše již pokročilé onemocnění. Jen ve dvou případech se jednalo o T1, pětkrát o T2 a čtrnáctkrát o T3.
Statistická analýza souboru potvrzuje velmi významnou shodu předoperačních EUS nálezů s definitivním histopatologickým nálezem při průkazu ložiskové léze – 96 % při 95 % CI pro shodu 86,3–99,5 % oproti CT – 68,2 % při 95 % CI pro shodu 55,6–79,1 %. U CT negativních nálezů EUS v 88 % odhalilo ložisko v hlavě pankreatu. Při hodnocení shody či přesnosti předoperačního stagingu CT a EUS ve srovnání s výsledným histopatologickým nálezem zaznamenáváme velkou neshodu obou metod oproti výslednému nálezu. Obě metody zobrazují nižší staging, nežli je skutečnost. Bowkerův test symetrie prokazuje signifikantní posun v klasifikaci mezi CT a EUS, EUS prokazuje vyšší stupeň stagingu blížící se skutečnosti představující výsledný histopatologický nález (p=0,001). Na základě těchto výsledků považujeme v diagnostické a léčebné rozvaze EUS nález za dostatečně průkazný a dostačující k indikaci resekčního výkonu, zejména při negativním CT.
Výtěžnost EUS má zřejmě více důvodů. Centralizace EUS a tím i zkušenost endosonografistů (expert dependent procedure), cílenost vyšetření – hledá se příčina obstrukce žlučových cest, mnohdy s již známým nálezem na CT. Rozšířenost CT a rozdílná kvalita přístrojů, zkušenost vyšetřujícího s touto diagnózou a mnohdy i neznalost klinického stavu nemocného, velikost tumoru na hranici rozlišovací schopnosti může být příčinou nižší výtěžnosti CT v našem souboru. Léze do 1 cm prakticky unikají CT a zřejmě i jiným modalitám [16]. Nejmenší EUS patologie byla v naší sestavě velikosti 12x11 mm a podle histopatologické analýzy byl tento tumor velikosti 14 mm. Záchyty tumorů 10–15 mm jsou prakticky náhodné nebo lokalizované do těsné blízkosti žlučových cest. Jen tak se mohou manifestovat jako ještě malé klinickou symptomatologií.
Obstrukční ikterus nejasného původu bez průkazu litiázy jednoznačně považujeme za důvod pro podrobné vyšetření pankreatu včetně endosonografie.
Závěr
Diagnostický algoritmus u pacientů s tumorem hlavy pankreatu je založen na symptomech (obstrukční ikterus) a na zobrazovacích metodách. Asymptomatické tumory jsou vždy zastiženy zcela náhodně. Rozlišovací schopnost CT vyšetření má svá omezení a kolem 30 % nemocných nemělo průkazný nález na CT, ačkoliv byla přítomna patologie v hlavě pankreatu projevující se obstrukcí žlučových cest. Endosonografie u těchto nemocných může ložiskové onemocnění prokázat, a přispět tak k indikaci správného léčebného postupu včas. Z tohoto důvodu by mělo být vždy dále pátráno po příčině obstrukčního ikteru tam, kde CT nález není dostatečně průkazný. CT diagnostice nemusejí unikat výhradně časná stadia, ale často i pokročilá, byť lokalizovaná onemocnění. Jak EUS, tak zejména CT vyšetření však mají tendenci podhodnocovat skutečný staging onemocnění.
Zkratky
EUS endosonografie
CT počítačová tomografie
USG ultrasonografie
UICC Union Internationale Contre le Cancer
TNM tumor, node, metastasis stagingový system
ERCP endoskopická retrográdní cholangio-pankreatikografie
PETCT pozitronová emisní tomografie v hybridním systému s počítačovou tomografií
MRI magnetická resonance
PTC perkutánní transhepatická cholangiografie
EUS-FNA endosonograficky navigovaná tenkojehlová aspirační biopsie
Poděkování
Mgr. Janě Zapletalové, Dr. z pracoviště biometrie, Ústavu lékařské biofyziky LF UP Olomouc za statistické zpracování souboru
MUDr. Martin Loveček, Ph.D.
Benýškova 129/6
779 00 Olomouc
e-mail: mlovecek@seznam.cz
Sources
1. Röder C, Trauzold A, Kalthoff H. Impact of death receptor signaling on the malignancy of pancreatic ductal adenocarcinoma. Eur J Cell Biol 2011;90(6–7):450–5. Epub 2010 Dec 3.
2. Yachida S, Jones S, Bozic I, Antal T, Leary R, Fu B, Kamiyama M, Hruban RH, Eshleman JR, Nowak MA, Velculescu VE, Kinzler KW, Vogelstein B, Iacobuzio-Donahue CA. Distant metastasis occurs late during the genetic evolution of pancreatic cancer. Nature 2010;467 : 1114–1117.
3. Gürlich R, Oliverius M, Lipár K, Varga M, Špičák J, Stirand P, Valsamis A, Novotný J, Vyhnánek F. Výsledky jednoročního přežití u nemocných po resekci hlavy slinivky břišní s resekcí žil portomesenterické oblasti. Rozhl Chir 2009;88(8):417–21.
4. Gress FG, Howell DA, Travis AC. Endoscopic ultrasound in the staging of exocrine pancreatic cancer. Up To Date 19.3, 2011.
5. Ryska M. Karcinom pankreatu – chirurgická strategie léčby. Onkologie 2010;4(6):333–337.
6. Chari ST. Detecting early pancreatic cancer: Problems and prospects. Semin Oncol 2007;34 : 284–94.
7. Yasuda I, Iwashita T, Doi S, Nakashima M, Moriwaki H. Role of EUS in the early detection of small pancreatic cancer. Digestive Endoscopy 2011;23,suplement S1 : 22–25.
8. Dewitt J, Deveraux BM, Lehman GA, Sherman S, Imperiale TF. Comparison of endoscopis ultrasound and computed tomography for the preoperative evaluation of pancreatic cancer: a systematic review. Clin Gastroenterol Hepatol 2006;4 : 717–725.
9. Mertz HR, Sechopoulos P, Delbeke D, Leach SD. EUS, PET, and CT scanning for evaluation of pancreatic adenocarcinoma. Gastrointest Endosc 2000;52 : 367–71.
10. Muller MF, Meyenberger C, Bertschinger P, Schaer R, Marincek B. Pancreatic tumors: Evaluation with endoscopic US, CT, and MR imaging. Radiology 1994;190 : 745–51.
11. Varadarajulu S, Wallace MB. Application of endoscopic ultrasonography in pancreatic cancer. Cancer Control 2004;11 : 15–22.
12. Saifuku Y, Yamagata M, Koike T, Hitomi G, Kanke K, Watanabe H, Murohisa T, Tamano M, Iijima M, Kubota K, Hiraishi H. Endoscopic ultrasonography can diagnose distal biliary strictures without a mass on computed tomography. World J Gastroenterol 2010;16(2):237–44.
13. Deerenberg EB, Poley JW, Hermans JJ, Ganesh S, van der Harst E, van Eijck CH. Role of Endoscopic Ultrasonography in Patients Suspected of Pancreatic Cancer with Negative Helical MDCT Scan Dig Surg 2011;28(5–6):398–403. [Epub ahead of print]
14. Puli SR, Singh S, Hagedorn CH, Reddy J, Olyaee M. Diagnostic accuracy of EUS for vascular invasion in pancreatic and periampullary cancers: a meta-analysis and systematic review. Gastrointest Endosc 2007;65 : 788–797.
15. DeWitt J, Devereaux B, Chriswell M, McGreevy K, Howard T, Imperiale TF, Ciaccia D, Lane KA, Maglinte D, Kopecky K, LeBlanc J, McHenry L, Madura J, Aisen A, Cramer H, Cummings O, Sherman S. Comparison of endoscopic ultrasonography and multidetector computed tomography for detecting and staging pancreatic cancer. Ann Intern Med 2004;141 : 753–763.
16. Chan M, Scaife C, Thaker HM, Adler DG. Adenocarcinoma of the pancreas undetected by multidetector CT, endoscopic ultrasound, or intraoperative ultrasound. JOP 2009;10(5):554–6.
17. Kliment M, Urban O, Cegan M, Fojtik P, Falt P, Dvorackova J, Lovecek M, Straka M, Jaluvka F. Endoscopic ultrasound-guided fine needle aspiration of pancreatic masses: the utility and impact on management of patients. Scand J Gastroenterol 2010; 45(11):1372–9. Epub 2010 Jul 14.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2012 Issue 11-
All articles in this issue
- Infekce cévních rekonstrukcí v aortofemorální oblasti
- Opakované operace pro karcinom příštítného tělíska
- Význam endosonografie v předoperačním managementu nemocných s karcinomem hlavy pankreatu
- Výtěžnost peroperační ultrasonografi v chirurgii příštítných tělísek
- Ošetření pankreatické pooperační píštěle gastrofistuloanastomózou – soubor kazuistik
- NanoKnife a dva úspěšné případy intrakavitální ireverzibilní elektroporatizace nádorů hlavního bronchu
- Současná mikrochirurgická a neurointervenční terapie mozkových aneuryzmat
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Opakované operace pro karcinom příštítného tělíska
- Současná mikrochirurgická a neurointervenční terapie mozkových aneuryzmat
- NanoKnife a dva úspěšné případy intrakavitální ireverzibilní elektroporatizace nádorů hlavního bronchu
- Ošetření pankreatické pooperační píštěle gastrofistuloanastomózou – soubor kazuistik
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

