-
Medical journals
- Career
Spolehlivost „Load-Sharing“ klasifikace v indikaci přední náhrady obratlového těla u zlomenin torakolumbální páteře
Authors: L. Hrabálek; T. Wanek; M. Adamus *; K. Langová **
Authors‘ workplace: Neurochirurgická klinika FN a LF UP Olomouc, přednosta: prof. MUDr. M. Houdek, CSc. ; Klinika anesteziologie a resuscitace, přednosta: MUDr. J. Neiser *; Ústav lékařské biofyziky, přednostka: doc. MUDr. H. Kolářová, CSc. **
Published in: Rozhl. Chir., 2010, roč. 89, č. 4, s. 223-228.
Category: Monothematic special - Original
Overview
Úvod:
Dosud nejběžnější metodou stanovující indikaci pro přední náhradu obratlového těla u zlomenin torakolumbální páteře je klasifikace a skórovací systém „Load-Sharing Classification“ (LSC). Cílem této práce bylo ověřit oprávněnost použití LSC klasifikace pro indikace předních náhrad.Metoda:
Zlomeniny byly vyšetřeny skiagraficky, na CT a MRI. Do prospektivní studie byli zařazeni pouze pacienti s tříštivou zlomeninou typu A3 podle AO obratle torakolumbálního přechodu (Th11-L2), s poraněním disku 3. nebo 4. stupně na MRI (podle Onera) a bez současného poškození nervových struktur. Všechny zlomeniny byly ošetřeny izolovanou zadní transpedikulární (TP) fixací. Po 18 měsících byl zhodnocen úhel regionální kyfózy, zlomení šroubů i „Visual Analogue Scale“ (VAS) v klidu a po zátěži, stupnice bolesti „Pain Scale“ (PS) a stupnice schopnosti návratu do zaměstnání vyjádřenou ve „Work Scale“ (WS). Výsledný soubor tvořilo 42 pacientů ve věku 27–72 let (průměrný věk 51,55 roků), z toho bylo 28 mužů a 14 žen. Tento soubor byl rozdělen pomocí bodového ohodnocení LSC klasifikace na dvě části, na pacienty s hodnotou LSC menší nebo rovnou šesti - skupina A (18 pacientů) a na pacienty s hodnotou LSC sedm až devět – skupina B (24 pacientů).Výsledky:
Při statistickém srovnání klinických (PS, WS, VAS klidový a VAS zátěžový) a radiologických nálezů (míra kyfotizace) v 18. měsíci sledování však nebyly zjištěny žádné statisticky významné závislosti mezi oběma skupinami. Selhání TP fixace projevující se zlomením šroubů nastalo pouze ve skupině A u dvou pacientů.Diskuse:
Podle závěrů LSC by skupina B měla mít horší výsledky, ale v našem souboru tomu tak nebylo. To znamená, že u zlomenin typu A3 s poraněním disku 3. nebo 4. stupně na torakolumbálním přechodu neumožní LSC predikci konečného klinického stavu a radiologického nálezu. Stanovená hranice šesti bodů LSC pro indikaci k předním náhradám obratlového těla a disku je přinejmenším sporná.Závěr:
Autoři nepovažují využití LSC pro indikace předních náhrad za dostatečně spolehlivé.Klíčová slova:
poranění – torakolumbální páteř – klasifikace zlomenin páteře – transpedikulární fixace – náhrada obratlového tělaÚVOD
Operační stabilizace poraněné páteře by měla zajistit kvalitní zhojení zlomeniny a tím zabránit sekundárnímu poškození nervových struktur, bolesti a deformitě páteře. Zadní transpedikulární (TP) fixace nejsou vždy dostačující a proto jsou hledána kriteria pro provedení nebo doplnění přední náhrady poraněných obratlových těl a meziobratlových plotének. Dosud nejběžnější metodou stanovující indikaci pro přední výkon je klasifikace a skórovací systém „Load-Sharing Classification“ (LSC). LSC sleduje míru tříštivého poranění obratlového těla, míru dislokace fragmentů a stupeň repozice kyfózy při zadní fixaci a podle závažnosti hodnotí každý z těchto tří atributů 1–3 body. Při dosažení součtu 3–6 bodů se nepředpokládá selhání zadní TP fixace a přední výkon není indikován. Naopak při součtu 7–9 bodů je doporučena přední náhrada obratlového těla a meziobratlové ploténky [1].
Cílem této práce bylo ověřit oprávněnost použití LSC klasifikace pro indikace předních náhrad při poranění torakolumbální páteře.
MATERIÁL A METODA
Po přijetí a zajištění nemocného s poraněním torakolumbální páteře autoři zhodnotili klinický a neurologický stav. Každému pacientovi bylo standardně provedeno skiagrafické vyšetření hrudní, torakolumbální a bederní páteře v předozadní a bočné projekci a autoři sledovali lokalizaci zlomeniny a úhel regionální kyfózy páteře. Poraněný obratel a oba sousední byly vyšetřeny na CT (Hi-Speed Cti-Pro, General Electric, USA) spirální technikou ve vrstvách 1–3 mm. Všem pacientům autoři doplnili magnetickou rezonanci (MRI) torakolumbální páteře. Vyšetření bylo provedeno přístrojem Magnetom Symphony 1.5T (Siemens, Německo), v sagitální rovině v sekvenci T2 tse – rst sag pat 2 /i PAT/, v T1 tse – sag /i PAT/ a ve STIR sag Hi Res /i PAT/. Rozsah byl biforaminální, s tloušťkou vrstvy 4 mm, TR/TE (msec) pro T2 bylo 3520/95, pro T1 bylo 564/14 a pro STIR 4500/70. Autoři sledovali stav meziobratlových plotének (disku), stav obratlových krycích desek (krycích desek) a poranění zadního vazivového komplexu (ZVK). Stav meziobratlové ploténky a obratlové krycí desky byl zhodnocen v T2 a ve STIR sekvencích a klasifikován do 4 stupňů podle Onera et al. [2]. Na základě všech zobrazovacích metod autoři každou zlomeninu zařadili do AO klasifikace podle Magerla et al. a dále do LSC podle McCormacka et al., jak je uvedeno ve Schématu 1 [1, 3].
Schéma 1. „Load-Sharing Classification“ (LSC) 
Do prospektivní studie byli zařazeni všichni pacienti operovaní v období od 30. 6. 2004 do 31. 12. 2007. Vstupním kritériem byla pouze tříštivá zlomenina typu A3 podle AO (s výjimkou „pincer“ fraktury typu A3.3.1) obratle torakolumbálního přechodu (Th11-L2), s poraněním disku 3. nebo 4. stupně na MRI (podle Onera) a bez současného poškození nervových struktur (Frankel E). Hodnota LSC nebyla kritériem a zlomeniny byly ošetřeny izolovanou zadní transpedikulární (TP) fixací pomocí implantátů Omega-21 (Biomet, Španělsko), s transpedikulární náhradou kostní tkáně obratlového těla – spongioplastikou bioaktivním materiálem Chronos (Synthes, USA).
Vyloučeni ze studie byli nemocní s osteoporotickými nebo jinými patologickými zlomeninami. Pacienti byli informováni o prováděné studii a podepsali informovaný souhlas.
Všichni pacienti nosili po operaci snímatelný textilní korzet zpevněný pelotou a rehabilitovali, ale neposazovali se po dobu 3 měsíců. Klinická a skiagrafická kontrola byla prováděna v prvním a šestém týdnu, 6. a 18. měsíci od úrazu, vždy s měřením úhlu regionální kyfózy páteře. Po 18 měsících byla zhodnocena i „Visual Analogue Scale“ (VAS) vklidu a po přirozené pracovní zátěži pacienta v rozmezí 0–10 bodů, stupnice bolesti „Pain Scale“ (PS) podle Denise et al. v rozsahu 1–5 stupňů, jak uvádí Schéma 2 a stupnice schopnosti návratu do zaměstnání vyjádřenou ve „Work Scale“ (WS) podle Denise et al. v rozsahu 1–5 stupňů, jak uvádí Schéma 3 [4, 5].
Výsledný soubor tvořilo 42 pacientů ve věku 27–72 let (průměrný věk 51,55 roků), z toho bylo 28 mužů a 14 žen. Tento soubor pacientů operovaných TP fixací byl dále rozdělen pomocí bodového ohodnocení LSC klasifikace na dvě části, na pacienty s hodnotou LSC menší nebo rovnou šesti – skupina A a na pacienty s hodnotou LSC sedm až devět – skupina B. Věk, pohlaví, lokalizace zlomeniny, počet bodů podle LSC klasifikace, hodnoty PS, WS, VAS vklidu, VAS při zátěži a míra kyfotizace (rozdíl úrazového a poúrazového stupně kyfózy) v 18. měsíci sledování u obou skupin jsou uvedeny v tabulce 1.
Table 1. Soubor pacientů 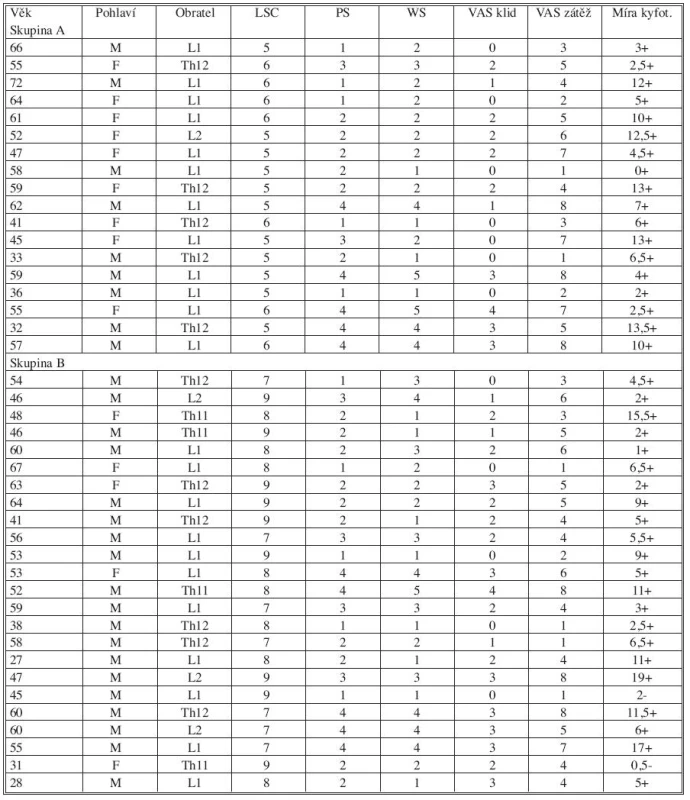
Legenda k Tabulce 1: Skupina A: pacienti s LSC 5 nebo 6, Skupina B: pacienti s LSC 7-9, Věk: věk pacienta v době operace (roky), Pohlaví: M – mužské, F – ženské, Obratel: lokalizace zlomeniny (Th11-L2), LSC: „Load-Sharing Classification“ (body), PS: „Pain Scale“ podle Denise (1-5), WS: „Work Scale“ podle Denise (1-5), VAS klid: „Visual Analogue Scale“ vklidu (0–10 bodů), VAS zátěž: „Visual Analogue Scale“ po přirozené pracovní zátěži (0–10 bodů), Míra kyfot.: míra kyfotizace páteře po 18 měsících (stupně), + znamená kyfotizaci, - znamená lordotizaci Autoři v 18. měsíci sledování zhodnotili na skiagramech zlomení šroubů s ohledem na LSC klasifikaci. Tím byla ověřena hypotéza autorů LSC klasifikace, že ve skupině B (se 7–9 body) dojde k selhání zadní TP fixace.
Statisticky byly srovnány výsledky klinického stavu (PS, WS, VAS v klidu a VAS při zátěži) a míry kyfotizace po 18 měsících od operace mezi skupinou A a skupinou B. Tím byl ověřen předpoklad, že u skupiny B, při nedoplnění přední náhrady, lze očekávat horší klinický výsledek a větší míru kyfotizace než u skupiny A.
VÝSLEDKY
Ve skupině A (LSC 5 a 6) bylo 18 pacientů a ve skupině B (LSC 7–9) 24 pacientů.
Průměrné výsledky a standardní odchylky pro PS, WS, VAS klidový, VAS zátěžový a pro míru kyfotizace v 18. měsíci sledování ve skupině A a B jsou uvedeny v tabulce 2.
Table 2. Výsledky 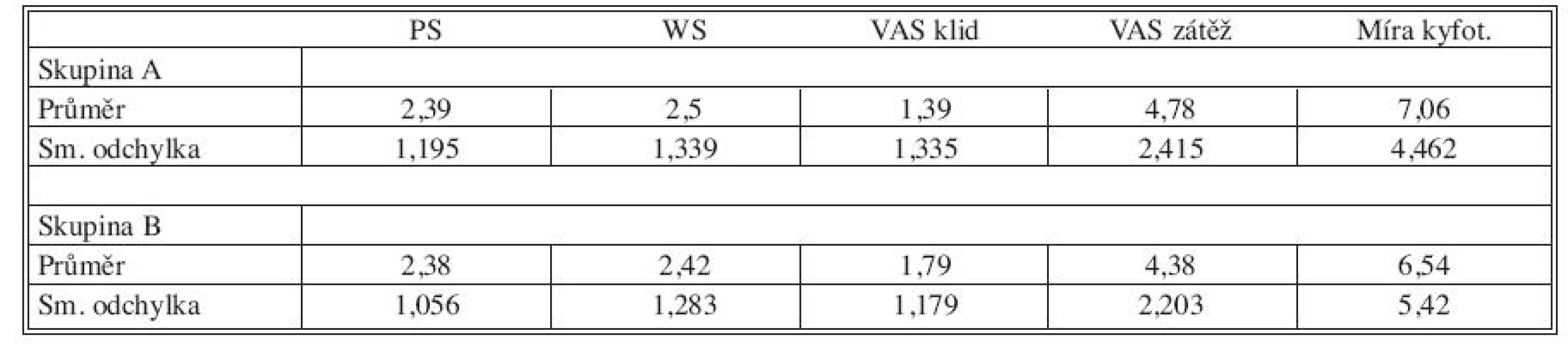
Legenda k tabulce 2: Skupina A: pacienti s LSC 5 nebo 6, Skupina B: pacienti s LSC 7–9, průměr: průměrné hodnoty pro skupinu A a B, sm. odchylka: směrodatná odchylka pro skupinu A a B, PS: „Pain Scale“ podle Denise, WS: „Work Scale“ podle Denise, VAS klid: „Visual Analogue Scale“ v klidu, VAS zátěž: „Visual Analogue Scale“ po přirozené pracovní zátěži, Míra kyfot.: míra kyfotizace páteře po 18 měsících (stupně). Zlomení šroubů a komplikace
Zlomení transpedikulárních šroubů po izolované zadní fixaci nastalo u dvou pacientů pouze ve skupině A. V obou případech se jednalo o obratel L1, LSC bylo 5 a 6, PS a WS nebyl vyšší než 2 a míra kyfotizace byla v jednom případě 4,50 a ve druhém 120. Žádný pacient z celého souboru neměl hematom v ráně nebo infekční komplikace vyžadující operační revizi. Všichni pacienti zůstali bez neurologického deficitu.
Srovnání skupiny A a B
Při statistickém srovnání klinických (PS, WS, VAS klidový a VAS zátěžový) a radiologických nálezů (míra kyfotizace) obou skupin A a B pomocí chí-kvadrát testů, Mann-Whitney U a Wilcoxon W testů nebyly zjištěny žádné statisticky významné závislosti.
DISKUSE
McCormack et al. vytvořili v roce 1994 LSC klasifikaci na základě retrospektivní analýzy 28 pacientů, s cílem stanovit podmínky pro doplnění zadní stabilizace přední náhradou obratlového těla. Hodnotili skiagramy a axiální a sagitální CT snímky v odstupu 3–4 let po TP fixaci. Zjistili, že u pacientů s výsledným součtem 7–9 bodů došlo k selhání TP fixace projevující se zlomením šroubů. Naopak pokud měl pacient méně jak 6 bodů, k selhání nedošlo. Výsledkem této klasifikace je doporučení k doplnění předního přístupu (somatektomie) při součtu nad 7 bodů [1]. Parker et al. provedli prospektivní studii u 46 pacientů, které indikovali ke krátké stabilizaci z izolovaného zadního nebo předního operačního přístupu a pro indikace použili doporučení LSC. Stupeň korekce kyfózy hodnotili ještě před operací a vycházeli z hypoteticky možné míry repozice do fyziologického postavení. V odstupu minimálně 40 měsíců neprokázali zlomení TP šroubů, selhání přední dlahy nastalo u 1 pacienta [6]. Žádný z těchto autorů ale nehodnotil klinické výsledky, pouze radiologické nálezy s průkazem zlomení transpedikulárních šroubů. Nikdo doposud nesrovnal klinické výsledky a stupeň kyfotizace u pacientů podle počtu dosažených bodů dle LSC klasifikace. Proto jsme se rozhodli toto srovnání provést a prokázat tak nebo vyloučit oprávněnost použití kriterií LSC pro indikace předních náhrad. Toto srovnání jsme záměrně provedli jen na skupině pacientů s poraněním torakolumbálního přechodu, tedy v úseku páteře se srovnatelnou mírou stability jednotlivých segmentů, dále jen u pacientů bez neurologické léze a při poranění pouze jednoho obratle, neboť případné poranění nervových struktur nebo poranění jiných částí páteře výrazně ovlivňuje výsledný klinický stav. Dále jsme zvolili pouze poranění typu A3 podle AO (tříštivé), kde ošetření izolovanou TP fixací je považováno za postup „lege artis“, zatímco nižší stupně nestability zlomenin (A1 a A2) jsou většinou řešeny konzervativně, a vyšší stupně (typ B a C) jsou naopak všeobecně akceptovány jako výrazně nestabilní a indikovány spíše ke kombinované stabilizaci. MRI vyloučila poranění ZVK a měli jsme tak jistotu, že se nejedná o distrakční formy poranění typu B a současně MRI umožnilo zhodnotit i závažnost poranění disku a krycí desky. Vybrali jsme jen pacienty s nejzávažnějším 3. a 4. stupněm poranění disku a krycí desky s největší tendencí k selhání TP fixace [7, 8].
Od klasifikace a skórovacího systému očekáváme především stanovení vhodné metody léčby a co nejpřesnější odhad konečného klinického a radiologického výsledku léčení [9, 10]. V českém písemnictví se touto problematikou zabýval Lukáš et al. [11, 12]. Na našem souboru pacientů jsme neprokázali statisticky významné rozdíly v míře kyfotizace ani ve výsledném klinickém stavu pacientů po TP fixaci v závislosti na hodnotách LSC (při respektování hranice šesti bodů). Současně jsme nepotvrdili, že k selhání projevujícím se zlomením šroubů dochází u pacientů s LSC nad 7 bodů, naopak v našem souboru došlo ke zlomení šroubů jen u dvou pacientů s LSC nižším. To vše znamená, že u zlomenin typu A3 s poraněním disku 3. nebo 4. stupně na torakolumbálním přechodu neumožní LSC predikci konečného klinického stavu a radiologického nálezu a dále stanovená hranice šesti bodů LSC pro indikaci k předním náhradám obratlového těla a disku je přinejmenším sporná.
V roce 2005 vytvořili Vaccaro et al. skórovací systém TLICS (Thoraco-Lumbar Injury Classification and Severity scale), který již hodnotí nejen poranění obratlového těla, ale i poranění ZVK a nervových struktur a jeho nezbytným předpokladem je vyšetření páteře magnetickou rezonancí. Kompresivní poranění je klasifikováno 1 bodem, tříštivé 2 body, translační nebo rotační 3 body a distrakční dokonce 4 body. Pokud je lacerace ZVK suspektní, počítají se další 2 body a při jasném průkazu 3 body. Dále v případě poranění nervových kořenů nebo kompletního poranění míchy se přičítají 2 body, u částečného poranění míchy nebo syndromu caudae equinae 3 body. Celkový součet 1–3 bodů stanoví poranění stabilní a je proto doporučen konzervativní postup, pokud jsou 4 body, pak je na zvážení konzervativní nebo chirurgická léčba a při součtu 5–10 bodů je indikována operační stabilizace. Vaccaro a spoluautoři se shodli pro volbu způsobu chirurgické léčby na třech základních postulátech. V případě poranění ZVK je indikována zadní transpedikulární fixace, v případě inkompletní neurologické léze je indikována přední dekomprese a stabilizace a v případě kombinace poranění ZVK s inkompletní lézí je doporučen kombinovaný přístup [13]. Spolehlivost této klasifikace však teprve čeká na širší klinické ověření [14, 15]. Všichni pacienti našeho souboru byli operováni, ale podle TLICS klasifikace by měli shodně pouze 2 body (za tříštivé poranění) a na základě tohoto i konečných postulátů TLICS by měli být léčeni konzervativně. Nebylo proto možné ověřovat na našem souboru efektivitu skórovacího systému TLICS.
Jiné indikační algoritmy k předním přístupům jsou založeny na posouzení poranění páteře podle MRI s využitím zobrazení všech, tedy nejen kostních, ale i vazivových struktur páteře a disku. Oner et al. prokázali v roce 2002 na souboru 24 konzervativně léčených pacientů pomocí MRI význam míry poranění krycích desek a obratlového těla. Pacienti s poraněním krycích desek v přední polovině a s postižením těla o více jak jednu třetinu měli výraznější tendenci ke kyfotizaci [16]. Hrabálek et al. na souboru 89 pacientů se zlomeninami hrudní a bederní páteře, bez rozdílu typů podle AO, prokázali při ošetření zadní TP fixací závislost klinického výsledku na míře úrazového poškození disku a krycí desky obratle. Při 3. a 4. stupni poranění meziobratlové ploténky a krycí desky byla statisticky významně zhoršena schopnost návratu k pracovním aktivitám, tedy menší tolerance zátěže ve srovnání s 2. stupněm poranění ploténky [7]. K obdobným závěrům došli v roce 2009 Hrabálek et al. i v případě zlomenin typu A3 na torakolumbálním přechodu [8]. Průkaz vyššího stupně poranění disku a krycí desky na iniciálním MRI má prediktivní význam a je v korelaci s horším klinickým stavem pacienta 18 měsíců od úrazu [7, 8].
ZÁVĚR
V jasně definovaných případech (u zlomeniny typu A3 na torakolumbálním přechodu a vyšším stupni poranění disku) nepovažujeme využití LSC pro indikace předních náhrad za dostatečně spolehlivé.
MUDr. Lumír Hrabálek, Ph.D.
Na Vinici 615/4
783 35 Horka nad Moravou
e-mail: lumir.hrabalek@seznam.cz
Sources
1. McCormack, T., Karaikovic, E., Gaines, R. W. The load sharing classification of spine fractures. Spine, 1994; 19 : 1741–1744.
2. Oner, F. C., van Gils, A. P., Dhert, W. J., Verbout, A. J. MRI findings of thoracolumbar spine fractures: a categorisation based on MRI examinations of 100 fractures. Skeletal. Radiol., 1999; 28 : 433–443.
3. Magerl, F., Aebi, M., Gertzbein, S. D., Harms, J., Nazarian, S. A comprehensive classification of thoracic and lumbar injuries. Eur. Spine J., 1994; 3 : 184–201.
4. Carlsson, A. M. Assessment of chronic pain: I. Aspects of the reliability and validity of the visual analogue scale. Pain, 1983; 16 : 87–101.
5. Denis, F., Armstrong, G. W. D., Searls, K., Matta, L. Acute thoracolumbar burst fractures in the absence of neurological deficit: A comparison between operative and nonoperative treatment. Clin. Orthop., 1984; 189 : 142.
6. Parker, J. W., Lane, J. R., Karaikovic, E., Gaines, R. W. Successful short-segment instrumentation and fusion for thoracolumbar spine fractures. Spine, 2000; 25 : 1157–1169.
7. Hrabálek, L., Bučil, J., Vaverka, M., Houdek, M., Krahulík, D., Kalita, O. Indikace přední náhrady meziobratlové ploténky u zlomenin hrudní a bederní páteře s využitím magnetické rezonance – prospektivní studie. Cesk. Slov. Neurol. N., 2009; 72/105 (2): 132–140.
8. Hrabálek, L., Houdek, M., Vaverka, M. Přínos magnetické rezonance pro diagnostiku a léčbu poranění torakolumbální páteře. Rozhl. Chir., 2009; 88 : 461–465.
9. Blauth, M., Bastion, L., Knop, C., Lange, U., Tuch, G. Intraobserverreliabilitat bei der Klassifikation von thorakolumbalen Wirbelsaulenverletzungen. Orthopade, 1999; 28 : 662–681.
10. Oner, F. C., Ramos, L. M. P., Simmermacher, R. K. J., Kingma, P. T. D., Diekerhof, C. H., Dhert, W. J. A., Vetnout, A. J. Classification of thoracic and lumbar spine fractures: problems of reproducibility. Eur. Spine J., 2002; 11 : 235–245.
11. Lukáš, R., Suchomel, P., Šrám, J., Endrych L. Klasifikací řízená volba operačního přístupu při operačním léčení zlomenin torakolumbární páteře. Rozhl. Chir., 2006; 85 (7): 365–372.
12. Lukáš, R., Taller, S. Vývoj klasifikací zlomenin T-L páteře. Acta spondylologica, 2002; 1 : 31–38.
13. Vaccaro, A. R., Lehman, R. A., Hurlbert, R. J., Anderson, P. A., Harris, M., Hedlund, R., et al. A new classification of thoracolumbar injuries: The importance of injury morphology, the integrity of the posterior ligamentous complex, and neurological status. Spine, 2005; 30 : 2325–2333.
14. Patel, A. A., Dailey, A., Brodke, D. S., Daubs, M., Harrop, J., Whang, P. G., Vaccaro, A. R. Thoracolumbar spine trauma classification: the Thoracolumbar Injury Classification and Severity Score system and case examples. J. Neurosurg. Spine, 2009 : 10 : 201–206.
15. Rihn, J. A., Anderson, D. T., Hartus, E., Lawrence, J., Jonsson, H., Wilsey, J., Hurlbert, R. J., Vaccaro, A. R. A review of the TLICS system: o novel, user-friendly thoracolumbar trauma classification system. Acta Orthopaedica, 2008 : 79 : 461–466.
16. Oner, F. C., van Gils, A. P., Faber, J. A. J., Dhert, W. J., Verbout, A. J. Some complications of common treatment schemes of thoracolumbar spine fractures can be predicted with magnetic resonance imaging: prospective study of 53 patients with 71 fractures. Spine, 2002; 27 : 629–636.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2010 Issue 4-
All articles in this issue
- Bodné poranění míchy s projevy modifikovovaného Brown-Séquardova syndromu – kazuistika a přehled literatury
- Spolehlivost „Load-Sharing“ klasifikace v indikaci přední náhrady obratlového těla u zlomenin torakolumbální páteře
- Peroperační detekce plicních lézí při mininvazivní operativě
- Iatrogenní poranění plicní artérie
- Maligní ascites – možnost ovlivnění tvorby pomocí hypertermické peroperační chemoterapie (HIPEC)
- Mezenterická ischémia – neskoro rozpoznaná diagnóza, alebo zle liečené ochorenie?
- Perforácia čreva – zriedkavá komplikácia choledocholitiázy
- Vzácné tumory žlučníku a žlučových cest. Kazuistika
- Chirurgická léčba jaterních a plicních metastáz kolorektálního karcinomu
- Dlouhodobé výsledky Longovy operace hemoroidů a análních prolapsů
- Zvýšení bezpečnosti léčby v emergentní hrudní chirurgii
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Maligní ascites – možnost ovlivnění tvorby pomocí hypertermické peroperační chemoterapie (HIPEC)
- Mezenterická ischémia – neskoro rozpoznaná diagnóza, alebo zle liečené ochorenie?
- Dlouhodobé výsledky Longovy operace hemoroidů a análních prolapsů
- Vzácné tumory žlučníku a žlučových cest. Kazuistika
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



