-
Medical journals
- Career
Úloha klasickej chirurgie pri liečbe náhlych príhod brušných u onkologických pacientov
Authors: M. Huťan; M. Huťan, ml. *; J. Zelenák
Authors‘ workplace: IV. chirurgická klinika LF UKo a FNsP Bratislava, Slovenská republika, doc. MUDr. Martin Huťan, CSc. ; II. chirurgická klinika LF UKo a FNsP Bratislava, Slovenská republika, doc. MUDr. Ján Škultéty, CSc. *
Published in: Rozhl. Chir., 2009, roč. 88, č. 7, s. 377-380.
Category: Monothematic special - Original
Overview
Náhla príhoda brušná u pacientov s malígnym ochorením môže byť prvým prejavom rakoviny, alebo sa manifestuje v priebehu liečby pri diagnostikovanom procese. Klinický obraz môže byť modifikovaný vekom pacientov, komorbiditou a vedľajšími účinkami multimodalitnej liečby.
Autori analyzujú súbor pacientov prijatých na ich pracovisko s nádorovým ochorením (C diagnóza). Zistili, že temer polovica pacientov bola prijatá urgentne a mala závažnú komorbiditu. V operačnej liečbe dominoval klasický chirurgický postup. V diskusii uvádzajú príčiny toho neuspokojivého stavu, ako aj údaje z literatúry, týkajúce sa urgentných stavov pri rôznych typoch malígnych ochorení.Kľúčové slová:
náhla príhoda brušná – malígne ochorenieÚVOD
Pomerne veľkú časť pacientov na chirurgických oddeleniach tvoria pacienti s onkologickými ochoreniami. Všeobecne sa prijíma, že príznaky nádorového ochorenia sú postupné a progresívne a teda diagnostika a liečba sa vykonáva elektívne. Na druhej strane sú publikované práce [18], ktoré uvádzajú, že až polovica pacientov s rakovinou gastrointestinálneho traktu (pažerák, žalúdok, hrubé črevo a konečník) je prvýkrát prijatá v akútnom stave. U mnohých pacientov v tejto skupine je vznik náhlej príhody brušnej súčasťou rozvoja ochorenia a u inej skupiny pacientov vzniká náhla príhoda brušná v priebehu liečby onkologického ochorenia bez ohľadu na jeho charakter. Klinický prejav a následná liečba môže byť ovplyvnená typom a rozsahom tumoru a prekonanou liečbou. So široko používanou agresívnou multimodálnou liečbou vzrastá počet pacientov, ktorí trpia následkami chemoterapie a vyžadujú si starostlivosť všeobecného chirurga [17]. Problematika je umocnená ešte ďalšími nepriaznivými faktormi, ako sú vyšší vek, komorbidita zo strany kardiorespiračných ochorení, stav po opakovaných operáciách v brušnej dutine a malnutrícia pacientov.
Dôležitým aspektom liečby v tejto skupine ochorení je výber operačnej metódy – klasická alebo laparoskopická? Všeobecnými absolútnymi kontraindikáciami laparoskopického prístupu sú:
- 1.hypovolemický šok, masívne krvácanie a hemodynamická instabilita;
- 2.nekontrolovaná koagulopatia;
- 3.anesteziologické kontraindikácie, akými sú závažné kardiorespiračné ochorenia.
K uvedeným absolútnym kontraindikáciám sa priraďujú relatívne kontraindikácie [14]:
- peritonitída – predošlá alebo akútna;
- črevná obštrukcia;
- predošlý intraabdominálny výkon;
- portálna hypertenzia;
- nereponovateľná brušná alebo inguinálna hernia;
- abdominálna aortálna alebo iliacká aneuryzma.
Uvedené skutočnosti nás viedli k analýze pacientov, hospitalizovaných a operovaných na našom pracovisku v rokoch 2006–2007. Cieľom našej práce bolo aj porovnanie s predchádzajúcimi prácami v našej literatúre a prezentácia literárnych údajov k danej problematike.
KLINICKÝ MATERIÁL
Do súboru sme zaradili pacientov s onkologickými ochoreniami, ktorí boli urgentné prijatí na IV. chirurgickú kliniku LF UKo a FNsP Bratislava v rokoch 2006–2007 a operovaní s prejavmi náhlej príhody brušnej. V uvedených rokoch sme celkove hospitalizovali 252 pacientov s diagnózou malígneho ochorenia (C diagnózy). V súbore bolo 137 mužov (54,3 %) a 115 žien (45,6 %). Urgentné bolo prijatých 118 pacientov, čo predstavuje 46,8 %. Urgentné prijatých mužov bolo 64 (54,2 %) a 54 žien (45,8 %). Súbor pacientov je prehľadne uvedený v tabuľke 1.
Table 1. Súbor pacientov s malígnym ochorením (IV. chirurgická klinika LF UKo) 2006–2007 Tab. 1. A group of patients with malignancies (IV<sup>th</sup> Surgical Clinic, Medical Faculty of the Komensky University – LF UKo) 2006–2007 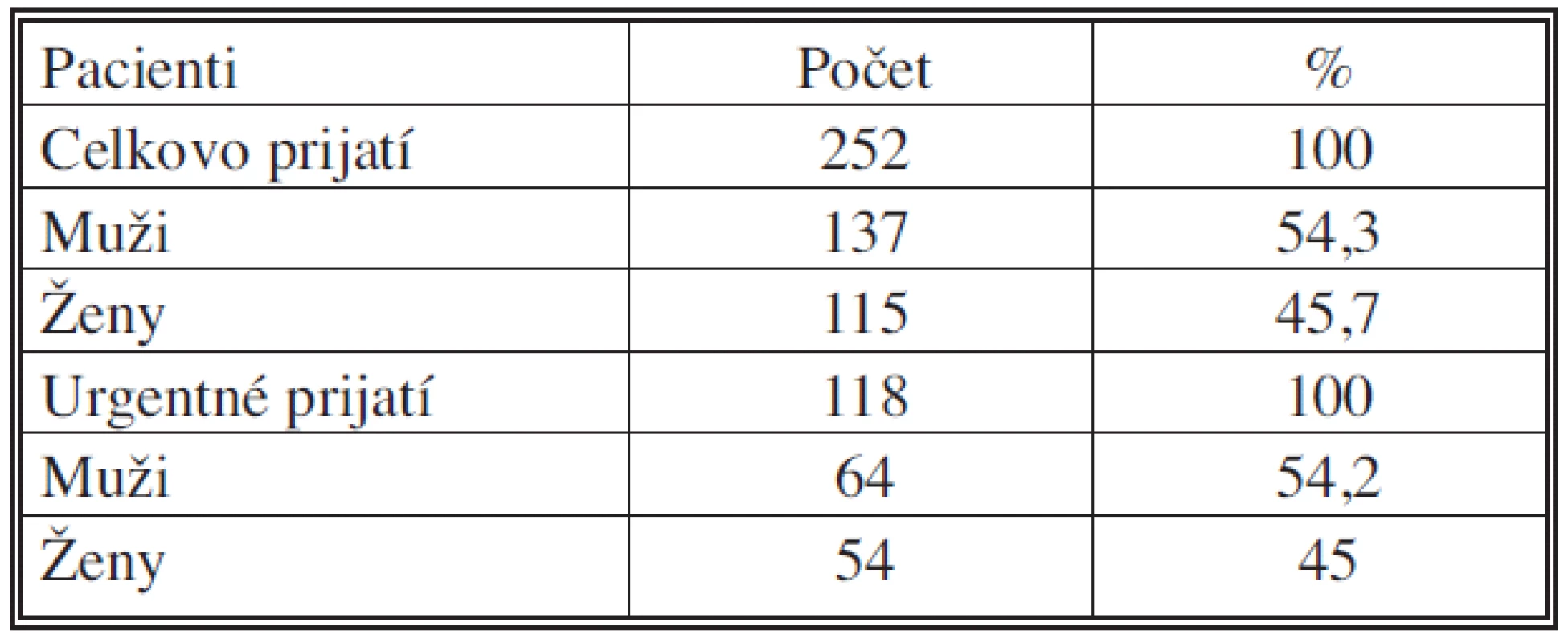
Z celkového počtu pacientov s malígnym ochorením bolo prijatých urgentné 118 pacientov, t.j. 46,8 %
Vekové rozvrstvenie urgentné prijatých pacientov s diagnózou malígneho ochorenia je uvedené v tabuľke 2.
Table 2. Vekové rozvrstvenie urgentne prijatých pacientov (IV. chirurgická klinika LF UKo) 2006–2007 Tab. 2. Age distribution in urgently admitted patients (IV<sup>th</sup> Surgical Clinic – LF UKo) 2006–2007 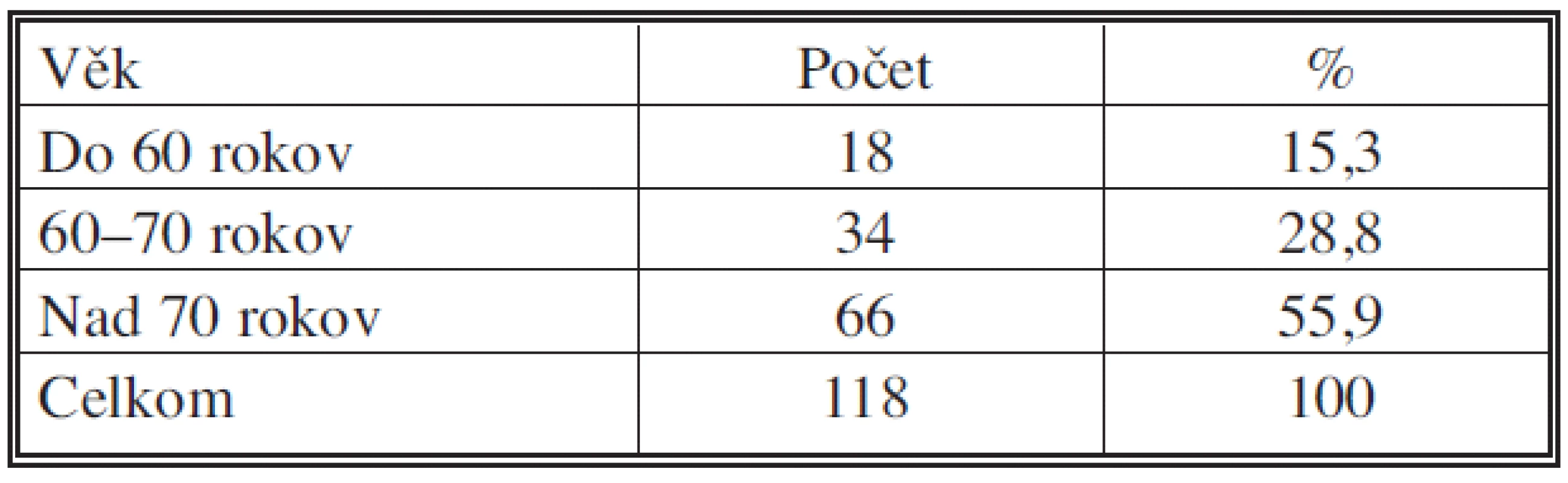
Pridružené ochorenia u urgentne prijatých pacientov s onkologickou diagnózou sú prehľadne uvedené v tabuľke 3
Table 3. Pridružené ochorenia u urgentne prijatých pacientov (IV. chirurgická klinika LF UKo) 2006–2007 Tab. 3. Associated disorders in urgently admitted patients (IV<sup>th</sup> Surgical Clinic – LF UKo) 2006–2007 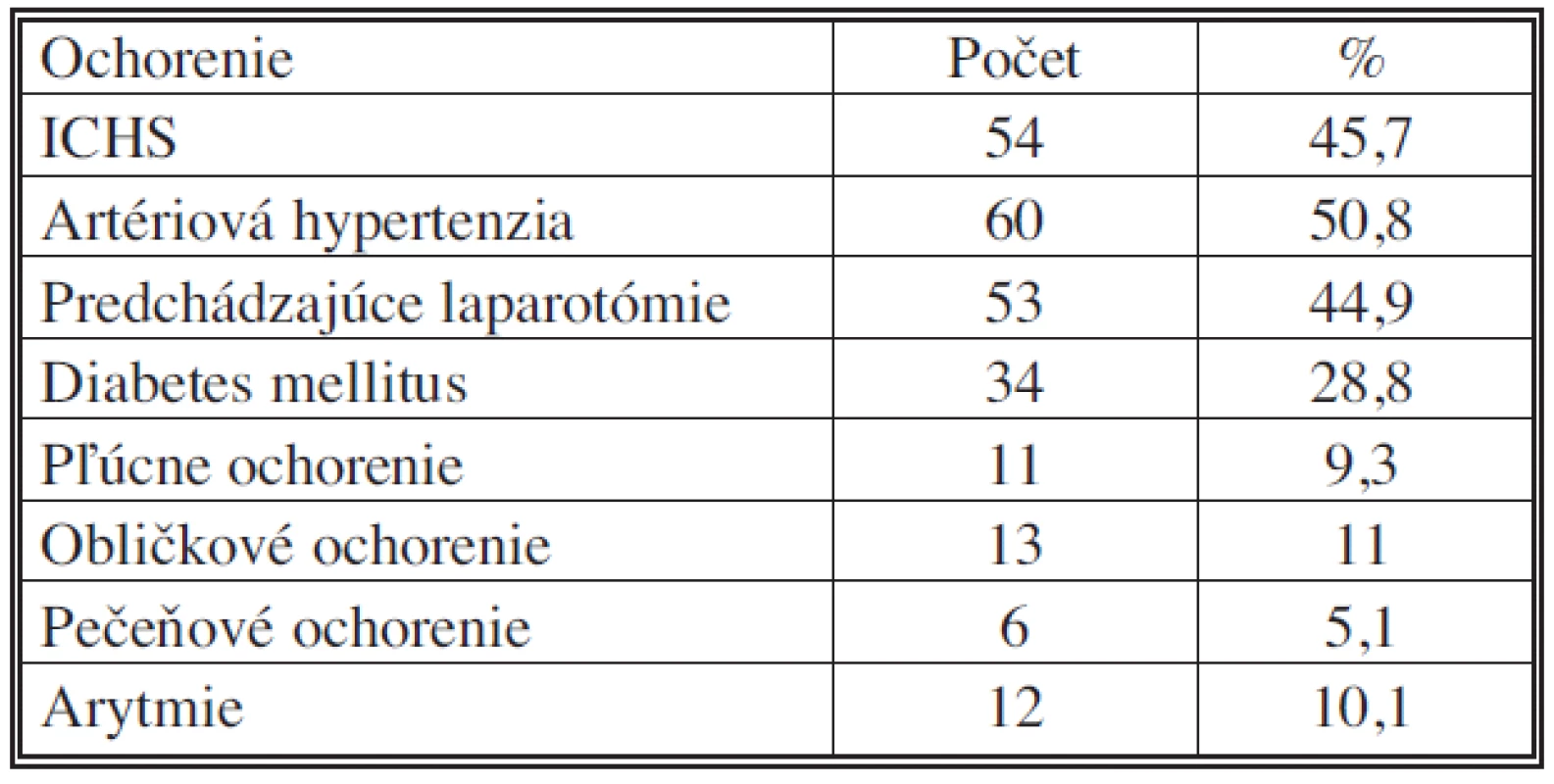
V tabuľke 4 sú kombinácie pridružených ochorení u urgentné prijatých pacientov s onkologickou diagnózou.
Table 4. Kombinácia pridružených ochorení u urgentne prijatých pacientov (IV. chirurgická klinika LF UKo) 2006–2007 Tab. 4. Combination of associated disorders in urgently admitted patients (IV<sup>th</sup> Surgical Clinic – LF UKo) 2006–2007 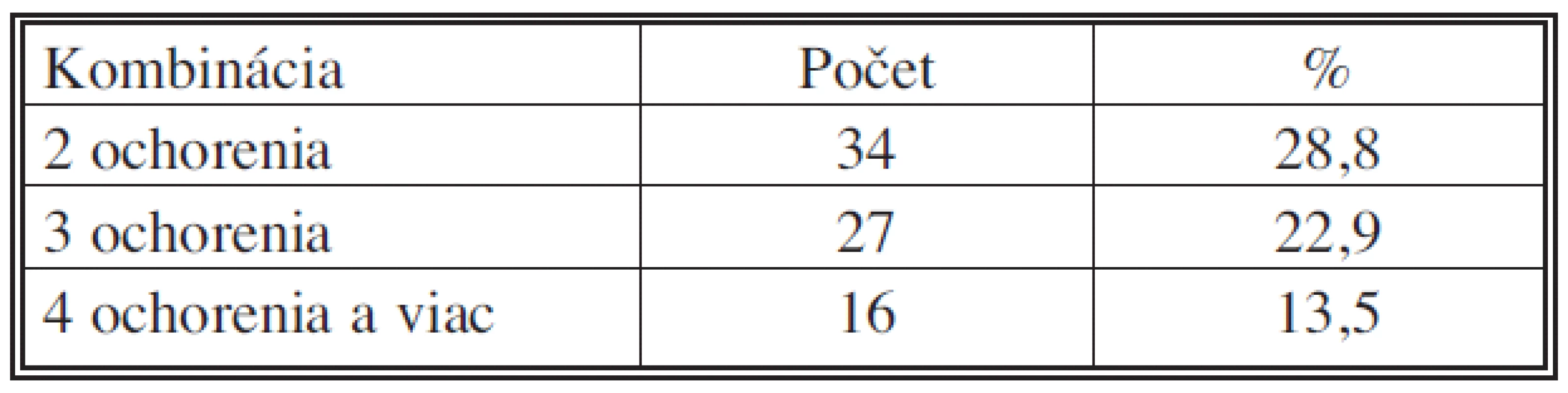
Z urgentné prijatých pacientov s onkologickou diagnózou bol operovaných 70 pacientov, t.j. 59,3 %. Z celkového počtu pacientov hospitalizovaných v uvedenom období pre onkologické ochorenie boli urgentné operácie vykonané u 27,7 % (z celkového počtu 252 pacientov).
Prehľad vykonaných operačných zákrokov je uvedený v tabuľke 5. Indikáciami na operáciu bolo krvácanie, perforácia, črevná nepriechodnosť, obštrukcia duodena a ikterus so známkami cholangoitídy.
Table 5. Operačné výkony urgentne prijatých operovaných pacientov (IV. chirurgická klinika LF UKo) 2006–2007 Tab. 5. Surgical procedures in urgently admitted patients (IV<sup>th</sup> Surgical Clinic – LF UKo) 2006–2007 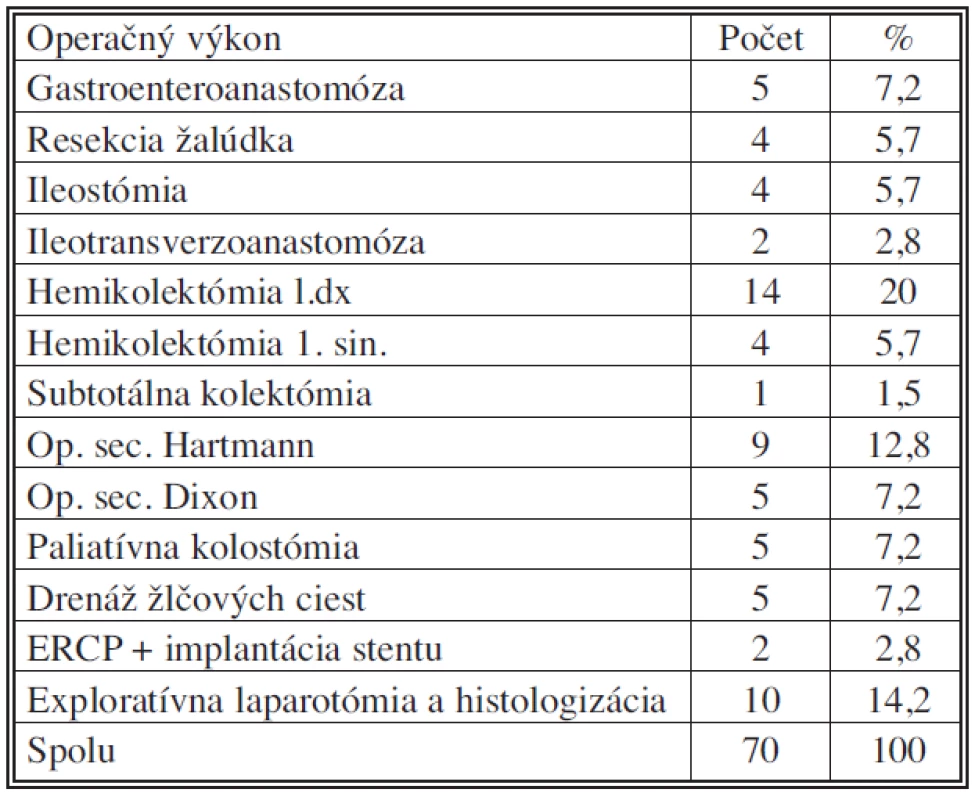
VÝSLEDKY ANALÝZY
Napriek rôznorodosti súboru, čo sa týka diagnóz, možno konštatovať závažné skutočnosti. Nad 70 rokov bolo 66 pacientov, t.j. viac ako polovica pacientov (55,9 %). Po opakovaných laparotómiach bolo 53 pacientov, t.j. 44,9 %, ICHS malo 54 pacientov (45,7 %) a viac ako polovica pacientov (50,8 %) mala artériovú hypertenziu. 28,8 % pacientov udávalo diabetes mellitus. Tri a viac súčasne pridružených ochorení malo viac ako tretina pacientov (36,4 %). Urgentnú operáciu alebo intervenčný výkon si vyžiadalo 70 pacientov (59,3 %) urgentné prijatých, pričom najčastejšími výkonmi boli operácie pre komplikácie kolorektálneho karcinómu.
Z celkového počtu prijatých onkologických pacientov sa urgentné operácie vykonali u 27,7 % pacientov. U 10 pacientov sa urobila len exploratívna laparotómia s odberom materiálu na histologické vyšetrenie.
Všetci pacienti boli operovaní klasickým, otvoreným prístupom, pričom preferovanou incíziou bola stredná mediálna laparotómia, ktorú sme predĺžili podľa nálezu kraniálne alebo kaudálne. V súbore v priebehu hospitalizácie (do 30 dní) exitovalo 19 pacientov po operácii (16,1 %) a 11 neoperovaných pacientov (9,1 %).
DISKUSIA
O pokročilosti karcinómov gastrointestinálneho traktu sa referovalo opakovane v našej literatúre [12, 30]. 20–22 % nádorov bolo v týchto prácach operovaných urgentne pre krvácanie alebo známky ileózneho stavu. Kompletná obštrukcia čreva sa uvádza vo svetovej literatúre 8–23 % so všeobecne zlou prognózou a mortalitou okolo 15 % s veľkým množstvom komplikácií. Perforácia čreva sa spája s mortalitou okolo 30 % [24]. Podľa našej predkladanej analýzy bol počet urgentné prijatých a operovaných pacientov 59,3 % z urgentne prijatých pacientov a 27, 7 % z celkového počtu pacientov s malígnym ochorením. Teda sme zaznamenali nárast urgentných operácií v porovnaní s predošlou analýzou z roku 2000. Vysvetlení sa ponúka niekoľko. Včasné diagnostikovaní pacienti sú elektívne operovaní na špecializovaných pracoviskách (národné onkologické ústavy), ktoré majú možnosť selekcie pacientov. Nemocnice so spádovou oblasťou musia hospitalizovať a liečiť pacientov bez ohľadu na vek, pridružené ochorenia, pokročilosť nádorov a ich komplikácie.
Na tomto neutešenom stave sa môže podieľať aj zhoršená zdravotná starostlivosť a dostupnosť potrebných vyšetrení, predovšetkým endoskopických. Endoskopické vyšetrenia sa v značnom rozsahu realizujú na priame platby v súkromných zariadeniach, pretože kapacity v štátnych zariadeniach sú obmedzené a sú dlhé čakacie doby predovšetkým na kolonoskopické vyšetrenia.
Ako vyplýva zo spektra urgentné vykonaných operácií, dominuje pri chirurgickom zákroku klasický, otvorený prístup. Tento je daný charakterom a rozsahom operácií, ktoré spĺňajú kontraindikácie pre laparoskopickú operáciu, ako aj doposiaľ nedostatočným materiálnym a technickým vybavením pre pokročilé výkony v laparoskopickej chirurgii. Pravdepodobnosť, že tumor bude možné resekovať, je menšia ako pri elektívnej operácii. Podobne perioperačná morbidita a mortalita sú vyššie v porovnaní s pacientami s elektívnou operáciou [17].
Okrem náhlej príhody brušnej ako prvého prejavu malígneho ochorenia môže sa urgentný stav vyvinúť aj u pacientov s diagnostikovanou rakovinou. Paraneoplastické procesy inhibujú črevnú motilitu, čo môže imitovať črevnú nepriechodnosť. Podobne poruchy metabolizmu (hypokalémia, hyperkalcémia) vedú k porušeniu normálneho fungovania GIT. Chemoterapia vedie k neutropénii a imunosupresii, t.j. zápalová odpoveď sa stáva minimálnou alebo chýba. Kortikoidy túto reakciu umocňujú a môžu viesť k perforačnej príhode.
Rádioterapia môže viesť, najmä pri gynekologických karcinómoch, k enteritíde. Pri postiradiačnej enteritíde môže dôjsť ku krvácaniu alebo vznikom striktúry čreva k črevnej nepriechodnosti.
Problematika je komplikovaná aj množstvom onkologických ochorení, ktorým prejavom môže byť náhla príhoda brušná. Podľa literárnych údajov sa náhla príhoda brušná môže vyskytnúť pri nasledovných skupinách nádorových ochorení:
- pri intraabdominálnych zriedkavejších nádoroch;
- pri systémových malígnych ochoreniach;
- pri gynekologických malignitách;
- pri nádoroch retroperitonea;
- pri vzdialených prejavoch nádorov;
- pri samotnej liečbe nádorov;
- pri možných opakovaných výkonoch.
Ad 1. v literatúre sa popisujú perforácie GISTómov [2, 6], angiosarkómu [15] a peritoneálneho mezoteliómu [21], strangulácie GISTómov [1], perforácie myofibroblastického tumoru jejuna [10] a ganglioneurómu mezentéria [19]. Všetky z nich sa prejavili typickou symptomatológiou perforačnej náhlej príhody brušnej.
Ad 2. pri systémových malígnych ochoreniach sa popísala gangréna čreva pri intravaskulárnom B-cell lymfóme [16] a ruptúra sleziny pri leukémii [8]. Chemoterapia pri hematologických ochoreniach s neutropéniou môže viesť ku chirurgickej explorácii pre krvácanie v dôsledku poškodenia črevnej sliznice a pri súčasnej trombocytopénii. Neutropenická enterokolitída po chemoterapii pre hematologické alebo solídne malígne ochorenie [26] charakteristicky postihuje terminálne ileum, cékum a colon ascendens. Tvorí mukózne ulcerácie, gangrénu až perforáciu s variabilným klinickým obrazom a možnou aj konzervatívnou liečbou. Zásadne je potrebné ju odlíšiť od akútnej appendicitídy.
Ad 3. pri gynekologických malignitách sa popísali náhle príhody brušné pri dysgerminómoch ovária [25, 29], pri torzii karcinomatóznej ovariálnej cysty [5] a pri ruptúre malígneho „granulosa cell“ tumoru ovária [9].
Ad 4. pri nádoroch retroperitonea sa popísali náhle príhody brušné pri ruptúre feochromocytómu [13, 23], paragangliómu [28] a obličkového tumoru [7]. Dramatické príznaky sa popísali aj pri krvácaní do retroperitoneálneho kavernózneho lymfangiómu po tupom poranení brucha [20].
Ad 5. náhle príhody brušné môžu vzniknúť ako prejav vzdialeného malígneho ochorenia, napr. glandulae parotis [22] alebo popisovaný ileus pri postihnutí uzlín pri spinocelulárnom nádore hypofaryngu [27].
Ad 6. dokonca pri samotnej liečbe nádorov bevacizumabom (Avastin) sa popisuje perforácia čreva [11]. Akútna pankreatitída môže byť spojená s následnými liekmi: kortikoidy, didanozín, cisplatina, interleukin-2, vinkristin, metotrexát, mitomycín C a cyklofosfamid [17].
Ad 7. náhla príhoda brušná vo forme dlhej jejunoileálnej invaginácie sa popisuje po opakovaných výkonoch pre Peutzov-Jeghersov syndróm [4].
ZÁVER
- Náhle príhody brušné pri onkologických ochoreniach zostávajú komplikovanou problematikou pre ich výskyt, klinický obraz aj spektrum malígnych ochorení, ktorých môžu byť komplikáciou.
- V súbore autorov bolo až 47 % pacientov s malígnym ochorením prijatých urgentne, pričom 56 % bolo nad 70 rokov.
- Dve a viac pridružených ochorení malo 65,2 % pacientov a 45 % pacientov bolo po predošlej laparotómii.
- Doposiaľ dominujúcou liečbou pri urgentných stavoch je klasický chirurgický prístup pre kontraindikácie laparoskópie a nedostatočné materiálne, technické a personálne vybavenie väčšiny pracovísk.
- Starostlivosť a depistáž pacientov s uvedenými ochoreniami zostáva neuspokojivou a vyžaduje si komplexné celospoločenské, nielen zdravotnícke riešenie.
Doc. MUDr. Martin Huťan, CSc.
Veterná 72
925 45 Abrahám
Slovenská republika
e-mail: martin.hutan@nspr.sk
Sources
1. Badger, S. A., Yousaf, M., Campbell, W. J. A case of a gastrointestinal stromal tumour presenting as acute abdomen. Irish Journal of Medical Science, 174(3), 2005, s. 84–85.
2. Bucher, P., Poletti, P. A., Myit, S., Morel, P. Spontaneous rupture of a gastrointestinal stromal tumour associates with life - threatening nontraumatic hemoperitoneum. Canadian Journal of Surgery, 51(2), 2008, E 38–39.
3. Cameron, J. L. Current Surgical Therapy. Elsevier Mosby, Philadelphia, 2004, 1343 s.
4. Caronna, R., Catinelli, S., DiMartino, M., Prezioso, G., Scozzafava, S., Sassayannis, P. G., Sinibaldi, G., Chirletti, P. Acute abdomen in a 15-year-old patient with Peutz-Jeghers syndrome. Surgical approach. Minerva Chirurgica, 58(1), 2003, s. 101–104.
5. Dugalic, V., Popovic, N., Gojnic, M., Arsenijevic, L. J., Filimonovic, D., Jeremic, V. Torsion of carcinomatous ovarian cyst and polycystic omental diseases. European Journal of Gynaecological Oncology, 27(6), 2006, s. 629–631.
6. Efremidou, E. I., Liratzopoulos, N., Papageorgiou, M. S., Romanidis, K. Perforated GIST of the small intestine as a rare cause of acute abdomen. Journal of Gastrointestinal and Liver Diseases, 15(3), 2006, s. 297–299.
7. Fiss, G., Pottek, T., Bartelheimer, M. Ruptured renal tumor as a rare differential diagnosis of colicky abdominal pain. Fortschritte auf dem Gebiete der Rontgenstrahlen und der Nuklearmedizin, 178(2), 2006, s. 233–234.
8. Goddard, S. L., Chesney, A. E., Reis, M. D., Ghorab, Z., Brzozowski, M., Wright, F. C., Wells, R. A. Pathological splenic ruptúre : a rare complication of chronic myelomonocytic leukémia. American Journal of Hematology, 82(5), 2007, s. 405–408.
9. Habek, D., Habek, J. C, Barbir, A., Barbir, M. Ruptured ovarian granulosa celí tumors as a cause of the acute abdomen. Archives of Gynecology & Obstetrics, 267(3), 2003, s. 175–176.
10. Heim, D., Ruchti, C, Negri, M. Acute abdomen caused by a perforated inflammatory myofibroblastic tumor of the jejunum. International Surgery, 91(2), 2006, s. 63–67.
11. Heinzerling, J. H., Huerta, S. Bowel perforation from bevacizumab for the treatment of metastatic colon cancer. Current Surgery, 63(5), 2006, s. 334–337.
12. Huťan, M., Šalapa, M., Bandžák, J., Baláž, P. Pokročilosť nádorov GIT-u v súčasnosti. Rozhl. Chir., 2000, 79, č. 10, s. 480–483.
13. Chan, M. K., Tse, H. W., Mok, F. P. Ruptured phaeochromocytoma – a lesson in acute abdomen. Hong Kong Medical Journal, 9(3), 2003, s. 221–223.
14. Jones, D. B., Wu, J. S., Soper, N. J. Laparoscopic Surgery. Principles and Procedures. Marcel Dekker Inc., New York - Basel, 2004, 595 s.
15. Kelemen, K., Yu, Q. Q., Howard, L. Small intestine angiosarcoma leading to perforation and acute abdomen: a case report and review of the literature. Archives of Pathology & Laboratory medicine, 128(1), 2004, s. 95–98.
16. Krober, S. M. Intravascular lymphoma causing acute abdomen. Pathologe, 28(1), 2007, s. 51–54.
17. Norton, J. A., Bollinger, R. R., Chang, A. E., Lowry, S. F., Mulvihill, S. J., Pass, H. I., Thompson, R. W. Surgery - Basic Science and Clinical Evidence. Springer Verlag, New York, 2001, 2170 s.
18. Porta, M., Fernandez, E., Belloc, J., Malats, N., Gallen, N., Alonso, J. Emergency admission for cancer: a matter of survival? Br. J. Cancer, 77, 1998, s. 477–484.
19. Pratap, A., Tiwari, A., Pandey, S., Yadav, R. P., Agrawal, A., Sah, B. P., Bajracharya, T., Ghimere, A. Ganglioneuroma of small bowel mesentery presenting as acute abdomen. Journal of Pediatrie Surgery, 42(3), 2007, s. 573–575.
20. Pumberger, W., Wiesbauer, P. Bleeding into retroperitoneal cavernous lymphangioma following blunt abdominal trauma. Unfallchirurg, 106(6), 2003, s. 522–524.
21. Salemis, N. S., Tsiambas, E., Gourgiotis, S., Mela, A., Karameris, A., Tsohataridis, E. Peritoneal mesothelioma presenting as an acute surgical abdomen due to jejunal perforation Journal of Digestive Diseases, 8(4), 2007 s. 216–221.
22. Schmutzhard, J., Schwentner, I., Krugmann, J., Sprinzl, G. M. Acute abdomen and carcinoma of the glandulae parotis. HNO, 54(8), 2006, s. 616–618.
23. Takeshita, T., Takeshita, K., Tagawa, Y., Horie, S., Furui, S. Ruptured pheochromocytoma presenting with acute abdomen and pulmonary edema. Internal medicine, 45(15), 2006, s. 933–934.
24. Townsend, C. M., Beauchamp, R. D., Evers, B. M., Mattox, K. L. Sabiston Textbook of Surgery. 17th edition, Elsevier Saunders, Philadelphia, 2004, 2387 s.
25. Varras, M., Tsikini, A., Polyzos, D., Samara, Ch., Akrivis, Ch. Internal hemorrhage caused by twisted malignant ovarian dysgerminoma: ultrasonographic findings of a rare case and review of the literature . Clinical & Experimental Obstetrics & Gynecology, 31(1), 2004, s. 73–78.
26. Wiliams, N., Scott, A. D. N. Neutropenic colitis. A continuing surgical challenge. Br. J. Surg., 84, 1997, s. 1200–1205.
27. Wong, Z. W., Leong, S. S., Tan, T., Mancer, K. A case of metastatic squamous celí carcinoma of the hypopharynx manifesting as acute abdomen. Annals of Academy of Medicine, Singapore, 33(3), 2004, s. 356–358.
28. Yau, K. K., Siu, W. T., Li, M. K. Unusual cause of acute abdomen – ruptured retroperitoneal paraganglioma. Asian Journal of Surgery, 31(1), 2008, s. 32–35.
29. Zganjer, M., Cizmic, A., Stepan, J., Butkovic, D., Zupancic, B., Bartolek, F. Ovarian dysgerminoma and acute abdomen. Brat. Lekárske Listy, 107(6–7), 2006, s. 253–255.
30. Žiak, M., Simo, J., Hrbatý, B. Diagnostika kolorektálneho karcinómu. Brat. Lekárske Listy, 100(6), 1999, s. 327–329.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2009 Issue 7-
All articles in this issue
- Úloha klasickej chirurgie pri liečbe náhlych príhod brušných u onkologických pacientov
- Nekrotizující infekční komplikace u syndromu diabetické nohy a jejich řešení
- Moderní radioterapie v komplexní léčbě sarkomů měkkých tkání a kostí u dospělých – aktuální přehled a vlastní zkušenosti
- Komplikace IPOM plastiky – naše zkušenosti
- Septický šok u pacienta s Fourniérovou gangrénou s fatálním koncem
- Komplikace periproktálního abscesu – Fourniérova gangréna nebo nekrotizující fasciitida? Kazuistika
- Nutriční intervence v chirurgii
- Infekce náhrad abdominální aorty
- Perioperační metabolická péče u diabetického pacienta – doporučení
- Antibiotická profylaxe v urologii
- Levostranné resekce pankreatu: indikace, chirurgická technika a komplikace
- Experimentální terapie nádoru pomocí intratumorózní aplikace dendritických buněk
- Minimalizace krevních ztrát v jaterní chirurgii
- The Occurrence of Gallbladder Carcinoma in Yemeni Patients Undergoing Cholecystectomy in Two Hospitals
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Septický šok u pacienta s Fourniérovou gangrénou s fatálním koncem
- Komplikace IPOM plastiky – naše zkušenosti
- Komplikace periproktálního abscesu – Fourniérova gangréna nebo nekrotizující fasciitida? Kazuistika
- Antibiotická profylaxe v urologii
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

