-
Medical journals
- Career
Biliární ileus – opomíjená příčina střevní obstrukce
Authors: P. Guňková; J. Dostalík; L. Martínek; I. Guňka; P. Vávra; V. Richter; M. Mazur
Authors‘ workplace: Chirurgická klinika Fakultní nemocnice Ostrava, přednosta: doc. MUDr. J. Dostalík, CSc.
Published in: Rozhl. Chir., 2007, roč. 86, č. 2, s. 103-105.
Category: Monothematic special - Original
Overview
Úvod:
Biliární ileus je vzácná komplikace cholelitiázy, která tvoří 1–4 % všech intestinálních obstrukcí. Cílem práce je na základě vlastních zkušeností a dostupné literatury shrnout možnosti diagnostiky a operačního řešení, včetně významu laparoskopie u této vzácné formy ileu.Pacienti a metoda:
Retrospektivní studií jsme analyzovali data pacientů, operovaných na chirurgické klinice FN Ostrava pro biliární ileus v letech 2002–2006. V souboru 9 pacientů jsme sledovali následující: pohlaví, věk, přidružená onemocnění, zařazení pacientů do ASA (American Society of Anesthesiologists) klasifikace, symptomatologii, výsledky předoperačních zobrazovacích metod a interval mezi počátkem onemocnění a operací. Peroperačně to byla délka operace, typ provedeného výkonu, komplikace, místo obstrukce a velikost konkrementu. Byla zaznamenána délka pooperační hospitalizace a komplikace, které se v tomto období objevily.Výsledky:
U 5 pacientů byla provedena extrakce kamene z enterotomie laparotomicky, u 3 pacientů byl tento výkon proveden laparoskopicky. U 1 pacienta byla provedena společně s extrakcí kamene cholecystektomie a uzávěr cholecystoduodenální píštěle. Peroperačně se nevyskytly komplikace, v případě laparoskopického přístupu nebyla nutná konverze. Místo obstrukce bylo nalezeno na jejunu u 3 pacientů, na ileu u 6 pacientů. Velikost konkrementu byla v rozmezí od 2x3 cm po 4x6 cm. Průměrný operační čas byl 61 minut. Medián pooperační hospitalizace byl 12 dnů. V pooperačním období se vyskytly u 6 pacientů komplikace, 1 pacient zemřel v důsledku multiorgánového selhání.Závěr:
Pro pacienta s touto vzácnou formou střevní obstrukce je důležitá včasná diagnostika s významnou úlohou CT vyšetření a s přihlédnutím k jeho celkovému stavu adekvátně zvolený typ operačního řešení. Vzhledem k věku a polymorbiditě těchto pacientů zůstává metodou první volby extrakce konkrementu z enterotomie. Délka pooperační hospitalizace je ovlivněna častým výskytem komplikací.Klíčová slova:
biliární ileus – intestinální obstrukce – laparoskopieÚVOD
Biliární ileus je vzácná komplikace cholelitiázy, spojená ve většině případů s přítomností cholecystoenterální píštěle. Tvoří 1–4 % všech intestinálních obstrukcí, jeho incidence však narůstá s věkem pacientů [1]. Ve skupině pacientů nad 65 let je biliární ileus zastoupen ve 25 % všech nestrangulačních obstrukcí tenkého střeva [2, 3]. Průměrný věk pacientů je 70–75 let, poměr žen a mužů se udává od 3 : 1 do 16 : 1 [4]. Vysoká morbidita [5] a mortalita (12–27 %) [6] souvisí s pozdní diagnostikou a přidruženými chorobami, které zvyšují operační riziko. Cílem práce je na základě vlastních zkušeností a dostupné literatury shrnout možnosti diagnostiky a operačního řešení, včetně významu laparoskopie u této vzácné benigní formy ileu.
PACIENTI A METODA
Retrospektivní studií jsme analyzovali data pacientů, operovaných na chirurgické klinice FNsP Ostrava pro biliární ileus v letech 2002–2006. V souboru 9 pacientů jsme sledovali následující: pohlaví, věk, přidružená onemocnění, zařazení pacientů do ASA (American Society of Anesthesiologists) klasifikace, symptomatologii, výsledky předoperačních zobrazovacích metod a interval mezi počátkem onemocnění a operací. Pacienti byli o operaci řádně poučeni a podepsali informovaný souhlas. Operace byla prováděna v celkové anestezii, pacienti byli permanentně zacévkováni a měli zavedenu nazogastrickou sondu. V úvodu do anestezie byla podána antibiotika (peniciliny a nitroimidazoly).
Peroperačně jsme sledovali délku operace, typ provedeného výkonu, komplikace, místo obstrukce a velikost konkrementu.
Byly zaznamenána délka pooperační hospitalizace a veškeré komplikace, které se v tomto období objevily.
VÝSLEDKY
Od roku 2002 do roku 2006 bylo na chirurgické klinice FNsP Ostrava-Poruba operováno 9 pacientů (5 žen, 4 muži, medián 70 let) pro biliární ileus. Rozdělení pacientů dle klasifikace ASA (American Society of Anesthesiologists) bylo následující: žádný pacient ASA I, 1 pacient ASA II, 4 pacienti ASA III a 4 pacienti ASA IV (Tab. 1).
Table 1. Charakteristika souboru Tab. 1. The study group characteristics 
Na chirurgickou kliniku byli tito většinou polymorbidní pacienti (Tab. 2) přijati pro bolesti břicha, zvracení, zástavu větrů a stolice, 1 pacient byl ikterický. S cholecystolitiázou v anamnéze jsme se setkali pouze u 2 pacientů (22,2 %). U zbývajících 7 pacientů byl biliární ileus prvním příznakem cholecystolitiázy. Pacienti byli přijati většinou s pracovní diagnózou ileózního stavu bez specifikace etiologie (5 pacientů, 55,6 %). Z dalších diagnóz to byla peritonitida (1 pacient, 11,1 %), akutní pankreatitida (1 pacient, 11,1 %). Pouze u 2 pacientů (22,2 %) byla příjmová diagnóza biliární ileus.
Table 2. Komorbidita Tab. 2. Co-morbidity 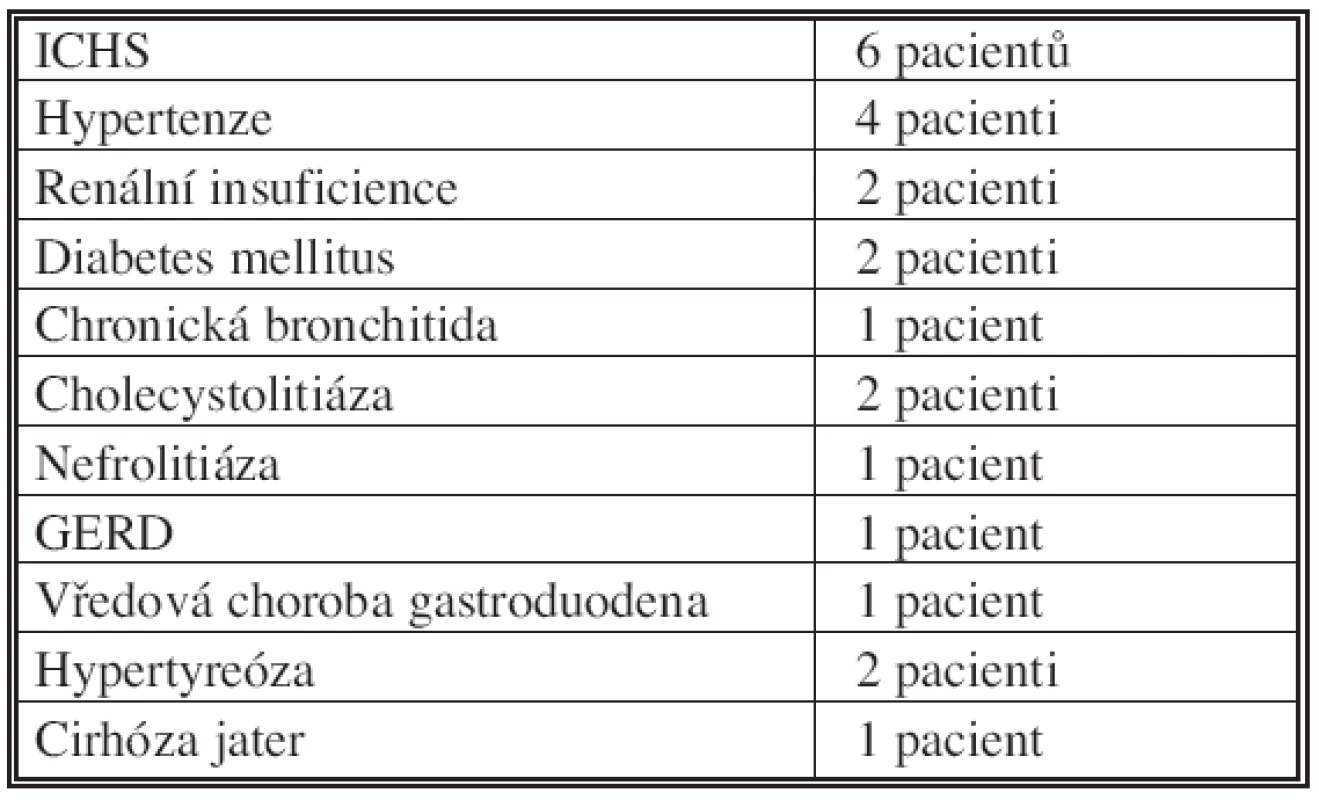
Pacienti byli dále za hospitalizace došetřováni, bylo pátráno po příčině střevní obstrukce. Na RTG břicha u všech pacientů byly popsány hladinky na tenkých kličkách, pouze u 1 pacienta na opakovaném snímku břicha byl nález pneumobilie. USG břicha, které bylo provedeno u 5 pacientů, přispělo k určení diagnózy u 1 pacienta, tedy ve 20 %. CT břicha, které bylo provedeno u 3 pacientů, určilo diagnózu ve 100 %. Jedna pacientka byla pro známky pokročilého ileózního stavu operována v den přijetí, sono ani CT břicha nebylo prováděno.
Medián trvání potíží před operací byl 7 dnů (v rozmezí 3–17 dnů). Ve shodě s literárními údaji byl vzhledem k vysoké interní zátěži pacientů s ileózním stavem upřednostňován krátký výkon odstraňující střevní obstrukci. U 5 pacientů (55,6 %) byla provedena extrakce kamene z enterotomie laparotomicky, u 3 pacientů (33,3 %) byl stejný výkon proveden laparoskopicky. Pouze u 1 pacienta byla provedena společně s extrakcí kamene cholecystektomie a uzávěr cholecystoduodenální píštěle.
Peroperačně se nevyskytly žádné komplikace, v případě laparoskopického přístupu nebyla nutná konverze. V posledních 2 letech byl jednoznačně preferován laparoskopický přístup se všemi výhodami miniinvazivní chirurgie. Místo obstrukce bylo nalezeno na jejunu u 3 pacientů (33,3 %), na ileu u 6 pacientů (66,7 %). Velikost konkrementu byla v rozmezí od 2x3 cm po 4x6 cm. Průměrný operační čas byl 61 minut (38–83 min).
Medián pooperační hospitalizace byl 12 dnů (6–29 dnů). V pooperačním období se vyskytly u 6 pacientů komplikace (4 případy sekundárního hojení laparotomie/ minilaparotomie, v 1 případě si kompletní dehiscence laparotomie vyžádala revizi s metalickou resuturou a 1 bronchopneumonie). Jeden pacient zemřel v důsledku multiorgánového selhání (Tab. 3).
Table 3. Výsledky Tab. 3. Results 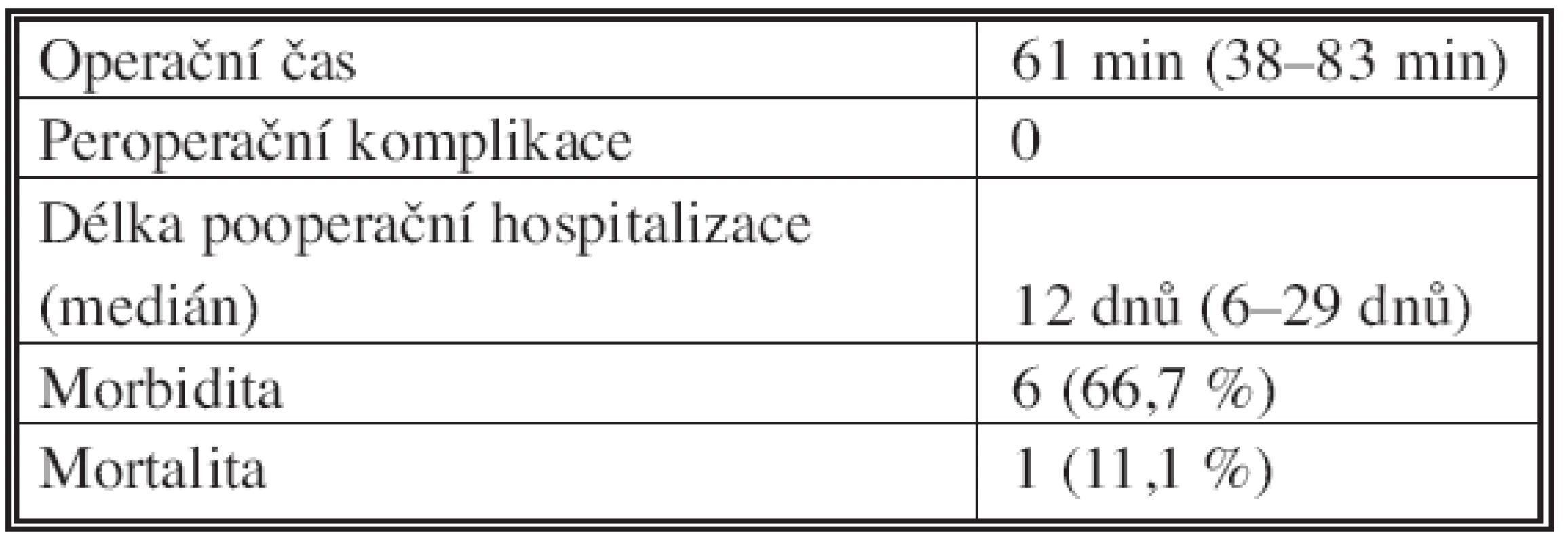
DISKUSE
Obstrukce střeva žlučovým kamenem byla poprvé popsána Bartholinim v roce 1654. Žlučové kameny mohou vniknout do střeva píštělí, anastomózou nebo přes papilu. Kameny, které způsobují poruchu pasáže, se do střeva dostávají téměř vždy biliodigestivní píštělí (nejčastěji cholecystoduodenální) a jejich rozměr je větší než 2,5 cm v průměru. Kameny, které procházejí transpapilárně, jen ojediněle dosahují velikosti potřebné pro rozvoj ileu [7]. Žlučový kámen může uváznout v kterékoliv části tenkého a tlustého střeva. Nejčastěji se zaklíní v distálním ileu (70 %), méně často pak v jejunu, vzácně v duodenu (Bouveretův syndrom), pyloru, kolon či v rektu před svěrači. Jako místo obstrukce byl popsán i Meckelův divertikl [8].
Charakter poruchy pasáže je určen výškou obturace. Průběh biliárního ileu může být rozmanitý, Postiglione a Cremaschi rozlišují 5 základních forem. Hemoragická perakutní forma s průjmy, kdy se jedná o příznaky vzniku píštěle, akutní forma s bolestmi břicha, zvracením a rychle se rozvíjejícím ileem. Typická je subakutní Lericheova forma. Pokud jsou mezi poruchami pasáže dlouhé intervaly, jedná se o chronickou formu neboli syndrom Karenskyho. Recidivující forma s opakovaným odchodem konkrementů, způsobujících ileus, je vzácná.
Klinický průběh biliárního ileu není specifický. Většinou se projevuje difuzními kolikovitými bolestmi břicha, zvracením, zástavou odchodu větrů a stolice. Více než třetina pacientů nemá anamnézu biliárních potíží [9]. Pacienti jsou nejčastěji přijímáni s pracovní diagnózou nespecifického ileu. Podle literárních údajů je před operací správná diagnóza určena pouze u 26,1–50 % [10, 11].
Klasická RTG triáda (hladinky na tenké kličce, pneumobilie a stín ektopického kamene) byla popsána Riglerem v roce 1941 [12]. Bohužel s nálezem této triády se setkáváme jen v 10–35 % [13]. Sonografie může kromě dilatovaných střevních kliček rozeznat pneumobilii, ektopický konkrement a nepřítomnost konkrementu ve žlučníku u pacienta s anamnézou cholecystolitiázy. Nejpřesněji ukáže ektopický konkrement, vzduch ve žlučových cestách, další kameny a biliodigestivní píštěl CT vyšetření [14].
Léčba je s výjimkou vysokého ileu, kdy se kámen zaklíní na úrovni pyloru nebo duodena a lze odstranit endoskopicky, chirurgická. Metodou první volby ve shodě s dostupnou literaturou zůstává extrakce kamene z enterotomie. Jen výjimečně je nutné střevo resekovat. Výhodný je laparoskopický přístup, který nejen potvrdí diagnozu, ale i umožní extrakci kamene enterotomií z optimálně umístěné minilaparotomie. Pacienti tak profitují ze všech výhod miniinvazivní chirurgie [15, 16, 17]. Prostá extrakce kamene z enterotomie je zatížena 5% recidivou potíží. Kontroverzní stále zůstává cholecystektomie a uzávěr píštěle v jedné době společně s extrakcí kamene z enterotomie u většinou vysoce rizikových pacientů, kdy prolongovaná operace a sutura píštěle v zánětlivém terénu zvyšující pooperační morbiditu a mortalitu [18].
Závěrem lze shrnout, že pro pacienta s touto vzácnou formou střevní obstrukce je důležitá včasná diagnostika s významnou úlohou CT vyšetření a s přihlédnutím k jeho celkovému stavu adekvátně zvolený typ operačního řešení. Vzhledem k věku a polymorbiditě těchto pacientů zůstává metodou první volby extrakce konkrementu z enterotomie.
MUDr. P. Guňková
Chirurgická klinika FN
17. listopadu 1790
708 00 Ostrava-Poruba
e-mail: gunkovap@volny.cz
Sources
1. Reisner, R. M., Cohen, J. R. (1994) Gallstone ileus: a review of 1001 reported cases. Am. Surg., 60 : 441–446
2. Aruiche, A., Czeiger, D., Grtzak, Y., Shaked, I., Shelef, I. (2000) Gastric outlet obstruction by gallstone: Bouveret syndrome. Scand. J. Gastroenterol., 35 : 781–783.
3. Scarpa, F. J., Borges, J., Mullen, D. (2000) Gallstone ileus. Am. J. Surg., 180 : 99.
4. Rene, M., Valls, F., Hidalgo, L., Prieto, L. (1995) Duodenal gallstone ileus producing Boerhaave‘s syndrome. Abdom. Imaging, 20 : 516–517.
5. Pavlidis, T. E., Atmatzidis, K. S., Papaziogas, B. T., Papaziogas, T. B. (2003) Management of gallstone ileus. J. Hepatobiliary Pancreat. Surg., 10 : 299–302.
6. Summerton, S. L., Hollander, A. C., Stassi, J., Kotlus Rosenberg, H., Carrol, S. F. (1995) US case of the day. Radiographics, 15 : 493–495.
7. Schein, C. J., Stern, W. Z., Jacobson, H. G. The common bile duct. Thomas, Springfield, 1966.
8. Nakamoto, Y., Saga, T., Fujishiro, S., et al. (1998) Gallstone ileus with impaction at the neck of a Meckel‘s diverticulum. Br. J. Radiol., 71 : 1320–1322.
9. Šimša, J., Leffler, J., Charvát, D., Grabec, P., Hoch, J. (2006) Gallstone ileus – a rare disease and still many discrepancies. Eur. Surg., 38/4 : 307–311.
10. Deitz, D. M., Standage, B. A., Pinson, C. W., McConnell, D. B., Krippaehne, W. W. (1986) Improving the outcome in gallstone ileus. Am. J. Surg., 151 : 572-576.
11. Schutte, H., Bastias, J., Csendes, A., et al. (1992) Gallstone ileus, Hepatogastroenterology, 39 : 562–565.
12. Rigler, L. G., Borman, C. N., Noble, J. F. (1941) Gallstone obstruction: pathogeneis and roentgen manifestations. J. Am. Med. Assoc., 117 : 1753–1759.
13. Lassandro, F., Gagliardi, N., Scuderi, M., Pinto, A., Gatta, G., Mazzeo, R. (2004) Gallstone ileus analysis of radiological findings in 27 pacients. Eur. J. Radiol., 50 : 23–29.
14. Delabrousse, E., Bartholomot, B., Sohm, O., Wallerand, H., Kastler, B. (2000) Gallstone ileus: CT findings. Eur. Radiol., 10 : 938–940.
15. Agresta, F., Michelet, I., Colucci, G., Bedin, N. (2000) Emergency laparoscopy: a comunity hospital experience. Surg. Endosc., 14 : 484–487.
16. Bailey, I. S., Rhodes, M., O’Rourke, N., Nathason, L., Fielding, G. (1998) Laparoscopic management of acute small bowel obstruction. Br. J. Surg., 85 : 84–87.
17. Chung, R. S., Diaz, J. J., Chari, V. (1998) Efficacy of routine laparoscopy for the acute abdomen. Surg. Endosc., 12 : 219–222.
18. Rodriguez-Sanjuan, J. C., Casado, F., Fernandez, M. J., et al. (1997) Cholecystectomy and fistula closure versus enterolithotomy alone in gallstone ileus. Br. J. Surg., 84 : 634–637.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 2-
All articles in this issue
- Interhemisferický subdurální hematom
- Izolované aneuryzmy arteria iliaca interna
- Embolická komplikace léčby poskatetrizačního pseudoaneuryzmatu arteria femoralis perkutánní trombotizací. Kazuistika
- Endovenózní laserová fotokoagulace insuficientní safény v experimentu
- Metastazektomie vícečetných plicních metastáz nízce diferencovaného synoviálního sarkomu
- Laparoskopická resekce jater
- Apendektómia – porovnanie výsledkov laparoskopickej a otvorenej techniky operácie
- Embolizace portální žíly – zvýšení resekability jater pro maligní onemocnění
- Biliární ileus – opomíjená příčina střevní obstrukce
- Laparoskopická diagnostika akutní ischemie střeva – první experimentální zkušenosti
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Biliární ileus – opomíjená příčina střevní obstrukce
- Apendektómia – porovnanie výsledkov laparoskopickej a otvorenej techniky operácie
- Metastazektomie vícečetných plicních metastáz nízce diferencovaného synoviálního sarkomu
- Izolované aneuryzmy arteria iliaca interna
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

