-
Medical journals
- Career
Interdisciplinární přístup k řešení mnohočetných tepenných aneuryzmat u pacienta s osmou recidivou incizionální kýly – kazuistika
Authors: T. Novotný 1; J. Buček 1; Z. Kříž 1; B. Vojtíšek 2; M. Přívara 1; B. Horký 1; J. Jeřábek 1
Authors‘ workplace: II. chirurgická klinika, Lékařská fakulta Masarykovy univerzity a FN u sv. Anny v Brně, Brno přednosta doc. MUDr. Z. Gregor, CSc. 1; Klinika zobrazovacích metod, Lékařská fakulta Masarykovy univerzity a FN u sv. Anny v Brně, Brno přednosta doc. MUDr. P. Krupa, CSc. 2
Published in: Rozhl. Chir., 2007, roč. 86, č. 10, s. 562-567.
Category: Monothematic special - Original
Overview
Angiochirurgické výkony nepředstavují jedinou možnost řešení aneuryzmatického postižení tepenného systému. Stále více se uplatňují metody miniinvazivní, zejména metody intervenční radiologie.
Prezentujeme kazuistiku 51letého muže, který byl odeslán na naše pracoviště v červenci 2005 pro aneuryzma arteria poplitea vlevo diagnostikované sonograficky. Byla zjištěna současná přítomnost subrenálního aneuryzmatu břišní aorty, oboustranných aneuryzmat pánevních a stehenních tepen a podkolenní tepny vlevo. Jednalo se o pacienta, který v minulosti prodělal operaci pseudocysty pankreatu a v dalších 3 letech 8 operací pro recidivující kýlu v jizvě, vše na jiných pracovištích. Byla přítomna 8. recidiva kýly s klinicky rozsáhlým defektem břišní stěny. Uvedená skutečnost velmi zvyšovala riziko resekce aneuryzmatu břišní aorty. Proto byla k jeho řešení zvolena implantace stentgraftu. Endovaskulární přístup byl uplatněn i při řešení komplikací, k nimž u pacienta došlo.
V kazuistice bychom rádi prezentovali užití kombinace chirurgických a intervenčně radiologických přístupů k řešení aneuryzmatického postižení tepenného systému, jako typickou ukázku interdisciplinární spolupráce.Klíčová slova:
popliteální aneuryzma – aneuryzma aorty – stentgraft – kýla v jizvěÚVOD
Řešení aneuryzmat abdominální aorty a periferních končetinových tepen bylo a stále je jednou z domén cévní chirurgie. V poslední době se při řešení tepenných aneuryzmat stále častěji uplatňují metody intervenční radiologie. Tyto metody jsou nepostradatelné u pacientů, kteří by nebyli schopni klasický operační výkon tolerovat, nebo tam, kde by byla operace technicky komplikovaná.
KAZUISTIKA
Dne 27. 7. 2005 se dostavil na naši ambulanci 50letý muž. Byl odeslán praktickým lékařem pro diagnostikované aneuryzma arteria poplitea vlevo – podle popisu sonografisty o průměru 57 mm s trombem. Pacient udával měsíc trvající přítomnost vyklenutí v levém podkolení. Jakékoli další obtíže negoval.
V osobní anamnéze pacienta jsme zjistili chronickou kuřáckou bronchitidu, smíšenou hyperlipoproteinemii a prodělanou akutní pankreatitidu se vznikem pseudocysty (1998). Pacient podstoupil cholecystektomii v roce 1978, operaci pseudocysty pankreatu v roce 2000 a následně od ledna 2001 osm operací pro kýlu v jizvě a její recidivy. Vše na jiných pracovištích. Poslední operace byla provedena v březnu 2004 s použitím polypropylenové sítě uložené na povrchu svalově-vazivové břišní stěny (onlay-mesh). V červnu 2005 byla zjištěna již 8. recidiva a pacient byl plánován k dalšímu chirurgickému řešení.
Fyzikálním vyšetřením jsme zjistili v levém podkolení nebolestivou pulzující rezistenci. Pulzace na končetině byly přítomny v periferii na arteria dorsalis pedis i tibialis posterior. Na břiše byla velká multilokulární recidiva incizionální kýly.
Bylo provedeno angiografické vyšetření (DSA) s nálezem elongované abdominální aorty s aneuryzmatickým rozšířením nad bifurkací a difuzního aneuryzmatického rozšíření pánevních tepen s maximálním postižením arteria ilica communis vpravo [1]. Zde bylo aneuryzma o velikosti 31x45 mm (Obr. 1). Dále bylo zjištěno oboustranné aneuryzma arteria femoralis communis a objemné aneuryzma arteria poplitea vlevo – 60x40 mm (Obr. 2).
Image 1. Digitální subtrakční angiografie abdominální aorty a pánevních tepen. Je viditelné komplexní aneuryzmatické postižení tepenného řečiště. Pic. 1. Digital subtraction angiography of the abdominal aorta and iliac arteries. It shows complex aneurysmatic alteration of arterial bed. 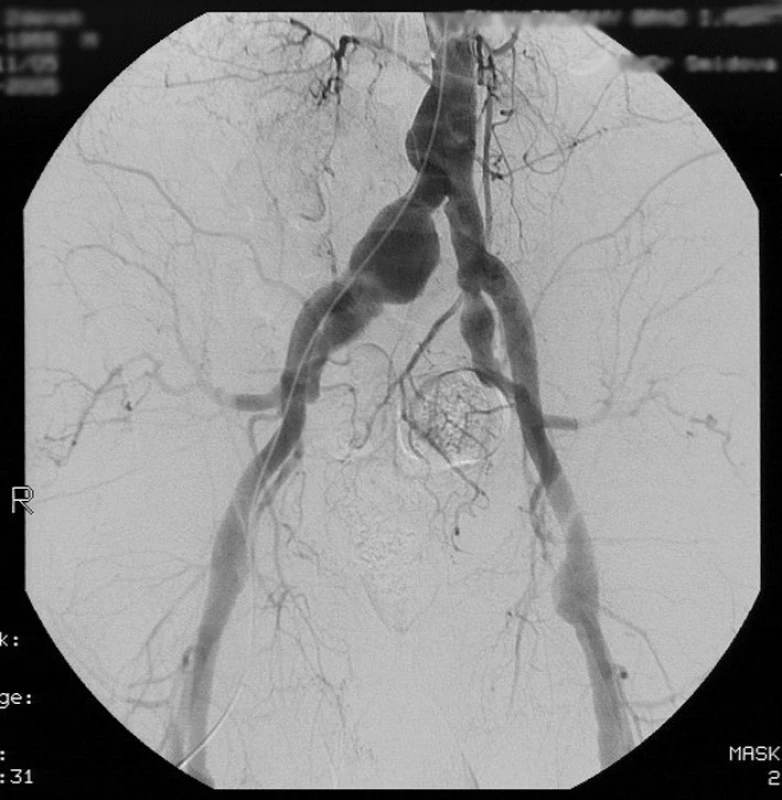
Image 2. Digitální subtrakční angiografie dolních končetin s viditelným aneuryzmatem podkolenní tepny vlevo. Pic. 2. Digital subtraction angiography of lower extremities with visible left popliteal artery aneurysm. 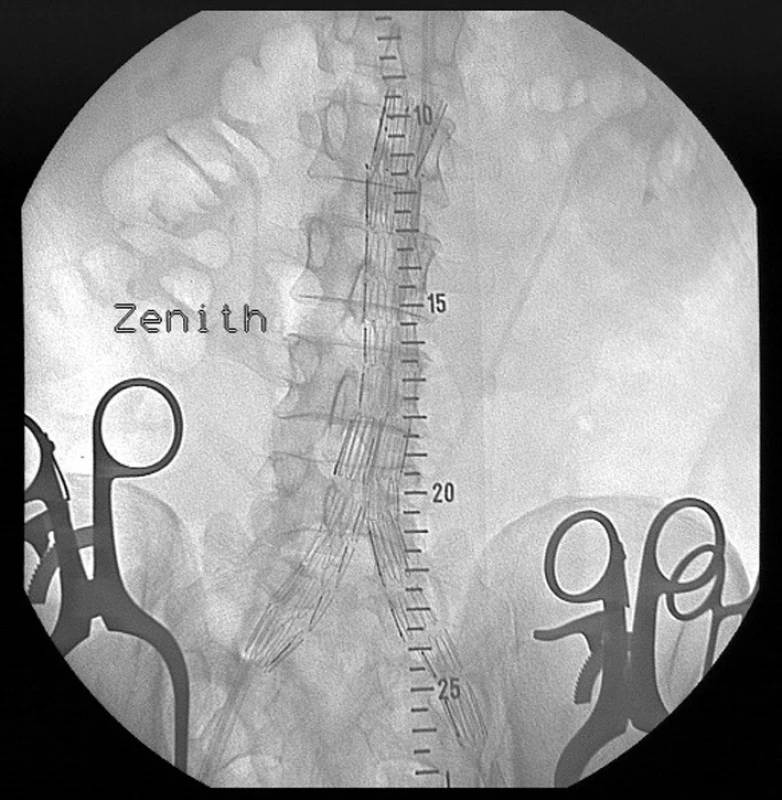
Vzhledem k možné embolizaci a ohrožení periferie levé dolní končetiny bylo jako první indikováno řešení aneuryzmatu podkolenní tepny [2, 3]. Dne 26. 8. 2005 byla provedena jeho exkluze a popliteo-popliteální žilní bypass z nadkolení do podkolení. Pacient zhojen per primam a propuštěn do ambulantní péče.
Následovalo řešení aneuryzmat aorto-ilické oblasti. Vzhledem k rozsáhlé recidivě kýly v jizvě a defektu břišní stěny po opakovaných plastikách byla angiochirurgickou indikační komisí indikována implantace bifurkačního stentgraftu a současné klasické řešení aneuryzmat femorálních tepen.
Po přípravě bylo 8. 12. 2005 přistoupeno k výkonu. V epidurální anestezii bylo vypreparováno větvení femorálních tepen v obou tříslech a zaveden bifurkační stentgraft (Obr. 3).
Image 3. Peroperační RTG snímek implantovaného bifurkačního stentgraftu Zenith. Pic. 3. Intraoperative X-ray of implanted stent graft Zenith. 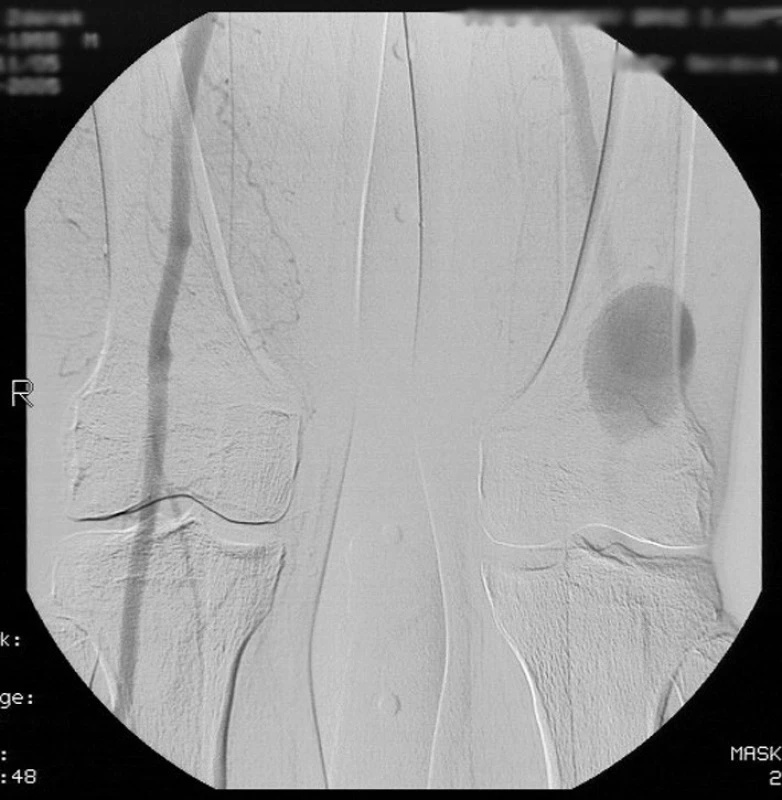
Po jeho uložení jsme zjistili oslabení pulzace na společné femorální tepně vpravo. Byla provedena resekce aneuryzmatu arteria femoralis communis vlevo a našit krátký bypass protézou z arteria femoralis communis na terčík arteria femoralis superficialis a arteria profunda femoris. Vpravo byla znovu provedena angiografie ilického řečiště a zjištěna disekce stěny pravé zevní iliky. Tato komplikace byla vyřešena dilatací ilické tepny a implantací stentu. Vzhledem k délce operačního výkonu bylo od řešení drobného aneuryzmatu v pravém třísle ustoupeno. Pooperační průběh byl bez komplikací, pacient zhojen per primam a osmý pooperační den byl propuštěn do ambulantní péče.
Pacient byl nadále sledován v naší ambulanci. Dolní končetiny byly dobře prokrvené s pulzacemi na periferii. Opakovaně si však stěžoval na velké obtíže, které mu činila kýla v jizvě. Udával bolesti v kýle, a to i při malé zátěži, a velké omezení fyzické aktivity v běžném životě. Na dalším pokusu o její reparaci trval (Obr. 4).
Image 4. Osmá recidiva incizionální kýly – předoperační fotografie Pic. 4. Eighth recurrence of incisional hernia – preoperative photo 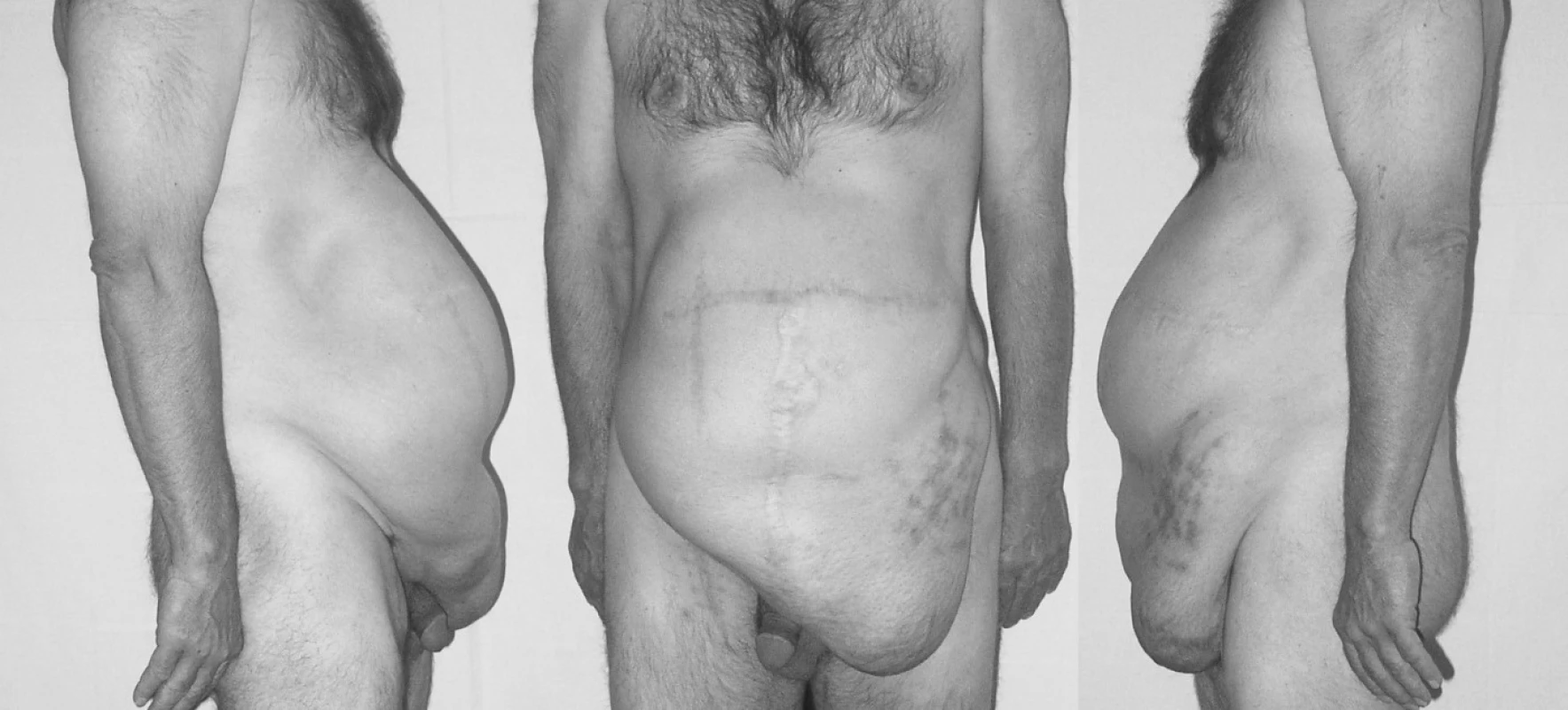
Při kontrolní CT angiografii, která byla provedena 6. 1. 2006 ke zhodnocení funkčnosti stentgraftu, byl zhodnocen stav břišní stěny. Vyšetření prokázalo zcela chybějící svalovou vrstvu břišní stěny ventrálně v epigastriu a mezogastriu a uvolněnou síť, implantovanou při předchozí plastice. Hypotrofické přímé břišní svaly byly zachovány pouze od úrovně L5-S1 kaudálně (Obr. 5). Pacient byl v plném rozsahu seznámen s předpokládaným výkonem, možnými komplikacemi a eventualitou upuštění od výkonu při některých komplikacích.
Image 5. Nativní CT břicha v úrovni L3, zobrazující defekt břišní stěny. Šipky označují okraje svalové břišní stěny. Pic. 5. Native abdominal CT scan at the level of L3 showing the defect of abdominal wall. Arrows mark borders of muscular abdominal wall. 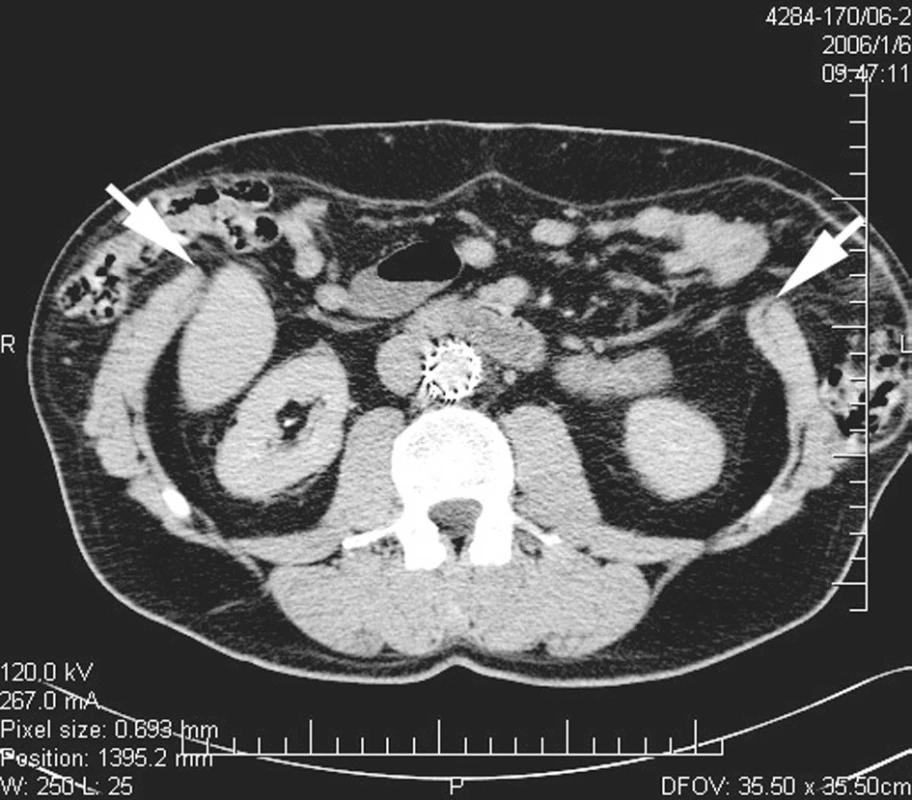
Se souhlasem pacienta bylo 1. 6. 2006 přistoupeno k plastice. Peroperačně byl nalezen rozsáhlý defekt břišní stěny, v největším rozměru 20x20 cm, bez jakékoli možnosti sblížení okrajů (Obr. 6). Kraniálně byla nalezena v podkoží vhojená síť po předchozí plastice, která však byla po stranách a kaudálně zcela uvolněna od břišní stěny. Tudy procházel kýlní vak recidivy.
Image 6. Peroperační snímek – open-IPOM plastika sítí DynaMesh-IPOM o velikosti 30x30 cm Pic. 6. Intraoperative photo – open-IPOM hernioplasty with DynaMesh-IPOM mesh of size 30x30 cm 
Po odpreparování kýlního obsahu z jednotlivých částí kýlního vaku a od břišní stěny v potřebném rozsahu byla provedena plastika pomocí sítě umístěné intraperitoneálně. Byla použita kompozitní síť upravená pro použití v intraperitoneální dutině, která byla uložena svými okraji na reziduální břišní stěnu z peritoneální strany. Byla přifixována transparietálními stehy s přesahem 3–5 cm za pevné okraje rezidua břišní stěny a dále pokračujícím stehem k okraji defektu (hernioplastika open-IPOM).
Pacient se zhojil bez komplikací per primam a byl propuštěn 7. pooperační den do ambulantní péče. Po dobu 1 měsíce nosil kýlní pás a omezoval fyzickou zátěž. Pak již rehabilitoval do plné fyzické zátěže bez kýlního pásu (Obr. 7).
Image 7. Fotografie – 2 měsíce po hernioplastice Pic. 7. Photo – 2 months after hernioplasty 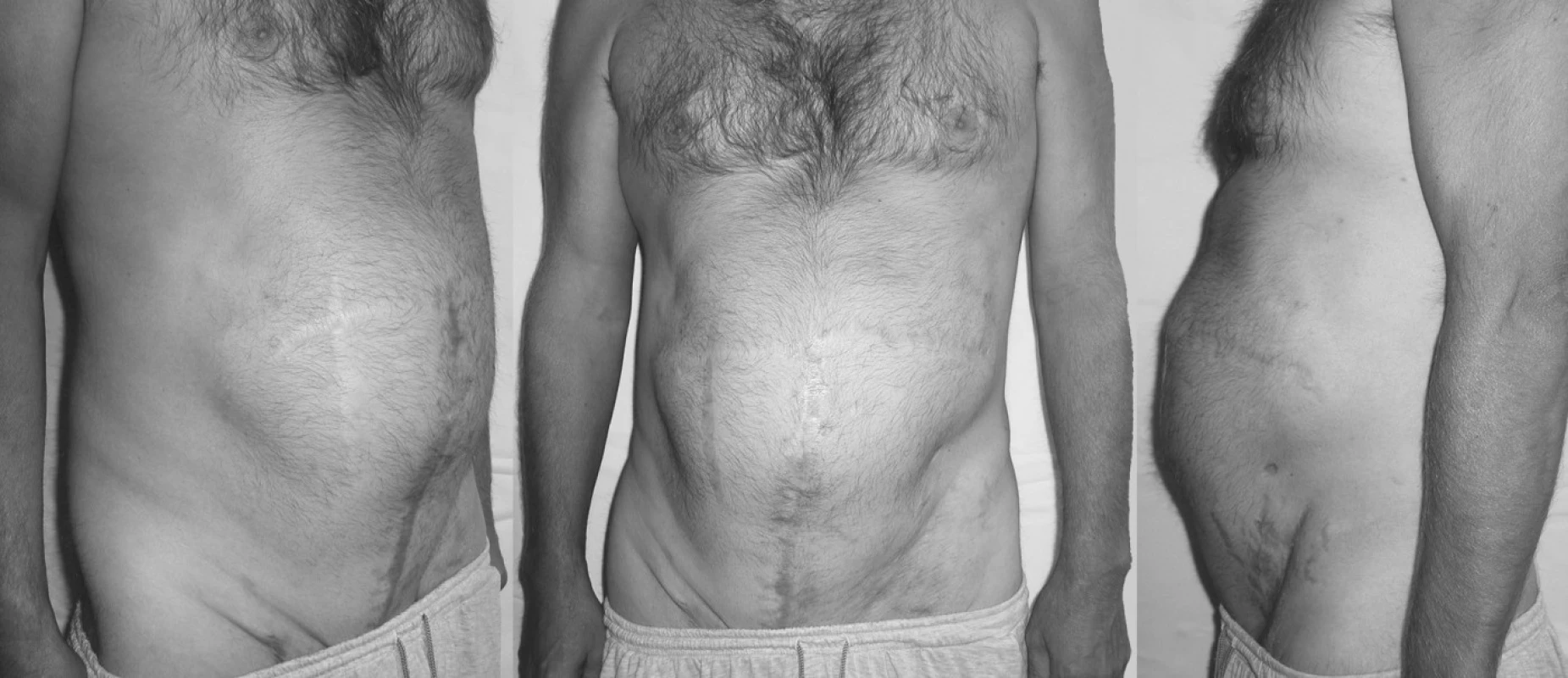
V červenci 2006 při kontrole udával zvětšení rezistence v levém podkolení. Podle ultrazvukového vyšetření došlo k nárůstu rezidua aneuryzmatu na velikost 65x55x100 mm.
Bylo provedeno nové angiografické vyšetření. Vzhledem k předchozí cévní rekonstrukci byl zvolen brachiální přístup zprava. Vyšetřením byla zjištěna větev ze střední části arteria femoralis superficialis, která zásobovala neúplně ztrombozované aneuryzma podkolenní tepny (Obr. 8).
Image 8. Digitální subtrakční angiografie levé dolní končetiny. Bílá šipka označuje větev arteria femoralis superficialis zásobující reziduum popliteálního aneuryzmatu (černá šipka). Pic. 8. Digital subtraction angiography of left lower extremity. White arrow marks the branch of superficial femoral artery feeding the residual popliteal aneurysm (black arrow). 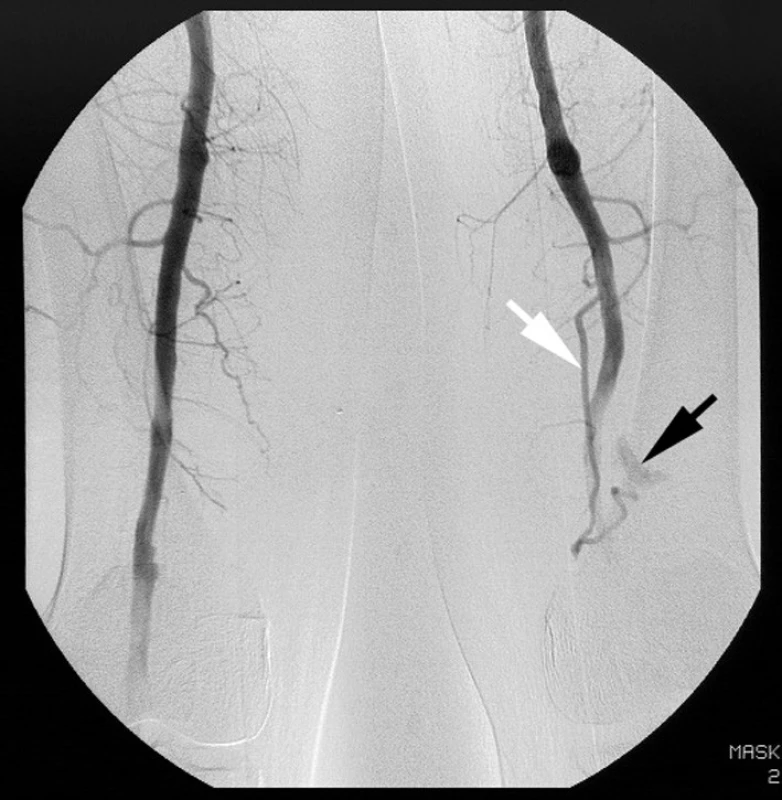
Angiografie byla komplikována trombózou pažní tepny. Byla provedena její revize a trombektomie. Po výkonu byla pulzace na radiální i ulnární tepně. Pacient byl třetí pooperační den propuštěn do ambulantní péče.
Za měsíc jsme přistoupili k okluzi kolaterály zásobující popliteální aneuryzma. Na radiologickém pracovišti byla provedena embolizace této tepny pomocí endovaskulárních spirál. Při kontrolní angiografii však byla zjištěna další tepenná větev zásobující aneuryzma. Takto bylo postupně zembolizováno celkem 5 větví arteria femoralis superficialis, které reziduum aneuryzmatu zásobovaly (Obr. 9).
Image 9. Digitální subtrakční angiografie levé dolní končetiny po embolizaci 5 větví arteria femoralis superficialis, které zásobovaly popliteální aneuryzma. Pic. 9. Digital subtraction angiography of left lower extremity after embolisation of five branches of superficial femoral artery that fed popliteal aneurysm. 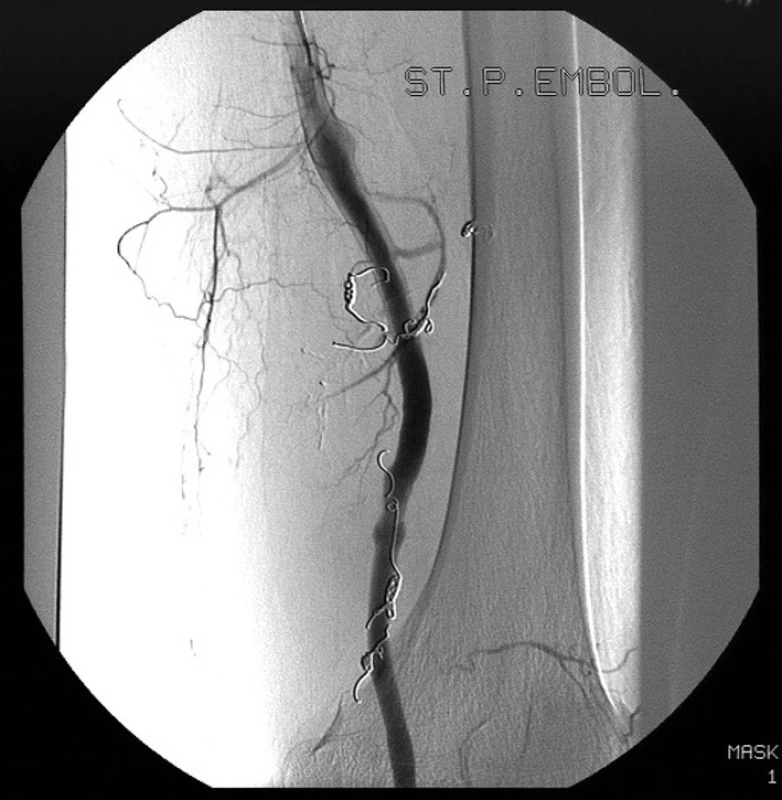
Pacient byl propuštěn druhý den po výkonu do ambulantní péče a nadále dochází k pravidelným kontrolám do naší ambulance.
Toho času je pacient rok po embolizaci větví femorální tepny zásobujících podkolenní aneuryzma. Subjektivně je bez obtíží, končetiny dobře prokrvené s pulzacemi do periferie. Je plánována další hernioplastika k řešení incipientní deváté recidivy kýly v jizvě. Vzniká při laterálním okraji sítě v pravém mezogastriu, nyní je branka velká 1,5 cm podle sonografie.
DISKUSE
Řešení aneuryzmat periferních tepen a břišní aorty patří na specializovaná pracoviště. V poslední době se stále častěji setkáváme, stejně jako v jiných odvětvích chirurgie, s uplatňováním nových miniinvazivních metod a přístupů. Velkého rozvoje dosahují zejména intervenční radiologie a angiologie. Se stále se zdokonalujícím instrumentáriem se rozšiřuje spektrum výkonů, které můžeme našim pacientům nabídnout. Na druhou stranu nelze opomenout, že se i zde setkáváme s řadou komplikací. Také ekonomické hledisko, vzhledem k ceně těchto moderních technologií, není zanedbatelné. Indikační kritéria těchto postupů se neustále vyvíjejí. Jasné místo uplatnění mají v situacích, kdy nabízejí pacientovi při srovnatelném benefitu méně rizikový výkon než klasická operační řešení [4, 5, 6].
Náš pacient je typickým příkladem přínosného využití kombinace klasického a miniinvazivního přístupu. K řešení popliteálního aneuryzmatu jsme zvolili popliteo-popliteální bypass z nadkolení do podkolení žilou z mediálního přístupu, který je méně rizikový než přístup zadní a vykazuje lepší krátkodobé i dlouhodobé výsledky. Přibližně 90% průchodnost po 5 letech [7, 8, 9]. Endovaskulární přístup zde zvažován nebyl, neboť se svými výsledky průchodnosti těsně pod 50 % po 1 roce nepředstavuje adekvátní alternativu.
Exkludované aneuryzma se u našeho pacienta dále zvětšovalo. Nejedná se o ojedinělý jev. Jedna z recentních studií například udává 4,3 roku po této operaci zmenšení aneuryzmatu ve 48 %, zachování původní velikosti ve 20 % a zvětšení ve 32 % případů [10, 11]. Za nejčastější příčinu je považována analogie endoleaku II. typu (přes aneuryzma zásobující kolaterály) známého při endovaskulárním řešení aneuryzmatu abdominální aorty, která byla důvodem nárůstu aneuryzmatu i u našeho pacienta [12]. V tomto případě již není tak zásadní převaha operačního řešení nad řešením endovaskulárním. Resekce aneuryzmatu ze zadního přístupu s sebou nese riziko poškození nervu, žíly či lymfatické drenáže v podkolení. Proto nebyla v tomto případě upřednostněna, ale bylo využito možnosti embolizace větví zásobujících aneuryzma. Během výkonu bylo postupně nalezeno celkem 5 kolaterálních větví místo původní jedné, zobrazené na angiografii.
V případě aneuryzmatu břišní aorty je na rozdíl od aneuryzmatu v podkolení nutno léčebné alternativy zvažovat. V této oblasti má endovaskulární řešení své pevné místo. Nadále platí, že chirurgické řešení má nižší riziko pooperačních komplikací a lepší dlouhodobé výsledky. Zátěž pro pacienta během klasické resekce je však výrazně vyšší. Je třeba také počítat s větším rizikem výkonu u pacientů po předchozích operacích v oblasti břišní dutiny, které mohou technicky ztěžovat nebo kontraindikovat výkon. Tento případ byl také u našeho pacienta s anamnézou prodělané akutní pankreatitidy, operačně řešené pseudocysty pankreatu a rozsáhlým defektem břišní stěny po sedminásobné klasické a jedné mesh hernioplastice. Byl proto zvolen hybridní výkon. Klasické řešení femorálních aneuryzmat a endovaskulární řešení aneuryzmatu abdominální aorty, při kterém došlo ke komplikaci, kterou se však podařilo také endovaskulárně vyřešit [13, 14].
V uvedené kazuistice jsme chtěli poukázat na narůstající nutnost mezioborové spolupráce při léčbě cévních onemocnění. S rozvojem nových technologií lze jistě očekávat další posun k miniinvazivním metodám, jako metodám první volby. Do budoucna tak lze předpokládat vznik interdisciplinárních týmů, pracujících ve specializovaných centrech a řešících určité skupiny onemocnění.
MUDr. T. Novotný
II. chirurgická klinika
Fakultní nemocnice u sv. Anny v Brně
Pekařská 53
656 91 Brno
e-mail: tomas.novotny@fnusa.cz
Sources
1. Diwan, A., Sarmat, R., Stanley, J. C., Zelenock, G. B., Wakefield, T. W. Incidence of femoral and popliteal artery aneurysms in patients with abdominal aortic aneurysms. J. Vasc. Surg., 2000; 31(5): 863–869.
2. Galland, R. B. Popliteal aneurysms: controversies in their management. Am. J. Surg., 2005; 190(2): 314–318.
3. Aulivola, B., Haman, A. D., Hile, C. N., Sheahan, M. G., Skillman, J. J., Campbell, D. R., Scovell, S. D., LoGerfo, F. W., Pomposelli, F. B. Popliteal artery aneurysms: A comparison of outcomes in elective versus emergent repair. J. Vasc. Surg., 2004; 39(6): 1171–1177.
4. Třeška, V., a kol. Aneuryzma břišní aorty. Praha: Grada, 1999. 108 s. ISBN 80-7169-724-9.
5. Ferko A., Krajina A. Arteriální aneuryzmata. Základy endovaskulární a chirurgické léčby. Hradec Králové: ATD, 1999, 166 s.
6. Utíkal P., Kocher M., Koutná J., Bachleda P., Dráč P., Černá M., Buriánková E. AAA elective treatment indication tactics in EVAR era. Biomed. Pap. Med. Fac. Univ. Palacky Olomouc Czech Repub, 2004; 148(2): 183–187.
7. Mahmood, A., Salaman, R., Sintler, M., Smith, S. R. G., Simms, M. H., Vohra, R. K. Surgery of popliteal artery aneurysms: A 12-year experience. J. Vasc. Surg., 2003; 37(3): 586–593.
8. Podlaha J., Holub R., Konečný Z., Leypold J., Dvořák M., Piskač P. 20-year experience in surgical treatment of popliteal aneurysm. Rozhl. Chir., 2005; 84(10): 498–500.
9. Blanco, E., Serrano-Hernando, F. J., Monux, G., Vega, M., Martin, A., Rial, R., Reina, T., Sánchez-Hervas, L. Operative Repair of Popliteal Aneurysms: Effect of Factors Related to the Bypass Procedure on Outcome. Ann. Vasc. Surg., 2004; 18(1): 86–92.
10. Ebaugh, J. L., Morasch, M. D., Matsumura J. S., Eskandari, M. K., Meadows, W. S., Pearce, W. H. Fate of excluded popliteal artery aneurysms. J. Vasc. Surg., 2003; 37(5): 954–959.
11. Deglise, S., Qanadli, S. D., Rizzo, E., Ducrey N., Doenz F., Halley C., Denis A., Corpataux, J-M. Long-term follow-up of surgically excluded popliteal artery aneurysms with multi-slice CT angiography and Doppler ultrasound. Eur. Radiol., 2006; 16(6): 1323–1330.
12. Metha, M., Champagne, B., Darling, C., Roddy, S. P., Kreienberg, P. B., Ozsvath, K. J., Paty, P. S. K., Chang, B. B., Shah, D. M. Outcome of popliteal artery aneurysms after exclusion and bypass: Significance of residual patent branches mimicking type II endoleaks. J. Vasc. Surg., 2004; 40(5): 886–890.
13. Maldonado, T. S., Rockman, C. B., Riles, E., Souhlas, D., Adelman, M. A., Jacobowitz, G. R., Gagne, P. J., Nalbadian M. N., Cayne, N. S., Lamparello, P. J., Salzburg, S. S., Riles, T. S. Ischemic compliactions after endovascular abdominal aortic aneurysma repair. J. Vasc. Surg., 2004; 40(4): 703–710.
14. Marin, M. L., Veith, F. J., Lyon, R. T., Dynamon, J., Sanchez L. A. Transfemoral Endovascular Repair of Iliac Artery Aneurysms. Am. J. Surg., 1995; 170(2): 179-182.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 10-
All articles in this issue
- Interdisciplinární přístup k řešení mnohočetných tepenných aneuryzmat u pacienta s osmou recidivou incizionální kýly – kazuistika
- Endovaskulární léčba stenóz karotických tepen s použitím cerebrální protekce: pětileté zkušenosti
- Léčba infekce cévní protézy a aorto-enterické píštěle jako pozdní komplikace rekonstrukčního výkonu na abdominální aortě – kazuistika
- Biliárny ileus – zriedkavá komplikácia cholecystolitiázy
- Role intersticiální brachyterapie v multimodalitní léčbě solidních tumorů
- Chirurgická léčba karcinomu prsu v MOÚ
- Nádorová kmenová buňka – nový pohled v onkologii?
- Nový přístup k léčbě jaterních metastáz: manuálně asistovaná laparoskopická radiofrekvenční resekce jater
- Autofluorescenčná videotorakoskopia – prvé vlastné skúsenosti
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Biliárny ileus – zriedkavá komplikácia cholecystolitiázy
- Chirurgická léčba karcinomu prsu v MOÚ
- Endovaskulární léčba stenóz karotických tepen s použitím cerebrální protekce: pětileté zkušenosti
- Nádorová kmenová buňka – nový pohled v onkologii?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

