-
Medical journals
- Career
Migrace lidí a parazitů: fakta z vyšetření 5511 cizinců
Authors: Michal Giboda
Authors‘ workplace: Vzdělávací a výzkumný institut AGEL, o. p. s., Prostějov
Published in: Čas. Lék. čes. 2018; 157: 373-379
Category: Original Articles
Overview
Za období let 1983-1989 jsme vyšetřili 5511 cizinců ve věku 20-40 let ze všech kontinentů, nejvíce z jihovýchodní Asie (1713 osob) a tropické a jižní Afriky (1510 osob). Cizinci byli vyšetřeni hned po příjezdu do ČR bez ohledu na aktuální zdravotní stav v režimu aktivního screeningu (ACD - active case detection). Intenzita infekce byla měřena u infekcí s druhy parazitů, jež se v těle hostitele dál nerozmnožují. Intenzita infekce u helmintů se vyjadřuje počtem vajíček v gramu stolice (EPG - eggs per gram).
U 1079 cizinců infikovaných druhem Trichuris trichiura (tenkohlavcem lidským) byla měřena intenzita infekce; 94,8 % z nich mělo infekci lehkou. V souboru 694 cizinců infikovaných Ascaris lumbricoides (škrkavkou dětskou) 49,8 % trpělo lehkou infekcí a z 349 cizinců infikovaných měchovci ji mělo 96,0 % lehkou.
Patologie infekcí motolicemi rodu Schistosoma (krevnička) je založena na imunopatologické reakci endotelu kapilár na antigen vylučovaný zralými vajíčky červů. Výsledkem je granulomatózní zánět s téměř 20násobně zvýšenou syntézou zejména kolagenu typu I. Fibrotické jizvy v játrech, močovém měchýři a tlustém střevě perzistovaly 26 měsíců i po vyléčení parazita.
Infekci Plasmodium falciparum (zimničkou tropickou) jsme metodou ACD diagnostikovali u 50 cizinců z Afriky. Z nich 37 (74 %) mělo parazity v krvi, ale netrpělo žádnými klinickými příznaky onemocnění při příjezdu do naší země ani před odjezdem ze svých zemí. Všichni měli v periferní krvi < 10 000 merozoitů/1 µl, což je hraniční hodnota mezi asymptomatickým nosičstvím a onemocněním.
Trofozoity Entamoeba histolytica (měňavky úplavičné) s fagocytovanými erytrocyty jsou klasifikované jako virulentní. Ve stolici 235 pacientů v kambodžské nemocnici infikovaných E. histolytica mělo jenom 11,6 % motilní trofozoity s fagocytovanými erytrocyty. Tento údaj je v souladu s celosvětově akceptovanou 10% frekvencí virulentních kmenů E. histolytica.
Klíčová slova:
cizinci, import parazitů, aktivní screening, pasivní screening, intenzita infekce, klinický průběh infekce, vyléčený parazit, perzistující patologie
ÚVOD
Současnou migraci musíme akceptovat jako realitu doby a globální problém veřejného zdravotnictví. Masový přesun osob z krajin s výskytem širokého spektra parazitárních infekcí do cílových neendemických zemí, jako je Česko, staví naše zdravotnictví před dvojí výzvu: zvládnout diagnostiku a léčbu importovaných parazitárních infekcí a ochránit místní populaci před potencionálním rizikem jejich přenosu. Tímto se stáváme součástí globálního zdraví (global health).
Následujícím článkem chceme přispět ke správnému přístupu k diagnostice importovaných parazitóz ve shodě se světovými standardy, objektivnímu posouzení zdravotního stavu migrantů a reálnému vyhodnocení možného dopadu importovaných parazitů na místní populaci. Opravňují nás k tomu zkušenosti z vyšetření 5511 cizinců ze všech kontinentů, které probíhalo v režimu aktivního screeningu (ACD – active case detection), což znamená, že každý cizinec byl vyšetřen na širokou škálu lidských parazitů bez ohledu na aktuální zdravotní stav. Takový algoritmus dovoluje odhalit i jedince s inaparentním průběhem infekce při její nízké intenzitě a dovoluje porozumět vztahu, proč je více infikovaných než nemocných.
Tento paradox vysvětlili Anderson a May (1), kteří vyhodnocením megadat a vlastním pozorováním v mnoha zemích světa vytvořili matematický model hostitelsko-parazitárních vztahů. Ten dokládá, že u výrazné většiny hostitelů parazituje malý počet parazitů (lehká infekce), zatímco významně malý počet hostitelů je infikován velkým počtem parazitů (těžká infekce). Takové rozdělení intenzity infekce v populaci kteréhokoliv hostitele nazýváme negativní binomické rozdělení.
MATERIÁL, METODIKA A VÝSLEDKY
Z pověření ministerstva zdravotnictví jsme v letech 1982–1989 vyšetřili 5511 dospělých cizinců, většinou studentů ve věku 20–40 let, po příjezdu do naší země. Vyšetřením v režimu ACD jsme získali reálná data o importu parazitů. Většina dat o importu parazitóz cizinci je přitom zpravidla získávána pasivním screeningem – (PCD – pasive case detection), kdy cizinec navštíví zdravotnické zařízení z důvodu nemoci a kvůli diferenciálně diagnostické rozvaze je vyšetřen i na parazity. Mnoho lehkých, inaparentních infekcí proto zůstává nediagnostikovaných, tudíž nevykazovaných, a statistiky importu parazitóz jsou podhodnoceny. V tomto přehledovém článku se primárně věnujeme střevním parazitům, schistosomóze, malárii a amébóze, tj. parazitózám, které jsou u migrantů nejčastěji diagnostikované, mají výrazný dopad na jejich zdravotní stav a některé v sobě nesou potenciální riziko přenosu na místní populaci.
Střevní helminty: dominance lehkých infekcí
Všechny stolice byly vyšetřeny třemi metodami: flotační (2), sedimentační (3) a specifickou metodou na prvoky MIFK (4). Intenzita infekce u helmintů se měřila metodou Kato-Katz (5) a vyjevila se počtem vajíček v 1 gramu stolice, pro něž se všeobecně používá anglický termín eggs per gram (EPG). Měří se jen u těch druhů helmintů, které se po usídlení v těle hostitele dále nerozmnožují, tj. u A. lumbricoides, T. trichiura, měchovců (Ancylostoma duodenale a Necator americanus) a Schistosoma mansoni (tab. 1). Podle Světové zdravotnické organizace (WHO) se intenzita infekcí helminty dělí do tří tříd: lehká, střední, těžká (6). Z důvodu nepravidelného vylučování vajíček se vyšetření stolice musí opakovat alespoň 2×.
Table 1. Třídy intenzity infekce u geohelmintů měřené počtem vajíček v 1 gramu stolice (EPG) 
Prověřili jsme možnou fluktuaci hodnoty EPG mezi třídami u 126 dospělých osob vyšetřením dvou vzorků stolice s odstupem 3 dní. U měchovců se vyskytl přesun z lehké do střední třidy 1×, u trichuriózy rovněž 1×, u askaridózy 4×. Největší variabilitu EPG jsme zaznamenali u střevní schistosomózy, a to 5×. Teesdale et al. (7) zjistili, že počet vajíček S. mansoni u stejného hostitele měřené v různé dny se mění podle konzistence stolice: u formované je vyšší, u řídké může být pokles až sedminásobný.
Grafy na obr. 1–3 dokumentují dominanci lehkých infekcí střevních helmintů u dospělých cizinců vyšetřených ACD. U 1079 cizinců infikovaných T. trichiura v 94,8 %, u A. lumbricoides ve 49,8 %, u měchovců v 96,0 % u 349 cizinců. Grafy na obr. 4–5 prezentují rozdělení intenzity infekce T. trichiura a A. lumbricoides u Čechů a Slováků získaných pasivním screeningem (PCD). Dokumentují, že princip negativního binomického rozdělení intenzity infekce platí i pro soubory vyšetřené metodou PCD.
Image 1. Distribuce intenzity infekce Trichuris trichiura u 1079 cizinců 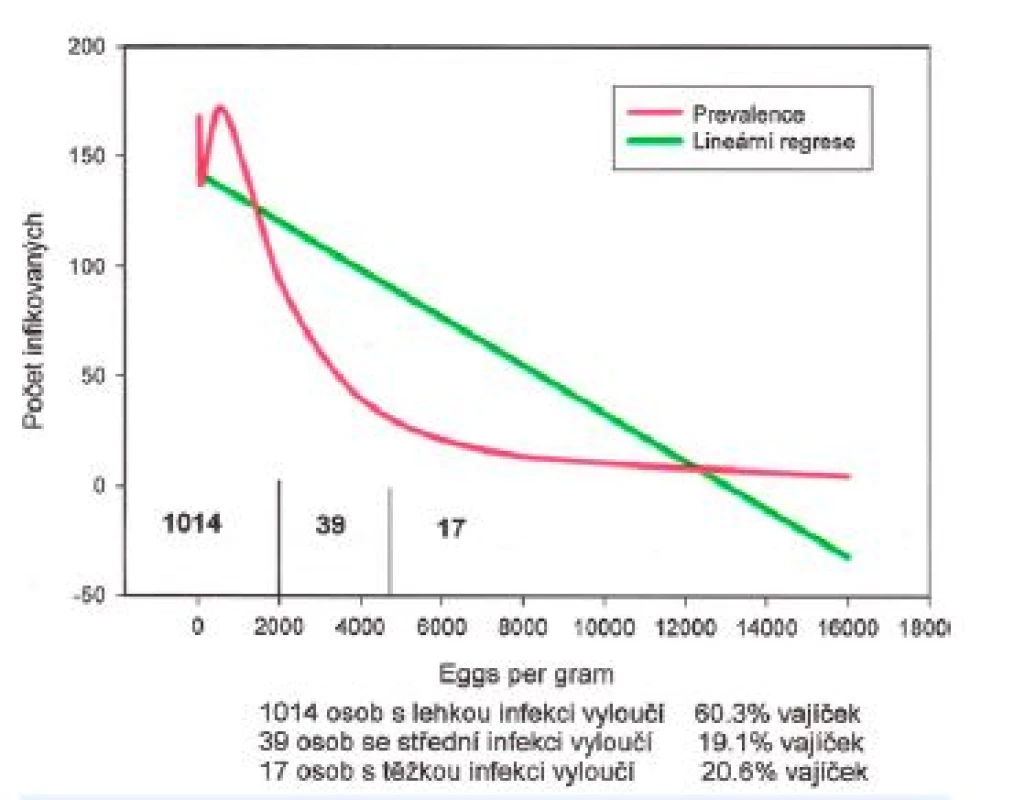
Image 2. Distribuce intenzity infekce Ascaris lumbricoides u 694 cizinců 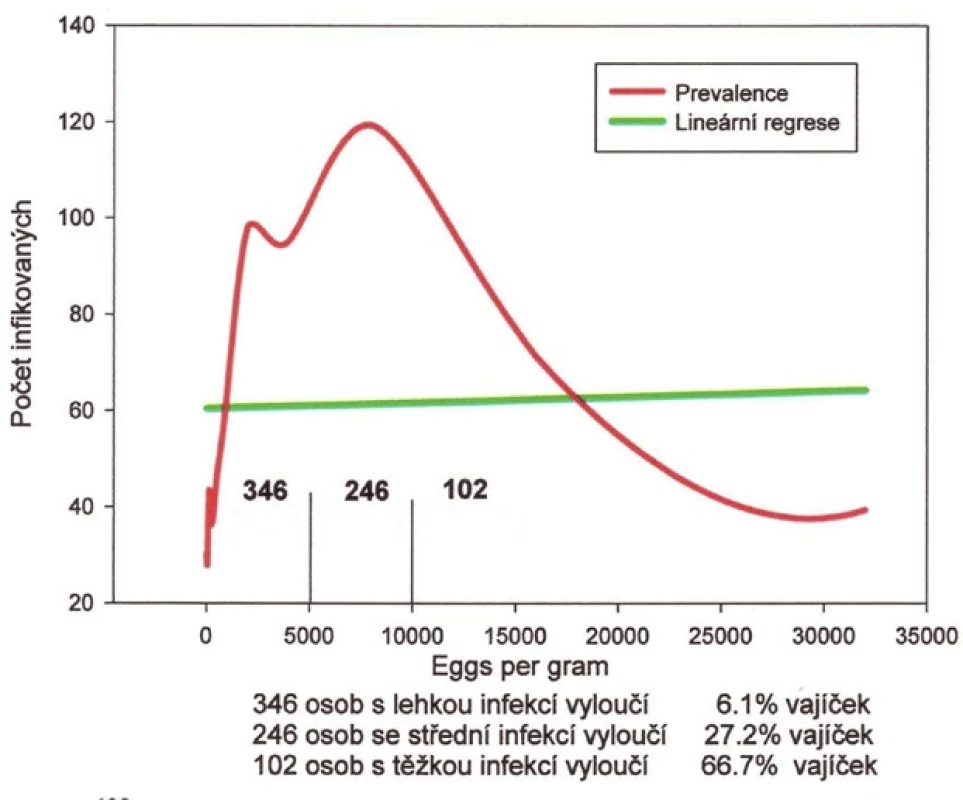
Image 3. Distribuce intenzity infekce měchovci u 349 cizinců 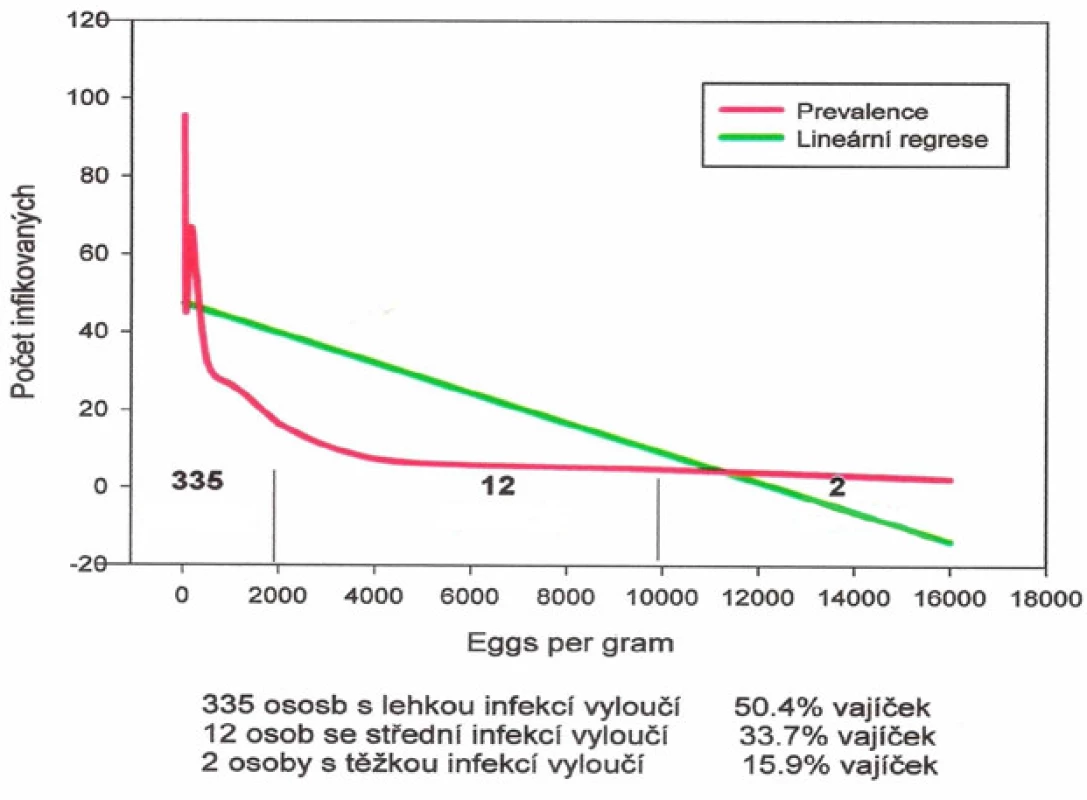
Image 4. Distribuce intenzity infekce Trichuris trichiura u 72 Čechoslováků 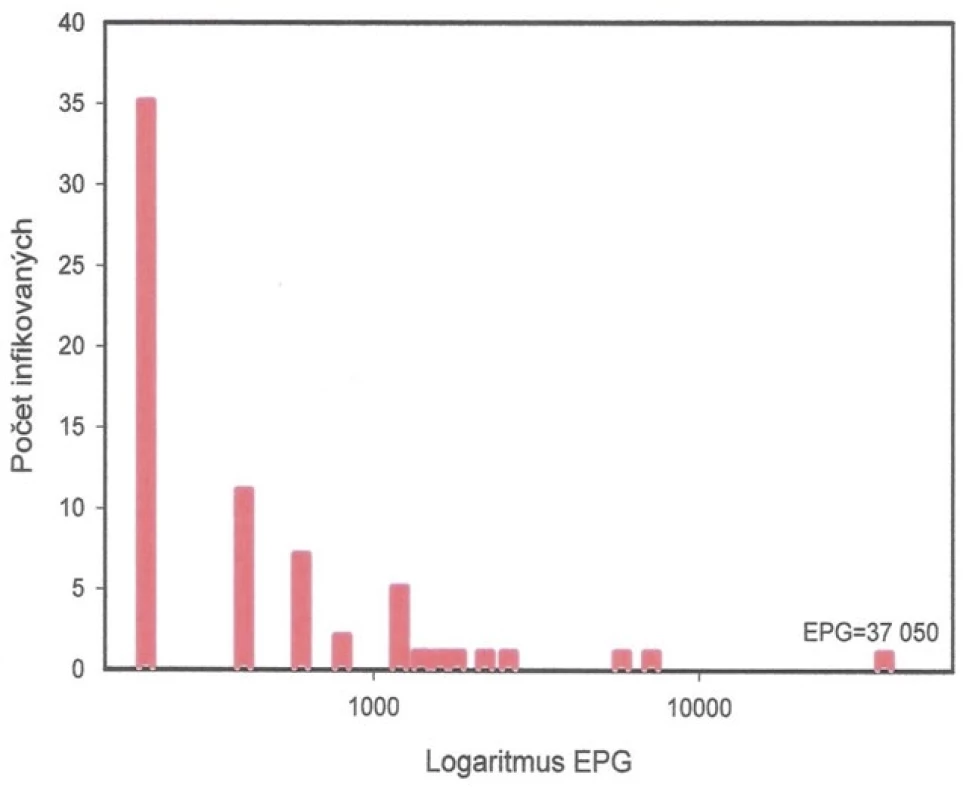
Image 5. Distribuce intenzity infekce Ascaris lumbricoides u 38 Čechoslováků 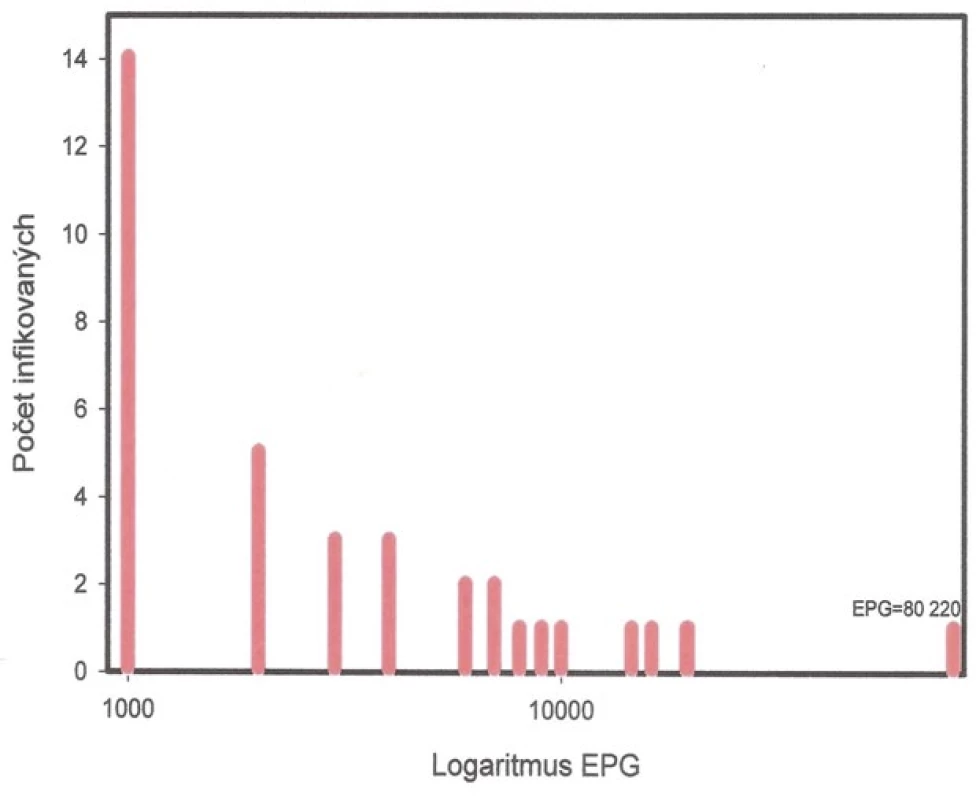
Proč je měření intenzity infekce důležité pro klinika a proč tento údaj laboratoř musí poskytnout? Vzkaz z laboratoře, že ve stolici pacienta byl nalezen červ T. trichiura a jeho množství je vyjádřeno jako EPG, usnadní klinikovi objektivizovat možnou účast diagnostikovaného parazita na etiopatogenezi klinického obrazu nemoci. Střevní paraziti se mohou kauzálně účastnit při poruchách výživy, zažívání, anémii, redukci růstu, řídkých stolicích apod. 20 dospělých červů A. lumbricoides zkonzumuje denně 2,8 gramu uhlovodanů. Roche a Layrisse (8) udávají, že 1 červ Necator americanus denně vysaje 0,03 ml krve a A. duodenale 0,15 ml krve. Foy a Kondi (9) zaznamenali denní ztráty 180 ml krve u pacienta s 834 jedinci A. duodenale a N. americanus ve střevě. To představuje denní ztrátu 33 mg železa. Pro oba druhy měchovců se jako základní klinický dopad udává mikrocytová anémie bez známek dřeňového útlumu. Gilles (10) relativizuje závislost hladiny hemoglobinu na intenzitě infekce měchovci hladinou zásob železa v organismu a přísunem železa v potravě. Eozinofilie je všeobecně spojována s infekcí parazity. Naše údaje to nepotvrdily. Téměř 75 % cizinců nad 15 let infikovaných parazity vykazuje stejné hodnoty absolutního počtu eozinofilů jako osoby bez této infekce. Roger et al. (11) zjistili, že ani v tak endemické zemi jako Senegal není významný vztah mezi střevními parazity a anémií, ale vysoká korelace byla mezi anémií a malárií.
Table 2. Vliv infekce střevními parazity na absolutní počet eozinofilů u cizinců 
Pozn.: Referenční normohodnota absolutního počtu eozynofilů pro věk > 15 let = 0,0–0,45 G/l. Bez výchozí hodnoty intenzity infekce nemůžeme objektivně zhodnotit léčebný efekt aplikovaného antiparazitika. Tento údaj je zvlášť důležitý při klinickém hodnocení léčebného efektu nového antihelmintika (klinické hodnocení fáze II a III). Při epidemiologických studiích je intenzita infekce zásadní metodou pro identifikaci wormy people, tedy osob s těžkou intenzitou infekce. Jsou hlavním zdrojem kontaminace prostředí a udržení cirkulace infekce. Z perspektivy globálního zdraví jde o ukazatel epidemiologického rizika pro autochtonní populaci.
Parazitologický screening zahraničních občanů, zejména budoucích vysokoškoláků, trval 8 let. Za tu dobu jsme 2× ročně parazitologicky vyšetřili i všechny zaměstnance všech jazykových škol a tréninkových center. Ani v jednom případě jsme nezaznamenali přenos střevních parazitů od cizinců na české zaměstnance.
Schistosomóza: vyléčený parazit, perzistující nemoc
Schistosomóza představuje jednu z nejnebezpečnějších tropických nemocí, která neléčena přechází do chronické formy a vede k nezvratným následkům. Patologie infekce motolicemi rodu Schistosoma je etiologicky založena na imunopatologické reakci tkáně na vajíčka červů. Člověk se nakazí ve sladké vodě plavajícími cerkariemi, jež jsou posledním stadiem vývojového cyklu motolice. Po průniku kůží se cerkarie přes plíce a levé srdce dostávají do portální žíly, kde pohlavně dospějí a kopulují. Po kopulaci pár uvízne v mezenterických, vezikálních a rektálních žilách a samička začne produkovat přibližně 300 vajíček denně po dobu několika let. Část vajíček se z organismu vyloučí stolicí nebo močí, část uvízne v kapilárách zejména jater, močového měchýře a tlustého střeva. Protože pro svou velikost vajíčka nemohou být fagocytována makrofágy, výsledkem reakce endotelu kapilár na antigen vylučovaný zralými vajíčky je granulomatózní zánět s téměř 20násobně zvýšenou syntézou kolagenů převážně I. typu. Po odumření miracidia ve vajíčku antigenní stimul odezní a výsledkem je restrukturalizace napadené tkáně fibrotickou jizvou, která perzistuje pro zbytek života infikované osoby (obr. 6). Histologické řezy jater byly barvené pomocí Picrosirius red, jež barví červeně extracelulární matrix, zejména kolagen I, a zeleně živé buňky jaterního parenchymu. Klinická závažnost schistosomózy je v přímém kauzálním vztahu k intenzitě infekce, která determinuje rozsah poškození jater, močového měchýře a střeva fibrotickými jizvami.
Image 6. Perioválné granulomy kolem odumřelých vajíček Schistosoma mansoni. Barveno Picrosirius red, jež barví extracelulární matrix, zejména kolagen typu I a III, červeně, živé buňky jaterního parenchymu zeleně. 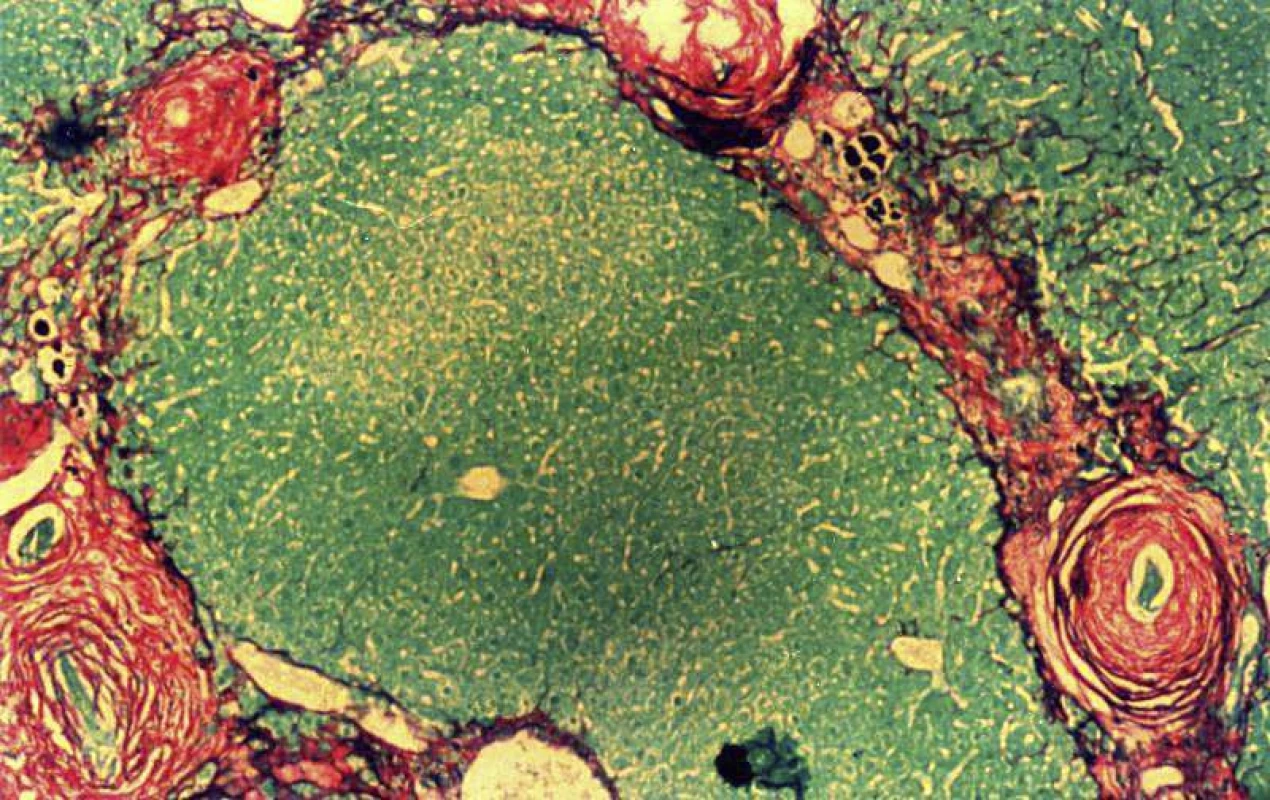
V období 1983–1988 jsme schistosomózu diagnostikovali zahraničním studentům ve věku 18–23 let z Angoly a tehdejšího Jižního Jemenu. Zatímco Jemenci byli infikováni jenom S. mansoni, u Angolanů jsme diagnostikovali 15× S. mansoni, 10× S. haematobium a 6× S. mansoni a S. haematobium (12). Střevní schistosomóza byla potvrzena nálezem vajíček ve stolici a intenzita infekce vyjádřena EPG. Zde je nutno připomenout v souladu s literaturou, že mikroskopie je považována za „zlatý standard“ diagnostiky schistosomózy. Z 21 infikovaných mělo lehkou infekci 17 osob (80,9 %) a středně těžkou 4 (19,1 %).
V rektálním seškrabu jsme přítomná vajíčka testovali na jejich životnost. Metoda je založena na vazbě alkalické fosfatázy na buňky plně vyvinutého miracidia (13). Lokalizace a rozsah fibrotických změn na kolonu byly vyhodnoceny kolonoskopií a histologickým vyšetřením biopsie z rekta. (12) (tab. 3). Infekce S. haematobium byla diagnostikována 16 studentům z Angoly vyšetřením močového sedimentu ze 3 vzorků ranní moči. Patologické změny na stěně močového měchýře byly potvrzeny cystoskopií a ultrasonografií u 9 pacientů před léčbou a sledovány 26 měsíců po léčbě (12) (tab. 4).
Table 3. Patologické změny na kolonu u 16 pacientů infikovaných Schistosoma mansoni 
Table 4. Endoskopické nálezy na močovém měchýři u infekce Schistosoma haematobium před léčbou a po léčbě 2 dávkami prazikvantelu 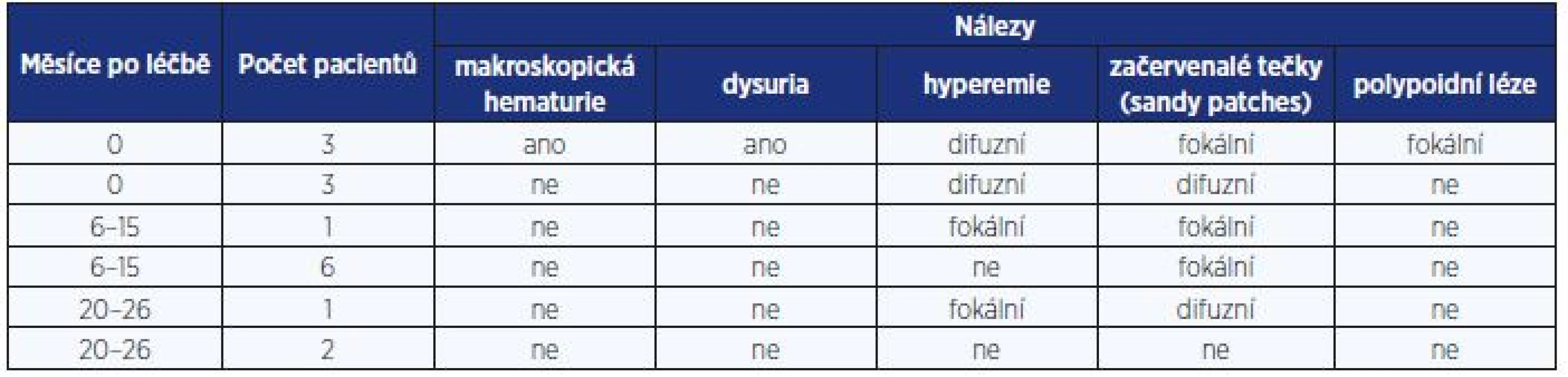
Perzistence patologických změn u obou forem schistosomózy je příčinou těžkého poškození zdraví, často s fatálním koncem, a to buď po přerušení přenosu parazita v dané zemi (post-transmission schistosomiasis), nebo po infekci v endemické zemi a migraci do země, kde se schistosomóza nevyskytuje. Příčinou je dlouhověkost motolic: 3–4 roky u S. haematobium (14) a 23–37 let u S. mansoni (15). V Japonsku (16), kde S. japonicum byla eradikována v roce 1970, byly rozsáhlé patologické změny na játrech laparoskopicky potvrzeny až 10 let po přerušení přenosu (obr. 7).
Image 7. Perzistence patologických změn na játrech u chronické japonské schistosomózy s odstupem 10 let (se souhlasem prof. S. Hayashi, Japonsko) 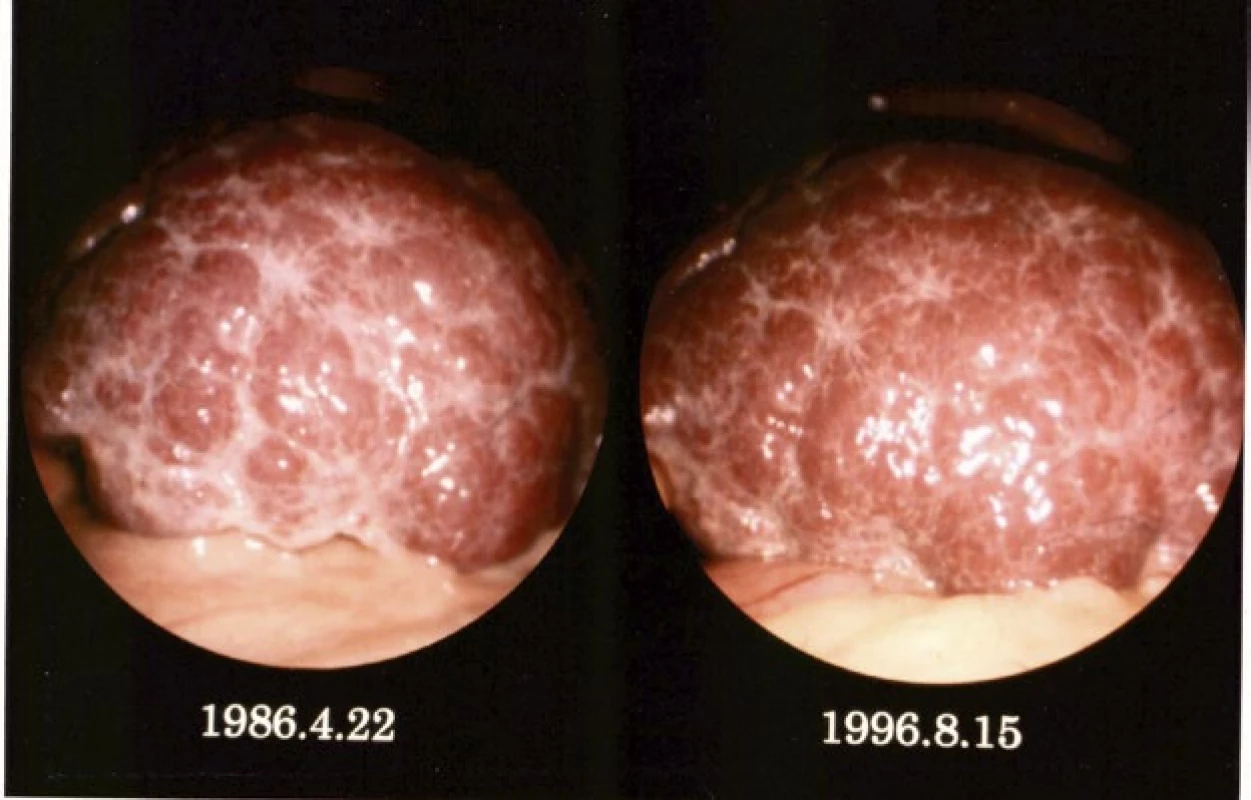
Problematika popřenosové schistosomózy byla diskutována na International Workshop on Schistosomiasis Control in the Post-Transmission Phase v portorickém San Juanu v roce 1998. Důvodem pro jeho uspořádání byla osobní zkušenost z dramatického poklesu prevalence S. mansoni na Portoriku, kde v minulosti dosahovala až 40 %. Příčinou bylo vytěsnění šnečího mezihostitele Biomphalaria glabrata introdukovaným plžem Thiara granifera z Dálného východu (17). Přednesené referáty jsou k nalezení ve speciálním čísle Acta Tropica (18). Workshop inicioval novou nozologickou jednotku – výše uvedenou post-transmission schistosomiasis.
Malárie: intenzita infekce určuje klinický projev
U malárie se intenzita infekce měří pouze u druhu Plasmodium falciparum. Na obarveném tlustém nátěru se počítají zvlášť asexuální stadia a zvlášť gametocyty. I když se gametocyty na patogenezi onemocnění nepodílejí, z epidemiologického hlediska jsou důležité při přenosu malárie. Intenzita infekce se vyjadřuje počtem asexuálních malarických plazmodií a gametocytů v 1 µl periferní krve. Vzorec pro výpočet intenzity infekce P. falciparum v periferní krví (19):
počet asexuálních parazitů ´ 8 000 / počet leukocytů
Prstence a leukocyty se počítají současně na dvou ručních počítadlech, dokud nenapočítáme buď 500 parazitů, nebo 1000 leukocytů. V posledním mikroskopickém poli pokračujeme v počítání i po dosažení 500 parazitů nebo 1000 leukocytů. Zvlášť zaznamenáváme asexuální formy (gametocyty) a sexuální formy. Hranice mezi asymptomatickým nosičstvím P. falciparum a onemocněním je daná počtem 10 000 merozoitů v 1 µl krvi.
Metodou ACD jsme infekci P. falciparum diagnostikovali u 50 cizinců z Afriky (tab. 5). Měřením intenzity infekce jsme zjistili, že 37 (74 %) infikovaných sice mělo parazity v krvi, ale netrpělo žádnými klinickými příznaky onemocnění při příjezdu do naší země a popíralo nemoc před odjezdem ze svých zemí. Všichni měli v periferní krvi < 10 000 merozoitů v 1 µl krvi. Nástup symptomu onemocnění malárií se u P. falciparum pohyboval v rozpětí 2–19 dní, u infekcí P. vivax to bylo mezi 2 dny a 10 měsíci. Stejné nástupy symptomů malárie u obou druhů uvádějí Wilson et al. (20).
Table 5. Nemocnost na malárií podle druhu parazita – active case detection (ACD) 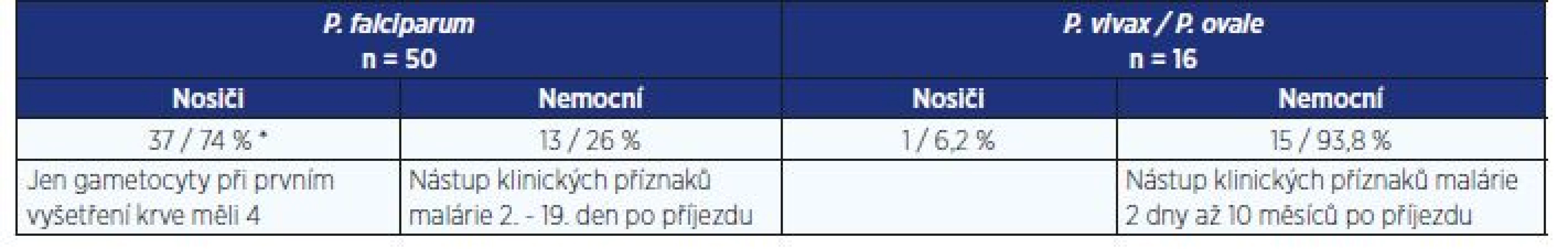
Pozn.: *Osoby označené jako nosiči měly < 10 000 asexuálních parazitů (prstenců) v 1 μl periferní krve; tato hodnota se považuje za hraniční mezi nosičstvím a onemocněním. Asymptomatické nosičství P. falciparum je v poslední době sledováno v endemických oblastech malárie. Nediagnostikované lehké infekce mají potenciál udržovat přenos malárie i po cílené léčbě. Metodou ACD bylo v západní Kambodži, Vietnamu a na thajsko-myanmarské hranici identifikováno až 75 % asymptomatických nosičů. Nosičství se vyskytovalo častěji u dospělých než u dětí do 15 let (21). V Laosu jsme rovněž naměřili parazitémii < 10 000/µl krve u 71,6 % osob infikovaných P. falciparum. Vysoká parazitémie (> 100 000/µl) byla zaznamenána u dětí do 10 let věku (22). Toto jsou důkazy, že ACD odhalí více osob infikovaných P. falciparum ve srovnání s metodou PCD.
Stanovení intenzity infekce P. falciparum počtem asexuálních stadií v 1 µl periferní krve má ve srovnání s procentuálním vyjádřením intenzity infekce tu přednost, že dovoluje objektivně vyhodnotit příčinnou závislost mezi intenzitou infekce P. falciparum a tělesnou teplotou pacienta (tab. 6). Porovnáním korelace mezi počtem prstenců a leukocytů jsme u našich pacientů tuto závislost potvrdili, horečkou (> 38 °C) trpělo 25 % infikovaných P. falciparum s korelací > 2 (23).
Table 6. Tělesná teplota při infekci Plasmodium falciparum v závislosti na intenzitě infekce 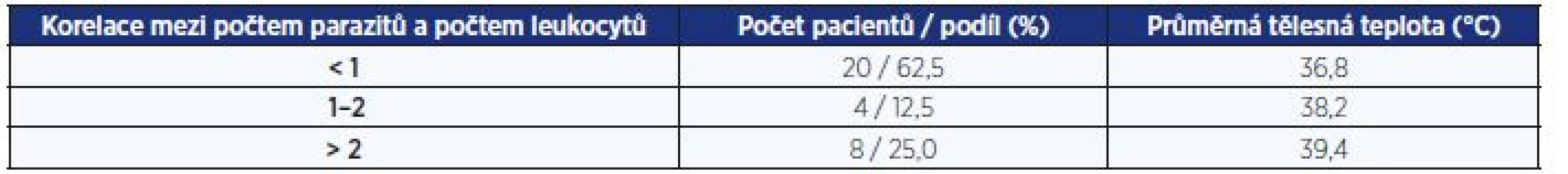
Wilson et al. (20) vyhodnocovali podíl malárie přenesené P. falciparum na etiologii horečky u 2451 cestovatelů s teplotou ve skupině 24 900 cestovatelů vyšetřených po návratu z ciziny. Podíl malárie na systémovém febrilním onemocnění u 1454 osob činil 22 %, z toho u infekce P. falciparum to bylo 14 %, u P. vivax 6 % a infekce dalšími druhy plazmodií se týkala 2 %. Horečka dengue se na systémovém febrilním onemocnění podílela pouze 6 %.
Kauzální vztah mezi intenzitou malarické infekce a tělesnou teplotou je vhodné monitorovat i v průběhu léčby. Přítomnost plazmodií v periferní krvi 7.–10. den po zahájení léčby je důkazem, že daný kmen P. falciparum je rezistentní vůči aplikovanému antimalariku. Dalším znakem rezistence na léčbu je výskyt merozoitů P. falciparum v periferní krvi 28. den po léčbě. Tento jev se nazývá rekrudescence, na rozdíl od relapsu u infekce P. vivax a P. ovale. V místech současného výskytu P. falciparum a P. vivax jsou při vyšetření krve poměrně často přítomné jenom merozoity P. falciparum. Když se následkem léčby jejích počet výrazně sníží, v periferní krvi pacienta se často objeví merozoity P. vivax. V tomto případě nejde o klasický relaps, který je výsledkem biologického cyklu P. vivax v játrech a periferní krvi, ale o uvolnění hypnozoitů z jater do periferní krve po odeznění inhibujícího účinku přemnožením rezistentního kmene P. falciparum (24).
Amebóza: virulence Entamoeba histolytica
Amebóza je onemocnění způsobené enterálním parazitem Entamoeba histolytica, který kolonizuje střevní lumen. Přibližně v 90 % případů je průběh infekce E. histolytica asymptomatický, u zbylých 10 % infikovaných jedinců se asymptomatický průběh infekce může změnit. Parazit narušuje přirozenou slizniční bariéru a invaduje lamina propria. Výsledkem je silná zánětlivá odezva s následnou destrukcí hostitelské tkáně, čímž se onemocnění zhoršuje. Přesné důvody, proč E. histolytica příležitostně napadá mukózní epitel a jaké hostitelsko-parazitární interakce se podílejí na invazi parazita, jsou nejasné. Jako průkazný marker virulence E. histolytica a z toho odvozený patogenetický základ onemocnění se jeví erytrofagocytóza (25–27).
Invaze patogenní E. histolytica má různé klinické projevy. Může vést k amébovým průjmům, amébové kolitidě nebo se může šířit portálním oběhem a následně vyvolat amébový jaterní absces. U pacientů léčených kortikosteroidy se trofozoity E. histolytica mohou najít v mozku, plících i v oku (28). Diagnostický úkol laboratoře je odlišit virulentní a nevirulentní kmeny E. histolytica a poslat vzkaz klinikovi, že dyzenterie má amébovou či bakteriální etiologii, podle čehož se následně volí kauzální léčba.
Výběr laboratorní diagnostické metody závisí na přístrojovém vybavení laboratoře, dostupnosti chemikálií, zkušenosti personálu, časových možnostech a nákladech. Proto zde předkládám zkušenosti z diferenciální diagnostiky amébové a bakteriální etiologie průjmů u pacientů hospitalizovaných v kambodžské nemocnici v době po Pol Potovi, s minimálně vybavenou laboratoří a nezkušeným personálem.
Vyšetřením stolice jsme diagnostikovali infekci E. histolytica u 235 pacientů ve věku 2–62 let (tab. 7). Cysty améb byly přítomné ve 158 vzorcích stolic (67,2 %), zatímco pohyblivé trofozoity v 77 (32,8 %). Trofozoity bez fagocytovaných erytrocytů byly nalezeny ve stolicích 49 pacientů ze 77 (63,7 %) a trofozoity s fagocytovanými erytrocyty ve stolicích 28 pacientů (36,3 %). Pokud všech 235 diagnostikovaných améb vyjádříme jako 100 %, podíl 28 améb s fagocytovanými erytrocyty představuje 11,9 % (29).
Table 7. Diagnostika infekce E. histolytica 
Náš údaj je v souladu s výsledky mnoha ACD studií v endemických oblastech, kde podíl virulentních kmenů E. histolytica na průjmech činí přibližně 10 %. Ramos et al. (30) to potvrdili i v tak endemické zemi z hlediska amébózy, jakou je Mexiko.
Tato metoda primárního screeningu etiologie průjmu je vhodná i v tuzemských laboratořích, zvláště při masivnějším výskytu průjmu u českých občanů po návratu ze zahraničí nebo cizinců vstupujících na naše území.
ZÁVĚR
Naše výsledky jednoznačně potvrzují platnost negativního binomického rozdělení intenzity infekce i v heterogenním souboru 5511 cizinců ze všech kontinentů, s výraznou dominanci lehkých infekcí. Laboratorní údaje o intenzitě infekce poskytují klinikovi důležitou informaci pro diferenciální diagnostiku při hledání etiopatogeneze nemoci. Jeho empirická zkušenost, že je více infikovaných než nemocných, dostává racionální vysvětlení. Aktivní vyhledávání (ACD) je metodou volby při studiu importovaných parazitů, dovoluje identifikovat i infekce jenž mají asymptomatický průběh. Metoda pasivního vyhledávání (PCD) registruje jenom osoby, které vyhledaly zdravotnické zařízeni z důvodu poruchy zdraví.
Ne všichni importovaní parazité představují pro naši populaci riziko. Malárie a schistosomóza se nemohou introdukovat kvůli absenci mezihostitelů, kdežto střevní parazité představují riziko přenosu na autochtonní populaci. Jak ukazuje naše dlouhodobé sledování personálu všech jazykových škol, riziko je minimální. Cizinci s sebou přinášejí parazitologickou zátěž úměrnou hygienickým poměrům mateřské země a vstupují do prostředí vysokého hygienického standardu, což eliminuje faktory přenosu. Je to ukázka platnosti moderního přístupu ke studiu infekci, známého jako EcoHealth, nebo Social Determinats of Human Health.
Poděkování
Největší díl prezentovaných výsledků spadá do doby, kdy jsem na Parazitologickém ústavu Československé akademíe věd v Českých Budějovicích vedl oddělení, jehož těžištěm byl výzkum tropických parazitů. Na výsledcích se podíleli zejména Oleg Ditrich, Naděžda Vokurková a laborantka Marie Flašková. Za skvělou spolupráci při klinických studiích patří mé poděkování Olze Shonové. Poděkování patří i Jamesi M. Smithovi z Ústavu parazitologie McGillovy univerzity v kanadském Montréalu za přátelství a spolupráci při výzkumu antifibrotické léčby u infekce S. mansoni. Andreas Ruppel z Ústavu tropické hygieny Heidelberské univerzity byl inspirativním kolegou a nezištným sponzorem. Děkuji Denisovi M. B. z Ústavu malárie v kambodžském Phnompenhu za entuziazmus a přátelství při studiu rezistence P. falciparum na antimalarika.
Grantová podpora výzkumu
Grantová agentura České republiky, reg. č. 310/93/2481.
Medical Research Council of Canada; Visiting Scientist. Institute of Parasitology. McGill University, Montreal, Canada.
UNDP/World Bank/WHO Special Programme for Research and Training in Tropical Diseases. Reg. file B20/181/133.
UNDP/WHO Special Programme for Research and Training in Tropical Diseases. Reg. file B20/181/1
World Health Organization, Geneva, Control of Tropical Diseases. Reg. file B2/181/183.Čestné prohlášení
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Adresa pro korespondenci
RNDr. Michal Giboda, CSc.
Vzdělávací a výzkumný institut AGEL, o. p. s
Mathonova 291/1, 796 04 Prostějov
e-mail: giboda@volny.cz
Sources
- Anderson RM, May RM. Helminths infections of humans: mathematical models, population dynamics and control. Adv Parasitol 1985; 24 : 1–101.
- Kozák A, Magrová E. Beitrag zur koprologischen Diagnostik menschlicher Helminthiasen. Helmintologia 1960; 2(2): 87–94.
- Hunter GW, Hodgens EP, Diamond LS. Studies on schistosomiasis II. Bull U.S. Army Med Dep 1948; 8 : 126–131.
- Giboda M, Kratochvil I. Príspevok k diagnostike črevných prvokov koncentračnou metódou merthiolát-jód-formaldyhydovou (MIFK). Československá hygiena 1970; 15 : 83–85.
- Katz N, Chaves A, Pellegrino JA. Simple device for quantitative stool thick-smear technique in Schistosomiasis mansoni. Rev Inst Med Trop Sao Paulo 1972; 14 : 397–400.
- WHO. Prevention and control of schistosomiasis and soil-transmitted helminthiasis. Report of a WHO expert committee. WHO Technical Report Series N° 912. World Health Organization, 2002.
- Teesdale, CH, Fahringer K, Chitsulo L. Egg count variability and sensitivity of a thin smear technique for the diagnosis of Schistosoma mansoni. Trans R Soc Trop Med Hyg 1985; 79(3): 369–373.
- Roche H, Layrisse M. The nature and causes of hookworm anemia. Am J Trop Med Hyg 1966; 15 : 1031–1102.
- Foy M, Kondi A. Hookworm in the aetiology of tropical iron deficiency anaemia. Trans R Soc Trop Med Hyg 1960; 54 : 419–433.
- Gilles HM. Clinical and laboratory aspects of hookworm infection and anaemia. Acta Gastroenterol Belg 1972; 35(6): 267–276.
- Roger CK, Faye B, Cheikh TN. Parasitic infections among children under five years in Senegal: prevalence and effect on anaemia and nutritional status. Parasitology 2013 : 272701.
- Giboda M, Loudová J, Shonová O et al. Efficacy of Praziquantel treatment of schistosomiasis in non-endemic country: a follow-up of parasitological, clinical and immunological parameters. J Hyg Epidemiol Microbiol Immunol 1992; 36(4): 346–355.
- Giboda M, Žďárská Z. Alkaline phosphatase as marker of Schistosoma mansoni egg viability. Folia Parasitol (Praha) 1994; 41(1): 55–58.
- Arthur RC, Harris R, Russell A et al. A review of schistosomiasis in immigrants in Western Australia, demonstrating the unusual longevity of Schistosoma mansoni. Trans R Soc Trop Med Hyg 1984; 78(3): 385–388.
- Chabasse D, Bertrand G, Leroux JP et al. Developmental bilharziasis caused by Schistosoma mansoni discovered 37 years after infestation. Bull Soc Pathol Exot Filiales 1985; 78(5): 643–647.
- Hayashi S, Ohtake H, Koike M. Laparoscopic diagnosis and clinical course of chronic schistosomiasis japonica. Acta Tropica 2000; 77 : 133–140.
- Giboda M, Malek EA, Correa R. Human schistosomiasis in Puerto Rico: reduced prevalence rate and absence of Biomphalaria glabrata. Am J Trop Med Hyg 1997; 57 : 564–568.
- Giboda M, Engels D, Bergquist NR (eds.). Schistosomiasis in the post-transmission phase. Acta Tropica 2000; 77(1): 1–156.
- Payne D. Practical aspect of the in vivo testing for sensitivity of human plasmodia to antimalarials. WHO/Mal documents, 82 988. World Health Organization, Geneva, 1982.
- Wilson ME, Weld LH, Boggild A et al. Fever in returned travelers: results from the GeoSentinel Surveillance Network. Clin Infect Dis 2007; 44 : 1560–1568.
- Imwong M, Nguyen TN, Tripura R et al. The epidemiology of subclinical malaria infections in South-East Asia: findings from cross-sectional surveys in Thailand-Myanmar border areas, Cambodia, and Vietnam. Malar J 2015; 30(14): 381.
- Giboda M, Pholsena K, Hongvanthong B et al. Malariometric survey in Keoudom district, Laos: sensitivity of Plasmodium falciparum to antimalarials and automedication with Chloroquine. Southeast Asian J Trop Med Public Health 1992; 23 : 383–388.
- Trape JF, Peelman P, Morault-Peelman B. Criteria for diagnosing clinical malaria among semiimmune population exposed to intense and perennial transmission. Trans R Soc Trop Med Hyg 1985; 79 : 435–442.
- Giboda M. Biological advantage of Plasmodium falciparum isolate resistant to quinine. Trans R Soc Trop Med. Hyg 1987; 81 : 709.
- Arthur RC, Harris R, Russell A et al. A review of schistosomiasis in immigrants in Western Australia, demonstrating the unusual longevity of Schistosoma mansoni. Trans R Soc Trop Med Hyg 1984; 78(3): 385–388.
- Ralston KS, Petri WA jr. Tissue destruction and invasion by Entamoeba histolytica. Trends Parasitol 2011; 27(6): 254–263.
- Trissl DA, Martinez-Palomo MR, Perez de Suárez E. Phagocytosis of human erythrocytes by Entamoeba histolytica. Quantitative study. Arch Invest Med 1978; 9(1): 219–222.
- Talamás-Lara D, Chávez-Munguía B, González-Robles A et al. Erythrophagocytosis in Entamoeba histolytica and Entamoeba dispar: a comparative study. Biomed Res Int 2014 : 626259.
- Giboda M. Intestinal amoebiasis in Takeo province, Cambodia, and notes on its microscopical diagnosis. Bull Inst Marit Trop Med Gdynia 1985; 35(3–4): 187–193.
- Ramos F, Morán P, Gonzáles E et al. Entamoeba histolytica and Entamoeba dispar infection in rural Mexican Community. Exp Parasitol 2005; 110(3): 327–330.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Diferenciální diagnostika bolestí břicha a v podbřišku u dívek v dětském věku
- Pomenarcheální nepravidelnosti menstruace u dospívajících dívek
- Předčasné ovariální selhání
- Onemocnění vulvy a pochvy u dětí a dospívajících
- Riziko tromboembolické nemoci mladistvých uživatelek hormonální antikoncepce
- Plánované ukončení praxí praktických lékařů pro děti a dorost v Česku pohledem lékařů samotných: Není už „po dvanácté“?
- Migrace lidí a parazitů: fakta z vyšetření 5511 cizinců
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Onemocnění vulvy a pochvy u dětí a dospívajících
- Předčasné ovariální selhání
- Pomenarcheální nepravidelnosti menstruace u dospívajících dívek
- Diferenciální diagnostika bolestí břicha a v podbřišku u dívek v dětském věku
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

