-
Medical journals
- Career
Femoroacetabulární impingement a možnosti jeho řešení
Authors: Jakub Kautzner; Vojtěch Havlas; Tomáš Trč
Authors‘ workplace: Klinika dětské a dospělé ortopedie a traumatologie 2. LF UK a FN Motol
Published in: Čas. Lék. čes. 2016; 155: 413-416
Category: Review Articles
Overview
Femoroacetabulární impingement je v současnosti nejčastější příčinou kyčelní patologie u pacientů ve věku 20−40 let. Anatomické změny na kyčelním kloubu způsobují poranění labra a chrupavky kyčelního kloubu, což se projevuje bolestí kyčelního kloubu a často vede k rozvoji degenerativních změn kyčelního kloubu a k artróze. Tento syndrom je v populaci velice rozšířen, často je však nedostatečně diagnostikován.
Podstatou ošetření je operační zákrok, neboť pouze konzervativní terapie nebývá při léčbě této kyčelní patologie výrazně účinná. Možnosti ošetření kyčelního kloubu se různí podle stupně a rozsahu jeho postižení. V následujícím článku podáváme přehled možností ošetření kyčelního kloubu při tomto syndromu a zároveň prezentujeme své výsledky při léčbě. V současné době se do popředí dostává artroskopie kyčelního kloubu jako miniinvazivní metoda jeho ošetření, se kterou máme velmi dobré zkušenosti a přináší dobré výsledky.Klíčová slova:
femoroacetabulární impingement, kyčelní kloub, artroskopie kyčleÚvod
Bolesti kyčelního kloubu jsou častým důvodem, pro který pacienti vyhledávají specializovanou ortopedickou péči. Věková hranice nemocných trpících bolestí kyčelních kloubů se stále snižuje. Nejčastější příčinou bolestí kyčelního kloubu u osob mladších 40 let se v poslední době stává syndrom femoroacetabulárního impingementu (FAI) kyčelního kloubu (1). Jedná se o stav, kdy vlivem mechanického konfliktu mezi hlavicí stehenní kosti a acetabulem dochází k poškození kloubní chrupavky včetně chrupavčitého labra lemujícího okraj kloubní jamky, což vede k výrazným bolestem v oblasti kyčelního kloubu a stehna. Pokud tento syndrom není léčen, může vést k nevratnému poškození kyčelního kloubu a rozvoji artrózy i v mladém věku pacienta (2).
Těžké degenerativní změny jsou nejčastější indikací k implantaci totální endoprotézy, ta je však spojena s rizikem možných komplikací a mechanického selhání kloubní náhrady a případnou nutností revizních operací (3). V současné době se klade důraz na záchovnou chirurgii kyčelního kloubu, která má za cíl odstranění kyčelní patologie dříve, než dojde k nevratnému poškození kyčelního kloubu. Pokud je FAI diagnostikován, řešením stavu je v převážné většině případů operační zákrok. V článku uvádíme nejčastější metody ošetření kyčelního kloubu při FAI.
Femoroacetabulární impingement
Tento syndrom byl poprvé souhrnně popsán prof. Reinholdem Ganzem a jeho spolupracovníky v roce 1999 (1, 2). Jedná se o syndrom, při kterém dochází vlivem vrozeně změněného tvaru acetabula a hlavice kyčelního kloubu k jejich vzájemnému kontaktu mimo běžnou anatomickou zátěžovou oblast. Asymetrický kontakt vede k postupnému poškození chrupavčitého okraje acetabula, tzv. labra, a zároveň k narušení kloubní chrupavky v zátěžové zóně acetabula i hlavice stehenní kosti. Poškození kyčelního kloubu probíhá postupně v průběhu života a je výrazně ovlivněno zejména zátěží, kterou je kloub namáhán. Samotný tvar kyčelního kloubu nemusí vést k rozvoji bolestí či jiných příznaků, jedná se však o predispozici k možnému poškození, tzv. preartrózu.
Nejčastěji se bolesti začínají projevovat ve věku 25−40 let, je však možná i dřívější manifestace, zpravidla jako následek úrazového děje (4). Do syndromu FAI však patří kromě poškození kyčelního kloubu i rozvoj jiných, převážně kompenzačních poruch. Nejčastěji se jedná o přetížení bederní páteře vedoucí k rozvoji bolestí dolní části zad, dále se může jednat o úponové bolesti při hlavních svalových skupinách v oblasti pletence pánevního, zejména flexorů a adduktorů kyčelního kloubu (5).
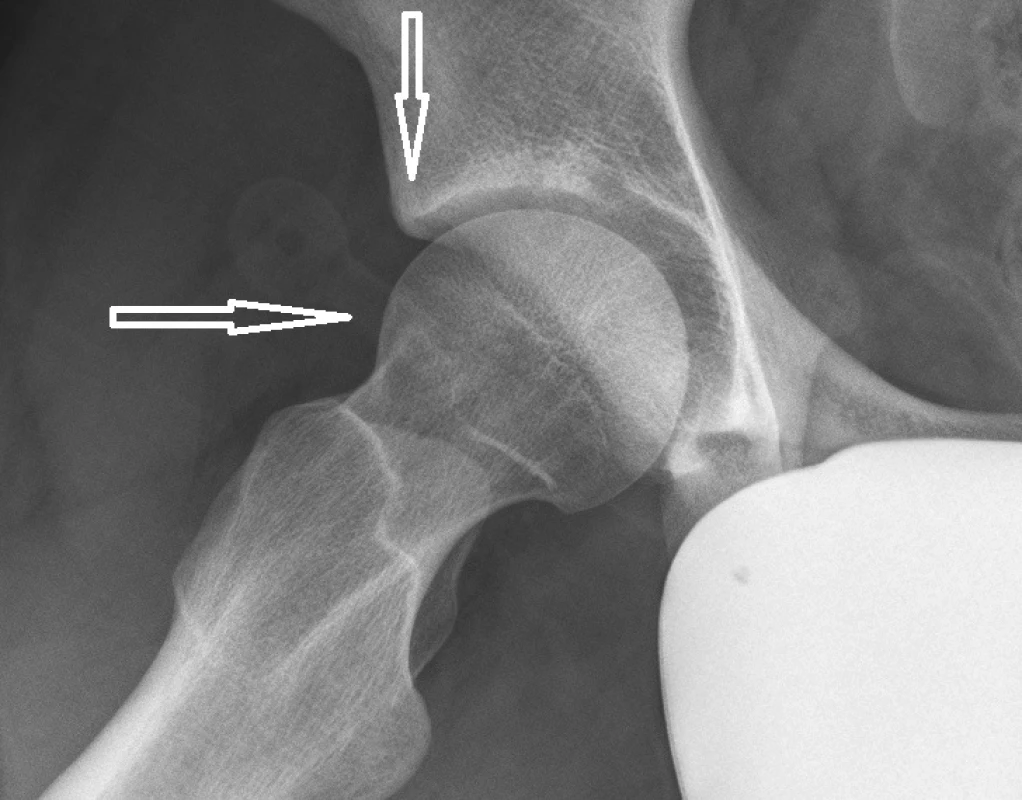
Femoroacetabulární impingement je na základě lokalizace převažující patologie možno rozdělit do tří základních skupin. Jedná se o tzv. CAM, pincer a smíšený typ impingementu (obr. 1). CAM typ je nazýván podle tvaru hlavice stehenního kloubu, která na průřezu připomíná vačku. Hlavice stehenní kosti nemá kulovitý tvar, ale je kapkovitě protažena směrem ke krčku stehenní kosti s typickou lokalizací návalku anterolaterálně. Tato deformita hlavice vede při flexi a vnitřní rotaci ke kontaktu krčku s okrajem acetabula a tím k poškození chrupavčitého labra a přilehlé chrupavky. Druhý typ zvaný pincer (podle anglického výrazu pro kleště) představuje stav, kdy okraj acetabula příliš prominuje ventrálně a acetabulum je jakoby příliš hluboké. Tím je okraj labra vystaven nárazům krčku i při normálním tvaru hlavice kosti stehenní. Tento stav je typický spíše pro ženskou populaci. Třetí možností je kombinovaný typ, kdy jsou v různé míře zastoupeny obě předchozí deformity. Jedná se o nejčastější typ FAI (6).
Image 1. Základní typy FAI a porovnání s normálními anatomickými poměry kloubu 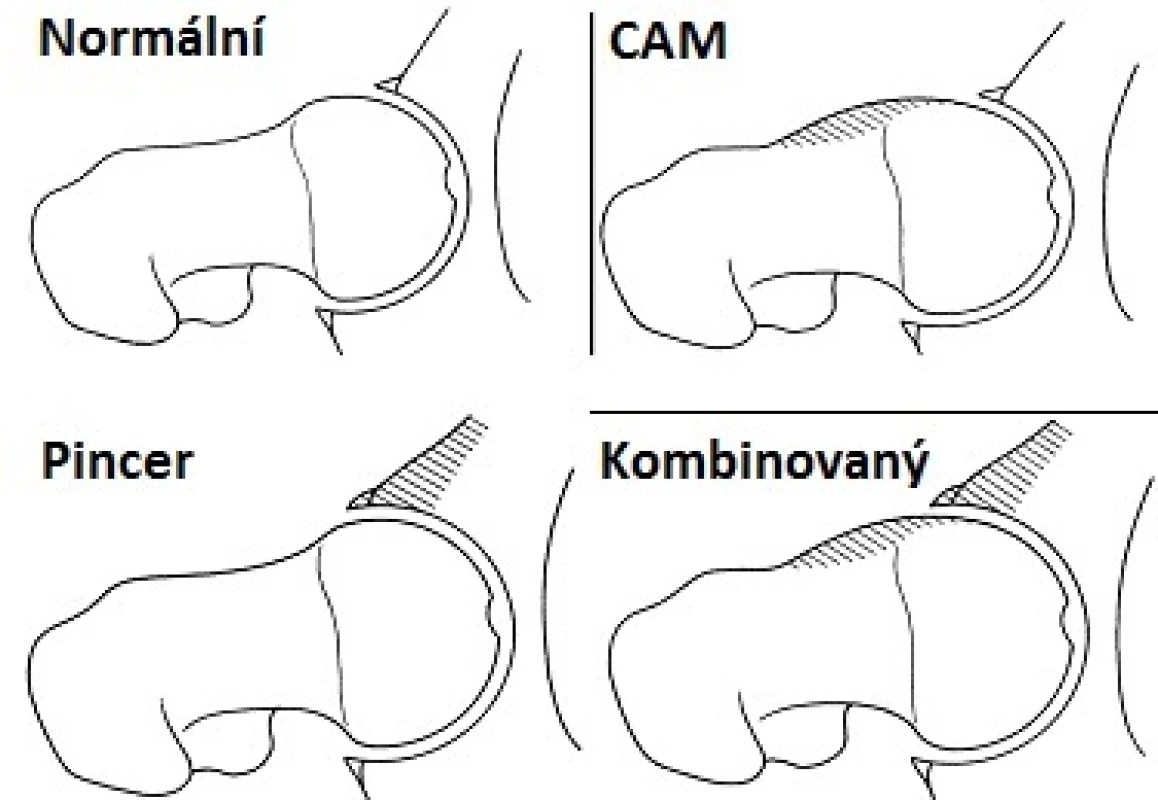
Možnosti diagnostiky
Pokud dojde při FAI k rozvoji kloubního poškození, projevuje se nejčastěji ostrou bolestí v oblasti třísla a přední stany kyčelního kloubu. Při podrobném klinickém vyšetření je možno přesněji lokalizovat oblast poškození kloubu a indikovat možnosti řešení.
Samotný FAI může být diagnostikován z prostých rentgenových snímků v předozadní projekci a axiální projekci na krčky stehenní kosti (tzv. Lauensteinova projekce), na kterých je dobře patrný tvar hlavice stehenní kosti i tvar okraje acetabula (obr. 2).
V rámci diagnostických metod je velice přínosné vyšetření pomocí magnetické rezonance, která může blíže odhalit poškození v oblasti chrupavek a měkkých částí kyčelního kloubu, jež nejsou na prostém rentgenovém snímku patrná (7).
Diagnostika a indikace k operačnímu řešení se však v naprosté většině případů opírá o podrobné a přesné klinické vyšetření kyčelního kloubu. Zejména při flexi a rotacích kyčelního kloubu je při manifestním FAI vyvolána bolest vyšetřovaného kloubu. V rámci vyšetření je však nutno vyloučit i jiné příčiny bolestí kyčelního kloubu, mezi které mohou patřit záněty a nádorová postižení pohybového aparátu, bolesti vycházející z oblasti malé pánve a dolní části zad. Proto diagnostika syndromu FAI patří do specializovaných center, která se tímto problémem zabývají.
Možnosti terapie
Základním principem řešení syndromu FAI je obnovení anatomických poměrů v oblasti kyčelního kloubu tak, abychom zabránili patologickému kontaktu jednotlivých částí kloubu. Dále je při ošetření FAI nutno rekonstruovat již poškozené části kyčelního kloubu, aby nedocházelo k časnému opotřebení tkání a rozvoji degenerativního poškození kloubu (2).
Jednou z možností léčby jsou konzervativní postupy, jež jsou však spíše vhodné jako podpůrná metoda k operačním technikám. Jedná se zejména o léčebnou rehabilitaci se zaměřením na správné fungování kyčelního kloubu a dolní části zad a na správné držení těla. Dále je možno aplikovat do kyčelního kloubu kyselinu hyaluronovou, což může tlumit bolest a umožnit částečnou regeneraci kloubní chrupavky, čímž se snižuje bolestivost kloubu až o 30 % (8). Aplikaci je možno provádět pod kontrolou ultrazvuku či rentgenového zesilovače.
Základním principem je však chirurgické řešení, neboť pokud je syndrom FAI symptomatický, je ve většině případů již přítomen určitý stupeň poškození kyčelního kloubu. V současné době máme k dispozici tři základní operační techniky, které mohou obnovit tvar kyčelního kloubu: artroskopie kloubu, otevřená operační technika s řízenou luxací kloubu, revize přední části kloubu z miniinvazivního přístupu Jedná se však o technicky náročné operace, které předpokládají zkušenosti s danou metodou. Každá z nich má své výhody i nevýhody a je spojena s různými riziky.
Řízená luxace kyčelního kloubu
Tato technika je základní a univerzální metodou ošetření kyčelního kloubu. Jedná se o zákrok, při kterém je provedena šetrná a řízená luxace kyčelního kloubu tak, aby bylo možné ošetřit všechny části kyčelního kloubu. Je při něm dostupné prakticky celé acetabulum a velká část obvodu hlavice stehenní kosti (9). Po protětí kloubního pouzdra je možné přesně anatomicky ošetřit tvar hlavice stehenní kosti (obr. 3) i okraje acetabula, je možno refixovat poškozené labrum, opravit odtrženou kloubní chrupavku a rovněž řešit defekty zátěžové zóny chrupavky hlavice stehenní kosti.
Image 3. Anatomické ošetření hlavice stehenní kosti 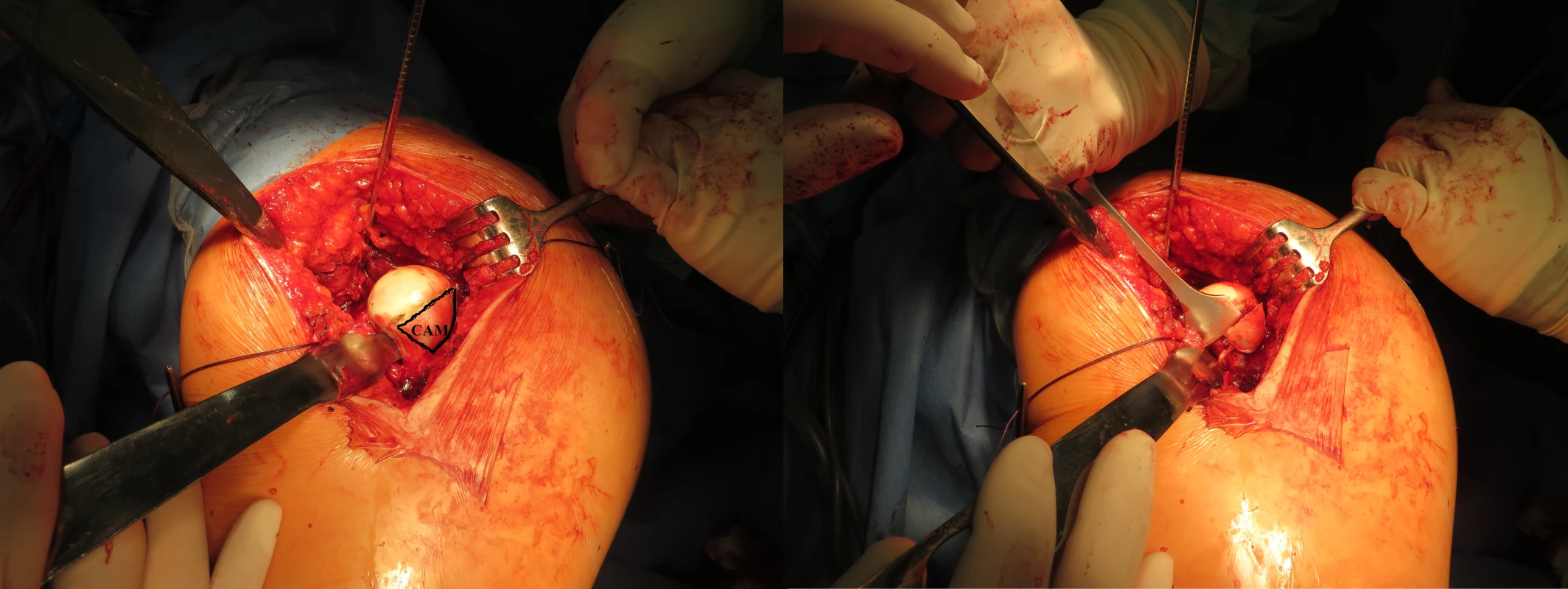
Velkou výhodou tohoto výkonu je možnost komplexně ošetřit veškerou kyčelní patologii provázející FAI. Jedná se však o velký ortopedický výkon, který s sebou přináší výraznou zátěž pro pacienta a riziko možných komplikací. Rovněž vyžaduje zkušenost operatéra i jeho týmu, aby byla zajištěna maximální efektivita a bezpečnost výkonu. Proto se tyto případy často soustřeďují na pracoviště s dobrým technickým zázemím a zkušeností s tímto typem výkonů.
Mezi nejzávažnější rizika patří možnost poranění cév, jež zásobují hlavici stehenní kosti, což má následně negativní vliv na výživu kosti a může uspíšit degenerativní proces či způsobit odumření hlavice. Minimalizaci toho rizika umožňuje Ganzův přístup, tzv. trochanter slip, při kterém se provede osteotomie trochanteru a ten se přesune i s cévami dopředu tak, aby riziko jejich porušení bylo co nejmenší. Přístup vyžaduje dobré anatomické znalosti a šetrné preparování (10).
Dalším rizikem jsou možné krevní ztráty při výkonu, které se mohou pohybovat mezi 400 a 800 ml. Výkon trvá v průměru 90−120 minut, což s sebou nese i zátěž při celkové anestezii. Dále jsou zde možná rizika, která jsou shodná s kloubními náhradami, tedy zánětlivé komplikace a hluboké žilní trombózy. Všem rizikům však lze předcházet. Této typ výkonu má rovněž mírně prodlouženou dobu rekonvalescence nutnou ke zhojení operačního přístupu (11).
Miniinvazivní přední přístup
Tato technika umožňuje ošetření anterolaterální a přední části hlavice kyčelního kloubu z řezu na přední straně kloubu bez nutnosti vykloubení hlavice stehenní kosti. Tím je však výrazně limitována možnost ošetření kloubní chrupavky v zátěžové zóně a labra. Postup je vhodný spíše pro pacienty, kteří již mají určitý stupeň degenerativních změn v kloubu, ale nejsou indikovaní ke komplexním výkonům, jakými jsou řízená luxace a artroskopie.
Tento přístup se v současné době využívá zejména ke snížení mechanických obtíží a zlepšení hybnosti kyčelního kloubu a rovněž jako ochrana proti přetížení bederní páteře při špatném stereotypu pohybu při syndromu FAI. Při této technice máme možnost ošetření zejména CAM typu FAI v jeho typické lokalizaci. Jedná se o výkon méně náročný pro pacienta, zejména je oproti řízené luxaci urychlena rekonvalescence, neboť přístup nezasahuje do hlavních svalových skupin a umožňuje rychlou vertikalizaci (11). Rizika jsou však shodná s předchozí metodou ošetření a výkon opět vyžaduje zkušenosti celého operačního týmu. Nevýhodou přístupu je omezené ošetření kyčelního kloubu.
Artroskopie kyčelního kloubu
V posledních 5−10 letech dochází k výraznému rozvoji artroskopické operativy v oblasti kyčelního kloubu. Jedná se o miniinvazivní metodu, kdy za pomoci operační optiky provádíme diagnostiku a terapii poškození kyčelního kloubu z malých bodových řezů na kůži (12). V úvodu operace je hlavice stehenní kosti povytažena z acetabula přibližně o 1 cm na speciálním trakčním stole tak, abychom získali pracovní prostor pro manipulaci uvnitř kyčelního kloubu a zavedení pracovních nástrojů. V průběhu operace je možno velice dobře diagnostikovat a ošetřit poškození kloubní chrupavky (obr. 4), labra kyčelního kloubu a upravit tvar hlavice stehenní kosti za pomoci specializovaných artroskopických nástrojů a implantátů (obr. 5).
Image 4. Artroskopie kyčelního kloubu − ošetření kloubní chrupavky 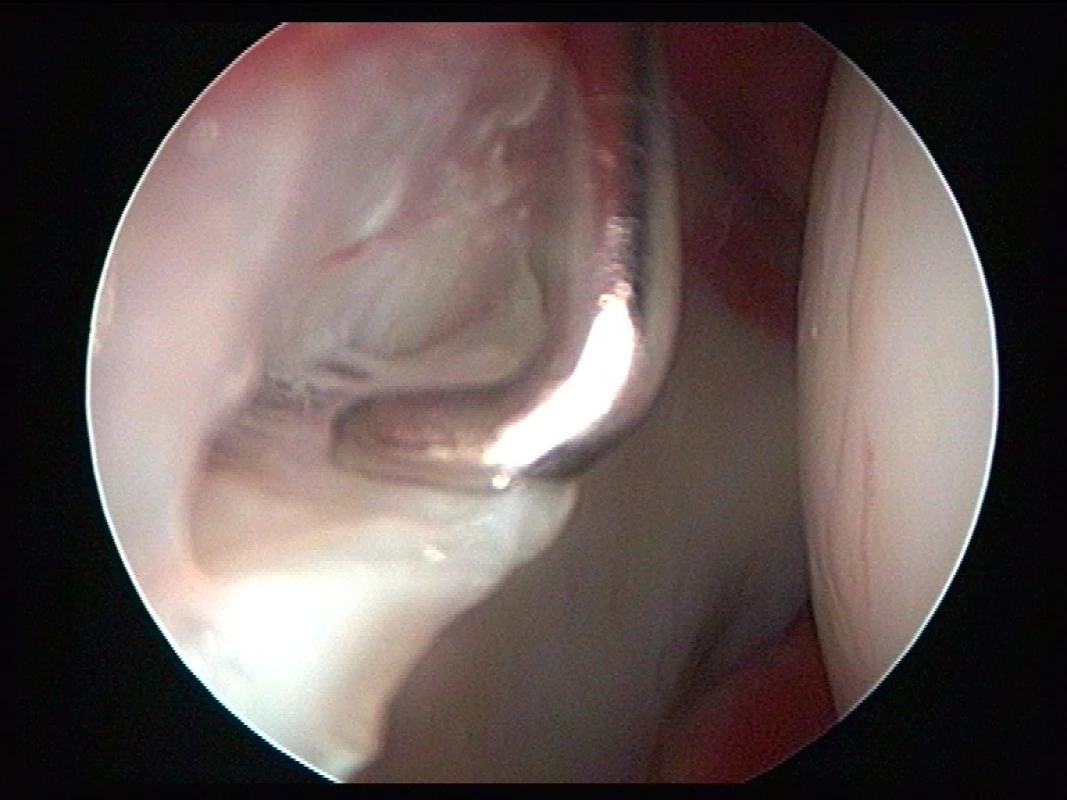
Image 5. Artroskopie kyčelního kloubu − úprava tvaru hlavice stehenní kosti 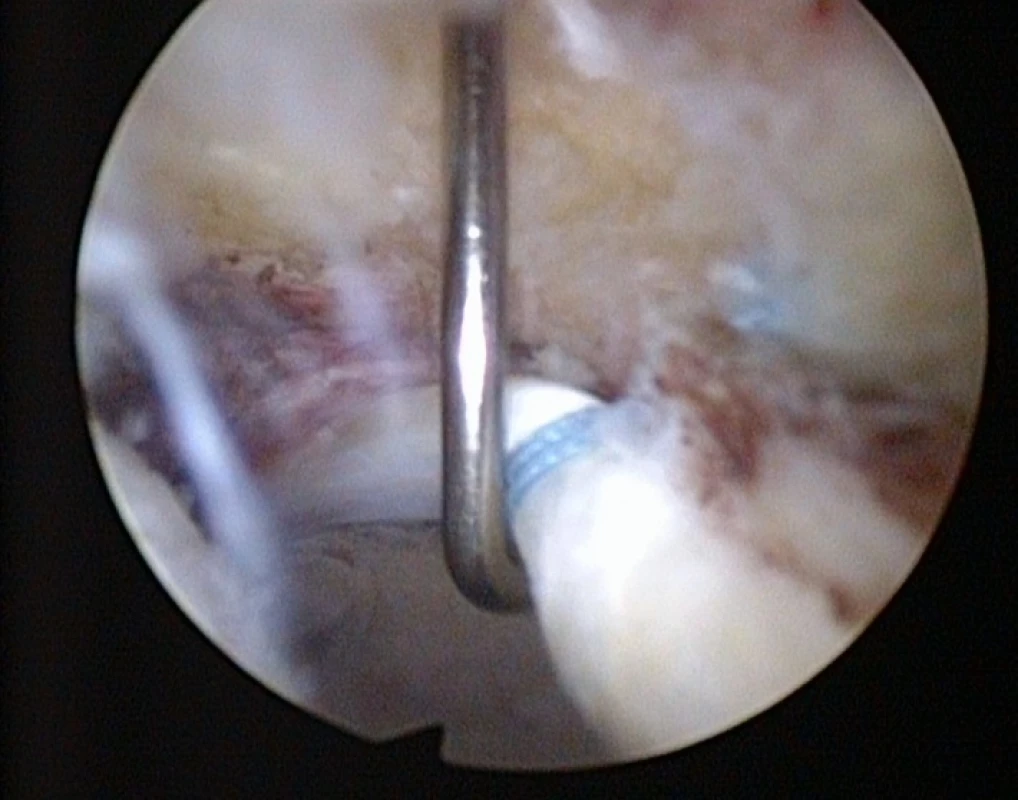
Artroskopická operativa je maximálně šetrná k měkkým tkáním a je pacienty velice dobře snášena. Výraznou nevýhodou artroskopie je limitovaná možnost manipulace uvnitř kyčelního kloubu, není proto vhodná pro rozsáhlé deformity, jež zasahují mimo dostupné oblasti, a tudíž pro každého pacienta. Artroskopie kyčle vyžaduje dobré technické vybavení pracoviště a výsledky jsou výrazně ovlivněny zkušeností operatéra a správnou indikací operačního výkonu. Jedná se rovněž o časově náročný výkon, operační časy se pohybují mezi 60 a 120 minutami, délka operace závisí zejména na rozsahu poškození kloubu. Rizika spojená s artroskopií kyčelního kloubu jsou mírně nižší než u předchozích typů operace, ale mohou být rovněž závažná.
Výsledky terapie FAI
Na našem pracovišti se záchovnou chirurgií kyčelního kloubu soustavně zabýváme, otevřené výkony na kyčelním kloubu zde patří mezi standardní výkony v záchovné chirurgii kyčelního kloubu, v poslední době pak roste zejména množství provedených artroskopií kyčelního kloubu, v němž patříme mezi špičková pracoviště ve střední Evropě.
Se záchovnou chirurgií máme zkušenosti od roku 2008. Od počátku byla hlavní metodou ošetření zejména řízená luxace kyčelního kloubu. Pooperační výsledky zjišťované na základě funkčních dotazníků byly velmi dobré − po jednom roce od operace došlo k výraznému zlepšení obtíží u 80 % pacientů. Průměrná doba hospitalizace se pohybovala mezi 6 a 10 dny, plná zátěž bez opory byla možná po 6−8 týdnech od výkonu dle nálezu a průběhu hojení rány. Závažné komplikace se vyskytly ve 3 % případů, nejčastěji se jednalo o výraznější krevní ztráty a rozvoj osifikací v oblasti operační rány, které vyžadovaly revizi.
Od roku 2010 bylo na našem pracovišti artroskopicky ošetřeno více než 300 pacientů se syndromem FAI. Počty ošetřených pacientů stále rostou. Při hodnocení souboru pacientů jsme vycházeli z funkčních dotazníků, které pacienti vyplňovali před a po výkonu. Průměrná hodnota skóre NAHS (13) před operací činila 56/100, zatímco průměrná hodnota po jednom roce od operace je 88/100. Výskyt závažných komplikací, které vyžadovaly operační revizní operaci, byl u artroskopie 4,2 %, nejčastěji se jednalo o zhoršení degenerativního procesu artrózy s nutnou konverzí na totální endoprotézu kyčelního kloubu. Průměrná doba hospitalizace je 1,8 dne a možnost plného zatížení kloubu bez opory se pohybuje mezi 4 a 6 týdny od výkonu. Krevní ztráty jsou při artroskopických výkonech minimální.
Závěr
Operační řešení FAI přináší velmi dobré výsledky, zejména artroskopická technika je pacienty velice dobře snášena a přináší úlevu od bolestí. Jedná se o technicky náročné výkony, jež se soustřeďují ve specializovaných pracovištích, která se záchovnou chirurgií kyčelního kloubu soustavně zabývají. Přístup k FAI musí být komplexní a zahrnuje nejen správně indikovaný a provedený operační výkon, ale i správně vedený pooperační režim a následnou rehabilitaci, která je nutná k úpravě pohybových stereotypů po operačních výkonech. Rovněž je nutné před výkony na kyčelním kloubu pacienty seznámit s reálnými možnostmi a výsledky operačního řešení, poučit o vhodném režimu a také důkladně informovat o možných rizicích.
Záchovná chirurgie je jistě oblastí ortopedie, na kterou bude kladen čím dál větší důraz, zejména vzhledem k výraznému nárůstu ošetřených pacientů z mladších věkových skupin. Z našich klinických zkušeností vyplývá, že i v současnosti je odborná veřejnost o syndromu FAI stále málo informovaná. Důsledkem je pak mimo jiné velké množství pacientů, kteří nejsou včas diagnostikováni a ošetřeni.
Podpořeno projektem MZ ČR koncepčního rozvoje výzkumné organizace 00064203 (FN Motol).
Seznam použitých zkratek
FAI femoroacetabulární impingement
NAHS Non-Arthritic Hip Score
Adresa pro korespondenci:
MUDr. Jakub Kautzner, Ph.D.
Klinika dětské a dospělé ortopedie a traumatologie 2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
Tel.: +420 224 432 855
e-mail: kautzner.jakub@seznam.cz
Sources
1. Myers SR, Eijer H, Ganz R. Anterior femoroacetabular impingement after periacetabular osteotomy. Clin Orthop Relat Res 1999; 363 : 93–99.
2. Ganz R, Parvizi J, Beck M et al. Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop Relat Res 2003; 417 : 112–120.
3. Bozic KJ, Kamath AF, Ong K et al. Comparative epidemiology of revision arthroplasty: failed THA poses greater clinical and economic burdens than failed TKA. Clin Orthop Relat Res 2015; 473(6): 2131–2138.
4. Khanna V, Harris A, Farrokhyar F et al. Hip arthroscopy: prevalence of intra-articular pathologic findings after traumatic injury of the hip. Arthroscopy 2014; 30(3): 299–304.
5. Sorensen CJ, Johnson MB, Norton BJ et al. Asymmetry of lumbopelvic movement patterns during active hip abduction is a risk factor for low back pain development during standing. Hum Mov Sci 2016; 50 : 38–46.
6. Dimmick S, Stevens KJ, Brazier D, Anderson SE. Femoroacetabular impingement. Radiol Clin North Am 2013; 51(3): 337–352.
7. Peeters J, Vanhoenacker FM, Marchal P et al. Imaging of femoroacetabular impingement: pictorial review. JBR-BTR 2009; 92(1): 35–42.
8. Abate M, Scuccimarra T, Vanni D et al. Femoroacetabular impingement: is hyaluronic acid effective? Knee Surg Sports Traumatol Arthrosc 2014; 22(4): 889–892.
9. Ganz R, Gill TJ, Gautier E et al. Surgical dislocation of the adult hip: a technique with full access to the femoral head and acetabulum without risk of avascular necrosis. J Bone J Surg 2001; 83B(8): 1119–1124.
10. Chládek P, Salaj M, Druga R, Trč T. Cévní zásobení kyčelního kloubu a jeho význam pro záchovnou chirurgii kyčelního kloubu. Ortopedie 2013; 1(7): 13–18.
11. Chládek P, Musálek M, Trč T et al. Femoroacetabular impingement syndrome – efficacy of surgical treatment with regards to age and basic diagnosis. Int Orthop 2015; 39(3): 417–422.
12. Khanduja V, Villar RN. The arthroscopic management of femoroacetabular impingement. Knee Surg Sports Traumatol Arthrosc 2007; 15(8): 1035–1040.
13. Christensen CP, Althausen PL, Mittleman MA et al. The nonarthritic hip score: reliable and validated. Orthop Relat Res 2003; 406 : 75–83.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Jak postupovat při léčení idiopatické skoliózy
- Primární maligní nádory kostí u dětí − možnosti záchovné chirurgie s využitím aloštěpů
- Femoroacetabulární impingement a možnosti jeho řešení
- Zkrácení kosti jako operační řešení diference délek končetin
- Avaskulární nekróza hlavice femuru
- Rehabilitace po totální náhradě kyčelního a kolenního kloubu
- UHMWPE – polyethylen pro artikulační povrchy kloubních náhrad
- Arteficiální náhrady kosti
- První zkušenosti s podáním antidota dabigatran etexilátu ve FN Plzeň
- Paliativní péče v ČR v roce 2016
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Avaskulární nekróza hlavice femuru
- Femoroacetabulární impingement a možnosti jeho řešení
- Rehabilitace po totální náhradě kyčelního a kolenního kloubu
- Zkrácení kosti jako operační řešení diference délek končetin
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career