-
Medical journals
- Career
Pseudoaneuryzma jaterní tepny fistulující do žlučových cest jako příčina opakovaných melén
Authors: Tomáš Paseka 1; Petr Vlček 1; Bohuslav Vojtíšek 2; Bohuslav Kianička 3
Authors‘ workplace: I. chirurgická klinika LF MU a FN u sv. Anny v Brně 1; Klinika zobrazovacích metod FN u sv. Anny v Brně 2; Gastreoenterologické oddělení FN u. sv. Anny v Brně 3
Published in: Čas. Lék. čes. 2012; 151: 472-475
Category: Case Report
Overview
Jedná se o kazuistiku 51leté pacientky po laparoskopické cholecystektomii pro akutní zánět žlučníku s pozdním a opakovaným krvácením do trávicího traktu. Příčinou bylo pseudoaneuryzma jaterní tepny fistulující do žlučových cest. Po selhání opakovaných pokusů o intraarteriální katétrovou embolizaci byla provedena operační revize s transligací pseudoaneuryzmatu s dobrým výsledkem. Jsou diskutovány diagnosticko-terapeutické možnosti a přehled literatury. Metodou první volby u pseudoaneuryzmatu jaterní tepny je selektivní embolizace, až v případě jejího opakovaného selhání operační řešení.
Klíčová slova:
hemobílie, pseudoaneuryzma jaterní tepny, komplikace cholecystektomie, transarteriální embolizace.ÚVOD
Cholecystektomie patří kromě operací kýl mezi nejčastější výkony vůbec. Mezi její specifická úskalí patří zejména poranění žlučových cest a cév zásobující játra.
Zatímco v dobách otevřených cholecystektomií byla poranění žlučového stromu poměrně vzácná, jejich výskyt s rozvojem laparoskopií stoupl dle různých pramenů až na 0,7 % (1). Mechanismem poškození je sklouznutí klipu či ligatury z pahýlu cystiku, transsekce žlučovodů, či poranění elektrokoagulací.
Poranění bývají často zjištěna peroperačně, ale i tak mají vysokou morbitidu (2). Poranění samotné cévy má asi poloviční četnost ve srovnání s biliárními lézemi u laparoskopické techniky. Častěji se však vyskytují poranění kombinovaná – vaskulobiliární, a to zejména u komplikovaných cholecystektomií indikovaných pro akutní cholecystitidu, nebo pokud jsou z jiných důvodů poměry v oblasti viscerální plochy jater změněny a orientace je pro chirurga složitější. K peroperačně nerozpoznanému vaskulobiliárnímu poranění může však dojít u komplikované akutní, ale i u elektivní a jinak zcela nekomplikované cholecystektomie (3). Zdaleka nejčastěji je poraněna větev nebo kmen pravé jaterní tepny (cca v 90 %), asi 10 % z těchto poranění vede k pomalé ischemizaci jater (4).
Pseudoaneuryzma se může rozvinout nejen po operaci, ale například jak po manipulacích s duodenobiliárními stenty, tak po perkutánních punkčních technikách a zcela vzácně může být posttraumatické, postpankreatitické, postcholecystitické, nebo při zavedeném T-drénu ve žlučových cestách.
KAZUISTIKA
Jednapadesátiletá pacientka byla přijata na naší kliniku v dubnu 2011 pro akutní cholecystitidu. Konzervativním postupem se stav pacientky nelepšil, proto bylo přistoupeno k laparoskopické cholecystektomii. Peroperační nález prokázal závažnou cholecystitidu s gangrénou žlučníku a obtížnou, ale nakonec úspěšnou preparací v oblasti branky jaterní. Výkon byl dokončen laparoskopicky. Od prvního pooperačního dne se objevuje biliární odpad z Redonova drénu umístěného do lůžka jaterního. Třetí pooperační den provedena endoskopická retrográdní chlangiopankreatikografie (ERCP) s extrakcí reziduální choledocholitiázy, nálezem biliárního úniku z pahýlu cystiku a ze společného žlučovodu asi 2 cm nad pahýlem cystiku. Oba defekty byly překlenuty duodenobiliárním stentem. Následně klesá sekrece z břišního drénu, který je posléze extrahován a pacientka je bez větších potíží propuštěna 9. pooperační den do domácího ošetření.
Po 6 týdnech, tedy v červnu 2011, byla plánovaně provedeno ERCP a extrahován duodenobiliární stent, výkon i další bezprostřední průběh bez komplikací.
Za další 4 týdny pacientka přichází na chirurgickou ambulanci pro černou stolici a mírné dyspeptické obtíže. Gastrofibroskopické vyšetření neodhaluje žádný zdroj krvácení v orálním gastrointestinálním traktu (GIT), na ultrazvuku břicha jsou jen ultrasonografické známky hepatopatie, v krevních odběrech bez pozoruhodností. Objednáno CT břicha za další 3 týdny, na kterém je patrné sytící se ložisko v oblasti cystiku, avšak bez známek extravazace (obr. 1).
Image 1. CT koronární řez – hyperdenzní ložisko v lůžku žlučníku 
V říjnu 2011 se opakuje meléna a mírné dyspeptické obtíže, opět je negativní gastrofibroskopie (GFS) i koloskopie. Na základě CT nálezu je indikována angiografie (obr. 2) s pokusem o embolizaci ložiska v oblasti branky jaterní, který je jen částečně úspěšný. Výkon ukončen předčasně pro cévní spazmy a četný přítok do ložiska pseudoaneuryzmatu z kolaterál (obr. 3).
Image 2. AG – šipka ukazuje vak plnícího se pseudoaneuryzmatu. Jsou patrny i kovové klipy po cholecystektomii. 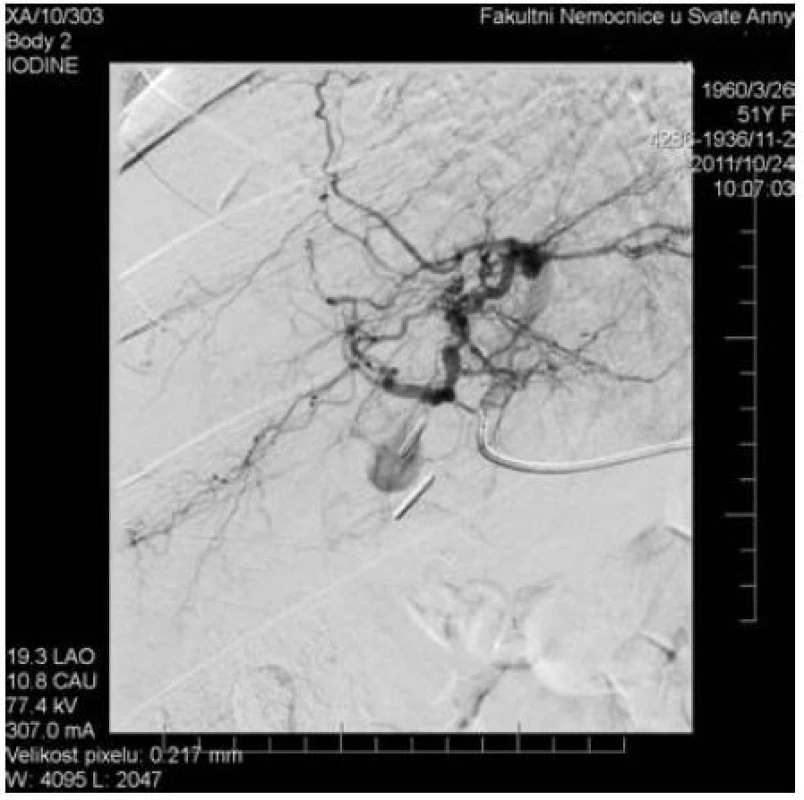
Image 3. AG – šipka ukazuje plnící se vak i po embolizaci. Spirály lze vidět v horní části obrázku. 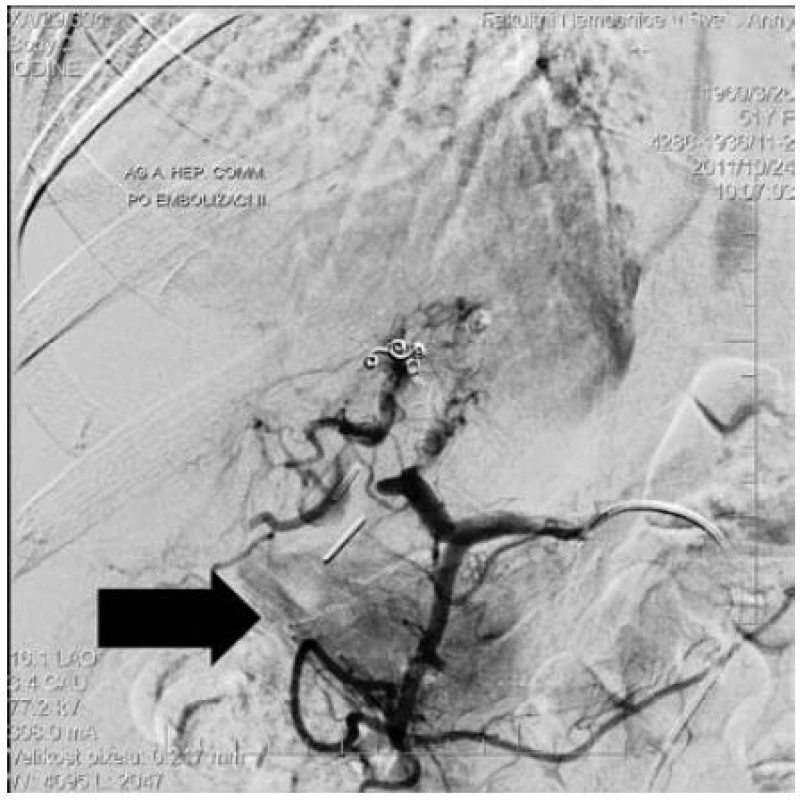
Pacientka je však klinicky bez známek krvácení, bez anemizace v krevním obrazu. Dalších několik měsíců je bez obtíží.
V březnu 2012 je přivezena na ambulanci pro výrazné křečovité bolesti, přidává se rychle pasážovaná meléna. Stav opět zvládnutý angiografickou embolizací – aplikací cívek, tentokrát s dobrým efektem (obr. 4). Pacientka je opět propuštěna do domácí péče.
Image 4. AG – úspěšná embolizace. Extravazace není patrná. 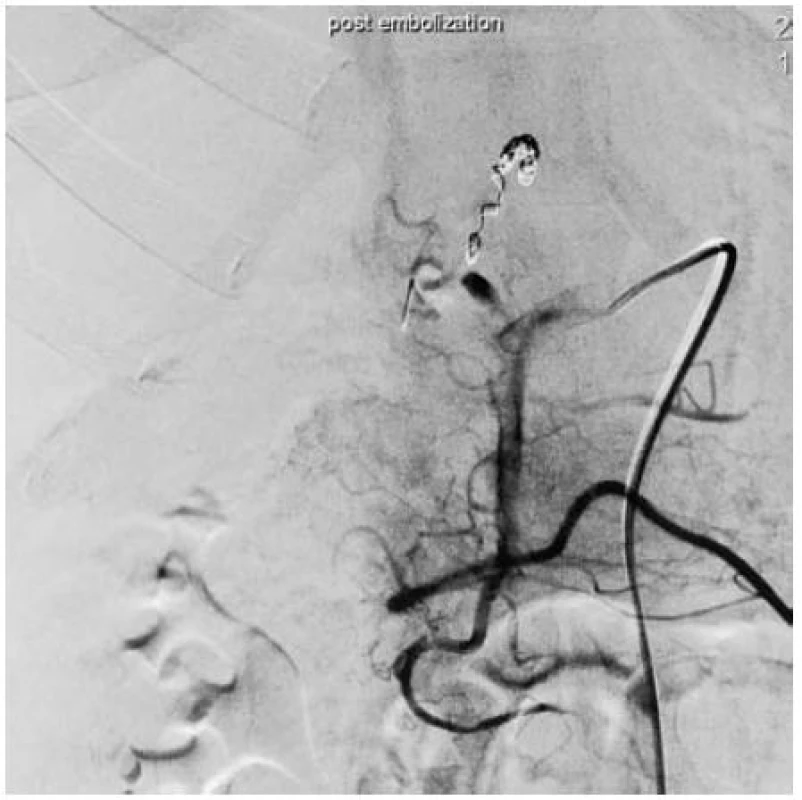
V dubnu 2012 přijata znovu pro výrazné křečovité bolesti břicha s významnou anemizací a nutností krevních převodů. druhý den se přidává meléna, gastrofibroskopicky poprvé zachyceno krvácení z vaterské papily. Při další CT angiografii (obr. 5) je již patrná výrazná dilatace pahýlu cystiku vyplněného krví. Pokus o coiling je tentokrát již neúspěšný (obr. 6). Vzhledem k pokračujícímu výraznému anemizujícímu krvácení nereagujícímu na konzervativní terapii a nemožnosti již zasáhnout metodami intervenční radiologie byla 20. dubna 2012, tedy přesně rok od cholecystektomie, pro předchozím doplnění MRI indikována operační revize.
Image 5. CT – šipka ukazuje dilatovaný pahýl choledochu vyplněný krví 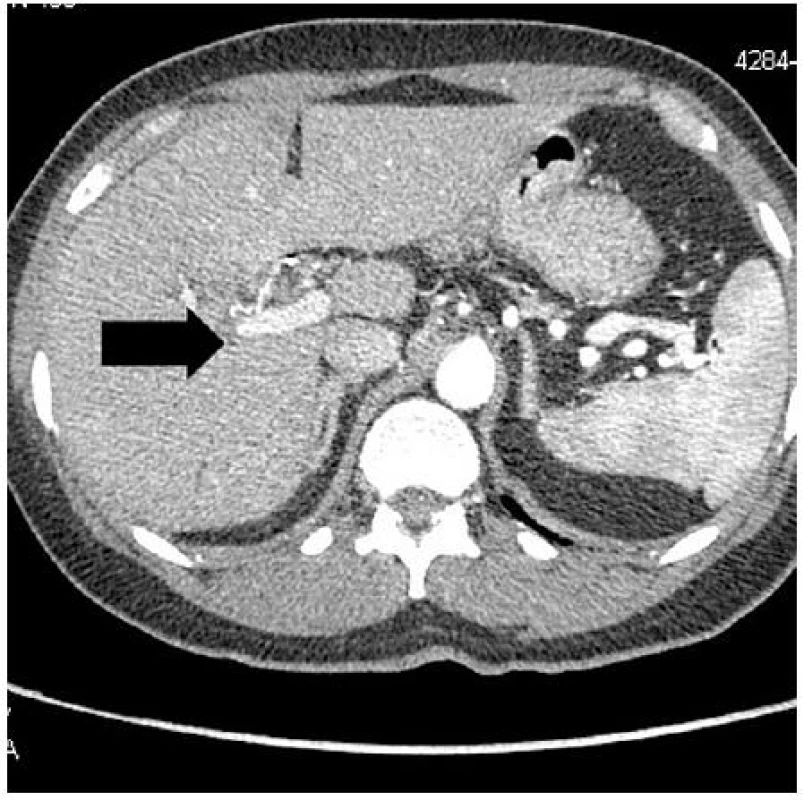
Image 6. AG – vak se plní z četných kolaterál; definitivní neúspěch embolizace 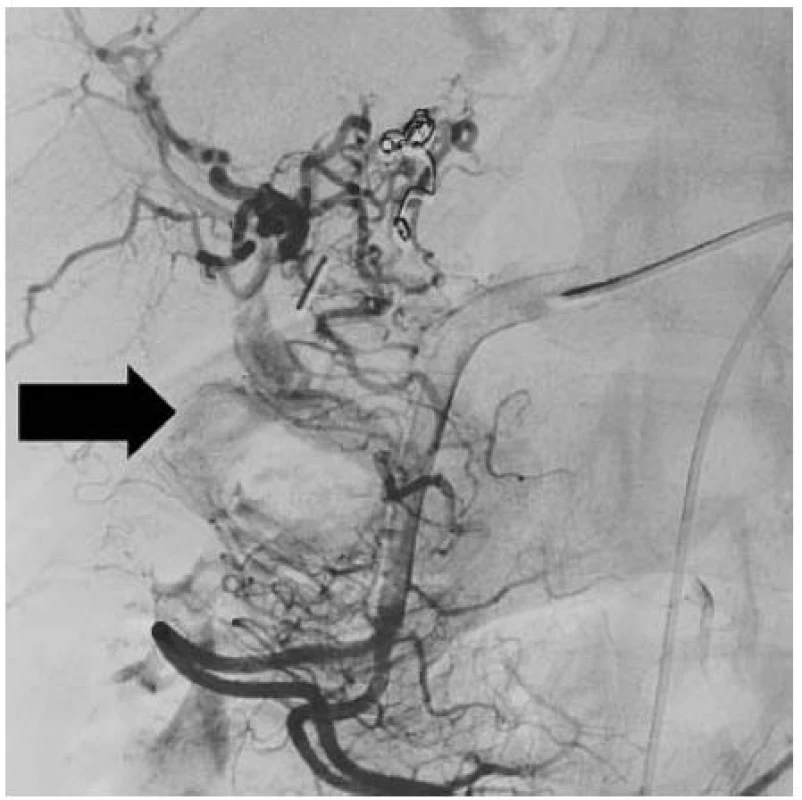
Po otevření dutiny břišní bylo nalezeno menší množství ascitu, bez krve ve volné dutině, srůsty v podjaterní krajině. Po jejich odstranění byla nalezeno pseudoaneuryzma, jehož stěna naléhala na dilatovaný pahýl cystiku. Od něj bylo pseudoaneuryzma odpreparováno a transligováno. Pahýl cystiku otevřen, vybavena koagula a zaveden T-drén do žlučových cest (obr. 7).
Image 7. Peroperační nález – otevřený pahýl cystiku. Pinzeta ukazuje stěnu transligovaného pseudoaneuryzmatu, šipka drén ve žlučových cestách. 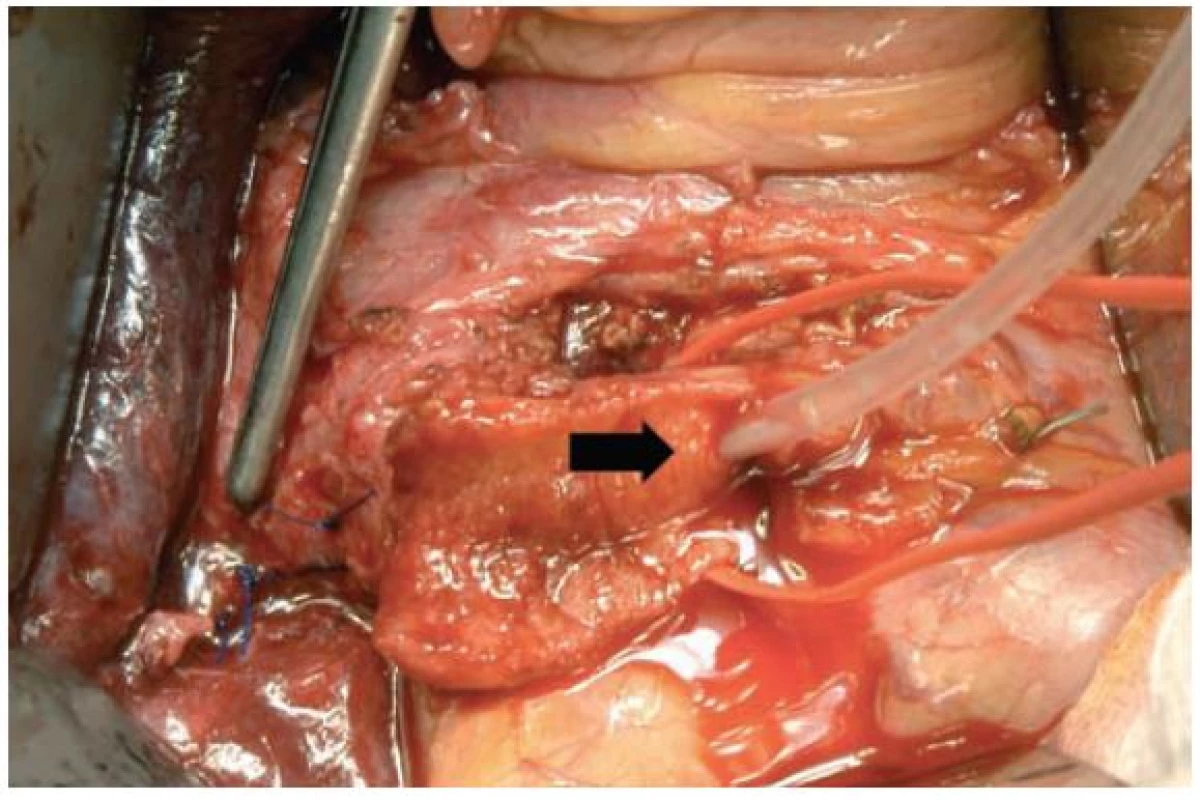
Další pooperační průběh byl již bez komplikací, T-drén byl extrahován a pacientka propuštěna do domácí péče bez známek krvácení a bez poruchy jaterních funkcí, rána zhojena per primam. Pacientka je v ambulantním sledování 2 měsíce po výkonu bez obtíží.
DISKUZE
Z výše prezentované kazuistiky je patrné, že se může v případě pseudoaneuryzmatu jednat o diagnosticko-terapeutický problém. Nevýtěžnost gastrofibroskopie jako diagnostické metody při stanovení krvácení z vaterské papily není výjimkou (5, 6). Klinické projevy pseudoaneuryzmatu kolísají od zcela němých až po manifestní náhlé příhody břišní s krvácením ohrožujícím pacienta na životě. Rovněž odstup od původní operace může být v řádech týdnů až měsíců, což snižuje pravděpodobnost, že si často pro nespecifické obtíže pacienta lékař uvědomí souvislost s proběhlou operací či intervenční metodou. Z klasické triády vyskytující se u hemobílie (krvácení do GIT, ikterus, bolesti v pravém podžebří) se u naší pacientky nikdy nevyskytl ikterus.
Různorodost klinických příznaků odráží možný mechanismus vzniku pseudoaneuryzmatu, který není zcela vysvětlen. Krev vytékající z tangované cévy může být tamponována okolními tkáněmi, a nemusí tak dojít k manifestnímu krvácení, a tedy rozvoji hemoperitonea. Krev do tohoto hematomu může pod tlakem stále přitékat, čímž dojde postupem času k vytvoření slupky ložiska z okolních tkání a formaci pseudoaneuryzmatu. Pokud jsou navíc v okolí poraněny žlučové cesty, může jimi krev odcházet vaterskou papilou do dvanáctníku, a způsobit tak krvácení do GIT ze žlučových cest (hemobilii) (7).
Ani v našem případě není zcela zřejmé, zda k rozvoji pseudoaneuryzmatu došlo v souvislosti s operací samotnou, nebo až při extrakci duodenobiliárního stentu via ERCP.
Podezření na pseudoaneuryzma může být vysloveno již při transabdominálním ultrazvukovém vyšetření, může být zachycena infiltrace s vířivými toky (ačkoliv ne všechny ultrazvukové přístroje disponují možností dopplerovského měření). Metodou volby v diagnostice je však bezesporu CT angiografie, která již v dnešní době plně nahradila klasickou angiografii.
Metodou volby v léčbě pseudoaneuryzmatu je mechanická embolizace ložiska cestou intervenční radilogie. Aplikace spirál do krčku pseudoaneuryzmatu (coiling) způsobí jeho uzávěr. Úspěšnost této metody velmi vysoká a podle různých pramenů výrazně převyšuje 85 % (8).
Krom klasické aplikace spirál přichází v úvahu ještě stentáž cévy v místě odstupu krčku aneuryzmatu (9, 10). Při opakovaném selhání coilingu a pokračujícím krvácení je třeba přistoupit k operačnímu řešení, tak jak se to stalo u naší pacientky. Moderní miniinvazivní alternativy klasické radiologické intervence jsou například transkutánní ultrazvukem naváděné embolizace pomocí kyanoakrylátového lepidla či aplikace trombinu (11–13). S těmito metodami však na našem pracovišti zkušenosti nemáme.
I po úspěšné léčbě je pacientku třeba dále sledovat zejména s ohledem na jaterní funkce. Byly popsány případy pozdních striktur žlučových cest po úspěšné embolizaci, na jejichž vzniku se zřejmě podílí i ischémie (14).
ZÁVĚR
Pseudoaneuryzma jaterní tepny je vzácnou a potenciálně život ohrožující komplikací cholecystektomie nebo intervenčních metod. Vzhledem k různorodému klinickému průběhu a často velkému časovému odstupu od operace může dojít k prodlení ve stanovení správné diagnózy. S ohledem na vysoké riziko ruptury (cca 75 % celoživotně) (15) je indikováno terapeutické řešení i u asymtpomatických pacientů. Metodou volby je intervenční intraarteriální selektivní embolizace. V případě jejího selhání je nutné operační řešení. Důležitým prognostickým faktorem je včasné stanovení diagnózy, takže i lékař prvního kontaktu by měl na možnost vaskulobiliární komplikace u pacienta po hepatobiliárních operacích či intervencích se známkami krvácení do GIT myslet. Léčba těchto komplikací by měla být prováděna v centrech, kde je v případě potřeby k dispozici erudovaný hepatobiliární chirurg.
Zkratky
- ERCP – endoskopická retrográdní chlangiopankreatikografie
- GFS – gastrofibroskopie
- GIT – gastrointestinální trakt
ADRESA PRO KORESPONDENCI:
MUDr. Tomáš Paseka
I. chirurgická klinika LF MU a FN u sv. Anny v Brně
Pekařská 53, 656 91 Brno
e-mail: tomas.paseka@gmail.com
Sources
1. Loveček M, Havlík R, Klein J, Malý T, Köcher M, Černá M, Král V, Neoral Č. Iatrogenní poranění žlučových cest. Rozhl Chir 2010; 89(3) 183–187.
2. Třeška V, Skalický T, Šafránek J, Kreuzberg B. Poranění žlučových cest při cholecystektomii Rozhl Chir 2005; 84(1): 13–18.
3. Schwarzmannová K, Poch T., Šimša J., Vidim T., Chudomel P, Volšanský P., Kašík S., Chochola M. Pseudoaneurysma arteria hepatica manifestující se hemobilií jako komplikace laparoskopické cholecystektomie. Rozhl Chir 2008; 87(7): 360–363.
4. Strasberg SM, Helton WS. An analytical review of vasculobiliary injury in laparoscopic and open cholecystectomy. HPB 2011; 13: 1–14. doi: 10.1111/j.1477-2574.2010.00225.x
5. Beuran M, Chiotoroiu AL, Avram M, Vartic M, Constantinescu G, Dorobāt, B, Ros,u O, Diaconescu BI. Management for pseudoaneurysm of cystic artery with an arterio-biliary fistula after laparoscopic cholecystectomy: a rare case of hemobilia. Chirurgia (Bucur) 2008; 103(6): 689–694.
6. Dogˇan R, Yildirim E, Göktürk S. Gastrointestinal hemorrhage caused by rupture of a pseudoaneurysm of the hepatic artery. Turk J Gastroenterol 2012; 23(2): 160–164.
7. Šiller J, Havlíček K, Turnovský P, Šácha M, Červinka V. Hemobilie, vzácná příčina krvácení do GIT. Rozhl Chir 2008; 87(2): 89–91.
8. Tsai CC, Chiu KC, Mo LR, Jao YT, Lin YW, Yang TM, Chang KK. Transcatheter arterial coil embolization of iatrogenic pseudoaneurysms after hepatobiliary and pancreatic interventions. Hepatogastroenterology 2007; 54(73): 41–46.
9. Ichihara T, Sato T, Miyazawa H, Shibata S, Hashimoto M, Ishiyama K, Yamamoto Y. Stent placement is effective on both postoperative hepatic arterial pseudoaneurysm and subsequent portal vein stricture: a case report. World J Gastroenterol 2007; 13(6): 970–972.
10. Paci E, Antico E, Candelari R, Alborino S, Marmorale C, Landi E. Pseudoaneurysm of the common hepatic artery: treatment with a stent-graft. Cardiovasc Intervent Radiol 2000; 23(6): 472–474.
11. Tokue H, Takeuchi Y, Sofue K, Arai Y, Tsushima Y. Ultrasound-guided thrombin injection for the treatment of an iatrogenic hepatic artery pseudoaneurysm: a case report. J Med Case Rep. 2011 Oct 21; 5 : 518.
12. Tokue H, Takeuchi Y, Sofue K, Arai Y, Tsushima Y. Ultrasound-guided thrombin injection for the treatment of an iatrogenic hepatic artery pseudoaneurysm: a case report. J Med Case Rep 2011 ;5 : 518.
13. Francisco LE, Asunción LC, Antonio CA, Ricardo RC, Manuel RP, Caridad MH. Post-traumatic hepatic artery pseudoaneurysm treated with endovascular embolization and thrombin injection. World J Hepatol 2010; 2(2): 87–90.
14. Madanur MA, Battula N, Sethi H, Deshpande R, Heaton N, Rela M. Pseudoaneurysm following laparoscopic cholecystectomy. Hepatobiliary Pancreat Dis Int 2007; 6(3): 294–298.
15. Tessier DJ, Fowl RJ, Stone WM, McKusick MA, Abbas MA, Sarr MG, Nagorney DM, Cherry KJ, Gloviczki P. Iatrogenic hepatic artery pseudoaneurysms: an uncommon complication after hepatic, biliary, and pancreatic procedures. Ann Vasc Surg 2003; 17(6): 663–669. Epub 2003 Oct 23.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Jak číst kriticky odborné články
- „Governance“ pro zdraví lidí
- Sexuálně přenosné infekce a spermicidy
- Aktuální koncepce ošetření závažných poranění v Traumatologickém centru Fakultní nemocnice Královské Vinohrady
- Pseudoaneuryzma jaterní tepny fistulující do žlučových cest jako příčina opakovaných melén
- Oxidační stres u nemocných po léčbě antracyklíny pro solidní nádorová onemocnění
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Sexuálně přenosné infekce a spermicidy
- Jak číst kriticky odborné články
- Aktuální koncepce ošetření závažných poranění v Traumatologickém centru Fakultní nemocnice Královské Vinohrady
- Oxidační stres u nemocných po léčbě antracyklíny pro solidní nádorová onemocnění
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

