-
Medical journals
- Career
Komplikace v oblasti kapsy kardiostimulátoru
Authors: J. Vlašínová; M. Kozák; L. Křivan; M. Sepši
Authors‘ workplace: Interní kardiologická klinika FN, Brno
Published in: Čas. Lék. čes. 2008; 147: 102-105
Category: Original Article
Overview
Východisko.
Počet pacientů s kardiostimulátory se zvyšuje, jednak z důvodů delšího přežívání, ale i pro rozšíření indikací ke kardiostimulaci. Při zvyšujícím se počtu výkonů, musíme počítat i s větším počtem komplikací a tyto komplikace řešit tak, abychom zabránili vážnějšímu poškození pacienta.Metody a výsledky.
V našem sdělení jsme se zaměřili na možné komplikace v oblasti kapsy kardiostimulátoru, monitorovali jsme jejich výskyt, sledovali typ komplikace, nebezpečí vzniku infekční endokarditidy a uvádíme vlastní zkušenosti z řešení těchto komplikací. Z celkového počtu 3978 výkonů jsme indikovali k revizi kapsy PM 141 pacientů, což představuje 3,5 %.Závěry.
Opakované kontroly kapsy a při potížích včasné odeslání pacientů na specializované pracoviště je nezbytné pro bezpečnost nositelů kardiostimulátorů.Klíčová slova:
kapsa kardiostimulátoru, infekční endokarditida.Trvalá kardiostimulace patří již neodmyslitelně k léčebným metodám v kardiologii. Zatímco dříve se kardiostimulátor indikoval hlavně pacientům s atrioventrikulárními blokádami jako život zachraňující výkon, dnes již větší podíl na primoimplantacích představují pacienti se sick sinus syndromem. Vzhledem k sofistikovaným přístrojům s mnoha funkcemi se dnes již daleko více zohledňuje kvalita života pacienta. V posledních letech přibývá i tzv. nebradykardických indikací trvalé kardiostimulace, např. resynchronizační terapie, která již nezastupitelně patří k možnostem léčby srdečního selhání. Ve světě se odhaduje kolem 500 000 implantací ročně, a i když se jedná o vysoce efektivní a bezpečný výkon, musí se počítat i s komplikacemi jak časnými, tak pozdními a hlavně je nezbytné naučit se tyto komplikace řešit tak, aby neohrožovaly život pacienta (1).
V tomto sdělení předkládáme zkušenosti našeho pracoviště s komplikacemi v oblasti kapsy kardiostimulátoru.
SOUBOR NEMOCNÝCH A POUŽITÉ METODY
Za 10 let, v letech 1997–2006 bylo na Interní kardiologické klinice FN, Brno provedeno 3276 primoimplantací, 679 reimplantací pro vybití zdroje a 23 rozšíření na biventrikulární systém. Celkem bylo provedeno tedy 3978 výkonů, kdy se otevírala kapsa kardiostimulátoru, což vždy považujeme za rizikový okamžik, jak ke vzniku hematomu, tak infekce. Za sledované období jsme provedli 141 revizí kapsy, což představuje 3,5 %. Tyto revize byly u 103 pacientů, u některých byly komplikace v oblasti kapsy řešeny opakovaně (tab. 1).
Table 1. Počet reoperací z celkového počtu výkonů 
V retrospektivní studii jsme monitorovali výskyt komplikací v oblasti kapsy kardiostimulátoru, sledovali časné a pozdní komplikace, analyzovali typ zjištěné komplikace, prováděli doplňující soubor vyšetření v jejich diagnostice a řešení a hodnotili riziko vzniku infekční endokarditidy. Na základě našich zkušeností navrhujeme doporučení optimálního postupu v řešení těchto komplikací.
Jako komplikace (tab. 2) v oblasti kapsy jsme označili:
Hematom,většinou časný pooperační, u části pacientů se jednalo o pozdní komplikaci – např. po úderu na oblast kardiostimulátoru.
Fluktuace nad přístrojem téměř vždy pozdní komplikace, takto označujeme serózní výpotek, často recidivující, bez známek zánětu.
Dekubitus vždy pozdní komplikace, v některých případech počínající se ztenčením kůže nad přístrojem a lividním zbarvením, někdy i s protruzí kardiostimulátoru či elektrody.
Infekce ve většině případů pozdní komplikace, jednak jako zinfikovaný dekubitus, někdy předcházel úraz do oblasti PM. U 5 pacientů byl dekubitus a následně infekce nad zaslepenými, již nefunkčními elektrodami. Jeden pacient měl infekci kapsy po bodnutí hmyzem.
Přemístění kardiostimulátorů pro dyskomfort pacientů, nebo z kosmetických důvodů.
Výsledky
Revizi kapsy jsme indikovali pro hematom u 81 pacientů, z toho 72 časně do 3 dnů po primoimplantaci (52 pacientů bylo chronicky antikoagulovaných u 6 byly diagnostikovány koagulopatie).
Hematom je důvodem 58 % všech revizí a z celkového počtu výkonů tvoří revize kapsy pro hematom 2 %. Fluktuaci nad kapsou kardiostimulátoru jsme měli u 8 pacientů, jedná se o 5 % komplikací. Fluktuace při serózním výpotku byly řešeny v 5 případech konzervativně. Ve 2 případech jsme PM posouvali na jiné místo a u jednoho pacienta jsme extrahovali přístroj pro infekci, která se projevila po opakovaných punkcích výpotku. Dekubitus jsme měli u 25 pacientů, představuje 18 % všech revizí a 1 % z celkového počtu výkonů. Infekci kapsy mělo 22 pacientů, což je 15 % všech revizí a 0,6 % z celkového počtu výkonů. U 7 pacientů jsme provedli explantaci celého kardiostimulačního systému. Přemístění pro bolestivost, či nevhodnost pozice se prováděla u 5 pacientů.
Hematom, jako časná komplikace primoimplantace, byl řešen během hospitalizace revizí kapsy, stavěním krvácení a snížením antikoagulační léčby. Většinou se jednalo o pacienty s chronickou antikoagulací po náhradě chlopně. I když tyto pacienty klasicky převádíme před výkonem na nízkomolekulární heparin, je toto riziko větší. Dle našich zkušeností lze jako další rizikový faktor uvést chronickou renální insuficienci, diabetes mellitus a vyšší věk. Část pacientů s hematomem přichází jako pozdní komplikace s odstupem více jak půl roku od primoimplantace. U těchto pacientů bývá příčinou hematomu úraz (napadení cizí osobou, padnutí těžkého předmětu na oblast stimulátoru). Tito pacienti mívají protrženou původní kapsu, a zdroj krvácení je z okolní tkáně (obr. 1). U těchto hematomů bývá také dost často porušen kožní kryt a zároveň hrozí dekubitus a infekce. Při revizi rány vyjmeme koagula, stavíme krvácení a kardiostimulátor se snažíme umístit hlouběji do podkoží, případně subpektorálně.
Image 1. Infekce v kapse kardiostimulátoru 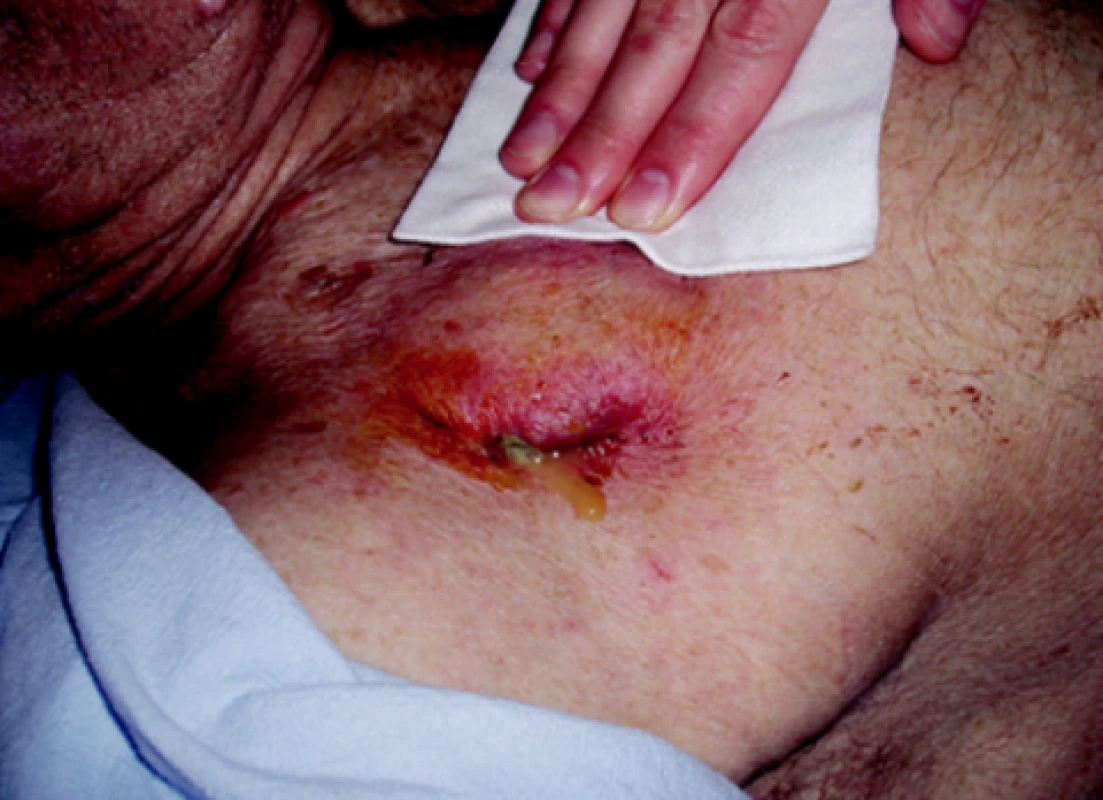
Fluktuace se serózním sterilním někdy se opakujícím výpotkem si nedokážeme jasně vysvětlit. Jedná se o komplikaci pozdní, leckdy po několika letech od primoimplantace.
Punktujeme čirou tekutinu, okolí kapsy nejeví známky zánětu, pacient je afebrilní a bez laboratorních známek zánětu. Nebezpečím jsou opakované punkce a evakuace tekutiny, kdy může dojít k zanesení infekce. Jako řešení se podávala antiflogistika, někdy jsme aplikovali do kapsy kortikoidy.
O komplikaci zvané dekubitus hovoříme, jestliže je kůže nad kardiostimulátorem zřetelně tenčí, bývá lividní, oproti spodině není pohyblivá, případně je již patrný defekt v kožním krytu s protruzí elektrody, či části kardiostimulátoru. V okolí kapsy nejsou známky zánětu a bílkoviny akutní fáze jsou negativní a pacient je afebrilní.
Jestliže se nejedná o defekt v kožním krytu (obr. 2), řešíme tuto komplikaci pouze excizí poškozené tkáně se zanořením kardiostimulátoru hlouběji do zdravé tkáně – opět nejčastěji subpektorálně. Existuje-li defekt v kožním krytu a část kardiostimulačního systému již prominuje ven z rány, provádíme v jedné době zavedení nového kardiostimulačního systému z druhé strany a následnou explantaci původního pacemakeru, kdy elektrody ponecháváme zaslepené v ráně. Při opakovaných potížích i se zaslepenými elektrodami, kdy tyto prominují a hrozí vznikem dekubitů, indikujeme vzhledem k možnosti vzniku zánětu a nebezpečí rozvoje infekční endokarditidy extrakci.
Image 2. Počínající dekubitus kapsy kardiostimulátoru 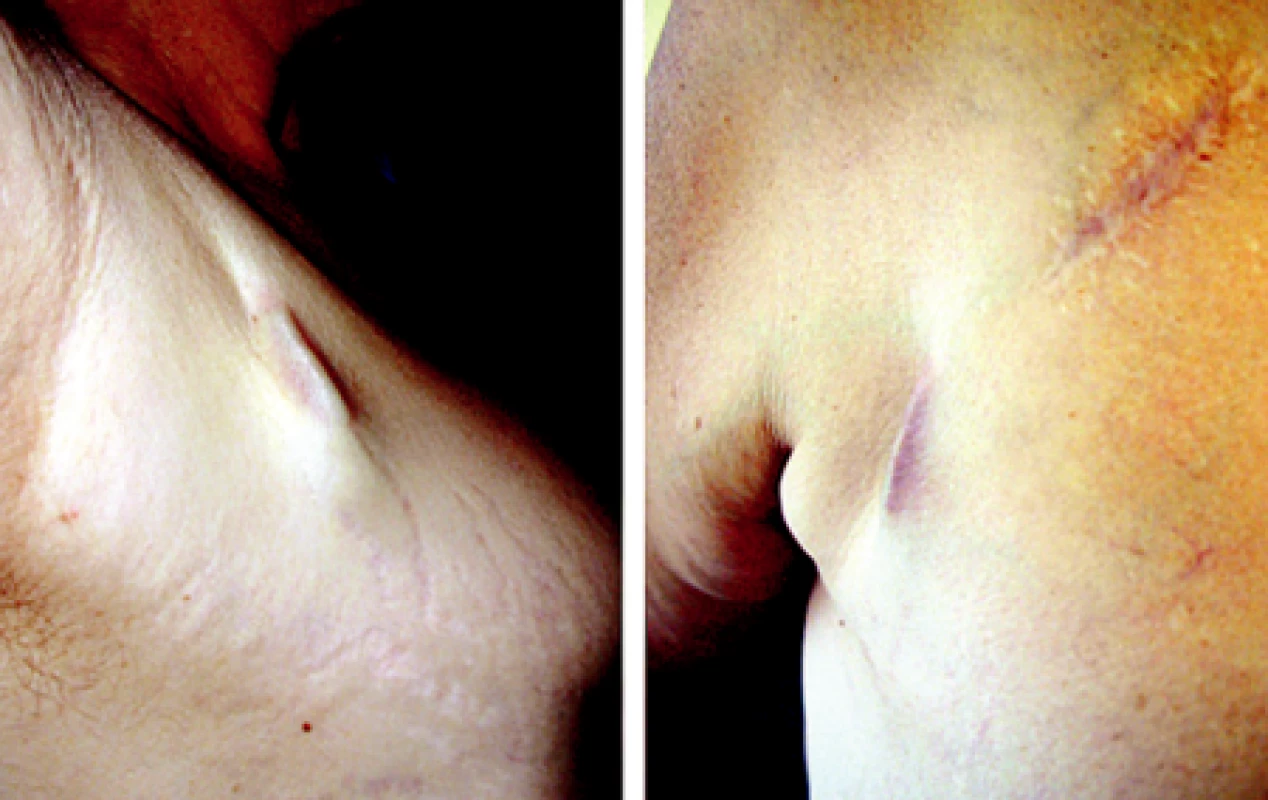
Infekce v oblasti kapsy kardiostimulátoru je nejzávažnější komplikací. Kapsa bývá zduřelá, může být patrna fluktuace a okolí je zarudlé (obr. 3). Někdy má pacient teploty a bývají zvýšeny zánětlivé markery. U některých pacientů se v oblasti kapsy vytvoří píštěl, kterou odtéká hnis.
Image 3. Dekubitus s výhřezem elektrody u kachektické pacientky 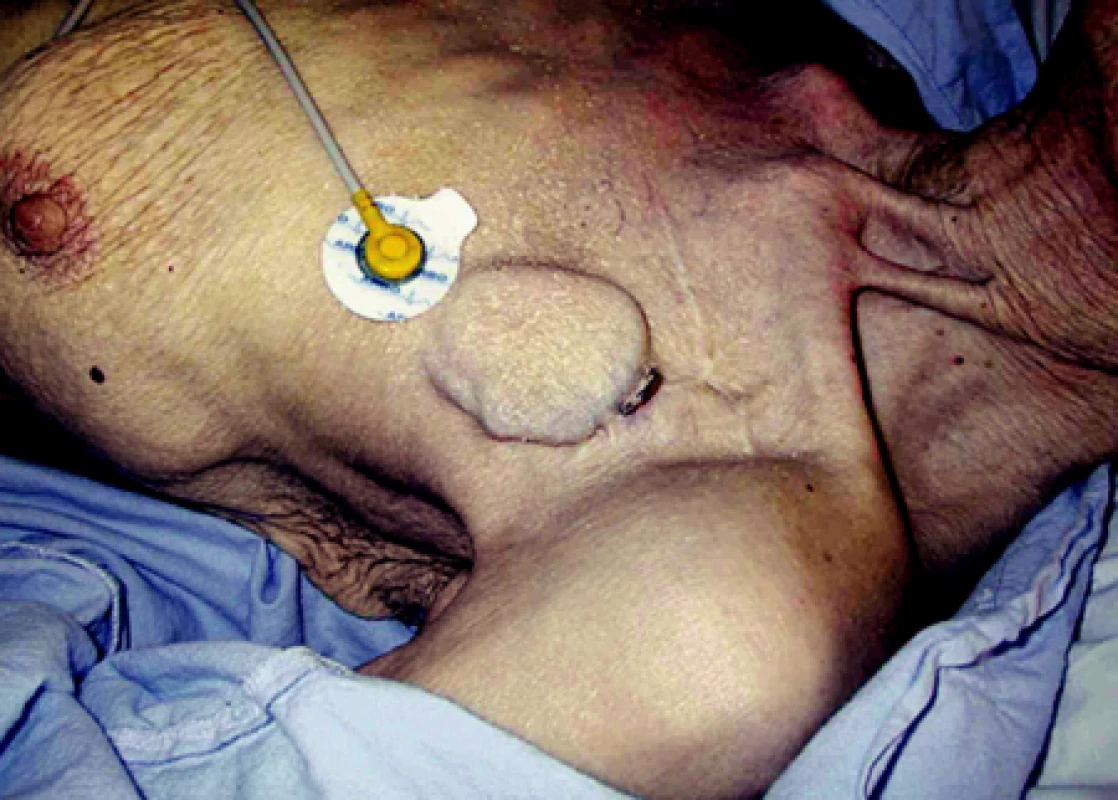
Jako infekční agens bývá nejčastěji vykultivován Staphylococcus aureus, Staphylococcus koaguláza negativní a Staphylococcus epidermidis. U těchto pacientů nasazujeme okamžitě antibiotika a dle echo obrazu – nejlépe transezofageálního – zjišťujeme, zda nejsou vegetace na elektrodách a odebíráme hemokultury.
Jako první je třeba zjistit stupeň závislosti pacienta na kardiostimulaci. U modernějších přístrojů jsme schopni odečíst procento stimulace z programátoru. U ostatních přístrojů přeprogramujme do režimu VVI na frekvenci 40/min a dle telemetru sledujeme podíl zastoupení stimulace.
Jestliže jsou hemokultury negativní, nejsou známky sepse, pak u pacientů dependentních na stimulaci implantujeme nový kardiostimulační systém druhostranně. Poté vyjmeme původní systém z infikované kapsy, stimulátor explantujeme, elektrody zaslepíme, posuneme mimo původní kapsu, ránu vyčistíme a ponecháme ještě otevřenou. Ošetřujeme lokálně obložkami s betadinne. Po 3–5 dnech provádíme resuturu. U pacientů, kteří nejsou dependentní na stimulaci, explantujeme původní přístroj, ránu ošetřujeme a implantaci druhostranně provádíme až po zhojení a sutuře původní rány.
Jsou-li hemokultury pozitivní, tak i v případech, kdy není nález vegetací na elektrodách, explantujeme celý kardiostimulační systém i s elektrodami. U dependentních pacientů implantujeme další systém epikardiálně z minithorakotomie.
U 5 pacientů jsme přemisťovali kardiostimulátor z důvodů migrace, nevhodnosti pozice způsobující bolestivost nebo omezenou hybnost. Příčinou tohoto stavu je pravděpodobně nedostatečná fixace přístroje ve stávající poloze.
Diskuze
Komplikace v oblasti kapsy kardiostimulátoru je jev, se kterým se setkáváme v kardiostimulačních ambulancích ne zcela vzácně. Abychom předešli jedné z největších hrozeb pacientů – nositelů cizího materiálu – infekční endokarditidě, je nutné tyto komplikace okamžitě řešit.
V literatuře neexistuje mnoho odkazů ohledně těchto pacientů, většinou se jedná o sdělení z velkých studií (2, 3). Vzhledem k počtu primoimplantací prováděných v našem kardiostimulačním centru jsme se rozhodli provést tuto retrospektivní studii, která by mohla inspirovat k vytvoření guidelines komplikací kardiostimulace (4).
Image 4. Dekubitus a infekce kapsy kardiostimulátoru 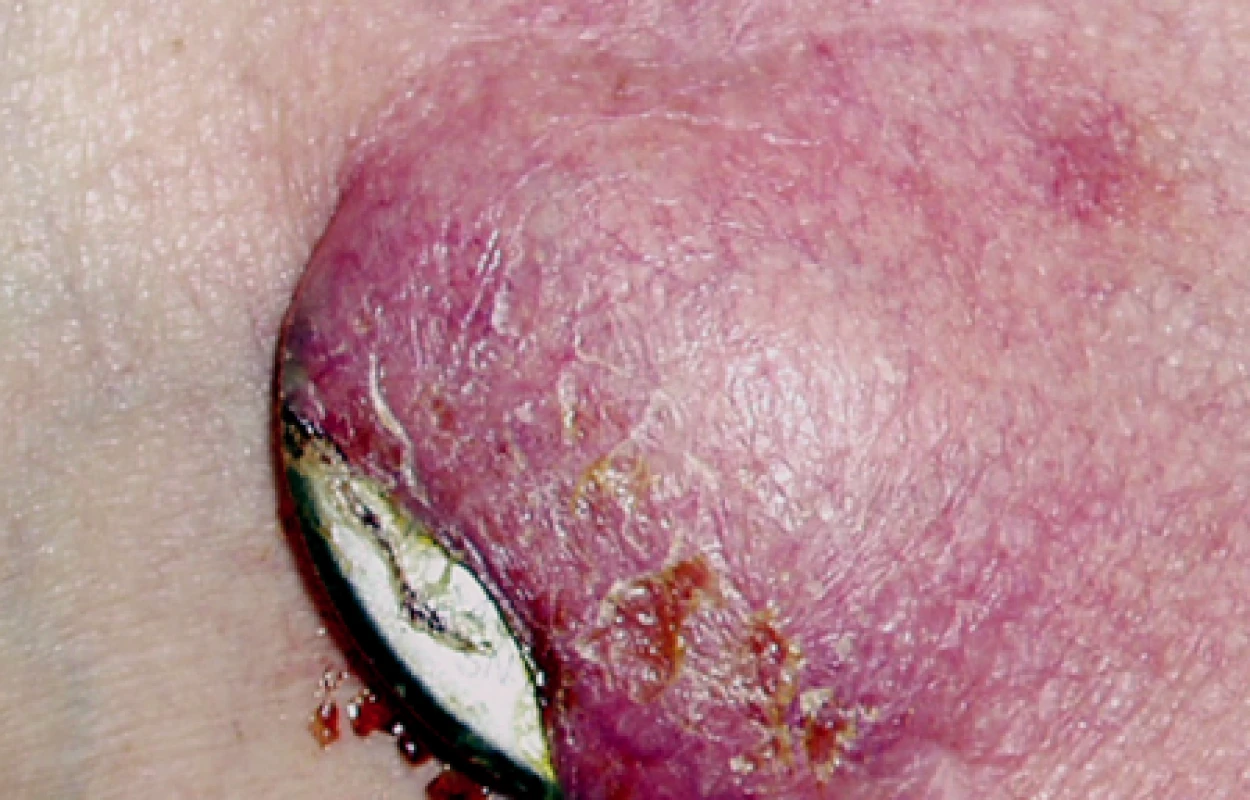
Implantace kardiostimulátoru je výkon prováděný za přísných aseptických podmínek. Zabránění pozdějším komplikacím záleží na zkušenosti operátora. Výkon se provádí za antibiotické profylaxe. O tom, jak podávat antibiotika nejsou údaje ze studií, obvykle se aplikuje l dávka před a 2 dávky po výkonu (5). Z dalších rizikových faktorů lze uvést prolongovaný čas výkonu, diabetes mellitus, imunosupresivní léčbu, radioterapii, antiagregaci a antikoagulaci, srdeční selhání, renální insuficienci a věk pacienta.
Incidence hematomů je uváděna od 2–20 %. Zde se setkáváme s rizikovými faktory – nejčastěji antikoagulací, antiagregací (warfarin, ASA, clopidogrel), renální insuficiencí, dále nelze opomenout nezkušenost operatéra, kdy se uvádí méně než 50 výkonů za rok. Jako bezpečné pro výkon se popisuje INR 2. Na našem pracovišti implantujeme pacienty s INR od l,5 (6).
V literatuře je popsán výkon, kdy byl pacientovi současně implantován kardiostimulátor druhostraně a explantován původní pro infekci v kapse, toto jsme na Interní kardiologické klinice v Brně provedli 11× a pouze u 3 pacientů jsme museli následně původní elektrody extrahovat. U jednoho pacienta pro opakované píštěle v ráně nad původními elektrodami a u dvou pacientů pro rozvoj infekční endokarditidy (7).
Je zřejmé, že jakmile se jedná o opakované infekční komplikace kapsy, je vhodné v rámci prevence IE extrahovat rovnou celý systém, byť nejeví známky bakteriémie (8–12).
Dekubity nad kapsou PM postihují pacienty v každém věku. Přístroje se většinou implantují subkutánně, ale u pacientů s minimálním podkožím, tenkou kůží, vyšším rizikem krvácení, nervosvalovým onemocněním, dále myslivců (měli jsme i jednoho pacienta, který se věnoval boxu) je vhodné uložení subpectorální. Nelze opomenout ani kosmetické hledisko, zvláště u mladých lidí. V souboru jsme měli 1 % dekubitů, v literatuře se popisuje kolem 4 % (13).
Pacienti chodí měsíc po implantaci na pravidelné kontroly, kdy se kromě sledování parametrů stimulace kontroluje hojení rány. na následné kontroly chodí l× ročně. Doporučuje se vždy zkontrolovat i kapsu. To je důležité zvláště u starších nemocných, kteří si mnohdy změny v oblasti kardiostimulátoru nevšimnou. Je také důležité opakovaně pacienta poučit, že při jakékoliv změně barvy kůže, bolestivosti, teplotách bez jiné příčiny má přijít na mimořádnou kontrolu (14).
Závěr
Celkový počet hematomů v ráně jsme zaznamenali u 2 % pacientů. Vzhledem k primoimplantacím mezi nimi převládali pacienti s chlopenními náhradami.
U antikoagulovaných pacientů se doporučuje vyčkat na INR l,5 a clopidogrel vysadit alespoň 3 dny před výkonem.
Při peroperačně větším krvácení je třeba zavádět drén a antibiotickou clonu ponechat do jeho vytažení.
Celkový počet infekčních komplikací se vyskytl v 0,7 %. U infekčních komplikací, vyskytne-li se bakteriémie, extrahujeme celý kardiostimulační systém včetně elektrod.
Lokální infekce kapsy bez bakteriémie se řeší přemístěním PM druhostranně.
Dekubity tvořily l %. U těchto komplikací je nutné chirurgické ošetření nekrotické tkáně a přemístění PM submuskulárně. Jestliže se jedná o výhřez elektrody, nebo kardiostimulátoru přemisťujeme celý kardiostimulační systém.
Pacient by měl být vždy poučen o chránění se před úrazem a chronickým drážděním a časných kontrolách při potížích.
Zkratky
IE – infekční endokarditida
INR – mezinárodní normalizovaný poměr (international normalized ratio)
PM – Pacemaker
MUDr. Jitka Vlašínová, Ph.D.
Interní kardiologická klinika FN
Jihlavska 20, 625 00 Brno
fax: +420 532 232 611, e-mail: vlasinova@centrum.cz
Sources
1. Táborský, M.: Zásady pro implantace kardiostimulátorů a implantabilních kardioverterů–defibrilátorů. Cor Vasa, 2001, 43(2), s. K32–K41.
2. Anderson, J. L., Hallstrom, A. P., Epstein, A. E. for the AVID investigators: Design and results of the Antiarrhythmic versus implantable defibrillators registry. Circulation, 1999, 99, s. 1692–1699.
3. Buxton, A. E., Lee, K. L., Fisher, J. D. et al for the MUSTT investigators: A randomized study of the prevention of sudden death in patients with coronary artery disease. N. Engl. J. Med., 1999, 341, s. 1882–1890.
4. Goud, P. A., Krahn, A. D.: Complications associated with implantable cardioverter–defibrillator replacement in response to device advisories. Jama, 2006, 295(16), s. 1907–1911.
5. Eberhardt, F., Bode, F., Bonnemeier, H. et al.: Long term complications in single and dual chamber Laciny are influenced by surgical experience and patient morbidity. Heart, 2005, 91(4), s. 500–506.
6. Khadra, A. S.: Implantation of pacemakers and implantable cardioverter defibrillators in orally anticoagulated patients. Pacing Clin. Electrophysiol., 2003, 26, s. 511–514.
7. Nandala, R., Parsonnet, V.: One Stage Side-to-Side Replacement of Infected Pulse Generators and Leads. PACE, 2006, 29, s. 393–396.
8. Paul, A., Gould, M. B. B. S., Andrew, D., Krahn, M. D.: Complications Associated With Implantable Cardioverter – Defibrillator Replacement in Response to Device Advisories. JAMA, 2006, 295, s. 1907–1911.
9. Sohail, M. R., Uslan, D. Z., Khan, A. H. et al.: Management and outcome of permanent Pagemaker and implantable cardioverter-defibrillator infections. J. Am. Coll. Cardiol., 2007, 49, s. 1851–1859.
10. Uslan, D. Z., Sohail, M. R., Sauver, J. L. et al.: Permanent pacemaker and implantable cardioverter defibrillator infection, a population-based study. Arch. Intern. Med., 2007, 167, s. 669–675.
11. Chiu, S. W., Nguyen, D.: Pacemaker lead extraction in pacemaker endocarditis with lead vegetation, Usefulness of transesophageal echocardiography. Can. J. Cardiol., 1998, 14, s. 87–89.
12. Kantharia, B. K., Kutalek, S.: Extraction of pacemaker and implantable cardioverter defibrillator leads. Current Opinion in Cardiology, 1999, 14, s. 44–51.
13. Fleck, T., Khazen, C., Wolner, E., Grabenwoger, M.: The incidence of reoperations in Pacemaker recipients. Heart Surg. Forum, 2006, 9, s. E779–E782.
14. Pavia, S.: Wilkoff, B.: The management of surgical complications of Pacemaker and implantable. Cardioverter-Defibrillators. Current Opinion in Cardiology, 2001, 16, s. 66–71.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Zkušenosti s podáváním časné enterální výživy kriticky nemocným na jednotce intenzivní metabolické péče
- Je současný rozsah vyšetření dárců krve dostatečný? Onemocnění zhoubným nádorem u aktivních dárců krve
- Jaký je výskyt zhoubných nádorů mezi bývalými dárci krve?
- Metabolický syndrom a deprese – klinické vztahy
- Metabolické účinky endokanabinoidního systému
- Kvalita spermatu plzeňských vysokoškolských studentů
- Mozgový natriuretický peptid môže predikovať zmenu geometrie srdca u detí s chronickou obličkovou chorobou
- Tracheální intubace bez podání svalového relaxancia – vliv odlišných dávek sufentanilu na kvalitu intubačních podmínek: prospektivní studie
- Komplikace v oblasti kapsy kardiostimulátoru
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Jaký je výskyt zhoubných nádorů mezi bývalými dárci krve?
- Komplikace v oblasti kapsy kardiostimulátoru
- Tracheální intubace bez podání svalového relaxancia – vliv odlišných dávek sufentanilu na kvalitu intubačních podmínek: prospektivní studie
- Je současný rozsah vyšetření dárců krve dostatečný? Onemocnění zhoubným nádorem u aktivních dárců krve
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


