-
Medical journals
- Career
Raritná diagnostika infekčnej endokarditídy po transplantácii obličky
Authors: Ivana Dedinská 1; Petra Skalová 1; Michal Mokáň 2; Katarína Martiaková 2; Denisa Osinová 3; Miroslav Pindura 1; Blažej Palkoci 1; Marián Vojtko 4; Janka Hubová 4; Denisa Kadlecová 4; Ivona Lendová 4; Radovan Zacharovský 5; Filip Pekar 5; Lucia Kaliská 6
Authors‘ workplace: Chirurgická klinika a transplantačné centrum JLF UK a UN Martin, Slovenská republika 1; I. Interná klinika JLF UK a UN Martin, Slovenská republika 2; Klinika anestéziológie a intenzívnej medicíny JLF UK a UN Martin, Slovenská republika 3; Dialyzačné stredisko B. Braun Avitum, s. r. o., Trstená, Slovenská republika 4; Stredoslovenský ústav srdcových a cievnych chorôb, a. s., Banská Bystrica, Slovenská republika 5; Agel diagnostic, a. s., Banská Bystrica, Slovenská republika 6
Published in: Vnitř Lék 2016; 62(1): 48-51
Category: Case Reports
Overview
Úvod:
Infekčná endokarditída u pacienta po transplantácii obličky je závažná infekčná komplikácia, ktorá zvyšuje riziko straty štepu ako aj mortalitu pacientov. Najdôležitejším predisponujúcim faktorom je imunosupresívna liečba – predovšetkým indukčná imunosupresia.Materiál a popis prípadu:
V transplantačnom centre Martin podstúpilo v období 12 rokov transplantáciu obličky 250 pacientov. Z tohto súboru pacientov bolo 5 pacientov (2 %) po náhrade chlopne. Prezentujeme prípad pacienta po transplantácii obličky s rozvojom endokarditídy bioprotézy aortálnej chlopne mesiac po úspešnej transplantácii obličky. Diagnostika endokarditídy štandardnými postupmi (transtorakálne echokardiografické vyšetrenie, transezofageálne echokardiografické vyšetrenie, hemokultúry) bola neúspešná. Endokarditídu sme diagnostikovali raritne až pomocou PET-CT vyšetrenia s následnou zmenou antibiotickej liečby a úspešným zvládnutím tejto potransplantačnej komplikácie.Záver:
Endokarditída po transplantácii obličky je vážna komplikácia, ktorá výrazne zhoršuje mortalitu príjemcov. Riziko rozvoja infekčnej endokarditídy po transplantácii zvyšuje aj indukcia, a to predovšetkým antitymocytárny globulín. Diagnostika iba pomocou PET-CT vyšetrenia je raritná, ale v prípade nášho popísaného prípadu, zásadne zmenila prístup k pacientovi a viedla k úspešnej liečbe.Kľúčové slová:
endokarditída – indukcia – PET-CT – transplantácia obličkyÚvod
Transplantácia obličky je typickým príkladom medziodborovej problematiky, ktorá využíva súčasné poznatky z nefrológie, urológie, chirurgie, imunológie a patológie [1]. Rozvoj transplantačného programu a vývoj nových imunosupresív zlepšuje prežívanie štepu aj pacienta po transplantácii a znižuje sa riziko akútnej rejekcie. Indukčná imunosupresia je veľmi intenzívna a cieľom liečby je zabrániť vzniku rejekcie. Indukčné imunosupresívne protokoly nie sú jednotné a každé transplantačné centrum používa vlastné modifikácie. Používajú sa základné protokoly, od ktorých sa odvíjajú ďalšie špecifické protokoly (napr. u pacientov s vysokým imunologickým rizikom, po predchádzajúcej transplantácii a iné) [2,3]. Pri voľbe indukčného imunosupresívneho protokolu je veľmi dôležité imunosupresiu prispôsobiť individuálnym potrebám príjemcu a minimalizovať tak nežiaduce účinky. V indukcii sa používa biologická liečba – a to buď antitymocytárny globulín (ATG) alebo protilátky proti receptoru pre interleukín 2. Indukčná liečba spravidla začína tesne pred transplantáciou a účelom je modulovať odpoveď T-lymfocytov, zlepšiť účinok imunosupresívneho režimu s následným znížením výskytu akútnej rejekcie [4–6].
Infekčná endokarditída u pacienta po transplantácii obličky je závažná infekčná komplikácia, ktorá zvyšuje riziko straty štepu ako aj mortalitu pacientov [7]. Najdôležitejším predisponujúcim faktorom je imunosupresívna liečba – predovšetkým indukčná imunosupresia. Infekčná endokarditída sa vyskytuje v populácii transplantovaných pacientov podstatne častejšie ako v bežnej populácii. V rozvinutých krajinách sa výskyt infekčnej endokarditídy pohybuje v rozmedzí 3,6 až 7 prípadov na 100 000 obyvateľov [8,9]. V prípade pacientov po transplantácii obličiek je výskyt 1,8–2,6 prípadov na 1 000 pacientov [10]. Vzhľadom k zlej prognóze infekčnej endokarditídy v teréne imunosupresie je veľmi dôležitá rýchla diagnostika a liečba.
Podľa Odporúčaní Európskej kardiologickej spoločnosti pre prevenciu, diagnostiku a liečbu infekčnej endokarditídy je základom pre diagnostiku infekčnej endokarditídy anamnéza s echokardiografickým vyšetrením. Metódou voľby je transezofageálne echokardiografické vyšetrenie (TEE). Senzitivita TEE sa uvádza v rozmedzí 88–100 % a špecificita 91–100 % [11].
Materiál a popis prípadu
V transplantačnom centre Martin podstúpilo od júna roku 2003 do júna roku 2015 transplantáciu obličky 250 pacientov. Z tohto súboru pacientov bolo 5 pacientov (2 %) po náhrade chlopne. Indukcia bola podaná v 3 prípadoch pacientov s chlopňovou náhradou (všetci pacienti mali bioprotézu), 2 pacienti indukciu nedostali. Na indukciu bola u 2 pacientov zvolená protilátka proti receptoru pre interleukín 2 (basiliximab) a v jednom prípade to bola indukcia s antitymocytárnym globulínom (tab. 1).
Table 1. Typ indukcie a indukčný režim u pacientov s chlopňovou náhradou po transplantácii obličky v Transplantačnom centre Martin 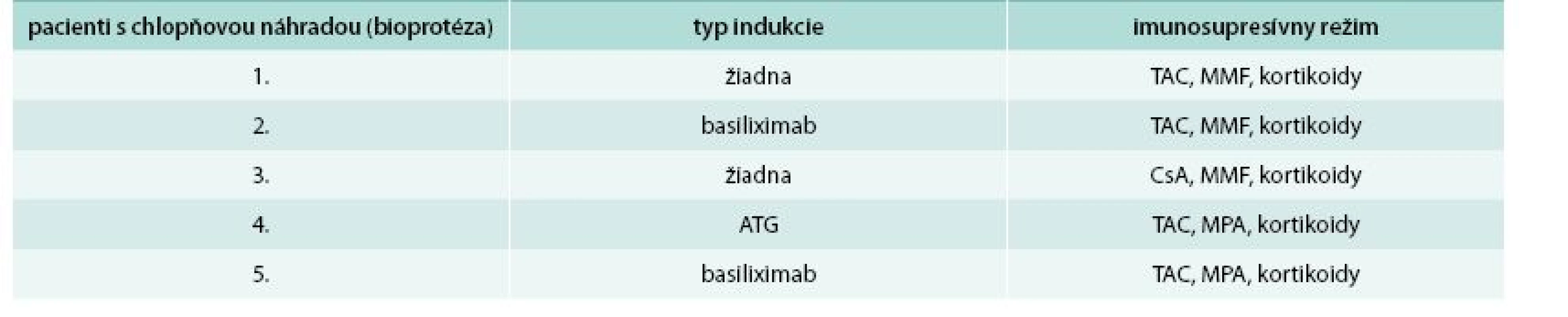
CsA – cyklosporin A MMF – mykofenolát mofetil MPA – mykofenolová kyselina TAC – takrolimus Prezentujeme kazuistiku u pacienta – muža, ktorý podstúpil primárnu transplantáciu obličky od post mortem darcu v marci roku 2014 vo veku 42 rokov. Pacient bol zaradený do pravidelného hemodialyzačného programu v novembri roku 2009. Biopsia natívnych obličiek u pacienta nebola zrealizovaná pre nesúhlas pacienta, a preto presná príčina zlyhania obličiek nie je známa. V júli roku 2011 pacient prekonal infekčnú endokarditídu natívnej aortálnej chlopne, v októbri roku 2011 bol zaradený na čakaciu listinu na transplantáciu obličky a v júli roku 2013 podstúpil náhradu aortálnej chlopne bioprotézou pre aortálnu regurgitáciu. Pacientovi bola v marci roku 2014 úspešne transplantovaná oblička. Podľa hodnoty panel reaktívnych protilátok (aktuálne 0 %, maximálne 2 %), HLA mismatchov – teda počtu nezhôd v HLA medzi darcom a príjemcom (A2 B2 DR0), typu darcu (64ročný darca s rozšírenými kritériami) a doby studenej ischémie (1 548 min), sme vyhodnotili imunologické riziko ako stredne vysoké. Podľa platných indukčných imunosupresívnych protokolov v Transplantačnom centre Martin sme na indukciu zvolili antitymocytárny globulín v celkovej dávke 3,5 mg/kg a imunosupresívny režim ďalej pozostával z nasledovnej kombinácie: takrolimus, mykofenolová kyselina a prednison (20 mg/deň s postupnou redukciou na 10 mg/deň v priebehu 1 mesiaca). Pacientovi bola podaná antibiotická profylaxia (cefuroxim) v dávke 1,5 g predtransplantačne a v priebehu nasledujúcich 48 hod 750 mg à 8 hod intravenózne. Antibiotickú liečbu sme predĺžili o 24 hod oproti bežnému protokolu. Po transplantácii sme zaznamenali primárny nástup funkcie štepu s postupným poklesom dusíkatých látok, pacient v potransplantačnom období nevyžadoval dialyzačnú liečbu, intravenózne prístupy boli zrušené na 3. pooperačný deň (kultivačne negatívne). Pacienta sme prepustili do ambulantnej starostlivosti na 13. pooperačný deň (hodnota sérového kreatinínu 198 μmol/l, odhadovaná glomerulová filtrácia – eGFR podľa CKD-EPI 0,58 ml/s) a v celom potransplantačnom priebehu nebola pacientovi podávaná žiadna antirejekčná liečba.
Mesiac po transplantácii sa stav pacienta zhoršil v zmysle febrilného stavu s miernym vzostupom dusíkatých látok (pri zachovanej diuréze) a s výraznou eleváciou zápalových parametrov (leukocytóza, elevácia C-reaktívneho proteínu – CRP), graf 1.
Graph 1. Dynamika v hodnotách sérového kreatinínu a C-reaktívneho proteínu (CRP) počas diagnostiky 
MPA – kyselina mykofenolová TT – telesná teplota Opakovane bol kultivačne vyšetrený moč (sterilný), odobraté hemoklutúry boli bez záchytu patogéna, RTG vyšetrenie hrudníka a USG vyšetrenie abdomenu bolo bez výraznejšej patológie, transplantovaná oblička bola v sonografickom obraze dobre prekrvená bez USG známok rejekcie. Samozrejme, vzhľadom k chlopňovej náhrade, sme doplnili transezofageálne echokardiografické vyšetrenie, ktoré však endokarditídu nepotvrdilo, nález bol bez patológie. Empiricky sme pacienta preliečili 2-kombináciou antibiotík (amoxicilin-klavulonát + ciprofloxacin) a redukovali sme dávku kyseliny mykofenolovej s pomerne dobrým efektom (ústup febrilít a pokles zápalových parametrov). Po 2 dňoch od vysadenia antibiotík však došlo k recidíve febrilného stavu (opakovane moč sterilný, hemokultúry bez záchytu patogéna) s opätovným vzostupom hodnôt kreatinínu a CRP. Vzhľadom k uvedenému do liečby pridávame empiricky meropenem a linezolid a pokračujeme v diagnostike. Opäť dopĺňame transezofageálne echokardiografické vyšetrenie a opäť bez nálezu patológie. Po vysadení antibiotickej liečby dochádza znova k recidíve febrilít. Doplnili sme teda PET-CT vyšetrenie (aktuálna hodnota sérového kreatinínu v čase vyšetrenia bola 180 µmol/l). Pacient bol pred vyšetrením ako aj po vyšetrení hydratovaný parenterálne v rámci profylaxie pred kontrastom indukovanou nefropatiou (1 ml fyziologického roztoku 1/1 na 1 kg hmotnosti v priebehu 12 hod pred a po vyšetrení). Pomocou PET-CT vyšetrenia (obr. 1) sme identifikovali zápalový infiltrát v okolí implantovanej aortálnej bioprotézy. Následne sme v spolupráci s kardiológom zmenili antibiotickú liečbu (vankomycin + sultamicilin), ktorá bola pacientovi podávaná v priebehu nasledujúcich 2 mesiacov. Kontrolné PET-CT vyšetrenie zobrazilo výraznú regresiu zápalových zmien (obr. 2). Po poslednej zmene antibiotickej liečby sme u pacienta už nezaznamenali febrility, zápalové parametre poklesli do fyziologických hodnôt a hodnota sérového kreatinínu postupne klesla na 190 µmol/l. V súčasnosti je pacient 16 mesiacov po transplantácii obličky, je vo výbornej kondícii s aktuálnou hodnotou sérového kreatinínu 215 µmol/l, aktuálna eGFR je 0,53 ml/s a v imunosupresívnom režime je mu podávaný takrolimus a prednison (10 mg/deň).
Image 1. PET-CT vyšetrenie – diagnostika infekčnej endokarditídy. 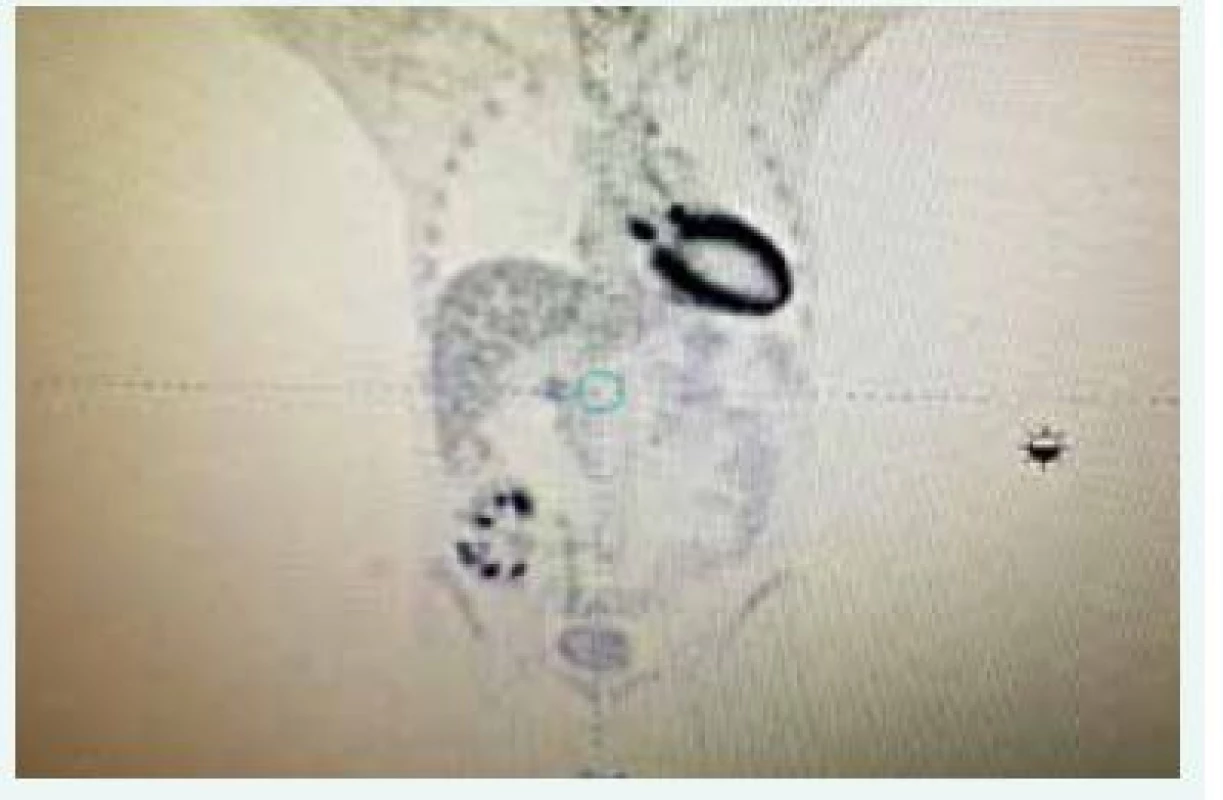
Fotografie z archivu autorky Image 2. PET-CT vyšetrenie – kontrola po ATB liečbe. 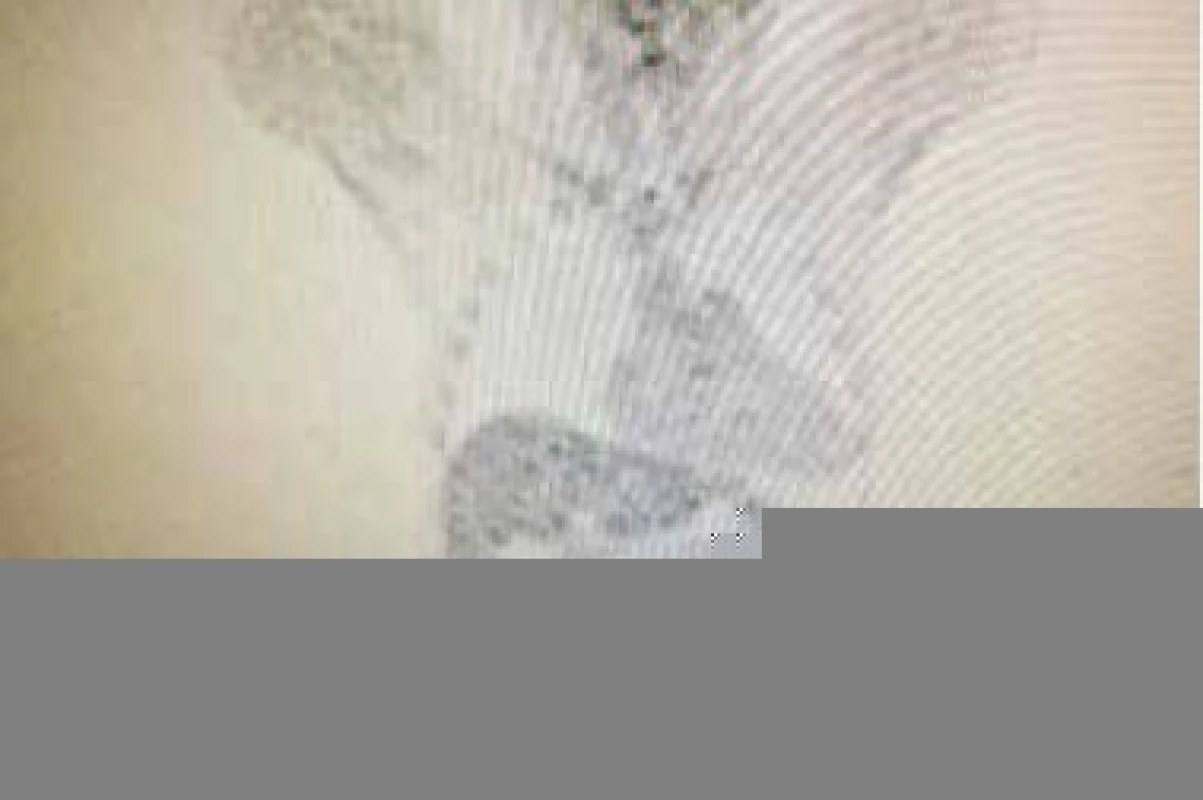
Fotografie z archivu autorky Diskusia
Indukcia v prípade transplantácie obličky s použitím ATG je spojená s vyšším výskytom cytomegalovírusovej infekcie, infekcie vírusom Epsteina-Barrovej a infekcie BK vírusom v porovnaní s indukciou antagonistom receptora pre interleukín 2 [12]. Autori Farahani et al retrospektívne v priebehu 10 rokov (2000–2010) identifikovali v 3 transplantačných centrách pacientov s infekčnou endokarditídou po transplantácii obličky. Infekčná endokarditída bola diagnostikovaná u 22 pacientov (z toho 2 dostali indukciu ATG). Medián výskytu infekčnej endokarditídy bol 5,5 mesiaca od transplantácie a najčastejšie sa klinicky prejavovala horúčkou (100 %). Všetkých 22 pacientov malo zrealizované transtorakálne echokardiografické vyšetrenie (TTE), ktoré nepreukázalo žiadne vegetácie u 7 pacientov. U týchto „TTE negatívnych“ pacientov bolo doplnené TEE s dôkazom vegetácií u všetkých pacientov. Najčastejšie postihnutou chlopňou bola aortálna chlopňa (50 %) [13].
PET-CT vyšetrenie sa ako diagnostická metóda pre diagnostiku infekčnej endokarditídy popisuje skôr ako doplnková metóda pri TTE resp. TEE. Dokonca u pacientov, ktorí v čase vyšetrenia užívajú antibiotiká viac ako 48 hod, sa zvyšuje počet falošne negatívnych PET-CT nálezov [14].
Prospektívna štúdia autorov Graziosi et al hodnotila význam PET-CT vyšetrenie v rámci diagnostiky endokarditídy protetickej chlopňovej náhrady, pričom všetkým pacientom bolo prevedené aj echokardiografické vyšetrenie. Senzitivita vyšetrenia bola 73 % a špecificita 80 %. Autori odporúčajú pozitívny nález z PET-CT vyšetrenia zaradiť ako rozšírené kritérium pre diagnostiku endokarditídy protetickej chlopňovej náhrady [15].
Záver
Protetická infekčná endokarditída je možnou komplikáciou implantovanej chlopňovej náhrady [16]. Endokarditída po transplantácii obličky je vážna komplikácia, ktorá výrazne zhoršuje mortalitu príjemcov. V prípade anamnézy ochorenia srdcovej chlopne (predovšetkým aortálnej a mitrálnej) sa u príjemcu výrazne zvyšuje riziko vzniku endokarditídy po transplantácii (vzhľadom k imunosurpesívnej liečbe). Riziko rozvoja infekčnej endokarditídy po transplantácii zvyšuje aj indukcia, a to predovšetkým antitymocytárny globulín. Diagnostika iba pomocou PET-CT vyšetrenia (pri negatívnom TTE aj TEE) je raritná, ale v prípade nášho popísaného prípadu diagnostika ochorenia zásadne zmenila prístup k pacientovi a viedla k úspešnej liečbe.
MUDr. Ivana Dedinská, PhD.
idedinska@yahoo.co.uk
Chirurgická klinika a transplantačné centrum JLF UK a UN Martin, Slovenská republika
www.unm.sk
Doručeno do redakce 22. 7. 2015
Přijato po recenzi 7. 9. 2015
Sources
1. Miklušica J, Grandtnerová B, Grendár J et al. Príčiny neidentifikovania darcu orgánov. Orgánové transplantácie 2005; 1(2): 8–9.
2. Dedinská I, Galajda, P, Laca Ľ et al. Imunosupresia a novovzniknutý diabetes mellitus po transplantácii obličky. P + M: Turany 2014. ISBN 9788089694082.
3. Grandtnerová B, Laca Ľ, Gábor D et al. Folic acid supplementation and homocyst(e)ine level in renal transplant recipients. Transplant Proc 2001; 33(1–2): 2049–2050.
4. Viklický O, Janoušek L, Baláž P. Transplantace ledviny v klinické praxi. Grada: Praha 2008 : 223–224. ISBN 978–80–247–2455–3.
5. Žilinská Z, Chrastina M, Trebatický B et al. Vascular complications after renal transplantation. Bratisl Lek Listy 2010; 111(11): 586–589.
6. KDIGO clinical practice guideline for the care of kidney transplant recipients. Am J Transplant 2009; 9(Suppl 3): S1-S155.
7. Einollahi B, Lessan-Pezeshki M, Pourfarziani V et al. Does CMV infection increase the incidence of infective endocarditis following kidney transplantation? Ann Transplant 2009; 14(1): 32–37.
8. Martin-Davila P, Fortun J, Navas E et al. Nosocomial endocarditis in a tertiary hospital: an increasing trend in native valve cases. Chest 2005; 128(2): 772–779.
9. Miro JM, del Rio A, Mestres CA. Infective endocarditis in intravenous drug abusers and HIV-1 infected patients. Infect Dis Clin North Am 2002; 16(2): 273–295, vii-viii.
10. Shroff GR, Skeans M, Herzog CA. Outcomes of renal transplant and waiting list patients with bacterial endocarditis in the United States. Nephrol Dial Transplant 2008; 23(7): 2381–2385.
11. Horstkotte D, Follath F, Gutschik E et al. Guidelines on Prevention, Diagnosis and Treatment of Infective Endocarditis. The Task Force on Infective Endocarditis of the European Society of Cardiology. Eur Heart J 2004; 25(3): 267–276.
12. Issa NC, Fishman JA. Infectious Complications of Antilymphocyte Therapies in Solid Organ Transplantation. Clin Infect Dis 2009; 48(6): 772–786.
13. Moshkani Farahani M, Rostami Z, Einollahi B et al. Infective Endocarditis After Renal Transplantation. Nephrourol Mon 2014; 6 (1):e12326. Dostupné z DOI: <http://dx.doi.org/10.5812/numonthly.12326>.
14. Graziosi M, Nanni C, Lorenzini M et al. Role of 18F – FDG PET/CT in the diagnosis of infective endocarditis in patients with an implanted cardiac device: a prospective study. Eur J Nucl Med Mol Imaging 2014; 41(8): 1617–1623.
15. Saby L, Laas O, Habib G et al. Positron Emission Tomography/Computed Tomography for Diagnosis of Prosthetic Valve Endocarditis: Increased Valvular 18F-Fluorodeoxyglucose Uptake as a Novel Major Criterion. J Am Coll Cardiol 2013; 61(23): 2374–2382.
16. Sabol F, Jakubová M, Kolesár A et al. Recidivujúca protetická endokarditída u 21-ročného pacienta s transplantovanou obličkou riešená alogénnym homograftom. Vnitř Lék 2012; 58(6): 494–498.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2016 Issue 1-
All articles in this issue
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Prieskum „3P (Pacient – Pulz – Prognóza) pri srdcovom zlyhávaní“ so zameraním na srdcovú frekvenciu
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Genetické změny u Waldenströmovy makroglobulinemie
- Studie SPRINT. Randomizovaná studie porovnávající intenzivní kontrolu systolického tlaku s kontrolou standardní
- Raritná diagnostika infekčnej endokarditídy po transplantácii obličky
- Vzácný případ mobilního aterosklerotického plátu ve femorální tepně s vysokým embolizačním potenciálem
- Nebezpečné okurky – Leyllův syndrom
- Toxická epidermální nekrolýza
- EASD Postgraduate Course of Clinical Diabetes and its Complications, Prague 2015
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Toxická epidermální nekrolýza
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Genetické změny u Waldenströmovy makroglobulinemie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

