-
Medical journals
- Career
Vzácný případ mobilního aterosklerotického plátu ve femorální tepně s vysokým embolizačním potenciálem
Authors: Daniel Rob 1; David Ručka 1; Miroslav Chochola 1; Debora Karetová 1; Jan Hrubý 2; Eliška Kusová 3; Jean Claude Lubanda 1
Authors‘ workplace: II. interní klinika kardiologie a angiologie 1. LF UK a VFN Praha 1; II. chirurgická klinika kardiovaskulární chirurgie 1. LF UK a VFN Praha 2; Radiodiagnostická klinika 1. LF UK a VFN Praha 3
Published in: Vnitř Lék 2016; 62(1): 52-56
Category: Case Reports
Overview
Ateroskleróza je difuzní onemocnění, které může vést k tvorbě nestabilního aterosklerotického plátu, jehož ruptura ohrožuje pacienta rozvojem akutní ischemické příhody. Typickou prezentaci takové nestability představuje aterosklerotický plát s mobilní komponentou. Pacienti s takovým plátem jsou ve vysokém riziku vzniku akutní ischemické příhody. V současné literatuře existuje mnoho prací zabývajících se problematikou mobilních plátů v oblasti karotického řečiště a hrudní aorty. Zcela však chybí data týkající se výskytu mobilních plátů v oblasti tepenného řečiště dolních končetin. V tomto článku prezentujeme vzácný případ kardiovaskulárně rizikového pacienta s generalizovanou aterosklerózou, u kterého byl zachycen mobilní aterosklerotický plát s vysokým embolizačním potenciálem v oblasti a. femoralis communis, jenž byl úspěšně odstraněn endarterektomií. Na příkladu této kazuistiky jsou následně diskutovány možnosti a limitace současných zobrazovacích metod v detekci mobilních plátů periferních tepen i volba optimálního terapeutického postupu.
Klíčová slova:
akutní končetinová ischemie – ateroskleróza – embolie – endarterektomie – mobilní plát – nestabilní plát – trombóza – vaskulární sonografieÚvod
Ateroskleróza představuje chronický a difuzní proces s dynamickým vývojem, který může vyústit v tvorbu nestabilních (vulnerabilních) aterosklerotických plátů. Nestabilní pláty nemusí způsobovat hemodynamicky významnou stenózu, a mohou tedy být určitou dobu zcela asymptomatické. Přesto představují pro pacienta skryté nebezpečí, které spočívá v riziku ruptury plátu s nasedající trombózou a uzávěrem cévy, případně v možnosti embolizace nasedajícího trombu a méně často může také dojít k embolizaci cholesterolových krystalů z plátu. Koncept vulnerabilního aterosklerotického plátu vedl k definici vulnerabilního pacienta, který je ve vysokém riziku vzniku akutní ischemické příhody [1]. Identifikace takových pacientů, s cílem předejít vzniku akutní ischemické epizody v praxi, není jednoduchá i proto, že současné možnosti diagnostiky nestability aterosklerotických plátů jsou omezené [2,3].
Vzácně se lze v klinické praxi setkat se situací, v níž je nestabilita plátu zjevná i u zatím asymptomatického pacienta. Příkladem takové situace je nález aterosklerotického plátu s mobilní komponentou. Mobilní komponentou může být jak exulcerovaná část plátu, případně disekce intimy plátu, tak i trombus nasedající na rupturu plátu [4]. U plátu s mobilní komponentou dochází k expozici kolagenu a trombinu s rizikem tvorby a narůstání trombu [5]. Pacienti s takovým plátem jsou prokazatelně ve vysokém riziku vzniku akutních ischemických příhod [6–8]. V případě tepenného řečiště dolních končetin jsou pacienti ohroženi rozvojem akutní končetinové ischemie (acute limb ischemia – ALI). Ta je i přes současné možnosti medikamentózní, endovaskulární a chirurgické terapie zatížena vysokou morbiditou i mortalitou: do 1 měsíce musí 15–30 % pacientů podstoupit amputaci postižené končetiny a podobně vysoká je i roční mortalita těchto nemocných [2]. Nejčastější příčinou vzniku ALI je právě trombotický uzávěr nasedající na rupturu nestabilního aterosklerotického plátu [2]. Druhou základní příčinu ALI tvoří embolizace u pacientů s fibrilací síní, případně strukturálním postižením srdce. Podceňovaným zdrojem embolizace mohou být i mobilní pláty, především z oblasti hrudní aorty [9]. V klinické praxi je tedy klíčové rozpoznání rizikových pacientů v asymptomatické fázi a jejich správná terapie s cílem prevence vzniku akutní končetinové ischemie.
Kazuistika
67letý pacient se známou chronickou ischemickou chorobou srdeční (ICHS), po infarktu myokardu spodní stěny v anamnéze, byl odeslán na naši kliniku svým ambulantním kardiologem pro recidivu stabilní anginy pectoris. Z důvodu prokázané reverzibilní poruchy perfuze laterální stěny myokardu na zátěžovém SPECT vyšetření byla provedena selektivní koronarografie cestou pravé radiální arterie, která potvrdila přítomnost významné stenózy v povodí ramus circumflexus. Ta byla úspěšně vyřešena přímou implantací lékového stentu s optimálním výsledkem. Vzhledem k rizikovému profilu pacienta, jehož anamnéza zahrnovala arteriální hypertenzi, diabetes mellitus 2. typu, obezitu s BMI 32 kg/m2, dyslipidemii, více než 30letou anamnézu nikotinizmu, chronickou ICHS a hemodynamicky nevýznamné aterosklerotické změny karotického povodí při recentně provedené sonografii, byl pacient aktivně dotazován i na bolesti dolních končetin, které ale negoval. V rámci vstupního fyzikálního vyšetření však bylo pro špatně hmatné pulzace a tichý šelest v oblasti levé a. femoralis indikováno vyšetření vaskulární sonografií, které detekovalo exulcerovaný semicirkulární aterosklerotický plát s mobilní komponentou velikosti 10 × 4 mm v oblasti levé a. femoralis communis (AFC), obr. 1. Vzhledem k obezitě pacienta, která nedovolila adekvátně zobrazit pánevní řečiště pomocí ultrasonografie, bylo doplněno vyšetření CT angiografií. CT angiografie detekovala přítomnost difuzních aterosklerotických změn a vyloučila přítomnost významných stenóz v periferním řečišti dolních končetin. I když CT angiografie zobrazila aterosklerotický plát v levé AFC (obr. 2), mobilní komponentu plátu, a tím jeho vysoké potenciální riziko nebylo možné z CT vyšetření jednoznačně identifikovat (obr. 3). Zobrazený plát tedy sice nepodmiňoval významnou stenózu AFC, ale pro vysoký embolizační potenciál s rizikem vzniku akutní končetinové ischemie byl pacient na základě konsenzu z angiochirurgického semináře indikován k femorální endarterektomii. V průběhu nekomplikovaného výkonu byl tento plát úspěšně odstraněn. Pacientovi byla k chronické medikaci ICHS vzhledem k implantaci lékového stentu předepsána duální antiagregační terapie po dobu 6 měsíců. Dále byla dle současných doporučení nastavena standardní farmakoterapie v rámci sekundární prevence aterosklerózy. Pacient byl po nekomplikovaném průběhu propuštěn zpět do péče ambulantních specialistů.
Image 1. Duplexní ultrasonografie – podélná projekce levé a. femoralis communis; mobilní plát s velkým embolizačním potenciálem (šipka). 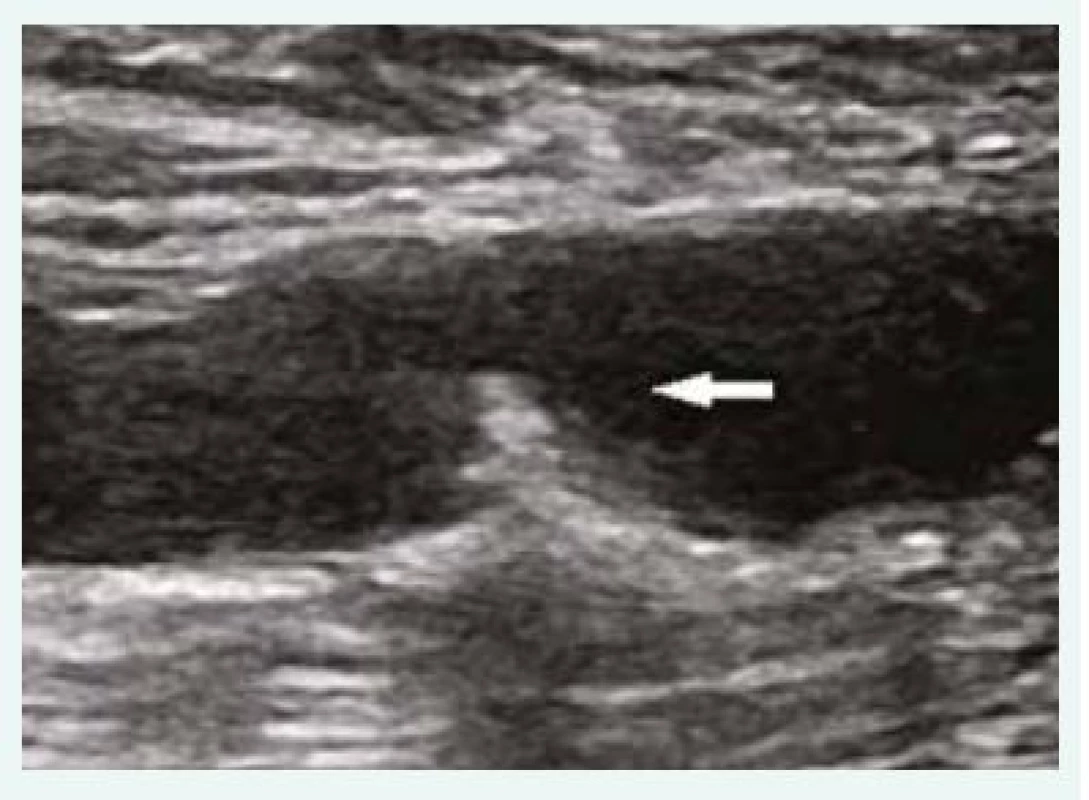
Foto z archivu Radiodiagnostické kliniky 1. LF UK a VFN Image 2. CT angiografie (3D rekonstrukce) distální aorty, pánevního řečiště a obou femorálních tepen; patrné mnohočetné aterosklerotické postižení (šipky). 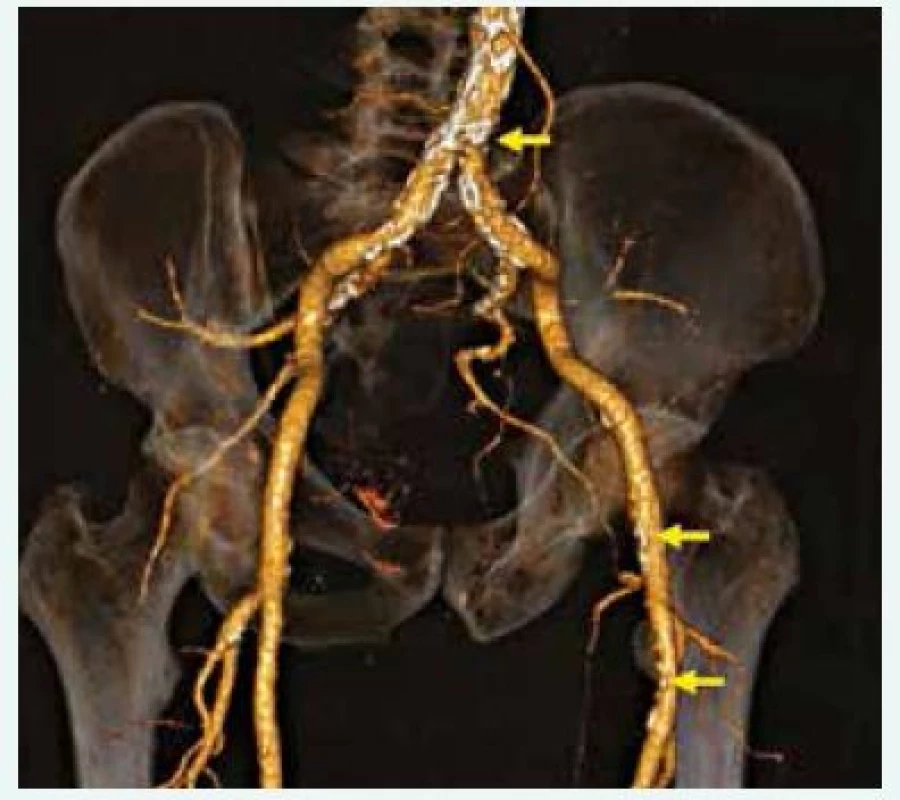
Foto z archivu Radiodiagnostické kliniky 1. LF UK a VFN Image 3. CT zobrazení technikou MIP (Maximal Intensity Projection) s nálezem pokročilé aterosklerózy v oblasti levé a. femoralis communis (šipka). 
Foto z archivu Radiodiagnostické kliniky 1. LF UK a VFN Diskuse
Prezentovaná kazuistika ukazuje vzácný případ nestabilního aterosklerotického plátu v periferním řečišti s vysokým embolizačním potenciálem. U tohoto rizikového pacienta s chronickou ICHS a aterosklerotickými změnami karotid, bez anamnézy ischemické choroby dolních končetin nebo akutní končetinové ischemie, se díky fyzikálnímu vyšetření a indikované sonografii podařilo zachytit nestabilní exulcerovaný aterosklerotický plát s mobilní komponentou, který pacienta ohrožoval vznikem akutní končetinové ischemie. V současné literatuře je publikováno hned několik prací zabývajících se přítomností mobilních aterosklerotických plátů v karotickém povodí [1,6] a oblasti aorty [7–11], existuje však pouze minimum informací o přítomnosti takových plátů v tepenném řečišti dolních končetin [12]. Možným důvodem této diskrepance by mohlo být odlišné složení aterosklerotických plátů v karotickém a femorálním řečišti, které detekovala poměrně recentní histopatologická studie [13], v níž byl v případě femorálních plátů prokázán signifikantně vyšší obsah kalcia a nižší obsah cholesterolu než u karotických plátů. Mnohem jednodušším vysvětlením může být i prostý fakt, že množství provedených sonografií a publikovaných studií zaměřených na oblast aorty a karotického povodí mnohonásobně převyšuje počty vyšetření i publikací týkající se arteriálního řečiště dolních končetin.
Tato kazuistika dále názorně ukazuje, že nejen významnost stenózy, ale i morfologie aterosklerotického plátu představuje důležitý faktor ve stratifikaci rizika a volby optimálního terapeutického postupu. I když v našem případě byla pomocí sonografického vyšetření rizikovost plátu zjevná díky poměrně velké mobilní komponentě, ve většině případů je situace složitější. Možnosti detekce nestability plátů jsou totiž v současné době velice omezené a jsou tak předmětem intenzivního výzkumu [1,12,14]. Součástí sonografického vyšetření periferních tepen, které je zlatým standardem v neinvazivní diagnostice aterosklerotického postižení, má být i popis povrchové morfologie, echogenicity a případné mobility plátu. Preciznějším vyšetřením lze tedy částečně predikovat riziko ischemických příhod [12]. Z klinických studií totiž vyplývá, že hypoechogenní, exulcerované pláty a pláty s mobilní komponentou sebou nesou vyšší riziko akutní ischemické příhody [9,12,15]. Přesto lze klinické riziko vzniku akutní ischemické příhody jen velmi těžko kvantifikovat, a proto i rozhodnutí o správném terapeutickém postupu záleží na více faktorech.
Další klíčovou otázkou je terapeutická strategie u pacientů s mobilním aterosklerotickým plátem. Ta záleží jak na klinickém projevu (výskyt akutní ischemické příhody v anamnéze), tak na morfologii a lokalizaci mobilního plátu. V neposlední řadě je nutné brát v úvahu riziko plánované intervence. V současné literatuře je bohužel publikováno pouze minimum prací zabývajících se terapií pacientů s mobilním plátem [12]. Informace většinou pocházejí ze série kazuistik s pacienty s mobilními pláty v oblasti karotického povodí nebo v aortě a většina autorů se domnívá, že nález takového plátu je indikací k preventivnímu výkonu [15]. Combe et al zkoušeli u 6 pacientů s mobilním trombem v karotickém povodí konzervativní postup s antikoagulační terapií, která sice částečný efekt přinesla, přesto 5 pacientů muselo později podstoupit chirurgický zákrok [16]. Doklad o tom, že konzervativní postup u mobilních aterosklerotických plátů může být značně riskantní, přináší kazuistika pacientky, u které i přes antikoagulační terapii došlo k uzávěru a. carotis interna s rozvojem cévní mozkové příhody [4]. Podobně studie u pacientů s mobilními pláty v oblasti aorty neprokázala efekt antikoagulační terapie v redukci ischemických příhod [17]. V současné literatuře jsme pak nenalezli žádnou publikovanou práci, která by se věnovala terapii pacientů s mobilním plátem v tepenném řečišti dolních končetin. Je tedy zjevné, že přístup k těmto pacientům musí být individuální. Klíčové je v takovém případě správné zobrazení a zhodnocení embolizačního potenciálu mobilního plátu. Vzhledem k tomu, že pacienti s mobilním aterosklerotickým plátem jsou prokazatelně ve vysokém riziku vaskulárních příhod [6–8] a v současné době neexistují žádné studie, které by prokázaly účinnost a především bezpečnost konzervativního postupu, se domníváme, že volba terapie u pacientů s mobilním plátem v tepenném řečišti dolních končetin patří do specializovaných kardiovaskulárních center. V případě signifikantního embolizačního potenciálu plátu je pak invazivní postup jistě na místě. V našem případě rizikového plátu v oblasti AFC byla zvolenou metodou endarterektomie (obr. 4), která má velmi dobré výsledky v rukách zkušeného cévního chirurga a oproti endovaskulární léčbě poskytuje lepší kontrolu a přehlednost operačního pole, jež snižuje riziko periprocedurální embolizace [18,19]. V rámci následné terapie by všem pacientům s detekovaným mobilním aterosklerotickým plátem měl být do medikace přidán statin, kyselina salicylová a optimalizována farmakoterapie v rámci sekundární prevence dle současných doporučení [20]. Samozřejmostí je i maximální možná intervence všech rizikových faktorů aterosklerózy.
Image 4. Ilustrativní fotografie z průběhu karotické endarterektomie (A) a následně odstraněného aterosklerotického plátu (B). 
Foto z archivu Radiodiagnostické kliniky 1. LF UK a VFN V neposlední řadě tato kazuistika názorně dokumentuje, že aterosklerózu je třeba vnímat jako difuzní onemocnění, které u velké části pacientů postihuje více než jedno vaskulární teritorium [21]. Vzhledem ke stárnutí populace a optimalizaci terapie kardiovaskulárních onemocnění se s podobnými pacienty budeme setkávat stále častěji. U pacienta s již známým aterosklerotickým procesem je proto zásadní aktivní pátrání po projevech aterosklerózy i v jiných orgánových řečištích.
Závěr
Ateroskleróza představuje difuzní proces s dynamickým vývojem, který může vyústit v tvorbu mobilních aterosklerotických plátů. Pacienti s mobilním plátem jsou ve vysokém riziku vzniku akutní ischemické příhody. V současné literatuře je však publikováno pouze minimum informací o problematice mobilních plátů v oblasti periferního řečiště dolních končetin a nález takového plátu u asymptomatického pacienta je vzácnou situací. Prezentovaná kazuistika názorně ukazuje klíčovou roli ultrasonografie v detekci i odhadu rizikovosti mobilních plátů. Terapie pacientů s mobilním plátem je závislá na více faktorech a rozhodnutí o případné intervenci patří do rukou multidisciplinárního vaskulárního týmu. Dlouhodobá léčba těchto pacientů by vždy měla zahrnovat medikaci statiny, antiagregační léčbu a uplatnění doporučených postupů v rámci sekundární prevence aterosklerózy.
MUDr. Daniel Rob
daniel.rob@vfn.cz
II. interní klinika kardiologie a angiologie 1. LF UK a VFN, Praha
www.vfn.cz
Doručeno do redakce 22. 5. 2015
Přijato po recenzi 13. 9. 2015
Sources
1. Naghavi M, Libby P, Falk E et al. From vulnerable plaque to vulnerable patient a call for new definitions and risk assessment strategies: Part I. Circulation 2003; 108(14): 1664–1672.
2. Norgren L, Hiatt WR, Dormandy J et al. Inter-society consensus for the management of peripheral arterial disease (TASC II). Eur J Vasc Endovasc Surg 2007; 33(Suppl 1): S1-S75.
3. Finn AV, Nakano M, Narula J et al. Concept of vulnerable/unstable plaque. Arterioscler Thromb Vasc Biol 2010; 30(7): 1282–1292.
4. Khurana D, Saini M, Laldinpuii J et al. Mobile plaque in the internal carotid artery: A case report and review. Ann Indian Acad Neurol 2009; 12(3): 185–187.
5. Irvine C, George S, Sheffield E et al. The association of platelet-derived growth factor receptor expression, plaque morphology and histological features with symptoms in carotid atherosclerosis. Cardiovasc Surg 2000; 8(2): 121–129.
6. Spagnoli LG, Mauriello A, Sangiorgi G et al. Extracranial thrombotically active carotid plaque as a risk factor for ischemic stroke. JAMA 2004; 292(15): 1845–1852.
7. Tunick P, Rosenzweig B, Katz E et al. High risk for vascular events in patients with protruding aortic atheromas: a prospective study. J Am Coll Cardiol 1994; 23(5): 1085–1090.
8. Khatibzadeh M, Mitusch R, Stierle U et al. Aortic atherosclerotic plaques as a source of systemic embolism. J Am Coll Cardiol 1996; 27(3): 664–669.
9. Dressler FA, Craig WR, Castello R et al. Mobile aortic atheroma and systemic emboli: efficacy of anticoagulation and influence of plaque morphology on recurrent stroke. J Am Coll Cardiol 1998; 31(1): 134–138.
10. Harloff A, Simon J, Brendecke S et al. Complex plaques in the proximal descending aorta an underestimated embolic source of stroke. Stroke 2010; 41(6): 1145–1150.
11. Dúbrava J, Garay R. Význam transezofageálnej echokardiografie v detekcii kardiogénnej a aortálnej embolizácie pri ložiskovej ischémii mozgu a tranzitórnych ischemických atakoch. Vnitř Lék 2006; 52(2): 144–151.
12. Fayad, ZA, Fuster V Clinical imaging of the high-risk or vulnerable atherosclerotic plaque. Circ Res 2001; 89(4): 305–316.
13. Herisson F, Heymann MF, Chétiveaux M et al. Carotid and femoral atherosclerotic plaques show different morphology. Atherosclerosis 2001; 216(2): 348–354.
14. Štěchovský C, Horváth M, Hájek P et al. Význam vulnerabilních aterosklerotických plátů a možnosti jejich detekce pomocí intravaskulární spektroskopie. Vnitř Lék 2014; 60(4): 375–379.
15. Moncayo KE, Vidal JJ, García R et al. Surgical management of a mobile floating carotid plaque. Interact Cardiovasc Thorac Surg 2015; 20(3): 443–444.
16. Combe J, Poinsard P, Besancenot J et al. Free-floating thrombus of the extracranial internal carotid artery. Ann Vasc Surg 1990; 4(6): 558–562.
17. Nishiga M, Izumi C, Matsutani H et al. Effects of Medical Treatment on the Prognosis and Risk of Embolic Events in Patients with Severe Aortic Plaque. J Atheroscler Thromb 2013; 20(11): 821–829.
18. Ballotta E, Gruppo M, Mazzalai F et al. Common femoral artery endarterectomy for occlusive disease: an 8-year single-center prospective study. Surgery 2010; 147(2): 268–274.
19. Kang JL, Patel VI, Conrad MF et al. Common femoral artery occlusive disease: contemporary results following surgical endarterectomy. J Vasc Surg 2008; 48(4): 872–877.
20. Tendera M, Aboyans V, Bartelink ML et al. ESC Guidelines on the diagnosis and treatment of peripheral artery diseases Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteries. The Task Force on the Diagnosis and Treatment of Peripheral Artery Diseases of the European Society of Cardiology (ESC). Eur Heart J 2011; 32(22): 2851–2906.
21. Ness J, Aronow W. Prevalence of coexistence of coronary artery disease, ischemic stroke, and peripheral arterial disease in older persons, mean age 80 years, in an academic hospital-based geriatrics practice. J Am Geriatr Soc 1999; 47(10): 1255–1256.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2016 Issue 1-
All articles in this issue
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Prieskum „3P (Pacient – Pulz – Prognóza) pri srdcovom zlyhávaní“ so zameraním na srdcovú frekvenciu
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Genetické změny u Waldenströmovy makroglobulinemie
- Studie SPRINT. Randomizovaná studie porovnávající intenzivní kontrolu systolického tlaku s kontrolou standardní
- Raritná diagnostika infekčnej endokarditídy po transplantácii obličky
- Vzácný případ mobilního aterosklerotického plátu ve femorální tepně s vysokým embolizačním potenciálem
- Nebezpečné okurky – Leyllův syndrom
- Toxická epidermální nekrolýza
- EASD Postgraduate Course of Clinical Diabetes and its Complications, Prague 2015
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Toxická epidermální nekrolýza
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Genetické změny u Waldenströmovy makroglobulinemie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

