-
Medical journals
- Career
Testikulární zhoubné nádory – jsme snad u konce cesty?
Authors: Jitka Abrahámová
Authors‘ workplace: Onkologická klinika 1. LF UK a Thomayerovy nemocnice, Praha, přednosta doc. MUDr. Tomáš Büchler, Ph. D.
Published in: Vnitř Lék 2014; 60(Suppl 2): 8-14
Category: 70th Birthday - prof. MUDr. Jiří Vorlíček, CSc.
Overview
Testikulární germinální nádory jsou v současnosti nejlépe léčitelné malignity dospělého věku. 5leté přežití činí u těchto nádorů 95 %. Stále však přichází část nemocných v pokročilém stadiu onemocnění. Vzhledem ke standardizaci a úspěšnosti komplexního diagnosticko-léčebného programu je jedinou možností ke zlepšení situace pouze časnější diagnóza. Chyby a omyly lékařů prvního kontaktu jsou dnes minimální, ale zdravotní uvědomělost a onkologická ostražitost naší mladé mužské populace je zcela nedostatečná. Zdravotní výchova cílená na rizikovou věkovou skupinu mužů má dosud své velké rezervy.
Klíčová slova:
cisplatina – germinální nádory – incidence – mortalita – NSGCT – prevalence – seminomÚvod
Nádory varlat (zejména nádory germinální) patří k relativně málo početným nádorovým skupinám. Fakt, že postihují mladé muže v produktivním věku, a skutečnost, že mohou být zcela vyléčeny, jsou-li diagnostikovány včas, z nich činí problém celospolečenského významu. Během posledních 4 desetiletí se z nádoru obávaného a ve většině případů smrtícího stalo onemocnění vyléčitelné. Geminální testikulární nádory se staly modelem kurabilního nádoru dospělého věku. Přesto jsou však dosud muži, kteří v důsledku pozdní diagnózy tomuto onemocnění podlehnou. Význam epidemiologie zhoubných nádorů varlat v současnosti narůstá, zejména v důsledku setrvale rostoucí incidence a prevalence těchto onemocnění. Nejde přitom jen o prostou kvantifikaci počtu nemocných. Novodobým úkolem epidemiologie je také objasňování příčiny zvyšující se populační zátěže. Zhoubné nádory varlat vykazují velmi výraznou věkovou, geografickou i rasovou distribuci, přičemž stále není plně objasněna jejich etiologie ani význam rizikových faktorů.
Epidemiologický přehled
Ačkoli jde o počtem relativně malou diagnostickou skupinu, představují nádory varlat nejčastější zhoubný nádor mužů ve věku 20–40 let. Je to onemocnění typické pro mladší muže a jako takové vykazuje ve srovnání s jinými onkologickými diagnózami dospělých řadu etiologických zvláštností. Nevystačíme s paušálním předpokladem kumulace rizikových faktorů, které vedou k růstu rizika s rostoucím věkem. Rizikové faktory je u mladých pacientů nutné hledat už v prenatálním období, a to se zvláštním důrazem na genetické faktory. O to více alarmující je nárůst incidence nádorů varlat hlášený v současnosti z většiny rozvinutých zemí.
Jde o relativně malou skupinu pacientů, neboť toto onemocnění představuje asi 1–1,5 % všech zhoubných nádorů u mužů. Na světový standard vztažená věkově standardizovaná incidence je pro bílou populaci 5–6 nálezů na 100 000 obyvatel a celoživotní riziko onemocnění (do 75 let věku) je přibližně 0,5 %, což znamená postižení 1 z asi 200 mužů.
Graph 1. Incidence novotvarů v ČR v období 2007–2011. Zpracováno podle: Národní onkologický registr, ÚZIS ČR. 
Graph 2. Incidence novotvarů v ČR v období 2007–2011. Zpracováno podle: Národní onkologický registr, ÚZIS ČR. 
Incidence nádorů varlat obecně stoupá od východu k západu a od jihu k severu, přičemž můžeme současně pozorovat (jak již řečeno) nejen geografickou distribuci, ale svou roli hraje také rasa a věk. Česká data potvrzují opakovaně publikovaný fakt, že incidence u kavkazoidní rasy, a především evropské populace je významně vyšší než u ostatních rasových skupin. Incidenci novotvarů v České republice ukazují graf 1 a graf 2. Nádory varlat (C62) jsou co do četnosti na 14. místě a představují u nás 1,2 % zhoubných novotvarů u mužů. Srovnání incidence v mezinárodním kontextu ukazuje graf 3. Nejvyšší incidence je dlouhodobě hlášena z Norska, Dánska, Švýcarska, nejnižší je u černých obyvatel Afriky. Časový vývoj incidence, mortality a prevalence v České republice je zachycen na grafu 4 a tab. 1.
Graph 3. Incidence zhoubného novotvaru varlat (C62) v mezinárodním srovnání. Zpracováno podle: GLOBOCAN 2012. Dostupné z http://globocan.iarc.fr.13/8/2014 
ASR (W) - věkově standardizovaná incidence na světový standard Graph 4. Epidemiologie ZN varlete (C62) v časovém trendu. Zpracováno podle: Národní onkologický registr, ÚZIS ČR. 
Table 1. Epidemiologická situace ZN varlete (C62) u mužů v České republice a v Evropě 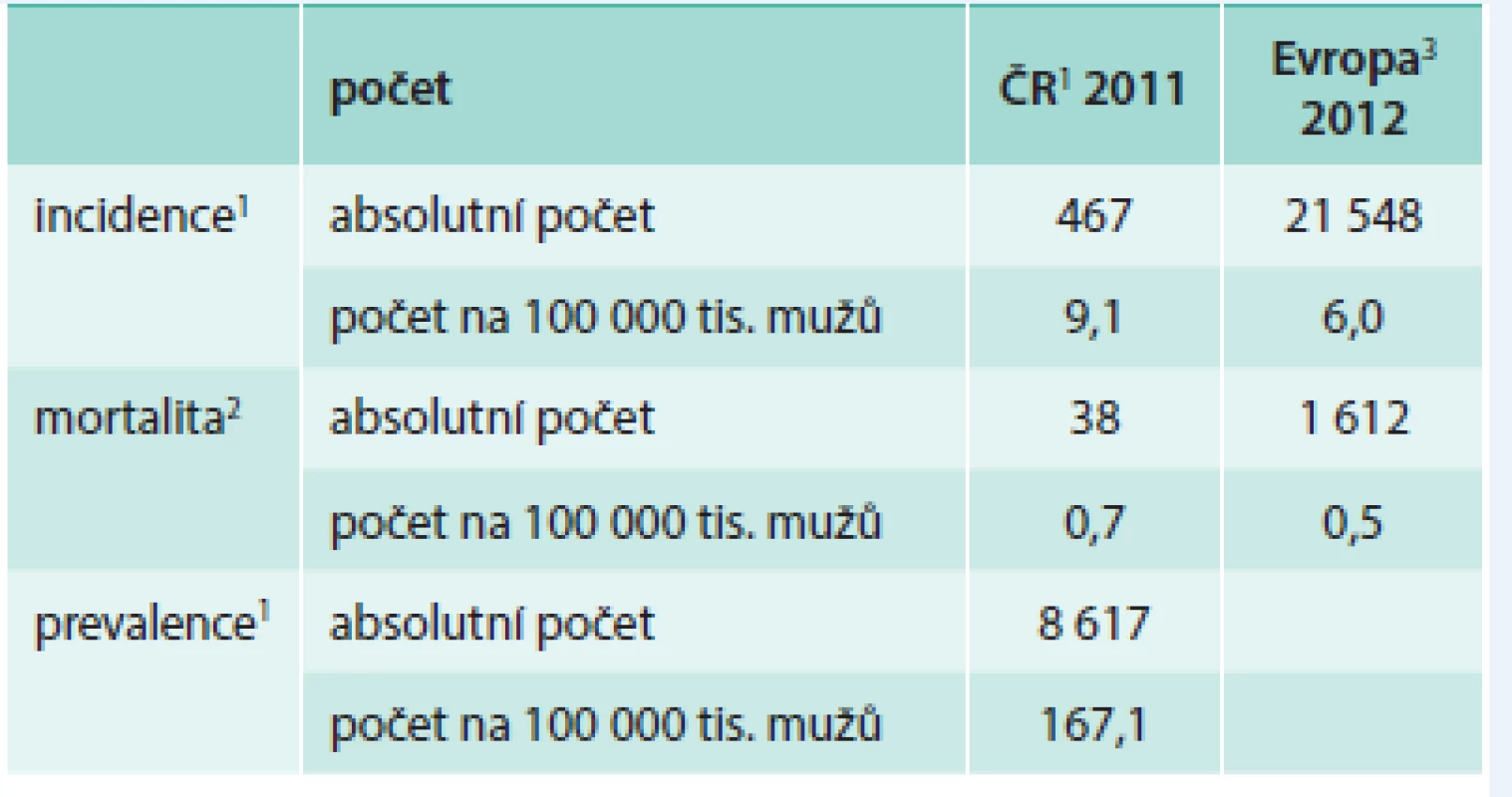
Zpracováno podle: 1 Národní onkologický registr ÚZIS ČR, 2 ČSÚ, 3 Globocan 2012. Vzhledem k výrazné věkové distribuci incidence i mortality musí být všechny hodnoty vždy věkově standardizovány. Ve věkové skupině 15–35 let jde o nejčastější nádory mužské části populace (až 40 %). Při všech analýzách se však musí respektovat histologický typ nádorů varlat, minimálně členěný na většinovou skupinu germinálních nádorů a menšinovou skupinu negerminálních nádorů. Germinální nádory se dále dělí na seminomy a nádory neseminomového typu (NSGTC – non seminomatous germ-cell tumors). Situaci komplikuje relativně četný výskyt smíšených morfologických typů nádorů varlat (tab. 2). Věkové rozložení u seminomů a neseminomů se liší a NSGTC postihují spíše mladší muže (věkový peak je kolem 25 let), seminomy mají věkový vrchol přibližně o decenium později (graf 5, graf 6 a graf 7).
Table 2. Hlavní morfologické typy zhoubného novotvaru varlete (C62) 
Zpracováno podle: Národní onkologický registr ÚZIS ČR, 2007-2011. Dlužno poznamenat, že existuje ještě skupina germinálních nádorů v extragonadální oblasti (retroperitoneální, mediastinální, pineální), které jsou velmi vzácné. Diagnosticko-léčebný program germinálních nádorů je v testikulární i extratestikulární oblasti zcela shodný.
Mortalita v důsledku zlepšení diagnostiky, modifikace chirurgických postupů a zavedení účinné kombinované chemoterapie klesla, a to o více než 5 % po roce 1997.
Graph 5. Vývoj incidence podle morfologických typů ZN varlete (C62) v ČR. Zpracováno podle: Národní onkologický registr, ÚZIS ČR. 
Graph 6. Věk pacientů se ZN varlete (C62) v ČR podle dat NOR ČR za období 2007–2011. Zpracováno podle: Národní onkologický registr, ÚZIS ČR. 
Graph 7. Věkové rozložení seminomů (a) a germinálních nádorů neseminomového typu (b) podle materiálu Onkologické kliniky 1. LF UK a TN. Vrchol výskytu NSGCT je oproti seminomům posunut o jedno decénium k mladším věkovým kategoriím. 
Příčiny vzniku zhoubných testikulárních nádorů nejsou známy. Do souvislosti se vznikem těchto nádorových onemocnění se dávají nejrůznější faktory vymezující skupiny mužů s vyšším rizikem rozvoje uvedených maligních chorob (tab. 3).
Table 3. Vývoj incidence podle morfologických typů ZN varlete (C62) v ČR. Zpracováno podle: Národní onkologický registr, ÚZIS ČR. 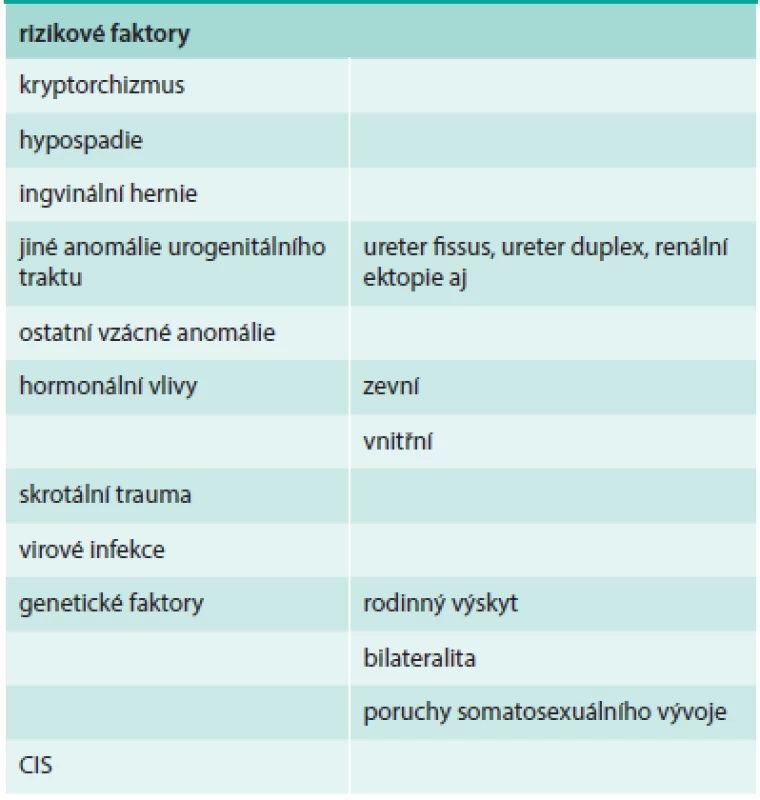
CIS – carcinoma in situ Klinika testikulárních nádorů
Klasickým a nejčastějším příznakem testikulárních germinálních nádorů je nebolestivé zvětšení varlete u mladého muže. Každý lékař zabývající se chorobami mladých mužů by měl znát anatomii varlete a věkové rozložení testikulárních germinálních nádorů. Uvedené zvětšení varlete zpozoruje nejčastěji pacient sám při hygieně, méně často jeho sexuální partnerka případně partner. Jindy je patrná změna konzistence ve smyslu značného ztuhnutí, varle již není hladké, ale hrbolovité. Někdy pacient zjistí bulku na varleti. Pokud uvedeným příznakům předcházela atrofie či hypotrofie testis, což je predisponující faktor TGCT, je změna objemu varlete více patrná. Atrofické varle bývá následek kryptorchizmu (zejména byla-li korekce provedena v pozdním dětství), zánětu či torze nebo traumatu. Bolestivost nebývá sdružena s nádorem testis příliš často (asi ve 20 %), ale pokud se vyskytne, nemocní ji popisují jako tupou bolest nebo pocit tíže. Akutní bolest se zjišťuje asi u 10 % nemocných. Bolestivost je způsobena napínáním tunica albuginea a dochází k ní tehdy, když ke zvětšování došlo rychle. Bolestivé, mírně zvětšené varle s krátkou anamnézou je vždy podezřelé z přítomnosti nádoru neseminomového typu, který roste poměrně rychle. Bolest může být způsobena také krvácením nádoru. Je zarážející, do jaké velikosti si někdy pacienti nechají narůst obsah skrota, než se odhodlají navštívit lékaře. Podkladem těchto objemných, dlouho se vyvíjejících, nebolestivých intraskrotálních rezistencí bývají většinou seminomy, které rostou relativně pomalu a zakládají metastázy, zejména hematogenní, později než germinální nádory neseminomového typu. Malá část mužů dává zvětšení varlete do souvislosti s traumatem. Poranění je většinou upozorňující epizodou, a navíc může způsobit traumatizaci nádoru s eventuálním krvácením, a podnítit tak další nádorový růst. I v dnešní době existují mladí muži, jejichž kryptorchizmus nebyl nikdy řešen. Schematické znázornění různých intraskrotálních onemocnění, která přicházejí v úvahu v diferenciální diagnostice nádoru varlete, ukazuje obr.
Image 1. Věkové rozložení seminomů (a) a germinálních nádorů neseminomového typu (b) podle materiálu Onkologické kliniky 1. LF UK a TN. Vrchol výskytu NSGCT je oproti seminomům posunut o jedno decénium k mladším věkovým kategoriím. 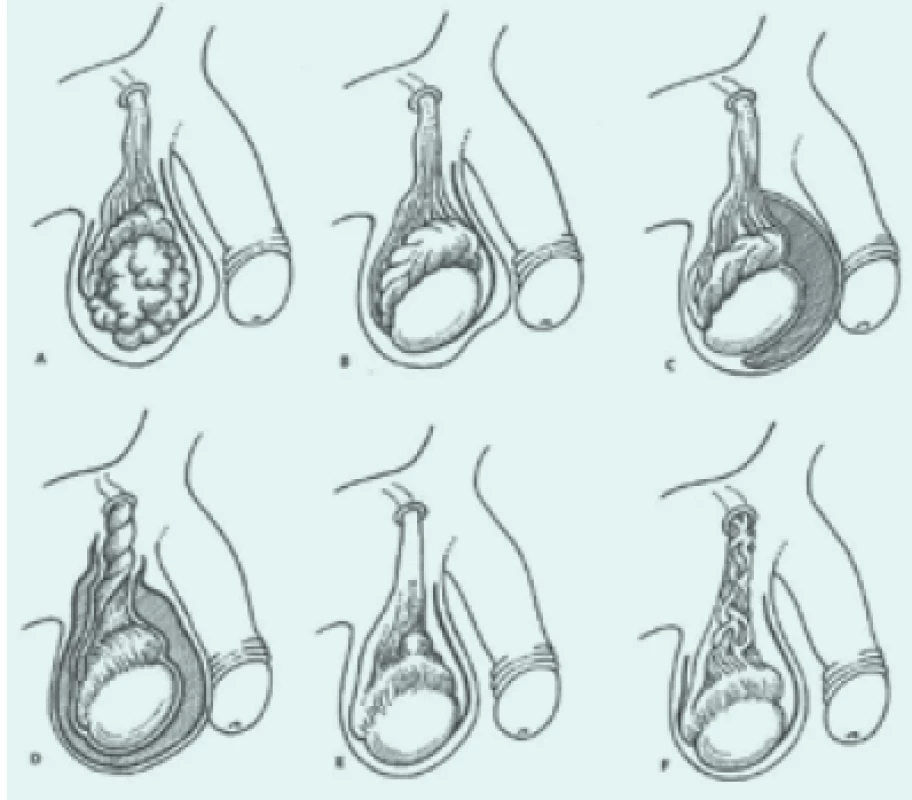
A – nádor varlete B – epididymitis C – hydrokéla D – torzo varlete E – spermatokéla F – varikokéla Jelikož prognóza a intenzita léčby souvisejí velice úzce s rozsahem nádoru, je snaha, aby nemocní přicházeli již při prvních příznacích. Smutným faktem zůstává, že více než třetina nemocných u nás přichází až v pokročilém stadiu. Při bližším rozboru však zjišťujeme, že prodlení v diagnóze, které bylo dříve z části způsobeno i lékaři a jejich nedostatečnou onkologickou ostražitostí, se značně zlepšilo. Urologové i lékaři prvního kontaktu chybují v současnosti oproti situaci před 15–20 lety minimálně. Naproti tomu nemocní zanedbávají své onemocnění takřka stejně často a ze stejných příčin. Je prokázáno, že výsledky léčby jsou tím lepší, čím kratší doba uplynula od prvních symptomů do počátku léčby. Multiinstitucionální studie léčebných výsledků TGCT, která probíhala na půdě Research Council ve Velké Británii, prokázala, že 3leté přežití mužů s anamnézou kratší než 3 měsíce bylo 81 %, zatímco u nemocných s anamnézou delší činilo 3leté přežití jen 61 %. Výsledek byl signifikantní.
Léčebná strategie a výsledky
Obecnou snahou je co nejčasnější diagnóza, určení klinického stadia a rozdělení do prognostických skupin. Zatímco seminomy byly i před érou kombinované léčby relativně dobře léčitelné, nádory NSGCT byly takřka z 90 % smrtelné. Pokrok přineslo zejména zavedení cisplatiny do léčebného schématu. Veškerý komplexní diagnosticko-léčebný proces je v současné době standardizovaný (tab. 4). Prognosticky nepříznivými známkami primárního nádoru je vaskulární invaze a přítomnost nediferencovaných a prognosticky nepříznivých struktur (zejména přítomnost nádoru ze žloutkového váčku a choriokarcinom). Nesmírně důležité je zjištění a longitudinální monitorování biochemických markerů AFP, beta-HCG a LDH. Kromě stagingu vyjádřeného pomocí TNM systému je důležitá i kategorie S daná hodnotami markerů v séru (tab. 5). Po provedeném stagingu je klíčové zařazení nemocných do prognostických skupin (tab. 6 a tab. 7). Každé skupině je přiřazen určitý způsob léčby. Obecně lze říci, že zatímco seminomy jsou nádory radiosenzitivní a chemosenzitivní, tak NSGCT nikoliv. Radiace nemá v primární léčbě NSGCT místo a chemoterapie na podkladě cisplatiny se používá jak v adjuvanci, tak v léčbě pokročilých onemocnění. Kombinace BEP (bleomycin, etopozid, cisplatina) je dosud zlatým standardem. Radiace je určena v adjuvanci i v léčbě pokročilých stadií jen pro seminomy. Podrobný výklad léčebných schémat je nad rámec této stati a každý se může poučit v Modré knize (léčebná doporučení České onkologické společnosti, www.linkos.cz).
Table 4. Současná taktika a strategie 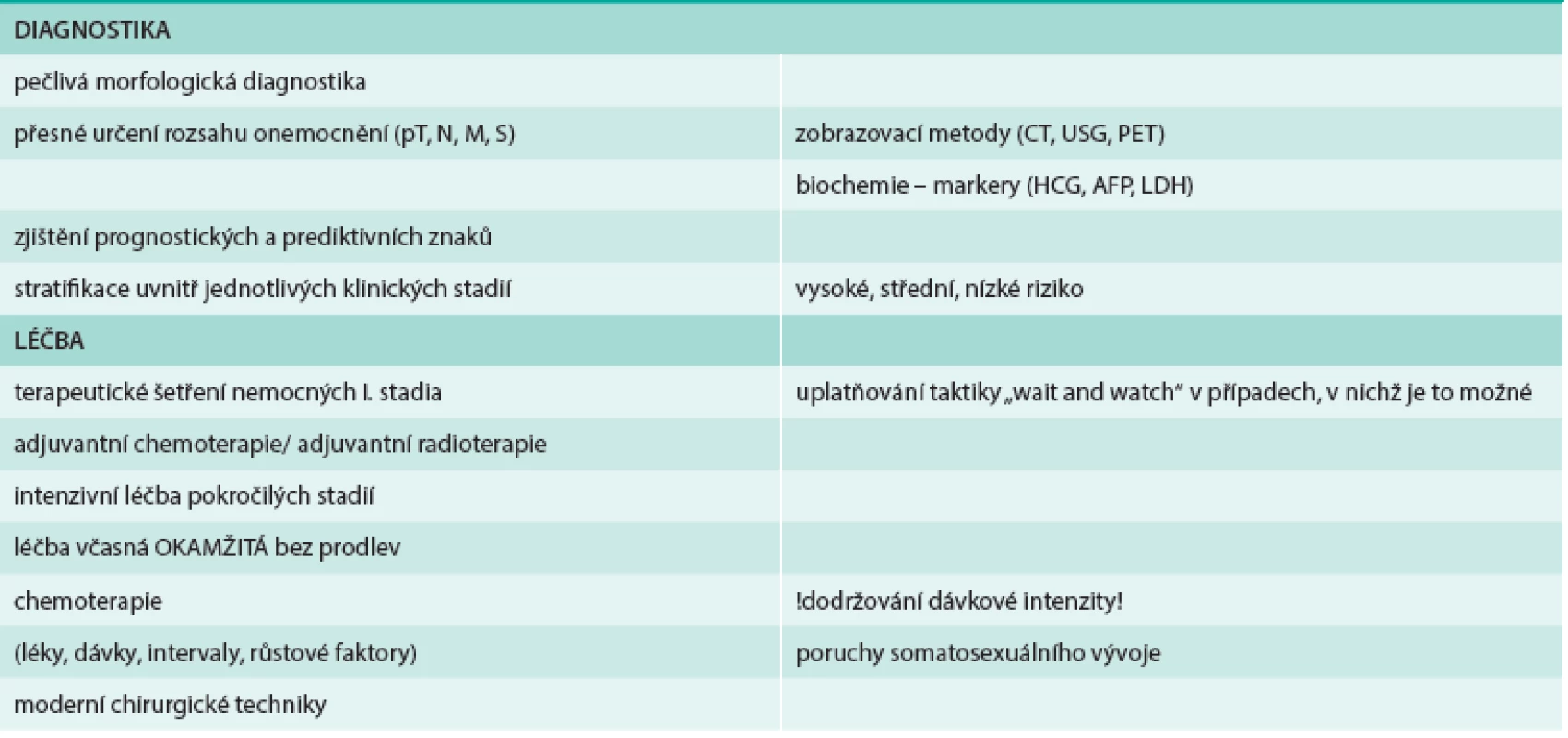
Table 5. Kategorie sérových nádorových markerů (S) podle systému TNM 
AFP – alfafetoprotein hCG – lidský choriogonadotropin LDH – laktátdehydrogenáza N – horní hranice normálu pro LDH S – sérové nádorové markery TNM – (Tumor Nodus-Metastáza): primární nádor-regionální mízní uzliny-vzdálené metastázy Table 6. Prognostické schéma podle IGCCCG 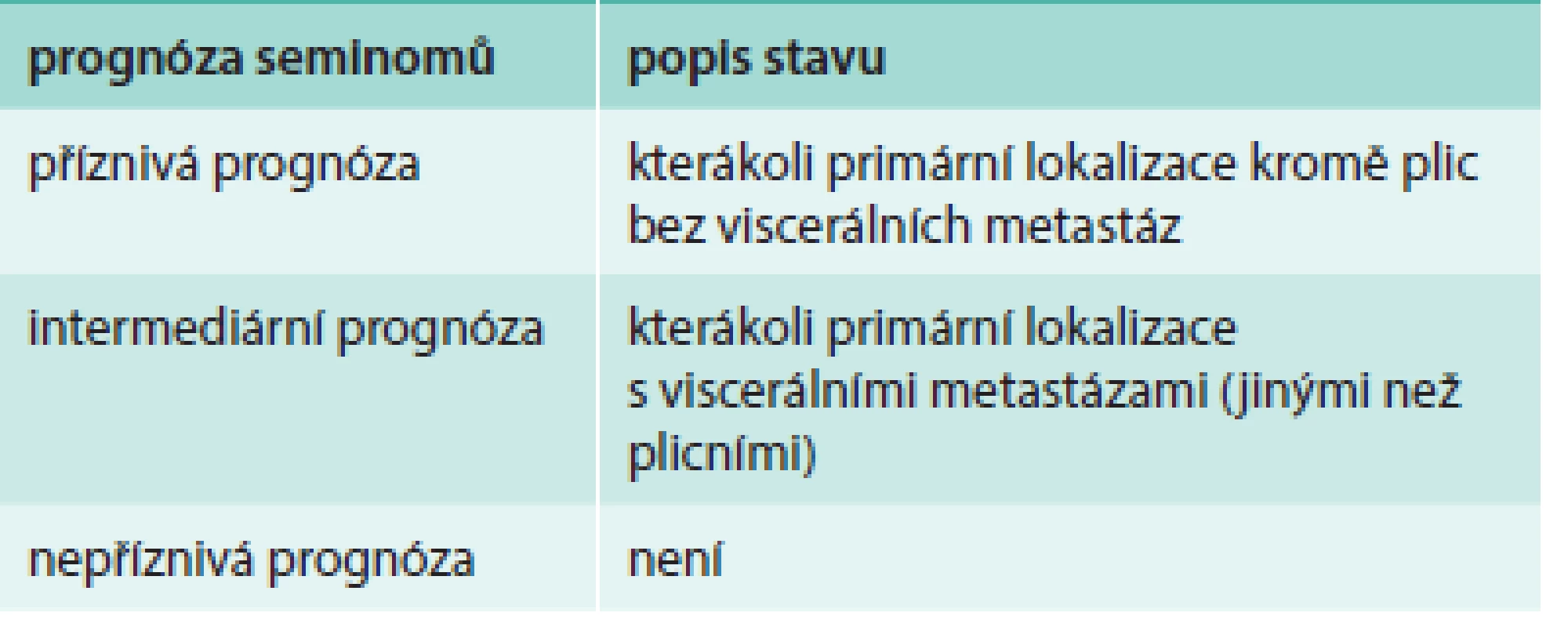
IGCCCG – International Germ Cell Cancer Collaborative Group Table 7. Prognostické schéma podle IGCCCG 
AFP – alfafetoprotein hCG – lidský choriogonadotropin IGCCCG – International Germ Cell Cancer Collaborative Group LDH – laktátdehydrogenáza N – horní hranice normálu pro LDH Komplexní léčba testikulárních nádorů patří do rukou zkušeného onkologa a žádané je i jisté soustředění léčby těchto nádorů do specializovaných center. Důležitým faktem je, že vhodně volenou a intenzivní léčbou je možné vyléčit i nemocné s pokročilou chorobou (tab. 8), proto se k léčbě v jakémkoliv stadiu z počátku přistupuje s kurativním úmyslem. Trendy incidence podle stadií u seminomů i NSGCT ukazují, že podíl klinických stadií II a III není nikterak zanedbatelný. Vzhledem k tomu, že dosud používaná léčba je vysoce účinná (a to i v pokročilém stadiu choroby) a že jde o skupinu nádorů, které nepatří k početným, není pravděpodobné, že bude v blízkém budoucnu uspořádána randomizovaná mezinárodní multicentrická studie zkoumající novou experimentální léčbu. Nejdůležitější proto zůstává včasná diagnostika a neustávající zdravotní výchova. Varujícím a smutným faktem zůstává, že většinu pokročilých stadií mají muži na svědomí sami. Samovyšetřování, které může včasné diagnóze napomoci, muži většinou neprovádějí, a to ani ti, kteří již nádorové onemocnění varlete prodělali a byli o nutnosti této metody instruováni. I když 5leté relativní přežití nemocných s testikulárními germinálními nádory je vysoké a činí takřka 95 %, tak je faktem, že při včasné diagnóze by se část mužů (ta v pokročilém stadiu) mohla vyhnout intenzivní léčbě a léčebného efektu by mohlo být dosaženo bez vedlejších účinků a konečně i levněji.
Table 8. Postup v léčbě germinálních nádorů 
CR – kompletní remise Vyléčení nemocní jsou trvale dispenzarizováni, a to pro možnost vzniku pozdních vedlejších účinků původní a v relativně mladém věku podstoupené kurativní léčby, dále pro možnost vzniku germinálního nádoru v ponechaném varleti a možnost vzniku jiného druhého primárního nádoru.
Poděkování
Vřele děkuji za poskytnutí epidemiologických dat vycházejících z Národního onkologického registru a zpracovaných Institutem biostatistiky a analýz řízeném ředitelem doc. RNDr. Ladislavem Duškem, Ph.D.
prof. MUDr. Jitka Abrahámová, DrSc.
jitka.abrahamova@ftn.cz
Onkologická klinika 1. LF UK a Thomayerovy nemocnice, Praha
www.ftn.cz
Doručeno do redakce 10. 10. 2014
Přijato po recenzi 17. 10. 2014
Sources
u autorky
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2014 Issue Suppl 2-
All articles in this issue
- Testikulární zhoubné nádory – jsme snad u konce cesty?
- Dispenzarizace nemocných po léčbě karcinomu prsu, kolorekta a prostaty
- Diferenciální diagnostika eozinofilie
- Klinické hodnocení nových léčiv u vzácných diagnóz v onkologii – současná situace v Evropě a u nás
- Paliativní péče a chronické srdeční selhání
- Vývoj a současná funkčnost informační základny české onkologické péče
- O bolesti trochu jinak
- Nové antibiotiká: potrebujeme nové molekuly, alebo nové stratégie?
- Geriatrický nemocný v onkologii
- Nové náhledy na roli lidského papilomaviru v léčbě nádorů hlavy a krku
- Ph-negativní myeloproliferativní onemocnění s trombocytemií ve světle účinku léčby přípravkem Thromboreductin® v datech registru ke konci roku 2013
- Diabetes mellitus a zhoubné nádory
- Paliativní medicína a dobrá smrt
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diferenciální diagnostika eozinofilie
- Paliativní medicína a dobrá smrt
- Dispenzarizace nemocných po léčbě karcinomu prsu, kolorekta a prostaty
- Ph-negativní myeloproliferativní onemocnění s trombocytemií ve světle účinku léčby přípravkem Thromboreductin® v datech registru ke konci roku 2013
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

