-
Medical journals
- Career
Malígnym melanómom imitovaný akútny koronárny syndróm alebo reálny akútny koronárny syndróm?
Authors: L. Gužiková 1; N. Hučková 1; M. Čaprnda 1; M. Bendžala 1; P. Babál 2; H. Mrázová 2
Authors‘ workplace: II. interná klinika Lekárskej fakulty UK a UN Bratislava, Slovenská republika, prednosta doc. MU Dr. Ľudovít Gašpar, CSc. 1; Ústav patologickej anatómie Lekárskej fakulty UK a UN Bratislava, Slovenská republika, prednosta prof. MU Dr. Ľudovít Danihel, PhD. 2
Published in: Vnitř Lék 2013; 59(5): 407-411
Category: Case Report
Overview
V nasledujúcich riadkoch popisujeme prípad 67-ročnej pacientky, hospitalizovanej na našej klinike pre anamnézu synkop. Pri príjme pacientka udávala len bolesti chrbta v mieste exofyticky rastúceho tumoru. V diagnostike boli využité rutinne používané laboratórne testy, ktoré odhalili anémiu ťažkého stupňa – normocytovú, hypochrómnu, hypoproteinémiu, eleváciu zápalových ukazovateľov (leukocyty, C ‑ reaktívny proteín) a zobrazovacie metódy (ultrasonografia, počítačová tomografia), pomocou ktorých bolo vyslovené podozrenie na diseminované nádorové ochorenie (metastázy do sleziny, skeletu a lymfatických uzlín). Pacientka bola následne operovaná na chirurgickej klinike, kde jej bol odstránený tumor na chrbte. Následne sa stav pacientky skomplikoval tlakovými bolesťami na hrudníku, ktoré boli doprevádzané zmenami na elektrokardiograme a dynamikou kardiošpecifických markerov. Stav sme hodnotili ako rozvíjajúci sa akútny koronárny syndróm. Pacientke sme podali konzervatívnu liečbu akútneho koronárneho syndrómu, avšak pacientka napriek tejto liečbe exitovala. Pitva však prezradila inú bezprostrednú príčinu smrti – metastázy malígneho melanómu chrbta.
Kľúčové slová:
bolesti chrbta – malígny melanóm – akútny koronárny syndrómÚvod
Malígny melanóm je najzhubnejší nádor, ktorý metastázuje kedykoľvek a kamkoľvek. Prvýkrát bol podrobne opísaný Läennecom v roku 1806. Je to najobávanejšia neoplazma a histologicky potvrdená diagnóza. Ešte aj v dnešnej dobe predstavuje vážne ohrozenie života. Metastázy sa nemusia klinicky manifestovať 10 aj 20 rokov. Približne v 50 – 60 % prípadov sa prvé metastázy zjavujú v regionálnych lymfatických uzlinách, v 30 % sa nájdu vzdialené metastázy a u 10 % pacientov sa zistia lokálne metastázy v miestach pôvodne primárneho nádoru. Ochorenie môže prebiehať tak rýchlo, že počas niekoľkých mesiacov od odstránenia primárneho tumoru je rozsev metastáz príčinou smrti pacienta [1].
Kardiovaskulárne ochorenia sú v súčasnosti vedúcou príčinou smrti v industrializovaných krajinách sveta. Pacienti s akútnym koronárnym syndrómom sú diagnostickým problémom, hlavne ak nemajú jasnú symptomatiku alebo zmeny na elektrokardiograme. Akútny koronárny syndróm je život ohrozujúcou manifestáciou aterosklerózy, ktorého hlavným symptómom je bolesť na hrudníku [2]. Akútny koronárny syndróm môžeme definovať ako súbor klinických, elektrokardiografických, biochemických a patologických charakteristík [3]. Termín akútny koronárny syndróm zdôrazňuje patofyziológiu akútneho ischemického ochorenia srdca. Prvotnou príčinou spôsobujúcou akútnu myokardiálnu ischémiu je ulcerácia, fisúra alebo erózia plaku s následným vytvorením nasadajúceho trombu. V závislosti od stupňa koronárnej stenózy a možnej reperfúzie (spontánnej, farmakologickej, mechanickej) dôjde k úplnému alebo čiastočnému uzáveru koronárnej artérie. Úplné prerušenie prietoku v koronárnej artérii obyčajne spôsobuje perzistentnú eleváciu segmentu ST, zatiaľ čo parciálna stenóza môže spôsobiť abnormality repolarizácie alebo elektrokardiogram zostane normálny [4].
Opis prípadu
Z anamnézy: 67-ročná pacientka bola privezená vozidlom Rýchlej zdravotníckej pomoci na internú ambulanciu našej kliniky počas ústavnej pohotovostnej služby pre anamnézu synkop a novozistený diabetes mellitus 2. typu. Pacientka sama udávala len bolesti chrbta v mieste exofyticky rastúceho tumoru. V minulosti sa liečila na bronchiálnu astmu a bipolárnu afektívnu poruchu. Užívala inhalačne antiastmatiká – formoterol (Formovent) a budezonid (Miflonid), perorálne neuroleptiká – risperidón (Risperidon) a haloperidol (Haloperidol), ale tieto lieky (neuroleptiká) „jej nerobili dobre“, preto ich prestala užívať, následne užívala len ibuprofén (Ibalgin) na bolesti chrbta. Ostatné anamnestické údaje odobraté od pacientky boli bez pozoruhodností.
Objektívnym vyšetrením pri prijatí bola u pacientky zistená dezorientácia časom a priestorom, orientácia osobou, tachykardia (120/ min reg.), tachypnoe (20/ min), oslabené dýchanie vpravo bazálne, exofyticky rastúci tumor chrbta vľavo subskapulárne pokrytý nekrózami a krustami, jemne krvácajúci, na úzkej stopke, priemeru asi 10 cm (obr. 1), palpačne hmatný paket zväčšených lymfatických uzlín axilárne vľavo.
Image 1. Exofyticky rastúci tumor chrbta. 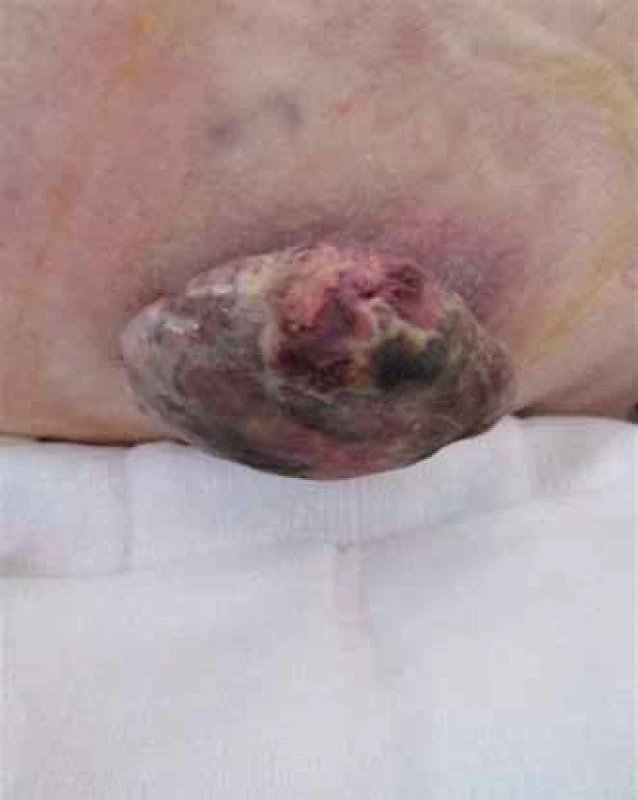
Laboratórne sme pozorovali zvýšenú zápalovú aktivitu (leukocyty 18,01 × 109/ l, C ‑ reaktívny proteín 85,89 mg/ l), v krvnom obraze sme zaznamenali normocytovú hypochrómnu anémiu ťažkého stupňa (hemoglobín 78,2 g/ l, MCV 84,52 fl, MCH 24,62 pg), biochemickým vyšetrením krvi sme zistili hyperglykémiu (18,42 mmol/ l), hypoproteinémiu (50,7 g/ l), hypoalbuminémiu (28,8 g/ l), miernu eleváciu gamaglutamyltransferázy (0,90 µkat/ l) a alkalickej fosfatázy (1,83 µkat/ l), hyponatrémiu ľahkého stupňa (132,78 mmol/ l), znížený HDL‑cholesterol (0,61 mmol/ l). V moči bola prítomná glykozúria, urátová kryštalúria, leukocytúria, proteínúria, hemoglobínúria, pomer albumín/ kreatinín bol 4,2 mg/ mmol. Na vstupnom elektrokardiograme bola prítomná sínusová tachykardia (frekvencia 120/ min) a posunutá prechodová zóna do V6 (obr. 2).
Image 2. Elektrokardiogram pri príjme pacientky. 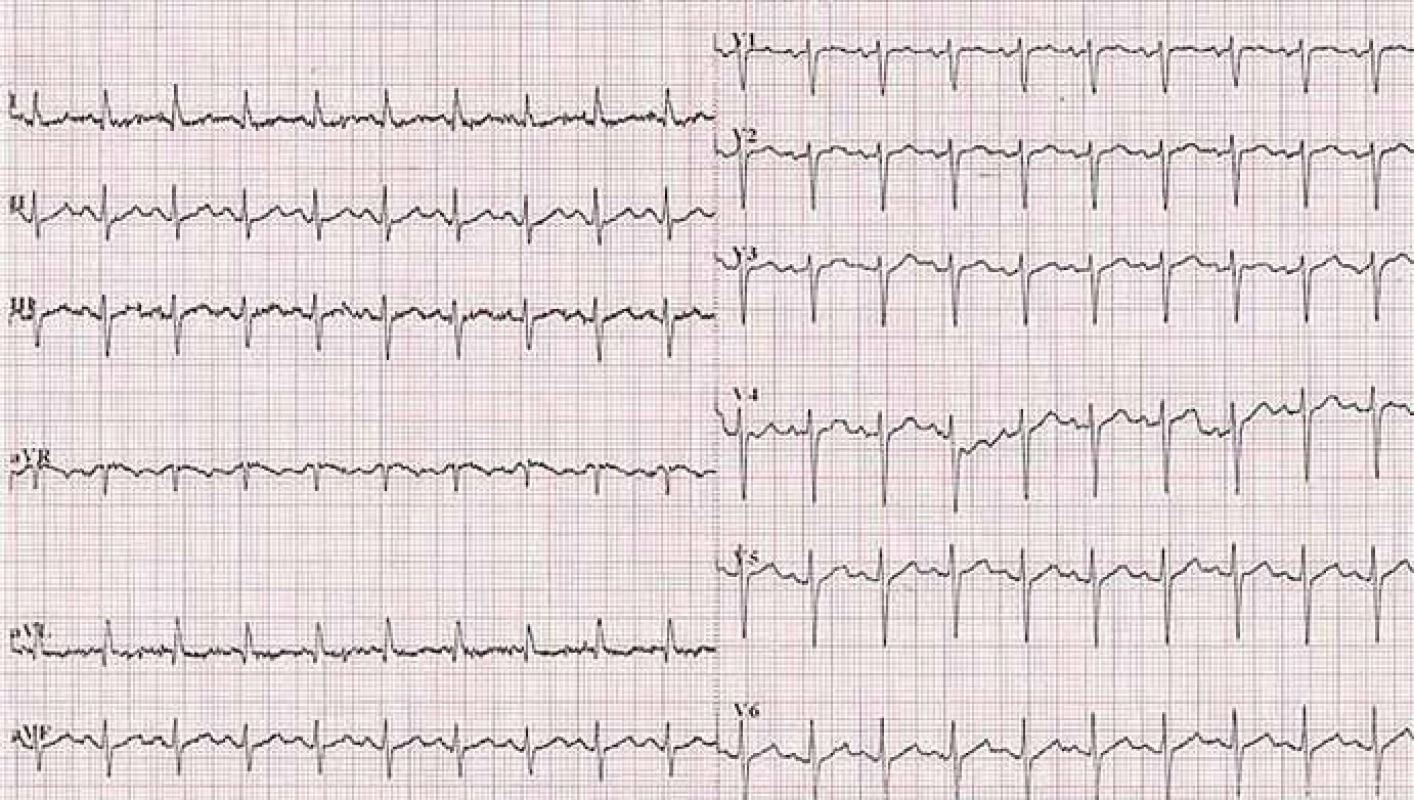
V rámci ďalšej diagnostiky sme použili zobrazovacie metódy – skiagram hrudníka s nálezom zväčšeného tieňa srdca doľava, ultrasonografické vyšetrenie abdomenu a axily, ktorým bolo odhalené hyperechogénne ložisko veľkosti asi 16 mm v pravej obličke charakteru angiomyolipómu (v diferenciálnej diagnostike mohlo ísť aj o väzivovú jazvu), ložisko v oblasti hilu sleziny s hypoechogénnym lemom veľkosti asi 26 × 23 mm s cievnou komponentou po obvode v color obraze charakteru metastázy, nehomogénna tumorózna masa zmiešanej echogenity v ľavej axile charakteru metastáz do lymfatických uzlín, cholecystolitiáza. Pre spresnenie nálezu, a tiež v rámci stagingu predpokladaného nádorového ochorenia, ako aj pre následnú terapiu ochorenia (s podozrením na výskyt metastáz v slezine a v ľavej axile) bola realizovaná počítačová tomografia hrudníka, brucha a malej panvy, ktorá verifikovala difúzne metastatické postihnutie sleziny, skeletu, lymfatických uzlín, ložiská v ľavom pľúcnom krídle charakteru metastáz, ložisko ľavej nadobličky charakteru metastázy, drobnú cholecystolitiázu, hepatomegáliu, drobnú kôrovú cystu obličky bilaterálne.
Liečba: Pacientke sme počas hospitalizácie pre anémiu ťažkého stupňa podávali 2krát transfúziu – erytrocytový koncentrát, čím sme anémiu skorigovali. Pre novozistený diabetes mellitus 2. typu sme ju za pravidelnej kontroly glykémií nastavovali na intenzifikovanú inzulínoterapiu s následnými uspokojivými hodnotami glykémie. Pre elevované zápalové ukazovatele s podozrením na akútnu exacerbáciu bronchiálnej astmy sme započali empirickú antibiotickú liečbu cefotaxímom. Zároveň sme upravili bronchodilatačnú terapiu, pričom došlo k úprave zápalových ukazovateľov a auskultačného nálezu. Pre sínusovú tachykardiu sme do liečby pridali verapamil s dobrým efektom.
Po konzultácii s chirurgom sme pacientku kardiálne kompenzovanú, tlakovo a pulzovo stabilizovanú, preložili na chirurgickú kliniku za účelom operačného riešenia tumoru chrbta, kde jej bola vykonaná exstirpácia tumoru. Následne bola pacientka preložená späť na naše oddelenie pre sťažené dýchanie.
Pri preklade pacientka udávala sťažené dýchanie, auskultačne bol prítomný krepitus vpravo bazálne. Opakovane realizovaným skiagrafickým vyšetrením hrudníka bola objektivizovaná venostáza v pľúcach, preto sme potencovali diuretickú terapiu. Na 2. deň po preklade z chirurgickej kliniky sa pacientka sťažovala aj na tlakové bolesti na hrudníku, preto sme doplnili elektrokardiografické vyšetrenie (obr. 3), na ktorého zázname sme odhalili inverziu T vlny v oblasti prednej steny, a tak sme zahájili konzervatívnu liečbu akútneho koronárneho syndrómu. Následne došlo k zlepšeniu stavu pacientky. Plánovali sme doplniť aj echokardiografické vyšetrenie, avšak na 4. deň po preklade sa u pacientky začala rozvíjať hypotenzia, oligúria, laboratórne došlo ku zvýrazneniu retencie dusíkatých katabolitov (urea 29,20 mmol/ l, kreatinín 190,94 µmol/ l), hyperkaliémii (6,86 mmol/ l) a ku dynamike kardiošpecifických markerov (troponín T stúpol z 0,015 na 0,048 µg/ l, myoglobín z 26,49 na 607,2 µg/ l) (tab. 1). Elektrokardiografickým vyšetrením v tento deň sme zaznamenali blokádu pravého Tawarovho ramienka s abnormalitami repolarizačnej fázy ST‑T v oblasti prednej steny (obr. 4). Aj napriek komplexnej vazopresorickej, hydratačnej a potencovanej diuretickej terapii sa stav pacientky nedarilo priaznivo ovplyvniť a po 4 dňoch od prekladu bol službu konajúcim lekárom konštatovaný exitus letalis. Za bezprostrednú príčinu smrti sme uviedli akútny infarkt myokardu s rozvojom kardiogénneho šokového stavu.
Image 3. Elektrokardiogram s inverziou T vlny v oblasti prednej steny (2. deň po preklade z chirurgickej kliniky). 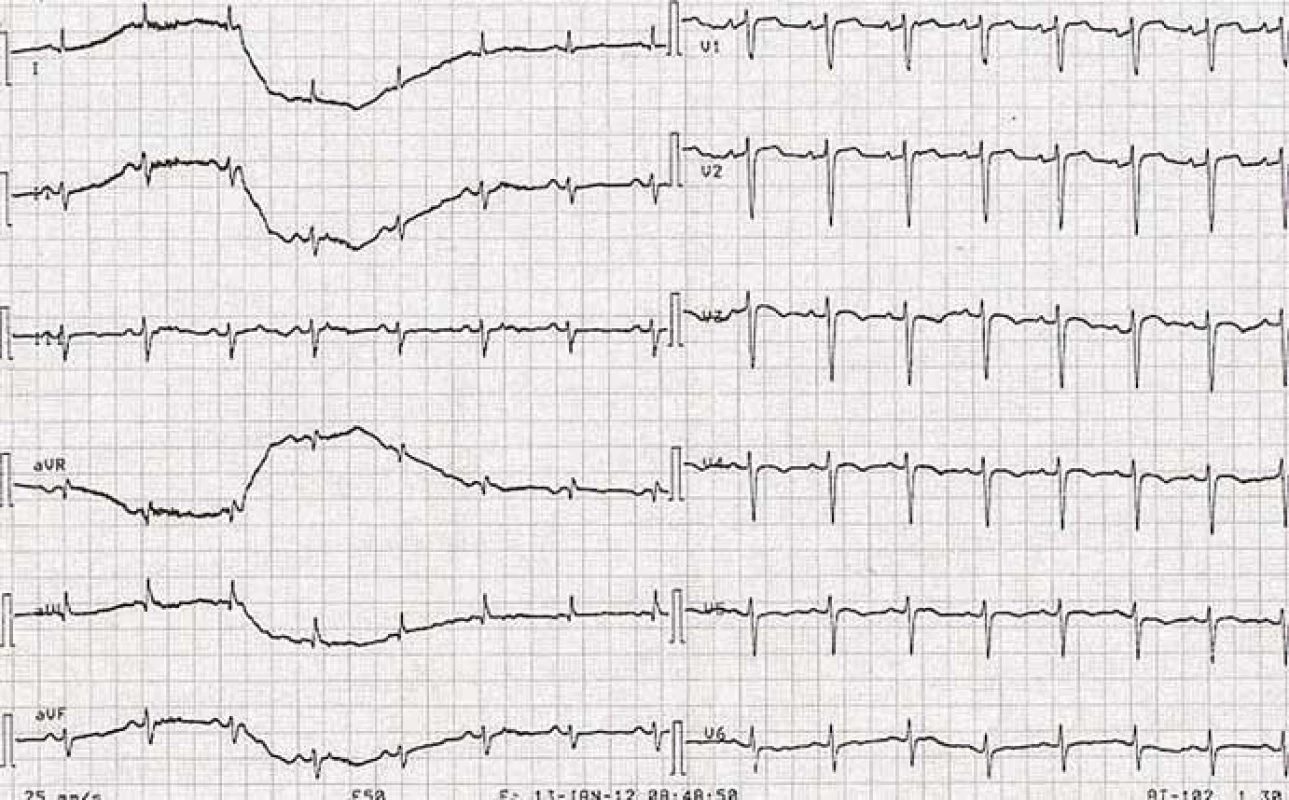
Table 1. Vybrané laboratórne parametre a ich zmeny počas hospitalizácie. 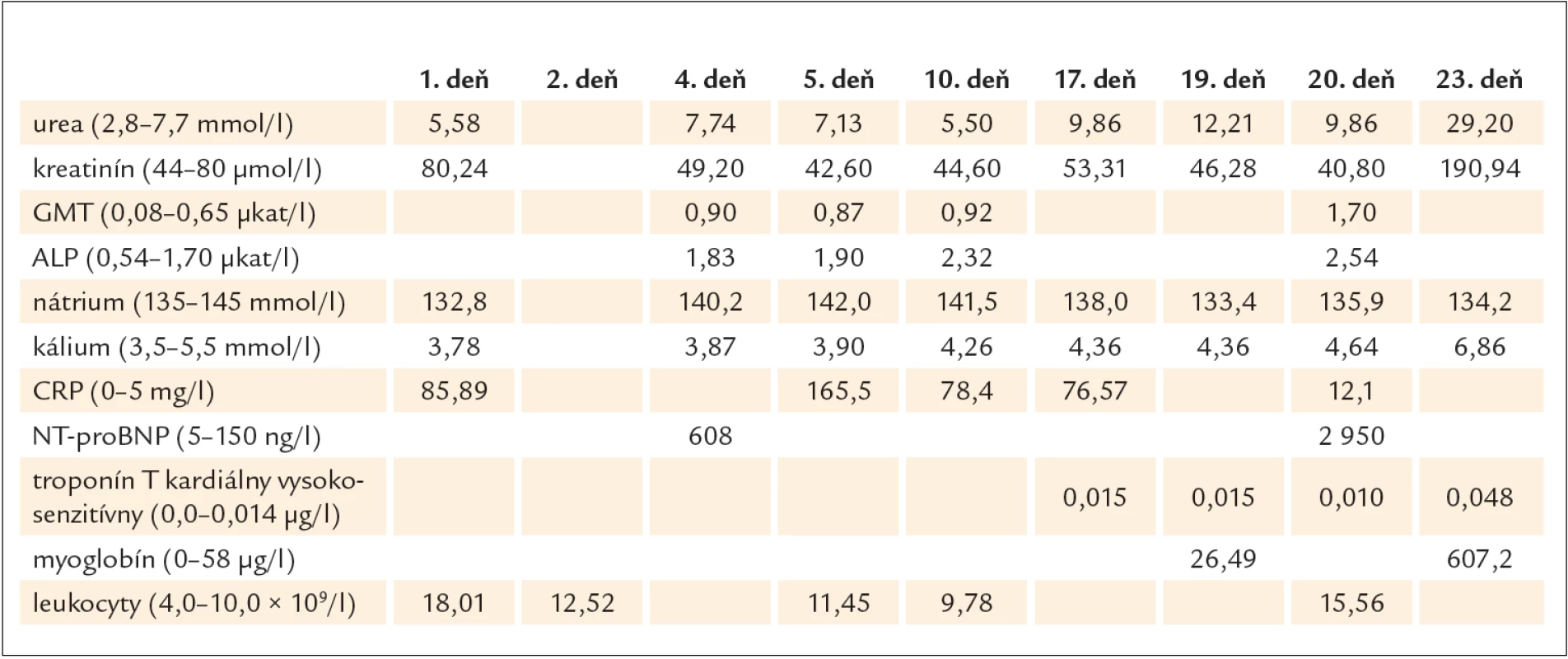
Image 4. Elektrokardiogram s blokádou pravého Tawarovho ramienka a s abnormalitami reporalizačnej fázy ST-T v oblasti prednej steny (4. deň po preklade z chirurgickej kliniky). 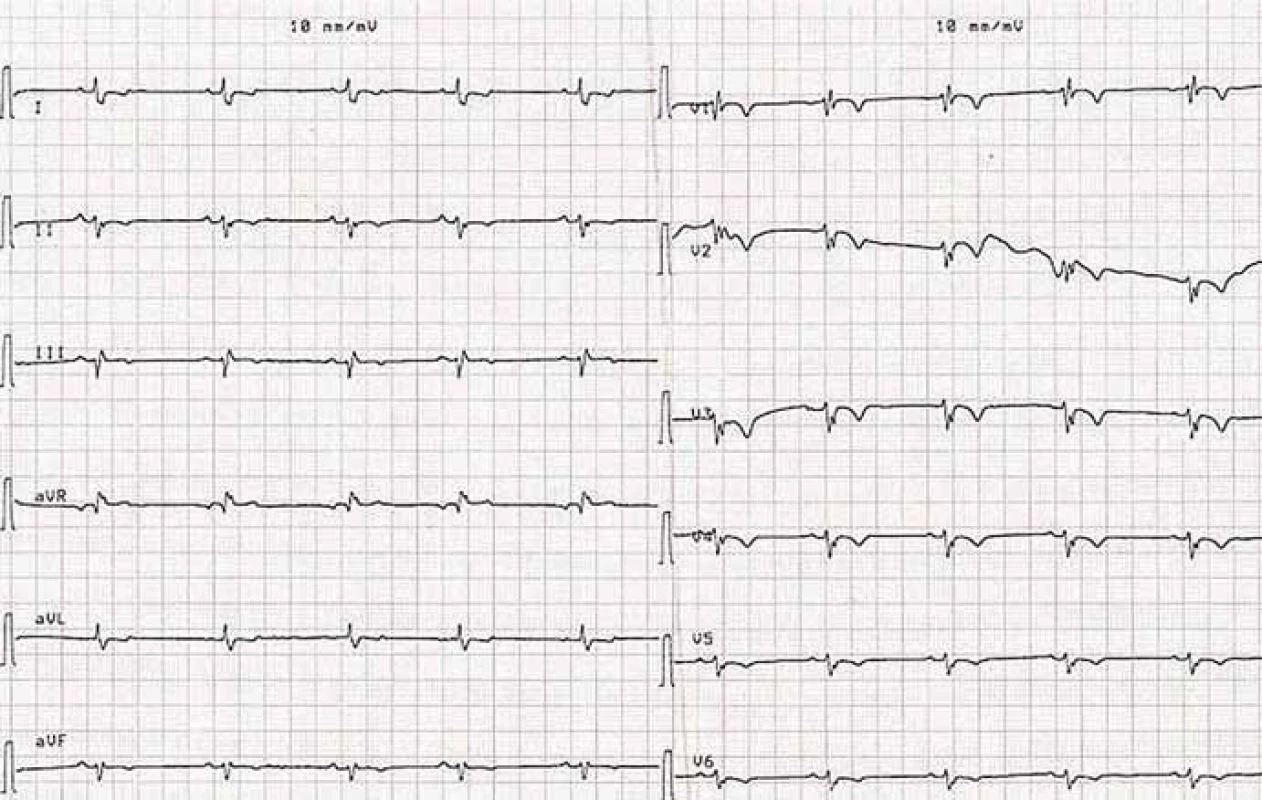
Následne sme (14 dní po operácii) obdržali výsledok z operačnej biopsie zo stopkatého tumoru chrbta vľavo: makroskopicky sa podľa patológa jednalo o stopkatý útvar priemeru 6 × 6 × 3 cm čiernohnedej farby, na povrchu mierne zbrázdený, stopkatý na úzkej báze 3 × 3 cm, na prechode medzi útvarom a kožou s tkanivom hrúbky asi 5 cm sivobielej farby, tuhoelastickej konzistencie, tukové tkanivo bolo do hrúbky 5 – 7 mm. Mikroskopicky bol útvar tvorený uzlami polygonálnych buniek so svetlou cytoplazmou s hnedým neželezitým pigmentom, sčasti exulcerovaný. V zachovanom kožnom kryte na periférii nad nádorom bol prítomný obraz lentiginózneho névu. Prítomné boli nádorové bunky s vysokou mitotickou aktivitou, s atypiami (S100+, HMB45+), prenikajúce do lymfatických ciev, aj na hranici chirurgického rezu. Pod stopkou nádor prenikal na úroveň tukového tkaniva (Clark 5, Breslow 26 mm). Nález bol vyhodnotený ako malígny melanóm nodulárneho typu.
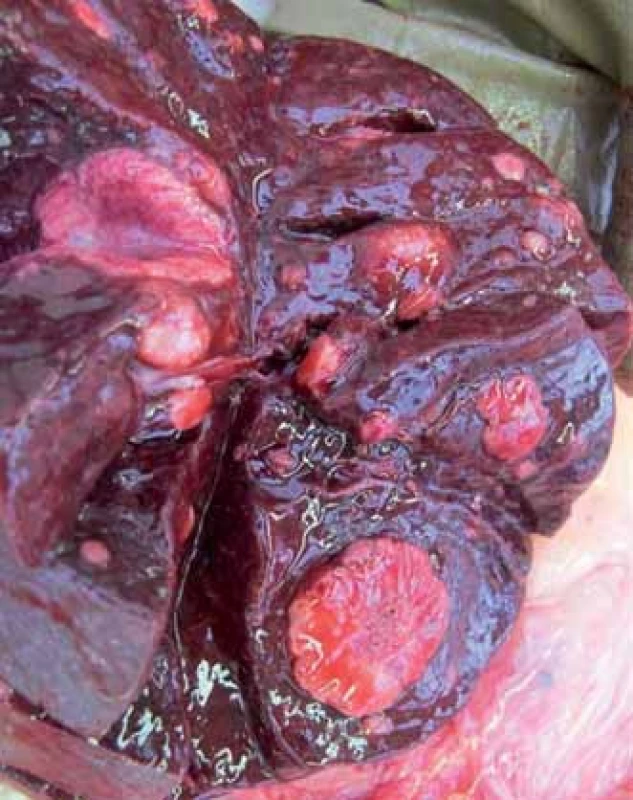
Patologicko‑anatomická pitva preukázala disemináciu nádorového ochorenia – mnohopočetné metastázy do mozgu, ľavej nadobličky, pečene, sleziny, axilárnych lymfatických uzlín, maternice, obličky a 2 metastázy do myokardu v oblasti prednej steny a hrotu srdca (obr. 5, 6, 7 a 8), rovnako ako preukázala čerstvý infarkt myokardu (asi 12hodinovú jazvu), ktoré boli zodpovedné za smrť pacientky. Metastázy do myokardu v oblasti prednej steny z pohľadu patológa nespôsobovali útlak koronárnych artérií, avšak spolupodiel tejto netypickej etiológie akútneho koronárneho syndrómu nevieme vylúčiť so 100% spoľahlivosťou. Na koronárnych artériách boli prítomné len nevýznamné fibromuskulárne zmeny, avšak brušná aorta bola na 90 % postihnutá aterosklerotickým procesom.
Image 5. Metastázy v myokarde. 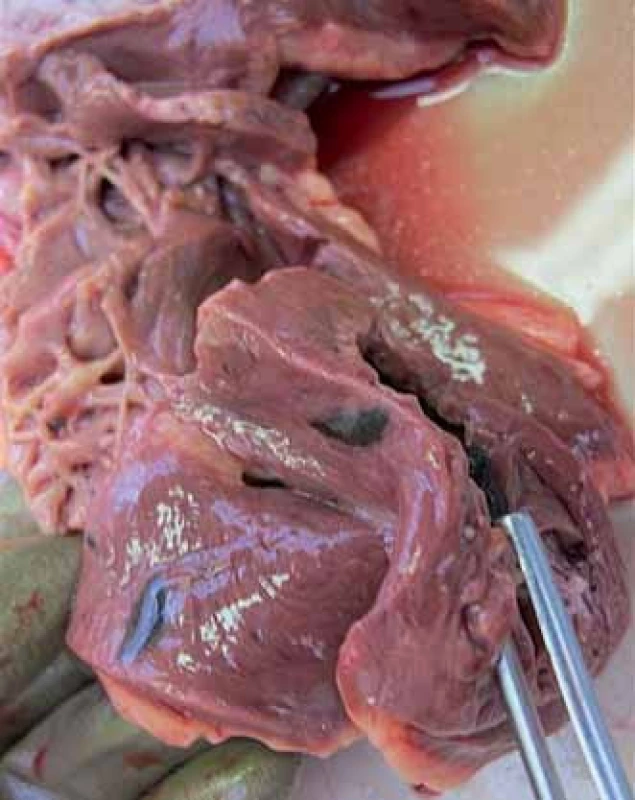
Image 7. Metastázy v nadobličkách. 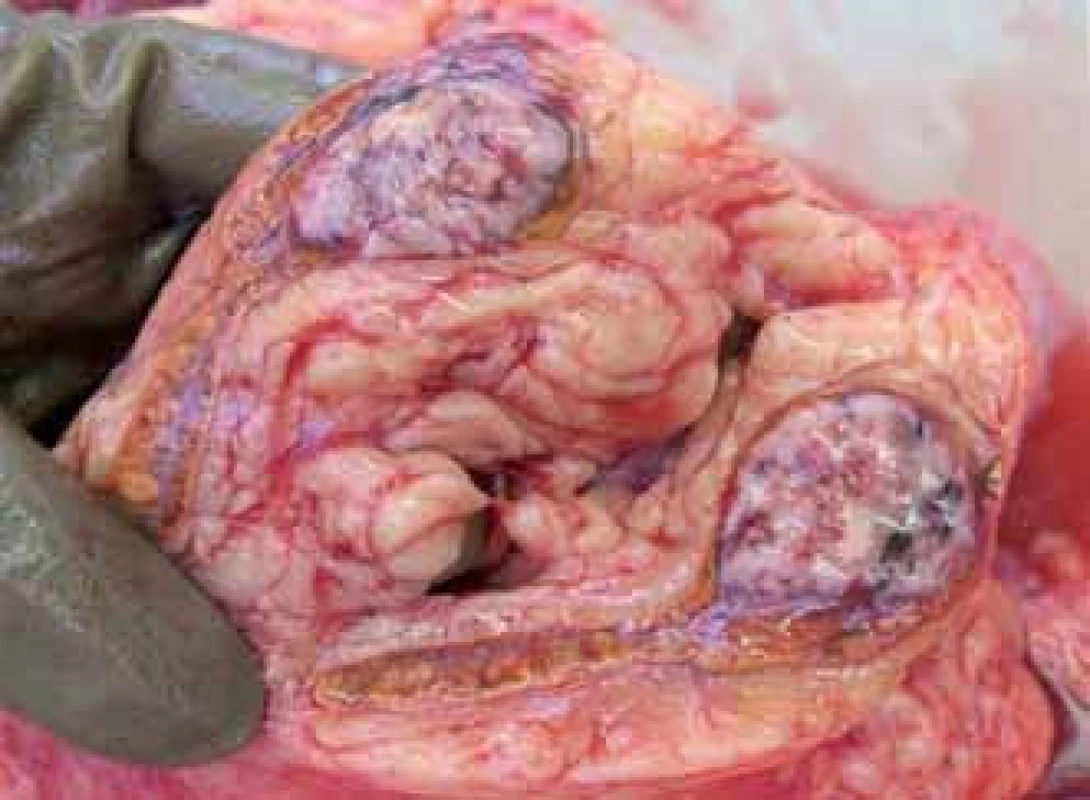
Image 8. Histologický obraz metastázy malígneho melanómu v myokarde (25-násobné zväčšenie). 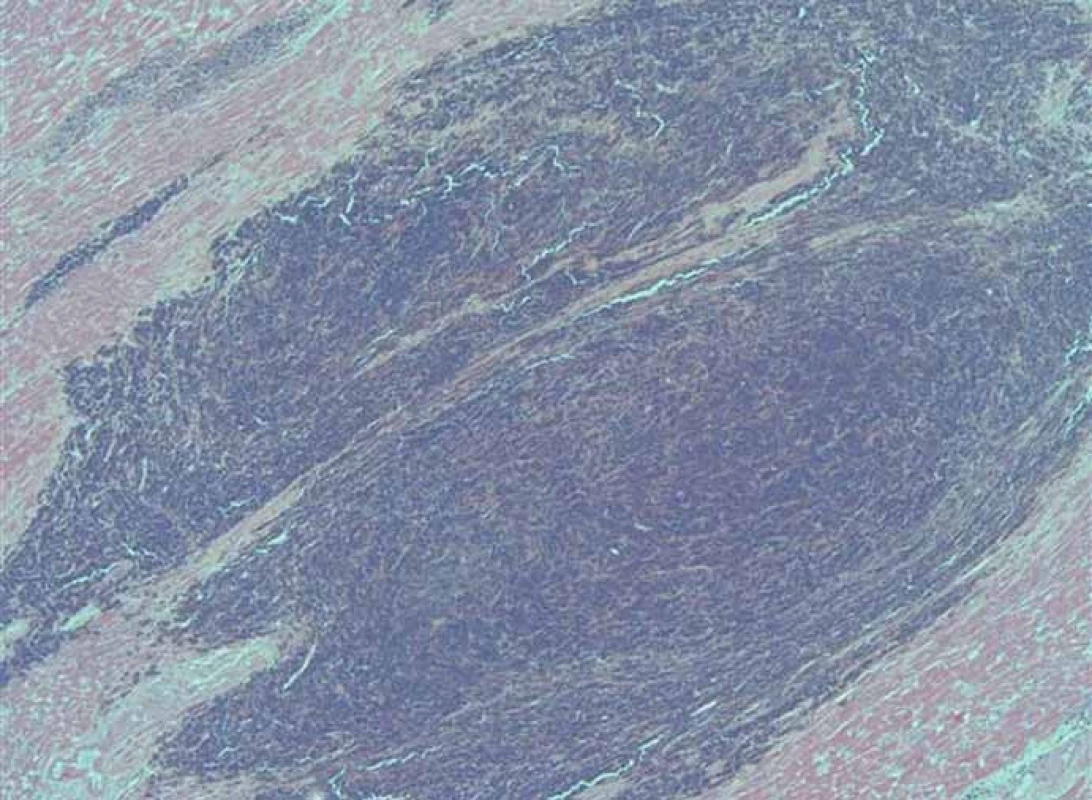
Diskusia
Do skupiny kardiovaskulárnych ochorení radíme aj nádory srdca, ktoré sú však pomerne vzácne a ich diagnostika je relatívne komplikovaná. Tumory, ktoré metastázujú do srdca, sú oveľa častejšie ako primárne nádory srdca [5]. V klinickom obraze nádorového ochorenia srdca môžeme zaznamenať nešpecifické príznaky (slabosť, únava, nechutenstvo, chudnutie) a prejavy ľavostranného alebo pravostranného srdcového zlyhávania – podľa lokalizácie tumoru [6]. Príznaky pravostranného kardiálneho zlyhávania sme zaznamenali aj u našej pacientky.
Malígny melanóm v súčasnosti patrí medzi najzávažnejšie zhubné nádory pre svoju schopnosť rýchlej tvorby metastáz s letálnym koncom. V Európe je ročne diagnostikovaných okolo 63 000 nových prípadov a 17 000 pacientov zomiera v dôsledku melanómu [7]. Incidencia v Českej republike v roku 2007 u mužov bola 14,39/ 100 000 a mortalita 3,1/ 100 000, u žien bola incidencia 13,6/ 100 000 a mortalita 1,51/ 100 000 [8]. Muži sú postihovaní o niečo viac ako ženy (1,3 : 1) a priemerný vek stanovenia diagnózy je po 50. roku života [9].
Asi neexistuje orgán, v ktorom by neboli preukázané metastázy malígneho melanómu. Myokardiálne metastázy sa môžu vyskytnúť pri ktoromkoľvek type nádorového ochorenia, relatívna incendencia je však obzvlášť vysoká pri malígnom melanóme [5]. Mnoho metastáz ostáva klinicky nemých a bývajú zistené až pri pitve. Tieto metastázy bývajú asymptomatické, ich prvým príznakom býva náhodné zistenie zväčšenia tieňa srdca na skiagrame hrudníka. Nedajú sa preukázať pomocou elektrokardiogramu, vhodné je preto použiť echokardiografické vyšetrenie alebo počítačovú tomografiu [10]. Magnetická rezonancia myokardu poskytuje najlepšiu kvalitu a zohráva centrálnu úlohu v diagnostike myokardiálnych metastáz a tumorov [5]. V našom prípade sme síce echokardiografické vyšetrenie z dôvodu časovej tiesne nerealizovali, avšak metastázy do myokardu neodhalila ani počítačová tomografia, a nakoniec, ďalší terapeutický postup by sa napriek tomuto nálezu nezmenil.
Sekundárna endotelová dysfunkcia až neoplastická vaskulitída pri malígnych nádorových chorobách môže spôsobiť dynamickú artériovú koronárnu stenózu podmienenú vazospazmom (vazokonstrikciou) a artériovou tromboembóliou. Rýchlu dynamiku elektrokardiografických zmien myokardu by nemali spôsobovať metastázy melanómu v myokarde, i keď je známe, že v porovnaní s inými nádormi môže byť ich progresia mimoriadne dramatická [11]. V našom prípade sa metastázy do myokardu manifestovali pod klinickým obrazom akútneho koronárneho syndrómu, a ani v súčasnosti tak efektívne vyšetrenie, akým je počítačová tomografia, neodhalilo metastázy v myokarde.
Záver
Metastázy do srdca sa väčšinou objavujú u pacientov s diseminovanou formou nádorového ochorenia, solitárne metastázy sú veľmi zriedkavé, ich prognóza je zlá [12]. Bolesti na hrudníku sú typickou manifestáciou koronárnej choroby srdca, avšak táto sa môže postupne vyvíjať alebo jej prvou manifestáciou môže byť letálna komplikácia [13]. Metastázy do myokardu môžu imitovať akútny koronárny syndróm. Jednak klinickým obrazom – bolesti na hrudníku, sťažené dýchanie, a jednak prítomnosťou zmien na elektrokardiograme v zmysle čerstvej ložiskovej lézie myokardu. Preto v prípade pacientov s nádorovým ochorením treba pomýšľať aj na možnosť metastáz v myokarde manifestujúcich sa ako akútny koronárny syndróm, hoci je to raritná diagnóza, a nebáť sa vysloviť toto podozrenie aj v diagnostickom závere. V našom prípade metastázy malígneho melanómu v myokarde neboli odhalené ani tak sofistikovaným zobrazovacím vyšetrením, akým je v súčasnosti počítačová tomografia, a preto patologicko‑anatomická pitva ostáva naďalej dôležitou pre klinickú prax.
MU Dr. Laura Gužiková
www: http:/ / www.fmed.uniba.sk/ index.php?id=2190
e‑mail: laura.guzikova@gmail.com
Doručeno do redakce: 14. 11. 2012
Přijato po recenzi: 12. 3. 2013
Sources
1. Strmeňová V, Minariková E. Malígny melanóm kože. Martin: Osveta 2005 : 5 – 67.
2. Hamm ChW, Bassand JP, Agewall S et al. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST‑segment elevation. The Task Force for the management of acute coronary syndromes (ACS) in patients presenting without persistent ST‑segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2011; 32 : 2999 – 3054.
3. Van de Werf F, Bax J, Betriu A et al. Management of acute myocardial infarction in patients presenting with persistent ST‑segment elevation: The Task Force on the management of ST‑segment elevation acute myocardial infarction of the European Society of Cardiology. Eur Heart J 2008; 29 : 2909 – 2945.
4. Schweitzer P, Kučinský R. Význam elektrokardiografie v diagnóze a manažmente akútneho koronárneho syndrómu. Vnitř Lék 2005; 51 : 714 – 717.
5. Awrty E, Colucci W. Tumors and trauma of the heart. In: Longo D, Fauci A, Kasper D et al. Harrison‘s principles of internal medicine. Vol. 2. 18th ed. New York: McGraw ‑ Hill Companies 2012 : 1979 – 1982.
6. Klener P et al. Vnitřní lékařství. 1. vyd. Praha: Galén 1999 : 207 – 209.
7. Parkin D, Bray F, Ferlay J et al. Global Cancer Statistics 2002. CA Cancer J Clin 2005; 55 : 74 – 108.
8. Souček M. Vnitřní lékařství. Praha: Grada Publishing 2011 : 562 – 565.
9. Urba W, Washington C, Nadiminti H. Cancer of the skin. In: Longo D, Fauci A, Kasper D et al. Harrison‘s principles of internal medicine. Vol. 1. 18th ed. New York: McGraw ‑ Hill Companies, 2012 : 723 – 730.
10. Krajsová I. Melanom. 1. vyd. Praha: Maxdorf 2006 : 212 – 242.
11. Gavorník P. Všeobecná angiológia. Angiologická propedeutika. Cievne choroby. 2. vyd. Bratislava: Univerzita Komenského – Vydavateľstvo UK 2001, 266 s.
12. Mištinová J et al. Metastatické postihnutie srdca a perikardu – MR kazuistiky. Vnitř Lék 2010; 56 : 1155 – 1157.
13. Gavorník P, Dukát A, Gašpar Ľ. Manažment stabilnej anginy pectoris a iných foriem chronickej kardiovaskulárnej artériovej choroby. Vnitř Lék 2012; 58 : 29 – 36.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2013 Issue 5-
All articles in this issue
- Spondyloartritidy: aktuální pohled na diagnostiku a klasifikaci
- Diastolická dysfunkce levé komory ve vyšším věku. Nemoc, nebo fyziologický projev stárnutí?
- Fixní kombinace telmisartanu a thiazidového diuretika v léčbě hypertenze
- Paraneoplastická hypoglykémia – popis prípadu a prehľad problematiky
- Malígnym melanómom imitovaný akútny koronárny syndróm alebo reálny akútny koronárny syndróm?
- Spondylodiscitida, epidurální empyém jako komplikace syndromu diabetické nohy
- Distribuce s lipoproteiny asociované fosfolipázy A2 v české populaci a její interakce s konvenčním kardiovaskulárním rizikem
- Možný vplyv génového polymorfizmu v oblasti GSTs génov na sérovú hladinu polychlorovaných bifenylov (PCB)
- Srovnání MRCP a ERCP v diagnostice choledocholitiázy
- Poruchy srdcového rytmu u pacientov s diabetes mellitus
- Kombinovaná terapie arteriální hypertenze
- Prevence náhlé srdeční smrti při sportu ve světle nových doporučení
- Choroby způsobené lepkem
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diastolická dysfunkce levé komory ve vyšším věku. Nemoc, nebo fyziologický projev stárnutí?
- Spondyloartritidy: aktuální pohled na diagnostiku a klasifikaci
- Srovnání MRCP a ERCP v diagnostice choledocholitiázy
- Choroby způsobené lepkem
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career