-
Medical journals
- Career
Řešení diabetického makulárního edému u diabetika 1. typu – chyby v mezioborové spolupráci
Authors: M. Veith
Authors‘ workplace: Oftalmologická klinika 3. lékařské fakulty UK a FN Královské Vinohrady Praha, přednosta prof. MUDr. Pavel Kuchynka, CSc.
Published in: Vnitř Lék 2013; 59(3): 231-233
Category: Case Reports
Overview
Diabetická retinopatie (DR) představuje významnou mikrovaskulární komplikaci diabetu. Důležitým aspektem její úspěšné terapie je kvalitní mezioborová spolupráce. Níže prezentujeme případ 41letého diabetika, kterého máme v péči necelé 4 roky. V diabetologickém průkazu má uvedeny pouze hodnoty aktuální glykemie. Přestože od nás pacient pravidelně dostával zprávu pro svého diabetologa s žádostí o doplnění dalších údajů, získali jsme za celou dobu dispenzarizace pouze jednu hodnotu glykovaného hemoglobinu. Vzhledem k tomuto faktu a nestabilizaci DR jsme pacientovi doporučili změnu diabetologa.
Klíčová slova:
diabetická retinopatie – mezioborová spolupráceKazuistika
V dubnu roku 2009 byl u nás poprvé vyšetřen 41letý diabetik 1. typu, 38 let léčený inzulinem (tč. Actrapid + Inzulatard), neměl diabetickou průkazku ani žádanku k očnímu vyšetření s potřebnými anamnestickými údaji, sám toto nedokázal upřesnit. Pacient se léčí s arteriální hypertenzí (Vasocardin + Prestarium Neo), hyperlipidemii a nefropatii neguje, je přítomna polyneuropatie. Oční vyšetření se zrakovou ostrostí (ZO) 4/8 na pravém oku (PO) a 4/6 na levém oku (LO), přední oční segment až na počínající kortikální kataraktu s normálním nálezem, v makule známky diabetické makulopatie s mikroaneuryzmaty a mikrohemoragiemi, ve střední periferii patrné okrsky IRMA, flebopatie a suspektní neovaskularizace sítnice (NVS). Pacienta jsme objednali k vyšetření fluorescenční angiografií (FAG), která potvrdila podezření na rozsáhlou ischemii sítnice s přítomnými NVS. Bylo tedy indikováno a provedeno ošetření sítnice panretinální laserovou fotokoagulací (LFK). Při kontrolní FAG v prosinci roku 2009 byla patrna regrese NVS, v makule však byl přítomný cystoidní makulární edém (CME), ZO obou očí 4/8. Byla provedena mřížková LFK makulární krajiny obou očí. Při kontrolním vyšetření po 3 měsících došlo na PO k resorpci CME s obnovením foveolární deprese, na LO však byla patrná progrese cystoidních změn s poklesem ZO na 4/12 (obr. 1 a 2). Pacient byl objednán k intravitreální aplikaci 4 mg triamcinolonu (TMC), aplikaci anti-VEGF preparátu si nemohl z finančních důvodů dovolit. Při kontrole po 1 měsíci od aplikace byla patrná kompletní resorpce CME, následovalo doplnění mřížkové LFK LO. Téměř po 12 měsících máme k dispozici hodnotu glykovaného hemoglobinu 9,7 %, cholesterolu 4,44 mmol/l a triglyceridů 1,93 mmol/l. Po dalších 3 měsících je makula na obou očích bez edému, ZO PO 4/6, LO 4/8 (obr. 3), stejný nález je i při další kontrole v prosinci roku 2010. V dubnu roku 2011 ZO PO 4/8, makula bez edému, ZO LO 4/12, makula stále bez edému (12 měsíců po IVTA a doplnění LFK), ale patrná je progrese katarakty. Dále byl pacient kontrolován v září roku 2011, ZO na PO stále 4/8, na skenech z optické koherentní tomografie (OCT) jsou však patrné počínající cystoidní změny, ty jsou ještě více zřejmé na LO se ZO 4/16, foveolární deprese je však stále ještě zachována. Přes naše opakované žádosti o informaci o aktuálním stavu kompenzace DM ošetřující diabetolog přes pacienta pouze vzkazuje, že tyto informace nepotřebujeme. Vzhledem k této selhávající mezioborové spolupráci a progresi sítnicových změn jsme pacientovi nabídli zajištění dispenzarizace v diabetologickém centru FN Královské Vinohrady Praha, pacient však odmítl. Při vyšetření v únoru roku 2012 byla patrná další progrese makulárního edému LO s poklesem ZO na 4/20, indikovali jsme další intravitreální podání TMC. Při kontrole v květnu roku 2012 došlo ke kompletní resorpci CME na LO s obnovením foveolární deprese, ZO je však pouze 3/60 při progresi katarakty. Proto byl pacient objednán k její extrakci. Na PO trval CME při stabilní ZO 4/8, další LFK již nebylo možné provést, indikovali jsme tedy aplikaci TMC. Zatím poslední kontrola se uskutečnila v září roku 2012. Na PO došlo k plné resorpci CME s obnovením foveolární kontury, ZO zůstává 4/8, na LO je ZO po operaci katarakty 4/16, na OCT je však patrná recidiva CME, pacient byl tedy objednán k další aplikaci TMC. Aktuální informace o kompenzaci DM nebyla stále dostupná, pacient tentokrát již souhlasil s naším návrhem jeho převedení do péče diabetologického centra FN Královské Vinohrady Praha. Za 3,5 roku sledování jsme i po opakovaných urgencích získali tedy pouze jednu informaci o stavu kompenzace diabetu.
Image 1. Barevná fotografie sítnice levého oka s cystoidním makulárním edémem z března roku 2010. 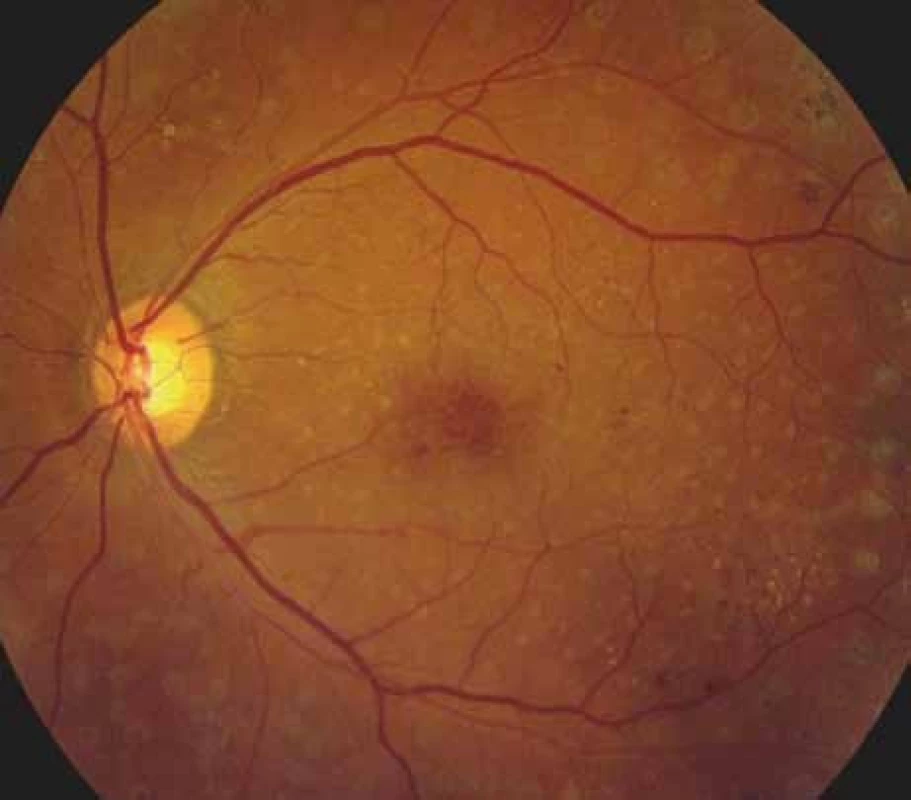
Image 2. Cystoidní makulární edém levého oka zobrazený pomocí optické koherentní tomografie. 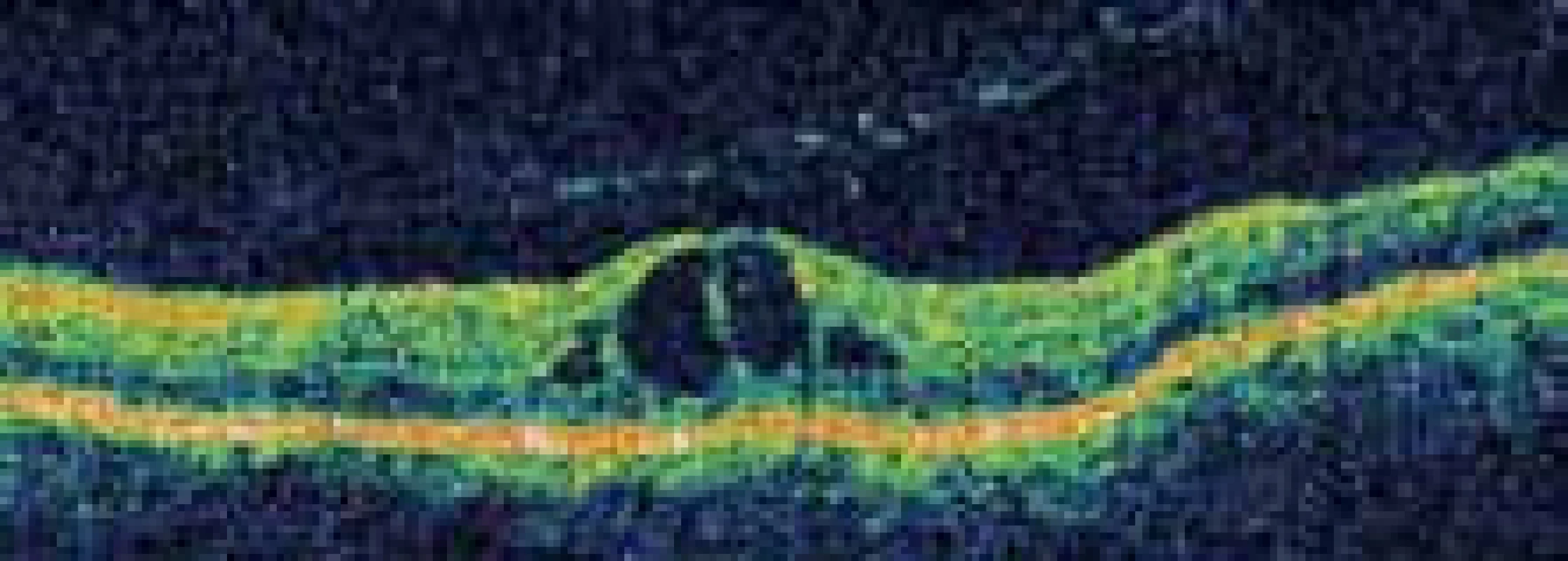
Image 3. Vymizení cystoidního makulárního edému levého oka po intravitreální aplikaci triamcinolonu a doplnění mřížkové laserové fotokoagulace. 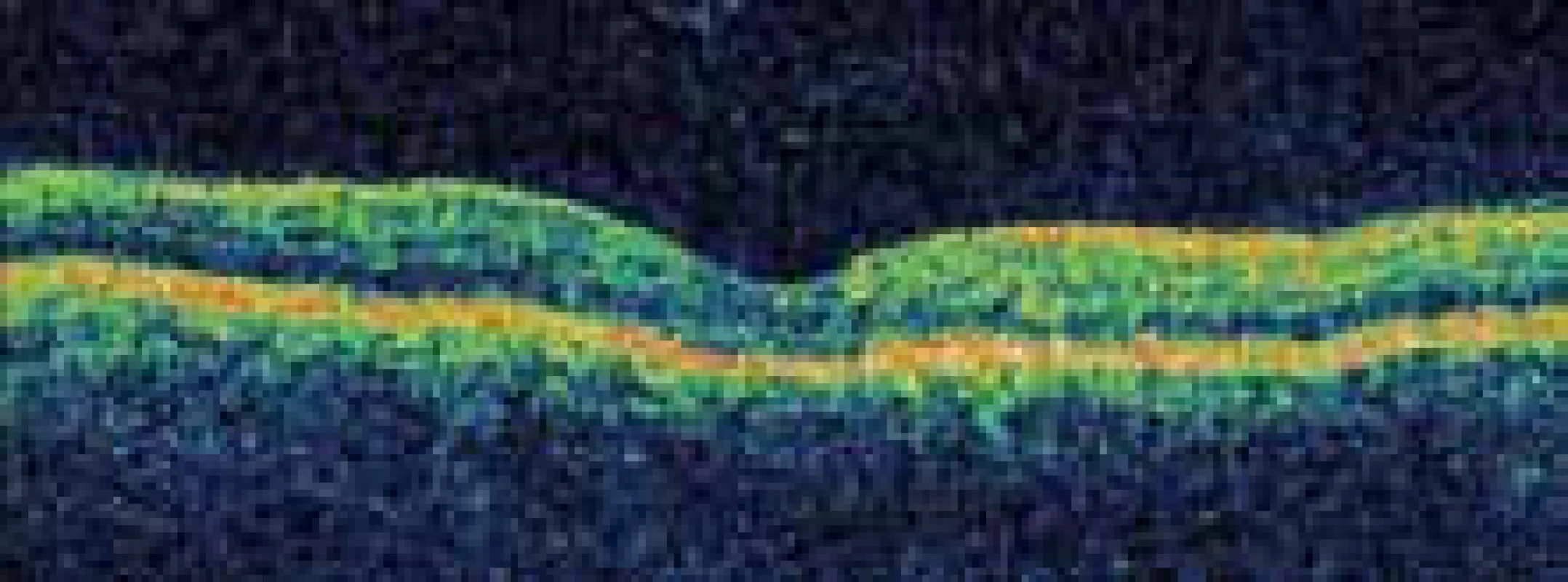
Diskuze
Diabetická retinopatie je mikrovaskulární komplikací diabetu, která stále zůstává, i přes pokroky v její léčbě, vedoucí příčinou slepoty obyvatel produktivního věku v rozvinutých průmyslových zemích. Zásadním předpokladem úspěšné terapie DR je těsná kompenzace základního onemocnění a rizikových faktorů a včasné zahájení léčby. S tím souvisí nutnost velmi úzké spolupráce mezi ošetřujícími oftalmology, diabetology a internisty.
Oftalmolog potřebuje co nejpřesnější informace ke zvolení nejvhodnější strategie léčby. Měli bychom znát typ diabetu, délku jeho trvání, aktuální hodnoty glykemie (lačné i postprandiální), hodnotu glykovaného hemoglobinu, hladinu sérových lipidů, hodnoty TK i parametry renálních funkcí. Důležité jsou i další informace, jako jsou plánované převedení na intenzifikovaný inzulinový režim, transplantace orgánů apod. Prakticky všichni pacienti jsou vybaveni diabetickými průkazy, ale velmi často mnohé údaje chybí, zapsaná data jsou většinou zredukována jen na informaci o aktuální glykemii nalačno. Pacient jen výjimečně dokáže sám požadované údaje doplnit.
Oftalmolog by měl pacienta po každém vyšetření vybavit zprávou, v jejímž závěru zhodnocuje nález a stav, eventuálně i další prognózu DR.
MUDr. Miroslav Veith
www.fnkv.cz
e-mail: mveith@email.cz
Doručeno do redakce: 24. 1. 2013
Sources
1. Arevalo JF, Sanchez JG, Wu L et al. Primary intravitreal bevacizumab for diffuse diabetic macular edema: the Pan-American Collaborative Retina Study Group at 24 months. Ophthalmology 116; 2009 : 1488–1497.
2. Arevalo JF, Lasave AF, Wu L et al. Intravitreal Bevacizumab plus grid laser photocoagulation or intravitreal bevacizumab or grid laser photocoagulation for diffuse diabetic macular edema.: Results of the Pan-American Collaborative Retina Study Group at 24 Months. Retina 2013; 33 : 403–413.
3. Avitabile T, Longo A, Reibaldi A. Intravitreal triamcinolone compared with macular laser grid photocoagulation for the treatment of cystoid macular edema. Am J Ophthalmol 2005; 140 : 695–702.
4. Bandello F, Berchicci L, La Spina C et al. Evidence for anti-VEGF treatment of diabetic macular edema. Ophthalmic Res 2012; 48: (Suppl. 1): 16–20.
5. Cunningham MA, Edelman JL, Kaushal S. Intravitreal steroids for macular edema: the past, the present, and the future. Surv Ophthalmol 2008; 53 : 139–149.
6. Diabetes Control and Complications Trial Research Group (DCCT). The effect of intensive treatment of diabetes on the development and progression of long term complications in insulin-dependent diabetes mellitus. N Engl J Med 1993; 329 : 977–986.
7. Diabetic retinopathy Clinical Research Network. A randomized Trial comparing intravitreal triamcinolone acetionicde and focal/grid photocoagulation for diabetic maculoar edema. Ophthalmology 2008; 115 : 1447–1459.
8. Dusová J, Studnička J, Rencová E et al. Triamcinolon v léčbě diabetického makulárního edému – roční výsledky. Čes slov Oftal 2008; 64 : 149–152.
9. Early Treatment Diabetic Retinopathy Study research group. Photocoagulation for diabetic macular edema. Early Treatment Diabetic Retinopathy Study Report No.1. Arch Ophthalmol 1985; 103 : 1796–1806.
10. Fraser-Bell S, Kaines A, Hykin PG. Update on treatments for diabetic macular edema. Curr Opin Ophthalmol 2008; 19 : 185–189.
11. Gillies MC, Islam FM, Zhu M et al. Efficacy and safety of multiple intravitreal triamcinolone injections for refractory diabetic macular oedema. Br J Ophthalmol 2007; 91 : 1323–1326.
12. Hauser D, Bukelman A, Pokroy R et al. Intravitreal triamcinolone for diabetic macular edema: comparison of 1, 2, and 4 mg. Retina 2008; 28 : 825–830.
13. Chew E, Klein M, Ferris F et al. Association of elevated serum lipid levels with retinal hard exudates in diabetic retinopathy. Arch Ophthalmol 1996; 114 : 1079–1084.
14. Kalvodová B. Screening diabetické retinopatie v ČR – guideline. Čes slov Oftal 2002; 1 : 3–10.
15. Kang SW, Sa HS, Cho HY et al. Macular grid photocoagulation after intravitreal triamcinolone acetonide for diffuse diabetic macular edema. Arch Ophthalmol 2006; 124 : 653–658.
16. Keech AC, Mitchell P, Summanen P et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomized controlled trial. Lancet 2007; 370 : 1687–1697.
17. Kim JE, Pollack JS, Miller DG et al. Isis Study Group: ISIS-DME: a prospective, randomized, dose-escalation intravitreal steroid injection study for refractory diabetic macular edema. Retina 2008; 28 : 735–740.
18. Klein R, Klein B, Moss S et al. Is blood pressure a predictor of the incidence or progression of diabetic retinopathy? Arch Int Med 1989; 149 : 2427–2432.
19. Klein R, Klein B, Moss E et al. Glycosilated haemoglobin predicts the incidence and progression diabetic retinopathy. JAMA 1988; 260 : 2864–2871.
20. Lam DS, Chan CK, Mohamed S et al. A prospective randomised trial of different doses of intravitreal triamcinolone for diabetic macular oedema. Br J Ophthalmol 2007; 91 : 199–203.
21. Michaelides M, Kaines A, Hamilton RD et al. A prospective randomized trial of intravitreal bevacizumab or laser therapy in the management of diabetic macular edema (BOLT study). Ophthalmology 2010; 117 : 1078–1086.
22. Mitchell P, Bandello F, Schmidt-Erfurth U et al. The RESTORE study. Ranibizumab monotherapy or combined with laser versus laser monotherapy for diabetic macular edema. Ophthalmology 2011; 118 : 615–625.
23. Ockrim ZK, Sivaprasad S, Falk S et al. Intravitreal triamcinolone versus laser photocoagulation for persistent diabetic macular oedema. Br J Ophthalmol 2008; 92 : 795–799.
24. Ozkiris A, Evereklioglu C, Erkiliç K et al. Intravitreal triamcinolone acetonide injection as primary treatment for diabetic macular edema. Eur J Ophthalmol 2004; 14 : 543–549.
25. Roth DB, Realini T, Feuer WJ et al. Short-term complications of intravitreal injection of triamcinolone acetonide. Retina 2008; 28 : 66–70.
26. Rusňák Š, Fidranská H, Belfínová Š et al. Resopce diabetického cystoidního makulárního edému po intravitreální aplikaci triamcinolon acetonidu v závislosti na kompenzaci základního onemocnění. Čes slov Oftal 2008; 64 : 26–29.
27. Řehák J, Chrapek O, Prachařová Z et al. Naše zkušenosti v léčbě diabetické makulopatie. Čes a slov Oftal 2004; 60 : 112–117.
28. Schmid KE, Neumaier-Ammerer B, Stolba U et al. Effect of grid laser photocoagulation in diffuse diabetic macular edema in correlation to glycosylated haemoglobin (HbA1c). Graefes Arch Clin Exp Ophthalmol 2006; 244 : 1446–1152.
29. Sosna T, Švancarová R, Netuková M. Diabetická retinopatie – rizikové faktory, prevence a terapie. Čes a slov Oftal 2010; 66 : 195–203.
30. Sosna T, Švancarová R, Netuková M et al. Současný pohled na diabetický makulární edém. Čes a slov Oftal 2012; 68 : 91–97.
31. Stewart MW. Anti-vascular endothelial growth factor drug treatment of diabetic macular edema: the evolution continues. Curr Diabetes Rev 2012; 8 : 237–246.
32. Studnička J. Diabetický makulární edém – nové možnosti léčby. Čes a slov Oftal 2012; 68 : 61–63.
33. The ACCORD Study Group. Action to Control Cardiovascular Risk in Diabetes (ACCORD) Trial: design and methods. Am J Cardiol 2007; 99: (Suppl.): 21–33.
34. UK Prospective Diabetes Study (UKDPS) Group. Tight blood pressure control and risk of macrovascular and microvascular complications in type 2 diabetes: UKDPS 38. BMJ 1998; 317 : 703–713.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2013 Issue 3-
All articles in this issue
- Co nám přinesla největší studie v historii diabetologie?
- Změny hmotnosti a kompenzace diabetu (HbA1c) u nemocných s diabetes mellitus 2. typu po přidání exenatidu (Byetta) ke stávající léčbě ve 28 diabetologických ambulancích v ČR – studie BIBY-I (sledování 3–12 měsíců)
- Patofyziologie diabetické retinopatie
- Rizikové faktory diabetické retinopatie
- Současný stav diagnostiky a screeningu diabetické retinopatie a diabetického makulárního edému
- Přínos pars plana vitrektomie pro řešení komplikací proliferativní diabetické retinopatie
- Léčba diabetického makulárního edému
- Diabetická nefropatie/diabetické onemocnění ledvin
- Inkretinová terapie a diabetická retinopatie
- Současnost a perspektivy léčby inzulinem
- Diabetická retinopatie v Národním diabetologickém programu 2012–2022
- Problémy při sledování pacientů s diabetickou retinopatií
- Progrese diabetické retinopatie v těhotenství
- Diabetický makulární edém v posledním trimestru gravidity
- Řešení diabetického makulárního edému u diabetika 1. typu – chyby v mezioborové spolupráci
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diabetická nefropatie/diabetické onemocnění ledvin
- Léčba diabetického makulárního edému
- Progrese diabetické retinopatie v těhotenství
- Patofyziologie diabetické retinopatie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

