-
Medical journals
- Career
Účinnost a bezpečnost podávání moxonidinu u pacientů s metabolickým syndromem (klinické hodnocení O.B.E.Z.I.T.A.)
Authors: J. Krupička 1; M. Souček 2; K. Chroust 3
Authors‘ workplace: Kardiologická ambulance Brandýs nad Labem 1; II. interní klinika Lékařské fakulty MU a FN u sv. Anny Brno, přednosta prof. MUDr. Miroslav Souček, CSc. 2; Institut biostatistiky a analýz Lékařské a Přírodovědecké fakulty MU Brno, ředitel doc. RNDr. Ladislav Dušek, Ph. D. 3
Published in: Vnitř Lék 2011; 57(6): 541-545
Category: Original Contributions
Overview
Úvod:
Léčba přípravky mající neutrální vliv na metabolizmus lipidů a pozitivní vliv na glukózový metabolizmus může podstatně zlepšit dlouhodobou prognózu pacientů s metabolickým syndromem a hypertenzí. Cílem naší práce bylo v rámci neintervenčního observačního klinického hodnocení zjistit jednak bezpečnost léčby moxonidinem a jednak posoudit změnu laboratorních parametrů souvisejících s metabolickým syndromem.Materiál a metodika:
Do 6měsíčního sledování (2 kontroly po 3 měsících) bylo zařazeno 748 pacientů starších 18 let (22–87; průměr 59; medián 60) s mírnou převahou žen (n = 401, 54 %), s metabolickým syndromem (přítomnost ≥ 3 rizikových faktorů dle kritérií NCE ATP III) a s nedostatečně kontrolovanou hypertenzí. Pro získání dat byl použit standardní formulář, měření TK (tlak krve) bylo standardizováno dle guidelines a laboratorní odběry byly hodnoceny certifikovanou laboratoří. Studijní medikace (moxonidin, Cynt®) byla podávána nově zachyceným hypertonikům a/nebo hypertonikům s nedostatečně kontrolovanou hypertenzí na úvodní návštěvě.Výsledky:
Studii dokončila většina pacientů (98,8 %). V průběhu sledování se nevyskytly žádné nežádoucí účinky. Moxonidin byl nejčastěji podáván v kombinaci s jinými antihypertenzivy (81,1 % pacientů), a to kvůli nedostatečné účinnosti současné antihypertenzní léčby. Nejčastější dávkou bylo 0,4 mg/den jak v případě monoterapie (44,9 % pacientů), tak i v případě kombinace (59,8 % pacientů). Ke změně současné terapie došlo u 142 (19,2 %) pacientů při kontrolní návštěvě a u 57 (7,7 %) pacientů při závěrečné návštěvě. Mezi vstupní a konečnou návštěvou došlo ke změně všech parametrů (krevní tlak, hmotnost, obvod pasu, celkový cholesterol, LDL - a HDL-cholesterol, triglyceridy, glykemie, tepová frekvence) při vysoké míře významnosti (p < 0,001).Závěr:
Všechny sledované parametry se v průběhu 6měsíčního sledování velmi signifikantně změnily. Přidání moxonidinu (Cynt®) k zavedené léčbě nejen vedlo ke snížení krevního tlaku, ale došlo i k vysoce signifikantnímu ovlivnění metabolických parametrů, aniž by se významně změnila průvodní léčba. Léčbu moxonidinem je možné považovat za metabolicky neutrální s přidanou pozitivní hodnotou na metabolické parametry, což je ve shodě s jinými studiemi.Klíčová slova:
metabolický syndrom – nekontrolovaná hypertenze – metabolicky neutrální přípravky – obezita – klinické hodnoceníÚvod
Výskyt metabolického syndromu u pacientů s hypertenzí významně zvyšuje riziko kardiovaskulárních (KV) chorob a riziko mortality [1]. I když se prevalence hypertenze s metabolickým syndromem národnostně liší, je jejich aktuální výskyt vysoký – postihuje 10–36 % celkové populace, resp. 21–61 % populace hypertoniků [2]. Předpokládá se další nárůst počtu nemocných s metabolickým syndromem, který povede k excesivnímu nárůstu finančních výdajů ve zdravotnictví do roku 2020 [2]. Z těchto důvodů se věnuje stále více pozornosti subklinickým orgánovým poškozením, která byla v dokumentu Přehodnocení Evropských doporučení pro diagnostiku a léčbu hypertenze z roku 2009 zařazena mezi kritéria hodnotící celkové kardiovaskulární riziko [3,4]. Asymptomatické poškození kardiovaskulárního systému či ledvin je zásadním mezičlánkem (intermediárním stadiem) v chorobném kontinuu mezi rizikovými faktory, jakými je hypertenze, kardiovaskulárními (KV) příhodami a smrtí [3]. V řadě dalších kritérií (prognóza onemocnění, prevalence v populaci, dostupnost a cena léčby a další) hraje orgánové poškození dle Přehodnocení posledních Doporučení ESH z roku 2007 důležitou diagnostickou a prognostickou roli [3].
I když se obecně předpokládá nárůst incidence hypertenze a metabolického syndromu, data z ČR jsou povzbudivá [4]. Data z Czech MONICA a Czech post-MONICA study ukazují zajímavé zlepšení KV rizikových faktorů v letech 1985 a 2007/8, což velmi pravděpodobně přispělo k poklesu KV mortality [4]. K tomu přispěla i léčba hypertenze – v české populaci signifikantně stouplo povědomí o hypertenzi a signifikantně se zlepšila její léčba, takže v současné době je hypertenze dobře kontrolována u 25 % hypertoniků. I když máme k dispozici řadu protichůdných dat ohledně použití antihypertenziv u metabolického syndromu či jeho jednotlivých složek, metabolicky neutrální přípravky mají přednost [3,5,6]. V Přehodnocení Evropských doporučení pro diagnostiku a léčbu hypertenze je vysloveně uvedeno: „Výběr léku by tedy měl respektovat specifické klinické situace. Tradiční řazení přípravků na lék první, druhé, třetí či další volby má malou vědeckou, ale i praktickou oporu a není důvod k němu přihlížet.“ V naší studii jsme se zaměřili na pacienty s metabolickým syndromem a s esenciální hypertenzí, pro které zkoušející zvolil léčbu moxonidinem.
Soubor nemocných a metodika
O.B.E.Z.I.T.A. (ÚčinnOst a BEZpečnost moxonIdinu u pacienTů s metAbolickým syndromem) bylo neintervenční observační klinické hodnocení pacientů s metabolickým syndromem a s esenciální hypertenzí. Moxonidin (Cynt®) byl přidáván k zavedené medikaci v případě potřeby u hypertoniků s nedostatečně léčenou hypertenzí užívajících jiná antihypertenziva nebo v případě intolerance stávající antihypertenzní léčby, resp. u pacientů s nově diagnostikovanou hypertenzí. Klinické hodnocení trvalo 6 měsíců. Primárním cílem bylo prokázat dlouhodobou bezpečnost a účinnost přípravku Cynt® na snížení krevního tlaku u pacientů s metabolickým syndromem a hypertenzí. Sekundárním cílem bylo zhodnotit dlouhodobý účinek Cyntu® na běžně dostupné laboratorní parametry související s metabolickým syndromem. Celkem se studie zúčastnilo 96 center.
Studie trvala 6 měsíců. Při vstupní kontrole byl vyplněn dotazník (základní antropometrické údaje, anamnestická data, objektivní nález – krevní tlak, tepová frekvence), byla odebrána laboratoř a byla zahájena léčba moxonidinem. Při druhé kontrole (1.–3. měsíc) se kontrolovala stávající léčba, upravila se léčba moxonidinem vzhledem k hodnotám krevního tlaku (dávkování bylo modifikováno podle dosažení cílové hodnoty krevního tlaku) a zkontroloval se výskyt nežádoucích účinků. Závěrečná kontrola po 6 měsících sledovala objektivní nález a podávanou medikaci, byly odebrány vzorky pro laboratoř a studie se uzavřela. Přepis dat z dotazníku do elektronické databáze byl proveden školeným personálem za použití validovaných softwarových nástrojů a validovaných hardwarových systémů. Pro kontrolu kvality digitalizace dat bylo náhodným procesem vybráno 1 % zadaných pacientských formulářů (CRF – Case Report Forms) a ty byly zkontrolovány s údaji v databázi. O tomto kroku validace byl zpracován písemný validační protokol.
Celkem bylo do studie zařazeno 748 pacientů starších 18 let (22–87; průměr 59 ± 12; medián 60) s mírnou převahou žen (n = 401, 54 %), s metabolickým syndromem (přítomnost ≥ 3 rizikových faktorů dle kritérií NCE ATP III) a s nedostatečně kontrolovanou hypertenzí. Pro získání dat byl použit standardní formulář, měření TK bylo standardizováno dle guidelines a laboratorní odběry byly hodnoceny certifikovanou laboratoří. Základní charakteristika souboru je uvedena v tab. 1A a 1B.
Tab. 1A. Základní charakteristika souboru (n = 748): antropometrická data. 
Tab. 1B. Základní charakteristika souboru (n = 748): sledované choroby. 
Statistické zpracování
Zpracování dat bylo provedeno proškoleným personálem. Většina záznamových listů byla hodnocena jako záznamy bez problémů, tedy stupněm 0 (83,0 % záznamových listů). Pro hodnocení změny body mass indexu (BMI), tlaku a tepové frekvence byla použita repeated measures ANOVA, resp. Friedman ANOVA v případě neprokázání normality rozložení parametrů. Testy byly doplněny párovýmit-testy, příp. Wilcoxonovými testy v případě neprokázání normality rozložení parametrů. Pro spojitá data (výpočet intervalu spolehlivosti pro spojitá data), u kterých byla testy normality vyloučena odchylka od normálního rozložení, byl proveden výpočet 95 % intervalu spolehlivosti aproximací modelu normálního rozložení.
Výsledky
Studii dokončila většina ze 748 pacientů (n = 739, 98,8 %). V průběhu sledování se nevyskytly žádné závažné nežádoucí účinky. Moxonidin byl nejčastěji podáván v kombinaci s jinými antihypertenzivy (81,1 % pacientů), a to kvůli nedostatečné účinnosti současné antihypertenzní léčby (tab. 2). Ke změně dosavadní terapie došlo u 142 (19,2 %) pacientů při kontrolní návštěvě a u 57 (7,7 %) pacientů při závěrečné návštěvě. Nejčastější dávkou Cyntu® bylo 0,4mg/den, a to jak v případě monoterapie (44,9 % pacientů), tak i v případě kombinace (59,8 % pacientů). Součástí studie bylo zhodnocení spokojenosti s léčbou. Více než polovina pacientů i zkoušejících hodnotila léčbu jako výbornou. Žádný ze zkoušejících nehodnotil léčbu jako špatnou, z pacientů to byl jediný subjekt (0,1 %). Porovnání názorů je uvedeno v tab. 3.
Table 1. Skladba antihypertenziv u pacientů s již zavedenou antihypertenzní terapií na úvodní návštěvě. 
Table 2. Hodnocení léčby moxonidinem. 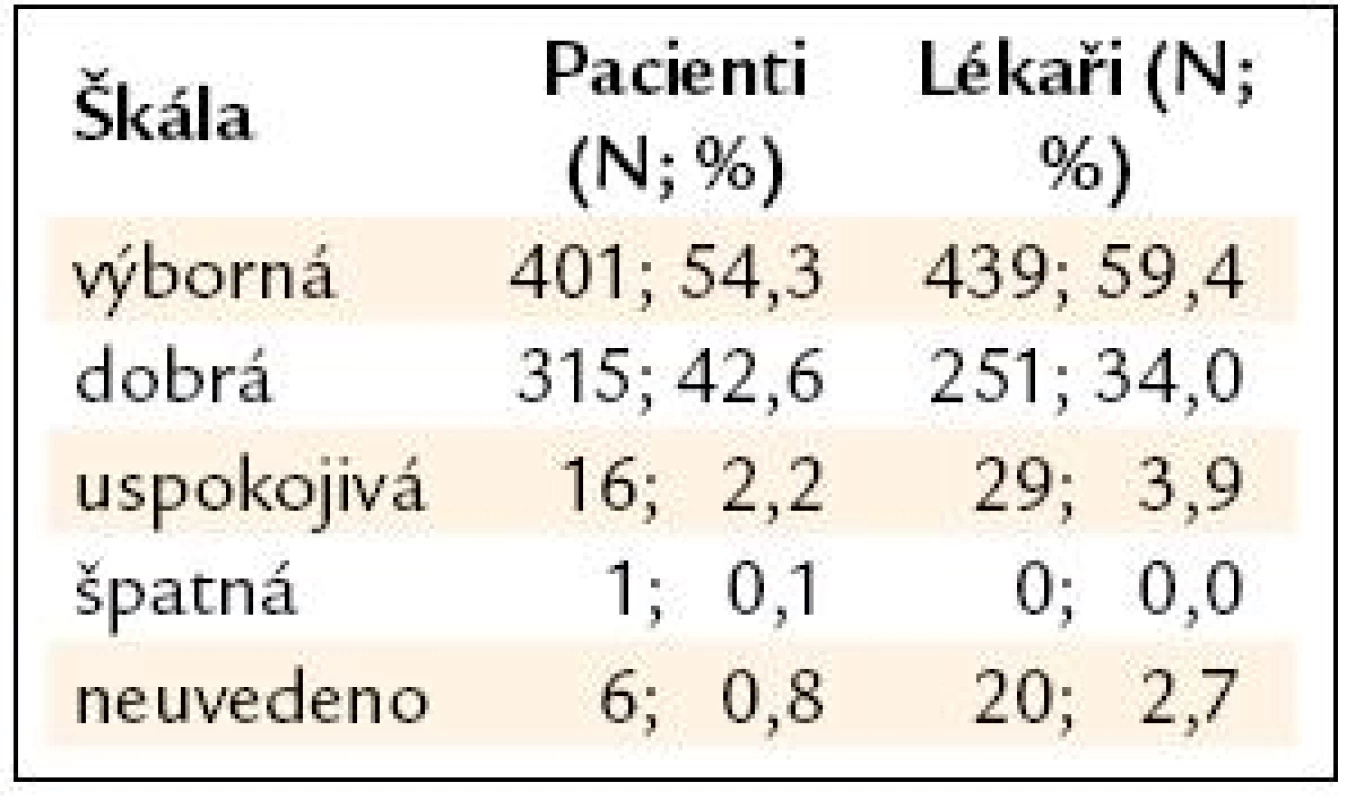
Zastoupení hypolipidemik a antidiabetik shrnuje tab. 4.
Table 3. Zastoupení hypolipidemik a antidiabetik (stav na úvodní návštěvě). 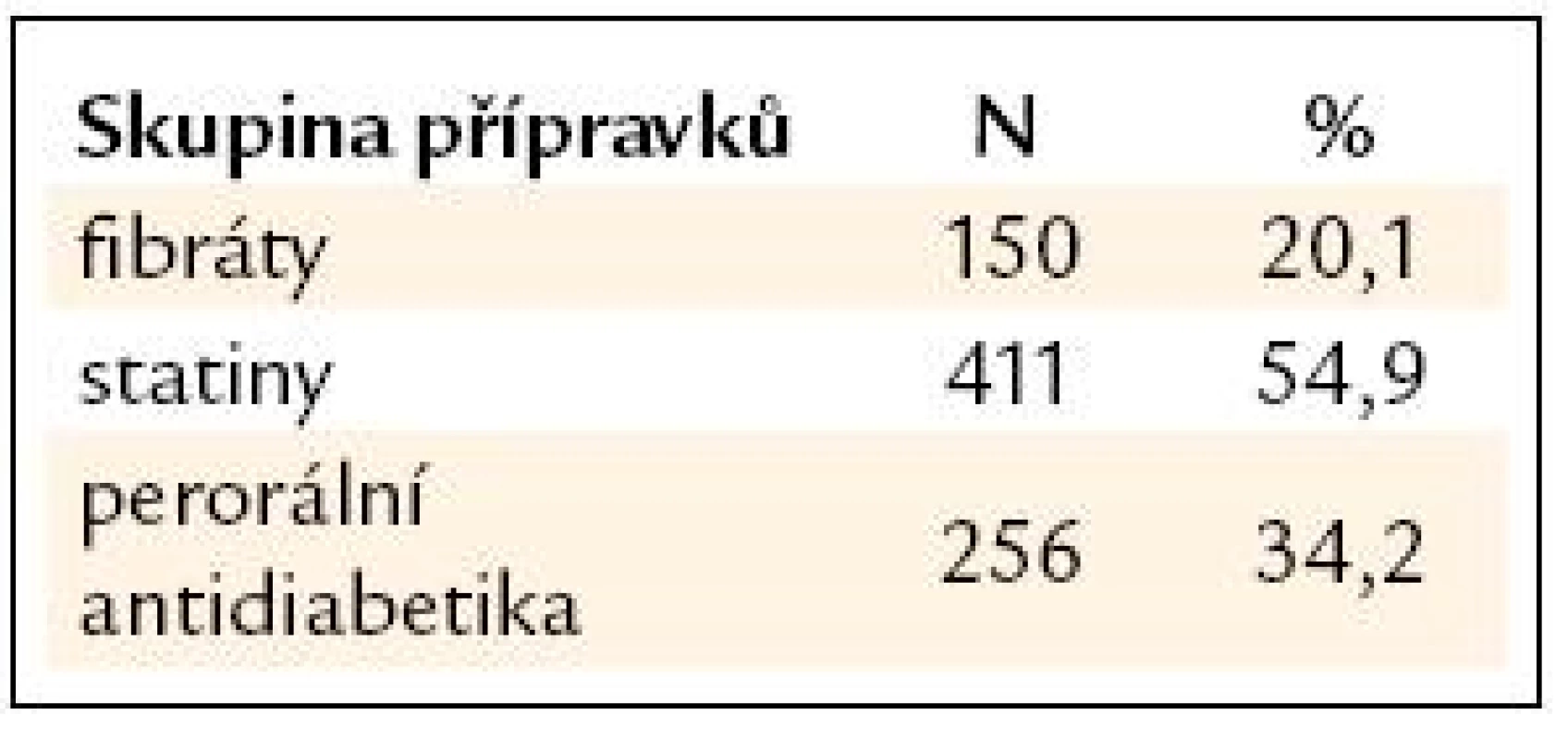
Jak vyplývá ze základní charakteristiky souboru (tab. 1A a 1B), jednalo se o soubor vysoce rizikových pacientů s průměrnou hmotností 94 ± 14 kg, z nichž byli všichni hypertoniky, 52 % mělo diabetes mellitus, 28 % bylo aktivními kuřáky a 5 % mělo renální insuficienci. Moxonidin byl kromě nově zachycených pacientů přidáván k dosavadní antihypertenzní terapii, která nebyla dostatečně účinná. O kompenzaci hypertenze svědčí nejen vstupní hodnoty krevního tlaku (průměr 156/94 mm Hg, medián 155/93 mm Hg), ale i přítomnost hypertrofie levé komory (EKG známky či průkaz echokardiografií) u 30 % pacientů. Vstupní laboratorní parametry nedosahovaly cílových hodnot pro danou skupinu rizikových pacientů. Průměrná hodnota glykemie byla 6,6 mmol/l (3,8–21,9 mmol/l), průměrná hodnota triglyceridů byla 2,5 mmol/l (0,6–14,1 mmol/l), průměrná hodnota celkového cholesterolu byla 5,7 mmol/l (1,3–14,8 mmol/l), průměrná hodnota HDL-cholesterolu byla 1,2 mmol/l (0,4–6,7 mmol/l) a průměrná hodnota LDL-cholesterolu byla 3,5 mmol/l (1,0–6,5 mmol/l). Mezi vstupní a konečnou návštěvou došlo ke změně všech parametrů (krevní tlak, hmotnost, obvod pasu, celkový cholesterol, LDL - a HDL-cholesterol, triglyceridy, glykemie, tepová frekvence) při vysoké míře významnosti (p < 0,001) (tab. 5).
Table 4. Změna sledovaných parametrů v průběhu studie. 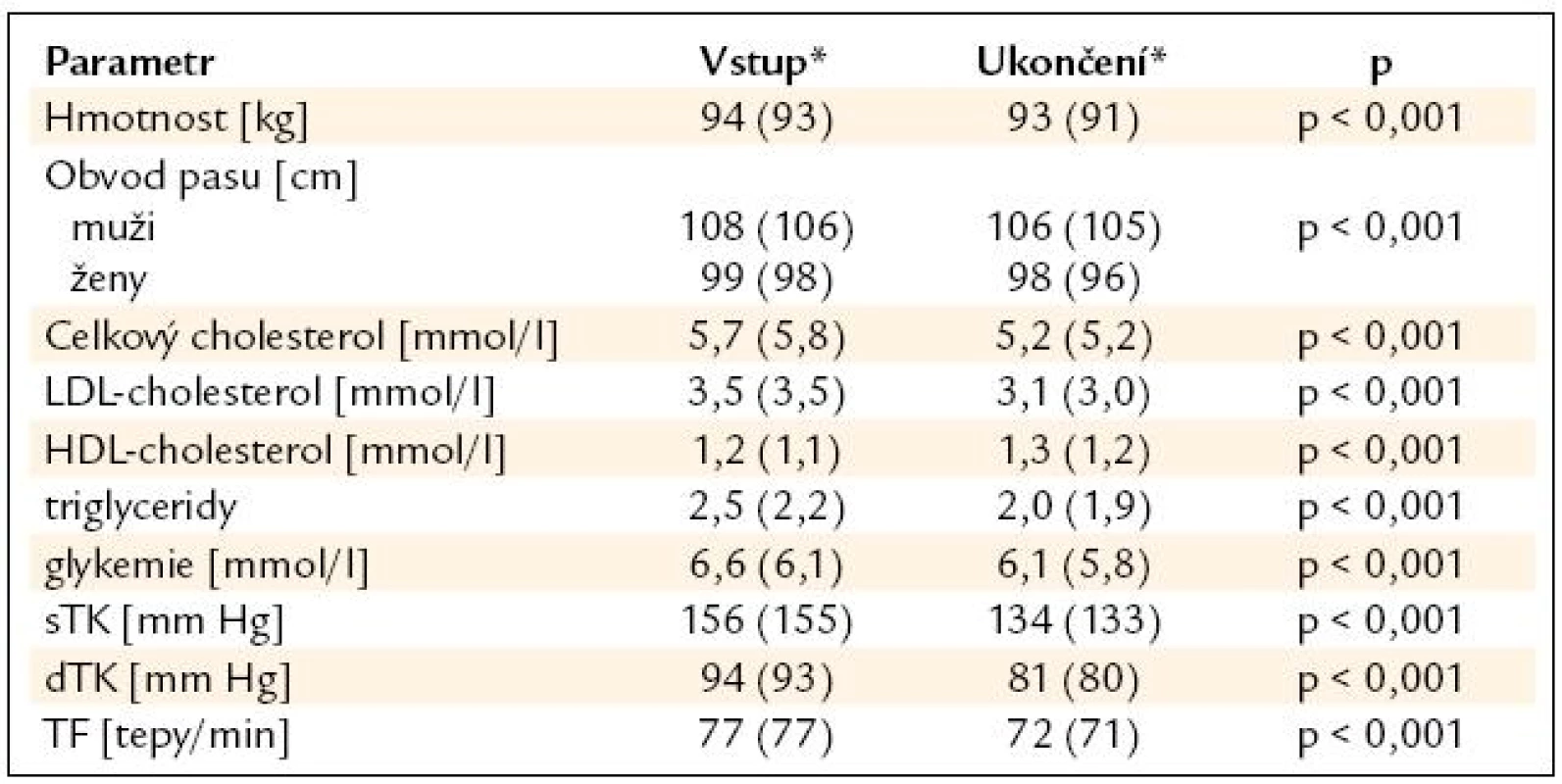
*hodnoty jsou uvedeny jako průměr (medián) Diskuze
Metabolický syndrom je soubor tradičních a netradičních kardiovaskulárních rizikových faktorů vyskytujících se u daného jedince [7]. Jak tradiční rizikové faktory (obezita, diabetes mellitus 2. typu, porucha metabolizmu tuků, hypertenze), tak netradiční rizikové faktory (dysfunkce zánětlivých mechanizmů a koagulace, destičková dysfunkce, porucha fibrinolýzy, endoteliální dysfunkce a další) jsou těsně spojeny s abdominální (centrální) obezitou a zejména s intraabdominální akumulací tukové tkáně (viscerální obezita) [7]. Různá kombinace výše uvedených poruch se vyskytuje u jednotlivých subjektů. I přesto, že shrnutí rizikových faktů kardiovaskulárních chorob pod sjednocující diagnózu metabolického syndromu má své výhody, stále pokračuje debata, zdali metabolický syndrom vůbec existuje [8,9]. Nicméně komponenty metabolického syndromu jsou významnými riziky a představují závažný medicínsko-společenský problém [10]. Předpokládá se totiž nárůst počtu nemocných s metabolickým syndromem, který povede k nárůstu finančních výdajů ve zdravotnictví do roku 2020 [2]. Data z Czech MONICA a Czech post-MONICA study ale ukazují, že tento předpokládaný nárůst KV rizikových faktorů nemusí být zcela reálný [4]. Díky zlepšení povědomí o řadě chorob a zlepšení léčebných přístupů může docházet k zakonzervování současného stavu, resp. jeho zlepšení – v datech Czech MONICA a Czech post-MONICA study došlo k poklesu KV mortality [4]. V souvislosti s ovlivňováním rizikových faktorů a počátečních stadií řady chorob se pozornost zaměřuje na reziduální rizika a subklinická orgánová poškození [3,11]. Ta byla Přehodnocením Evropských doporučení pro diagnostiku a léčbu hypertenze zařazena mezi kritéria hodnotící celkové kardiovaskulární riziko [3,4]. Asymptomatické poškození kardiovaskulárního systému a ledvin je mezičlánkem mezi rizikovými faktory (např. hypertenzí), kardiovaskulárními příhodami a smrtí [3].
Z výše uvedených důvodů se metabolicky neutrální antihypertenziva či antihypertenziva s „nadhodnotou“ zdají být výhodná u rizikové populace. Tradiční řazení přípravků na lék první, druhé, třetí či další volby má malou vědeckou oporu, ale dosud nám chybí robustnější data pro preferování metabolicky neutrálních přípravků jakými je moxonidin [3]. Menší studie ukazují, že moxonidin zlepšuje metabolický profil daných pacientů – zlepšuje inzulinovou senzitivitu, snižuje hladinu lačné glykemie a pozitivně ovlivňuje hladiny triglyceridů a HDL-cholesterolu [12]. V naší studii došlo v průběhu 6 měsíců k statisticky významnému zlepšení řady metabolických parametrů, přestože vlastní úbytek hmotnosti, se kterým by se tyto změny daly spojovat, byl pouze 1 kg. Zdá se tedy, že změna metabolických parametrů je daná přímým působením moxonidinu a také souvisí se změnou dietních návyků (jejich sledování nebylo cílem naší práce), která podobná sledování provází. I v jiných podobných studiích byla pozorována redukce hmotnosti zařazených pacientů, takže vlastní úbytek hmotnosti není specifickou vlastností použitého přípravku [13,14]. Námi pozorované změny mají, kromě statisticky významného poklesu krevního tlaku, velkou prognostickou hodnotu. V epidemiologických studiích se ukázalo, že snížení TK o 2 mm Hg, tedy o hodnotu v běžné klinice zcela zanedbatelnou, vede ke snížení rizika KV příhod až o 10 % [15]. Podobný dopad má i změna metabolických parametrů [11].
Cílem léčby hypertenze je dosažení cílových hodnot krevního tlaku pro danou populaci pacientů [3]. I když se povědomí o hypertenzi zvýšilo a zlepšila se i její léčba, ukazují vstupní hodnoty TK v naší studii, že i přes aplikovanou léčbu nebyl krevní tlak dobře kompenzován (vstupní hodnoty 156/94 mm Hg) [3,4]. Přitom bylo 68 % pacientů vstupně na kombinační terapii (nejčastější skupinou přípravků v kombinaci byly ACE inhibitory). Je tedy potřeba neustále hovořit o nutnosti nejen pacienty léčit, ale hlavně léčbou dosahovat cílové hodnoty TK a dalších rizikových faktorů [3,11]. Přípravky, které s sebou v léčbě hypertenze přinášejí nadhodnotu metabolické neutrality, resp. nadhodnotu určité metabolické „pozitivity“ (zlepšení metabolických parametrů), se jeví jako přípravky první volby. Malý počet centrálně působících přípravků (jen 2,9 %) při zařazení do sledování ukazuje, jak málo se myslí na tento typ přípravků, který se hodí právě do kombinační terapie.
Limitace studie
Studie byla neintervenční a otevřená a neměla vyhraněná vstupní, resp. vylučovací kritéria. Vzhledem k definovaným cílům (bezpečnost v běžné klinické praxi) se takové uspořádání studie nejvíce blíží každodenní praxi ambulantních lékařů. Z hlediska výskytu nežádoucích účinků je takové sledování dostatečné.
Závěr
Všechny sledované parametry se v průběhu 6měsíčního pozorování vysoce signifikantně zlepšily. Moxonidin (Cynt®) u pacientů s metabolickým syndromem a s dosud neléčenou hypertenzí, popř. u pacientů s nedostatečně kontrolovanou hypertenzí, vedl nejen ke snížení krevního tlaku, ale i vysoce signifikantně ovlivnil metabolické parametry, aniž by se významně změnila průvodní léčba. Léčbu moxonidinem je možné považovat za metabolicky neutrální s přidanou pozitivní hodnotou na metabolické parametry, což je ve shodě s předchozími studiemi.
MUDr. Jiří Krupička, Ph.D.
www.kardiologiebrandys.cz
e-mail: jikru@volny.cz
Sources
1. Alberti KG, Eckel RH, Grundy SM et al. International Diabetes Federation Task Force on Epidemiology and Prevention; Hational Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; International Association for the Study of Obesity. Harmonizing the Metabolic Syndrome: A Joint Interim Statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation 2009; 120 : 1640–1645.
2. Scholze J, Alegria E, Ferri C et al. Epidemiological and economic burden of metabolic syndrome and its consequences in patients with hypertension in Germany, Spain and Italy; a prevalence-based model. BMC Public Health 2010; 10 : 529.
3. Mancia G, Laurent S, Agabi-Rosei E et al. Reappraisal of European guidelines on hypertension managment: a European Society of Hypertension Task Force document. J Hypertens 2009; 27 : 2121–2158.
4. Cífková R, Škodová Z, Bruthans J et al. Longitudinal trends in major cardiovascular risk factors in the Czech population between 1985 and 2007/8. Czech MONICA and Czech post-MONICA. Atherosclerosis 2010, doi:10.1016/j.atherosclerosis.2010.04.007.
5. Wright JT Jr, Harris-Haywood S, Pressel S et al. Clinical outcomes by race in hypertensive patients with and without the metabolic syndrome. Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). Arch Intern Med 2008; 168 : 207–217.
6. Vaverková H, Soška V, Rosolová H et al. Doporučení pro diagnostiku a léčbu dyslipidemií v dospělosti, vypracované výborem České společnosti pro aterosklerózu.Vnitř Lék 2007; 53 : 181–197.
7. Eckel RH, Grundy SM, Zimmet PZ. The metabolic syndrome. Lancet 2005; 365 : 1415–1428.
8. Kahn R, Buse J, Ferrannini E et al. American Diabetes Association; European Association for the Study of Diabetes. The metabolic syndrome: Time for a critical appraisal : joint statement from the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care 2005; 28 : 2289–2304.
9. Alberti KG, Zimmet P. The metabolic syndrome: time to reflect. Curr Diab Rep 2006; 6 : 259–261.
10. Grundy S, Cleeman J, Daniels S et al. American Heart Association; National Heart, Lung, and Blood Institute. Diagnosis and Management of the Metabolic Syndrome: An American Heart Association/National Heart, Lung, and Blood Institute Scientific Statement. Circulation 2005; 112 : 2735–2752.
11. Fruchart JC, Sacks FM, Hermans MP et al. Residual Risk Reduction Initiative (R3I). The Residual Risk Reduction Initiative: a call to action to reduce residual vascular risk in dyslipidaemic patient. Diab Vasc Dis Res 2008; 5 : 319–335.
12. Fenton C, Keating GM, Lyseng-Williamson KA. Moxonidine: A review of its use in essential hypertension. Drugs 2006; 66 : 477–496.
13. Krupička J, Ceypová K, Kristenová P et al. The safety of long-term administration of losartan in current clinical practice: a non-intervention NCT-CZ 14/04/LOZ study. Vnitř Lék 2008; 54 : 1031–1038.
14. Davis BR, Oberman A, Blaufox MD et al. Effect of antihypertensive therapy on weight loss. The Trial of Antihypertensive Interventions and Management Research Group. Hypertension 1992; 19 : 393–399.
15. Lewington S, Clarke R, Qizilbash N et al. Prospective Studies Collaboration. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet 2002; 360 : 1903–1913.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2011 Issue 6-
All articles in this issue
- Vplyv dlhodobej glykemickej kompenzácie na zmeny v lipidovom profile detí a adolescentov s diabetes mellitus 1. typu
- Účinnost a bezpečnost podávání moxonidinu u pacientů s metabolickým syndromem (klinické hodnocení O.B.E.Z.I.T.A.)
- Dlouhodobé výsledky katetrizační ablační léčby u supraventrikulárních tachyarytmií
- Brugada syndrom
- Senioři a kardiovaskulární medikace
- Infekční endokarditida – klíčová včasná diagnóza
- Úspěšná léčba Erdheimovy-Chesterovy nemoci chemoterapií obsahující 2-chlorodeoxyadenozin. Popis dvou případů a přehled literatury
- Primární jaterní karcinoid
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Brugada syndrom
- Primární jaterní karcinoid
- Senioři a kardiovaskulární medikace
- Dlouhodobé výsledky katetrizační ablační léčby u supraventrikulárních tachyarytmií
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

