-
Medical journals
- Career
Doporučené nástroje pro revizi medikace a optimalizaci preskripce u geriatrických pacientů
Authors: Topinková Eva 1; Fialová Daniela 1,2
Authors‘ workplace: Geriatrická klinika 1. LF UK a VFN Praha 1; Katedra sociální a klinické farmacie FaF UK Hradec Králové 2
Published in: Geriatrie a Gerontologie 2023, 12, č. 3: 114-126
Category:
Overview
Topinková E, Fialová D. Doporučené nástroje pro revizi medikace a optimalizaci preskripce u geriatrických pacientů
V posledních dvou dekádách dochází k významnému nárůstu počtu léčiv užívaných seniory. Polyfarmakoterapie i přes mnohdy podstatný přínos v léčbě multimorbidních seniorů představuje, zejména u starších nemocných, také významné riziko polékových reakcí, spojené s častějším výskytem lékových interakcí, nežádoucích účinků léčby, s rizikovou preskripcí potenciálně nevhodných léčiv, ale i s vyšším stupněm seniorské křehkosti a v některých studiích i s vyšší mortalitou. Kritické zhodnocení preskribované a užívané medikace z geriatrického pohledu je dnes nedílnou součástí každodenní klinické praxe geriatra. Součástí tohoto zhodnocení je primárně revize medikace, detekce užití potenciálně nevhodných a rizikových léčiv ve stáří, ale i zhodnocení, zda by neměla být užívána léčiva s významným přínosem i u geriatrických pacientů, dosud nepředepsaná, při zvážení jejich účinnosti a bezpečnosti v kontextu chronické nemocnosti pacienta, geriatrických syndromů a seniorské křehkosti.
Při těchto rozvahách lze využít standardizované nástroje pro hodnocení kvality lékové preskripce ve stáří. Doporučovaná jsou v současnosti ve škále mnoha existujících nástrojů zejména explicitní kritéria léčiv potenciálně nevhodných a potenciálně přínosných u pacientů starších 65 let, tzv. kritéria STOPP/START. Pro specifické situace, například pro pacienty se syndromem seniorské křehkosti, disabilitou a krátkým očekávaným přežitím, jsou vhodnějším nástrojem kritéria STOPP-Frail. U nemocných s vysokým rizikem pádu nebo pády v anamnéze umožňuje posoudit rizikovou medikaci nástroj pod názvem kritéria STOPP-Fall. K dalším častým technikám první revize medikace, zejména u seniorů s kognitivní poruchou nebo anticholinergními nežádoucími účinky, patří snaha vyvarovat se předepisování léčiv/lékových postupů s významným anticholinergním rizikem.
Revize medikace geriatrického pacienta s využitím těchto explicitních nástrojů umožňuje systematické snižování nebo vysazení léků neindikovaných, ve stáří obecně či u konkrétního pacienta nevhodných, léků duplicitních a všech léků, které nekorespondují s cíli léčby a preferencemi pacienta. Pokud je problémem lékové preskripce tzv. underprescribing, kdy pacientovi není předepsán přínosný lék, je třeba zvážit nasazení takového léčiva.
Revize medikace geriatrem s využitím uvedených nástrojů je výkon, který racionalizuje a optimalizuje preskripci seniorů, zvyšuje její bezpečnost a předchází nežádoucím polékovým příhodám a nákladům s nimi spojeným. Přehled standardizovaných a validovaných nástrojů uvedených v tomto článku umožní jejich využití při (pravidelném) posuzování preskripce u geriatrických nemocných a přispěje k jejich zavedení do ambulantní i nemocniční péče.
Klíčová slova: polyfarmakoterapie, revize lékového režimu geriatrem, nástroje pro optimalizaci geriatrické preskripce, explicitní kritéria, seniorská křehkost, pády, anticholinergní léky
Klíčová slova:
pády – polyfarmakoterapie – revize lékového režimu geriatrem – nástroje pro optimalizaci geriatrické preskripce – explicitní kritéria – seniorská křehkost – anticholinergní léky
ÚVOD
Senioři jsou nejrychleji rostoucím segmentem populace v Evropě a rozvinutých zemích. Podle farmakoepidemiologických studií spotřebují osoby starší 65 let více než jednu třetinu všech užívaných léků(1,2) a tato spotřeba má stoupající tendenci. Je to způsobeno rostoucí polyfarmakoterapií (polypragmazií) u stárnoucí populace. Důvody narůstající lékové preskripce jsou komplexní a podílí se na nich zavádění nových skupin léčiv pro dříve neléčitelná onemocnění, užívání většího počtu léků k léčbě jedné nemoci (např. diabetu, hypertenze, srdečního selhání), narůstající multimorbidita především ve věkové skupině velmi starých a dlouhověkých seniorů i zlepšená dostupnost zdravotní péče. Současně se na preskripci komplikovaných lékových režimů podílí i „guidelinová“ medicína a omezené možnosti ověřování risk/benefitu mnohočetných lékových kombinací v randomizovaných kontrolovaných studiích u starších pacientů.
Polyfarmakoterapie (definovaná obvykle jako užívání pěti a více léků) je spojena s řadou zdravotních problémů a komplikací, které odrážejí možné nežádoucí účinky léčiv, jejich vzájemné interakce a interakce typu lék–nemoc (tj. relativní kontraindikace podání léků rizikových u konkomitující choroby).(2,3) U starších nemocných jsou nežádoucí polékové reakce daleko častější, hovoříme o farmakovulnerabilitě.(4) Rizikovými faktory farmakovulnerability jsou: vysoký věk nad 80–85 let, komplexní multimorbidita, demence, fyzická křehkost, porušená clearance farmak a celkové snížení orgánových fyziologických rezerv, které limitují délku přežití (limited life expectancy).(4,5) Tyto faktory významně mění poměr riziko/přínos ve smyslu zvýšeného rizika nežádoucích komplikací a nižšího přínosu farmakologické léčby.(6) Odborná literatura upozorňuje na rizika polyfarmakoterapie jak farmakologická (častěji preskripce nevhodných léčiv, non-adherence, lékové interakce, nežádoucí účinky), tak zejména klinická (pády, poranění a fraktury, malnutrice, horšení kognitivních funkcí/delirium, křehkost a disabilita) i ekonomická (vyšší náklady na hospitalizace a následnou péči, na ambulantní služby, snížení efektivity zdravotní péče),(7–9) pro přehled viz tabulka 1. Z tohoto důvodu také Světová zdravotnická organizace označila polyfarmakoterapii jako jednu z výzev pro globální bezpečnost pacienta a ve své publikaci „Medication without harm“ vyzvala k vytvoření národních doporučení pro management polyfarmakoterapie(10) a omezení preventabilního rizika medikace o 50 % v následujících 5 letech.(11)
Table 1. Rizika polyfarmakoterapie u geriatrických pacientů 
OPTIMALIZACE FARMAKOTERAPIE U GERIATRICKÉHO NEMOCNÉHO
Optimalizací preskripce rozumíme „individualizovaný, na pacienta orientovaný přístup k preskripci bezpečných a účinných léčiv, založený na vědeckých důkazech, z nichž má pacient největší možný přínos“. V případě chronické polyfarmakoterapie tak musí mít každý lék svoji indikaci, optimální dávkování a prokazatelnou účinnost při co nejvyšší adherenci pacienta k léčbě. Musí být definovány cíle farmakoterapie a stávající léčba by měla pozitivně ovlivňovat nebo alespoň nezhoršovat kvalitu života nemocného. V průběhu chronické léčby však dochází ke změnám zdravotního stavu, přibývají další chronické nemoci a funkční omezení a cíle léčby i spolupráce pacienta se mohou častěji měnit. Také se mohou objevit nežádoucí účinky i u léků, které dosud pacient dlouhodobě užíval (bradykardie u betablokátorů v důsledků stárnutí a změn na převodním systému, nestabilita a pády u pacienta s dlouhodobým „bezproblémovým“ užíváním anxiolytik nebo hypnotik). Účinnost a bezpečnost farmakoterapie musí lékař pravidelně revidovat.
Odhaduje se, že více než dvě třetiny ze všech nežádoucích účinků léků (NÚL) jsou preventabilní, a tedy vhodně nastavenou preskripcí a bezpečným užíváním léků je možné jim předcházet.(12) Na základě řady mezinárodních studií je proto u starších nemocných 65+ doporučováno provádět pravidelnou revizi veškeré užívané (tj. preskribované i volně prodejné) medikace. Pro tento výkon je používán anglický termín medication review, v českém jazyce užíváme termín komplexní posouzení a úprava medikace, zkráceně revize medikace.(13)
Revize medikace může být prováděna na různých úrovních. Základní lékovou revizi by měl provádět každý lékař. U seniorů, zejména s polyfarmakoterapií, multimorbiditou, pacientů velmi starých, s geriatrickými syndromy, orgánovým selháním, v paliativním režimu a u osob žijících v zařízeních dlouhodobé péče, je doporučováno provedení lékové revize geriatrem, který zohlední specifická geriatrická rizika. Spolupráce s klinickým farmaceutem, jenž posoudí změny farmakokinetiky/farmakodynamiky léčiv u individuálního pacienta je oboustranně přínosná. Všechny uvedené formy lékových revizí mají svůj význam. V systému zdravotní péče musí být zakotveny revize prováděné specialistou – komplexní revize medikace geriatrem a komplexní revize klinickým farmaceutem, a to ve všech typech zdravotní péče (ambulantní, lůžková včetně intenzivní, následná). Je třeba plošně zavést a podpořit jejich provádění a financování.
Revize medikace je obecně definována jako proces podrobného posouzení všech léků užívaných pacientem a rozvaha zajišťující, zda každý lék je užíván optimálně a zda benefit každého léku i celkového lékového režimu převažuje nad možným rizikem. Jde tedy o plánovanou racionální revizi a individualizovanou úpravu předepisované medikace, která je výsledkem konsenzuálního rozhodnutí předepisujícího lékaře a pacienta, v případě potřeby i dalších specialistů. Revize medikace umožní identifikovat aktuální i potenciální rizika farmakologické léčby a adresně je intervenovat, snižuje rozvoj nežádoucích polékových reakcí a umožní zahájit léčbu tam, kde dosud vhodná/přínosná léčba chyběla (např. léčba osteoporózy, adekvátní léčba bolesti, preventivní léčba kardiovaskulárních onemocnění).(14)
K revizi medikace u geriatrického pacienta (obvykle s polymorbiditou a polyfarmakoterapií) přistupujeme po provedení komplexního geriatrického vyšetření. Následně bychom měli identifikovat léky, které jsou nepotřebné (nemají indikaci), neúčinné nebo vedou k nežádoucímu účinku, a jejich podávání zvážit nebo omezit. Dále se zaměřujeme na léčiva a lékové postupy, které mohou být u starších nemocných spojeny s vyšším rizikem nežádoucích účinků – jsou označovány jako léčiva/lékové postupy potenciálně nevhodné ve stáří.(2) Pokud je v medikaci pacienta ponecháme, je třeba pečlivě sledovat možné nežádoucí účinky nebo jejich podávání ukončit a nahradit je vhodnější, tj. bezpečnější alternativou. Současně stanovujeme i priority pro navrhované změny léčby.(14)
Proces řízeného a monitorovaného snižování dávky nebo vysazení léků označujeme jako deprescribing, v případě opětovného nasazení jako represcribing.(15,16) Většinou je deprescribing součástí celkové lékové revize s posouzením přínosu a rizika léku/ů a rozvahou, zda je medikace dostatečně účinná a bezpečná, jak léčba pacienta zatěžuje a zda ji užívá podle doporučení).(17–21)
Podle našich zkušeností většina starších nemocných s chronickou nemocností a polyfarmakoterapií pokračuje někdy i mnoho let v chronické léčbě bez potřebného periodického přehodnocování přínosu léčby a léčebných cílů. Většina pacientů neměla provedenou nikdy formální revizi své (veškeré) chronické medikace s následnou společnou rozvahou lékaře a pacienta o možné změně léčby. Na druhé straně by velká část geriatrických pacientů uvítala snížení počtu užívaných léků, se souhlasem ošetřujícího lékaře.(22) V případě, kdy pacient sám navrhne možnost některý lék redukovat, je deprescribing snadněji realizovatelný, jak potvrdila studie týkající se vysazování benzodiazepinů.(23)
Pro praxi je důležité, aby byl předepisující lékař obeznámen s riziky polyfarmakoterapie, se specifiky geriatrické preskripce i s konceptem potenciálně nevhodných i přínosných léčiv ve stáří. Výhodné by bylo, pokud by základní kroky lékových revizí byli schopni v lékové preskripci implementovat všichni lékaři a lékové revize pacientů s polyfarmakoterapií, pokročilými geriatrickými syndromy a seniorskou křehkostí prováděli v pravidelných obdobích geriatři, v případě potřeby ve spolupráci s klinickými farmaceuty. Spolupráce s klinickým farmaceutem je třeba zejména při podrobnějších nebo komplikovanějších rozvahách týkajících se individuálního nastavení dávek, dávkovacích intervalů, lékových kombinací a lékových forem.(2,24) Lékař by měl mít k dispozici vhodné, jednoduché nástroje a praktické návody k provádění lékové revize a k dispozici i postupy, jak identifikovat riziková léčiva. Obecné zásady pro provádění revize medikace uvádíme v tabulce 2. V dalším textu se zaměříme na vybrané nejčastěji doporučované nástroje pro optimalizaci preskripce u geriatrických pacientů.(25)
Table 2. Revize medikace v postupných krocích 
NÁSTROJE PRO RACIONALIZACI A OPTIMALIZACE GERIATRICKÉ PRESKRIPCE
Nejvíce používanými nástroji v klinické praxi jsou seznamy léčiv potenciálně nevhodných ve stáří. Potenciální nevhodnost spočívá ve vyšším riziku NÚL a lékových komplikací u seniorů v důsledku předpokládaných obecných farmakokinetických i farmakodynamických změn provázejících seniorský věk nebo v důsledku vysokého rizika lékových interakcí. Nejznámější a nejdéle používaná (od roku 1991) jsou americká Beersova kritéria. Beersův seznam potenciálně nevhodných léčiv ve stáří zahrnuje kromě léků obecně nevhodných ve vyšším věku také potenciálně riziková podání léků u konkrétních onemocnění nebo v konkrétních klinických situacích (tzv. interakce lék–nemoc/geriatrický syndrom, většinou se jedná o relativní kontraindikace). Dále uvádějí nejčastější rizikové lékové interakce, léky vyžadující úpravu dávky s ohledem na snížené renální funkce a také léky se silnějším anticholinergním působením. Tato kritéria jsou pravidelně aktualizována Americkou geriatrickou společností, poslední revize proběhla v letošním roce.(26) Ke stažení je webová aplikace AGS Beers Criteria 2023 (https://geriatricscareonline.org/ProductAbstract/ags-beers-criteria-for-potentially-inappropriate-medications-for-older-adults-mobile-app/B067) v anglickém jazyce vhodná i pro mobilní telefony. Vzhledem k odlišnostem v dostupnosti léčiv na americkém a českém trhu byla v roce 2012 vytvořena a publikována česká Národní kritéria léčiv a lékových postupů nevhodných ve stáří zahrnující léky dostupné v ČR.(27) Obsahují 121 kritérií a jsou pro přehlednost organizována podle lékových skupin a klinických diagnóz s ohledem na interakce lék–nemoc. V německy mluvících zemích jsou využívána také kritéria FORTA (Fit fOR The Aged), která na základě EBM (medicíny založené na důkazech, z angl. evidence-based medicine) a konsenzu expertů zařazují léky pro vybrané indikace do čtyř kategorií ABCD. Skupina A jsou léky nezbytné a doporučované i u starších nemocných v dané indikaci, skupina B jsou léky přínosné, skupina C léky, které lze užívat ve stáří s opatrností, a skupina D zahrnuje léky nevhodné, s vysokým rizikem NÚL ve stáří, které by u seniorů 65+ neměly být podávány. V současnosti jsou k dispozici kritéria FORTA verze 4 (z roku 2022)(28) a rozšířený expertní konsenzus EURO-FORTA, verze 2, z roku 2022.(29) Také pro tato kritéria je dostupná webová aplikace, která umožňuje vyhledávání podle lékových skupin, ATC kódů, indikace nebo MKN-10 diagnózy (https://play.google.com/store/apps/details?id=de.sisdev.forta&hl=en_US&pli=1).
KRITÉRIA STOPP/START
Nástrojem doporučovaným Evropskou geriatrickou společností EUGMS i naší odbornou společností ČGGS jsou nejčastěji užívaná explicitní kritéria potenciálně nevhodné preskripce ve stáří na evropské úrovni označovaná jako kritéria STOPP/START.(30) Tato kritéria uvádějí jednak potenciálně nevhodné lékové postupy ve stáří – v části označované jako kritéria STOPP (Screening Tool of Older People’s Potentially inappropriate Prescriptions) (tab. 3) – a dále uvádějí v části START (Screening Tool to Alert doctors to the Right Treatment) také potenciálně prospěšné postupy a léčiva, které jsou často v uvedených indikacích ve stáří opomíjeny a které podle klinických studií mají významný benefit v daných klinických situacích také u starších nemocných. Kritéria START se však nevztahují na pacienty v paliativním režimu a pacienty s krátkým očekávaným přežitím. Kritéria START obsahují celkem 34 klinických situací uspořádaných podle jednotlivých fyziologických systémů (tab. 4). V současné době proběhla aktualizace těchto kritérií a probíhá vývoj softwarových systémů, které by již ve fázi elektronické preskripce upozornily předepisujícího lékaře na potenciální nevhodnost z důvodu věku nebo přidružené komorbidity (např. u renální insuficience) a nabízely by bezpečnější lékové alternativy.
KRITÉRIA STOPP-FALL
Pády představují významný rizikový faktor u multimorbidních seniorů. Kauzální roli může hrát i užívání léků, které zvyšují riziko pádu, tzv. FRID léky (Fall Risk-Increasing Drugs). V roce 2020 byl publikován nový nástroj STOPP-Fall (Screening Tool of Older Persons Prescriptions in older adults with high fall risk), který usnadňuje identifikaci rizikových léků přispívajících k pádům.(31) Doporučuje se používat ho pro posouzení medikace u rizikových seniorů 65+, kteří již utrpěli jeden nebo více pádů nebo kteří mají zvýšené riziko pádu (porucha mobility, nestabilita, poruchy zraku, demence ad.).(32)
Kritéria STOPP-Fall uvádějí nejčastější skupiny léků přispívající k pádu, mechanismy uplatňující se při vzniku pádu včetně návrhu doporučení pro deprescribing u jednotlivých léků nebo lékových skupin (tab. 5). Další podrobné informace lze najít v originální publikaci, jejíž součástí jsou i navrhované algoritmy pro deprescribing jednotlivých lékových skupin.(31,33)
Table 3. Kritéria STOPP, verze 2, Screeningový nástroj pro detekci nevhodné preskripce u starších osob (Screening Tool of Older People’s Potentially inappropriate Prescriptions)(30) 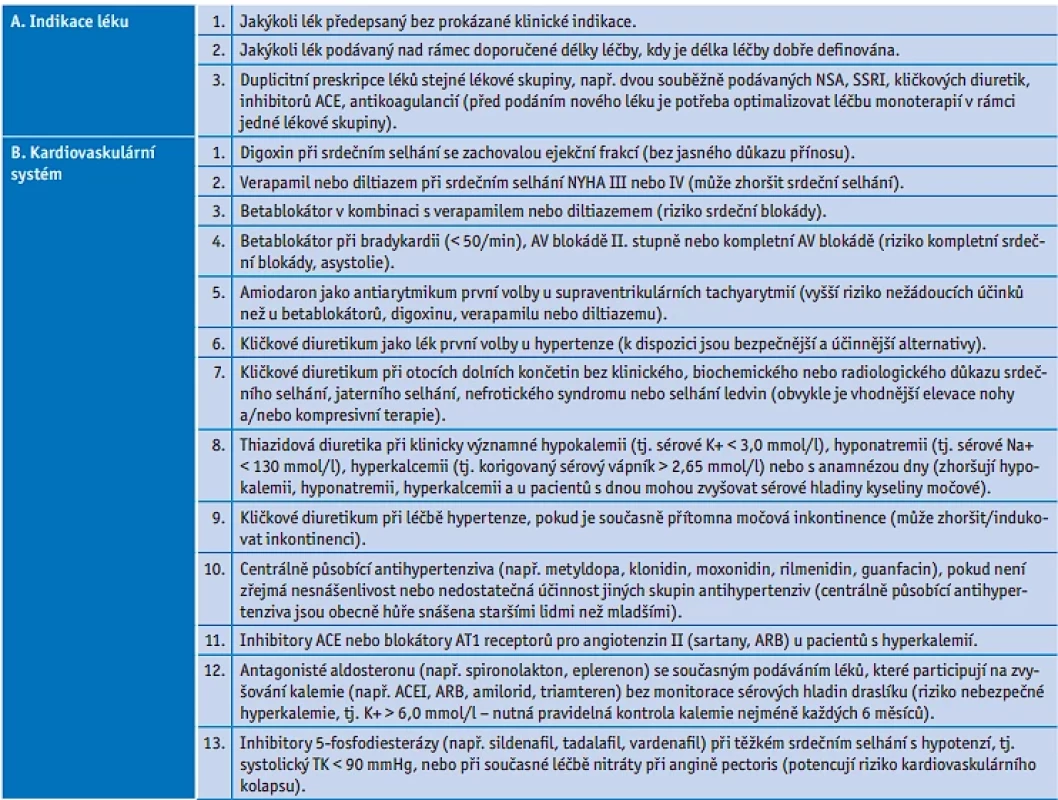
Table 4. Kritéria START, verze 2, Screeningový nástroj pro potenciálně prospěšnou preskripci (Screening Tool to Alert doctors to the Right Treatment)(30) 
Table 5. STOPP-Fall (Screening Tool of Older Persons Prescriptions in older adults with high fall risk)(31) 
Table 6. STOPP-Frail je seznam potenciálně nevhodných léčiv a lékových skupin vyvinutých jako pomocný nástroj pro lékaře, kteří zvažují deprescribing. Je určen pro starší osoby s limitovanou délkou přežití, u nichž je cílem péče optimalizovat kvalitu života a minimalizovat riziko léky vyvolané nemocnosti. Cíle péče by měly být jasně definovány a pro úpravu medikace by mělo být dosaženo shody s pacientem a/nebo rodinou.Vhodní pacienti pro deprescribing vedený STOPP-Frail doporučením by měli typicky splňovat VŠECHNA následující kritéria:1. Závislost v aktivitách denního života (např. dopomoc při oblékání, mytí, přesunech, chůzi) a/nebo závažná chronická nemoc a/nebo terminální choroba.2. Závažný a ireverzibilní stupeň křehkosti, tj. s vysokým rizikem akutních zdravotních komplikací a klinického zhoršení.3. Pacientův ošetřující lékař by nebyl překvapen, kdyby pacient v následujících 12 měsících zemřel. 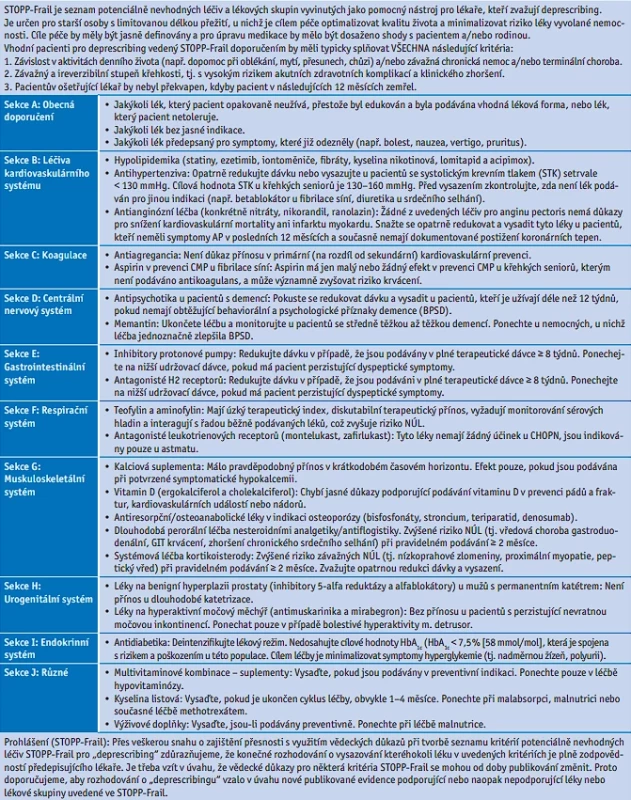
KRITÉRIA STOPP-FRAIL
U závažně křehkých seniorů, kteří v Klinické škále křehkosti dosahují úrovně 6 a více, již intuitivně zvažujeme, zda některou z dlouhodobé medikace redukovat. Pro tuto skupinu pacientů jsou vhodným nástrojem pro revizi medikace kritéria STOPP-Frail, verze 2, 2021(34) (tab. 6). Tento nástroj obsahuje celkem 23 kritérií. Zásadní je však, že je určen pouze pro nemocné se závažnou a nevratnou orgánovou patologií („end-stage disease“), s limitovanou životní prognózou méně než jeden rok a nesoběstačností, kteří potřebují pomoc druhé osoby při běžné základní sebeobsluze. Jde tedy o nemocné, u nichž preferujeme komfort a zvládání symptomů (paliaci) a ostatní, v tomto případě „zbytnou“, léčbu postupně ukončujeme.(35) Jde především o zahajování nebo pokračování v preventivní léčbě, u které lze očekávat přínos v delším časovém horizontu, než je očekávané přežití, nebo která nezlepší nebo dokonce zhorší kvalitu života (tj. redukovat zátěž léčbou, „treatment burden“). Kritéria STOPP-Frail jsou vhodná také pro skupinu pacientů s těžkou demencí, pro pacienty v paliativním režimu a s terminální geriatrickou deteriorací.
ZÁVĚR
Farmakologická léčba klinicky komplexních geriatrických pacientů je specifická, obtížná a v praxi se setkáváme s řadou pochybení v lékové preskripci. V případě polyfarmakoterapie jsou léky předepisovány lékaři mnoha odborností, kteří nejsou v rámci svých oborů proškoleni v problematice geriatrické farmakoterapie. Je proto potřebné, aby geriatři ošetřující věkovou skupinu, kde je polyfarmakoterapie nejvíce rozšířena, prováděli pravidelné přehodnocení často velmi komplikovaných lékových režimů a podle lokálních možností spolupracovali s klinickými farmaceuty. Revize medikace může zabránit NÚL a polékovým komplikacím a zlepšit bezpečnost léčby a její výsledky. Lékovou revizi mohou usnadnit nástroje určené k optimalizaci lékového režimu, které jsou prezentovány v tomto článku. Lze jen doufat, že se tyto nástroje více rozšíří do geriatrické praxe i do praxe dalších odborných lékařů.
prof. MUDr. Eva Topinková, CSc.
Od roku 2005 je přednostkou Geriatrické kliniky 1. LF UK a VFN v Praze, od r. 1997 vedoucí Subkatedry geriatrie Institutu postgraduálního vzdělávání ve zdravotnictví. Na 1. LF UK zavedla výuku geriatrie do magisterského studia lékařství a řady bakalářských studijních programů, je předsedkyní oborové rady postgraduálního doktorandského studia Gerontologie, které iniciovala, předsedkyní specializační oborové rady geriatrie 1. LF UK. Je vědeckou sekretářkou České gerontologické a geriatrické společnosti, past-prezidentkou klinické sekce IAGG-ER (International Association of Gerontology and Geriatrics European Region) a Akademické rady EuGMS (European Geriatric Medicine Society) a dalších mezinárodních organizací (interRAI, UEMS, SIOG). Je řešitelkou a koordinátorkou řady mezinárodních výzkumných projektů v oblasti epidemiologie, disability, klinických a sociálních aspektů geriatrické péče. Dále je autorkou a spoluautorkou více než 20 monografií a vysokoškolských učebnic a více než 450 odborných a vědeckých publikací.
Korespondenční adresa:
prof. MUDr. Eva Topinková, CSc.
Geriatrická klinika 1. LF UK a VFN Praha
Londýnská 15
120 00 Praha 2
e-mail: eva.topinkova@vfn.cz
Sources
- Kaufman DW, et al. Recent patterns of medication use in the ambulatory adult population of the United States: the Slone survey. JAMA 2002; 287(3): 337–344.
- Fialová D, Halačová M, Brkič J, et al. Klinická farmacie v geriatrii a 20 let klinických a výzkumných zkušeností s hodnocením racionality geriatrické preskripce v České republice a v evropských zemích. Klin Farmakol Farm 2020; 34(3): 122–129.
- Onder G, Bonassi S, Abbatecola AM, et al. High prevalence of poor quality drug prescribing in older individuals: a nationwide report from the Italian Medicines Agency (AIFA). J Gerontol A Biol Sci Med Sci 2014; 69(4): 430–437.
- Thomsen LA, et al. Systematic review of the incidence and characteristics of preventable adverse drug events in ambulatory care. Ann Pharmacother 2007; 41(9): 1411–1426.
- Topinkova E. Aging, disability and frailty. Ann Nutr Metab 2008; 52(Suppl. 1): 6–11.
- Mangin D, Bahat G, Golomb BA, et al. International Group for Reducing Inappropriate Medication Use & Polypharmacy (IGRIMUP): Position Statement and 10 Recommendations for Action. Drugs Aging 2018; 35 : 575–587.
- Aggarwal P, Woolford SJ, Patel HP. Multi-morbidity and polypharmacy in older people: Challenges and opportunities for clinical practice. Geriatrics 2020; 5(4): 85.
- Maher RL, Hanlon J, Hajjar ER. Clinical consequences of polypharmacy in elderly. Expert Opin Drug Saf 2014; 13(1): 57–65.
- Kameníková L, Farghal H. Problematika polypragmazie, polymorbidity, adherence a compliance. Zdravotnictví a medicína 2014; 18(Sestra): 25.
- Global Patient Safety Challenge: Medication Without Harm. WHO Global Patient Safety Challenge, WHO 2017.
- Medication Safety in Polypharmacy. Technical report. WHO 2019.
- Zazzara MB, Palmer K, Vetrano DL, et al. Adverse drug reactions in older adults: a narrative review of the literature. Eur Geriatr Med 2021; 12(3): 463–473.
- Beuscart JB, Pelayo S, Robert L, et al. Medication review and reconciliation in older adults. Eur Geriatr Med 2021; 12(3): 499–507.
- Topinková E, Baeyens JP, Michel JP, et al. Evidence-based strategies for the optimization of pharmacotherapy in older people. Drugs Aging 2012; 29 : 477–494.
- Topinková E. Redukce nevhodné a neúčelné farmakoterapie – deprescribing. Geri a Gero 2020; 9(1): 9–14.
- Reeve E, Gnjidic D, Long J, et al. A systematic review of the emerging definition of ‘deprescribing’ with network analysis: implications for future research and clinical practice. Br J Clin Pharmacol 2015; 80(6): 1254–1268.
- Woodward MC. Deprescribing: achieving better health outcomes for older people through reducing medications. J Pharm Pract Res 2003; 33 : 323–328.
- Scott IA, Hilmer SN, Reeve E, et al. Reducing inappropriate polypharmacy: the process of deprescribing. JAMA Intern Med 2015; 175(5): 827–834.
- Machado-Alba JE, Gaviria-Mendoza A, Machado-Duque ME, et al. Deprescribing: a new goal focused on the patient. Expert Opin Drug Saf 2017; 16(2): 111–112.
- McKean M, Pillans P, Scott IA. A medication review and deprescribing method for hospitalised older patients receiving multiple medications. Intern Med J 2016; 46 : 35–42.
- Farrell B, Mangin D. Deprescribing is an essential part of good prescribing. Am Fam Physician 2019; 99 : 7–9.
- Reeve E, et al. People’s attitudes, beliefs, and experiences regarding polypharmacy and willingness to deprescribe. J Am Geriatr Soc 2013; 61(9): 1508–1514.
- Tannenbaum C, et al. Reduction of inappropriate benzodiazepine prescriptions among older adults through direct patient education: the EMPOWER cluster randomized trial. JAMA Intern Med 2014; 174(6): 890–898.
- Fialová D. Specifické rysy racionální geriatrické farmakoterapie: role klinických farmaceutů v individualizované léčbě ve stáří. Vnitr Lek 2018; 64(11): 1028–1034.
- Pazan F, Kather J, Wehling M. A systematic review and novel classification of listing tools to improve medication in older people. Eur J Clin Pharmacol 2019; 75 : 619–625.
- American Geriatrics Society Beers Criteria Update Expert Panel. American Geriatrics Society 2023 updated AGS Beers Criteria for potentially inappropriate medication use in older adults. J Am Geriatr Soc 2023, May 4.
- Fialová D, Topinková E, Ballóková A, et al. Expertní konsenzus ČR 2012 v oblasti léčiv a lékových postupů potenciálně nevhodných ve stáří. Klin Farmakol Farm 2013; 27(1): 18–28.
- Pazan F, Weiss C, Wehling M. The FORTA (Fit fOR The Aged) List 2021: Fourth Version of a Validated Clinical Aid for Improved Pharmacotherapy in Older Adults. Drugs Aging 2022; 39(3): 245-247. Erratum in: Drugs Aging 2022; 39(6): 485.
- Pazan F, Weiss C, Wehling M. FORTA Expert Panel Members. The EURO-FORTA (Fit fOR The Aged) List Version 2: Consensus Validation of a Clinical Tool for Improved Pharmacotherapy in Older Adults. Drugs Aging 2023; 40(5): 417–426.
- O’Mahony D, O’Sullivan D, Byrne S. STOPP/START criteria for potentially inappropriate prescribing in older people: version 2. Age Ageing 2015; 44(2): 213–118.
- Seppala LJ, Petrovic M, Ryg J, et al. STOPP-Fall (Screening Tool of Older Persons Prescriptions in older adults with high fall risk): a Delphi study by the EuGMS Task and Finish Group on Fall-Risk-Increasing Drugs. Age Ageing 2021; 50(4): 1189–1199.
- Topinková E. Doporučení pro screening a stratifikaci rizika pádu u seniorů z pohledu nových „celosvětových guidelines pro prevenci a management pádů u starších osob“. Geri Gero 2023; 12 (1): 12–17.
- Seppala LJ, Kamkar N, van Poelgeest EP, et al. Task Force on Global Guidelines for Falls in Older Adults. Medication reviews and deprescribing as a single intervention in falls prevention: a systematic review and meta-analysis. Age Ageing 2022; 51(9): afac191.
- Curtin D, Gallagher P, O’Mahony D. Deprescribing in older people approaching end-of-life: development and validation of STOPP-Frail version 2. Age Ageing 2021; 50(2): 465–471.
Labels
Geriatrics General practitioner for adults Orthopaedic prosthetics
Article was published inGeriatrics and Gerontology

2023 Issue 3-
All articles in this issue
- Editorial
- Předoperační vyšetření seniora v primární péči. Společný doporučený postup Společnosti všeobecného lékařství a České gerontologické a geriatrické společnosti ČLS JEP
- Doporučené nástroje pro revizi medikace a optimalizaci preskripce u geriatrických pacientů
- Antikoagulační léčba u pacientů s fibrilací síní a sníženou funkcí ledvin – častý problém ve vyšším věku
- Deň po: fibrilácia predsiení a COVID-19
- Transthyretinová amyloidóza srdce – diagnóza, na kterou musíme myslet i ve stáří
- Má lékař podlehnout naléhání rodiny a sdělit nepravdivou informaci? (případová studie z praxe)
- 28. celostátní gerontologický kongres v Hradci Králové Křehký geriatrický pacient napříč obory – zaměření na chirurgii a onkologii (předoperační a pooperační péče)
- Geriatrics and Gerontology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Doporučené nástroje pro revizi medikace a optimalizaci preskripce u geriatrických pacientů
- Předoperační vyšetření seniora v primární péči. Společný doporučený postup Společnosti všeobecného lékařství a České gerontologické a geriatrické společnosti ČLS JEP
- Transthyretinová amyloidóza srdce – diagnóza, na kterou musíme myslet i ve stáří
- Antikoagulační léčba u pacientů s fibrilací síní a sníženou funkcí ledvin – častý problém ve vyšším věku
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career






