-
Medical journals
- Career
Screening kolorektálního karcinomu v geriatrické populaci
Authors: Nováková Karolína; Hálek Matěj; Falt Přemysl
Authors‘ workplace: II. interní klinika – gastroenterologická a geriatrická FN Olomouc
Published in: Geriatrie a Gerontologie 2022, 11, č. 4: 182-187
Category: Review Article
Overview
Kolorektální karcinom (KRK) patří mezi nejčastější maligní onemocnění ve světové i české populaci. V rámci prevence KRK byl v roce 2000 zahájen screening, který nemá stanoven horní věkový limit. Rozhodnutí, zda je dané vyšetření pro pacienta prospěšné, je zcela ponecháno na indikujícím lékaři. Naše práce předkládá aktualizovaná data a podklady pro rozhodnutí o indikaci screeningových vyšetření KRK u pacientů v geriatrické populaci. Největší benefit pro pacienta plyne ze screeningu časného, s preventivní koloskopií, která může odhalit endoskopicky bezpečně odstranitelné prekancerózní léze. Pečlivé zvážení indikace screeningového vyšetření se týká především populace nad 75 let. Zásadní faktory ovlivňující indikaci screeningové koloskopie jsou riziko úmrtí na KRK, rizika a benefity screeningu samotného. Samotná diagnostika nádorového onemocnění nepřináší pacientům benefit stran délky dožití, naopak jsou pacienti vystaveni riziku komplikací diagnostické a terapeutické koloskopie. Individuální přístup k ukončení screeningu pro každého jednotlivého pacienta je v souladu s nastupujícím trendem personalizované medicíny, klade však daleko větší nároky na indikujícího lékaře.
Klíčová slova:
geriatrie – koloskopie – screening – kolorektální karcinom – geriatrická populace
Úvod
Kolorektální karcinom (KRK) patří mezi nejčastější maligní onemocnění, v roce 2020 s třetí nejvyšší incidencí na světě. Česká republika se dlouhodobě drží na předních příčkách v incidenci i mortalitě na tuto malignitu a přístup zdravotních pojišťoven ke screeningu je velkorysý. Zdravotní pojišťovny ani odborné společnosti nestanovují horní věkový limit, nad který by přestaly hradit testy na okultní krvácení (TOSK) či screeningové koloskopie, a rozhodnutí, zda je dané vyšetření pro pacienta prospěšné, zcela ponechávají na indikujícím lékaři. Vyvstává otázka, zda je náročná příprava k výkonu vyvážena výsledkem – vždyť případná diagnostika nádorového onemocnění nemusí vést k léčbě, ale jen k významnému stresu pacienta z neradostné zprávy. S rostoucí vitalitou seniorů již nelze indikaci vyšetření založit pouze na kalendářním věku pacienta a rozhodnutí o indikaci je založeno na komplexním posouzení pacientových komorbidit, biologického věku a jeho přání. Naše práce předkládá aktualizovaná data a podklady pro rozhodnutí o indikaci screeningových vyšetření KRK u pacientů v geriatrické populaci.
Kolorektální screening ve světě
Srovnání programů screeningu kolorektálního karcinomu ve vybraných zemích ilustruje tabulka 1.
Table 1. Srovnání programů screeningu kolorektálního karcinomu v různých zdravotnických systémech 
Česká republika
Screeningový program KRK byl v České republice (ČR) zahájen v roce 2000.(1) Součástí screeningu bylo zpočátku pouze testování na okultní krvácení ze stolice (TOKS). V roce 2009 již mohli lidé starší 55 let zvolit jako primární screeningovou metodu koloskopii, v roce 2020 byla věková hranice snížena na 50 let. Součástí screeningu je také adresné zvaní cílové populace, které bylo zavedeno v roce 2014. Ve věkové kategorii 50–54 let se provádí TOKS každoročně, poté 1× za dva roky. Před rokem 2009 se jednalo výhradně o guajakový TOKS, po tomto roce zaveden imunologický TOKS (vyšší senzitivita, bez potřeby dodržování speciální diety před provedením testu). Oficiální web Národního programu screeningu kolorektálního karcinomu v České republice kolorektum.cz poskytuje přehledné informace pro laickou i odbornou veřejnost.(2) Screeningový program je organizovaný a garantovaný Ministerstvem zdravotnictví ČR, plátci zdravotní péče a odbornými lékařskými společnostmi. Screening je plně hrazen z prostředků veřejného zdravotního pojištění. V ČR je pevně stanovena hranice věku zahájení screeningu KRK (50 let věku u nízkorizikové populace), doporučených metod(3) a dispenzárních intervalů. Jednoznačné doporučení pro ukončení screeningu KRK však chybí.
Spojené státy americké
Ve Spojených státech se screening řídí doporučením U. S. Preventive Services Task Force (USPSTF).(4) Přikládán je jasný benefit screeningu KRK ve věkové skupině 49–75 let. Méně jasný benefit je přičítán screeningu KRK ve věkové skupině 75–85 let, zde je doporučeno individuální zvážení benefitu pro pacienta, benefit se předpokládá, pokud je předpokládané dožití pacienta minimálně 7 let. Ve věkové skupině nad 85 let se screening KRK nedoporučuje.
Velká Británie
Dle Bowel Cancer Screening Programme(5) doporučení od National Health Service (NHS) spočívá screening KRK v provádění fekálního imunohistochemického testu (FIT). Věkové kategorie jsou následující: Anglie 60–74 let, Skotsko 50–74 let, Wales 58–74 let, Severní Irsko 60–74 let. V Anglii a Skotsku může jednotlivec na vlastní žádost pokračovat ve screeningu i po 74. roce života, v ostatních zemích Velké Británie je screening po 74. roce ukončen definitivně. Možnost koloskopie místo FIT klienti NHS nemají. Od roku 2013 byla pro věkovou skupinu 60–74 let součástí screeningu flexibilní sigmoideoskopie. Tento přístup byl ukončen v roce 2021 vzhledem k redistribuci zdrojů NHS k posunu věkové hranice začátku screeningu na 50 let.
Izrael
Program screeningu KRK izraelského ministerstva zdravotnictví zahrnuje věkovou skupinu 50–74 let, bez ohledu na předpokládanou délku života jedince. V 75. roce života je screening KRK ukončen.(6) Primární metodou screeningu je TOKS.
Japonsko
Screening KRK začíná od 40. roku života, horní věková hranice pro ukončení screeningu není stanovena.(7) Primární metodou screeningu je TOKS.
Čína
Systém screeningu KRK je taktéž dvoustupňový, v případě pozitivního testu na okultní krvácení následuje koloskopické vyšetření. Věkový rozsah pro screening je stanoven na 50–75 let.(8)
Francie
Věkový rozsah pro screening KRK je stanoven na 50–74 let.(9) Primární metodou screeningu je TOKS.
Německo
Screening začíná ve věku 50 let. Pro věkovou skupinu 50–54 let je primární metodou TOKS, od 55 let je nabízena jako primární metoda koloskopie.(10) Horní věková hranice pro screeningovou koloskopii je aktuálně 65 let.
Polsko
Screening KRK představuje jedna screeningová koloskopie ve věkovém rozmezí 55–65 let. TOKS není součástí screeningu.( 11)
Slovensko
Věkové rozmezí pro screening je 50–75 let, primární metodou je TOKS.(12)
Skandinávie
Norsko a Švédsko nemají implementován celonárodní screeningový program KRK. Ve Finsku je věkové rozmezí 60–69 let, primární metodou je TOKS.(13)
Ve většině námi porovnávaných států je začátek screeningu stanoven na 50 let věku pacienta. V ukončení screeningu jsou doporučené postupy rozmanitější, nicméně většina doporučuje ukončit screening KRK ve věku 74–75 let bez ohledu na biologický věk pacienta, případně (USA) nadále posuzovat přínos prevence individuálně. ČR a Japonsko jako jediné nestanovují horní hranici preventivních vyšetření. Posouzení indikace ke screeningu KRK u geriatrické populace nechává tedy český zdravotní systém na jednotlivých, především praktických lékařích.
Pevná hranice vs. individuální rozhodnutí?
Benefit screeningové koloskopie u pacientů ve věkové skupině 50–75 let bez jinak zvýšeného rizika KRK (hereditární a familiární formy KRK, kolitické formy IBD) a bez závažné komorbidity snižující významně očekávané dožití je jasně prokázán a v tomto smyslu jsou i doporučení ve většině světových doporučení.
Ve vyšší věkové skupině 76–85 let se nabízí dva možné přístupy k ukončení screeningu KRK. Prvním je stanovení pevné horní věkové hranice screeningu KRK, existující v mnoha zemích světa. Druhým je ten, co momentálně v ČR prakticky existuje – individuální ukončení screeningu KRK pro každého jednotlivého pacienta dle posouzení indikujícího lékaře.
Stanovení pevné horní věkové hranice screeningu KRK na základě populačních dat pro Českou republiku: Vzhledem k populačním rozdílům mezi jednotlivými zeměmi a kontinenty (incidence KRK v populaci, očekávaná doba dožití, typ a četnost komorbidit v populaci) nelze stanovit pevnou mezinárodně platnou věkovou hranici pro ukončení screeningu KRK.
Z dat dostupných pro populaci v České republice uvedených níže je předpokládána délka dožití u muže ve věku 80 let 6,6 roku, u ženy ve věku 80 let pak 8,2 roku (tab. 2).
Table 2. Naděje dožití v ČR – life expectancy 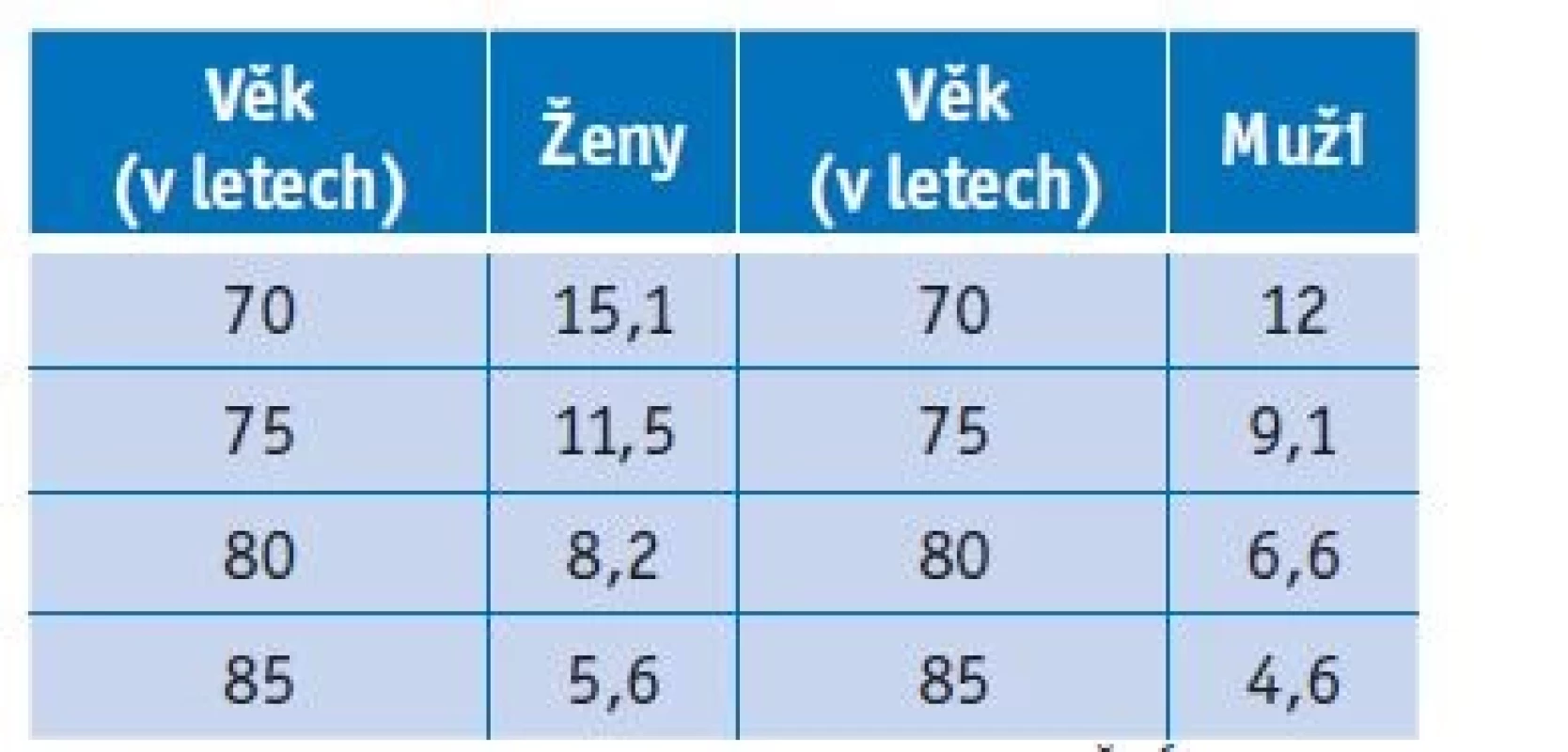
Zdroj: Zaostřeno na ženy a muže – 2021 | ČSÚ. [online] Available at: https://www.czso.cz/csu/czso/2-zdravi- -cf1m7la7a5> [Accessed 29 September 2022]. U pacientů nad 80 let incidence KRK narůstá, nicméně mortalita zůstává stále stejná (viz níže). Efekt screeningu na mortalitu dané populace se projevuje nejdříve po 7 letech.(14)
Stanovení jednotné horní věkové hranice pro ukončení screeningu KRK má zjevné nedostatky vzhledem k heterogenitě populace. Ilustrováno je to např. retrospektivní studií z roku 2011, kdy u mužů ve věkové skupině 75–79 let bez významných komorbidit vedlo 100 000 screeningových koloskopií k záchraně 459 let života. Ve skupině mužů ve věku 67–69 let zatížených 3 a více komorbiditami pak 100 000 screeningových kolonoskopií vedlo k záchraně pouze 81 let života.(15)
Rozhodnutí o pevně stanoveném ukončení screeningu musí být postaveno na kvalitních populačních datech specificky pro Českou republiku a v současné době tato data nejsou dostupná.
Individualizace horní věkové hranice pro ukončení screeningu KRK pro každého jednotlivého pacienta dle posouzení indikujícího lékaře.
Už v roce 2001 autoři Walter a Covinsky( 16) ve své publikaci poukazují na obtížnou extrapolaci dat o benefitu screeningových programů do geriatrické populace, když s věkem narůstá interindividuální variabilita zdraví a v rozhodování o indikaci se do popředí dostávají komorbidity a funkční stav pacienta.
Zároveň je zde daleko větší prostor pro autonomní rozhodování pacienta, které by mělo být podloženo relevantními informacemi podanými lékařem. Povaha těchto informací může být pro pacienta i samotného lékaře stresující, nicméně je dle našeho názoru nedílnou součástí informovaného rozhodnutí o absolvování vyšetření v rámci screeningového programu.
Riziko úmrtí na kolorektální karcinom
Důležitým faktorem indikace screeningové koloskopie u geriatrických pacientů je riziko úmrtí na KRK. Individuální riziko úmrtí na KRK může být zhodnoceno porovnáním mezi odhadem délky života (tab. 2) a rizikem úmrtí na KRK v dané věkové skupině.
Ve vyšším věku se sice zvyšuje incidence KRK (graf 1), nicméně se také snižuje předpokládaná délka dalšího dožití. Pro správnou indikaci screeningu je potřeba zvážit tyto dva zásadní, proti sobě pracující faktory. Pro upřesnění odhadu individuální délky dožití v rámci téže věkové skupiny lze použít např. data z rozsáhlé studie zkoumající 5letou úmrtnost v populaci 65–100 let, zaměřenou na kardiovaskulární choroby.( 17) Dle studie autorky Fried et al. mezi zásadní prediktory 5leté úmrtnosti ve věkové skupině 65+ patří mužské pohlaví (2,3× vyšší riziko úmrtí), kouření (nad 50 krabičkoroků), systolický tlak nad 169 Torrů, lačná glykemie nad 7,2 mmol/l a městnavé srdeční selhání. Naopak protektivním faktorem byla fyzická aktivita s přímou úměrou její kvantitě.
Graph 1. Incidence nádorů tlustého střeva dle věku 
Benefit screeningu KRK
Od zahájení screeningu KRK v ČR v roce 2000 dlouhodobě klesá incidence i mortalita na toto maligní onemocnění (graf 2, týká se pouze ZN – nádory tlustého střeva). Za poklesem incidence jistě stojí také endoskopické ošetřování prekancerózních lézí v centrech endoskopické péče v ČR.(18) Tyto léze by bez screeningových vyšetření nebyly objeveny, a tudíž ani resekovány (obr. 1, 2, 3).
Graph 2. Incidence a mortalita pacientů na zhoubné nádory tlustého střeva – vývoj v čase 
Image 1. Široce přisedlá léze 30 × 15 mm 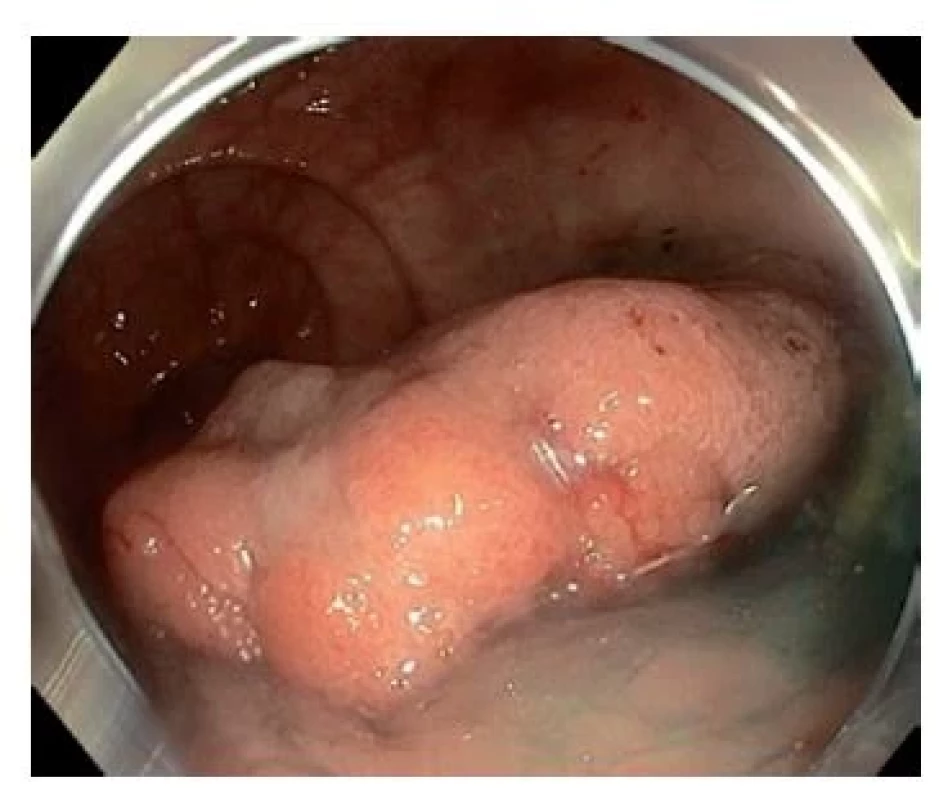
Image 2. Proveden podpich, léze postupně odstraněna metodou endoskopické slizniční resekce 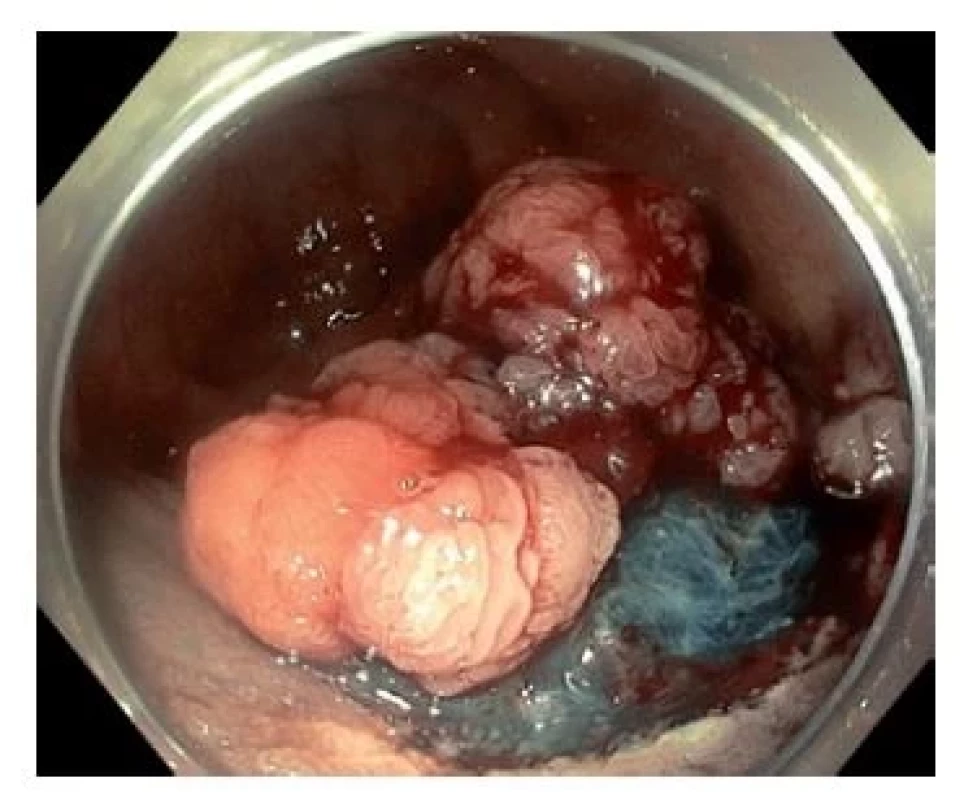
Image 3. Spodina po odstranění léze. Histologicky potvrzen intramukózní karcinom, grade 1, okraje bez zn. invaze, jedná se tedy o kurativní resekci. Dle doplněných zobrazovacích metod bez zn. generalizace, bez zvětšených uzlin dle CT. Pacientka podstupuje pouze kontrolní koloskopii za 6 měsíců, kde čistá jizva. 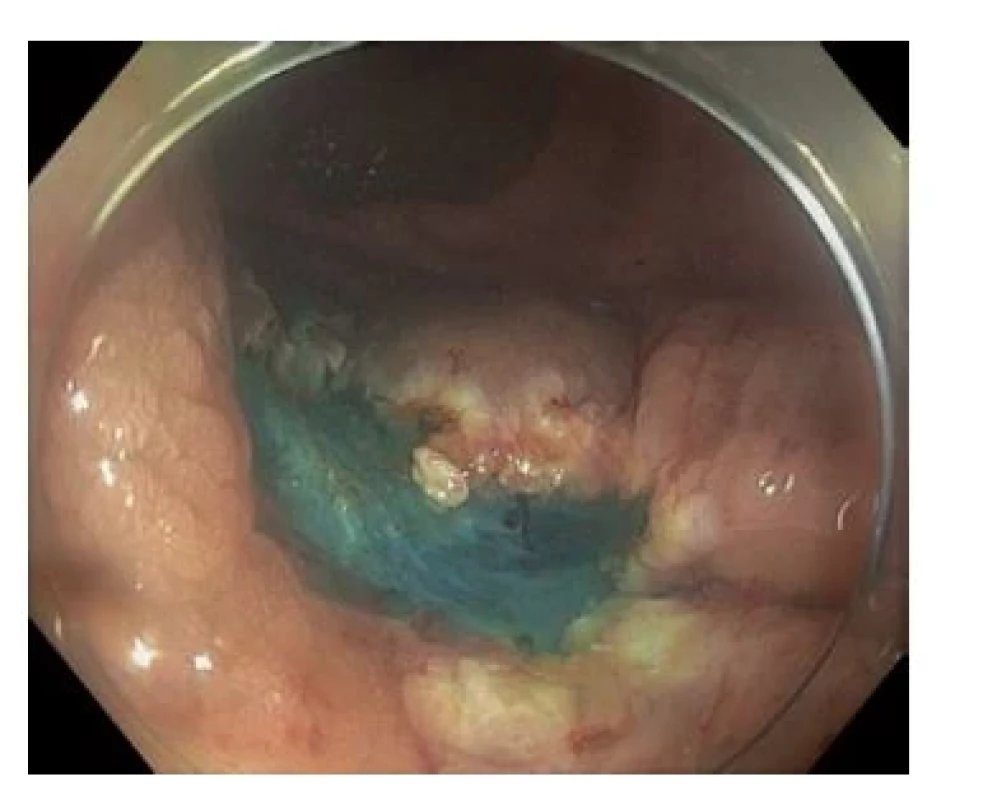
Benefit screeningu je pro pacienty největší v období, kdy odstranění odhalených prekancerózních lézí zabrání rozvoji manifestního onemocnění. Dalším benefitem může být diagnostika ještě asymptomatického onemocnění, která povede ke kurativní resekci či alespoň chemoterapii a zlepší kvalitu či prodlouží život pacienta.
Touto logikou je tedy nejúčinnější v populaci před největší incidencí KRK – v populaci mladší 70 let (graf 3), populaci ještě často pracujících a jinak zaměstnaných občanů s dobrou kvalitou života a v populaci pacientů stále schopných chirurgické či onkologické léčby. Adresné zvaní a apelace praktickými lékaři ke compliance těchto pacientů je zásadní pro kýžený efekt screeningu.
Graph 3. Incidence a mortalita pacientů na zhoubné nádory tlustého střeva – v období 1977 až 2020 
Naopak podíváme-li se čistě na věkovou kategorii pacientů nad 80 let (graf 4), vidíme, že ačkoliv incidence zde narůstá, mortalita zůstává stále stejná. I to vypovídá o faktu, že samotná diagnostika nepřináší pacientům benefit stran délky dožití, naopak jsou pacienti vystaveni riziku komplikací diagnostické a terapeutické koloskopie, případně jsou léčeni ať už onkologicky, či chirurgicky bez efektu na mortalitu.
Graph 4. Incidence a mortalita na zhoubné nádory tlustého střeva u pacientů nad 80 let 
Riziko komplikací koloskopie
Metaanalýza 20 studií(19) o nežádoucích událostech a komplikacích koloskopií v populaci nad 65 let prokázala vyšší rizika všech typů komplikací – krvácení, perforace i kardiopulmonálních komplikací, kumulativní riziko je 26 na 1000 výkonů. Jeden pacient z 1000 v této věkové kategorii dle této metaanalýzy na následky koloskopie zemře. U pacientů nad 80 let roste kumulativní riziko komplikací z 26 (u pac. nad 65) na 34,9 na 1000 výkonů.
Pokud u pacienta není indikována screeningová koloskopie, pak je i provedení TOKS testu zbytečné a vede ke zvýšenému tlaku na indikujícího lékaře tuto koloskopii objednat a na endoskopistu ji provést.
Je namístě znovu zdůraznit, že samotná diagnóza asymptomatického KRK není pro pacienta benefitem, pokud pacient zemře dříve na jiné onemocnění, než by se KRK potenciálně mohla stát symptomatickou a ovlivnit jeho kvalitu života.
Závěr
V České republice není na rozdíl od některých dalších zemí se zavedeným screeningovým programem KRK stanovena horní věková hranice pro screening KRK a rozhodnutí o jeho ukončení je v rukou indikujícího lékaře. Největší benefit pro pacienta plyne ze screeningu časného, s preventivní koloskopií, která může odhalit endoskopicky bezpečně odstranitelné prekancerózní léze. U pacientů, kteří by již nebyli indikováni ke koloskopii, není vhodné provádět ani TOKS vyšetření.
Individuální přístup k ukončení screeningu pro každého jednotlivého pacienta je v souladu s nastupujícím trendem personalizované medicíny. Klade však daleko větší nároky na indikujícího lékaře, který tak před případnou indikací screeningové koloskopie posuzuje předpokládanou délku dožití každého křehkého či komorbiditami zatíženého pacienta, především staršího 75 let. Neoddělitelnou součástí indikace je také správně informovaný pacient.
Korespondenční adresa:
MUDr. Karolína Nováková
II. interní klinika gastroenterologie a geriatrie,
LF UP a FN Olomouc
I. P. Pavlova 6, Olomouc
e-mail: karolina.novakova@fnol.cz
Sources
1. Zavoral M, Suchánek S, Závada F, et al. Colorectal cancer screening in Europe. World Journal of Gastroenterology 2009; 15(47): 5907–5915.
2. Kolorektum.cz. 2022. Kolorektum. cz. [online] Dostupné na: https://www.kolorektum.cz/cs/ lekari/screeningovy-proces
3. Czech Society of Gastroenterology guidelines for diagnostic and therapeutic colonoscopy. Přemysl Falt, Ondřej Urban a spol., Gastroent Hepatol 2016; 70(6): 523–538.
4. US Preventive Services Task Force. Screening for Colorectal Cancer: US Preventive Services Task Force Recommendation Statement. JAMA 2021; 325(19): 1965–1977.
5. Helsingen LM, Vandvik PO, Jodal HC, et al. Colorectal cancer screening with faecal immunochemical testing, sigmoidoscopy or colonoscopy: a clinical practice guideline BMJ 2019; 367 : 5515.
6. Paltiel O, Keidar Tirosh A, Paz Stostky O, et al. Adherence to national guidelines for colorectal cancer screening in Israel: Comprehensive multi-year assessment based on electronic medical records. Journal of Medical Screening. 2021; 28(1): 25–33.
7. Sano Y, Byeon, JS, Li XB, et al. Colorectal cancer screening of the general population in East Asia. Digestive Endoscopy 2019; 28 : 243–249.
8. Hongda Chen, Bin Lu, Min Dai. Colorectal Cancer Screening in China: Status, Challenges, and Prospects - China. China CDC Weekly 2022; 4(15): 322 – 328.
9. Klervi Leuraud, Delphine Jezewski-Serra, Jérôme Viguier, et al. Colorectal cancer screening by guaiac faecal occult blood test in France: Evaluation of the programme two years after launching. Cancer Epidemiology 2013; 37 : 6: 959–967.
10. Heisser T, Weigl K, Hoffmeister M, et al. Age-specific sequence of colorectal cancer screening options in Germany: A model-based critical evaluation. PLoS Med 2020; 17(7): e1003194.
11. Krzeczewski B, Hassan C, Krzeczewska O, et al. Cost-effectiveness of colonoscopy in an organized screening program. Pol Arch Intern Med 2021; 131 : 128–135.
12. Colorectal cancer screening | NOISK.sk. Titulná stránka | NOISK.sk [online]. Copyright 2022 [cit. 03.10.2022]. Dostupné z: https://www.noisk.sk/screening/ laypeople/colorectal-cancer - screening
13. Colorectal cancer screening | HUS. Etusivu | HUS [online]. Copyright HUS 2022 [cit. 03.10.2022]. Dostupné z: https:// www.hus.fi/uen/patient/ treatments-and-examinations/ colorectal-cancer-screening
14. Holme Ø, Løberg M, Kalager M, et al. Effect of Flexible Sigmoidoscopy Screening on Colorectal Cancer Incidence and Mortality: A Randomized Clinical Trial. JAMA 2014; 312(6): 606–615.
15. Gross CP, Soulos PR, Ross JS, et al. Assessing the impact of screening colonoscopy on mortality in the medicare population. J Gen Intern Med 2011; 26(12): 1441–9.
16. Walter LC, Covinsky KE. Cancer screening in elderly patients a framework for individualized decision making. JAMA 2001; 285(21): 2750–2756.
17. Fried LP, Kronmal RA, Newman AB, et al. Risk Factors for 5-Year Mortality in Older Adults: The Cardiovascular Health Study. JAMA 1998; 279(8): 585-592.
18. Zauber AG, Winawer SJ, O‘Brien MJ, et al. Colonoscopic polypectomy and long-term prevention of colorectal-cancer deaths. N Engl J Med 2012; 23; 366(8): 687–96.
19. Day LW, Kwon A, Inadomi JM, et al. Adverse events in older patients undergoing colonoscopy: a systematic review and meta-analysis. Gastrointest Endosc 2011; 74(4): 885–96.
Labels
Geriatrics General practitioner for adults Orthopaedic prosthetics
Article was published inGeriatrics and Gerontology

2022 Issue 4-
All articles in this issue
- Editorial
- Komentář
- Obezita a diabetes – trajektorie výskytu u akutně hospitalizovaných seniorů a dynamika jejich změn během 27 let
- Vybrané faktory prevence u seniorů
- Pilotní studie Mini-Cog na české populaci dospělých osob
- Přínosy suplementace karnosinu a 𝜷-alaninu v seniorském věku
- Opioidní analgetika v léčbě bolesti u geriatrických pacientů
- Screening kolorektálního karcinomu v geriatrické populaci
- Souvislost mezi diabetes mellitus 2. typu a geriatrickými syndromy – co přinesly výsledky zahraničních studií
- Neobvyklá příčina dušnosti u geriatrické pacientky
- Zdravé stárnutí ve společenském a jazykovém kontextu
- Geriatrics and Gerontology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pilotní studie Mini-Cog na české populaci dospělých osob
- Opioidní analgetika v léčbě bolesti u geriatrických pacientů
- Vybrané faktory prevence u seniorů
- Obezita a diabetes – trajektorie výskytu u akutně hospitalizovaných seniorů a dynamika jejich změn během 27 let
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


