-
Medical journals
- Career
Surveillance of hepatocellular carcinoma in Slovakia
Authors: Skladaný Ľ. 1,2; Selčanová Adamcová S. 1,2; Čiefová J. 1; Dražilová S. 2; M. Žigrai 2; Jarčuska P. 2; Koller T. 2
Authors‘ workplace: HEGITO (Division of Hepatology, Gastroenterology and Liver Transplantation) of the Department of Internal Medicine II, Faculty of Medicine, Slovak Medical University, FD Roosevelt Hospital, Banska Bystrica, Slovakia 2 The working party of the Slovak Socie 1
Published in: Gastroent Hepatol 2020; 74(5): 380-385
Category:
Overview
Background: Certain trials have demonstrated that surveillance of hepatocellular carcinoma (HCC) lowers mortality via earlier diagnosis and therapy. We aimed to analyse surveillance performance in order to define targets for improvement. Methods: We retrospectively analysed consecutive patients (pts) ELIGIBLE for surveillance between January 2001 and December 2010, with three questions: 1. How many have had surveillance RECOMMENDED and 2. PERFORMED, and by which method and 3. with what outcome. We divided the pts into three groups by diagnosis of cirrhosis or HBV infection (ELIGIBLE), written recommendation for surveillance (RECOMMENDED) and ≥ 2 US or alpha-fetoprotein (AFP) exams six months apart (PERFORMED). We recorded the demographics, liver disease characteristics, ultrasound (US), AFP, new lesions, their size and mortality. We excluded patients without data for analysis. Results: We identified 445 and excluded 52 of the ELIGIBLE pts. The remaining 393 pts formed the RECOMMENDED group: 334 (85%) with cirrhosis, 59 (15%) with HBV infection. The median age was 55 years, 34% were females. The most prevalent aetiologies were alcohol-related liver disease (ALD, 46%), non-alcoholic steatohepatitis (NASH, 17%) and hepatitis C virus (HCV, 12%). Surveillance was PERFORMED in 322 (82%) of the RECOMMENDED pts by US only in 1%, AFP in 40% and US with AFP in 31% of the pts, respectively. New lesions were detected in 2.2% of the pts, aged 63.5 years (53–79), with diameter of 31.5 mm (9–120) in 8 surveillance pts and 75 mm (35–115) in 2 pts without surveillance (p = 0.296). Conclusion: This quality control study has shown that the uptake of HCC surveillance in pts with valid indication was suboptimal, the methods used deviated considerably from the guidelines and the diameter of newly-detected lesions was larger than would be required for surveillance to be effective.
Keywords:
surveillance – hepatocellular carcinoma – abdominal ultrasound – alpha-fetoprotein
Úvod
Hepatocelulární karcinom (HCC) je nejčastější (90%) primárního jaterního nádoru a 16. Mezi druhy rakoviny se HCC řadí na páté místo, druhá nebo třetí jako celosvětová příčina úmrtí a první v míře nárůstu úmrtnosti, zejména na Západě a pravděpodobně velmi na Slovensku (SK) - většinou kvůli jeho spojení s nealkoholickými mastnými onemocněními jater (NAFLD) a onemocněním jater souvisejícím s alkoholem (ALD) [3-5].
Slovensko patří mezi země se středním výskytem s 3 až 30 novými případy na 100 000 obyvatel a patří mezi země, kde je výskyt na vzestupu [2,3,6–11]. V neresekovatelných HCC je pětileté přežití nižší než 5 % [12]. Proto je velmi důležité nalézt HCC v raném stádiu, zatímco malé, lokalizované a časné stadia nádorů jsou schopny lepší možnosti léčby s lepší prognózou [13–16]. Ačkoli detekce v počáteční fázi zůstává nejdůležitějším prognostickým faktorem, méně než 20% pacientů je diagnostikováno ve fázi způsobilé pro možnosti léčebné léčby [17]. Způsob volby, aby se diagnóza HCC brzy je dohled (SUR). Většina vědeckých společností, jako jsou AASLD, EASL, APASL a Veteran Affairs, stejně jako Slovenská hepatologická společnost doporučují dohled ve svých pokynech [13,15,18-20]. Zatímco screening je definován jako jednorázová aplikace testu, který umožňuje detekci onemocnění ve fázi, kdy intervence může zlepšit přirozený průběh a výsledek, SUR je opakované použití takového testu v průběhu času [13]. Cílem obou je snížit úmrtnost specifickou pro onemocnění [21,22]. Dohled nad HCC je přístup veřejného zdraví k i) dobře definované skupině pts ii) se zvýšeným rizikem HCC, prostředky iii) a široce dostupné a přijatelné diagnostické metody – ultrazvuk (US). Navzdory pokračující debatě byl alfa-fetoprotein (AFP) vyřazen jako nástroj doporučený pro dohled kvůli své malé přidané hodnotě citlivosti přístupu pouze v USA, jeho kontroverznímu dopadu na specifičnost a přírůstkové náklady [13,19,23,24]. Šestiměsíční interval mezi americkými vyšetřeními je založen na údajích o době zdvojnásobení nádoru a nákladové efektivnosti četnosti zkoušek v USA [25.26]. Podle platných pokynů operativních v průběhu intervalu naší studie se riziková skupina (ELIGIBLE) skládala z bodů s i) jaterní cirhózou jakékoli etiologie a s infekcí viru hepatitidy B (HBV) a dalšími charakteristikami [18].
V naší předchozí studii jsme zjistili, že pouze 24% z 207 bodů s HCC bylo diagnostikováno pomocí SUR [11]. Tito pacienti měli menší nádory (5,05 vs. 8,6 cm) a příznivější BCLC staging (BCLC A 31 % vs. 9 %, p=0,0002) než jejich protějšky s HCC diagnostikovaným jinými prostředky [11]. Průměr lézí zjištěných ve skupině SUR byl však stále větší než průměr požadovaný pro plnou účinnost SUR [11,21,22].
Cílem
Zaměřili jsme se na určení následné kaskády péče od způsobilosti SUR k sur efektu na kvalitu SUR s cílem určit:
1.Jaký podíl pts splňujících kritéria indikace (ZPŮSOBILÉ) skutečně obdržel písemné doporučení pro SUR (DOPORUČENO).
2.Jaký podíl měl SUR skutečně provedena).
3.Jaké způsoby SUR byl použit - USA, AFP nebo obojí.
Metody
Na jaterní jednotce (LU) terciárního referenčního centra sloužícího regionu s přibližně 6 × 105 obyvateli jsme provedli retrospektivní studii mezi SUR-ELIGIBLE pts, abychom určili poměr provedených k způsobilým. Naší standardní praxí v LU bylo poskytnout písemné doporučení pro SUR všem pts s platnou indikací, s jasnou poznámkou pro použití pololetních USA. Nevydáme žádné poznámky o tom, kde / kým by měl být sur prováděn. Sledovali jsme naše pacienty v intervalech určených především fází cirhózy, ale alespoň jednou ročně. Tuto studii jsme koncipovali jako postup kontroly kvality procesu SUR [18].
Studie byla provedena v souladu s postupem Helsinské deklarace. Všichni pacienti podepsali informovaný souhlas. Studie má retrospektivní design, údaje byly anonymizovány v databázi. Soubor údajů pro tuto observační studii je k dispozici od autorů na vyžádání.
Jeden z autorů (JČ) provedl vyhledávání v institucionální elektronické databázi – Care Center® (NIS – CC), po které následovalo ruční vyhledávání získaných lékařských záznamů. Zahrnuli jsme pacienty s jaterní cirhózou jakékoliv etiologie a chronickou infekcí HBV bez cirhózy, ale s přidanými charakteristikami podle pokynů[15]. Tyto dvě indikace jsme použili jako klíčová slova pro vyhledávání v elektronické databázi. Vyloučili jsme pacienty s nedostatečnými údaji a pacienty, kteří byli ztraceni při následném sledování. Zapsali jsme pacienty, u nichž v desetiletém intervalu mezi 1.
Přijali jsme diagnózu jaterní cirhózy, jak je uvedeno v lékařském záznamu, když byla jasně stanovena zkušeným hepatologem z LU. Jediným předpokladem pro diagnózu infekce HBV byla pozitivita HBsAg; nezohledňovali jsme biochemické, virologické ani histologické aktivity. Sur jsme definovali jako nejméně dvě zkoušky v USA a/nebo AFP provedené s odstupem 6 měsíců. S pomocí těchto definic jsme vytvořili tři skupiny, které nám umožnily vyhodnotit proces:
1. ZPŮSOBILÁ skupina (diagnóza cirhózy jater nebo infekce HBV s jasnou indikací pro dohled).
2. DOPORUČENÁ skupina (písemné doporučení pro SUR v lékařských záznamech způsobilých pacientů). Doporučení obvykle zní: "Doporučujeme... sledování v šestiměsíčních intervalech ze strany USA".
3. PROVEDENÁ skupina (nejméně dva kontrolní postupy prováděné s odstupem šesti měsíců).
Proměnné zahrnuté do analýzy byly věk, pohlaví, etiologie cirhózy jater, třída Child Pugh, zkoušky v USA a AFP, nově zjištěné léze HCC, jejich velikost a mortalita.
Výsledky
Identifikovali jsme čtyři sta čtyřicet -pět (445) bodů s označením pro SUR (ZPŮSOBILÉ). V padesáti dvou způsobilých pacientů (12%), jsme nenašli písemné doporučení pro SUR v lékařských záznamech. Zbývajících 393 tvořilo skupinu RECOMMENDED, z nichž 334 (85 %) cirhóza hadích jater (22 způsobené infekcí HBV) a 59 (15 %) měl chronickou HBV infekci bez cirhózy. Medián věku pacientů byl 55 let (v rozmezí 22–83 let), ženy představovaly 34 %. Primární etiologie jaterní cirhózy byla ALD u 153 bodů (46 %), následovaná NASH v 58 bodech (17 %), HCV infekce v 39 bodech (12%), autoimunitní hepatitida v 25 bodech (25 bodů). 7%), Infekce HBV v 22 bodech (7%), primární sklerotizující cholangitida v 13 bodech (4%), kryptogenní v 10 bodech (3%), primární biliární cholangitida v 7 bodech (2%) a další etiologie v 7 bodech (2 %).
Navzdory písemným doporučením nebyl sur proveden v 71 bodech (18 %) ze skupiny RECOMMENDED (18 %). Ze zbývajících 322 bodů, u nichž byl proveden SUR (který tvořil skupinu PERFORMED), byly podmínky SUR následující: USA pouze ve 4 bodech (1 %), AFP pouze v 179 bodech (40 %) a USA spolu s AFP v 139 bodech (31%). Během období sledování v 66 měsících (12-120) byly zjištěny nové léze v 10 z 393 bodů ze skupiny RECOMMENDED (2,2%); jejich medián věku byl 63,5 let (53-79) (tab. 1, grafy 1, 2). Střední průměr nově zjištěných lézí byl 31,5 mm (9–120) v osmi sledovacích bodech a 75 mm (35–115) ve dvou bodech bez SUR (p = 0,296). Šest z těchto 10 pacientů zemřelo během studijního intervalu (tab. 2).
1. Baseline characteristics.
Tab. 1. Základné charakteristiky.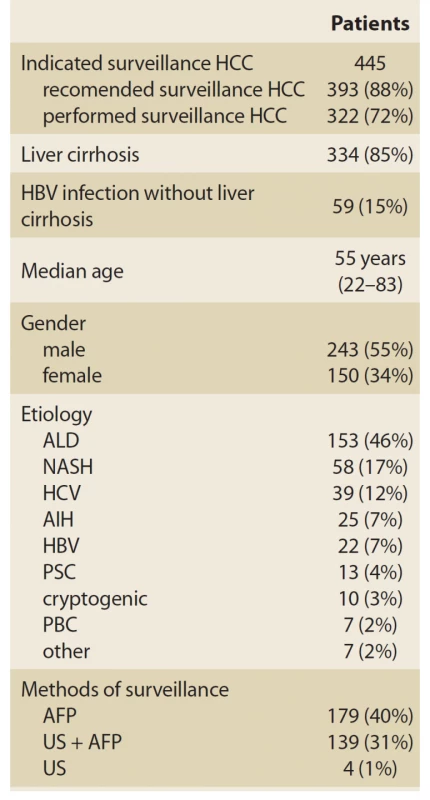
1. Surveillance of hepatocellular carcinoma – real life results from Central Slovakia.
Graf 1. Surveillance hepatocelulárneho karcinómu – skutočné výsledky zo stredného Slovenska.
2. Cascade of care in pts ELIGIBLE for SUR – HCC (N = 445).
Graf. 2. Postupnosť starostlivosti o pacientov so žiadúcou surveillance HCC (n = 445).
2. Focal lesions detected in the cohort during study interval (N = 10).
Tab. 2. Fokálne lézie zachytené v skupine počas sledovaného intervalu v štúdii (n = 10).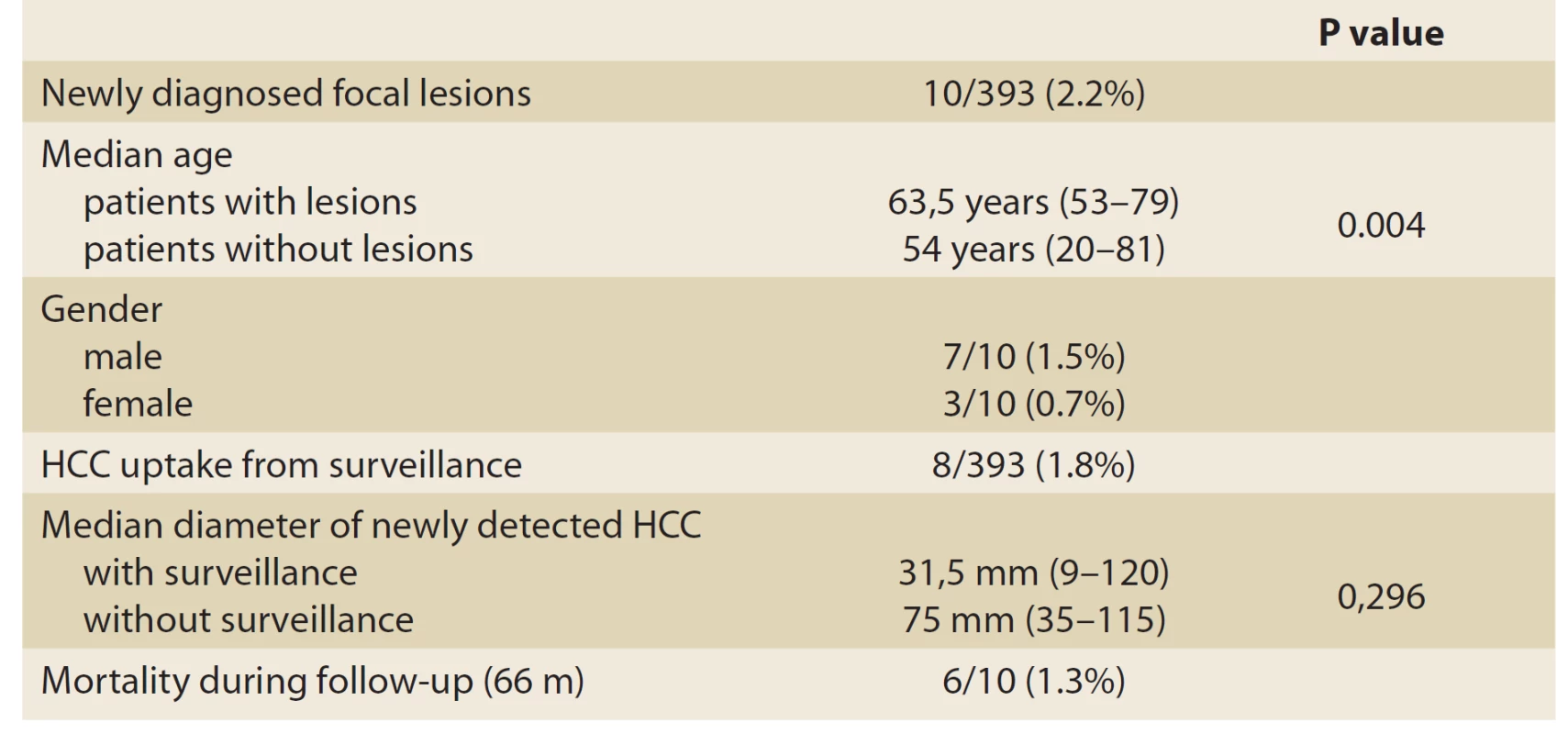
Diskuse
Podle našeho nejlepšího vědomí se jedná o první studii o výkonnosti SUR ze střední Evropy. Ukazuje se, že hepatologové v terciárním středisku pro doporučení nedoporučovali sledování u 12 % (52 ze 445) způsobilých pacientů. Kromě toho jsme zjistili, že SUR nebyla provedena u 18% (71 z 393) pacientů, pro které byl doporučen. Jeden ze tří způsobilých pacientů společně nedosáhl procesu dohledu. Ze zbývajících dvou třetin byla v téměř třech čtvrtinách (71 %) použita nevhodná modalita dohledu (mimo hlavní směry). (pouze v 40 % [179 z 322] a v USA a v 31 % [139 z 322] bodů). Výsledná velikost nově zjištěných lézí (31,5 mm) navíc přesahovala prahovou hodnotu požadovanou pro účinnou politiku stažení z trhu. Výsledky této studie kontroly kvality společně považujeme za důkaz neoptimální výkonnosti SUR jako opatření v oblasti veřejného zdraví. Nepřímá podpora tohoto pojmu vychází z analýzy kohorty HCC, v níž bylo pouze 24 % pacientů diagnostikováno sur a průměr nově zjištěných lézí v této skupině byl větší než 5 cm [11]. Pokud zůstane bez povšimnutí, SUR nebude schopen přeložit do svých hlavních cílů: zvýšit příjem radikální terapie a zlepšit přežití. Na druhé straně zkušenosti z Itálie a Japonska ukazují klesající průměr nově zjištěných lézí sur v průběhu času [27]. Naše výsledky neumožňují hlubší analýzu důvodů pro suboptimální výkon SUR [28.29], ale přináší na světlo hlavní oblasti pro práci s regionem: zvýšit povědomí o SUR ze strany hepatologů, zvýšit příjem SUR po doporučení ze strany pts a zvýšit citlivost (detekci) v USA ze strany provádějících lékařů.
Došlo k významnému nadužívání AFP buď jako jednotná diagnostická modalita (u 40% [179 z 322]) nebo v kombinaci s USA (v 31% [139 z 322]). Zatímco druhý přístup lze přijmout, i když byl dražší a falešně pozitivní než samotný americký, první je zcela nepřijatelný vzhledem k nízké citlivosti a specifičnosti (30). I když je kohorta pro tento účel malá, počet nově zjištěných lézí (2,5 % [10 z 393 pacientů]) během období studie v 66 měsících (12–120) by podpořil rozdělení Slovenska mezi země s nízkým výskytem [9,10]. Střední průměr lézí (31,5 mm [9–120] [p =0,296]) je prostorem pro zlepšení v tomto segmentu procesu. Na Slovensku provádějí USA pro SUR radiologové, ultrazvukoví specialisté, gastroenterologové a hepatologové, převážně bez specifického výcviku v cirhóze jater a v SUR. Zda existuje rozdíl v míře detekce mezi těmito specialitami, je třeba ještě upřesnit.
Naše studie má několik omezení. Jedná se o studii s jedním centrem s omezeným obdobím sledování a omezeným počtem pacientů. Z těchto důvodů jsme se nemohli podívat na více podrobností o vztazích mezi věkem, pohlavím, rizikovými faktory pro HCC, etiologií jaterní cirhózy a výsledkem [31]. Domníváme se však, že tato omezení nevylučují hlavní závěry.
Síla naší studie spočívá v tom, že je první na výkonnosti SUR ve středoevropském regionu a mohla by sloužit jak jako opatření ke kontrole kvality, tak jako pragmatická studie.
Vzhledem k tomu, že SUR je považován za přístup veřejného zdraví ke zvyšování výskytu onemocnění s dlouhodobou subklinické fázi, během níž je možná léčebná terapie a lepší přežití, je její výkon předmětem velmi interrestu [32,33]. Kromě toho, pokud se naše kohorta rozšíří, může sloužit jako základ pro výpočet nákladové efektivnosti sur založené na incidenci v našem regionu; v literatuře je prahová incidence sur kontroverzní v závislosti na etiologii zkoumaného onemocnění jater a populace a pohybuje se od 0,5 % do 2,6 % [34]. Bez dalších údajů na toto téma nelze doufat v více regionální a individualizovaná doporučení sur [33,35-37].
I když zprávy o nedostatečném využití SUR podobné té naší nejsou výjimečné, musíme studovat překážky účinného SUR na místní úrovni, neboť je známo, že se jedná o region - a obyvatelstvo - specifické [38,39]. Naše studie se již zabývala jednou z nejčastěji citovaných překážek – nedostatkem znalostí o SUR ze strany pečovatelů a pacientů[40].
Závěry
Příjem SUR u pacientů s platnými indikacemi je neoptimální. Metody používaly devátou značně z pokynů operativních v době studie a průměr nově zjištěných lézí je větší, než je požadováno, aby sur byl plně účinný.
Potvrzení
Rádi bychom poděkovali profesoru Amitu Singalovi za jeho recenzi.
Odeslané/Doručeno: 22. 9. 2020
Přijato: 5. 10. 2020
Světlana Adamcová Selčá, MD, PhD.
HEGITO (Oddělení hepatologie, gastroenterologie a transplantace jater) Kliniky vnitřního lékařství II, Lékařská fakulta, Slovenská lékařská univerzita, Nemocnice FD Roosevelt, Banská Bystrica
Ludvík Svoboda 1
974 01 Banská Bystrica
Slovensko
Střet zájmů: Autoři neprohlašují žádné konfl icts zájmu.
Klíčové body: Naše předchozí upstream studie ukázala, že pouze 24% HHC byly dia gnosed pomocí SUR. Reagovali jsme tím, že
jsme si vymysleli tuto retrospektivní studii, jejímž cílem bylo uvést na světlo následné události v procesu SUR: od identifikace způsobilých pacientů až po doporučení SUR, k příjmu až po VÝKON. Hlavní
zjištění byla, že lékaři nedoporučují SUR všem způsobilým pacientům a že ne všichni pacienti aktuální doporučení SUR. Navíc pro
ty, kteří se brodí do SUR, je metoda velmi často nevhodná a nově zjištěné léze jsou příliš velké na to, aby mohly být vyléčeny. Tato zjištění jsou však
přístupná cíleným zásahům a my jsme povinni tento krok přijmout.
Publikační etika: Tento článek / rukopis nebyl publikován nebo je v současné době předkládán k další recenzi. Autoři souhlasí s
tím, že své jméno a e-mail zveřejní v publikovaném článku/ rukopisu.
Redakční rada prohlašuje, že rukopis splnil ICMJE "jednotné požadavky" pro bio lékařské papíry.
Střet zájmů: Autoři tvrdí, že nemají finanční, poradenské nebo jiné obchodní zájmy ve vztahu k předmětu článku.
Klíčové body: Naše předchozí studie ukázala, že pouze 24% HCC byl gnosed pomocí SUR. Reagovali jsme konceptem
této retrospektivní studie zaměřené na objasnění následných událostí v procesu SUR: od identifikace pacientů s požadovaným dohledem přes RECOMMENDED SUR až po PERFORMED. Hlavní zjištění
byla, že lékaři nedoporučují SUR všem indikovaných pacientům a že ne všichni pacienti aktualizují doporučení pro SUR. Kromě toho, i u těch, kteří
podstoupili SUR, je použitá metoda velmi často nevhodná a nově zjištěné léze příliš velké pro léčbu. Tato zjištění jsou však otevřena cílenéintervenci a máme povinnost tak učinit.
Publikační etika: Příspěvek ještě nebyl publikován nebo je v současné době zasílán jinému časopisu k recenzi. Autoři souhlasí se zveřejněním svého jména
a e-mailového kontaktu v publikovaném textu.
Redakční rada potvrzuje, že rukopis díla splňoval publikační kritéria ICMJE pro biomedicínské časopisy.
Sources
1. Měsíc H, Chi Eun J, Joon In L et al. All-léčba pole hepatocelulárního karcinomu od počáteční diagnózy k smrti: pozorování kumulativní léčby. J Cancer Res Clin Oncol 2017; 143 (11): 2327-2339. doi: 10.1007/s00432-017 - 2480-9.
2. Lozano R, Naghavi M, Foreman K et al. Celosvětová a regionální úmrtnost z 235 příčin úmrtí u 20 věkových skupin v letech 1990 a 2010: systematická analýza studie globální zátěže nemocí z roku 2010. Lancet 2012; 15, 380 (9859): 2095-2128. doi: 10.1016/S0140-6736 (12) 61 728-0.
3. Torre LA, Bray F, Siegel RL et al. Globální statistika rakoviny, 2012. CA Cancer J Clin 2015; 65 (2): 87-108. doi: 10.3322/caac.21262.
4. El-Serag HB, Davilla JA. Dohled nad hepatocelulárním karcinomem: u koho a jak? Therap Adv Gastroenterol 2011; 4 (1): 5-10. doi: 10.1177/1756283X10385964.
5. Ascha MS, Hanouneh IA, Lopez R et al. Incidence a rizikové faktory hepatocelulárního karcinomu u pacientů s nealkoholickou steatohepatitidou. Hepatologie 2010; 51 (6): 1972–1978. doi: 10.1002/hep.23527.
6. Sawyers CL, Abate-Shen C et al. AACR cancer progress report writing committee. Zpráva aacr o pokroku rakoviny 2013. Clin Cancer Res 2013; Clin Cancer Res 2013; Clin Cancer Res 2013 19 (20 Suppl): S4-S98. doi: 10.1158/1078-0432.CCR-13-2107.
7. Bosch FX, Ribes J, Cleries R et al. Epidemiologie hepatocelulárního karcinomu. Clin Játra Dis 2005; 9 (2): 191-211. doi: 10.1016/j.cld.2004.12.009.
8. El-Serag HB. Hepatocelulární karcinom: nedávné trendy ve Spojených státech. Gastroenterologie 2004; 127 (5 Suppl 1): 27–34. doi: 10.1053/j.gastro.2004.09.013.
9. Globální zátěž nemocí: aktualizace z roku 2004. Světová zdravotnická organizace; Mezinárodní agentura pro výzkum rakoviny. Globocan 2008 [online]. Dostupné od: http:// //www-dep.iarc.fr. V roce 2010, Nový rok, Nový rok, 199
10. Ferlay J, Shin HR, Bray F et al. Odhady celosvětové zátěže rakoviny v roce 2008: GLOBOCAN 2008. Int J Rakovina 2010; 127 (12): 2893-2917. doi: 10.1002/ijc.25516.
11. Skládaný L, Adamcova Selcanova S, Malec V et al. Hepatocelulární karcinom na středním Slovensku – zkušenosti terciárního referenčního centra s 207 pacienty. Gastroent Hepatol 2018; 72 (2): 99-107. doi: 10.14735/amgh201 899
12. Mittal S, El-Serag HB. Epidemiologie hepatocelulárního karcinomu: zvažte populaci. J Clin Gastroenterol 2013; J Clin Gastroenterol 2013; J Clin Gastroenterol 2013 47 (Suppl): S2-S6. doi: 10.1097/MCG.0b013e3182872 f29.
13. Hong TP, Gow PJ, Fink M. Surveillance zlepšuje přežití pacientů s hepatocelulárním karcinomem: prospektivní populační studie. J Hep 2018; J Hep 2018; J Hep 2018 209 (8): 348-354. doi: 10.5694/mja18.00373.
14. Attwa MH, El-Etreby SA. Průvodce pro diagnostiku a léčbu hepatocelulárního karcinomu. Svět J Hepatol 2015; 7 (12): 1632-1651. doi: 10.4254/wjh.v7.i12.1632.
15. Evropská asociace pro studium jater; evropské organizace pro výzkum a léčbu rakoviny. Pokyny pro klinickou praxi EASL-EORTC: léčba hepatocelulárního karcinomu. J Hepatol 2012; J Hepatol 2012; J Hepatol 2012; J He 56 (4): 908-943. doi: 10.1016/j.jhep.2011.12. 001.
16. van Meer S, de Man RA, Coenraad MJ et al. Dohled nad hepatocelulárním karcinomem je spojen se zvýšeným přežitím: výsledky z velké kohorty v Nizozemsku. J Hepatol 2015; J Hepatol 2015; J Hepatol 2015; J He 63 (5): 1156-1163. doi: 10.1016/j.jhep.2015.06.012.
17. Marquardt JU, Nguyen-Tat M, Galle PR et al. HCC surveillance and Diagnosticals u pacientů s cirhózou jater. Visc Med 2016; 32 (2): 110-115. doi: 10.1159/000445407.
18. Bruix J, Sherman M. Výbor pro pokyny pro praxi AASLD. Léčba hepatocelulárního karcinomu. Hepatologie 2005; 42 (5): 1208–1236. doi: 10.1002/hep.20933.
19. Bruix J, Sherman M. Řízení hepatocelulárního karcinomu: aktualizace. Hepatologie 2011; 53 (3): 1020-1022. doi: 10.1002/hep. 24199.
20. Omata M, Lesmana LA, Tateishi R et al. Asijsko-pacifická asociace pro studium doporučení jaterního konsensu o hepatocelulárním karcinomu. Hepatolog Int 2010; 4 (2): 439-474. doi: 10.1007/s12072-010-9165-7.
21. Singal AG, Pillai A, Tiro J. Včasná detekce, léčebná léčba a míra přežití pro sledování hepatocelulárního karcinomu u pacientů s cirhózou: metaanalýza. PLoS Med 2014; 11 (4): e1001624. doi: 10.1371/journal.pmed.100 1624.
22. Singal AG; Mittal S; Yerokun OA et al. Hepatocelulární karcinom Screening spojený s časnou detekcí nádoru a zlepšení přežití u pacientů s cirhózou v USA. Am J Med 2017; 130 (9): 1099–1106. doi: 10.1016/j.amjmed.2017.01.021.
23. Wong RJ, Ahmed A, Gish RG. Zvýšený alfa-fetoprotein: diferenciální diagnostika – hepatocelulární karcinom a další poruchy. Clin Játra Dis 2015; Clin Játra Dis 2015; Clin Játra Dis 2015 19 (2): 309-323. doi: 10.1016/j.cld.2015.01.005.
24. Chang TS, Wu YC, Tung SY et al. Měření alfa-fetoproteinu prospívá sledování hepatocelulárního karcinomu u pacientů s cirhózou. Am J Gastroenterol 2015; 110 (6): 836-844. doi: 10.1038/ajg.2015.100.
25. Trinchet JC, Chaffaut C, Bourcier V et al; Groupe d'Etude et de Traitement du Carcinome Hepatocellulaire (GRETCH). Ultrasonografický dohled nad hepatocelulárním karcinomem při cirhóze: randomizovaná studie porovnávající 3 - a 6měsíční periodicity. Hepatologie 2011; 54 (6): 1987–1997. doi: 10.1002/hep. 24545.
26. Santi V, Trevisani F, Gramenzi A et al. Italská rakovina jater (ITA. LI.CA) Skupina. Pololetní dohled je lepší než roční dohled nad detekcí časného hepatocelulárního karcinomu a přežití pacienta. J Hepatol 2010; J Hepatol 2010; J Hepatol 2010; J He 53 (2): 291-297. doi: 10.1016/j.jhep.2010.03.010.
27. Kudo M. Dohled, diagnóza, léčba, a výsledek rakoviny jater v Japonsku. Rakovina jater 2015; 4 (1): 39-50. doi: 10.1159/000367 727.
28. Farvardin S, Patel J, Khambaty M et al. Bariéry hlášené pacientem jsou spojeny s nižší mírou sledování hepatocelulárního karcinomu u pacientů s cirhózou. Hepatologie 2017; 65 (3): 875-884. doi: 10.1002/hep. 28770.
29.Goldberg DS, Taddei TH, Serper M. Identifikace překážek pro sledování hepatocelulárního karcinomu v národním vzorku pacientů s cirhózou. Hepatologie 2017; 65 (3): 864-874. doi: 10.1002/hep.28765.
30. Singal AG, Conjeevaram HS, Volk LM el al. Účinnost sledování hepatocelulárního karcinomu u pacientů s cirhózou. Rakovina Epidemiol Biomarkers Prev 2012; 21 (5): 793-799. doi: 10.1158/1055-9965.EPI-11 - 1005.
31. Schütte K, Balbisi F, Malfertheiner P. Prevence hepatocelulárního karcinomu. Gastrointest nádory 2016; 3 (1): 37-43. doi: 10.1159/ /000446680.
32. Asahina Y, Tsuchiya K, Tamaki N et al. Vliv stárnutí na riziko hepatocelulárního karcinomu u chronické infekce virem hepatitidy C. Hepatologie 2010; 52 (2): 518-527. doi: 10.1002/hep. 23691.
33. Younossi ZM, Otgonsuren M, Henry L et al. Asociace nealkoholického mastného onemocnění jater (NAFLD) s hepatocelulárním karcinomem (HCC) ve Spojených státech v letech 2004 až 2009. Hepatologie 2015; 62 (6): 1723-1730. doi: 10.1002/hep. 28123.
34. Mancebo A, González-Diéguez ML, Cadahía V et al. Roční výskyt hepatocelulárního karcinomu u pacientů s alkoholickou cirhózou a identifikací rizikových skupin. Clin Gastroenterol Hepatol 2013; 11 (1): 95-101. doi: 10.1016/j.cgh.2012.09.007.
35. Noureddin M, Rinella ME. Nealkoholické mastné onemocnění jater, cukrovka, obezita a hepatocelulární karcinom. Clin Játra Dis 2015; Clin Játra Dis 2015; Clin Játra Dis 2015 19 (2): 361-379. doi: 10.1016/j.cld.2015.01. 012.
36. Archambeaud I, Auble H, Nahon P et al. Rizikové faktory pro hepatocelulární karcinom u kavkazských pacientů s nevirovou cirhózou: význam předchozí obezity. Játra Int 2015; 35 (7): 1872–1876. doi: 10.1111/liv.12767.
37. Rac M, Koller T, Jarcuska P et al. Nealkoholické mastné onemocnění jater (NAFLD) a hepatocelulární karcinom (HCC): Zkušenosti z jednoho centra. Inflamm Intest Dis 2017; 2 : 55.
38. Singal AG, Yopp A, Celette SS et al. Systematický přehled. J Gen Int Med 2012; J Gen Int Med 2012; J Gen Int Med 2012; J Gen 27 (7): 861-867. doi: 10.1007/s11606-011-1952-x.
39. McGowan CE, Edwards TP, Luong MU et al. Neoptimální dohled a znalost hepatocelulárního karcinomu mezi poskytovateli primární péče. Clin Gastroenterol Hepatol 2015; 13 (4): 799-804. doi: 10.1016/j.cgh.2014.07.056.
40. Singal AG, El-Serag HB. Hepatocelulární karcinom od epidemiologie k prevenci: Překládání znalostí do praxe. Clin Gastroenterol Hepatol 2015; 13 (12): 2140-2151. doi: 10.1016/j.cgh.2015.08.014.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology

-
All articles in this issue
- Gastroenterology in the covid-19 pandemic era
- Gastrointestinal oncology
- Kvíz z klinické praxe
- Predictors of advanced colorectal neoplasia in colorectal cancer screening – interim results of multicentric prospective study
- Phenotype of acute liver failure in inapparent small cell lung cancer
- Prevalence of hypovitaminosis D and impaired glucose tolerance in patients with neuroendocrine tumours undergoing somatostatin analogues therapy
- Covid-19 and hepato-gastroenterology
- Heart failure in a patient with cirrhotic cardiomyopathy as an unusual indication for liver transplantation
- The first employment of a single-use duodenoscope in the Czech Republic
- Proton pump inhibitors – do we know them well and are they really that safe? – part 1
- Kreditovaný autodidaktický test: gastrointestinální onkologie
- Prof. MUDr. Jiří Ehrmann, CSc., 80 years old
- New member of the editorial board MUDr. Kristýna Zárubová
- The selection from international journals
- Budesonide in the treatment of idiopathic intestinal infl ammation
- Primary biliary cholangitis – targeted to the farnesoid X receptor
- Správná odpověď na kvíz Endometrióza postihující serózní povrch (okruží) terminálního ilea
- Surveillance of hepatocellular carcinoma in Slovakia
- Current possibilities of predicting the therapeutic response to neoadjuvant chemoradiotherapy in rectal cancer
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Budesonide in the treatment of idiopathic intestinal infl ammation
- Proton pump inhibitors – do we know them well and are they really that safe? – part 1
- New member of the editorial board MUDr. Kristýna Zárubová
- Predictors of advanced colorectal neoplasia in colorectal cancer screening – interim results of multicentric prospective study
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

