-
Medical journals
- Career
Prvé skúsenosti s digitálnym Spyglass™ DS na Slovensku z gastroenterologického pracoviska FN Trnava
Authors: R. Husťak 1,2; J. Ušák 1; D. Kudlová 1; A. Klepanec 3; F. Závada 1,4; J. Martínek 1,5
Authors‘ workplace: Gastroenterologická a endoskopická ambulancia, Interná klinika FZSP TU a FN Trnava, Slovenská republika 1; 1. LF UK v Praze 2; Rádiologická klinika, FZSP TU a FN Trnava, Slovenská republika 3; Gastroenterologie, Oblastní nemocnice Příbram, a. s. 4; Klinika hepatogastroenterologie, Transplantcentrum, IKEM, Praha 5
Published in: Gastroent Hepatol 2015; 69(5): 418-423
Category: Clinical and Experimental Gastroenterology: Original Article
doi: https://doi.org/10.14735/amgh2015418Overview
Diagnostika biliárnych stenóz a hlavne odlíšenie benígnej od malígnej lézie je v bežnej praxi stále zložité. Samotné cholangiografické nálezy pri ERCP alebo MRCP nie sú tak špecifické, aby jednoznačne určovali ďalší management pacientov. Hlavnú diagnostickú výzvu predstavujú indeterminované stenózy, u ktorých základný diagnostický postup vrátane abdominálnych zobrazovacích techník a ERCP s cytologickým sterom nevedie k jednoznačnej diagnóze. Perorálna cholangioskopia môže zlepšiť ich diagnostiku priamou vizualizáciou a umožňuje cielený odber biopsií so zámerom zvýšiť diagnostickú výťažnosť vyšetrenia. Možnosti cholangioskopie boli doteraz obmedzené a len niektoré pracoviská mali k dispozícii prvú generáciu cholangioskopie Spyglass® ktorá bola založená na fibrooptickom princípe. Kvalita obrazu nebola ideálna, odber biopsií či terapeutické zákroky boli so Spyglass® prvej generácie taktiež zložité. Nový systém pracujúci na princípe digitálneho zobrazenia (Spyglass™ DS) je charakterizovaný vyššou kvalitou obrazu oproti prvej generácii, taktiež odber biopsií sa zdá byť jednoduchší. V tomto článku sumarizujeme naše prvé skúsenosti s novým systémom Spyglass™ DS.
Kľúčové slová:
cholangioskopia SpyGlass™ DS – biliárna stenóza – endoskopická retrográdna cholangiopankreatografiaÚvod
Perorálna cholangioskopia zohráva dôležitú úlohu v manažmente selektívnej skupiny pacientov s biliárnym ochorením. Vďaka priamej vizualizácii umožňuje diagnostické i terapeutické procedúry v zobrazenej časti biliárneho riečiska. Od uvedenia SpyGlass® prvej generácie na svetový trh v roku 2007 ubehlo necelých osem rokov a v klinickej praxi sa objavila jeho vylepšená, digitálna verzia Spyglass™ DS. Na Slovensku sme už od konca roku 2013 získavali skúsenosti s prvou generáciou SpyGlass® na gastroenterologickom pracovisku v Trnave. Senzitivita a špecificita vizuálneho hodnotenia malígnej lézie v našom súbore dosiahla 87,5 % (95% CI 47,4–98,0 %) a 92,3 % (95% CI 63,9–98,7 %), čím sa približujeme výsledkom prác iných autorov [1,2]. Najčastejšou indikáciou vyšetrenia bola indeterminovaná stenóza 17 (81 %), ktorá v klinickej praxi predstavuje častý diagnostický problém. Významným prínosom vyšetrenia bola zmena ďalšieho manažmentu u približne 2/3 pacientov [3]. Limitujúcim faktorom, s ktorým sme sa museli vysporiadať pri prvej generácii SpyGlass®, bola horšia kvalita endoskopického obrazu a neveľká výťažnosť SpyBite biopsií. Nová, digitálna verzia SpyGlass® kvalitou endoskopického obrazu predstavuje obrovský prelom a možno ju prirovnať k presedlaniu „z automobilu vyššej strednej triedy do kokpitu formuly F1”. Lepšia ohybnosť koncovej špičky SpyScopu, o niečo širší pracovný kanál i prítomnosť dvoch výstupov svetelného zdroja na SpyScope® predstavujú len niektoré z atribútov zlepšujúcich diagnostickú presnosť vyšetrenia. Od 37. slovenských a českých endoskopických dní v Trnave sme podrobili druhú generáciu SpyGlass® už rutinnej praxi a doteraz sme zrealizovali celkovo 10 vyšetrení. V úvode chceme upozorniť, že článok nemá vedecko-výskumné ciele, preto prezentácia vybraných troch krátkych kazuistík má skôr informatívny charakter a má odzrkadľovať praktický prístup k riešeniu nejasných nálezov v biliárnych cestách. Na druhej strane, i na nedávnom UEGW (United European Gastroenterology Week) boli prezentované prvé výsledky multicentrickej štúdie so SpyGlass™ DS zahrňujúcej „len“ 20 pacientov.
Kazuistika 1
Častou indikáciou k cholangioskopickému vyšetreniu je podozrenie na malígny hilárny tumor. Prezentujeme prípad 70-ročného pacienta s nebolestivým ikterom, u ktorého pri iniciálnom kontrastnom CT abdomenu bola prítomná hypodenzná štruktúra oblasti hílu pečene – hodnotená ako suspektný Klatskinov tumor s regionálnou periportálnou lymfadenopatiou a porcelánovou cholecystou (obr. 1A a B). Následným ERCP vyšetrením bola preukázaná stenóza spoločného hepatiku typu Bismuth II riešená duodenobiliárnou drenážou (DBD). Cytologický ster zo stenózy počas ERCP nepreukázal jednoznačne prítomnosť bunkových atypií. V krátkom časovom odstupe bola doplnená digitálna cholangioskopia, ktorá stenózu junkcie nepreukázala, sliznica junkcie a spoločného hepatiku vykazovala skôr zápalové zmeny s bohatou prímesou hlienu (obr. 1C a D). V lumene bola prítomná „odliatková” choledocholitiáza tvorená prevažne cholesterolovými kryštálmi (obr. 1D a E), ktorú sa podarilo čiastočne fragmentovať extrakčným košíkom a dočasne sa zaviedol plastový DBD stent. Pri kontrolnom ERCP bolo dosiahnuté kompletné odstránenie konkrementov v žlčovode, pôvodne popisovaná stenóza pri kontrole už nebola preukázaná. K doriešeniu ostal porcelánový žlčník.
Image 1. A. CT obraz suspektnej tumoróznej lézie v oblasti hílu pečene, B. porcelánová cholecysta (šipka), C. cholangioskopický obraz normálnej sliznice v junkcii s malým konkrementom, v pozadí sekundárne vetvy ľavého hepatiku, D. odliatkový konkrement v oblasti junkcie, E. zápalovo zmenená sliznica v oblasti spoločného hepatiku. Fig. 1. A. CT image of suspected tumorous lesion in the hilar region of the liver (arrow), B. porcelain gallbladder (arrow), C. cholangioscopic view of normal mucosa at hepatic junction with a small bile duct stone, left intrahepatic bile ducts are visible in the background, D. bile duct stone in the hilar region, E. inflamed mucosa of common hepatic duct. 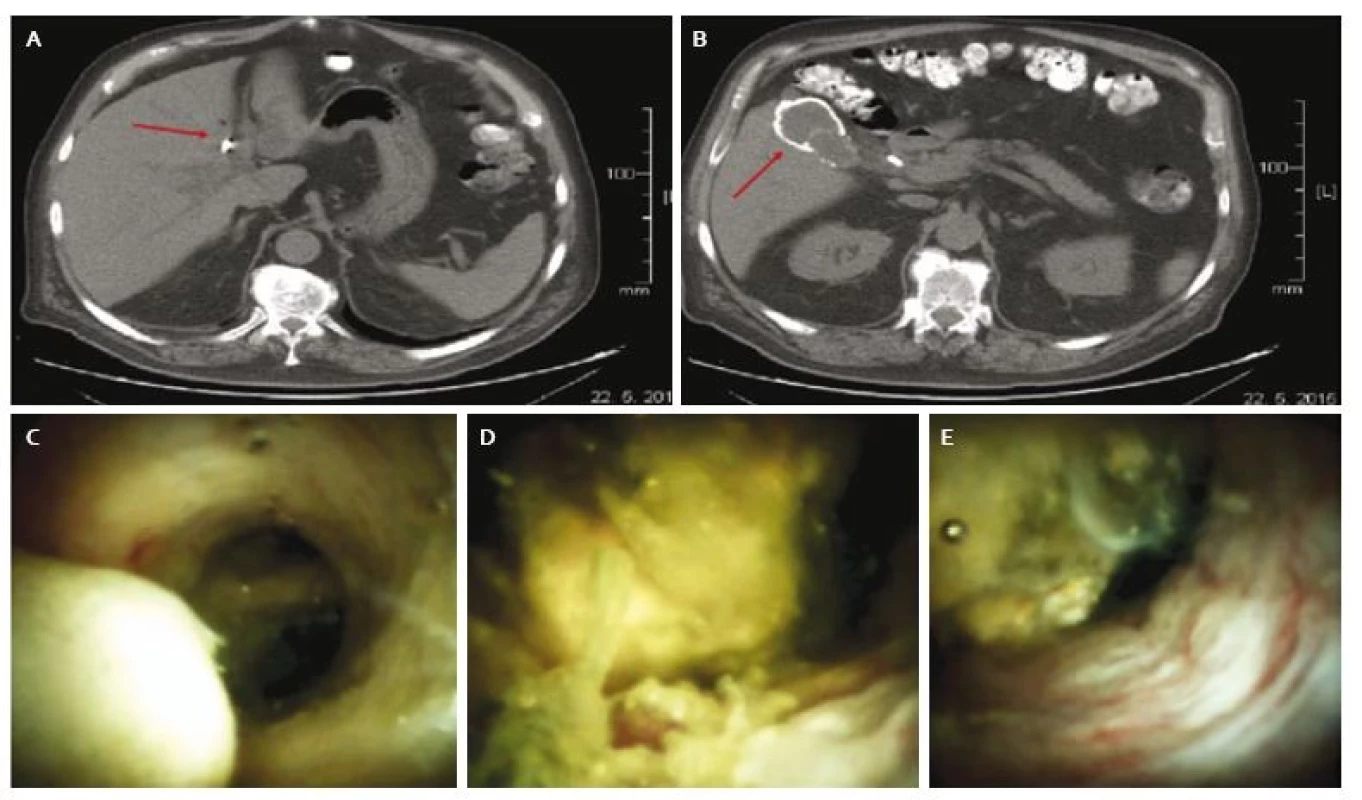
Kazuistika 2
Nemenej zaujímavým prípadom bola referencia 71-ročného pacienta z iného pracoviska k cholangioskopickému vyšetreniu s anikterickou cholestázou, nepravidelným reliéfom periférnych žlčových ciest a nejasnou stenózou v oblasti ductus hepatikus communis podľa MRCP, pričom bolo uvažované buď o primárnej sklerotizujúcej cholangitíde (PSC) alebo malígnom tumore. V celkovej intubačnej anestéze a antibiotickom krytí, po opacifikácii žlčového stromu bola následne u pacienta prevedená cholangioskopia s normálnym endoskopickým nálezom od hepatikov až do distálneho choledochu (obr. 2A–E). Cytologické vyšetrenie aspirátu žlčových ciest taktiež nepreukázalo prítomnosť bunkových atypií ani prímes zápalových buniek. Prakticky fyziologický cholangioskopický nález s vysokou diagnostickou presnosťou vylúčil extrahepatálnu príčinu cholestázy a nález z MRCP sme hodnotili ako falošne pozitívny.
Image 2. A. Cholangioskopický obraz ľavého hepatiku, B. junkcia troch hepatikov – ľavý, pravý a zadný dorzálny (šípka), zavádzač v pravom hepatiku, C. cholangioskopický obraz pravého hepatiku, D. duktus hepatikus communis, v pozadí junkcia so zavádzačom, E. odstup cystiku, zavádzač v spoločnom hepatiku. Fig. 2. A. Cholangioscopic view of left hepatic duct, B. junction of three hepatic ducts – left, right and dorsal posterior (arrow), guidewire in right hepatic duct, C. cholangioscopic view of the right hepatic duct, D. common hepatic duct, in the background junction with guidewire, E. cystic duct, guidewire in common bile duct. 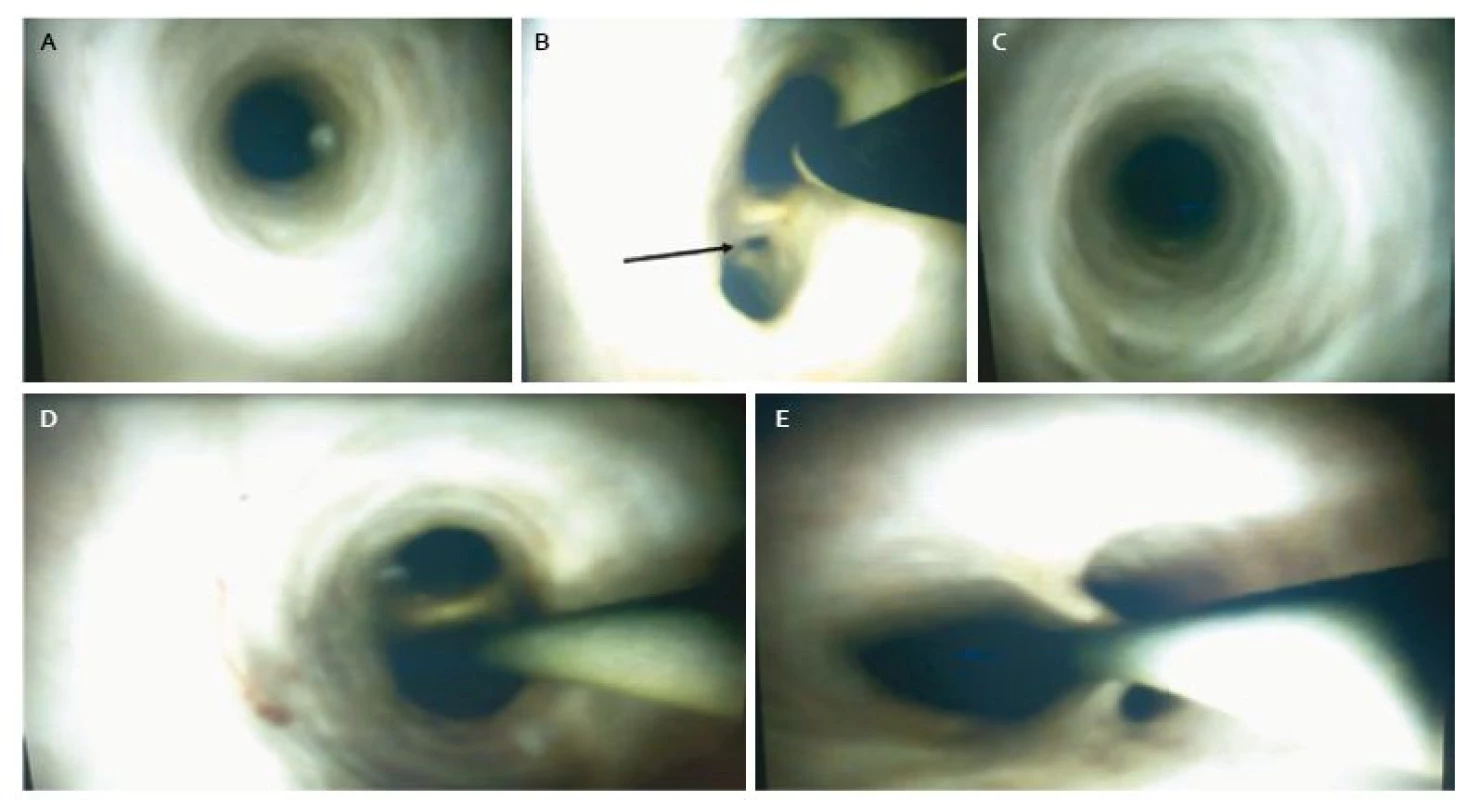
Kazuistika 3
Pacient vo veku 55 rokov odoslaný k cholangioskopickému vyšetreniu s nálezom suspektného cholangiokarcinómu junkcie podľa MRCP (obr. 3A a B). Začiatkom tohto roka bol pacient po komplikovanej cholecystitíde riešený cholecystektómiou. ERCP-cholangiografiou bola potvrdená stenóza distálneho choledochu nepravidelných okrajov dĺžky približne 20 mm. V oblasti junkcie boli prítomné početné defekty v náplni (obr. 4C a D). Samotná cholangioskopia bola realizovaná v biliárnom strome, v ktorom bol na prechodnú dobu zavedený DBD. Tento bol extrahovaný päť mesiacov pred cholangioskopiou, a preto jeho prítomnosť nemohla akokoľvek interferovať s cholangioskopickým nálezom. Samotná cholangioskopia mala minimum charakteristík, ktoré by potvrdzovali malignitu. Nález s vysokou pravdepodobnosťou zapadá do obrazu PSC alebo inej sekundárnej sklerotizujúcej cholangitídy (obr. 3A–F). Aj bioptické vzorky potvrdili zápalovú etiológiu.
Image 3. A. Lumen žlčovodu s polypoidnými výrastkami, B. oblasť junkcie, stenotické odstupy hepatikov, zavádzač, C. oblasť junkcie, D a E. proximálny choledochus a junkcia, výrazná hlienotvorba, F. stenóza distálneho choledochu. Fig. 3. A. Choledochus lumen with irregular polypoid structure surface, B. junction, stenosis of both hepatic ducts, guidewire, C. biliary junction, D and E. proximal choledochus and junction, mucus overproduction, F. distal stenosis of the choledochus. 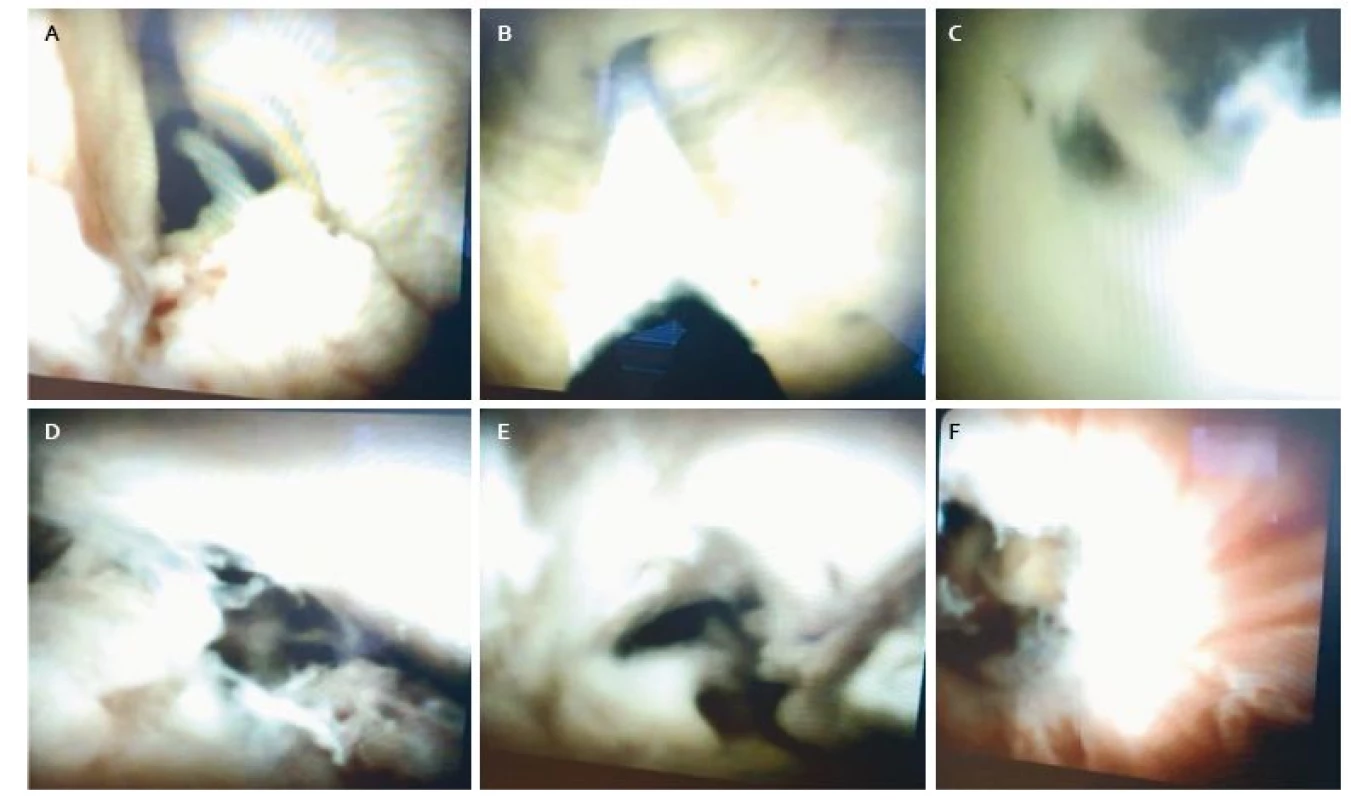
Image 4. A. MRCP obraz tumoróznej lézie oblasti junkcie hepatikov (šipka), B. stenóza duktus hepatikus communis (šípka), C. stenóza distálneho choledochu (šípka), D. defekty v náplni v oblasti junkcie (šípka), dilatované intrahepatálne žlčovody pravého hepatiku, E. SpyScope<sup>®</sup> v oblasti junkcie počas cholangioskopie. Fig. 4. A. MRCP image of a tumorous lesion in the hilar region (arrow), B. common hepatic duct stenosis (arrow), C. distal stenosis of the choledochus (arrow), D. filling defects at the hepatic junction (arrow), intrahepatic bile ducts dilatation in the right hepatic duct, E. SpyScope<sup>®</sup> placement in the hepatic junction during cholangioscopy. 
Diskusia
V tomto článku formou kazuistík popisujeme naše prvé skúsenosti so zavedením novej generácie cholangioskopie – Spyglass™ DS (Boston Scientific, USA) vo FN Trnava. Pred 30 rokmi bola ERCP jedinou „zlatou“ metódou v diagnostike biliárnych ochorení. V súčasnosti počítačová tomografia, magnetická rezonancia alebo endosonografia v mnohých prípadoch nahrádza potrebu prevedenia ERCP, napriek tomu diagnostická presnosť vyššie uvedených metodík neumožňuje vždy presne stanoviť diagnózu. Odlíšenie benígnej a malígnej lézie žlčových ciest je v klinickej praxi často zložité. Až u 25 % pacientov, ktorí podstúpia chirurgickú resekciu pre podozrenie na cholangiokarcinóm, je prítomná benígna povaha lézie [4]. Chýbajúcu diagnostickú alternatívu adekvátne dopĺňa perorálna cholangioskopia s vysokou senzitivitou a špecificitou vizuálneho hodnotenia povahy lézie, ktorá je okrem iného dopĺňaná i o cielené biopsie [5]. Hlavnými a najbežnejšími indikáciami cholangioskopie sú: indeterminované stenózy žlčových ciest a posúdenie operability (intraluminálny staging) cholangiokarcinómu. Cholangioskopia v predoperačnom intraduktálnom stagingu významne ovplyvňuje chirurgickú resekabilitu malígnych lézií obzvlášť v junkcii [6]. Menej časté stavy indikované k cholangioskopii sú: verifikácia kompletného odstránenia konkrementov z biliárneho stromu, choledochálne cysty, zmeny žlčovodov pri transplantáciach pečene a prípadne intraduktálne postihnutie choledochu pri ampulóme Vaterskej papily. Najčastejšou terapeutickou indikáciou cholangioskopie je intraduktálna laserová alebo elektrohydraulická litotrypsia choledocholitiázy.
Cholangioskopia Spyglass™ sa v posledných rokoch s úspechom etablovala na niektorých pracoviskách v ČR. Už v roku 2013 pracovisko z Ostravy-Vítkovíc prezentovalo ich prvé skúsenosti s touto technikou [7]. I vďaka priateľskej spolupráci s poprednými českými endoskopistami došlo k zavedeniu tejto techniky vo FN Trnava. Na našom pracovisku cholangioskopie u pacientov vykonávame v celkovej intubačnej anestézii a v polohe na chrbte. V niektorých indikovaných prípadoch je nutnosť profylaktického antibiotického krytia. V krátkej budúcnosti plánujeme realizácie cholangioskopií len v analgosedácii. „Single operator“ perorálna cholangioskopia v mnohom prekonala pôvodný „mother-baby“ systém, ktorý je charakterizovaný vysokou prístrojovou fragilitou, nevyhnutnosťou dvoch endoskopistov a iba dvojsmerným riadiacim mechanizmom, čo častokrát komplikovalo vyšetrenie biliárneho stromu. Preto sa od tejto techniky ustupuje pre personálnu a logistickú náročnosť.
Austrálski autori na DDW 2015 (Digestive Disease Weak) prezentovali výsledky práce venované problematike cholangioskopie a vizuálnemu odlíšeniu benígnej od malígnej lézie. Definovali špecifické endoskopické kritériá a prediktívne skórovacie systémy zvyšujúce diagnostickú presnosť hodnotenia indeterminovaných stenóz [8]. Podobný zámer hodnotí i „Monako klasifikácia“, v ktorej autori preukázali, že v bielom svetle vizualizované ulcerácie a papilárne prominencie sú častejšie asociované s malígnou etiológiou stenózy [9]. Odlíšiť zápalovú stenózu u PSC, resp. IgG4-cholangiopatie od cholangiokarcinómu, nie je jednoduchá záležitosť. Jedným zo špecifických morfologických znakov umožňujúcich ich diferenciáciu je prítomnosť špirálovitých ciev, ktoré sú špecifické pre karcinóm, ale i IgG4-cholangiopatiu. Na druhej strane, cholangioskopické monitorovanie vaskulárnych štruktúr počas steroidnej liečby môže odlíšiť IgG4-cholangiopatiu od cholangiokarcinómu [10]. Z vlastnej praxe treba ale zdôrazniť, že skúsenosti expertného endoskopistu sú nenahraditeľným faktorom ďalšieho manažmentu nálezov. Všeobecne akceptovanými znakmi benígnej povahy lézie sú hladký alebo jemne granulovaný povrch bez neovaskularizácie a bez atypicky prominujúcich ložísk. Definitívna diagnóza je potvrdená cielenou biopsiou, pričom senzitivita sa pohybuje v rôznych štúdiach od 49 do 82 %, špecificita je ale vysoká od 82 do 100 % [11].
Perorálnu cholangioskopiu možno všeobecne pokladať za bezpečnú metódu, aj keď je sprevádzaná o niečo vyšším rizikom vzniku komplikácií ako ERCP samotná. Najčastejšie boli dokumentované cholangitídy, postinštrumentálne pankreatitídy, resp. krvácania po papilotómii. V jednej zo štúdií dokumentovali celkovo 7,5% výskyt komplikácií (17/226), pričom najčastejšou bola práve cholangitída [12]. Napriek týmto skutočnostiam perorálna cholangioskopia prináša v bežnej klinickej praxi významný posun pri diagnostike nejasných nálezov v biliárnom strome. Je treba si ale uvedomiť, že predchádzajúca duodenobiliárna drenáž môže do určitej miery komplikovať cholangioskopické hodnotenie nálezu hlavne z dôvodu sekundárnych zápalových zmien navodených endoprotézou. Spyglass™ DS predstavuje významný pokrok v managemente ochorení žlčových ciest a predmetom najbližších štúdií bude preukázať jeho prínos v praxi. Štúdie porovnávajúce starý a nový systém Spyglass® istotne nebude nikto robiť. Cena jedného vyšetrenia sa v závislosti od náročnosti a použitého inštrumentária pohybuje v rozpätí 7 000–9 000 €. Predpokladáme, že na Slovensku by postačovali 2–3 centrá s dostupnosťou Spyglass™ DS, v ČR 5–6.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 17. 8. 2015
Přijato: 6. 10. 2015
MUDr. Rastislav Husťak
Gastroenterologická a endoskopická ambulancia
Interná klinika FZSP TU a FN Trnava
A. Žarnova 11
917 01 Trnava
Slovenská republika
rastislav.hustak@fntt.sk
Sources
1. Chen YK, Pleskow DK. SpyGlass single-operator peroral cholangiopancreatoscopy system for the diagnosis and therapy of bile-duct disorders: a clinical feasibility study (with video). Gastrointest Endosc 2007; 65(6): 832–841.
2. Victor DW, Sherman S, Karakan T et al. Current endoscopic approach to indeterminate biliary strictures. World J Gastroenterol 2012; 18(43): 6197–6205. doi: 10.3748/wjg.v18.i43.6197.
3. Husťak R, Ušák J, Kudlová D et al. Prvé skúsenosti so single-operator perorálnou cholangioskopiou (SpyGlass) na Slovensku. Výsledky z gastroenterologického pracoviska FN Trnava. Gastroenterologie a hepatologie 2015; 69(3): 219. doi:10.14735/amgh2015211.
4. Keane MG, Marlow NJ, Pereira SP. Novel endoscopic approaches in the diagnosis and management of biliary strictures. F1000Prime Rep 2013; 5 : 38. doi: 10.12703/P5-38.
5. Tringali A, Lemmers A, Meves V et al. Intraductal biliopancreatic imaging: European Society of Gastrointestinal Endoscopy (ESGE) technology review. Endoscopy 2015; 47(8): 739–753. doi: 10.1055/s-0034-1392584.
6. Nishikawa T, Tsuyuguchi T, Sakai Y et al. Preoperative assessment of longitudinal extension of cholangiocarcinoma with peroral video-cholangioscopy: a prospective study. Dig Endosc 2014; 26(3): 450–457. doi: 10.1111/den.12159.
7. Urban O, Arnelo U, Klíment M et al. Cholangiopankreatoskopie pomocí Spyglass direct visualisation system: seznámení s metodou a první vlastní zkušenosti. Gastroenterol Hepatol 2013; 67(2): 124–126.
8. Keegan JM, Singh R, Lim P et al. Which optical features differentiate benign and neoplastic biliary lesions as assessed by balloon assisted cholangioscopy? Gastrointest Endosc 2015; 81 (Suppl 5): 78. doi: 10.1016/j.gie.2015.03.1284.
9. Sethi A, Shah RJ, Itoi T et al. Defining imaging criteria for indeterminate biliary strictures utilizing video cholangioscopy: the Monaco classification. Gastrointest Endosc 2015; 81(Suppl 5): 188–189. doi: 10.1016/j.gie.2015.03.1939.
10. Itoi T, Kamisawa T, Igarashi Y et al. The role of peroral video cholangioscopy in patients with IgG4-related sclerosing cholangitis. J Gastroenterol 2013; 48(4): 504–514. doi: 10.1007/s00535-012-0652-6.
11. Osanai M, Itoi T, Igarashi Y et al. Peroral video cholangioscopy to evaluate indeterminate bile duct lesions and preoperative mucosal cancerous extension: a prospective multicenter study. Endoscopy 2013; 45(8): 635–642. doi: 10.1055/s-0032-1326631.
12. Chen YK, Parsi MA, Binmoeller KF et al. Single-operator cholangioscopy in patients requiring evaluation of bile duct disease or therapy of biliary stones (with videos). Gastrointest Endosc 2011; 74(4): 805–814. doi: 10.1016/j.gie.2011.04.016.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology

2015 Issue 5-
All articles in this issue
-
XXIX. Hildebrandovy Bardějovské gastroenterologické dny
Střevní záněty v kazuistických obrazech a přehledných přednáškách - Výběr z mezinárodních časopisů
- Odcházení
- Pilotní experimentální studie stenóz jícnu po ESD
- Variabilní endoskopický obraz časného dlaždicobuněčného karcinomu jícnu
- Prvé skúsenosti s digitálnym Spyglass™ DS na Slovensku z gastroenterologického pracoviska FN Trnava
- Endoskopická histologizace diminutivních polypů tračníku. Jsme připraveni na změnu?
- Kvalita biopsií u pacientů s Barrettovým jícnem – jumbo vs. large capacity kleště
- Screeningové kolonoskopie u seniorů starších 70 let
- Domáca parenterálna výživa – význam a využitie v klinickej praxi
- Standardní diagnostický a terapeutický postup chronické infekce virem hepatitidy C
- Ledipasvir/ sofosbuvir – rychlý vývoj poznatků vede ke zkrácení léčby u cirhotických pacientů s chronickou hepatitidou C
- Hands-on trénink pokročilých endoskopických metod – mezinárodní workshop v Aténách
- Nové přístupy u pacientů trpících nespecifickými střevními záněty
-
XXIX. Hildebrandovy Bardějovské gastroenterologické dny
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Endoskopická histologizace diminutivních polypů tračníku. Jsme připraveni na změnu?
- Screeningové kolonoskopie u seniorů starších 70 let
- Domáca parenterálna výživa – význam a využitie v klinickej praxi
- Prvé skúsenosti s digitálnym Spyglass™ DS na Slovensku z gastroenterologického pracoviska FN Trnava
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

