-
Medical journals
- Career
Chirurgická léčba metastáz hepatocelulárního karcinomu do nadledvin
Authors: J. Pudil 1; F. Bělina 1; K. Hlavová 2
Authors‘ workplace: Chirurgická klinika 2. LF UK a ÚVN Praha 1; Interní klinika 1. LF UK a ÚVN Praha 2
Published in: Gastroent Hepatol 2013; 67(2): 115-117
Category: Hepatology: Case Report
Overview
Úvod:
Hepatocelulární karcinom (HCC) je nejčastější primární maligní nádor jater. Jediná kurabilní metoda je radikální resekce či transplantace. Autoři prezentují neobvyklou kazuistiku metastazujícího HCC.Kazuistika:
60letý muž s chronickou hepatitidou C byl indikován k resekci jater pro solitární ložisko HCC. Pooperačně čtvrtý měsíc došlo k výrazné elevaci AFP, kontrolní CT ukázalo ložiskový proces v obou nadledvinách. Provedli jsme bilaterální adrenalektomii – histologie potvrdila metastázy HCC.Diskuze:
Nadledvina je obvyklým místem hematogenního metastazování HCC, nicméně v klinické praxi se s ní setkáváme zřídka. Bilaterální adrenalektomie pro metastázy HCC je popsána jako kazuistické sdělení pouze v asijské literatuře. Stejně jako u unilaterální adrenalektomie se i u bilaterálních adrenalektomií prosazuje miniinvazivní přístup.Závěr:
HCC je onemocnění s narůstající incidencí, nicméně oboustranná adrenalektomie pro metastázy HCC je výkonem zcela raritním. V této kazuistice je zřejmá klíčová role pečlivého dispenzáře zahájeného již časně pooperačně.Klíčová slova:
hepatocelulární karcinom – extrahepatální metastázy – oboustranná adrenalektomie
Hepatocelulární karcinom (HCC) je nejčastější primární maligní nádor jater. V celosvětovém měřítku má více než 80 % pacientů s HCC chronickou virovou hepatitidu B či C. Incidence HCC má různou geografickou distribuci, variabilnost výskytu HCC je tedy pravděpodobně dána do značné míry rozdílnou prevalencí chronických virových infekcí jater. Další dobře definovaná etiologická agens mající význam pro vznik HCC jsou aflatoxiny. To vše se významně podílí na vysoké incidenci HCC především v jihovýchodní Asii (až 20 případů na 100 000 obyvatel za rok). Naopak většina Evropy patří mezi země s nízkou incidencí. Incidence v ČR je udávána pěti případy na 100 000 obyvatel za rok. Neléčený HCC má velmi špatnou prognózu – medián přežití 6–9 měsíců. Jediná potenciálně kurabilní léčebná metoda je radikální chirurgické odstranění nádoru – provedení R0 resekce nebo transplantace. Autoři prezentují neobvyklou kazuistiku metastazujícího HCC do obou nadledvin.
Kazuistika
60letý muž s chronickou hepatitidou C bez cirhózy při pravidelné kontrole u dispenzarizujícího hepatologa podstoupil vyšetření AFP a UZ. Pro elevaci AFP (812 ug/l) a suspektní ložiskový proces na UZ indikováno CT vyšetření, které potvrdilo solitární ložisko v levém jaterním laloku (obr. 1). V listopadu 2011 jsme provedli segmentektomii (SII) a histologické vyšetření stanovilo diagnózu nízce diferencovaného HCC. Jednalo se o R0 resekci s dostatečným lemem zdravé tkáně (obr. 2). Pět uzlin z hepatoduodenálního ligamenta bylo bez nálezu maligních buněk. Pooperační průběh byl nekomplikován a pacient byl šestý pooperační den dimitován.
Image 1. CT snímek HCC v levém jaterním laloku. Fig. 1. CT scan of HCC in left liver lobe. 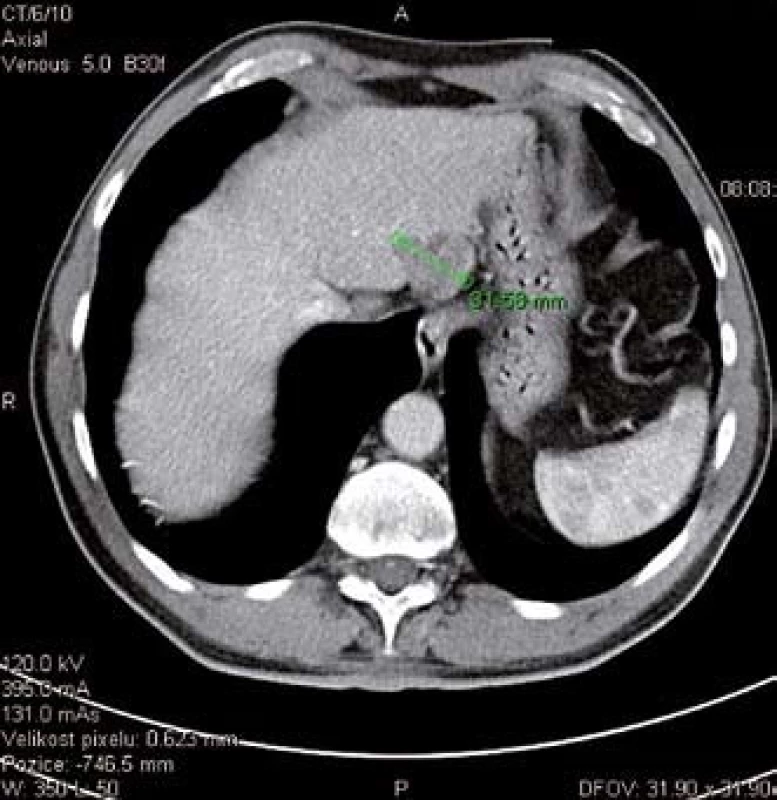
Image 2. Preparát – resekát jater s HCC. Fig. 2. Specimen – resected liver with HCC. 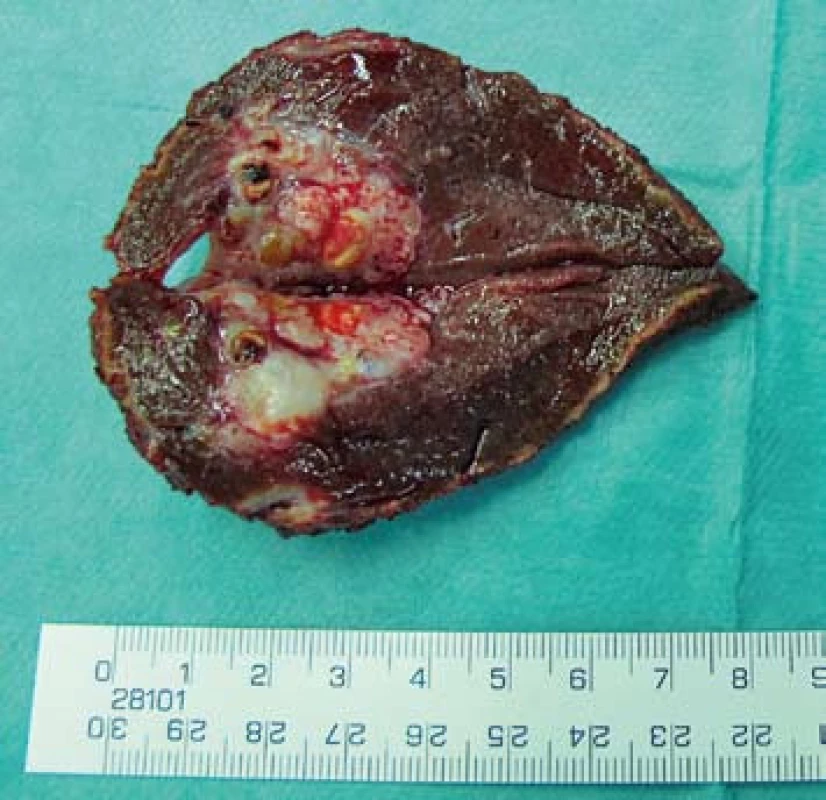
Při dispenzární kontrole dva měsíce od operace byla hodnota AFP v normě, nicméně již čtvrtý měsíc po výkonu došlo opět k výrazné elevaci AFP (2 420 ug/l), kontrolní CT ukázalo ložiskový proces v obou nadledvinách (obr. 3). Pacienta jsme po endokrinologickém vyšetření indikovali k relaparotomii. Peroperační nález byl vzhledem k CT v progresi, provedli jsme bilaterální adrenalektomii, kdy pravá nadledvina měřila v největším rozměru 10 cm a levá 5 cm (obr. 4). Histologické vyšetření potvrdilo diagnózu metastáz nízce diferencovaného HCC. Pooperační průběh byl bez komplikací, pacient byl po nastavení substituční terapie hydrokortizonem dimitován sedmý pooperační den. Onkolog neindikoval adjuvantní terapii. Šest měsíců od operace byl pacient bez známek recidivy základního onemocnění.
Image 3. CT snímek zvětšených nadledvin. Fig. 3. CT scan of enlarged adrenals. 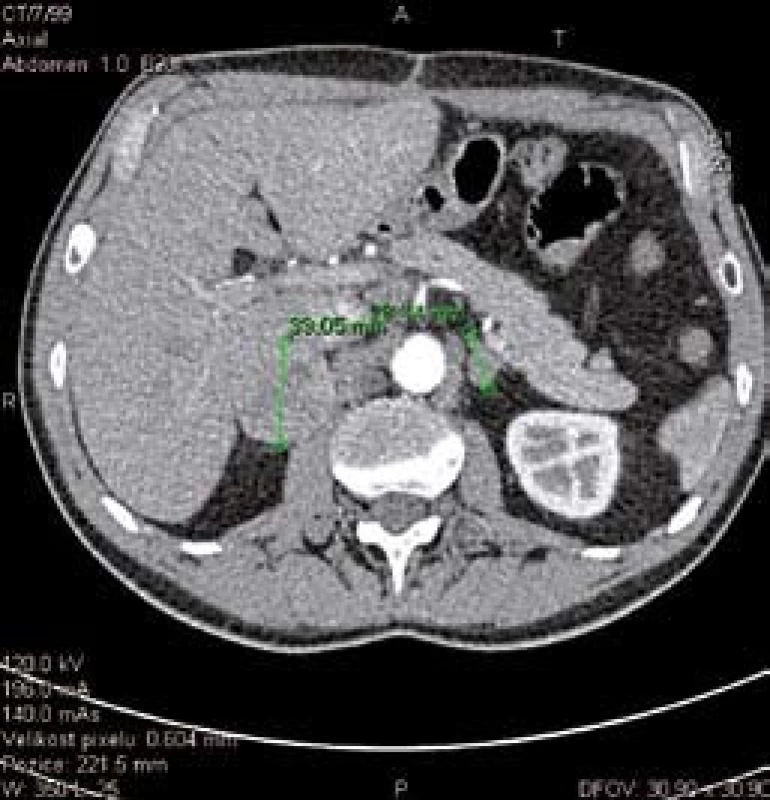
Image 4. Preparát – tumorózně postižené nadledviny. Fig. 4. Specimen – tumour affected adrenals. 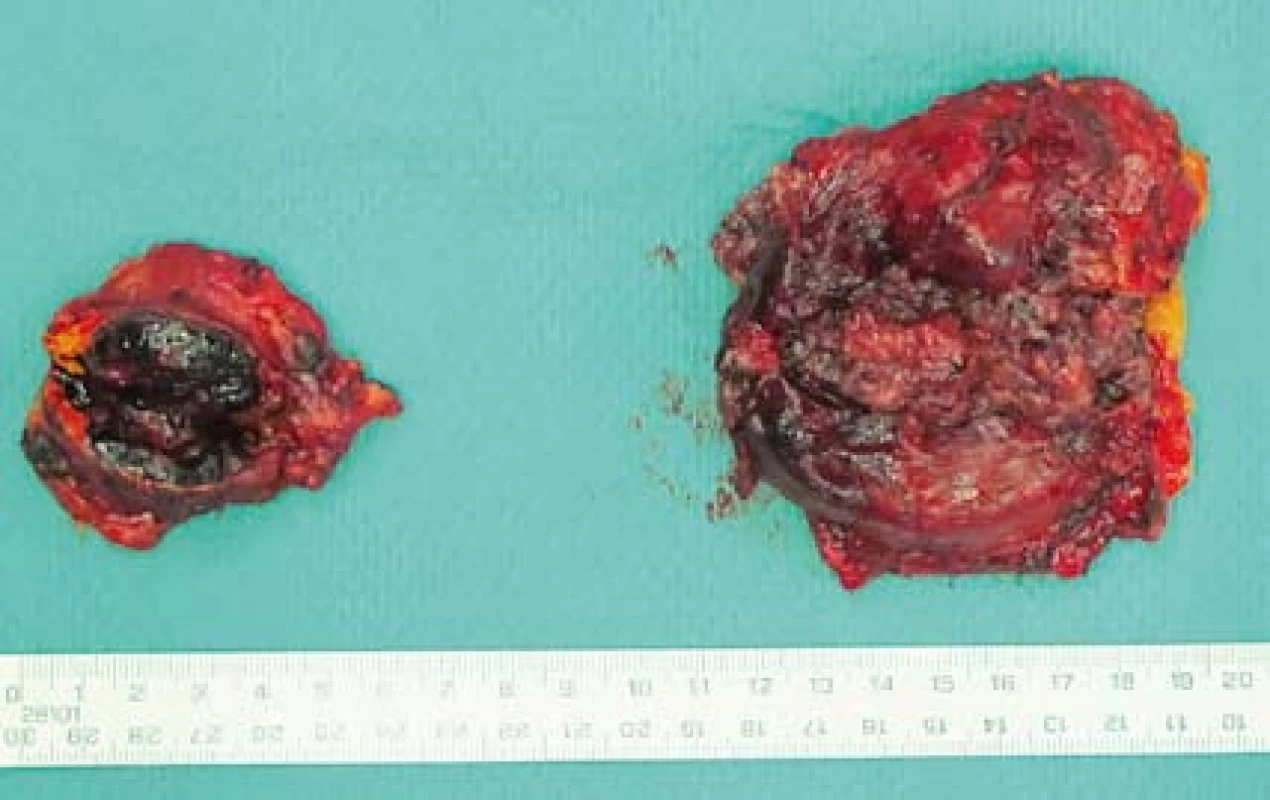
Diskuze
HCC nejčastěji metastazuje do spádových lymfatických uzlin. Metastázy šířené hematogenní cestou postihují plíce, mozek, kosti a také nadledviny. V literatuře lze však najít i kazuistiky metastáz srdce, kůže, dutiny ústní či nosní nebo ovaria [1]. Pitevní protokoly u generalizovaných pacientů s HCC dokonce popisují, že nadledviny jsou druhý nejčastější orgán hematogenního metastazování HCC, přesto se v klinické praxi s řešením těchto metastáz setkáváme velice zřídka [2]. Stejně jako u primárního tumoru lze i u metastázy nadledviny provést paliativní transarteriální embolizaci [3]. Kazuistické sdělení o bilaterální adrenalektomii pro metastázy HCC jsme nalezli jen ve třech případech [4–6] – vše pouze v asijské literatuře. Zmínky o unilaterální adrenalektomii pro metastázy HCC lze nalézt i v evropské literatuře [7]. V Rozhledech v chirurgii popisují brněnští autoři v souboru 38 pacientů, kteří podstoupili adrenalektomii, jeden případ bilaterálních metastáz plicního karcinomu [8]. Samozřejmě nejčastější indikací k adrenalektomiím zůstávají primární tumory nadledvin, metastázy tvoří cca 10 % indikací [9].
V současné době je metodou volby pro adrenalektomii laparoskopický, event. retroperitoneoskopický přístup [10]. Laparoskopický přístup je upřednostňován i u bilaterální adrenalektomie, relativní kontraindikací zůstává velikost tumoru a předchozí operace dutiny břišní [11,12]. Nicméně u metastáz nadledvin francouzští autoři laparoskopický přístup nedoporučují pro větší množství pozitivních resekčních okrajů [13]. Jiní autoři toto nepotvrzují a považují laparoskopický přístup za vhodný i u metastáz [14]. V našem případě jsme se rozhodli pro laparotomii vzhledem k velikosti tumorů, intimnímu kontaktu tumoru pravé nadledviny s dolní dutou žilou a předchozí resekci jater.
Závěr
Jedinou potenciálně kurabilní metodou u nemocných s HCC je resekce jater či jaterní transplantace, k radikální léčbě je indikováno necelých 20 % nemocných. Chirurgické řešení extrahepatálně metastazujícího HCC s kurabilním záměrem je výkonem neobvyklým. Oboustranná adrenalektomie pro metastázy HCC je pak výkonem zcela raritním. Nicméně vzhledem k narůstající incidenci tohoto onemocnění lze očekávat i nárůst těchto operací. V této kazuistice je zcela zřejmá klíčová role pečlivého dispenzáře zahájeného již časně pooperačně.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 7. 2. 2013
Přijato: 14. 3. 2013
MUDr. Jiří Pudil
Chirurgická klinika 2. LF UK a ÚVN Praha
U Vojenské nemocnice 1200
169 02 Praha 6
jiri.pudil@uvn.cz
Sources
1. Lee JM, Park KM, Lee SY et al. Metastasis of hepatocellular carcinoma to the ovary: a case report and review of the literature.Gut Liver 2011; 5(4): 543–547.
2. Ahn SM, Jung MY, Choi HS et al. Adrenal Metastasis from Hepatocellular Carcinoma without Intrahepatic Recurrence after Hepatic Resection. Korean J Gastroenterol 2012; 59(4): 308–312.
3. Taniai N, Egami K, Wada M et al. Adrenal metastasis from hepatocellular carcinoma (HCC): report of 3 cases. Hepatogastroenterology 1999; 46(28): 2523–2528.
4. Uenishi T, Yamazaki O, Matsuyama M et al. Surgical management of bilateral adrenal metastases from hepatocellular carcinoma after transcatheter arterial embolization. Osaka City Med J 2005; 51(2): 89–93.
5. Kondo K, Chijiiwa K, Nagano M et al. Two-stage operation for hepatocellular carcinoma with synchronous bilateral adrenal gland metastasis. J Hepatobiliary Pancreat Surg 2008; 15(2): 232–236.
6. Morimoto T, Honda G, Oh Y et al. Management of adrenal metastasis of hepatocellular carcinoma by asynchronous resection of bilateral adrenal glands. J Gastroenterol 1999; 34(1): 132–137.
7. Muth A, Persson F, Jansson S et al. Prognostic factors for survival after surgery for adrenal metastasis. Eur J Surg Oncol 2010; 36(7): 699–704.
8. Procházka V, Kala Z, Jíra M et al. Laparoskopická adrenalektomie – indikace a selekční kritéria. Rozh Chir 2012; 91(4): 230–234.
9. Villar del Moral JM, Rodríguez González JM, Moreno Llorente P et al. Adrenal surgery in Spain: final results of a national survey. Cir Esp 2011; 89(10): 663–669.
10. Zonca P, Cambal M, Labas P et al. Retroperitoneoskopická adrenalektomie dorzálním přístupem. Rozh Chir 2012; 91: 235–240.
11. Alberda WJ, van Eijck CH, Feelders RA et al. Endoscopic bilateral adrenalectomy in patients with ectopic Cushing's syndrome. Surg Endosc 2012; 26(4): 1140–1145.
12. Takata MC, Kebebew E, Clark OH et al. Laparoscopic bilateral adrenalectomy: results for 30 consecutive cases. Surg Endosc 2008; 22(1): 202–207.
13. Crenn G, Delaunay B, Salloum A et al. Carcinological results of laparoscopic adrenalectomy for adrenal metastasis. Prog Urol 2011; 21(9): 607–614.
14. Adler JT, Mack E, Chen H. Equal oncologic results for laparoscopic and open resection of adrenal metastases. J Surg Res 2007; 140(2): 159–164.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology
2013 Issue 2-
All articles in this issue
- Standardní diagnostický a terapeutický postup u chronické infekce virem hepatitidy C (HCV) – aktualizace
- Danišův jícnový stent v terapii varikózního krvácení
- Co nového v hepatologii?
- Doporučení České gastroenterologické společnosti pro podávání antiagregační terapie kyselinou acetylsalicylovou
- Cholangiopankreatoskopie pomocí SpyGlassTM direct visualization system: seznámení s metodou a první vlastní zkušenosti
- Multifokální hepatocelulární karcinom imitující jaterní cirhózu
- Chirurgická léčba metastáz hepatocelulárního karcinomu do nadledvin
- Kolonoskopie ve vodní imerzi s „capem“ – prospektivní, randomizovaná studie
- Metastatické postižení tenkého střeva jako první projev generalizace kožního melanomu
- Endoskopická léčba Zenkerova divertiklu
- Doporučené postupy Evropské společnosti pro gastrointestinální endoskopii (ESGE): profylaxe pankreatitidy po provedené ERCP
- Invazivní léčba chronické pankreatitidy je indikována pro bolesti, podezření na malignitu, biliární obstrukci, leak a cystoid
- Zdravotní stav a karcinom pankreatu
- 3rd Prague Endoscopy Workshop (and 14th Endoscopy Workshop in IKEM)
- Životní jubileum prof. MUDr. Marie Brodanové, DrSc.
- Mutaflor – Escherichia coli kmen Nissle 1917, sérotyp O6:K5:H1
- Mozkový natriuretický peptid je markerem horší prognózy při dekompenzaci jaterní cirhózy
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Danišův jícnový stent v terapii varikózního krvácení
- Mutaflor – Escherichia coli kmen Nissle 1917, sérotyp O6:K5:H1
- Cholangiopankreatoskopie pomocí SpyGlassTM direct visualization system: seznámení s metodou a první vlastní zkušenosti
- Multifokální hepatocelulární karcinom imitující jaterní cirhózu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

