-
Medical journals
- Career
Hodnotenie priebehu infekcie v oblasti hlavy a krku – porovnanie skupín pacientov diabetikov a nediabetikov
: Dušan Hirjak; Branislav Gális; Ida Kupcová
: Klinika ústnej, čeľustnej a tvárovej chirurgie LF UK a UNB, Nemocnica Ružinov, Bratislava
: Forum Diab 2016; 5(3): 155-159
: Topic
Cieľom predloženej štúdie je hodnotenie vplyvu diabetu na priebeh nešpecifickej infekcie v oblasti hlavy a krku a porovnanie so skupinou pacientov bez diabetu. Štúdiu tvorí skupina 459 pacientov, z ktorých 31 (7 %) je zaradená do skupiny pacientov s diabetes mellitus. V pozorovanom súbore bol priemerný vek pacientov bez diabetu (non-DM) 41 rokov a pacientov s diabetom (DM) 54 rokov. Pri porovnávaní objektívnych symptómov nebol vo väčšine zistený signifikantný rozdiel medzi porovnávanými skupinami. Z výsledkov štúdie pozorovaného súboru je možné vyvodiť záver, že pacienti s diabetom nevytvárajú jednoznačne skupinu s vysokým rizikom komplikácií a sťaženého priebehu nešpecifickej infekcii čeľustí a krku.
Kľúčové slová:
diabetes mellitus – infekcia hlavy a krku – porovnanie diabetikov a nediabetikov – zhoršený priebeh infekcií pri diabeteÚvod
Oblasť hlavy a krku je miestom možného výskytu nešpecifickej infekcie variabilného rozsahu. Klinické príznaky sú charakteristické viditeľným opuchom oblasti mandibuly/maxily s kožným erytémom. Pri intraorálnom vyšetrení je častá prítomnosť devitálnych zubov, radixov zubov, hygiena dutiny ústnej je v mnohých prípadoch nedostatočná. Sprievodnými symptómami rozvíjajúcej sa infekcie môže byť sťažené prehĺtanie, sťažené dýchanie a celkové príznaky infekcie. Infekcia a rozvoj symptómov sú podmienené prítomnosťou rozmanitej bakteriálnej flóry v dutine ústnej, ktorá závisí od stavu dentície a úrovne ústnej hygieny. Dentogénna infekcia prítomná vo forme zmiešanej infekcie (aeróbna, anaeróbna) sa spája hlavne s prítomnosťou devitálnych zubov, radixov zubov s periapikálnym šírením, menej často je príčinou klinických prejavov sialoadenitída veľkých slinných žliaz. Systémové šírenie infekcie je u väčšiny zdravej populácie vzácne a klinické prejavy sú obmedzené na lokálne klinické príznaky v oblasti dentície a alveolárnych výbežkov čeľustí a veľké slinné žľazy [1,3,13].
V prípadoch série systémových ochorení spojených so znížením imunitnej odozvy môže prítomná infekcia, alebo chirurgický dentoalveolárny výkon vyvolať šírenie do okolitých tkanivových štruktúr a medzisvalových priestorov v okolí čeľustných kostí a krku a vyvolať až ťažký septický stav. Okoločeľustný zápal je definovaný ako stav kedy infekcia, najčastejšie dentogénna, presiahne lokálne hranice alveolu, alveolárnej kosti vrátane periostu a šíri sa submukózne ďalej do okolia a pozdĺž svalových fascií smerom kaudálne na krk. Anatomické a topografické vzťahy koreňov a processus alveolaris vytvárajú podmienky pre prevahu bukálneho šírenia infekcie. V niektorých prípadoch, kedy je zdrojom dentogénnej infekcie 3. molár mandibuly môže sa infekcia rozšíriť smerom mediálnym s tvorbou retrotonzilárneho, prípadne parafaryngeálneho abscesu [3,13].
Diabetik ako stomatologický pacient
Diabetes mellitus je metabolický syndróm charakteristický zvýšenou hladinou glukózy (> 7,0 mmol/l), ktorú spôsobuje relatívny, alebo absolútny nedostatkom inzulínu. Diabetes reprezentuje veľký celosvetový zdravotný problém v celej populácii. Incidencia diabetu v populácii stúpa, v súčasnosti literárne zdroje uvádzajú až 10 % výskyt [3,5,7,8]. Pacienti s diabetes mellitus v dlhodobom priebehu ochorenia sú vystavení riziku viacerých komplikácií ako sú diabetom podmienená retinopatia, neuropatie s rozličnou symptomatológiou, gangréna dolných končatín a množstvo iných systémových ochorení. V zubnom lekárstve sú pacienti s diabetom zaradení do rizikovej skupiny s tendenciou predĺženého horenia rán so zvýšeným rizikom sekundárneho hojenia. Diabetes môže vytvárať riziko predĺženého hojenia rán sprevádzaného infekčnými komplikáciami. Diabetes mellitus je najrozšírenejší patologický stav spôsobujúci imunodeficienciu s dôvodu možného deficitu celulárnej imunity. Mnohé klinické štúdie poukazujú na súvislosť diabetu a šírenia infekcie v oblasti čeľustí a krku aj s celkovými príznakmi, ktorý môže vyústiť do celkovej alterácie organizmu až septický stav [8,10,13,14].
Cieľom predloženej práce je vyhodnotenie klinického priebehu okoločeľustným zápalov u hospitalizovaných pacientov a porovnanie skupiny s diabetes mellitus (DM) a skupiny bez diabetu (non-DM).
Materiál a metódy
V predloženej práci sa autori zaoberali hodnotením a výskytom okoločeľustných zápalov u pacientov hospitalizovaných na Klinike ústnej, čeľustnej a tvárovej chirurgie LF UK a UNB Ružinov v Bratislave v období rokov 2010 až 1. polroku 2016 (celkové trvanie 6,5 roka). Pacienti zaradení do štúdie spĺňali nasledovné kritéria: prítomný edém v oblasti mandibuly, submandibulárnom, alebo submentálnom priestore, edém, alebo zápalová rezistencia v parotideomaseterickej oblasti, v oblasti krku, perimaxilárny edém, sťažené otváranie úst, prehĺtanie a dýchanie, prítomnosť devitálneho zuba/zubov, zvýšené zápalové parametre (CRP v sére). V pozorovanom období bolo celkovo hodnotených 459 pacientov, z toho bolo 162 žien a 297 mužov. V celom súbore bolo 31 (7 %) pacientov s diagnózou DM, z toho bolo 11 žien a 20 mužov. Vek pacientov v celom pozorovanom súbore bol v intervale od 18–95 rokov (priemer 41), v skupine 428 non-DM pacientov bol priemerný vek rovnako 41 rokov, v skupine pacientov s DM bol priemerný vek 54 rokov.
V celom súbore bola dominantná dentogénna etiológia zápalových prejavov u 433 pacientov, z toho u 342 pacientov bola príčina jeden a viac prítomných devitálnych zubov, u 91 pacientov sa jednalo o postextrakčnú zápalovú komplikáciu. Ďalšou príčinou rozvoja symptómov okoločeľustného zápalu šíriaceho sa v submandibulárnom priestore bola sialoadentída glandulae submandibularis u 25 pacientov, u 2 pacientov bola príčina zápalu komplikované hojenie fraktúry mandibuly. U všetkých pacientov v skupine s DM bola príčina zápalového šírenia dentogénna.
Pri sledovaní lokalizácie, zápalový proces bol prítomný v submandibulárnom priestore u 310 (72 %) pacientov v skupine non-DM, u 19 (61 %) pacientov v skupine DM. Submentálny priestor bol postihnutý u 71 (16 %) pacientov u non-DM, u 5 (16 %) pacientov v skupine DM. Perimaxilárne šírenie bolo prítomné u 42 (9 %) non-DM pacientov, u 2 (6 %) DM pacientov. Bilaterálne šírenie zápalového procesu bolo zistené u 69 (16 %) non-DM pacientov, u 5 (16 %) DM pacientov.
Pri príjme na oddelenie bola u väčšiny pacientov telesná teplota menej ako 38 °C, v skupine non-DM u 390 (91 %) pacientov, v skupine DM 24 (77 %) pacientov. Telesná teplota vyššia ako 38 °C bola v skupine non-DM u 38 (9 %) pacientov, v skupine DM u 7 (23 %) pacientov.
Zápalový parameter CRP pri príjme bol v skupine non-DM, CRP od 1,02 – 685,0 mg/l, s priemernou hodnotou 124,3 mg/l, v skupine DM, CRP od 3,45 – 405,5 mg/l. s priemernou hodnotou 114,9 mg/l.
Liečba a výsledky
Z celkového počtu 459 hospitalizovaných pacientov s diagnózou okoločeľustného zápalu, z dôvodu prítomnosti edému, klinicky a rádiologicky (USG,CT) potvrdenej abscesovej dutiny a kolekcie hnisu bola indikovaná extraorálna kožná incízia s evakuáciou hnisu a drenážou rany u 447 (97 %) pacientov. U zostávajúcich 12 pacientov bola v lokálnej anestézii odstránená príčina (extrakcia zuba/zubov), alebo zápalový proces bol stabilizovaný konzervatívne, parenterálnym podaním antibiotík.
Chirurgický výkon, extrakcia príčinného zuba/zubov a extraorálna incízia bola v celej skupine 447 pacientov vykonaná v celkovej nazotracheálnej intubácii (NTI). Z toho 55 (13 %) pacientov bolo potrebné intubovať pomocou fibroptickej intubácie pre prítomné obmedzené otváranie úst (prítomná kontraktúra). Stav „obmedzené otváranie úst – čeľustná kontraktúra“ bola uvedená u pacientov, ktorých rozsah otvárania bol v čase chirurgického výkonu menej ako 20 mm.
V pooperačnom priebehu, ústupe klinických aj sérologických príznakov neboli rozdiely v oboch pozorovaných skupinách non-DM a DM pacientov
Pri porovnávaní dĺžky hospitalizácie skupín non-DM (7 dní) a DM (8 dní) bol rozdiel minimálny.
Súčasťou liečby bolo intravenózne. podávanie antibiotík (ATB) na základe kultivácie a citlivosti z materiálu získaného z extrakčného lôžka a incíznej rany, ktorá bola rozdelená na 3 skupiny:
- mono-ATB-liečba ( vulmizolín 2–3 g/d, klimicín 1,8–2,7 g/d, amoksiklav 2,4 g/d)
- kombinácia dvoch ATB, niektoré z predchádzajúcej skupiny + efloran
- kombinácia troch ATB (farmakoterapeutické konzílium) ako pri dvojkombinácii ATB + cifín
Všetky číselné údaje sú zhrnuté aj so štatistickým vyhodnotením v tab.
1. Štatistické ukazovatele sledovaných skupín (χ<sup>2</sup>-test, signifikantná hodnota p = 0,05) 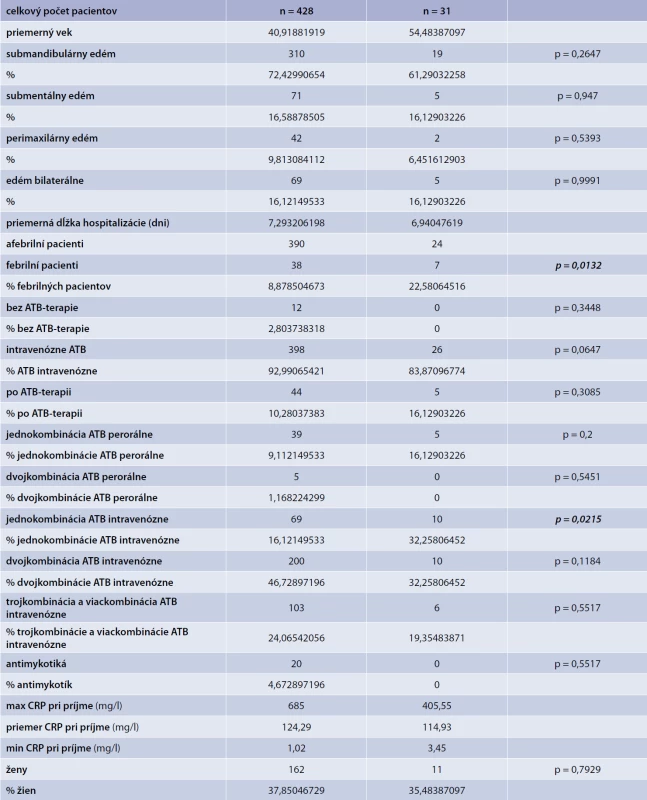
Diskusia
Cieľom predloženej štúdie bolo vyhodnotenie výskytu a progresie dentogénnej infekcie presahujúcej anatomické hranice alveolárneho výbežku maxily a mandibuly, ktorá vyžadovala hospitalizáciu, chirurgickú intervenciu (odstránenie príčiny a evakuácia obsahu abscesu) a parenterálne podávanie antibiotík. Pri porovnávaní autori zistili, že podiel pacientov s DM bol 7 %. Priemerný vek pacientov v skupine DM (54 rokov) bol vyšší v porovnaní so skupinou non-DM (41 rokov). Signifikantne vyšší bol podiel pacientov s telesnou teplotou pri príjme vyššou ako 38 °C v skupine DM (23 %) oproti skupine non-DM (9 %). Rozdiel priemerných hodnôt CRP pri príjme medzi oboma skupinami bol minimálny (non-DM 124,3/DM 114,9). Porovnanie dĺžky hospitalizácie bolo bez signifikantných rozdielov.
Mihai Juncar et al [8] v súbore 899 pacientov s dentogénou abscedujúcou infekciou uvádzajú 73 (8 %) pacientov s diabetom. Priemerný vek skupiny s diabetom bol 44 rokov, v skupine bez diabetu 26 rokov. Čas medzi prvými prejavmi infekcie a hospitalizáciou bol v skupine DM pacientov bol 8 dní v porovnaní 6 dní u non-DM pacientov. Štúdia jednoznačne potvrdzuje väčší rozsah šírenia do viacerých anatomických lokalít u DM pacientov (70 %). Autori uviedli jednoznačne vyšší podiel komplikácií spojených s descendentnou mediastinitídou a vytvorením abscesu pečene v skupine DM u 9 pacientov.
L. Zheng et al [15,16] hodnotili súbor 117 pacientov, rozdelených do 2 skupín, 53 s DM, 64 non-DM. Priemerný vek pacientov v skupine s DM bol 56 rokov, v skupine non-DM 43 rokov. Porovnanie priemernej dĺžky hospitalizácie bolo v skupine s DM 21 dní, v skupine non-DM 14 dní. Frekvencia komplikácií ako sťažené dýchanie, šírenie infekcie do priestorov mediastína bola častejšia v skupine s DM.
J. Bayers et al [1] hodnotili súbor 103 pacientov s klinickými prejavmi dentogénnej infekcie šíriacej sa na oblasť krku, vek pacientov bol v intervale 5–87 rokov, s priemerom 38 rokov. V celom súbore bol podiel pacientov s DM 3,6 %. Pri hodnotení šírenia na oblasť krku prevládal submandibulárny priestor, bilaterálny rozsah autori neuvádzajú. Autori v závere štúdie zdôrazňujú vplyv socioekonomického postavenia pacientov a nízku úroveň zdravotného povedomia ako dôležitý faktor výskytu a prípadných komplikácií dentogénnych infekcií. Štúdia nepotvrdila bezprostrednú súvislosť v rozsahu a závažnosti systémového šírenia v skupine s DM v celej štúdii.
Viaceré štúdie pochádzajúce z krajín s vysokou dostupnosťou zdravotnej starostlivosti neuvádzajú priamy a jednoznačný negatívny vplyv DM na vývoj a priebeh dentogénnej infekcie [2,3,4]. Podobný záver vyplýva aj s výsledkov pozorovania autorov predloženého článku.
Pri všeobecnom pohľade na vyššie uvedené výsledky autori vyslovujú záver, že v skupine pacientov s diabetes mellitus neboli v súvislosti s rozvinutou infekciou v oblasti čeľustných štruktúr a šírenia na oblasť krku zistené signifikantné rozdiely v priebehu zápalového ochorenia, nebol rozdiel v hodnotách zápalových parametrov ani v priebehu klinických symptómov a prípadných komplikácií. Problém jednoznačného záveru pri takomto jednoduchom porovnávaní vychádza s dvoch základných nepresností a rizík. Hlavný problém vyplýva z definície a interpretácie jednotlivých porovnávaných skupín. Skupina pacientov s diabetes mellitus (DM) je v hodnotení ako jedna homogénna skupina, ktorá je v skutočnosti veľmi rôznorodá z množstva hľadísk a funkcie rôznych systémov. Skupina bez diabetu (non-DM) je v hodnotení považovaná ako skupina zdravých pacientov. Vyplývajúc z rozsahu vekového intervalu sa jedná o rôznorodú skupinu, v ktorej vo vyšších vekových skupinách je vysoká pravdepodobnosť množstvo pridružených ochorení, ktoré vplývajú na úroveň obranyschopnosti a reakcie na prítomnú infekciu.
V zubnom lekárstve a v odbore maxilofaciálna chirurgia je všeobecne uznávaný názor, že u pacientov s klinickými prejavmi okoločeľustného zápalu je okrem lokálnych príčin alterovaná obranyschopnosť jedinca. Pri vzniku, ale najmä pri rozsahu a rozvoji komplikácií zohráva najdôležitejšiu úlohu samotná infekcia, jej rozsah a virulencia. Pri takomto pohľade je možné vysloviť všeobecný záver, že najjednoduchšou a najúčinnejšou prevenciou rozvoja a komplikácií súvisiacich s okoločeľustnými zápalmi je prevencia vzniku a prítomnosti devitálnych zubov, ktoré sa ukazujú ako rozhodujúci a najvážnejší faktor.
doc. MUDr. Dušan Hirjak, PhD.
hirjak.dusan@gmail.com
Klinika ústnej, čeľustnej a tvárovej chirurgie LF UK a UNB, Nemocnica Ružinov, Bratislava
www.unb.sk
Doručené do redakcie 13. 11. 2016
Prijaté po recenzii 18. 11. 2016
Sources
1. Byers J, Lowe T, Goodall CA. Acute cervico-facial infection in Scotland 2010: Patterns of presentation, patient demographics and recording of systemic involvement. Br J Oral Maxillofac Surg 2012; 50(7): 626–630. Dostupné z DOI: <http://dx.doi.org/10.1016/j.bjoms.2011.11.013>.
2. Conway DI, McMahon AD, Smith K et al. Components of socioeconomic risk associated with head and neck cancer: A population-based case-control study in Scotland. Br J Oral Maxillofac Surg 2010; 48(1): 11–17. Dostupné z DOI: <http://dx.doi.org/10.1016/j.bjoms.2009.03.020>.
3. Fernandes KS, Glick M, de Souza MS et al. Association between immunologic parameters, glycemic control, and postextraction complications in patients with type 2 diabetes. J Am Dent Assoc 2015; 146(8): 592–599. Dostupné z DOI: <http://dx.doi.org/10.1016/j.adaj.2015.02.014>.
4. Handley TP, Devlin MF, Koppel DA et al. The Sepsis Syndrome in Odontogenic Infection. JICS (Journal of the Intensive Care Society) 2009; 10(1): 21–25. Dostupné z DOI: <http://dx.doi.org/10.1177/175114370901000107>.
5. Hidaka H, Yamaguchi T, Hasegawa J et al. Clinical and bacteriological influence of diabetes mellitus on deep neck infection: Systematic review and meta-analysis. Head Neck 2015; 37(10): 1536–1546. Dostupné z DOI: <http://dx.doi.org/10.1002/hed.23776>.
6. Huang L, Jiang B, Cai X et al. Multispace infections in the head and neck: Do underlying systemic diseases have a Predictive role in life-threatening complications? J Oral Maxillofac Surg 2015; 73(7): 1320.e1–10. Dostupné z DOI: <http://dx.doi.org/10.1016/j.joms.2015.04.002>.
7. Ichikawa K, Sato Y, Suzuki S et al. Fatal descending necrotizing mediastinitis from odontogenic infection in a diabetic patient. J Jpn Diabetes Soc 1997; 40(8): 557–562.
8. Juncar M, Bran S, Juncar RI et al. Odontogenic cervical necrotizing fasciitis, etiological aspects. Niger J Clin Pract 2016; 19(3): 391–396. Dostupné z DOI: <http://dx.doi.org/10.4103/1119–3077.179278>.
9. Juncar M, Popa AR, Baciuţ MF et al. Evolution assessment of head and neck infections in diabetic patients – A case control study. J Craniomaxillofac Surg 2014; 42(5): 498–502. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jcms.2013.06.009>.
10. Rao DD, Desai A, Kulkarni RD et al. Comparison of maxillofacial space infection in diabetic and nondiabetic patients. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2010;110(4): e7–12. Dostupné z DOI: <http://dx.doi.org/10.1016/j.tripleo.2010.04.016>.
11. Sugata T, Fujita Y, Myoken Y et al. Cervical cellulitis with mediastinitis from an odontogenic infection complicated by diabetes mellitus: Report of a case. J Oral Maxillofac Surg 1997; 55(8): 864–869.
12. Wang A. Ahani MA, Pogrel MA. A five-year retrospective study of odontogenic maxillofacial infections in a large urban public hospital. Int J Oral Maxillofac Surg 2005; 34(6): 646–649.
13. Wang L, Tai C, Kuo W et al. Predisposing factors of complicated deep neck infections: 12-year experience at a single institution. J Otolaryngol Head Neck Surg 2010; 39(4): 335–341.
14. Yang W, Hu L, Wang Z et al. Deep neck infection: A review of 130 cases in Southern China. Medicine (Baltimore) 2015; 94(27): e994. Dostupné z DOI: <http://dx.doi.org/10.1097/MD.0000000000000994>.
15. Zheng L, Yang C, Kim E et al. The clinical features of severe multi-space infections of the head and neck in patients with diabetes mellitus compared to non-diabetic patients. Br J Oral Maxillofac Surg 2012;50(8):757–761. Dostupné z DOI: <http://dx.doi.org/10.1016/j.bjoms.2012.01.019>.
16. Zheng L, Yang C, Zhang W et al. Is there association between severe multispace infections of the oral maxillofacial region and diabetes mellitus? J Oral Maxillofac Surg 2012; 70(7): 1565–1572. Dostupné z DOI: <http://dx.doi.org/72. 10.1016/j.joms.2011.07.010>.
Labels
Diabetology Endocrinology Internal medicine
Article was published inForum Diabetologicum

2016 Issue 3-
All articles in this issue
- Diabetes mellitus and heart failure
- Diabetes mellitus and hepatitis C
- Chronic obstructive pulmonary disease, metabolic syndrome and diabetes mellitus
- Diabetes mellitus and secondary immunodeficiency
- An infection of the urogenital tract in female patients with diabetes
- Assessment of the development of head and neck infections – comparison of cohorts of patients with and without diabetes mellitus
- Do patients with type 2 diabetes mellitus eat enough fruits and vegetables?
- DIATEENS – teenagers, healthy eating and diabetes
- Forum Diabetologicum
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diabetes mellitus and secondary immunodeficiency
- Chronic obstructive pulmonary disease, metabolic syndrome and diabetes mellitus
- An infection of the urogenital tract in female patients with diabetes
- Assessment of the development of head and neck infections – comparison of cohorts of patients with and without diabetes mellitus
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

