-
Medical journals
- Career
Profesionálna TBC na Slovensku a v Českej republike
Authors: J. Buchancová 1; V. Švihrová 1; Ľ. Legáth 2; I. Bátora 3; T. Záborský 4; E. Rozborilová 5; Z. Fenclová 6,7; P. Urban 6,7; J. Zibolenová 1; O. Osina 8; M. Janoušek 9; H. Hudečková 1
Authors‘ workplace: Ústav verejného zdravotníctva Jesseniovej lekárskej fakulty v Martine, Univerzita Komenského Bratislava 1; Klinika pracovného lekárstva a klinickej toxikológie UPJŠ Košice 2; Klinika pracovného lekárstva a toxikológie Lekárskej fakulty v Bratislave, Univerzita Komenského, Bratislava 3; RÚVZ Martin 4; Klinika TBC a respiračných chorôb Jesseniovej lekárskej fakulty v Martine, Univerzita Komenského Bratislava 5; Klinika pracovního lékařství VFN a 1. LF UK, Praha 6; Státní zdravotní ústav, Praha 7; Klinika pracovného lekárstva a toxikológie Jesseniovej lekárskej fakulty Martin, Univerzita Komenského Bratislava 8; Úrad verejného zdravotníctva SR, Bratislava 9
Published in: Epidemiol. Mikrobiol. Imunol. 63, 2014, č. 3, s. 199-204
Category: Review articles, original papers, case report
Overview
Cieľ práce:
V 15-ročnej štúdii zaznamenať zmeny počtu zamestnancov evidovaných v SR v riziku tuberkulózy (TBC) v III. a IV. kategórii rizikových prác, osobitne vyčleniť tieto rizikové práce u pracovníkov v sekcii ekonomických činností Q (zdravotníctvo a sociálna pomoc). Ďalej analyzovať súbor pacientov s diagnózou hlásenej profesionálnej TBC (profTBC) a porovnať výskyt, incidenciu, vzťah k rodovému a vekovému faktoru so situáciou profTBC v ČR.Materiál a metodika:
Údaje o počtoch zamestnancov vystavených riziku profTBC boli získané z Automatizovaného systému triedenia rizík v SR. Údaje o profTBC boli získané zo zdravotníckych štatistík (UZIŠ/NCZI v SR a SZU v ČR). Bola vykonaná retrospektívna analýza (za roky 1998–2012) hlásených profTBC ochorení vybraných z položky č. 24 Zoznamu chorôb z povolania (Infekčné a parazitárne choroby okrem tropických infekčných a parazitárnych chorôb a chorôb prenosných zo zvierat na ľudí). Kritériom pre výber boli diagnózy TBC podľa MKCH-10. V ČR boli údaje získané z položky 5.1.02 (tuberkulóza) kapitoly V. Zoznamu Nemocí z povolání. Na hodnotenie zistených údajov boli použité deskriptívne metódy štatistickej analýzy.Výsledky:
Počty rizikových pracovníkov vystavených TBC infekcii v SR za sledovaných 15 rokov klesli v III. kategórii o 30 %, z toho v Q kategórii o 40 %. V r. 2012 bolo evidovaných v III. kategórii 2027 zamestnancov, z toho v sekcii Q 1442 zamestnancov. Percentuálne zastúpenie žien sa pohybovalo medzi 81-84 %.
Celkový počet hlásených profTBC v SR a v ČR v rokoch 1998–2012 bol 86, resp. 181 prípadov, výskyt v oboch republikách má klesajúci charakter. Dokumentovaná bola prevaha výskytu TBC respiračného typu (83,7 % z celkového počtu profTBC). Výskyt ochorenia u žien bol v porovnaní s mužmi očakávane vyšší (v SR ženy 1,9-násobok výskytu, v ČR 3-násobok výskytu voči mužom). Maximum profTBC bolo typicky v rezorte Q, absolútne počty boli najvyššie v profesiách zdravotných sestier. V SR bola v r. 2012 incidencia profTBC 0,22 na 100000 nemocensky poistených, v ČR bola 0,13 na 100000 nemocensky poistených.Záver:
Incidencia profTBC sa v ČR aj v SR vyvíja priaznivo, analogicky poklesu incidencie TBC v populácii. Negatívom v oboch krajinách zostáva výskyt profTBC v strednom produktívnom veku, na rozdiel od populácie profesionálne nevystavenej TBC. Slovensko, s výnimkou susediacej ČR, je obklopené štátmi s vyššou incidenciou TBC. Nedá sa vylúčiť, že okrem známych faktorov vplývajúcich na výskyt TBC, by k zvýšenému počtu ochorení TBC, vrátane profTBC, mohol prispieť presun osôb z východnejších krajín (aj migrácia za prácou). Je trvale dôležité nepoľaviť v epidemickej ostražitosti, správnou bariérovou ošetrovateľskou technikou minimalizovať riziko TBC aj v zdravotníctve na najnižšiu možnú mieru. V prípade aktívnej TBC správne, včas a dostatočne dlho aplikovať kontrolovanú liečbu, znižujúcu o. i. výskyt multirezistentnej formy TBC. .Kľúčové slová:
rizikové práce – profesionálna tuberkulóza – zdravotníci – incidencia – TBC dýchacieho systému a iných lokalizáciíÚVOD
Podľa údajov WHO z roku 2012 je tuberkulóza (TBC) po HIV druhým najčastejším infekčným ochorením vo svete [32]. Postihuje v 85 % dýchacie ústrojenstvo. Druhou najčastejšou lokalizáciou vo svete je urogenitálny systém [25]. Manifestné TBC ochorenie sa vyvinie len u relatívne malého počtu. Naproti tomu latentná TBC postihuje až cca 1/3 svetovej populácie [21, 26]. Veľkému počtu ochorení by sa dalo zabrániť redukciou chudoby, zlepšením životnej úrovne, zvýšením hygienického štandardu, lepšou zdravotnou starostlivosťou, správnym liečením [2, 27]. Odhaduje sa, že v roku 2012 bolo vo svete 8,6 miliónov nových TBC ochorení a 1,3 mil. úmrtí, z toho 0,3 mil. úmrtí v spojení s HIV. Ekvivalentný odhad týmto údajom zodpovedajúcej incidencie vo svete je 122/100 000 osôb pri zohľadnení súčasných nedostatkov pri zbere a analýze z rôznych lokalít sveta. Počet hlásených TBC prípadov v roku 2010 v Európe bol 15/100 000 [18]. Ochorenie je častejšie u dospelých v produktívnom veku.
V roku 2012 bolo podľa odhadov vo svete 530 000 prípadov TBC u detí a 74 000 detí na TBC zomrelo. WHO uvádza, že na rozdiel od krajín ázijského a afrického kontinentu, Európsky región sa podieľal na globálnom svetovom výskyte TBC ochorení len 4 %. Vo viacerých krajinách západnej Európy je incidencia TBC pod 20/100 000, aj pod 10/100 000 osôb [32].
Slovenská republika (SR) a Česká republika (ČR) patria v súčasnosti medzi krajiny s nízkym výskytom TBC [9]. Incidencia tohto infekčného ochorenia, s ohľadom na dlhoročnú realizáciu komplexu preventívnych opatrení a výsledky v liečbe, bola v roku 2012 v SR podľa údajov Národného registra TBC Vyšné Hágy 6,4/100 000 obyvateľov, v ČR podľa ÚZIS Praha 5,8/100 000 obyvateľov. Postupne dosiahnutý pokles zaradil tieto dva štáty v celosvetovom meradle medzi krajiny s nízkou incidenciou TBC. Uvedené ukazovatele sú v súčasnosti zároveň so Slovinskom najlepšími aj v rámci východného bloku Európskej únie (EÚ) [3, 27, 32]. Pokles incidencie TBC v SR bol dôvodom zrušenia BCG vakcinácie u 11-ročných detí. Podobne ako v ČR, od roku 2012 bola aj v SR zrušená plošná vakcinácia novorodencov. Napriek aktuálne nízkej incidencii by bolo však nerozumné poľaviť v epidemiologickej ostražitosti [29]. Pretrvávajúce vyššie riziko akvirovania TBC bude súvisieť aj v našom stredoeurópskom priestore so súčasnou migráciou obyvateľstva za prácou z lokalít s vyšším výskytom TBC, s výskytom infekcie HIV, s cestovateľskými aktivitami, vyšším výskytom u osôb žijúcich v chudobe, s bezdomovcami, s osobami na pokraji spoločnosti, s väzňami a i. [4, 7, 18]. Očakáva sa, že s narastajúcim počtom multirezistentných foriem TBC sa môžu vyskytnúť v rôznych vekových kategóriách aj problémy v liečbe TBC [2, 3, 8, 12, 27].
Tuberkulóza dlhoročne zostáva v SR, obdobne aj v ČR, treťou najčastejšou interhumánne prenášanou profesionálnou nákazou. Zdravotníci boli a sú v prvej línii vo zvýšenej miere dokázateľne vystavení tejto inhalačnej nákaze počas priameho kontaktu s chorými na TBC, hlavne na pracoviskách pneumoftizeológie a pri niektorých špecifických diagnosticko-liečebných postupoch, zriedkavejšie aj pri ošetrovaní chorých v iných odboroch, napr. na chirurgii, stomatológii, kardiológii, gerontológii, ORL, v odbore všeobecného lekárstva, na patologicko-anatomických pracoviskách a niekedy aj pri poskytovaní sociálnych služieb [5].
Zamestnávatelia v SR a ČR majú povinnosť zaraďovať práce do I.–IV. kategórie podľa výskytu a miery zdravotných rizík, pričom rizikové práce sa evidujú v III. a IV. kategórii [28, 36]. Zaradenie do IV. kategórie zodpovedá najvyššej miere rizikovosti. Zaradenie určujú a v prípade potreby menia, v rámci dohľadu na faktory práce, pracovné prostredie a pracovné podmienky orgány verejného zdravotníctva v súčinnosti s pracovníkmi Pracovno-zdravotných služieb, ktoré zároveň zabezpečujú dohľad nad zdravotným stavom zamestnancov [20]. Zamestnávatelia, kontrolovaní v rámci štátneho zdravotného dozoru, sú povinní vykonať všetko potrebné pre zlepšovanie ochrany a podpory zdravia rizikám vystavených zamestnancov tak, aby nedochádzalo ku vzniku chorôb z povolania (CHzP) [14, 15, 30, 31, 34, 36].
Cieľom práce bola longitudinálna 15-ročná analýza kategorizácie rizikových prác z titulu TBC v SR za obdobie rokov 1998–2012 a výskytu profesionálnej TBC (profTBC) na Slovensku. Údaje boli porovnané s dostupnými údajmi o profTBC v ČR.
MATERIÁL A METODIKA
Údaje o počtoch zamestnancov vystavených riziku profTBC boli získané z Automatizovaného systému triedenia rizík (ASTR) v SR. Vykonali sme 15-ročnú retrospektívnu analýzu (za roky 1998-2012) hlásených profTBC ochorení v SR z položky č. 24 (v rámci infekčných a parazitárnych prenosných ochorení) Zoznamu chorôb z povolania SR (poznámka: aj v staršom Zozname CHzP SR v Prílohe č. 1 Vyhlášky č. 149/1988 Slovenskej socialistickej republiky z tej istej položky č. 24) [35]. Kritériom pre výber boli diagnózy: A15-A19, a ďalšie (M49.0, M51) nachádzajúce sa v Zoznamoch CHzP podľa MKCH-10, okrem silikotuberkulózy.
Analogicky v tom istom časovom úseku sme analyzovali hlásené profTBC v ČR v rámci Zoznamu nemocí z povolání, z kapitoly V. položky profesionální tuberkuloza 5.1.02 [16,24].
Údaje zo SR sme získali zo zdravotníckych štatistík Ústavu zdravotníckych informácií a štatistiky (UZIŠ) SR, v súčasnosti Národného centra zdravotníckych informácií (NCZI) SR [17]. Údaje za ČR sme získali z Přehledů hlášených profesionálních onemocnění, od r. 2008 zo štatistík Nemoci z povolání v České republice, vydávaných Státním zdravotním ústavem (SZÚ) [24]. Na hodnotenie zistených údajov sme použili deskriptívne metódy štatistickej analýzy.
VÝSLEDKY
Počty pracovníkov vystavených v SR práci v riziku TBC v III. a v IV. kategórii rizikových prác v rokoch 1998–2012 sú na obrázku 1. Zaznamenali sme klesajúci trend evidencie počtu zamestnancov vystavených riziku TBC infekcie na Slovensku. V roku 2012 v riziku profTBC v III. kategórii pracovalo 2027 zamestnancov, z toho v sekcii Q (kategórii ekonomických činností: zdravotníctvo a sociálna pomoc) 1442 (71,1 %) zamestnancov. Zvyšné rizikové práce u 585 (28,9 %) zamestnancov v riziku profTBC boli vyhlásené u policajtov, ktorí boli v práci v styku s migrantami, u pracovníkov v útulkoch, azylových zariadeniach, eventuálne u zamestnancov v iných komunitách so zvýšeným výskytom TBC.
Image 1. Počty pracovníkov v riziku profTBC Fig. 1. Numbers of employees at risk of occupational tuberculosis 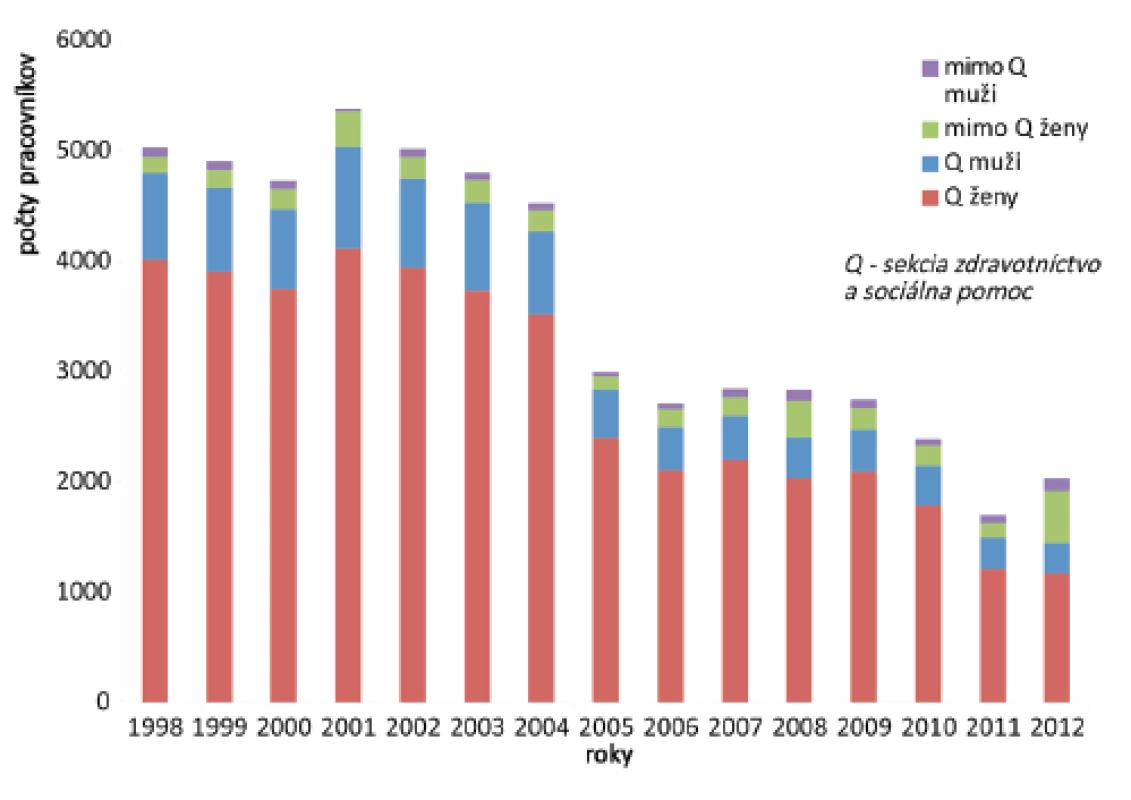
V rokoch 1998–2000 bolo v evidencii IV. kategórie ročne 29 zamestnancov (z toho 28 žien) všetci zo sekcie Q. V nasledujúcich 3 rokoch tieto počty klesli na 2 ženy v sekcii Q, po roku 2003 rizikovú prácu TBC IV kategórie SR nemá. Percentuálne zastúpenie žien v riziku TBC III. kategórie v roku 1998 bolo 82,7 %, v sekcii Q 83,6 %. V roku 2012 pracovalo v riziku TBC III kategórie 1643 (81,1 %) žien, v sekcii Q 1170 (57,7 %) žien. Za sledovaných 15 rokov klesol počet zamestnancov v III. kategórii rizika TBC o 30 %, v zdravotníctve o 40 %.
V pätnásťročnom období, v rokoch 1998–2012, bolo na Slovensku hlásených 86 profTBC a v ČR 181 profTBC (obr. 2). Zatiaľ čo v 5-ročnom časovom období rokov 1998–2002 sa ročný výskyt v SR pohyboval medzi 6–10 prípadmi ochorení profTBC (spolu 40), v rokoch 2008–2012 sa evidovalo ročne 3–6 nových profTBC (spolu 23). V ČR v 5-ročnom intervale rokov 1998–2002 bolo hlásených spolu 90 profTBC. V 5-ročnom období, v rokoch 2008–2012, v ČR bolo hlásených len 31 profTBC.
Image 2. Hlásenie profTBC v rokoch 1998–2012 Fig. 2. Reported cases of occupational tuberculosis in 1998–2012 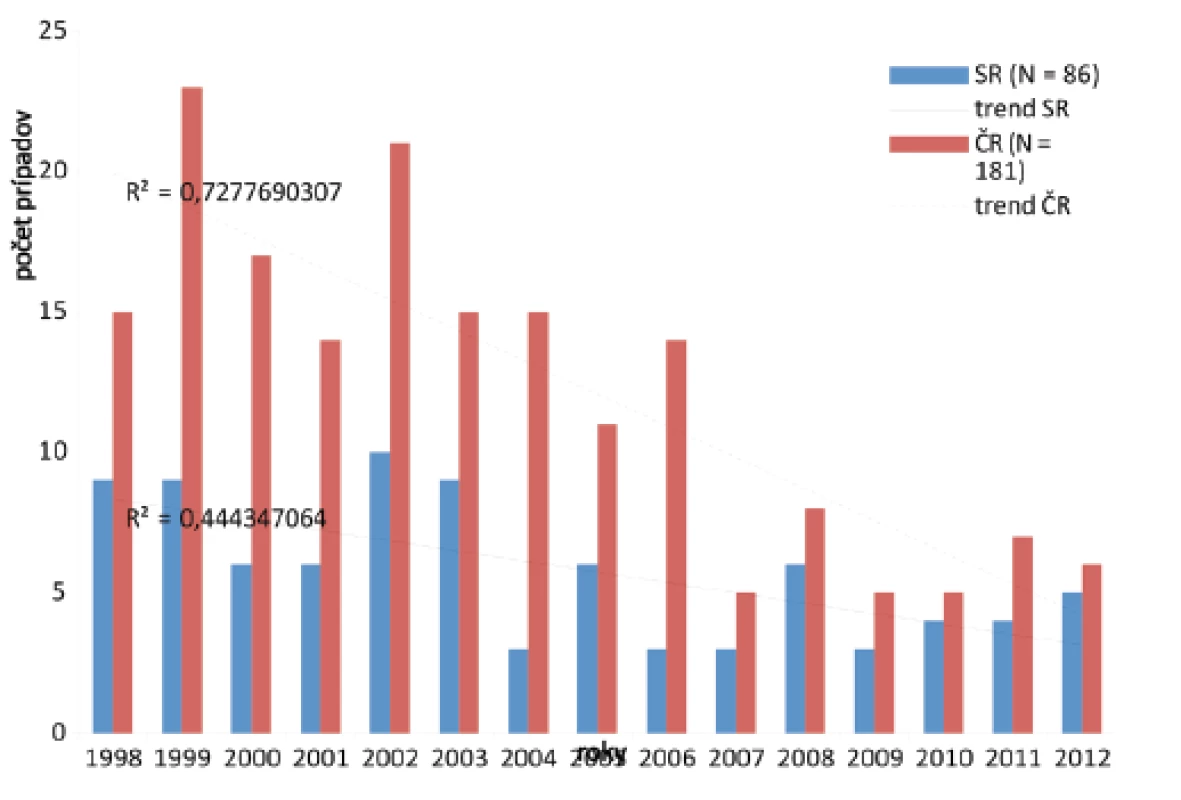
Počty prípadov profTBC podľa foriem MKCH-10 v SR sú znázornené na obr. 3. V analyzovanom období bola očakávaná jednoznačná prevaha respiračného typu profTBC (dg. A15, A16, A19) – spolu 72 prípadov, t. j. 83,7 % z celkového počtu hlásených profTBC. Mimopľúcna forma profTBC (v položke A 18, M51, M49,0) bola hlásená v 14 prípadoch, z toho TBC štruktúr chrbtice (M51, M49.0) v dvoch prípadoch.
Image 3. Počty prípadov v SR Fig. 3. Cases of occupational tuberculosis in the Slovak Republic 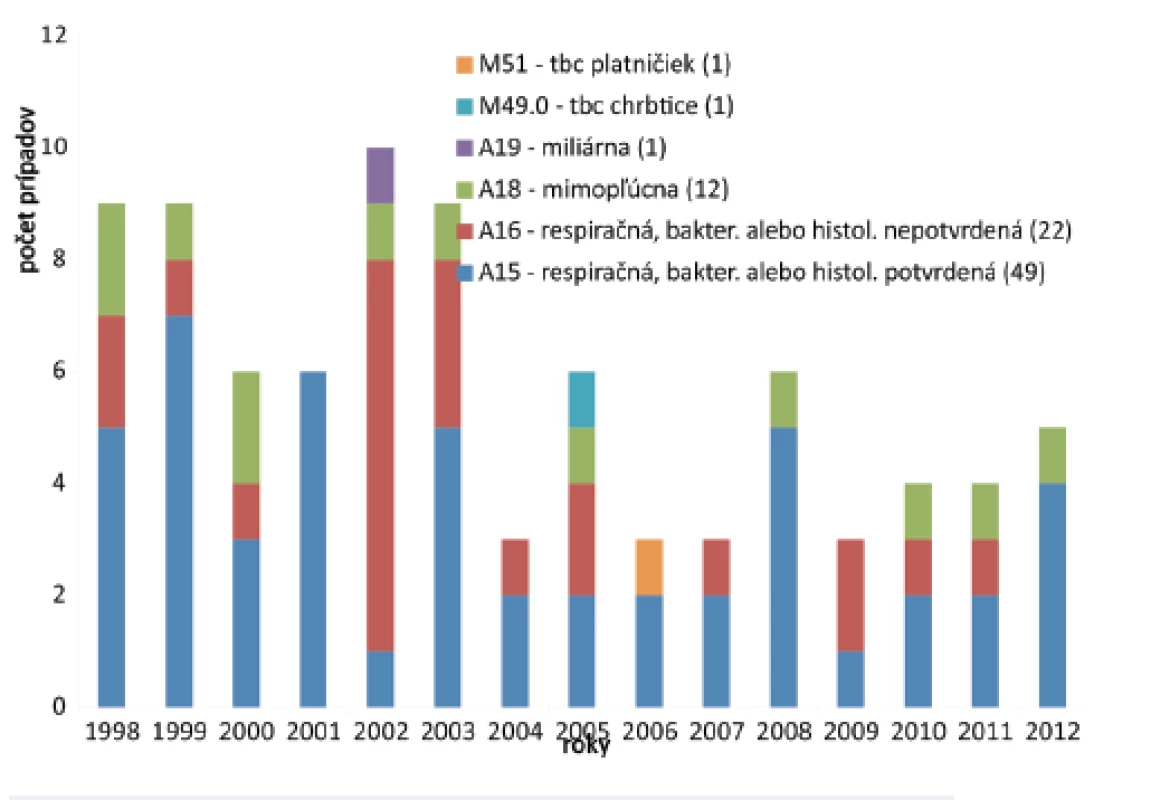
V SR bolo celkom v rokoch 1998–2012 hlásených u žien 56 profTBC, v ČR bolo hlásených 136 profTBC (obr. 4). Vzhľadom na vysoké percento žien v SR zamestnaných v zdravotníctve (65,1 %) bol 1,9-násobne vyšší výskyt profTBC u žien v porovaní s mužmi. V ČR pri 75,1 % zamestnanosti žien v zdravotníctve bol 3-násobne vyšší výskyt profTBC v porovnaní s mužmi.
Image 4. ProfTBC u žien Fig. 4. Cases of occupational tuberculosis in females 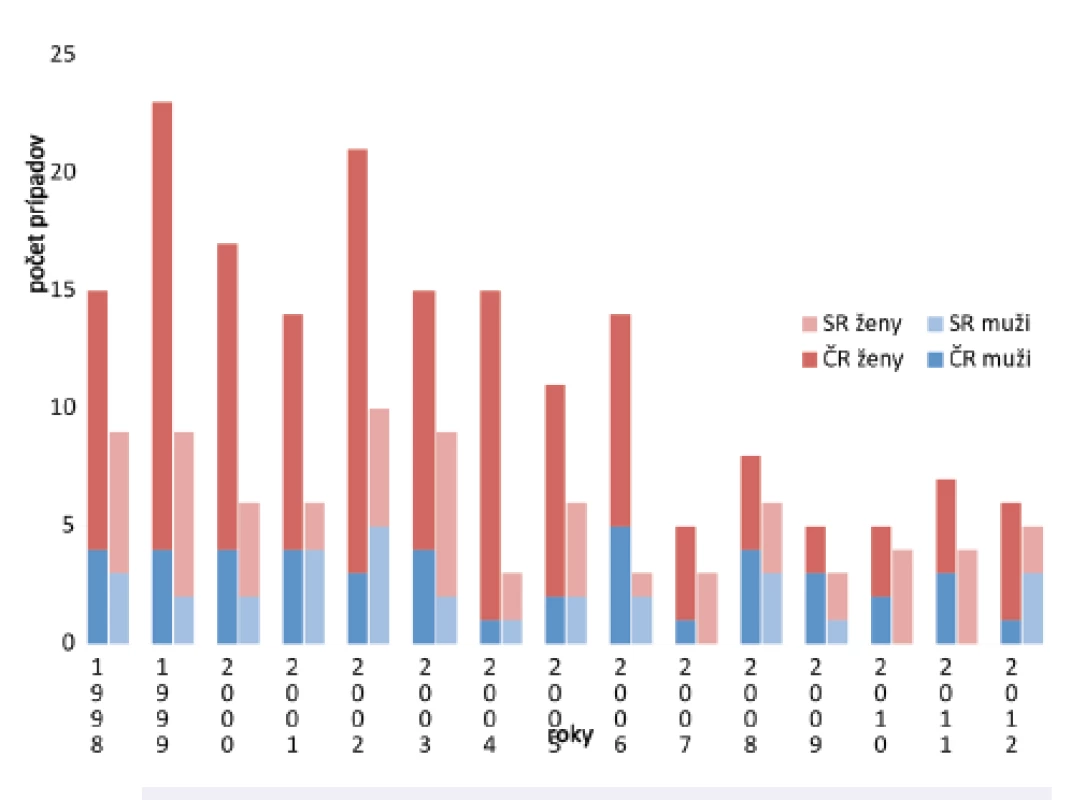
Incidencia profTBC na 100 000 nemocensky poistených v SR a ČR je znázornená na obr. 5. V SR najnižšia incidencia bola zaznamenaná v rokoch 2007 a 2009 (0,13/100 000 nemocensky poistených), najvyššia v roku 2002 (0,49/100 000 nemocensky poistených). V ČR najnižšia incidencia bola zaznamenaná v roku 2007 (0,11/100 000 nemocensky poistených), najvyššia v roku 1999 (0,50/100 000 nemocensky poistených).
Image 5. Incidencia profTBC Fig. 5. Incidence of occupational tuberculosis 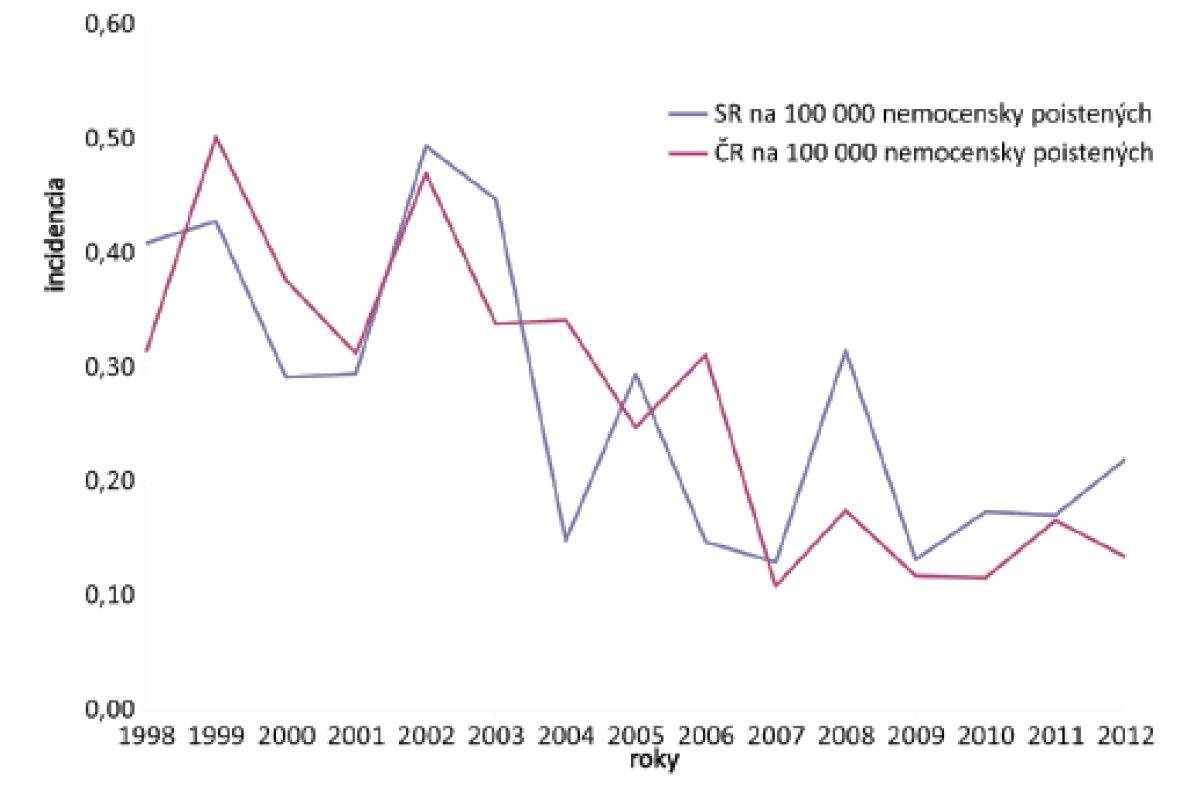
V ČR, na rozdiel od SR, sa dá od roku 2008 sledovať u profTBC aj veková štruktúra; v rokoch 2008–2012 minimálne vekové rozpätie v čase hlásenia profTBC bolo 29–39 rokov, maximálne 46–59 rokov. Priemerný vek pri hlásení profTBC sa posunul z 34 rokov v roku 2008 na 50 rokov v roku 2012. Minimum rokov vystavenia riziku TBC nákazy pri hlásení profTBC kolísalo v rokoch 2008–2012 od 0,4 (TBC pohrudnice) do 5 rokov, expozičné maximum sa pohybovalo od 12 do 35 rokov.
V rokoch 2008–2012 bol najvyšší počet profTBC v ČR u zdravotných sestier – odborných ošetrovateľov, u sanitárov – pomocných ošetrovateľov, nasledovali lekári, laboranti a pomocné upratovacie služby.
Obdobný výskyt bol aj v profesijných kategóriach v SR. Mimo rezortu zdravotníctva bola v 5 ročnom období (2008-2012) hlásená v SR profTBC len v 2 prípadoch (1 lekár v oblasti sociálnej starostlivosti, 1 pracovník pohraničnej stráže).
DISKUSIA
Podľa odborových odvetví/rezortov sa profesionálne infekcie s interhumánnym prenosom dlhoročne vyskytovali a vyskytujú nielen v SR a v ČR, ale aj v iných krajinách EÚ, najviac v zdravotníctve [6, 13, 22, 33]. Napríklad v roku 2010 bola incidencia TBC u obyvateľov susedného Maďarska 17/100 000, t. j. vyššia v porovnaní s ČR a SR [32]. Interhumánne profesionálne infekcie boli v Maďarsku druhými najčastejšími CHzP, z 86 prípadov nákaz bolo hlásených 8 (9,3 %) profTBC, všetko u zdravotníkov (z toho u 5 žien – 5,8 %). V uvedenom roku bolo riziku Mycobacterium tuberculosis vystavených v Maďarsku 24 357 zamestnancov [13].
Podľa analýzy výskytu profesionálnych infekčných ochorení v Poľsku, kde je vyššia incidencia TBC vo všeobecnej populácii v porovnaní so SR a ČR (roky 2009–2011 23/100 000 obyvateľov), bolo v 15-ročnom období (roky 1994–2008) u zdravotníkov hlásených z 8 220 profesionálnych nákaz takmer 1 900 (23,1 %) profTBC [33]. Najvyšší počet profesionálnych nákaz bol u zdravotných sestier [33]. Zhodne s trendom znižovania CHzP v SR aj v ČR sa v Poľsku medzi rokmi 1998–2001 počet profesionálnych infekcií postupne znížil o 40 %. V roku 2001 bolo hlásených 100 (14,0 %) prípadov profTBC [22]. Priemerná incidencia profTBC v rokoch 2009–2011 v Poľsku bola v porovnaní s incidenciou prof TBC v SR a v ČR v tom istom období vyššia – 6,9/100 000 obyvateľov [23].
Pokles počtu zamestnancov vykonávajúcich rizikové práce s faktorom infekcie v zdravotníctve v III. a IV. kategórii v SR po roku 1990 priaznivo ovplyvnili meniace sa pracovné podmienky s účinnejšími opatreniami v ochrane zdravia pri práci, výrazný pokles výskytu hepatitídy A a hepatitídy B po zavedení povinnej vakcinácie po roku 1983. V III. kategórii rizikových prác v SR aj preto po roku 1998 dominuje už hlavne riziko z infekcií prenášaných vzdušnou cestou. Všeobecne sa prijíma názor, že aj pri dodržaní pravidiel bezpečnosti pri práci pretrváva zvýšené nebezpečenstvo z TBC nákazy.
V ČR sa od roku 2003 problematike kategorizácie prác vo vzťahu ku výskytu CHzP venujú Kučera a Hlaváč [10]. Opakovane upriamujú pozornosť i na to, že pacienti s hlásenými profesionálnymi nákazami sú evidovaní prevažne v kategóriách I.–II., t. j. sú zväčša z registrácie nerizikových prác. Uviedli, že napr. v roku 2012 bolo zo 154 profesionálnych nákaz v ČR až 68 % chorých zaradených v I.–II. kategórií prác, len 19 % pochádzalo z evidencie zvýšenej expozície biologickým faktorom. Ďalších 13 % profesionálnych nákaz zamestnávatelia nemali kategorizovaných. Detailnejšie údaje o počtoch pracovníkov vystavených TBC nákaze v zdravotníctve v ČR poskytuje Informačný systém hygienickej služby v module Kategorizace prací ,,IS KaPr“ [10].
Klesajúci počet profTBC a údaje o jej incidencii v ČR aj v SR, odrážajú epidemiologickú situáciu o TBC v populácii týchto krajín, doteraz stále nepriaznivejšiu v SR. V krajinách susediacich zo SR, s výnimkou ČR a Rakúska, je incidencia TBC v populácii nasledovná: rok 2012 Maďarsko 18,0, Poľsko 21,0 a Ukrajina 93,0/100 000 obyvateľov [32]. To je upozornením, že kontakt s uvádzaným obyvateľstvom, prichádzajúcim hlavne z východnej oblasti, môže niekedy zvýšiť výskyt TBC aj tam, kde je TBC v nízkej incidencii. Tak tomu bolo v prípade profTBC nákazy u zamestnanca hraničnej polície. Išlo o referenta Mobilnej zásahovej jednotky hraničnej polície na slovensko-ukrajinskej hranici, ktorý musel okrem bežnej hliadkovej činnosti, kontroly osôb a dopravných prostriedkov zaisťovať aj niektorých cudzincov. Pri eskortáciách v služobnom motorovom vozidle bol v tesnej blízkosti (v dychovej zóne) migrantov, u ktorých sa zistila TBC (priestor vodiča a veliteľa policajnej hliadky bol oddelený od priestoru pre migrantov len kovovou mrežou).
Pokles počtu zamestnancov v zdravotníctve v SR v oblasti pneumoftizeológie súvisel čiastočne aj s poklesom TBC v populácii. Do určitej miery sa uplatnil aj vplyv rôznych racionalizačných opatrení v celom rezorte zdravotníctva, presun časti chorých do ambulantnej starostlivosti. Redukcia počtu zdravotníkov viedla aj ku poklesu exponovaných rizikovým prácam, vrátane poklesu počtu pracovníkov v riziku TBC nákaz. V rokoch 2002–2009 odišlo v SR zo zdravotníctva okolo 8 000 stredných zdravotníckych pracovníkov, nezriedka za lepšie platenou prácou do zahraničia. Prácu v zahraničí uprednostnilo v ostatnom desaťročí aj veľa lekárov zo SR (cca 2 800). Pri prepočte výskytu profTBC v zamestnaneckých kategóriách zdravotníctva treba brať do úvahy početnosť pracovníkov v nich obsiahnutú. S ohľadom na menší, t. č. cca polovičný celkový počet lekárov vs. celkový počet zdravotných sestier v SR sa zvýrazní častosť výskytu profesionálnych nákaz, vrátane profTBC u lekárov.
Najviac hlásených profTBC v SR bolo z Košického a Prešovského kraja, v ČR z Prahy a Stredočeského kraja (podľa kraja ich vzniku, kde zamestnanci vykonávali svoju prácu). V oboch štátoch jednoznačne prevažuje postihnutie TBC dýchacieho systému. Z dostupných materiálov sa nám podarilo získať údaje o presnejšom členení respiračnej formy profTBC len v SR (50 prípadov bakteriologicky alebo histologicky potvrdených prípadov – 58 % z respiračných foriem).
Ukázalo sa, že v ČR bol výskyt profTBC v rokoch 2008–2012 vyšší v porovnaní s výskytom TBC pri pneumokoniózach (silikotuberkulóza + uhľokopská pneumokonióza s TBC) 31 profTBC vs. 19 TBC pri pneumokoniózach [24]. V SR bolo v tých istých rokoch 23 prípadov profTBC a len 2 ochorenia s diagnózou silikotuberkulóza [1]. Celkovo počet pneumokonióz v SR aj v ČR po roku 1991 výrazne klesol. Na rozdiel od toho bol pokles pneumokonióz v susednom Poľsku v roku 2010 prerušený vzostupom o 156 prípadov (o 24,6 %) [33]. Takáto situácia je upozornením na nutnosť kvalitného dohľadu na zdravotný stav u skupiny chorých, aj čo sa týka prevencie infekcie TBC, a to aj po vyradení z prašnej expozície, aby sa zamedzilo nárastu nasadajúcej TBC, častejšie sa vyskytujúcej v menejcennom teréne fibrokonióz.
O manifestácii profTBC vo vzťahu k veku v SR a ČR boli dostupné len čiastkové údaje. Hassmanová et al. upozornili, že v 31-člennom súbore zdravotníkov z východných Čiech v rokoch 1986–2000 bolo maximum výskytu profTBC do 35 roku ich veku [6]. U 49 prípadov profTBC u zdravotníkov zo stredného Slovenska v rokoch 1979–1998 bol priemerný vek pri hlásení ChzP 41,7 ± 11,3 rokov [1]. Priemerný vek pri hlásení profTBC v ČR sa v súčasnosti (rok 2012) posunul k 50-tym rokom. V SR sa v rámci údajov NCZI vekový faktor pri TBC osobitne zatiaľ nevyhodnocoval. Vo všeobecnej populácii ČR sa TBC v roku 2012 vyskytovala u mužov aj u žien hlavne vo veku nad 75 rokov, čo je typické pre krajiny s nízkym výskytom TBC. U mužov bol však nárast ochorení aj v strednej vekovej kategórii nad 45 rokov [19]. Na rozdiel od týchto údajov sa profTBC u žien, pracujúcich hlavne v zdravotníckych profesiách, diagnostikovala v mladšom veku. Fenclová et al. zdôraznili, že profTBC v ČR v rokoch 1996-2007 v zdravotníctve vznikla až u 1/3 ochorení v mladšom veku, v prvých 4 rokoch expozície [5]. Aj keď sa v súčasnosti objavuje určitá tendencia posunu profTBC ku staršiemu veku, maximum jej výskytu stále zostáva v strednom produktívnom období života. Preto vznikajú aj rôzne problémy spojené okrem liečby s následnými dočasnými, niekedy aj trvalými zmenami v pracovnej spôsobilosti.
Porovnávanie veku chorých pri hlásení profTBC s vekom pri hlásení silikotuberkulózy (silikoTBC) u mužov (18 prípadov) v ČR v rokoch 2008-2012 ukázalo, že priemerný vek pri hlásení silikoTBC bol vyšší – 63 rokov. V SR boli v uvedených 5 rokoch hlásené len dva prípady silikoTBC (u 38-ročného a 79-ročného muža). Na vekové rozdiely pri hlásení profTBC vs. silikoTBC sme upozornili na inom mieste [1].
Ochorenie TBC sa omnoho častejšie vyskytuje u mužov než u žien. Je to odraz vyššieho zastúpenia mužov v rôznych rizikových skupinách (HIV infikované osoby, bezdomovci, väzni, migranti). V roku 2010 bol pomer medzi mužmi a ženami za celý Európsky región WHO 2,1 : 1. Podobný výsledok bol aj vo východných krajinách EÚ (1,8). V ČR roku 2012 bol pomer muži vs. ženy 1,9 : 1 [18,19]. Keďže profTBC sa vyskytuje najčastejšie v rezorte, kde je výrazná prevaha žien, neprekvapuje, že profTBC sa vyskytuje v SR 1,9-násobne a v ČR až v 3-násobne častejšie u žien v porovnaní s mužmi. Možný prenos TBC z matiek s profTBC na detskú populáciu sa doteraz nesledoval.
Z hľadiska lokalizácie sa TBC pľúc v populácii vyskytuje v ostatných rokoch v rámci EÚ regiónu opakovane v 83 %. V ČR v roku 2012 bolo hlásených 90 % prípadov TBC dýchacieho ústrojenstva, z toho pľúca boli postihnuté v 93 % [18,19]. ProfTBC v našom sledovaní v SR sa týkala tiež dominantne pľúcnych foriem.
Pri vykonávaní vstupnej lekárskej prehliadky do zamestnania so zvýšeným ohrozením TBC infekciou treba realizovať a archivovať prehľadnú RTG snímku pľúc, zistiť bazálnu reakciu pri Mantoux II a tiež starostlivo posúdiť kontraindikácie pre prácu. Pri periodických vyšetreniach sa indikuje opakovaná RTG snímka už len v prípadoch klinického podozrenia na TBC, súbežne s ďalšími vyšetreniami spúta na BK, Quantiferon testu atď. Zamestnanci v riziku TBC majú byť dôkladnejšie lekársky vyšetrení po prekonaní závažnejších respiračných infekcií, pri oslabení imunity z rôznych príčin, pri ťažšom diabete atď. Osobitnú pozornosť vo všeobecnosti treba venovať prípadnému zahajovaniu biologickej liečby, napr. pri reumatoidnej artritíde, ktorá zvyšuje u pacientov liečených TNF antagonistami exacerbácie latentných infekcií, hlavne TBC [11, 21]. Pri plánovaní tejto liečby sa odporúča u všetkých pacientov vyšetrenie na možnú latentnú TBC prostredníctvom interferon-gama release assay (IGRA) testu, prípadne (hlavne u detí) aj tuberkulínového testu. Odporučiť treba aj prerušenie expozície v rizikovej práci s faktorom nákazy TBC. Pri perzistujúcej špecifickej imunitnej odpovedi na M. tuberculosis sa popri liečbe TNF antagonistami odporúča následná cielená preventívna liečba – chemoterapia znižujúca výskyt TBC.
U zdravotníkov treba byť ostražitými aj s ohľadom na informácie o globálnych údajoch o výskyte TBC vo svete, spojitosti výskytu s HIV, s migráciou obyvateľstva, chudobou, nárastom multirezistentných TB atď. [3, 7, 12, 18, 19, 32]. Nevyhnutne dôležité pre prácu v riziku TBC je dôsledné dodržiavanie hygienicko-epidemiologického štandardu pracoviska, správnej bariérovej techniky a pravidiel osobnej ochrany pri práci. V oblasti prevencie a kontroly TBC ochorení sa lekár vykonávajúci vstupné, periodické, výstupné, eventuálne následné lekárske prehliadky riadi v SR Vyhláškou č. 585/2008 Z. z. a očkovaním podľa § 8 tejto vyhlášky [29, 31].
Napriek registrovanému poklesu počtu profTBC treba upozorniť na možný vyšší reálny výskyt TBC profesionálnej genézy s ohľadom na niektoré špecifiká rizikového chovania sa v práci a prístupe zdravotníka podceňujúceho niekedy diagnostiku a registráciu TBC ochorenia. To negatívne vplýva nielen na liečbu chorého zamestnanca, ale môže byť aj zdrojom nákazy ďalších osôb v pracovno-popracovnom okruhu.
Pokles výskytu profTBC na Slovensku aj v ČR súvisí s priaznivo sa vyvíjajúcim poklesom TBC chorôb v populácii detí a dospelých v SR rovnako ako v ČR, so zlepšením pracovných podmienok, dodržiavaním správnej bariérovej techniky pri ochrane zdravia pri práci aj samotnými zamestnancami [12, 19, 32]. V poslednom desaťročí klesá v SR aj počet pracovníkov zaradených z titulu ohrozenia TBC do III. kategórie rizikových prác. Svoje miesto v prevencii zaujala aj Pracovná zdravotná služba (PZS), ktorá dohliada na zdravotný stav zamestnancov a na ich pracovné prostredie, s cieľom dosiahnuť v spolupráci s vedením organizácií a s ďalšími zložkami minimalizovanie rizika na najnižšiu možnú mieru. V prípade ochorenia je dôležitá správna včasná dostatočne dlhá kontrolovaná liečba, znižujúca aj výskyt multirezistentnej formy TBC [32].
ZÁVER
Rezort zdravotníctva a sociálnych služieb v SR aj v ČR, podobne ako je tomu aj v ďalších krajinách, aj pri poklese počtu prípadov profTBC ostáva v porovnaní s inými rezortmi rizikovejším pre ochorenia TBC. Ochorenia profTBC sú zastúpené výrazne častejšie u žien. Negatívom zostáva, že ich vznik sa viaže, na rozdiel od výskytu v populácii, vrátane baníckych profesií, významne na produktívne vekové obdobie. Preto je trvale nutné nepoľaviť v epidemiologickej ostražitosti.
Do redakce došlo dne 20. 12. 2013.
Adresa pro korespondenci:
Prof. MUDr. Janka Buchancová, CSc.
Ústav verejného zdravotníctva JLF UK
Sklabinska 26
03601 Martin
Slovenská republika
e-mail buchancova@jfmed.uniba.sk
Sources
1. Buchancová J, Švihrová V, Hudečková H, Rozborilová E, et al. Dostáva sa profesionálna TBC po rokoch do úzadia? In: Hudečková H, Švihrová V, Baška T. Aktuálne problémy verejného zdravotníctva vo výskume a praxi. Martin: JLF UK, 2013 : 33–39. ISBN 978-80-89544-39-4.
2. Caminero JA, Matteelli A, Loddenkempler R. Tuberculosis: are we making incurable? Eur Respir J, 2013;42 : 5–8.
3. Čermák P, Havelková M. Tuberkulóza – stále aktuální problém. Prakt Lék, 2009;89 : 692–697.
4. Fabianová K, Macková, B. 25. Pečenkovy epidemiologické dny. Epidemiol Mikrobiol Imunol, 2012;61 : 121–126.
5. Fenclová Z, Urban P, Pelclová D, Šuvarinová N. Zdravotníci a nemoci z povolání v České republice. Med Pro Praxi, 2009;6 : 69–71.
6. Hassmanová V, Vaněčková J, Strnad L. Evaluation and development of occupational diseases in East Bohemian region in 1986–2000. Acta medica (Hradec Králové), 2001;44; Suppl.:35–43.
7. Homolka J, Krejbich F. Tuberkulóza u cizinců v České republice v letech 2003–2006. Čas Lék čes, 2008;147 : 155–158.
8. Homolka J. Rok 2010 – Rok plíce. Čas Lék čes, 2010;149 : 133–134.
9. Homolka J, Krejbich F, Holub J. Tuberkulóza v České republice v roce 2009. Čas Lék čes, 2011;150 : 330–333.
10. Kučera I, Hlaváč P. Rizikové faktory pracovního prostředí a profesionální onemocnění hlášená v České republice v roce 2012. Prakt Lék, 2012;93 : 226–230.
11. Miškovská M, Fábry J. Riziko tuberkulózy pri biologickej liečbe. In: XXIII Slovensko-poľské Vojtek-Rudnikove dni detskej pneumoftizeológie a imunoalergiológie. Recenzovaný zborník prác. Dolný Smokovec: Šrobárov ústav, 2011 : 79–80. ISBN 978-80-89544-03-5.
12. Miškovská M, Nevická E, Frecerová K, Fábry J. Situácia v tuberkulóze u detí v Slovenskej republike v rokoch 1998–2009. In: XXIII. Slovensko-poľské Vojtek Rudnikove dni detskej pneumoftizeológie a imunoalergiológie. Dolný Smokovec: Šrobárov ústav, 2011 : 19–22. ISBN 978-80-89544-03-5.
13. Nagy I, Nagy K, Hudák A, Brunner P, et al. Activities of the Hungarian Occupational Health Services in 2010, the Number of reported Diseases of Occupational Origin And Cases of Increased Exposure. Report of the Hungarian Occupational Health Services, 2010;16 : 127–149.
14. Nariadenie vlády SR č. 83/2013 Z. z. o ochrane zdravia zamestnancov pred rizikami súvisiacimi s expozíciou biologickým faktorom pri práci.
15. Nařízení vlády ČR č. 361/2007 Sb., kterým se stanoví podmínky ochrany zdraví při práci, ve znění pozdějších předpisů.
16. Nařízení vlády ČR č. 114/2011 Sb., kterým se mění nařízení vlády č. 290/1995 Sb., kterým se stanoví seznam nemocí z povolání.
17. NCZI. Choroby z povolania alebo ohrozenia chorobou z povolania v SR (Choroby z povolania, profesionálne otravy a iné poškodenia zdravia pri práci v SR). NZCI (UZIŠ), Bratislava, 1999–2013, ZŠ-6.
18. Nováková Z. Tuberkulóza v Evropě v roce 2010 na základě výsledků Tuberculosis surveillance in Europe. ÚZIS ČR, Aktuální informace č.55/2012, 4 s.
19. Nováková Z. Výskyt tuberkulózy v České republice v roce 2012. ÚZIS ČR, Aktuální informace č.21/2013, 7 s.
20. Odborné usmernenie MZ SR o náplni lekárskych preventívnych prehliadok vo vzťahu ku práci. Vestník MZ SR, 2010;58 : 1–62.
21. Pai M, Kalantri S, Heda K. New tools and emerging Technologies for the diagnosis of tuberculosis. PartI. Latent tuberculosis. Expert Rev Mo ll. Diagn, 2006;6 : 177–184.
22. Peplonska B, Szeszenia-Dabrowska N. Occupational diseases in Poland 2001. Inter J Occupat Med Environ Health, 2002;15 : 337–345.
23. Szeszenia-Dabrowska N, Wilczynska U. Occupational diseases among workers employed in various branches of the national economy. Medycyna Pracy, 2013;64 : 161–174.
24. SZÚ. Nemoci z povolání (Přehledy profesionálních onemocnění hlášených v České republice). SZÚ, Praha, 1999–2013.
25. Radek S, Boštíková V, Salavec M, Petra M et al. Bakteriální infekce jako příčina neplodnosti u lidí. Epidemiol Mikrobiol Imunol, 2013;62 : 26–32.
26. Szilagyiová M, Šimeková K et al. Infektológia pre prax. Bratislava: Herba, 2010, 287 s. ISBN 978-80-89171-66-8.
27. Turčáni P. TBC dnes. Pracov Lék, 2009;61 : 85–91.
28. Vyhláška MZ ČR č. 432/2003 Sb., kterou se stanoví podmínky pro zařazování prací do kategorií, limitní hodnoty ukazatelů biologických expozičních testů, podmínky odběru biologického materiálu pro provádění biologických expozičních testů a náležitosti hlášení prací s azbestem a biologickými činiteli, ve znění pozdějších předpisů.
29. Vyhláška MZ ČR č. 537/2006 Sb., o očkování proti infekčním nemocem, ve znění pozdějších předpisů.
30. Vyhláška MZ SR č. 553/2007 Z. z., ktorou sa ustanovujú podrobnosti o požiadavkách na prevádzku zdravotníckych zariadení z hľadiska ochrany zdravia.
31. Vyhláška MZ SR č. 585 /2008 Z. z., ktorou sa ustanovujú podrobnosti o prevencii a kontrole prenosných ochorení v znení neskorších predpisov.
32. WHO. Global tuberculosis report 2013. Geneva: WHO Press, 2013, 306 s. ISBN 978-92-4-1564656.
33. Wilczynska U, Szeszenia-Dabrowska N, Sobala W, Drozdz D. Occupational diseases in Poland 2010. Med Pr, 2011;62 : 347–357.
34. Zákon č. 258/2000 Sb., o ochraně veřejného zdraví a o změně některých souvisejících zákonů, ve znění pozdějších předpisů.
35. Zákon NR SR č. 461/2003 Z. z., o sociálnom poistení v znení neskorších predpisov.
36. Zákon NR SR č. 355/2007 Z. z., o ochrane, podpore a rozvoji verejného zdravia a o zmene a doplnení niektorých zákonov v znení neskorších predpisov.
Labels
Hygiene and epidemiology Medical virology Clinical microbiology
Article was published inEpidemiology, Microbiology, Immunology

2014 Issue 3-
All articles in this issue
- Infekce vyvoláné lidskými alfa herpetickými viry
- Protikladný vývoj trendů incidence kapavky a syfilis ve východočeském regionu – 30 let surveillance
- Současný pohled na diagnostiku a léčbu amébózy ve světle vlastní kazuistické zkušenosti
- Výskyt a charakteristika termotolerantních kampylobakterů v potravinovém řetězci člověka
- Význam očkování proti chřipce u osob s kardiovaskulárním onemocněním
- Zhodnocení významu ready-made spaceru s gentamicinem ve vztahu k bakteriologickým nálezům u pacientů s infekcí kloubní náhrady
- Q-horečka jako profesionální onemocnění vedoucí k invaliditě – kazuistika
- Návrat spalniček do Ústeckého kraje
- Klinická a mikrobiologická charakteristika závažných infekcií spôsobených streptokokmi skupiny A
- Vplyv prípravkov určených na dezinfekciu kože, slizníc a rán na životaschopnosť biofilmovej formy rastu mikroorganizmov izolovaných od pacientov s katétrovými infekciami
- Enterohemoragické Escherichia coli jako původci průjmu v České republice (1965–2013)
- Rezistence k erytromycinu, ciprofloxacinu a k tetracyklinu u humánních izolátů Campylobacter spp. v České republice, vyšetřená standardní metodou EUCAST
- Výskyt a vlastnosti baktérií Staphylococcus aureus ve vepřovém mase
- Identifikace izolátů Mycobacterium spp. pomocí MALDI-TOF hmotnostní spektrometrie
- Profesionálna TBC na Slovensku a v Českej republike
- Avidita antifosfolipidových protilátek – naše současné znalosti
- Real time RT-PCR panel pro identifikaci dvanácti virů hemoragických horeček
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Současný pohled na diagnostiku a léčbu amébózy ve světle vlastní kazuistické zkušenosti
- Infekce vyvoláné lidskými alfa herpetickými viry
- Enterohemoragické Escherichia coli jako původci průjmu v České republice (1965–2013)
- Real time RT-PCR panel pro identifikaci dvanácti virů hemoragických horeček
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

