-
Medical journals
- Career
Pět let zkušeností s poskytováním nemocniční paliativní péče dětským pacientům
Authors: Hrdličková Lucie 1,2,3; Kleinová Kokešová Gražina 2,3,4,5,6; Nováková Lenka 1,2,3; Makešová Denisa 2,7; Doušová Tereza 3,8; Taberyová Markéta 2; Snítilová Daniela 2
Authors‘ workplace: Klinika dětské hematologie, a onkologie, 2. lékařská fakulta, Univerzity Karlovy a FN Motol, Praha 1; Tým dětské podpůrné péče, FN, Motol, Praha 2; Sekce dětské paliativní, medicíny České pediatrické, společnosti ČLS JEP 3; Oddělení klinické psychologie, FN Motol, Praha 4; Cesta domů, z. ú. 5; Psychosomatická klinika, Praha 6; Sociální oddělení, FN Motol, Praha 7; Pediatrická klinika, 2. lékařská, fakulta Univerzity Karlovy a FN, Motol, Praha 8
Published in: Čes-slov Pediat 2023; 78 (1): 44-47.
Category: Original Papers
doi: https://doi.org/10.55095/CSPediatrie2023/008Overview
Úvod: Ve Fakultní nemocnici v Motole vznikl v roce 2017 první dětský paliativní tým v České republice. Od zahájení svého působení je pro tým zásadně důležitý sběr dat týkajících se řady parametrů poskytované péče.
Metody: Analýza dat za období od září 2017 do srpna 2022, kdy dětský tým poskytoval podpůrnou a paliativní péči v motolské nemocnici.
Výsledky: Během pěti let svého působení převzal tým do péče celkem 450 pacientů. Nejčastěji se jedná o děti s onkologickou (35 %) a neurologickou diagnózou (34 %). Celkový počet pacientů trvale narůstá. Celkem 149 dětí v průběhu péče týmu zemřelo (33 %).
Závěr: Paliativní péče poskytovaná multidisciplinárním týmem ve Fakultní nemocnici v Motole je péče dlouhodobá. Sběr a analýza dat týkajících se poskytované péče jsou pro efektivní práci týmu a zkvalitňování poskytované péče klíčové.
Klíčová slova:
deti – paliativní péče – data – tým
Úvod
Dětská paliativní péče v nemocnicích zažívá v 21. století intenzivní rozvoj.(1–3) Nemocniční paliativní programy jsou v zahraničí standardem, odborná úroveň péče nabízená paliativními týmy se však v jednotlivých nemocnicích USA a Evropy velice liší.(3,4) Práce nemocničních týmů zahrnuje krom klinické praxe také vědeckovýzkumné aktivity, přičemž výzkum v oblasti paliativní péče patří mezi nejdynamičtěji se rozvíjející oblasti paliativní medicíny.(5,6)
Tým dětské podpůrné péče ve Fakultní nemocnici v Motole zahájil svou činnost v září 2017 a od začátku svého působení se velmi aktivně věnuje sběru a analýze dat týkajících se dětských pacientů, poskytované péče a práce týmu. Data přispívají k efektivnímu fungování týmu, k průběžné evaluaci práce jednotlivých členů a k optimalizaci procesů při poskytování multidisciplinární péče o dětské pacienty v rámci nemocničního prostředí. Získaná data tvoří také důležitý zdroj informací pro advokační práci a publikační účely. V následujícím textu představujeme Tým dětské podpůrné péče v číslech, tedy nejdůležitější data týkající se dětské paliativní medicíny ve Fakultní nemocnici v Motole.
Metody
Retrospektivní analýza dat získaných z nemocničního elektronického systému zdravotní dokumentace unis a z vlastní elektronické databáze pacientů, kterou tým spravuje a průběžně aktualizuje. Analýzu dat provedly data managerky týmu (MT, DS). S cílem statisticky zhodnotit objem poskytované péče začal tým v roce 2021 monitorovat nejen data týkající se pacientů nově přijatých do péče, ale také počty intervencí zapsaných v nemocničním systému elektronické dokumentace unis. „Intervencí“ se rozumí zápis v dokumentaci na podkladě kontaktu člena týmu s pacientem/ rodinou, jako je např. konzultace s lékařem, úprava medikace, sociální poradenství, rozhovor s psychologem, případně jakákoliv další intervence člena týmu v kontextu péče poskytované danému pacientovi (např. mezioborová rozvaha lékařů týmu, multidisciplinární porada týmu apod.). Do nemocničního systému zapisují všichni členové podpůrného týmu, nejen lékaři a zdravotní sestry, ale také sociální pracovnice, psychologové a zástupci dalších profesí.
Výsledky
Za pět let svého působení ve Fakultní nemocnici v Motole, tedy od září 2017 do srpna 2022, převzal tým do péče celkem 450 pacientů. Jednalo se o 219 pacientek a 231 pacientů. Největší zastoupení měly děti s onkologickou (35 %) a neurologickou diagnózou (34 %). Dětských pacientů s nejrůznějšími typy vrozených vývojových vad bylo 63 (14 %), z nich nejpočetnější část tvořily děti s vrozenými vývojovými vadami srdce (43 %) a děti s mnohočetnými vrozenými vývojovými vadami (24 %). Rozložení základních diagnóz podle Mezinárodní klasifikace nemocí (MKN) je uvedeno na obrázku 1.
Image 1. Základní diagnózy pacientů v paliativní péči 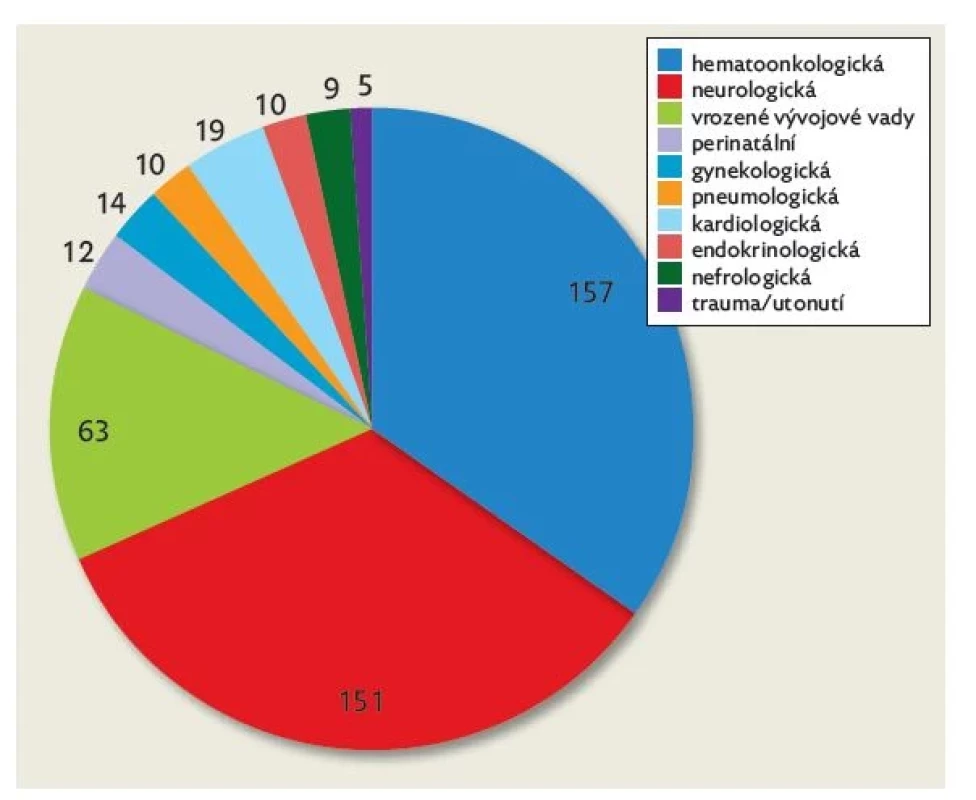
Pozn.: soubor gynekologických diagnóz zahrnuje výhradně těhotné matky v očekávání dítěte se závažnou diagnózou. Tým pečuje o dětské pacienty všech věkových kategorií od novorozenců po mladé dospělé. Věkovou strukturu pacientů v paliativní péči podrobně ukazuje obrázek 2. Dětský podpůrný tým přebírá standardně do péče pacienty do věku 18 let + 364 dní. Skupinu 24 pacientů nad 19 let věku tvoří 10 mladých dospělých a dále 14 těhotných, které očekávaly dítě s těžkou vrozenou vývojovou vadou nebo jiným život ohrožujícím onemocněním a z tohoto důvodu byl tým do péče zapojen ještě před narozením dítěte.
Image 2. Věk pacientů v době přijetí do péče týmu 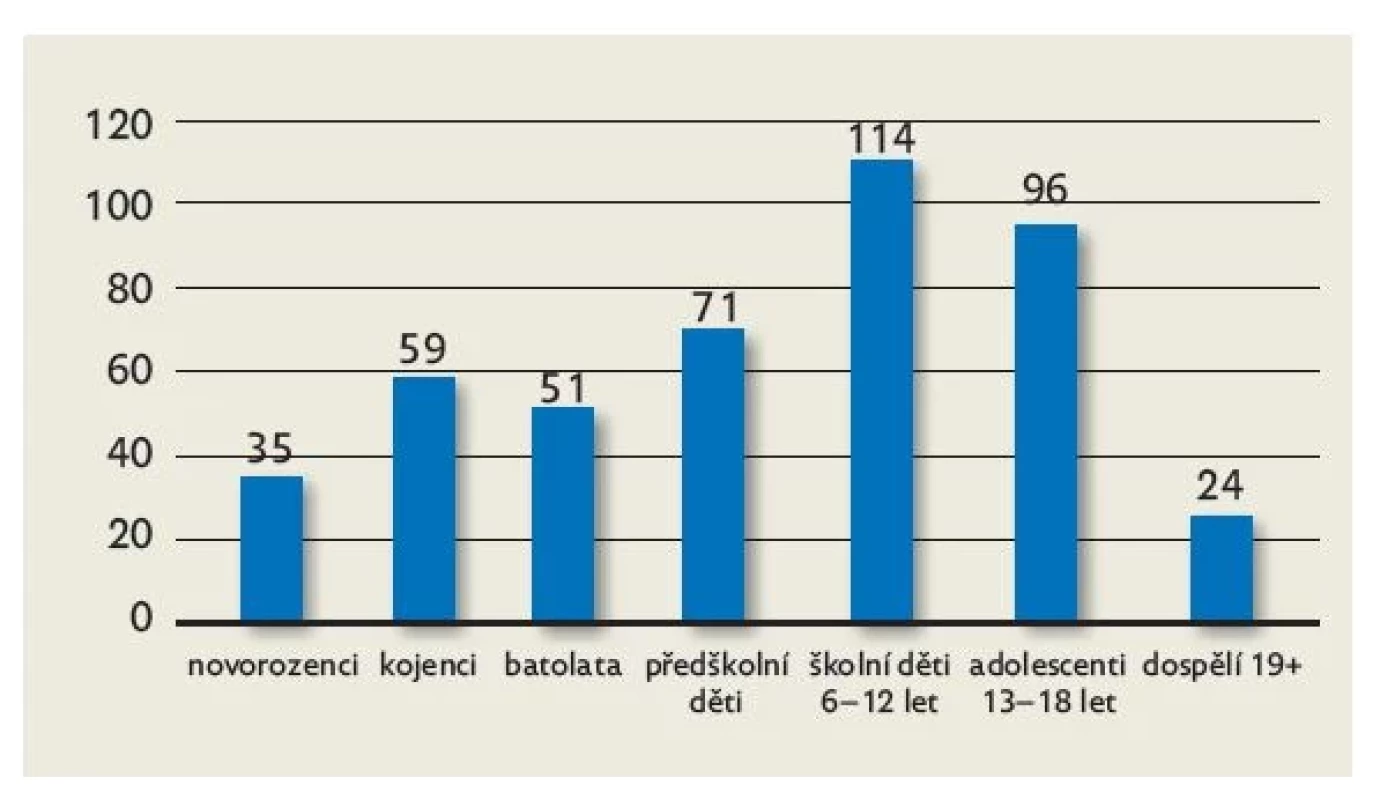
Mezi pracoviště nejčastěji indikující pacienty do péče podpůrného týmu patří Klinika dětské hematologie a onkologie, Dětská neurologická klinika a Pediatrická klinika, dále Novorozenecké oddělení a Dětské kardiocentrum FN Motol. Spektrum diagnóz podle MKN u pacientů přijatých do péče týmu nekoresponduje vždy s příslušným pracovištěm, neboť tým spolupracuje se všemi klinikami dětské části FN Motol, které pečují o děti se život ohrožující a život limitující diagnózou. Např. děti s vrozenou vývojovou vadou srdce často indikuje novorozenecké oddělení, naopak pacienty s onkologickou diagnózou indikuje do péče týmu také Klinika dětské chirurgie, dětské anesteziologicko-resuscitační oddělení apod. O indikaci pacienta do péče podpůrného týmu rozhoduje ošetřující lékař. Ten je pak také zpravidla účasten úvodní konzultaci týmu s rodiči, což jednoznačně zefektivňuje spolupráci mezi ošetřujícím specialistou a podpůrným týmem.
Medián délky péče týmu činil 431 dní k 31. 8. 2022. V souladu s uváděnými literárními daty je péče týmu dlouhodobá, trvající řádově měsíce, často i jednotky let. Nejdelší péče trvala 4 roky a 5 dní a nejkratší 0 dní (pacient zemřel krátce po porodu), terminální péče tedy byla poskytována v menšině případů. Během pěti let fungování týmu zemřelo celkem 149 (33 %) pacientů, což odpovídá průměrně 2–3 dětem měsíčně. Jednalo se především o děti s onkologickými diagnózami.
Počet nových pacientů se v průběhu let fungování týmu proměňuje, což odpovídá optimalizaci procesů v rámci péče poskytované týmem. V období 2019–2020 výrazně narostly počty nových pacientů. Důvodem je především skutečnost, že tým přijímal v tomto období velké množství pacientů z nervosvalové ambulance k jednorázovým konzultacím a chronicky komplexně nemocné děti ve stabilním stavu. Určitou roli sehrála také pandemie covidu-19, při které výrazně narostl počet online konzultací s týmem a tím pádem i dostupnost péče. Z kapacitních důvodů byla kritéria pro přijetí pacienta do péče týmu od roku 2021 upravena a chronicky komplexně nemocné děti (typicky pacienti s dětskou mozkovou obrnou, vrozenými vývojovými vadami ad.) přijímá tým jedině za hospitalizace ve fázi akutní dekompenzace klinického stavu. Řada pacientů s nervosvalovým onemocněním již není indikována do paliativní péče, a to díky zavedení genové terapie. Od roku 2021 mají i tak počty nových pacientů měsíčně vzestupnou tendenci (obr. 3).
Image 3. Počet nových pacientů v péči týmu v letech 2017–2022 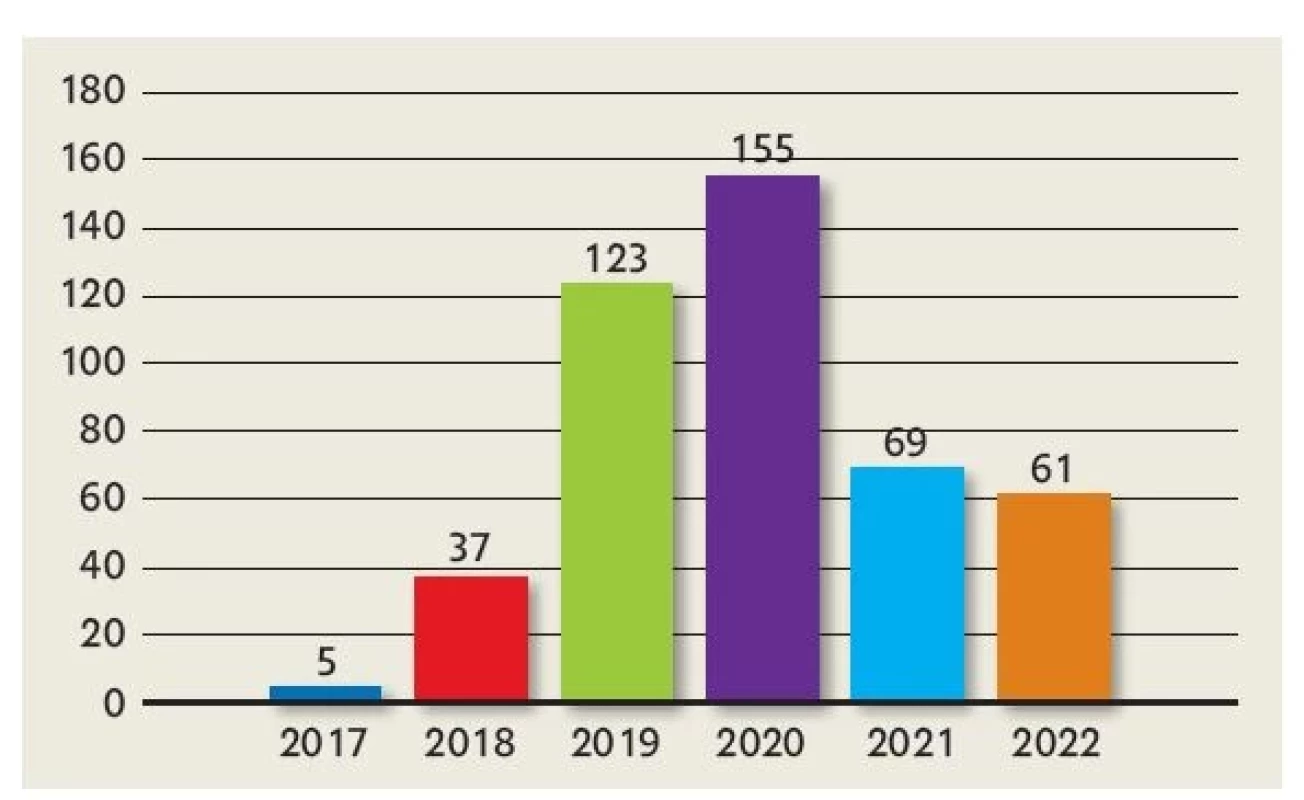
Pozn.: rok 2022 je uveden pouze za prvních 8 měsíců tedy k 31. 8. 2022 vzhledem k termínu odevzdání článku Objem péče poskytované týmem meziročně znatelně stoupá, přičemž tento nárůst je daný především skutečností, že dětští pacienti v péči týmu přežívají dlouhodobě. Počty nových pacientů přijatých do péče týmu výrazně převyšují počty dětí, které zemřou. Počet nově přijatých pacientů se v posledním roce ustálil na cca 8–10 pacientech měsíčně. Data ukazují jednoznačně stoupající trend v počtu intervencí (obr. 4). Tým uskuteční několik stovek intervencí měsíčně, v srpnu 2022 se jednalo o téměř 600 intervencí.
Image 4. Celkový počet intervencí zapsaných v dokumentaci týmu měsíčně za období 1/2021 až 8/2022 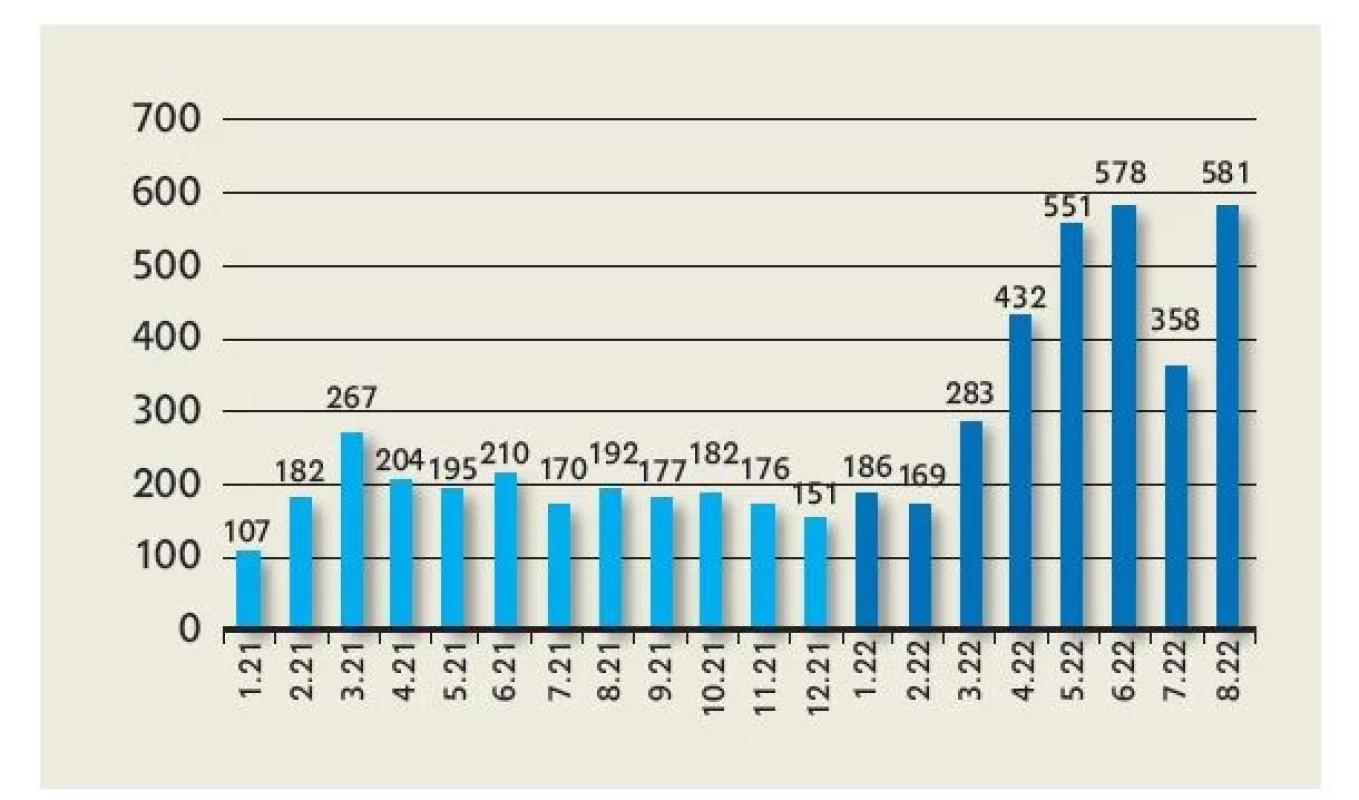
Pozn.: intervencí se rozumí kontakt člena týmu s pacientem nebo jeho rodinou nebo jakákoliv intervence v kontextu péče o daného pacienta. Tým dětské podpůrné péče ve Fakultní nemocnici v Motole zaměřuje svou pozornost také na specifické skupiny příjemců paliativní péče, mezi které patří děti s perinatální problematikou, děti před orgánovou transplantací a pozůstalí rodinní příslušníci po úmrtí dítěte.
Perinatální paliativní péče, obsáhle zmíněná i v recentně publikovaných standardech dětské paliativní medicíny,(7) zahrnuje široké spektrum péče od kontaktu s těhotnou matkou očekávající dítě s život ohrožující nebo život limitující diagnózou až po péči poskytovanou dítěti v novorozeneckém období, případně i následném kojeneckém období, jedná - li se o extrémně nedonošeného novorozence. Motolský dětský tým se od roku 2022 aktivně zapojil do nastavení procesů vedoucích k časné identifikaci maminek v očekávání těžce nemocného dítěte. Za pětileté období svého působení tým uskutečnil celkem 52 úvodních perinatálních konzultací, z toho ve 14 případech šlo o úvodní konzultaci s těhotnou maminkou. Žádné těhotenství nebylo v návaznosti na konzultaci s týmem ukončeno, u rodin s prenatální péčí týmu se narodilo 8 živých dětí a 6 dětí bez známek života. V časném poporodním období převzal tým do péče celkem 38 dětí, z nich 20 zemřelo.
Další specifickou problematiku představuje péče pozůstalostní, kterou tým nabízí rodičům a sourozencům prostřednictvím pozůstalostního terapeuta po dobu až 13 měsíců od úmrtí dítěte. Odborná pozůstalostní péče je prevencí komplikovaného truchlení, ke kterému dochází cca u 10 % pozůstalých.(8) Odborné terapeutické doprovázení pozůstalých je nabízeno pouze rodinám, kde dítě zemřelo v průběhu péče týmu, nikoliv všem rodinám, kterým zemřelo dítě v motolské nemocnici. Z celkového počtu 149 rodin, kterým zemřelo dítě v průběhu péče týmu, byla systematická a pravidelná pozůstalostní péče poskytována 9 rodinám (6 %). Jednalo se tedy spíše o výjimečné případy. Mnohem vyšší počet rodin se na náš tým obrací po úmrtí dítěte nárazově – např. v rámci sociálního poradenství, kvůli jednorázové pozůstalostní konzultaci s psychologem apod. Lze také předpokládat, že některé rodiny využívají odborné pozůstalostní péče v místě bydliště, která je pro ně regionálně dostupnější.
Specifickou skupinu pacientů představují také děti po transplantaci, u nichž může dojít v průběhu podpůrné péče týmu k úplné úzdravě. Celkem 9 dětských pacientů indikovaných do péče podpůrného týmu podstoupilo orgánovou transplantaci: 1 dítě retransplantaci plic a 8 dětí transplantaci srdce. Orgánová transplantace představuje kauzální léčbu onemocnění a tyto děti byly po úspěšné kurativní terapii propuštěny z péče týmu.
Diskuse
Článek prezentuje data za pětileté období poskytování podpůrné a paliativní péče multidisciplinárním týmem ve Fakultní nemocnici v Motole. Tým přináší do motolské nemocnice nabídku dlouhodobé podpůrné péče, jejíž časná integrace do systému péče o děti s paliativními potřebami umožňuje zvýšení kvality života nemocných pacientů a jejich rodin v souladu s doporučením Světové zdravotnické organizace.(9) Spektrum diagnóz dětí referovaných do péče týmu je relativně rozmanité a koresponduje s diagnózami život ohrožujících a život limitujících onemocnění, které uvádějí publikované studie.(10,11) Děti s onkologickou diagnózou indikované do paliativní péče tvoří minoritní skupinu pacientů, což odpovídá datům publikovaným zahraničními paliativními týmy pečujícími o dětské pacienty.(12)
Od roku 2017, kdy zahájil Tým dětské podpůrné péče svou činnost, došlo k postupnému etablování jeho role v systému poskytování péče o děti s paliativními potřebami. Rozšíření působnosti týmu napříč celou dětskou částí nemocnice umožňuje postupná změna myšlení nemocničního personálu, který přijímá nabídku na podpůrnou a paliativní péči nejen u dětí v závěru života, ale též u těžce nemocných dlouhodobě žijících pacientů.(13) V roce 2022 je zapojení podpůrného týmu u dětí se život ohrožujícím a život limitujícím onemocněním velmi časté, zatím však nadále nepatří ke standard of care, jak doporučují recentně publikované standardy dětské paliativní péče.(7)
Závěr
V průběhu pěti let fungování dětského podpůrného týmu se ve Fakultní nemocnici v Motole mnohonásobně zvýšil počet pacientů indikovaných do paliativní péče a počet intervencí poskytnutých podpůrným týmem. Dlouhodobou vizí týmu je časné zahájení podpůrné a paliativní péče u všech dětských pacientů s život limitujícím a život ohrožujícím onemocněním léčených v motolské nemocnici a standardní zapojení týmu do péče u dětí před orgánovými transplantacemi po vzoru zahraničních pracovišť. Prostřednictvím advokačních a edukačních aktivit bychom rádi podpořili rozvoj obecné paliativní péče tak, aby základní znalosti a dovednosti paliativní medicíny, jako je otevřená komunikace o těžkých tématech, plánování budoucí péče a efektivní léčba symptomů v závěru života, patřily do základní výbavy všech dětských lékařů jak ve Fakultní nemocnici v Motole, tak i v dalších nemocnicích v České republice.
Korespondenční adresa:
MUDr. Lucie Hrdličková
Tým dětské podpůrné péče FN Motol
V Úvalu 84
150 06 Praha 5
Sources
1. Feudtner C, Womer J, Augustin R, et al. Pediatric palliative care programs in children’s hospitals: A cross-Sectional national survey. Pediatrics 2013; 132(6): 1063–1070.
2. Rogers M, Meier DE, Heitner R, et al. The National Palliative Care Registry: a decade of supporting growth and sustainability of palliative care programs. J Palliat Med 2019; 22(9): 1026–1031.
3. Rogers MM, Friebert S, Williams CSP, et al. Pediatric palliative care programs in US hospitals. Pediatrics 2021; 148(1): 1–10.
4. Arias-Casais N, Garralda E, Pons JJ, et al. Mapping pediatric palliative care development in the WHO-European region: Children living in low-to-middle-income countries are less likely to access it. J Pain Symptom Manage 2020; 60(4): 746–753.
5. Baker JN, Levine DR, Hinds PS, et al. Research priorities in pediatric palliative care. J Pediatr 2015; 167(2): 467–470.
6. Feudtner C, Rosenberg AR, Boss RD, et al. Research priorities in pediatric palliative care. J Pain Symptom Manage 2019; 58(2): 909–917e3.
7. Benini F, Pappadatou D, Bernadá M, et al. International standards for pediatric palliative care: from IMPaCCT to GO-PpaCS. J Pain Symptom Manage 2022; 63(5): e529–e543.
8. Shear MK, Simon N, Wall M, et al. Complicated grief and related bereavement issues for DSM-5. Depress Anxiety 2011; 28(2): 103–17.
9. Integrating palliative care and symptom relief into paediatrics: a WHO guide for health-care planners, implementers and managers. World Health Organization. [Online]. Dostupné na: https://apps.who.int/iris/handle/ 10665/274561
10. Fraser LK, Gibson-Smith D, et al. „Make Every Child Count” estimating current and future prevalence of children and young people with life-limiting conditions in the United Kingdom final report 2021. [Online]. Dostupné na: https://www.togetherforshortlives.org.uk/app/uploads/2021/02/Making - Every-Young-Adult-Count-Research-Report-Feb-2021.pdf
11. Feudtner C, Feinstein JA, Zhong W, et al. Pediatric complex chronic conditions classification system version 2: Updated for ICD-10 and complex medical technology dependence and transplantation. BMC Pediatr. 2014; 14(1): 1–7.
12. Feudtner C, Kang TI, Hexem KR, et al. Pediatric palliative care patients: a prospective multicenter cohort study. Pediatrics 2011; 127(6): 1094 – 1101.
13. Friedrichsdorf SJ, Bruera E. Delivering pediatric palliative care: from denial, palliphobia, pallilalia to palliactive. Children 2018; 5(9): 1–13.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2023 Issue 1-
All articles in this issue
- František Kaván: Zimní krajina
- Co jsme psali
- Editorial
- Cyanotické srdeční vady
- Význam a interpretace poruch acidobazické rovnováhy
- Tuberkulózní spondylitida neboli Pottova nemoc – relikt minulosti?
- Velmi neobvyklá příčina bolesti břicha
- Akútna intoxikácia preparátom železa u 16-ročnej pacientky
- Neinvazivní monitoring vitálních funkcí u novorozence
- Role dětského podpůrného týmu v rozvoji nemocniční paliativní péče ve Fakultní nemocnici v Motole
- Pět let zkušeností s poskytováním nemocniční paliativní péče dětským pacientům
- Regulace energetické rovnováhy a jídelního chování
- Cena ministra zdravotnictví za zdravotnický výzkum a vývoj
- Pediatrická poezie
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Význam a interpretace poruch acidobazické rovnováhy
- Cyanotické srdeční vady
- Velmi neobvyklá příčina bolesti břicha
- Akútna intoxikácia preparátom železa u 16-ročnej pacientky
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

