-
Medical journals
- Career
POSTERY
Published in: Čes-slov Pediat 2021; 76 (Supplementum 1): 48-53.
Category:
ČTVRTEK 23. 9. 2021
ATYPICKÝ HUS ASOCIOVANÝ S TĚHOTENSTVÍM
Ručková M.1, Gumulec J.2, Šuláková T.3
1Dětské lékařství, Městská nemocnice Ostrava
2Klinika hematonkologie, Fakultní nemocnice Ostrava
3Klinika dětského lékařství, Fakultní nemocnice Ostrava
Atypický HUS (aHUS) je forma trombotické mikroangiopatie, komplementem mediované onemocnění. aHUS spojený s těhotenstvím představuje sice vzácné (10 % všech případů, cca 1 : 25 000 porodů), ale závažné onemocnění se špatnou prognózou (76 % pacientek dospěje do ESRD, časté relapsy), je mnohdy obtížně odlišitelný od TTP, preeklampsie a HELLP syndromu. Moderní vyšetřovací metody – průtoková cytometrie (exprese CD46), genetické vyšetření a vyšetření hladin složek komplementu – zpřesňují diagnostiku onemocnění a umožňují výběr léčby.
Cílem posteru je ukázat praktický postup ke zpřesnění diagnostiky a diferenciální diagnostiky aHUS spojeného s graviditou a přehled současných možností léčby, které by mohly zlepšit prognózu pacientek.
Uvádíme případ 17leté dívky s prvním fyziologicky probíhajícím těhotenstvím přijaté na porodnicko-gynekologické oddělení ve 37+4 g.t. pro počínající porod. Při přijetí zjištěn mrtvý plod, masivní retroplacentární hematom. Několik hodin po porodu se u dívky rozvíjí hypertenze (TK170/95 mmHg), hemolytická anémie (Hb 56 g/l, LDH 6,5, schistocyty 0,5 %, retikulocyty 2,4 %), trombocytopenie (89x109/l), non-oligurické akutní renální selhání (kreat 318 μmol/l, urea 12,7, eGFR 0,25 ml/s/1,73 m2/, diuréza 1,5 ml/kg/h). V rámci diferenciální diagnostiky zvažována HUS, preeklampsie, HELLP syndrom, TTP. Stav si vyžádal 9denní pobyt na jednotce intenzivní péče. Na konzervativní léčbě antihypertenzivy a diuretiky se renální funkce postupně upravují, s plnou normalizací do 2 měsíců. V průběhu prvních 5 dnů se spontánně normalizuje hladina trombocytů, hemolytická anémie se upravuje za 12 dní. Vstupní hladiny C3, C4 složek komplementu, ADAMTS13, ANA/ENA a a-DNP byly v normě. Normální hodnota transamináz, absence proteinurie a rozvoj po porodu svědčily proti HELLP a preeklampsii (sFlt-1/PlGF nevyšetřen). Vzhledem k prodělanému AKI byla dívka zařazena do nefrologického sledování. V průběhu prvních kontrol byla zjištěna aktivace komplementu alternativní cestou (C3 0,83, AH50 23,4), lehce snížená exprese CD46 (14,99, Spadia). Následující genetické vyšetření odhalilo rizikové haplotypy v genech pro MCP a CFH. Hladina CFH/CFI byla v normě, ale byly zachyceny protilátky proti CFH (titr 40, tj. nízký). Výsledek následného vyšetření CFHR genů odhalil četné přestavby v genech CFHR1, CFHR3 a CFHR2. Exprese CD46 (11,9, ÚHKT) byla při kontrole po úplné stabilizaci stavu v normě. Nyní je dívka stabilizovaná s normálními renálními funkcemi (eGFR 1,9 ml/s/1,73 m2) a hematologickým nálezem (Hb 123 g/l, trombocyty 270, LDH 2,6, haptoglobin 0,86). Je sledována nefrologicky, hematologicky a imunologicky.
Provedená klinická, laboratorní a genetická vyšetření vedla k závěru, že u pacientky se jedná o aHUS spojený s graviditou s protilátkami proti CFH a mutacemi v genech pro MCP a CFH. Zpřesnění diagnostiky a sledování dynamiky aCFH vede k úvaze o eventuální imunosupresivní léčbě při zhoršení stavu. Gravidita se zdá možná při pečlivém plánování a sledování.
LÉČBA FENOBARBITALEM U NOVOROZENCŮ, JEHO ÚČINNOST A BEZPEČNOST – SYSTEMATICKÝ LITERÁRNÍ PŘEHLED
Švestková N.1, Slanař O.2, Pokorná P.1,2
1Klinika pediatrie a dědičných poruch metabolismu 1. LF UK a VFN, Praha
2Ústav farmakologie 1. LF UK a VFN, Praha
Úvod: Farmakokinetika (FK) fenobarbitalu je u novorozenců ovlivněna vývojovými FK změnami (maturace) a dávkování fenobarbitalu je uzpůsobeno těmto změnám. Kromě vývojových změn se na FK variabilitě podílí i jiné faktory a léčba fenobarbitalem vyžaduje terapeutické monitorování (TDM).
Cíl: Smyslem literárního přehledu bylo získání informací o léčbě fenobarbitalem u novorozenců, parametrech účinnosti a bezpečnosti léčby včetně doporučení pro dávkovací režim v této populaci.
Metodika: Systematické vyhledávání literatury v PubMed, EMBASE, Web of Science, MEDLINE (březen 1977 – duben 2020). Články byly označeny za relevantní, pokud obsahovaly FK údaje, parametry účinnosti a bezpečnosti.
Výsledky: Bylo identifikováno 49 relevantních článků, z nichž 8 studovalo fenobarbital v režimu celotělové hypotermie. Soubor novorozenců byl rozčleněn do 76 sledovaných skupin (dle demografie), z nichž FK byla studována ve 41 %. Účinnost (ústup křečí) samotného fenobarbitalu byla 52 %, v případě komedikace s ostatními antikonvulzivy byla 51 %. Bezpečnost léčby byla popsána u 49 %, z toho konkrétně bradykardie byla zachycena 4x, hypotenze 7x, sedativní účinky 5x a respirační útlum 7x. Plazmatické koncentrace byly měřeny v 82 %, z nichž u 47 % bylo doporučeno dávkování, ale validace proběhla pouze v 1 %.
Závěr: Většina studií se zaměřuje jak na FK parametry, tak na účinnost a bezpečnost léčby fenobarbitalem. Studie však neposkytují dostatečná data pro individualizaci dávkování a optimalizaci léčby. Naše studie vybízí ke spolupráci v této oblasti.
RENÁLNÍ ABSCES
Laubová J.
Dětská klinika Fakulty zdravotnických studií UJEP v Ústí nad Labem a Krajské zdravotní, a.s., Masarykova nemocnice, Ústí nad Labem
Úvod: Renální absces se u dětí vyskytuje vzácně, i když incidence v poslední době díky zvyšující se kvalitě zobrazovacích vyšetření stoupá. Etiologickým agens může být řada bakterií či plísní, nejčastěji jsou nacházeny bakterie Escherichia coli a Staphylococcus aureus.
Ledvinný absces vzniká cestou ascendentní, hematogenní nebo velmi vzácně přímým šířením zánětu z okolí ledvin. Rizikovými faktory jsou vrozené vady močového systému, neurogenní močový měchýř, diabetes mellitus, urolitiáza, ledvinné cysty, traumata a užívání drog.
Cílem sdělení je nejprve podat přehled hlavních informací o problematice renálního abscesu a poté předvést tři kazuistiky.
Bude uveden případ chlapce, u něhož vznikl renální absces jako následek pyodermie, ve dvou následujících případech jde o pacientky s abscesem jako komplikací akutní pyelonefritidy. U všech pacientů k vyléčení zcela postačovala konzervativní terapie.
Závěr: Na renální absces je třeba myslet při horečce spojené s bolestí břicha nebo s bolestí v boku, a to i v případě, že močový nález je negativní. Řadu pa cientů je možné vyléčit intenzivní antibiotickou léčbou, méně často je nutné užití chirurgických metod (drenáž, uvolnění obstrukce, vzácně parciální či totální nefrektomie). I mnohé velmi závažné případy jsou zcela vyléčitelné konzervativně.
CLINICAL, BIOCHEMICAL AND GENETIC CHARACTERISATION OF 5 PATIENTS WITH MITOCHONDRIAL AMINOACYL-tRNA SYNTHETASE DEFICIENCIES
Hanák P.1, Tesařová M.1, Hansíková H.1, Klement P.1, Zeman J.1, Sebroňová V.2, Štěrbová K.2, Honzík T.1, Kolářová H.1
1Department of Paediatrics and Inherited Metabolic Disorders, 1st Faculty of Medicine, Charles University and General University Hospital, Prague
2Department of Paediatric Neurology, 2nd Faculty of Medicine, Charles University, University Hospital Motol, Prague
Background: The mitochondrial aminoacyl-tRNA synthetase (mt-aaRSs) deficiencies are associated with a variety of severe neurodegenerative syndromes caused by a dysfunction of key enzymes in the mitochondrial protein translation system.
Methods: Herein we aim to present clinical, biochemical and genetic findings of 5 patients with point mutations in AARS2, DARS2, EARS2, NARS2 and SARS2 that have been diagnosed at our institution.
Results: All 5 patients manifested with encephalopathy, seizures and global developmental delay. Patient with novel NARS2: c.[83_84del;1339A>G] presented in infancy with a refractory status epilepticus and died at age 14 months in therapeutic coma. Of note, one patient with progressive spastic tetraparesis and developmental regression was compound heterozygous for novel SARS2: c.[1204_1204del];[1292G>A], although all 4 previously reported patients manifested with hyperuricemia, pulmonary hypertension, renal failure, and alkalosis (HUPRA) syndrome. All 5 patients had elevation of lactate in blood at onset (range 2.30–18.00 mmol/l) and 4 patients also in cerebrospinal fluid (2.14–5.03 mmol/l). Spectrophotometric analyses of isolated muscle mitochondria in 3 examined patients revealed a reduction of complex IV activity (6–58%).
Conclusion: Diseases related to mt-aaRSs mutations are associated with ultrarare syndromes specific to the affected synthetase, while sharing some patterns with other mitochondrial disorders.
Supported by SVV260367, NV19-07-00149.
TULARÉMIE PO KRMENÍ DAŇKŮ SENEM
Lhotská J., Romanová M.
Klinika dětí a dorostu 3. LF UK a FN Královské Vinohrady, Praha
Prezentujeme kazuistiku pětiletého chlapce s jednostrannou konjuktivitidou a periorbitálním otokem, krční lymfadenopatií, otokem glandula parotis, febriliemi, makulozním exantémem a elevací CRP. Provedenými vyšetřeními jsme postupně diferenciálně diagnosticky vylučovali nozologické jednotky pravděpodobnější, až jsme následně pomocí serologie stav uzavřeli jako okuloglandulární formu tularémie. Jako vektor přenosu předpokládáme seno, kterým chlapec krmil daňky.
Velká variabilita klinických projevů spolu s nízkou incidencí tularémie často prodlužuje dobu od symptomu k diagnóze, proto je třeba mít tularémii v povědomí zejména v rámci širší diferenciální diagnostiky lymfadenopatie a febrilií.
HEMATEMEZA JAKO POSEL ŠPATNÝCH ZPRÁV
Romanová M., Lhotská J.
Klinika dětí a dorostu 3. LF UK a FN Královské Vinohrady, Praha
Cílem sdělení je formou dvou kazuistik poukázat na hematemezu jako na možný první příznak závažné diagnózy.
Hematemeza je příznakem krvácení do zažívacího traktu, nejčastěji proximálně od Treitzova ligamenta v distálním duodenu. Jedná se o zvracení čerstvé či natrávené krve. Zhruba 20 % krvácení z gastrointestinálního traktu u dětí se manifestuje právě hematemezou. Diferenciální diagnostika se různí podle věku pacientů a eventuálních komorbidit.
V našem sdělení uvádíme kazuistiku 18leté dívky a 16letého chlapce, u kterých byla právě hematemeza prvním příznakem vedoucím k diagnóze maligního onemocnění.
KLINICKÁ MANIFESTACE NIEMANNOVY-PICKOVY NEMOCI TYPU C V DĚTSKÉM VĚKU
Dvořáková V., Malinová V., Jahnová H., Hermánková R., Dvořáková L., Honzík T.
Klinika pediatrie a dědičných poruch metabolismu 1. LF UK a VFN, Praha
Úvod: Niemannova-Pickova nemoc typu C (NP-C) je lysosomální střádavé onemocnění s širokým spektrem klinických příznaků a možnou manifestací v kterémkoli věku.
Cílem bylo popsat klinické a laboratorní nálezy dětských pacientů s NP-C v ČR.
Výsledky: V současné době je sledováno 21 pacientů s NP-C, z toho je 8 dětí (5 chlapců, 3 dívky) v průměrném věku 12,2 let (rozmezí 5,1–17,9). Mezi nejčastější příznaky vedoucí k diagnostice u dětí patří opoždění/ /regres ve vývoji a hepatosplenomegalie (obojí 50 %). U dvou pacientů se onemocnění manifestovalo již prenatálně zjištěným ascitem s rozvojem neonatální cholestatické hepatopatie. Mezi typické projevy NP-C patří vertikální supranukleární pohledová obrna, t.č. přítomna u 75 % dětí, a kataplexie (25 %). U poloviny dětí se v průběhu onemocnění rozvinula epilepsie. Mezi další průvodní symptomy patří porucha vývoje intelektu (75 %), mozečkové příznaky (63 %) a dysartrie s dysfagií. Laboratorně jsou až na období časné cholestatické hepatopatie přítomny pouze nespecifické odchylky a markery střádání (chitotriosidáza, kyselá fosfatáza, feritin) jsou zvýšeny u 63 % pacientů. Hladina lysosfingomyelinu-509 v plazmě byla zvýšena u všech pacientů. Sedm dětí v ČR je v současné době na substrát redukční léčbě miglustatem.
Závěr: Vzhledem k tomu, že tíže onemocnění je dána zejména neurologickým postižením, kterému často předchází systémové příznaky (neonatální cholestatický ikterus, hepatosplenomegalie), je vhodné zařadit NP-C do široké diferenciální diagnostiky tak, aby bylo možné zavčas zahájit adekvátní terapii.
Podpořeno RVO-VFN64165.
PÁTEK 24. 9. 2021
VÝZNAM KOŽNÍCH TESTŮ V DIAGNOSTICE LÉKOVÉ HYPERSENZITIVITY – KAZUISTIKA
Dvořáková L.1,2, Paukert J.1, Paukertová M.1, Dobiášová Š.1
1Oblastní nemocnice Kolín, a.s., Dětské oddělení
2Univerzita Karlova, Lékařská fakulta v Hradci Králové
Úvod: Aminoglykosidy jsou antibiotika s poměrně nízkou rezistencí a dobrým efektem na gramnegativní patogeny. Hypersenzitivní reakce je nejčastěji ve formě kontaktní dermatitidy díky senzitizaci při lokální léčbě neomycinem. Mezi další kožní manifestace patří urtikarie, makulopapulozní exantém a fixovaná léková erupce. Závažné reakce jako DRESS nebo toxická epidermální nekrolýza jsou vzácné. IgE-mediované reakce či anafylaxe po podání aminoglykosidů jsou popsány pouze jako jednotlivé kazuistiky. U dětí je asymptomatická senzitizace k neomycinu poměrně běžná.
Kazuistika: Sedmiletá dívka s anamnézou vezikoureterálního refluxu a opakovaných pyelonefritid byla přijata k léčbě další ataky akutní pyelonefritidy. Byla léčena intravenózně amoxicilin/klavulanátem a dle citlivosti byla terapie doplněna o gentamicin, podávaný 1x denně. Třetí den se do 10 minut po zahájení infuze objevila generalizovaná urtikarie s angioedémem spojená s nauzeou a únavou. Hypotenze zachycena nebyla. Klinické podezření na hypersenzitivní reakci na gentamicin bylo následně potvrzeno alergologickým vyšetřením, kde byla prokázána pozitivita v časném odečtu intradermálního testu. S-IgE proti gentamicinu bylo negativní. U pacientky je tak kontraindikováno použití aminoglykosidů celkově i lokálně. Následným expozičním testem byla ověřena tolerance amoxicilin/kla vulanátu.
ROZSÁHLÁ DE NOVO VZNIKLÁ DELECE MITOCHONDRIÁLNÍ DNA V DĚTSKÉM VĚKU – KLINICKÁ MANIFESTACE ONEMOCNĚNÍ
Anteneová N.1, Kelifová S.1, Tesařová M.1, Hansíková H.1, Kolářová H.1, Magner M.1,2, Zeman J.1, Honzík T.1
1Klinika pediatrie a dědičných poruch metabolismu 1. LF UK a VFN, Praha
2Pediatrická klinika 1. LF UK, Fakultní Thomayerova nemocnice, Praha
Úvod: Poměrně častou příčinou fenotypově heterogenní skupiny mitochondriálních onemocnění je vznik rozsáhlé de novo vzniklé delece v mitochondriální DNA (SLSMD). Mezi onemocnění vzniklá na podkladě SLSMD patří: Kearnsův-Sayrův syndrom (KSS) spektrum, Progresivní externí oftalmoplegie (PEO) a Pear sonův syndrom (PS). Od roku 1992 bylo na našem pracovišti diagnostikováno celkem 47 pacientů se SLSMD.
Cíl a metodika: Retrospektivní analýza klinických a molekulárně-genetických dat dětských pacientů se SLSMD.
Výsledky: 57 % pacientů (27/47) se manifestovalo před 16. rokem života (7 ± 5 let). 11 dětí mělo fenotyp KSS spektrum s multiorgánovým postižením (postižení sluchu 7/11, převodní poruchy rytmu 6/11, svalovou slabost 7/11 a nízký vzrůst 6/11), 8 pacientů mělo PEO (kombinace oftalmoparézy a ptózy u všech pacientů), 5 pacientů mělo PS a 2 děti měly atypický fenotyp (bez ptózy a oftalmoparézy). Celkem zemřelo 7 pacientů (3 pacienti s PS, 4 pacienti s KSS spektrum), 4 pacienti zemřeli v dětském věku. U 2 pacientů jsme diagnostikovali Fanconiho syndrom a adrenální insuficienci. Mezi atypické projevy patřily epilepsie, dysartrie a hypomimie. Délka delece (rozsah delece ve svalu 2298 – 7535 bp.) a heteroplazmie (ve svalu 30–90 %) byla variabilní a nekorelovala s fenotypovými projevy.
Závěr: Více než 50 % pacientů s diagnózou SLSMD se manifestovalo v dětském věku. Je důležité i v pediatrické praxi pomýšlet na méně časté diagnózy, které spadají do skupiny mitochondriálních metabolických poruch. Nově popsaný atypický fenotyp SLSMD rozšiřuje klinické spektrum.
Podpořeno RVO-VFN64165.
TAJEMNÉ TEČKY NA SKIAGRAMU HRUDNÍKU
Doležalová K.1, Bloomfield M.1,2
1Pediatrická klinika 1. LF UK, Fakultní Thomayerova nemocnice, Praha
2Ústav imunologie 2. LF UK, Fakultní nemocnice Motol, Praha
Úvod: RASopatie představují skupinu syndromů, jejichž příčinou jsou zárodečné mutace v genech, které kódují komponenty signální dráhy RAS/MAPK. Syndrom Noonanové (NS), jedna z nejčastějších RASopatií, má odhadovanou incidenci 1 z 1000–2500 živě narozených jedinců. V prenatálním období lze u postižených plodů s tímto syndromem pozorovat zvýšené šíjové projasnění, hygroma colli, hydrops plodu, vrozené srdeční vady, vady ledvin, lymfatické vaky nebo větší množství plodové vody.
Pro pacienty s tímto syndromem je typická nízká postava, velká hlava s vysokým klenutým čelem, nízko posazené uší boltce, hypertelorismus, široký krk, srdeční vady různého typu (nejčastěji pulmonální stenóza, hypertrofická kardiomyopatie, defekt atriálního septa), defekty hrudníku a páteře, mentální retardací různého stupně. U chlapců je častý kryptorchismus.
Projevy: Autorka prezentuje formou posteru kazuistiku 4letého chlapce s geneticky potvrzeným syndromem Noonanové. Chlapec má příznaky typické pro tuto diagnózu. Překvapivé jsou radiodiagnostické nálezy.
Cíl: Seznámit odbornou veřejnost s méně známými plicními projevy tohoto syndromu. A pokud možno vyvolat odbornou diskusi nad možným dalším vývojem tohoto chlapce a optimální léčebnou strategií.
Metodika: Poster s obrázky – skiagramy hrudníku a CT hrudníku.
Závěr: Incidence Noonanové syndromu se odhaduje mezi 1 : 1000–1 : 2500 porodů. Prezentované radiodiagnostické nálezy byly zatím publikovány jen raritně.
PANDEMIE COVID-19, METABOLICKÝ SYNDROM V PEDIATRII 21. STOLETÍ A KOMPLEXNÍ LÁZEŇSKÁ LÉČBA
Mrázek L.
Léčebné lázně, Lázně Kynžvart
Komplexní lázeňská léčba je nedílnou součástí pediatrické léčebně-preventivní péče obezity dětí a dorostu. Současná pandemie COVID-19 zvyšuje důležitost léčby a prevence dětské obezity. Dětská obezita se stala od 70. let minulého století pandemií, která zasáhla i ČR s jejími následky, t. j. zvyšující se incidencí metabolického syndromu (MetS) v dětské a adolescentní populaci. Obezita – chronické, zánětlivé onemocnění tukové tkáně – epigeneticky aktivuje Psycho-Neuro-Imuno-Endokrinní Systém (PNIES) dítěte. Implementace Barkerovy hypotézy – Fetal and infant origins of adult diseases – přinesla v historickém pohledu zásadní posun v chápání problematiky následků MetS. V systému české zdravotní léčebně-preventivní pediatrické péči je praktický lékař pro děti a dorost (PLDD) nezastupitelnou, klíčovou osobou. Při preventivních prohlídkách by měl iniciovat léčebný plán dítěte ve stadiu nadváhy formou dispenzarizace a indikovat komplexní lázeňskou léčbu pro dítě v ind. sk. XXIV/2, Dg. E66.9 Obezita. Léčba dětské obezity je dlouhodobý proces, který musí být indikován včas, preventivně, ideálně ve stadiu nadváhy. V předškolním věku je komplexní lázeňská léčba hrazena zdravotní pojišťovnou dítěte i pro jeho doprovod, což přináší možnost aktivní účasti a pozitivní motivace doprovodu v péči o nemocné dítě v iniciálním stadiu onemocnění.
SROVNÁNÍ DENNÍHO POČTU KOJENÍ A POČTU DÁVEK POČÁTEČNÍCH KOJENECKÝCH MLÉK DLE DOPORUČENÍ VÝROBCŮ
Bajerová K.1,2,3, Hloušková E.1
1Pediatrická klinika FN a LF MU, Brno
2Ambulance PLDD, TriannyMed, s.r.o., Brno
3Klinika interní, geriatrická a praktického lékařství, FN a LF MU, Brno
Cíl: Srovnat počet krmení v průběhu 24 hodin dětí exkluzivně kojených a doporučení výrobců uvedená na obalech počátečních mlék a zjistit, zda jsou obě hodnoty shodné.
Metodika: Při JPP provedených od narození do 6 měsíců (tj. při vstupní prohlídce, ve 2, 6, 12, 16 a 24 týdnech věku) byly anonymně dotazovány matky zdravých prospívajících plně kojených dětí na počet krmení (kojení) v posledních 24 hodinách. Počty v jednotlivých věkových kategoriích byly srovnány s doporučením 7 různých výrobců na přebalech počátečních kojeneckých mlék, běžně dostupných na českém trhu, určených pro zdravé kojence.
Výsledky: Data jsou uvedena v přehledných tabulkách 1 a 2.
Table 1. Počet kojení v průběhu 24 hod (exkluzivně kojené děti). 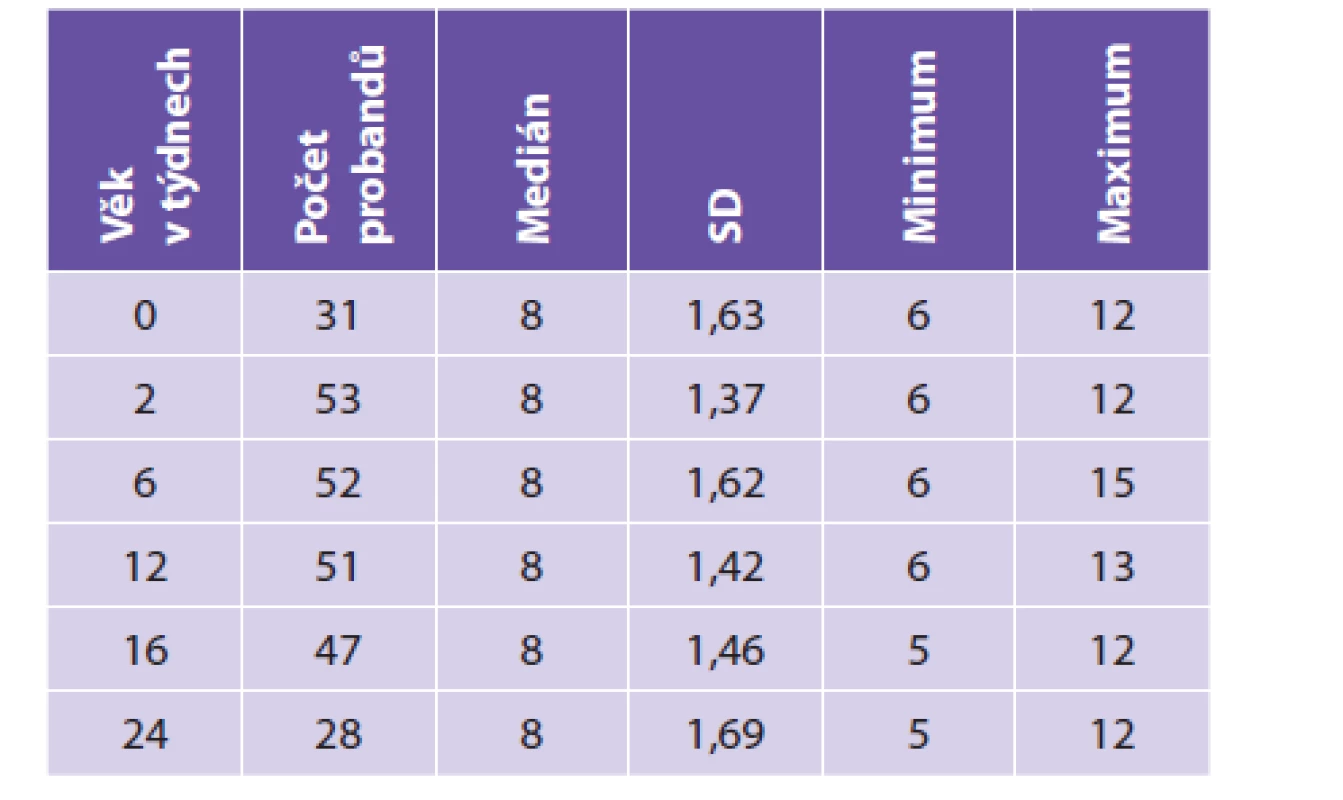
Table 2. Doporučení počtu dávek v průběhu 24 hodin dle informací na přebalech výrobků. 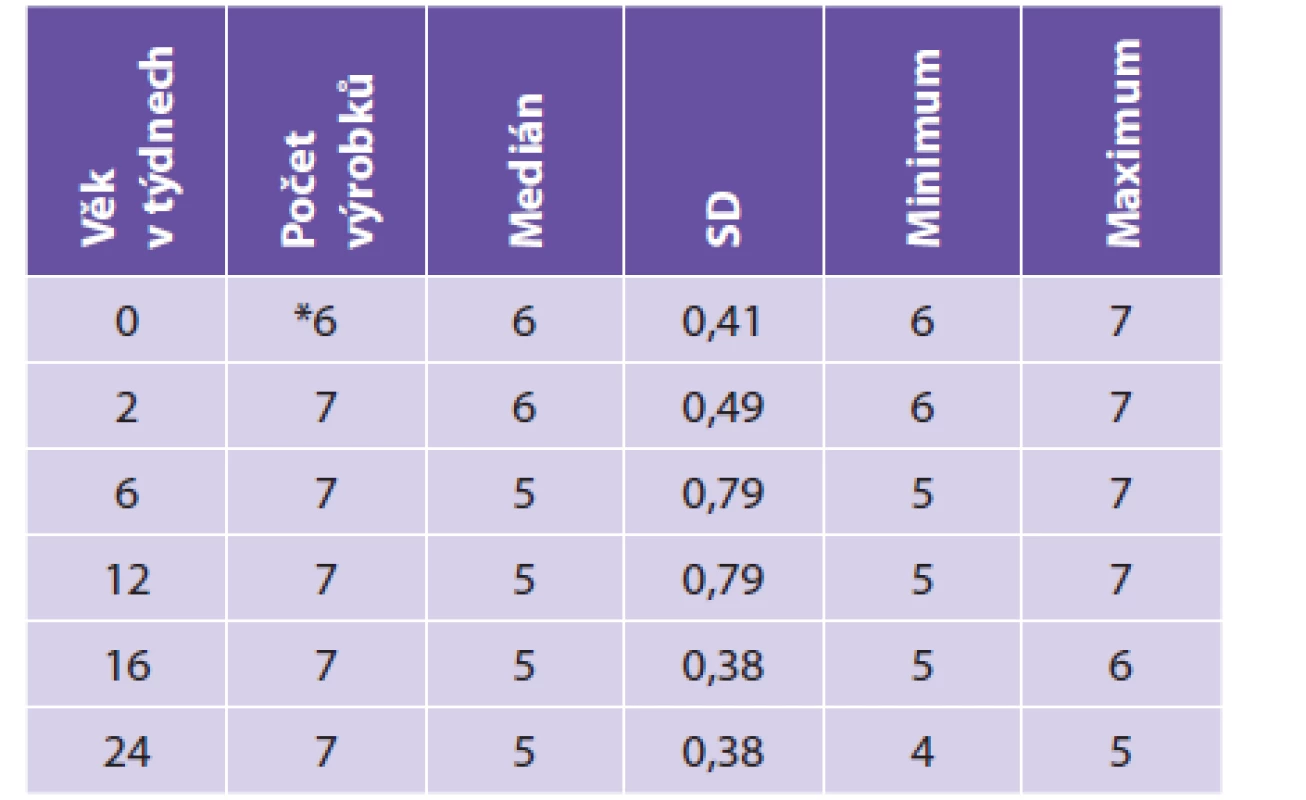
* 1x uvedeno dle doporučení lékaře Z výsledků je patrné, že počet dávek v průběhu 24 hodin je vyšší u dětí kojených, než je doporučováno výrobci kojeneckých počátečních formulí při umělé výživě v průběhu výhradně mléčné periody.
Závěr: Doporučení pro umělou výživu nekojených dětí specifikují závazný obsah energie, množství a složení proteinů, sacharidů i lipidů. Nespecifikují však režim (počet dávek a jejich objemy), v němž by strava měla být podávána, což je pravděpodobně způsobeno nedostatkem dat o významu režimu stravování v časném období života dítěte. Pakliže však definujeme výživu kojením jako standard, měla by umělá výživa reflektovat nejen složení mateřského mléka, ale i režim jeho podání.
SYNDROM MENTÁLNÍHO POSTIŽENÍ SOUVISEJÍCÍ S DYRK1A: KAZUISTIKA
Slabá K.1, Pálová H.2, Veselá P.2, Slabý O.2, Konečná P.1, Kolbová L.1, Jabandžiev P.1,2, Procházková D.1,3
1Pediatrická klinika FN Brno a LF MU, Brno
2CEITEC, Masarykova univerzita, Brno
3Ústav lékařské genetiky a genomiky, FN Brno a LF MU, Brno
Úvod a cíl: Syndrom mentálního postižení související s DYRK1A je autosomálně dominantní onemocnění charakterizované středním až těžkým mentálním postižením, zpožděním vývoje řeči, poruchou autistického spektra a mikrocefalií. Typickými příznaky jsou kraniofaciální dysmorfie, potíže s krmením, malý vzrůst, hypertonie, poruchy chůze. V kojeneckém věku se často vyskytují febrilní křeče, později bývá diagnostikována epilepsie.
Metodika: Tříletá pacientka se narodila z prvního těhotenství sledovaného pro intrauterinní růstovou retardaci ve 35. gestačním týdnu po předčasném odtoku plodové vody. Poporodní adaptace byla lehce ztížená s nutností krátkodobé oxygenoterapie. Pro potíže s krmením a výrazné neprospívání byla ve věku 3,5 měsíců hospitalizována k celkovému došetření na Pediatrické klinice FN Brno. V klinickém obrazu byla patrná mírná kraniofaciální dysmorfie, axiální i končetinový hypertonus, stranová predilekce hlavy, přetrvávaly novorozenecké reflexy. V kojeneckém věku byly u dívky febrilní stavy opakovaně komplikovány křečemi. Prohlubovala se psychomotorická retardace, stagnoval vývoj řeči, samostatné chůze byla schopná až ve 26 měsících. Vzhledem k širokému spektru nespecifických příznaků byla pacientka indikována k provedení vyšetření pomocí celoexomového sekvenování (WES).
Výsledky: Pomocí WES jsme indentifikovali heterozygotní de novo variantu c.613C>T/p.R205X v genu DYRK1A. Jedná se o patogenní variantu způsobující syndrom mentálního postižení související s DYRK1A.
Závěr: Lepší dostupnost necílených vyšetřovacích metod, jako je WES, umožnila rychlé stanovení diagnózy.
ZAČALO TO PYELONEFRITIDOU…
Terifajová E., Skálová S., Náhlovský J.
Dětská klinika Fakultní nemocnice Hradec Králové, Univerzita Karlova, Lékařská fakulta v Hradci Králové
Akutní pyelonefritida v dětském věku patří mezi nejčastější bakteriální infekce. U novorozenců a kojenců bývá doprovázena ve 4–12 % případů bakteriemií.
Předkládáme kazuistiku téměř 4měsíčního kojence přijatého k hospitalizaci pro akutní pyelonefritidu (etiologicky prokázána Escherichia coli). Na ultrasonografii (US) ledvin byla po přijetí popsána bilaterálně hydronefróza II. stupně. Během hospitalizace došlo i přes adekvátní léčbu k rozvoji urosepse a meningoencefalitidy s negativním likvorovým průkazem patogenu. Magnetická rezonance (MR) mozku zobrazila opacifikující se pia mater a hyperintenzní ložiska v bazálních gangliích. Dítě bylo léčeno dvojkombinací cefotaxim a gentamicin s dobrým efektem. Na kontrolní MR mozku došlo k normalizaci nálezu zánětlivých změn v parenchymu mozku. Na US ledvin přechodně přetrvával nález trojice ledvinných abscesů, které byly úspěšně léčeny konzervativně. Mikční cystoureterografií byl prokázán vezikouretrální reflux IV. stupně vpravo a II. stupně vlevo s obrazem subvezikální obstrukce. Následně byla vzhledem k podezření na chlopeň zadní uretry provedena cystoskopická revize s nálezem dvou jemných řas.
Závěr: Prezentovaná kazuistika ukazuje význam pečlivého průběžného hodnocení klinického stavu dětských pacientů i po již určené primární diagnóze. Pro optimální péči je nutné důsledně pátrat po příčině obtíží a nastavit žádoucí spolupráci klinických pediatrů, radiologů a praktických dětských lékařů.
Poznámka: Abstrakty neprošly obvyklými jazykovými korekturami, za jejich obsah odpovídají autoři.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2021 Issue Supplementum 1
Most read in this issue
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

