-
Medical journals
- Career
Malý zahradník
Authors: O. Škopková
Authors‘ workplace: Alergologická ambulance, Ostrava
Published in: Čes-slov Pediat 2018; 73 (3): 130-131.
Category:
Overview
Kazuistika se zabývá případem dvouletého chlapce s pozitivní rodinnou zátěží pro astma a alergii, u kterého se objevil v pylové sezoně protrahovaný dráždivý kašel s pískoty při dýchání. Klinický obraz vedl k podezření na průduškové astma. Vzhledem k tomu, že inhalační léčba opakovanými dávkami salbutamolu ani pravidelná farmakoterapie nízkou dávkou beklometasonu nebyly účinné a později se přidružila zvýšená tělesná teplota, došlo k přehodnocení diagnózy a následné adekvátní terapii.
Klíčová slova:
průduškové astma, diagnostická rozvaha u batoleteÚVOD
Astma je chronické zánětlivé onemocnění průdušek s vysokou prevalencí v populaci. Mezi klinické příznaky patří dušnost, pískoty při dýchání, kašel různé intenzity a frekvence a pocit tlaku nebo bolesti na hrudníku. Zvláště u dětských pacientů je pro astmatické příznaky charakteristická proměnlivost v čase. Objevují se nebo zhoršují při akutní virové respirační infekci, tělesné zátěži, smíchu nebo pláči, kontaktu s roztoči v domácím prachu, zvířaty, pyly, plísněmi, tabákovým kouřem a jinými dráždivými látkami.
Potvrdit diagnózu astmatu u kojenců a batolat není snadné. Kašel a pískoty při dýchání patří mezi časté příznaky akutních virových respiračních infekcí. U dětí mladších 3 let navíc nelze pro nespolupráci provést běžné funkční vyšetření plic. Je třeba proto vycházet z anamnézy, fyzikálního vyšetření, průkazu atopie a zhodnocení přínosu pravidelné léčby inhalačními kortikosteroidy. Diferenciální diagnóza epizod pískotů a kašle je ale mnohem širší. Příčinou respiračních příznaků může být refluxní nemoc jícnu, primární ciliární dyskineze, cystická fibróza, aspirace cizího tělesa, vrozené anomálie dýchacích cest, vrozené srdeční vady a primární imunodeficience.
KAZUISTIKA
Chlapec ve věku 2 let přišel v doprovodu matky na alergologické vyšetření na doporučení dětského praktického lékaře pro podezření na průduškové astma. Důvodem byl 10 dnů trvající záchvatovitý dráždivý kašel s nápadnými pískoty a afebrilním průběhem. Vzhledem k tomu, že se ve stejnou dobu objevily dechové obtíže i u staršího bratra s pylovou alergií, rodiče usoudili, že se jedná o průduškové astma s vazbou na pyl trav i u mladšího syna. Fyzikální nález a hodnota CRP v séru byly v normě. Praktický pediatr zahájil farmakoterapii desloratadinem (Aerius sir.) v denní dávce 2,5 ml (1,25 mg) a preventivní léčbu průduškového astmatu beklometasonem (Ecobec dos. aer.) v denní dávce 2x 100 mikrogramů přes inhalační nástavec s maskou a podle potřeby doporučil používat salbutamol (Ventolin dos. aer.).
Chlapec pochází z rodiny s významnou alergickou zátěží, jeho 4letý bratr je již v alergologické ordinaci sledován pro sezonní alergickou rýmu, průduškové astma a atopický ekzém s lehkým průběhem. Matka má sezonní alergickou rýmu s vazbou na pyl trav a atopický ekzém, otec se léčí pro průduškové astma. Rodiče jsou nekuřáci a zvířata nechovají.
Chlapec se narodil z fyziologického těhotenství a perinatální období proběhlo bez komplikací. Prospívá a jeho psychomotorický vývoj je správný. Očkován je řádně. Od 4. týdne věku má atopický ekzém. Na respirační infekce netrpěl. Až v posledních 3 měsících se objevila opakovaná rýma po nástupu staršího bratra do mateřské školy. Nikdy nebyl léčen antibiotiky.
Chlapec byl při vyšetření v alergologické ambulanci dobře prokrvený, bez dušnosti, občas zakašlal, ale rýmu neměl. V poslechovém nálezu byly oboustranně patrné ojedinělé pískoty. Kožní prick testy k potvrzení atopie nebylo možné provést pro terapii antihistaminikem. Byl odebrán vzorek krve ke stanovení specifických IgE. Alergolog zkontroloval inhalační techniku a doporučil pokračovat ve stávající léčbě astmatu a chlapce pozval na kontrolní vyšetření v týdenním odstupu.
Na kontrolní vyšetření se s dítětem dostavili oba rodiče, které znepokojovalo, že ani při inhalační léčbě salbutamolem podle potřeby a pravidelné aplikaci beklometasonu kašel a pískoty u chlapce neustoupily a navíc se přidružila zvýšená tělesná teplota (do 38 °C). Hodnota spec. IgE v séru vypovídala o přecitlivělosti na pyl trav a roztočové alergeny. Poslechový nález na hrudníku svědčil pro oslabené dýchání vlevo. Vzhledem k podezření na bronchopneumonii alergolog indikoval rentgenový snímek hrudníku, na kterém byla prokázána levostranná zánětlivá infiltrace, více v horním a středním plicním poli. Rodiče se zamýšleli nad tím, kde se chlapec mohl nachladit. Otce napadlo, zda to nemá z mulčovací kůry, do které spadl a pak se tak strašně rozkašlal. Matka o aspirační příhodě nevěděla.
Alergolog zahájil u chlapce ATB farmakoterapii koamoxicilinem s kyselinou klavulanovou (Augmentin Duo sir.) v denní dávce 25 mg/3,6 mg/kg rozděleně do dvou dávek a doporučil bronchoskopii při hospitalizaci na dětské klinice, během níž byly odstraněny zbytky mulčovací kůry z levého i pravého horního bronchu. Antiastmatická léčba byla ukončena.
V dalším průběhu byl chlapec nadále dispenzarizován v alergologické ordinaci pro atopický ekzém a lehkou perzistující sezonní alergickou rýmu s vazbou na pyl trav. Jeho klinický stav byl dobrý. Průduškové astma se zatím neobjevilo.
Image 1. Rentgenový snímek hrudníku s obrazem zánětlivé infiltrace vlevo, více v horním a středním plicním poli.
Fig. 1. Chest X-ray documenting lung inflammation on the left side, predominant in the upper and middle lobe.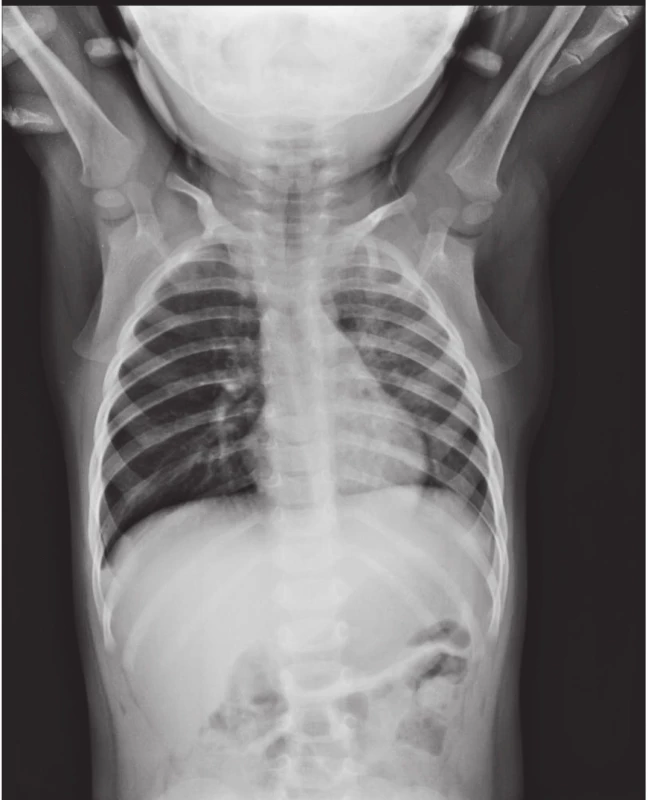
DISKUSE
Aspirace cizího tělesa patří mezi vzácné příčiny obstruktivních příznaků při dýchání. Opožděné stanovení diagnózy může vést k rozvoji chronických plicních změn a v některých případech i k ohrožení života. K aspiraci dochází většinou v prvních 3 letech života a častěji jsou postiženi chlapci. K typickému chování dětí v tomto věkovém období, kdy nejsou zcela vyzrálé mechanismy chránící dýchací cesty před aspirací cizího tělesa, patří vkládání různých předmětů do úst.
Klinický obraz se vyznačuje náhlým záchvatem kašle během hry nebo jídla a dušením se, při kterém může být přítomna i cyanóza. Objevují se také dysfonie a stridor. U poloviny případů bývá oslabené dýchání nad místem, kde vznikla atelektáza. Méně často jsou slyšet pískoty, vrzoty a vlhké chropy. Při ventilovém mechanismu aspirace vzniká emfyzém na postižené straně plic a nastává přesun mediastina na druhou stranu. Pokud není aspirace menšího předmětu zužujícího průsvit průdušky rozpoznána, dochází k rozvoji bronchopneumonie, jako tomu bylo v našem případě. Teprve cílený dotaz alergologa vedl otce k uvědomění si aspirační příhody u chlapce a stanovení správné diagnózy a adekvátní terapie. Jedinou úspěšnou léčebnou metodou je bronchoskopické odstranění cizího tělesa z dýchacích cest. U dětí se dává přednost flexibilní bronchoskopii.
ZÁVĚR
Pokud nemá pravidelná léčba inhalačními kortikosteroidy u dítěte s podezřením na průduškové astma dostatečný účinek, je třeba se před zvýšením dávky IKS vždy přesvědčit o správnosti inhalační techniky a dodržování léčebného režimu, prověřit kontakt s alergeny a dráždivými látkami a v diagnostické rozvaze uvažovat i o jiném onemocnění, které se projevuje stejnými nebo podobnými příznaky. Podmínkou úspěchu byla v tomto případě mezioborová spolupráce.
MUDr. Olga Škopková
Korunní 595/76
709 00 Ostrava-Mariánské Hory
e-mail: olga.skopkova@allergology.cz
Sources
1. Global Strategy for Asthma Management and Prevention Global Initiative for asthma. NHLBI/WHO. Global Initiative for Asthma (GINA) Report 2017. NIH Publication No. 02-3659.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2018 Issue 3-
All articles in this issue
- Současný pohled na diagnostiku a léčbu astmatu u dětí
- Malý zahradník
- Retrospektivní analýza tupých traumat lbi v letech 2010-2014 na Dětské klinice FN a LF UK Plzeň
- C3 glomerulopatie – nově definovaná klinická jednotka
- Makro AST jako příčina asymptomatické elevace aspartátaminotransferázy
- Tranzitórna hypertrofická kardiomyopatia u novorodenca s neonatálnym abstinenčným syndrómom
- Alternujúca liečba horúčky zvyšuje riziko vedľajších účinkov antipyretík
- Diagnostika, léčba a prognóza vrozené hypotyreózy
- Nízká porodní hmotnost a další rizikové faktory pro pozdější onemocnění u dětí a dospělých (prenatální a postnatální programming)
- Novinky v kardiopulmonální resuscitaci – „guidelines 2018“
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- C3 glomerulopatie – nově definovaná klinická jednotka
- Současný pohled na diagnostiku a léčbu astmatu u dětí
- Novinky v kardiopulmonální resuscitaci – „guidelines 2018“
- Makro AST jako příčina asymptomatické elevace aspartátaminotransferázy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

