-
Medical journals
- Career
Verukózní útvar na plosce
Authors: L. Řandová 1; O. Kodet 1,2,3; M. Šlajsová 1; J. Štork 1
Authors‘ workplace: Dermatovenerologická klinika VFN a 1. LF UK, Praha, přednosta prof. MUDr. Jiří Štork, CSc. 1; názevAnatomický ústav 1. LF UK, Praha, přednosta doc. MUDr. Ondřej Naňka, Ph. D. 2; Biotechnologické a biomedicínské centrum AV ČR a UK, Vestec, vědecký ředitel prof. MUDr. Pavel Martásek, DrSc. 3
Published in: Čes-slov Derm, 97, 2022, No. 5, p. 211-214
Category:
Overview
Verukózní útvar na plosce – verukózní karcinom plosky. Stručný přehled
Autoři předkládají případ 64letého muže s 20 let trvajícím verukózním útvarem na pravé plosce. Histopatologické vyšetření potvrdilo diagnózu dlaždicobuněčného karcinomu charakteru verukózního karcinomu. Práce poskytuje přehled současných poznatků o tomto onemocnění.
Klíčová slova:
léčba – histopatologie – verukózní karcinom plosky
POPIS PŘÍPADU
Pacientem byl muž věku 64 let, bezvýznamné rodinné anamnézy, sledovaný pro arteriální hypertenzi, dyslipidemii a chronickou obstrukční plicní nemoc. Opakovaně podstoupil mukosektomii plošných polypů tlustého střeva před 4 a 6 lety, poslední provedená kontrolní koloskopie před rokem byla bez patologického nálezu. V dětství pacient podstoupil appendektomii. Byl očkován třemi dávkami vakcíny proti onemocnění covid-19. Celkově byl léčen perindoprilem, atorvastatinem a inhalacemi indakaterolu/glykopyronia. Alergie neudával, 2 roky byl nekuřák.
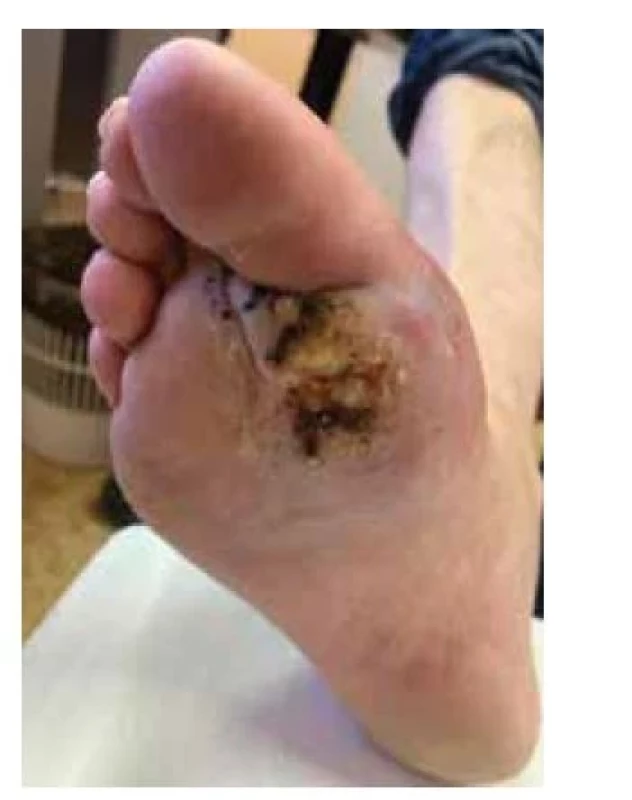
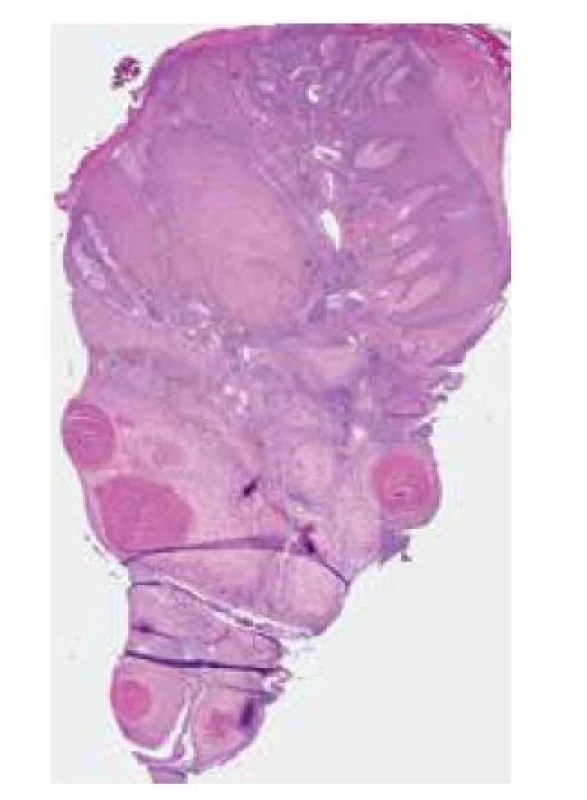
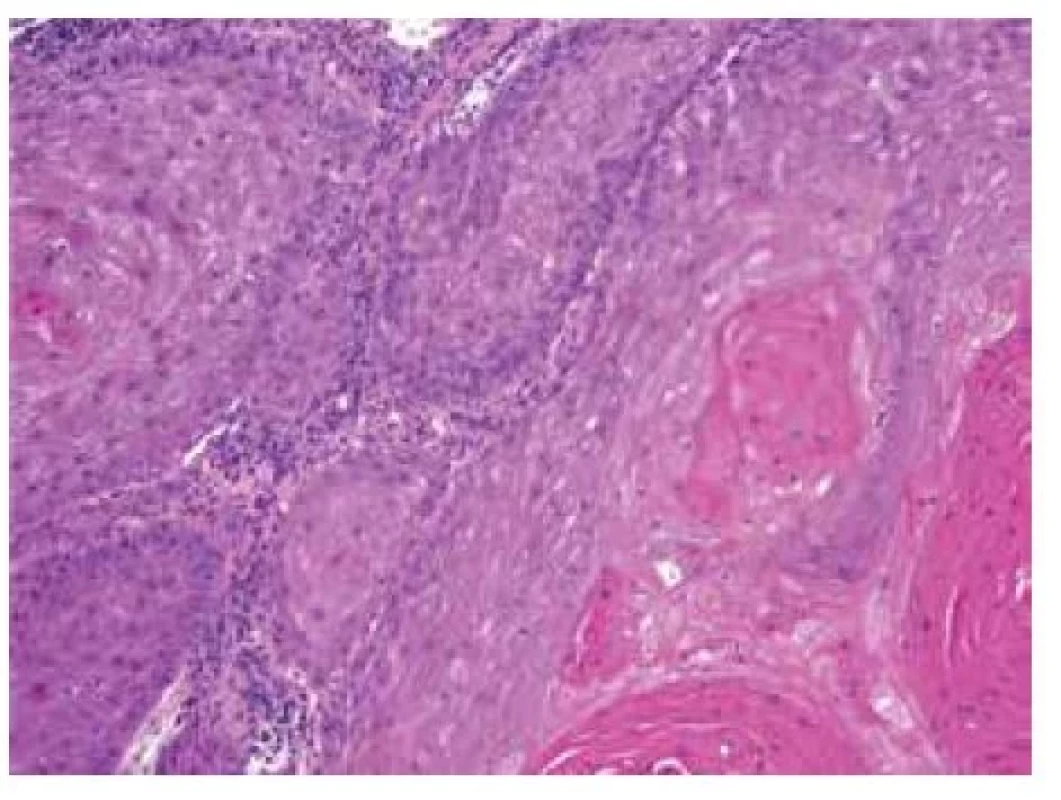
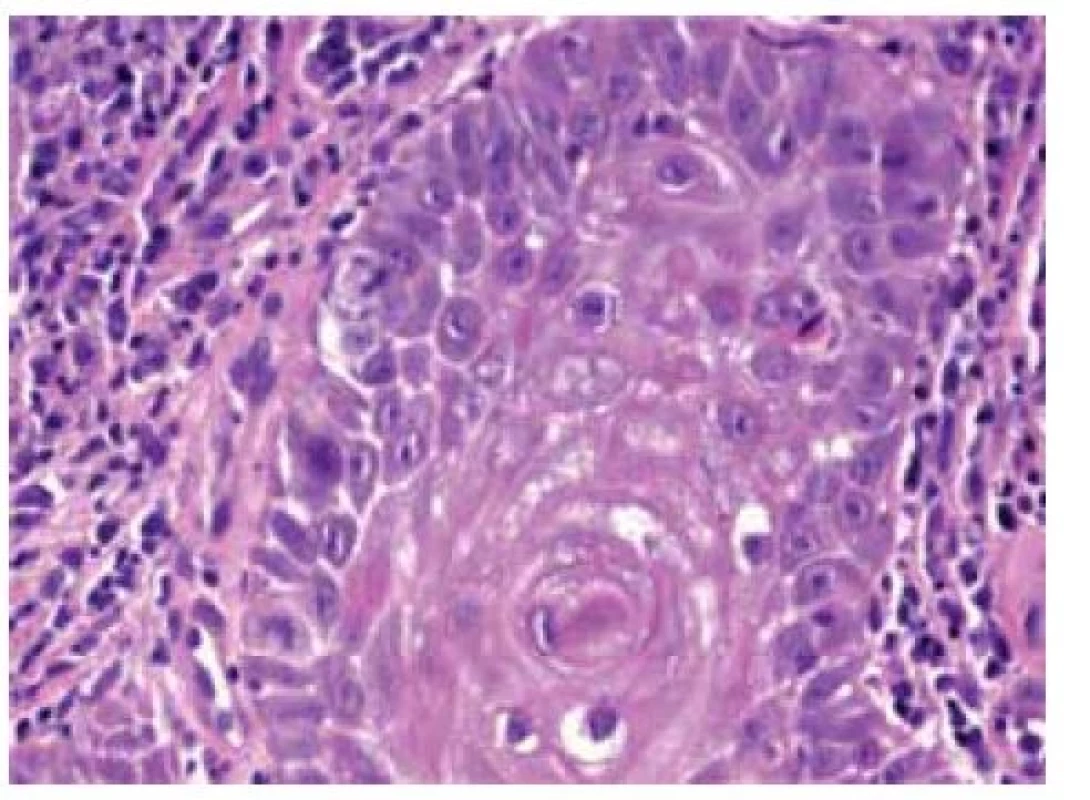
Nemocný se dostavil k vyšetření pro přibližně 20 let trvající nehojící se verukózní projev na pravé plosce. V minulosti byl opakovaně léčený kryoterapií, zlepšení pozoroval při aplikaci keratolytik. Biopsie provedená na jiném pracovišti před 3 roky byla hodnocena jako verruca vulgaris. Poslední 2 roky udává rozšíření a elevaci projevu, před měsícem byl celkově přeléčen klindamycinem pro suspektní flegmónu pravé nohy. Při vyšetření bylo na pravé plosce v oblasti I. a II. metatarzofalangeálního (MTP) kloubu patrné tuhé verukózní ložisko rozměrů 6 x 4 cm, s ragádami a krustami, přecházející i do prvního meziprstí (obr. 1). Byla provedena biopsie z okraje ložiska (obr. 2–4).
HISTOPATOLOGICKÉ VYŠETŘENÍ
Epidermis je nepravidelně akantotická, krytá parakeratotickou hyperkeratózou, v části excize přechází v proliferaci objemných čepů v centru tvořených většími keratinocyty se světle eozinofilní objemnou cytoplasmou, místy v centru s parakeratotickými víry rohoviny, na periferii čepů jsou patrné menší pleomorfní keratinocyty vykazující četné mitózy (obr. 2–4). V okolí jsou přítomné výrazné perivaskulární mononukleární infiltráty místy s převahou plasmocytů. Nález přesahuje všechny okraje excize.
Nález svědčí pro diferencovaný dlaždicobuněčný karcinom charakteru verukózního karcinomu.
Závěr
Verukózní dlaždicobuněčný karcinom plosky.
PRŮBĚH
CT trupu prokázalo lymfadenopatii v pravém třísle (zvětšené sytící se uzliny v pravém třísle do velikosti 25 x 14 mm), bez jiných ložiskových změn v souvislosti se sledovanou diagnózou. Punkční vzorky zvětšené inguinální uzliny vpravo vykázaly v rozsahu vyšetření obraz chronické antigenní stimulace bez přítomnosti extranodálních buněk. Magnetická rezonance pravé nohy prokázala tumorózní infiltraci na plosce nohy v oblasti I. a II. MTP skloubení zasahující mezi prsty, na dorsum a do I. MTP kloubu, osteomyelitidu I. metatarzu a baze proximálního článku palce, zmnoženou tekutinu v I. MTP kloubu. Byla indikována a provedena amputace I. a II. prstu transmetatarzálně (TMT). Histopatologické vyšetření TMT amputátu I. a II. prstu pravé nohy prokázalo verukózní karcinom plosky šířící se do kloubu a I. metatarzu, v jeho okolí byly nalezeny vícečetné nádorové satelity. Karcinom nedosahoval do proximálního resekčního okraje, ale jeden ze satelitů na plosce dosahoval do laterálního okraje, druhý satelit byl vzdálený 3,5 mm od laterálního okraje. Nebyla zastižena nádorová angioinvaze ani perineurální šíření. V metatarzu byla popsána chronická osteomyelitida. Pooperační průběh byl bez komplikací, rána v průběhu 3 měsíců postupně epitelizovala, pacient docházel na rehabilitaci, byl schopen chůze o 2 francouzských holích. Vzhledem k nedostatečné radikalitě chirurgického výkonu (jeden ze satelitů karcinomu dosahoval do laterálního resekčního okraje) byla zvažována vyšší amputace v Chopartově kloubu (articulatio tarsi transversa) či adjuvantní radioterapie. Po domluvě s pacientem bylo od výkonu ustoupeno pro očekávatelné přílišné zatížení pacienta. Radioterapie nebyla iniciována vzhledem k nejednoznačnému postavení v léčbě tohoto onemocnění (viz diskuse). Nemocný nesplňoval kritéria biologické léčby.
Kontrolní CT trupu v odstupu 4 měsíců prokázalo mírnou regresi lymfadenopatie v pravém třísle (22 x 10 mm, oproti 25 x 14 mm), jiné známky generalizace onemocnění nebyly nalezeny. Bylo doplněno sonografické vyšetření lymfatických uzlin v odstupu 1 měsíce, kde byla v pravém třísle opět popsána lymfadenopatie se zachovalou architektonikou, v mírné velikostní regresi oproti poslednímu CT vyšetření. Naplánováno je kontrolní sonografické vyšetření lymfatických uzlin pravého třísla za 6 týdnů. V případě recidivy onemocnění bude zvažována radioterapie či biologická léčba.
DISKUSE A STRUČNÝ PŘEHLED
Verukózní útvar na plosce – verukózní karcinom plosky. Stručný přehled
Verukózní karcinom (VK) je vzácnou, vysoce diferencovanou variantou dlaždicobuněčného karcinomu, který je typický nízkým metastatickým potenciálem a lokálně invazivním růstem [3, 4]. Verukózní karcinom byl poprvé popsán v roce 1948 [1]. Nejčastěji (až v 85 % případů) postihuje muže ve věku 50–60 let [12].
Etiopatogeneze verukózního karcinomu není dosud objasněna, předpokládá se však role chronického dráždění, traumatu, špatné hygienické péče, chronických zánětlivých procesů a chronických ulcerací, zejména u diabetiků [10]. Prokázána byla asociace verukózního karcinomu s HPV infekcí (lidský papilomavirus), nejčastěji s nízce rizikovými typy 6, 11 a vysoce rizikovými typy 16, 18 [9].
V klinickém obraze rozlišujeme čtyři jednotky, jejichž charakteristický vzhled je dán jejich lokalizací. Na sliznici dutiny ústní, někdy i s přesahem na rty a larynx, je VK nazýván floridní orální papilomatóza. V oblasti bérců, obvykle v terénu chronických vředů při chronické žilní insuficienci, se vyskytuje kožní verukózní karcinom neboli papillomatosis cutis carcinoides. V perianogenitální oblasti jsou popisovány květákovité papilomatózní vegetace, nazývané obrovské kondylomy (Buschkeho - Löwensteina). Za variantu verukózního karcinomu v oblasti plosek nohou je dle WHO (World Health Organization) klasifikace nádorů považován epithelioma cuniculatum [4, 13].
Verukózní karcinom plosky se obvykle klinicky manifestuje jako pomalu, exo - i endofyticky rostoucí, květákovitý, papilomatózně vegetující nádor, který může být prostoupen hlubokými kryptami a tunely (vzhled epithelioma cuniculatum). Z nádoru lze často vytlačit žlutavý, mazlavý, páchnoucí materiál. Na povrchu může dojít ke vzniku ulcerace [4, 13]. Nezřídka dochází k sekundární infekci nádoru. Nejčastějšími původci infekce jsou bakterie (zejména Staphylococcus aureus a gramnegativní bakterie), objevují se však i mykotické infekce [4]. Přes svůj pomalý růst a nízce agresivní biologické chování může v pokročilé fázi dojít k penetraci fascie a destrukci okolních tkání včetně kostí. Další komplikací je rozvoj osteomyelitidy s nutností antibiotické terapie [4, 9]. Nádory mohou vznikat též multicentricky [13].
K ověření diagnózy je zásadní bioptické vyšetření. Důraz je kladen na správnost provedení probatorní excize, zejména pak na výběr vhodného místa odběru z navalitého okraje a odběr tkáně dostatečné hloubky. Pomoci může předchozí odstranění hyperkeratotického povrchu, které umožní snazší zastižení i dolních partií nádoru. Výjimkou není nutnost opakované biopsie k získání dostatečného vzorku tkáně umožňujícího diagnózu.
V histopatologickém obraze nacházíme exo - a endofytické proliferace epidermis s nápadně malým počtem jaderných atypií, přítomných zejména na periferii epidermálních nádorových čepů. Bývá přítomna hyperkeratóza, akantóza současně s papilomatózou, dále fokální parakeratóza a zánět s účastí převážně mononukleárů. Tvoří se hluboké, široké, rohovinou naplněné krypty [3, 13].
Verukózní karcinom klinicky imponuje spíše jako benigní léze, nejčastěji jako verruca plantaris, což může vést k opožděnému stanovení správné diagnózy a zvýšení pravděpodobnosti rozvoje lokálně pokročilého či diseminovaného onemocnění [9, 13]. V diferenciální diagnóze zvažujeme zejména vulgární veruku, seboroickou keratózu, keratoakantom, ekrinní porom, veruciformní xantom, amelanotický melanom [4, 10]. Dále je nutno zvažovat hluboké mykózy, pyoderma vegetans, případně vzácnější kožní leishmaniózu či verukózní typ kožní tuberkulózy [4]. Zvýšená pozornost by měla být věnována každé dlouhodobě se nehojící lézi nereagující na terapii [6]. Suspektní známky malignity představují změny tvaru, barvy, velikosti projevu, náhlý vznik bolestivosti či krvácení [6, 9].
Verukózní karcinom má schopnost šíření jak lymfogenní, tak hematogenní cestou, v závislosti na lokalizaci a stupni agresivity. K zakládání vzdálených metastáz však dochází zřídka [3, 4, 14]. Problémem bývá spíše tendence k invazivnímu prorůstání do okolních tkání často vedoucí k nutnosti amputace [3, 9]. Vznik metastáz je pravděpodobnější u pokročilejších nádorů s postižením šlach a kostí. Prvním místem vzdáleného postižení bývají spádové lymfatické uzliny, proto by v případě přítomnosti spádové lymfadenopatie měla být provedena punkční biopsie či exstirpace celé lymfatické uzliny. Rizikovým faktorem pro recidivu onemocnění je nedostatečná radikalita chirurgického výkonu, postižení ochlupené kůže a halluxu. K recidivě zpravidla dochází během měsíců po výkonu [9, 14].
Léčbou první volby zůstává radikální chirurgické řešení s bezpečnostním lemem minimálně 5 mm, u agresivnějších a rozsáhlejších forem je na místě amputace [3, 11]. Kompletní radikální chirurgický výkon je léčebný u 95 % pacientů a má velmi nízkou pravděpodobnost rekurence [14].
V případech metastazujících či lokálně pokročilých dlaždicobuněčných karcinomů, které nejsou vhodné ke kurativní operaci či kurativnímu ozařování, je v současné době k dispozici imunoterapie anti-PD-1 (Programmed cell Death) monoklonální protilátkou cemiplimabem [2, 14]. Cemiplimab se aplikuje formou intravenózní infuze v dávce 350 mg každé 3 týdny do progrese onemocnění či rozvoje nepřijatelné toxicity. V adjuvantním podání není moderní systémová cílená terapie či imunoterapie u pacientů s dlaždicobuněčným karcinomem v současné době indikována. U našeho nemocného proto nebylo její podání možné.
Byl popsán případ efektivního použití acitretinu, perorálního retinoidu využívaného zejména v terapii těžších forem psoriázy, u pacientky s recidivujícím verukózním karcinomem vulvy. U nemocné po předchozí neúspěšné chirurgické léčbě a radioterapii došlo po léčbě acitretinem v dávce 25 mg denně ke kompletnímu vymizení tumoru [5]. Využití acitretinu u verukózního karcinomu plosky však dosud popsáno nebylo.
Spornou otázkou zůstává radioterapie. Historicky byly popsány případy, kdy po radioterapii došlo k tzv. anaplastické transformaci s agresivním biologickým chováním a následnou diseminací onemocnění [7, 8]. Jednalo se však o jednotky případů primárního verukózního karcinomu lokalizovaného povětšinou v dutině ústní [8]. I přesto je dle některých zdrojů radioterapie u verukózního karcinomu považována za relativní kontraindikaci [7, 8].
Prognóza onemocnění se odvíjí jak od faktorů klinických (velikost nádoru, imunitní stav pacienta), tak od faktorů histopatologických (stupeň diferenciace, tloušťka nádoru, míra invaze, přítomnost angioinvaze či perineurální invaze), v neposlední řadě od klinického stadia onemocnění (přítomnosti lokální recidivy, uzlinového postižení, vzdálených metastáz) [6, 11].
Do redakce došlo dne 4. 10. 2022.
Adresa pro korespondenci:
MUDr. Linda Řandová
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 499/2
128 00 Praha 2
e-mail: linda.randova@vfn.cz
Sources
1. ACKERMAN, L. V. Verrucous carcinoma of the oral cavity. Surgery, 1948, 23, p. 670–678.
2. ALBERTI, A., BOSSI, P. Immunotherapy for cutaneous squamous cell carcinoma: results and perspectives. Front Oncol, 2022, 11, 727027.
3. ARISI, M., ZANE, C., EDU, I. et al. Carcinoma cuniculatum of the foot invading the bone mimicking a pseudo-epitheliomatous reaction to an acute osteomyelitis. Dermatol Ther (Heidelb), 2016, 6(1), p. 95–99.
4. ELDER, D., MASSI, D., SCOLYER, R. et al. Verrucous squamous cell carcinoma. WHO Classification of Tumours (Medicine). Vol 11. 4th ed. International Agency for Research on Cancer, 2018, p. 35–57.
5. FOX, E., ELGHOBASHY, M., HAMAD, H. et. al. Oral retinoid, acitretin, is effective in the management of resistant recurrent velvar verrucous carcinoma: A case report. J Obstet Gynaecol Res, 2020, 46(10), p. 2179–2184.
6. KNACKFUSS, I. G., GIORDANO, V., GODOY-SANTOS, A. L. et al. Squamous cell carcinoma in the foot: case series and literature review. Acta Ortop Bras, 2018, 26(2), p. 108–111.
7. KOCH, B. B., TRASK, D. K., HOFFMAN, H. T. et al. National survey of head and neck verrucous carcinoma: patterns of presentation, care, and outcome. Cancer, 2001, 92(1), p. 110–120.
8. KRAUS, F. T., PEREZMESA, C. Verrucous carcinoma. Clinical and pathologic study of 105 cases involving oral cavity, larynx and genitalia. Cancer, 1966, 19(1), p. 26–38.
9. PRINCE, A. D. P., HARMS, P. W., HARMS, K. L. et. al. Verrucous carcinoma of the foot: A retrospective study of 19 cases and analysis of prognostic factors influencing recurrence. Cutis, 2022, 109(3), p. E21 – E28.
10. QUE, S. K. T., ZWALD, F. O., SCHMULTS, C. D. Cutaneous squamous cell carcinoma: Incidence, risk factors, diagnosis and staging. J Am Acad Dermatol, 2018, 78(2), p. 237–347.
11. QUE, S. K. T., ZWALD, F. O., SCHMULTS, C. D. Cutaneous squamous cell carcinoma: Management of advanced and high-stage tumors. J Am Acad Dermatol, 2018, 78(2), p. 249–261.
12. SEREMET, S., ERDEMIR, A. T., KIREMITCI, U. et al. Unusually early-onset plantar verrucous carcinoma. Cutis, 2019, 104(2), p. E34–E36.
13. ŠTORK, J. et al. Dermatovenerologie, druhé vydání. Praha: Galén, 2013; s. 392–393. ISBN 978-80-7262 - 898-8.
14. WORK GROUP, INVITED REVIEWERS, KIM, J. Y. S., KOZLOW, J. H., MITTAL, B. et al. Guidelines of care for the management of cutaneous squamous cell carcinoma. J Am Acad Dermatol, 2018, 78(3), p. 560 – 578.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2022 Issue 5-
All articles in this issue
- Dermoscopy – Physics in the Hands of a Dermatologist
- KONTROLNÍ TEST
- Atopic Dermatitis and Mental Comorbidities
- Verukózní útvar na plosce
- Zápis ze schůze výboru ČDS konané dne 15. 9. 2022
- Poznatky z 28. Fortbildungswoche für praktische Dermatologie und Venerologie 2022 (FOBI) 13.–16. července 2022
- Kalendář odborných akcí
- Czech-Slovak Dermatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Atopic Dermatitis and Mental Comorbidities
- Verukózní útvar na plosce
- Dermoscopy – Physics in the Hands of a Dermatologist
- Kalendář odborných akcí
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career