-
Medical journals
- Career
Frontální fibrotizující alopecie – popis případu
: A. Krnáčová; R. Kučerová
: Klinika chorob kožních a pohlavních LF UP a FN Olomouc přednosta MUDr. Martin Tichý, Ph. D.
: Čes-slov Derm, 92, 2017, No. 6, p. 275-278
: Case interpretation
Frontální fibrotizující alopecie je považována za variantu lichen planopilaris, postihující nejčastěji postmenopauzální ženy. Etiopatogeneze onemocnění je nejasná. Neléčená choroba v průběhu mnoha let pomalu progreduje, ačkoli byla popsána i spontánní stabilizace. Je popsán případ 68leté ženy s diagnózou frontální fibrotizující alopecie, léčené finasteridem v kombinaci s intralezionální aplikací Depo-Medrolu, se zpomalením progrese onemocnění. Autoři poskytují přehled současných znalostí o tomto onemocnění a zároveň je podán přehled léčebných možností.
Klíčová slova:
frontální fibrotizující alopecie – finasterid – intralezionální kortikosteroidÚVOD
Jizvící alopecie představují různorodou skupinu chorob, jejichž výsledkem je ireverzibilní poškození vlasového folikulu s trvalou ztrátou vlasů. Frotální fibrotizující alopecie představuje vzácnější formu jizvící alopecie, která je obtížně léčitelná. Je popsán případ 68leté ženy s diagnózou frontální fibrotizující alopecie, léčené finasteridem v kombinaci s intralezionální aplikací kortikosteroidů.
POPIS PŘÍPADU
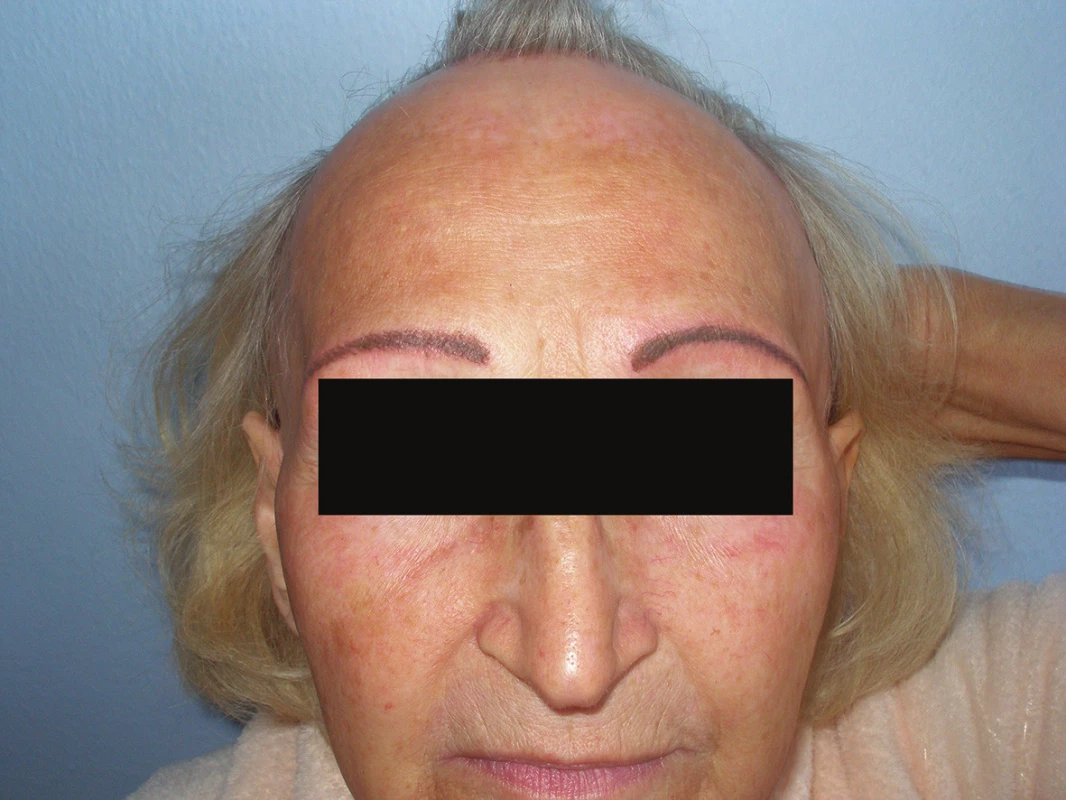
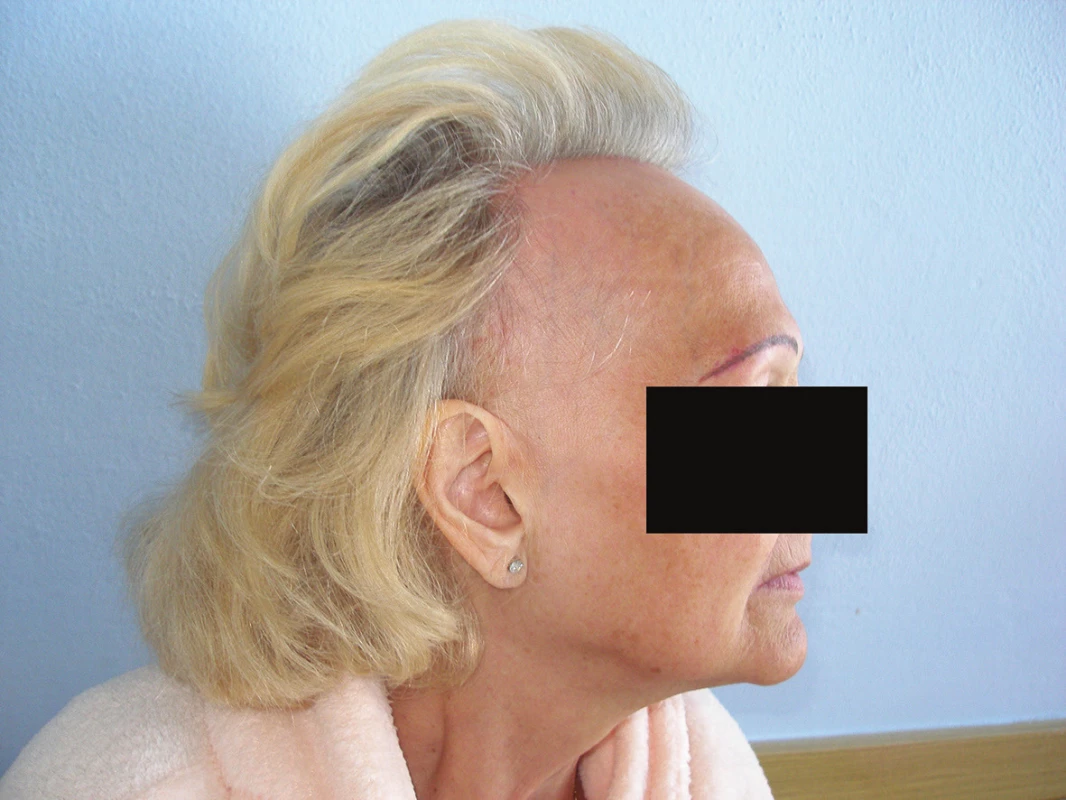
Pacientkou byla 68letá žena, důchodkyně, jejíž oba rodiče se léčili pro Alzheimerovu chorobu a u dvou jinak zdravých bratrů se údajně vyskytovala alopecia areata. V osobní anamnéze udávala arteriální hypertenzi a postmenopauzální osteoporózu. Do minulého roku se léčila pro hypotyreózu, substituční léčbu pro spontánní úpravu poslední rok ukončila. Byla nekuřačka, alkohol konzumovala jen zřídka. Celkově užívala perindopril a amlodipin 5/5mg denně, kalcium a vitamin D 500 mg/400IU denně a vitamin D 0,5mg/ml 2x týdně 10 gtt. Nemocná pozorovala asi 3-4 roky ústup vlasové linie. Později si všimla vypadávání obočí a ztráty ochlupení na těle. Provedená biopsie prokázala frontální fibrotizující alopecii (obr. 1a, 1b). V histologickém vyšetření byly popsány změny odpovídající klinické diagnóze FFA. Epidermis byla beze změn, v místě jednoho infundibula vlasového folikulu hypergranulóza a rozšíření epitelu s mírnou hydropickou degenerací stratum basale a přiléhajícím středně hustým infiltrátem lymfocytů, jiný vlasový folikul rovněž s mírně hyperplastickou stěnou, koncentrickou fibroplazií a nevelkým infiltrátem lymfocytů. Patrné jizvy po zaniklém folikulu.
Přibližně rok byla léčena zevně triamcinolon acetonid (Triamcinolon lotio). Pro nedostatečný efekt terapie byla odeslána k došetření. Při objektivním vyšetření byl patrný ústup vlasové hranice frontálně asi o 5–7 cm. Původní vlasovou linii bylo možné vysledovat podle rozdílné kvality kůže na čele v důsledku solárních změn, kdy v oblasti původně kryté vlasy byla kůže světlejší, bez hyperpigmentací a vrásek (obr. 2 a 3). Obočí a ochlupení na těle chybělo. Měřením byla zjištěna vzdálenost stávající vlasové linie od obou obočí, která byla 9 cm od mediálních okrajů obočí a 10,5 cm od jejich středu. Zjištěné hodnoty sloužily pro monitorování dalšího průběhu choroby. Vlasy byly poměrně bohaté a negativní kosmetický dopad FFA tedy nebyl na první pohled výrazně rušivý. Na temeni byly vlasy mírně prořídlé. Na frontální vlasové linii byly přítomny drobné červené, folikulárně vázané makuly a papuly. V dermatoskopu byla patrná větší vzdálenost mezi jednotlivými vlasy a drobné překrvené okrsky. Laboratorním vyšetřením byla zjištěna nízká hladina selenu 0,76 µmol/l (rozmezí 0,89–1,65 µmol/l), elevace protilátek proti štítné žláze anti TPO 56,3 kU/l (rozmezí 0–5,6 kU/l), v diferenciálním krevním obraze zaznamenáno zvýšení lymfocytů 46,8 % (norma 20–45) a hraniční hodnota neutrofilů 42 % (norma 45–70). Ostatní biochemické hodnoty byly v normě (Na, K, Cl, CRP, urea, kreatinin, bilirubin, ALT, AST, ALP, GMT, kyselina močová, železo, ferritin, magnézium v erytrocytech, glukóza, FSH, estradiol, testosteron, testosteron volný, dihydrotestosteron, SHBG, free androgen index, IgM, IgA, IgG, IgE, CIK, C3, C4, ANA, anti ds DNA, anti ss DNA, ANCA, ENA green, RF nefelometrie).
Byla zahájena léčba na přední vlasové hranici methylprednisolonem acetátem – celkem 2,3 ml aplikovaným mnohočetnými intradermálními vpichy jehlou o průměru 0,4 mm. Dále byl na přání pacientky proveden permanentní make-up obočí (technikou tzv. dočasné tetováže). Po dvou měsících byla zahájena celková léčba finasteridem (Penester 5 mg ½ tbl. denně). Zevně byl doporučen k aplikaci na přední vlasovou hranici intervalově mometazon furoát (Elocom® roztok) na případné lichenoidní papuly, do ostatních oblastí kštice minoxidil (Belohair 2% roztok) k prodloužení anagenní fáze a zlepšení kvality zbývající kštice. Po třech měsících léčby bylo zjištěno celkové zmírnění vypadávání vlasů. Kštice se jevila bez progrese onemocnění. Při zavedené terapii nedošlo k dalšímu ústupu vlasové hranice. Po roce léčby finasteridem se stav výrazně nezměnil, pacientka sama však měla pocit progrese alopecie nad ušima. Po roce a půl sledování na našem pracovišti byla opět ošetřena přední vlasová linie intralezionální aplikací methylprednisolon acetátem 1,5 ml, celkem 3krát, v měsíčních intervalech. Po dvou letech sledování byl při poslední kontrole zaznamenán další ústup přední vlasové linie o 1 cm (měřeno od středu obočí vzhůru). Hladiny androgenů v krvi (testosteron volný a celkový, androstendion, dehydroepiandrosteron-sulfát, dihydrotestosteronu) byly v normě i po roce léčby. Jelikož pacientka snášela léčbu bez potíží a s dosaženým výsledkem zpomalení progrese výpadu vlasů byla relativně spokojená, bylo doporučeno pokračovat v zavedené kontinuální celkové léčbě finasteridem a lokálním minoxidilem, intermitentně v kombinaci s mometason-furoátem.
DISKUSE
Frontální fibrotizující alopecie (FFA) je primární lymfocytární jizvící alopecie [8], považovaná za variantu lichen planopilaris [7]. Ten lze podle klinického obrazu členit na klasický lichen planopilaris (LPP), frontální fibrotizující alopecii a syndrom Graham-Little (též Graham-Little Piccardi-Lasseur syndrom). LPP je nejčastější primární jízvící alopecie u bělochů. FFA poprvé popsal v roce 1994 Kossard [8] jako variantu jizvící alopecie, charakterizovanou selektivní ztrátou vlasů ve fronto-parietální oblasti.
Jizvící alopecie se dělí podle klasifikace North American Hair Research Society (NAHRS) na základě přítomnosti převažujícího typu buněčného infiltrátu (tab. 1) [13].
1. Pracovní klasifikace primárních jizvících alopecií podle NAHRS 2001, založená na převažujícím buněčném infiltrátu 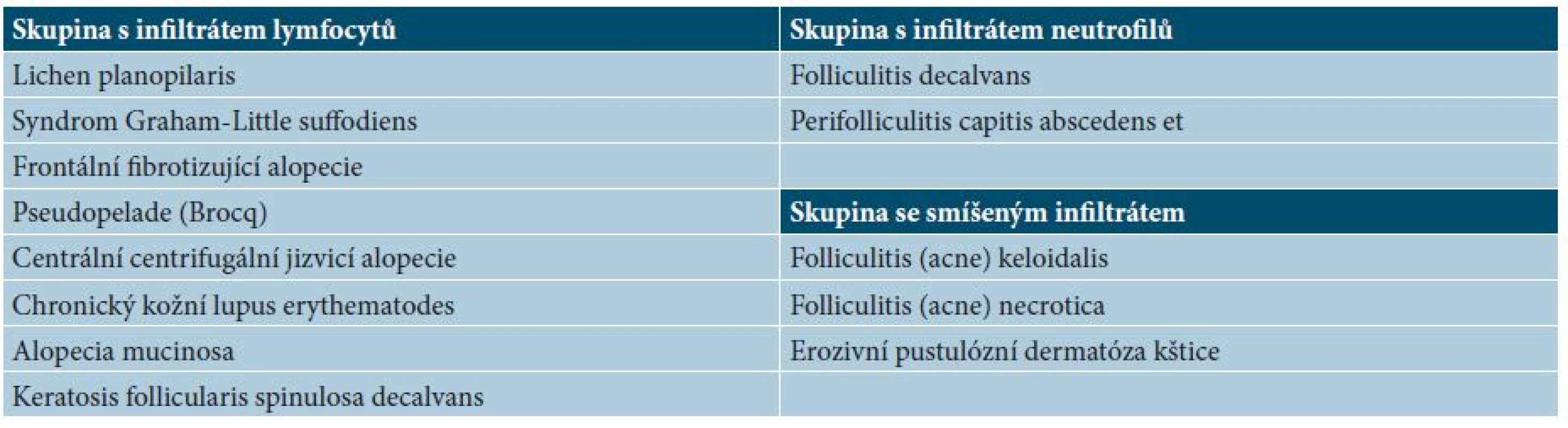
Přesná patogeneze FFA zůstává neznámá. Je nejčastější u postmenopauzálních žen [4, 10, 17, 19]. Může se vyskytovat i u žen, u nichž došlo k poklesu hladiny estrogenů, např. po ovarektomii, po nástupu předčasné menopauzy nebo u Turnerova syndromu [21]. Muži bývají postiženi velmi zřídka. Postmenopauzální výskyt vede k názoru, že FFA je spouštěna blíže neurčeným hormonálním procesem. V literatuře je citován familiární výskyt FFA [3, 6, 12, 20], ale doposud nebyla provedena rozsáhlá genetická analýza, která by toto tvrzení podpořila. Novější výzkum je zaměřen na environmentální faktory, jež mohou přispívat k vyšší incidenci FFA v posledních desetiletích [9].
Klinicky je pro toto onemocnění typická ztráta vlasů ve fronto-temporální a fronto-parietální oblasti [15], s ústupem vlasové linie. Dochází k prořídnutí či úplné ztrátě obočí v 50–83 % případů [11, 16, 18], ztrátě řas až v 77 % [2, 16] a redukci ochlupení těla.
Jedná se o zánětlivé onemocnění, které je klinicky charakterizované perifolikulárním erytémem, folikulární hyperkeratózou a trvalou ztrátou vlasů. Jizvením postižená oblast je vyhlazená, bělavé barvy a většinou je dobře patrný kontrast s více pigmentovanou kůží čela s vráskami [15]. V okolí vlasů při hranici ložisek je při aktivním onemocnění perifolikulární erytém a hyperkeratóza s deskvamací. Do obrazu onemocnění patří u některých nemocných nejizvící ztráta ochlupení v axilách a na končetinách. Mohou být přítomna ložiska lichen planus jinde po těle [15]. Někdy jsou přítomny nezánětlivé ojedinělé papuly v obličeji z postižení velusových vlasů [1], dále může být přítomný pruritus v postižených partiích, trichodynie.
Histologie FFA je podobná klasické (multifokální) formě LPP, kde je přítomný perifolikulární lichenoidní zánětlivý infiltrát v oblasti isthmu a infundibula. Pozdější stadia jsou charakterizována perifolikulární fibrózou se zánikem folikulu a folikulárními jizvami, které nahrazují pilosebaceozní jednotky [21].
Pro primární jizvící alopecie je typický zánětlivý infiltrát lokalizovaný v horní části vlasového folikulu, tj. v oblasti infundibula a istmu, vedoucí k destrukci kmenových buněk a ireverzibilnímu poškození pilosebaceózní jednotky a její náhradě fibrózní tkání. Sekundární jizvící alopecie jsou následkem různých procesů (např. infekce kůže, tumory, poranění, popálení aj.), kde proces vedoucí ke ztrátě vlasů není primárně cílen na vlasový folikul. Společným jmenovatelem jizvících alopecií je jejich nesnadná léčba.
V klinické praxi je v léčbě FFA mj. užíván inhibitor 5 alfa reduktázy finasterid, ačkoliv někteří autoři tvrdí, že jeho příznivý efekt může být dán zmírněním androgeneticky podmíněné ztráty vlasů. Obecně nejsou žádné věrohodné důkazy pro toto tvrzení [5, 10]. V současné době není známa kauzální léčba tohoto onemocnění [14]. Část pacientů se daří stabilizovat lokální a intralezionální aplikací kortikosteroidů, pimekrolimu nebo hydroxychlorochinu. V dostupné literatuře lze nalézt několik léčebných strategií. Z metaanalýzy 15 studií u celkem 114 pacientů [14] vyplývají následující nejčastěji doporučované léčebné postupy: finasterid p. o. (inhibitor 5 alfa reduktázy typu 1) v dávce 2,5 mg denně, po dobu 12–18 měsíců, dutasterid p.o. (inhibitor 5 alfa reduktázy typu 1 a 2) v dávce 0,5 mg denně, po dobu 12 měsíců, kombinace jednoho z výše zmíněných systémových léčiv s lokálním minoxidilem nebo s intralezionálními kortikosteroidy. Terapie inhibitory 5 alfa reduktázy mohou mít některé vedlejší nežádoucí účinky (snížená sexuální apetence, sexuální dysfunkce, depresivní nálada, různé alergické reakce, bolesti varlat, palpitace, zvýšení jaterních enzymů). Další léčebnou možností je antimalarikum hydroxychlorochin. Topické kortikosteroidy nejsou u FFA efektivní, zatímco pro léčbu LPP jsou lékem první volby. Intralezionální aplikace kortikosteroidů u FFA se jeví jako efektivnější než zevní aplikace, což je ve shodě i s naší zkušeností u výše popsaného případu. Z celkového počtu 114 subjektů byla terapie inhibitory 5 alfa reduktázy použita u 38 pacientů, z nichž 45 % vykazovalo dobrou odpověď a 45 % částečnou odpověď po 12–18 měsících léčby [14]. Dále bylo v této studii 33 pacientů léčeno orálními antimalariky (hydroxychlorochin nebo chlorochin), 16 z těchto 33 pacientů dostávalo navíc kortikosteroidní preparáty, topické imunitní modulátory nebo topický minoxidil. Výsledkem léčby byla dobrá klinická odpověď u 30 % a částečný efekt u 39 % pacientů po 6 měsících terapie. Vysoce nebo středně účinné lokální kortikosteroidní preparáty nevedou k terapeutické odpovědi u FFA v 93 % případů. Intralezionální kortikosteroidy vedou k částečné klinické odezvě u skoro 60 % léčených pacientů. Při použití intralezionálního triamcinolon acetonidu v adjuvantní léčbě u ztráty obočí popisovalo částečný nebo plný efekt stran obnovy obočí 80 % pacientů [14]. Příznivý efekt byl rovněž zaznamenán při aplikaci topického inhibitoru kalcineurinu jako přídatné léčby, pozitivně působil u více než poloviny léčených pacientů [14]. Všechny ostatní metody léčby při monoterapii (hormonální substituční léčba, mykofenolát mofetil, doxycyklin, systémový prednison, topické inhibitory kalcineurinu a topický minoxidil) byly u většiny léčených pacientů neefektivní [14].
ZÁVĚR
Přestože diagnostika tohoto onemocnění je snadná vzhledem k typickému klinickému obrazu, léčba je vždy problematická. Pro FFA nejsou k dispozici jednotné doporučené léčebné postupy, na jednoznačně účinnou léčbu se čeká.
Poděkování
Děkuji doc. MUDr. Pockovi, CSc., za laskavé poskytnutí snímků histologie.
Do redakce došlo dne 10. 10. 2017.
Adresa pro korespondenci:
MUDr. Anežka Krnáčová
Klinika chorob kožních a pohlavních
FN Olomouc
I. P. Pavlova 6
779 00 Olomouc
e-mail: anezka.krnacova@fnol.cz
Sources
1. BERNARDOVÁ, Ž., KODET, O., PLZÁKOVÁ, Z. et al. Klinický případ: Frontální ztráta vlasů a obočí. Čes-slov derm., 2015, 90, 2, s. 65–67.
2. CAMACHO MARTINEZ, F., GARCIA-HERNANDEZ, M. J., MAZUECOS BLANCA, J. Post-menopausal frontal fibrosing alopecia. Br J Dermatol., 1999, 140, p. 1181–1182.
3. DLOVA, N., GOH, C. L., TOSTI, A. Familial frontal fibrosing alopecia. Br J Dermatol., 2013, 168, p. 220–222.
4. GRIFFIN, L. L., MICHAELIDES, C., GRIFFITHS, C. E. et al. Primary cicatricial alopecias: a U. K. survey. Br J Dermatol., 2012, 167, p. 694–697.
5. HOLMES, S., MACDONALD, A. Frontal fibrosing alopecia. J Am Acad Dermatol., 2014, 71, p. 593–594.
6. JUNQUEIRA RIBEIRO PEREIRA, A. F., VINCENZI, C., TOSTI, A. Frontal fibrosing alopecia in two sisters. Br J Dermatol., 2010, 162, p. 1154–1155.
7. KOSSARD, S., LEE, M. S., WILKINSON, B. Postmenopausal frontal fibrosing alopecia: a variant of lichen planopilaris. J Am Acad Dermatol., 1997, 36, p. 59–66.
8. KOSSARS, S. Postmenopausal frontal fibrosing alopecia. Scarring alopecia in a pattern distribution. Arch Dermatol., 1994, p. 130, p. 770–774.
9. LADIZINSKI, B., BAZAKAS, A., SELIM, M. A. et al. Frontal fibrosing alopecia: a retrospective review of 19 patients seen at Duke University. J Am Acad Dermatol., 2013, 68, 5, p. 749–755. doi: 10.1016/j.jaad.2012.09.043. Epub 2013 Feb 1.
10. MACDONALD, A., CLARK, C., HOLMES, S. Frontal fibrosing alopecia: a review of 60 cases. J Am Acad Dermatol., 2012, 67, p. 955–961.
11. MORENO-RAMIREZ, D., CAMACHO MARTINEZ, F. Frontal fibrosing alopecia: a survey in 16 patients. J Eur Acad Dermatol Venereol, 2005, 19, p. 700–705.
12. NAVARRO-BELMONTE, M. R., NAVARRO-LÓPEZ, V., RAMÍREZ-BOSCÁ, A. et al. Case series of familial frontal fibrosing alopecia and a review of the literature. J Cosmet Dermatol., 2015, 14, p. 64–69.
13. OLSEN, E. A., BERGFELD, W. F., COTSARELIS, G. et al. Summary of North American Hair Research Society (NAHRS)-sponsored Workshop on Cicatricial Alopecia, Duke University Medical Center, February 10 and 11, 2001. J Am Acad Dermatol., 2003, 48, 1, p. 103–110.
14. RÁCZ, E., GHO, C., MOORMAN, P. W. et al. Treatment of frontal fibrosing alopecia and lichen planopilaris: a systematic review. J Eur Acad Dermatol Venereol., 2013, 27, p. 1461.
15. ŘÍČAŘ, J. Nejčastější primární jizvící alopecie. Čes-slov derm, 2012, 87, 3, s. 83–91.
16. SAMRAO, A., CHEW, A. L., PRINCE, V. Frontal fibrosing alopecia: a clinical review of 36 patients. Br J Dermatol., 2010, 163, p. 1296–1300.
17. SHAPIRO, J., MD., OTBERG, N., MD., 2015. Lichen planopilaris [online]. UpToDate ©. 2015, Dostupné na www: http://www.uptodate.com/contents/lichen-planopilaris#H27065818.
18. TAN, K. T., MESSENGER, A. G. Frontal fibrosing alopecia: clinical presentation and prognosis. Br J Dermatol., 2009, 160, p. 75–79.
19. TOSTI, A., PIRACCINI, B. M., LORIZZO, M. et al. Frontal fibrosing alopecia in postmenopausal women. J Am Acad Dermatol., 2005, p. 52–55. Dostupné na www: http://www.sciencedirect.com/science/article/pii/S019096220401309X.
20. TZIOTZIOS, C. H., FENTON, D. A., STEFANATO, C. M. et al. Familial frontal fibrosing alopecia. J Am Acad Dermatol., 2015, 73, p. e37.
21. TZIOTZIOS, C. H., STEFANATO, M. C., FENTON, D. A. et al. A. Frontal fibrosing alopecia: reflections and hypotheses on etiology and pathogenesis. Experimental Dermatology, 2016. doi: 10.1111/exd.13071.
Labels
Dermatology & STDs Paediatric dermatology & STDs Paediatric rheumatology Medical virology
Article was published inCzech-Slovak Dermatology

2017 Issue 6
Most read in this issue- Frontal Fibrosing Alopecia
- The Molecular Biology of Cancer: the Basics for Clinical Practice
- The Impact of Smoking on Selected Serum Adipokines in Patients with Psoriasis
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career