-
Medical journals
- Career
Atypický fibroxantom – popis případu
Authors: L. Drlík 1; L. Pock 2; Z. Drlík 1
Authors‘ workplace: Dermatovenerologické oddělení, Nemocnice Šumperk, a. s. prim. MUDr. Lubomír Drlík 1; Bioptická laboratoř Plzeň, s. r. o. odborná vedoucí lékařka prof. MUDr. Alena Skálová, CSc. 2
Published in: Čes-slov Derm, 91, 2016, No. 5, p. 233-236
Category: Case Reports
Overview
Atypický fibroxantom je vzácný kožní tumor, který vzniká převážně na sluncem poškozené kůži hlavy a krku starších mužů. Klinicky a histologicky napodobuje jiné tumory s vyšším maligním potenciálem. Pro stanovení diagnózy je rozhodující imunohistochemické vyšetření. Léčba je chirurgická – totální exstirpace s 1–2cm bezpečnostním lemem. Je popsán případ 75letého nemocného s fibroxantomem. Dermatoskopické vyšetření ukázalo červenou bezstrukturní oblast se světlejšími okrsky a nepravidelnými angiektáziemi.
Klíčová slova:
atypický fibroxantom – imunohistochemie – diferenciální diagnóza – dermatoskopieÚVOD
Atypický fibroxantom (AFX) byl popsán v roce 1963 Helwigem [4]. Jedná se o neobvyklý fibrohistiocytární nádor, který byl považován za nízkorizikový dermální tumor z atypických vřetenitých buněk. Hodnocení jeho biologického chování se změnilo, v současnosti je řazen k nádorům středního maligního potenciálu [6]. AFX představuje 0,2 % maligních nemelanocytárních kožních nádorů [14, 15, 16].
POPIS PŘÍPADU
Pacient ve věku 75 let s negativní rodinnou anamnézou stran kožních nádorů, fototyp III, v péči dermatologické ambulance od roku 2002 po operaci a kryalizaci keratomů temene hlavy. Od 30 let trpí výraznou androgenní alopecií – aktuálně IV. stupně podle Hamiltona. Pacient měl temeno hlavy opakovaně spáleno sluncem, v posledních letech používá důsledně fotoprotekci. Pracoval jako dělník v průmyslu, pro esenciální hypertenzi užívá ramipril 5 mg/den a betaxololhydrochlorid 20 mg/den, pro hyperlipidémii simvastatin 20 mg/den a dále acidum acetylsalicylicum 100 mg/den. Při kontrole v květnu 2015 byl konstatován na temeni hlavy poměrně nepřehledný terén kůže poškozené slunečním zářením (obr. 1). V nedávné minulosti byly opakovaně kryalizovány a exkochleovány seboroické veruky, výkony zanechaly jizvy. Pro nejasnost klinického nálezu, dermatoskopicky nalezené známky jizvení a červené ohraničené okrsky spolu s pozitivními znaky seboroické veruky (keratinové pseudocysty, pseudofolikulární ústí, vlásenkové cévy) – obrázek 2 – byla provedena kyretáž a probatorní excize.
Image 1. Klinický obraz v květnu 2015 – chronické poškození kůže temene hlavy UV zářením, seboroické veruky 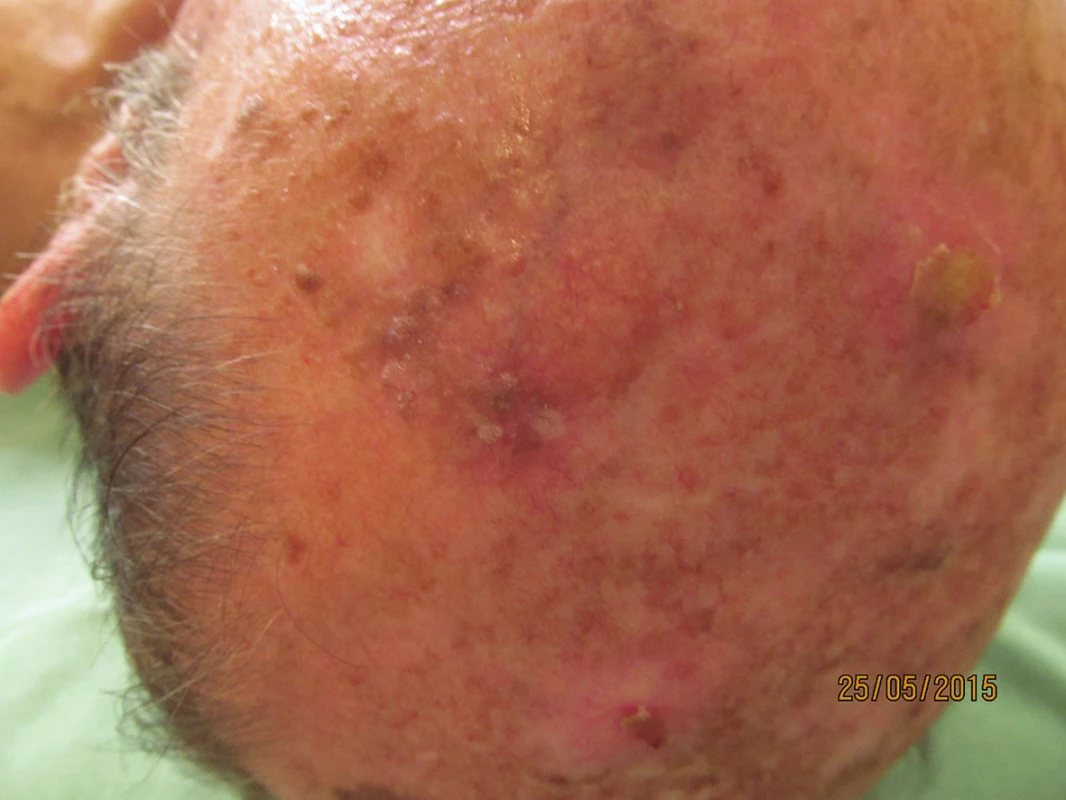
Image 2. Dermatoskopický nález – keratinové pseudocysty, pseudofolikulární ústí, vlásenkové cévy Nález svědčí pro seboroickou veruku, bělavé plochy pro její regresi, sytě červené plošky mohou znamenat počínající AFX. 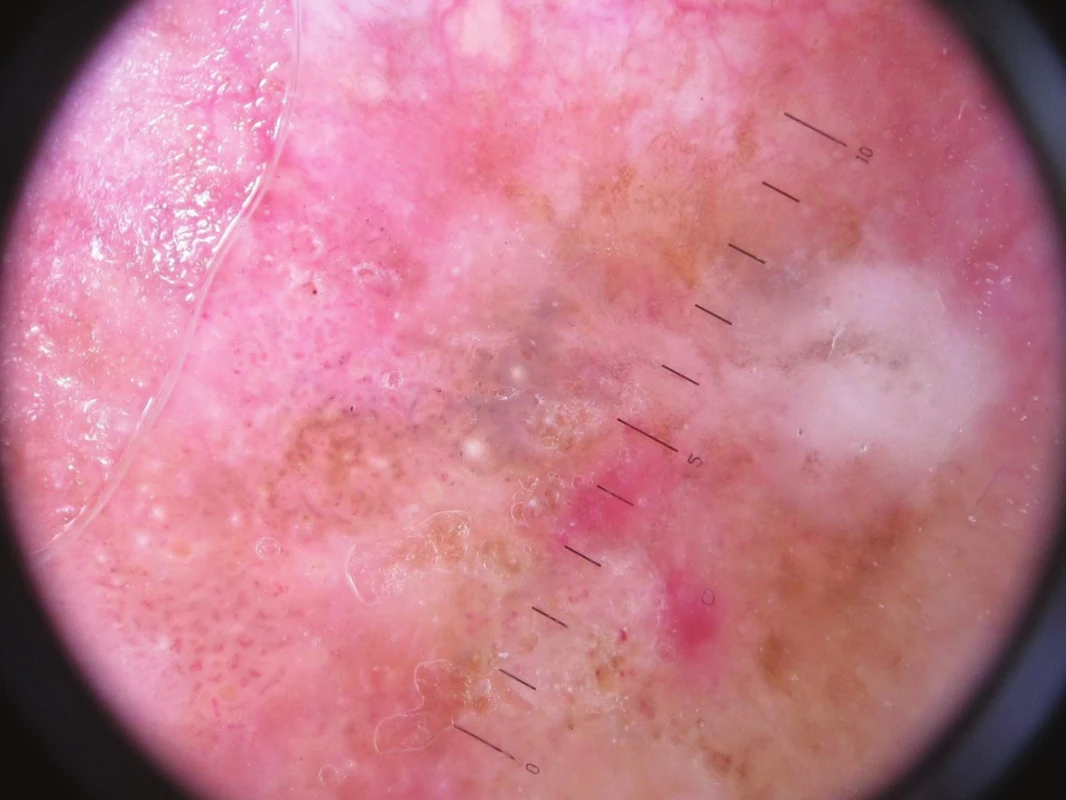
V histologickém nálezu byla zachycena drobná seboroická veruka retikulárního typu, v jedné její laterální straně byla epidermis oploštělá, obsahovala větší množství melaninu, v horním koriu byly melanofágy. Pod nimi se nacházely zmnožené vřetenité buňky podobné fibroblastům, AE1/AE3, S-100 a melan-A negativní. Tyto změny mohou mít význam regrese seboroické veruky, pro nález vřetenitých buněk bylo doporučeno provést klinicko-patologickou korelaci.
Pacient byl sledován v několikatýdenních intervalech, rána po výkonu se nehojila, během září a října 2015 vznikl červený lesklý polokulovitý exofytický útvar o průměru 12 mm (obr. 3). Dermatoskopické vyšetření ukázalo červenou bezstrukturní plochu se světlejšími okrsky, angiektázie (obr. 4).
Image 3. Klinický obraz v říjnu 2015 – růžový lesklý tumor na temeni hlavy 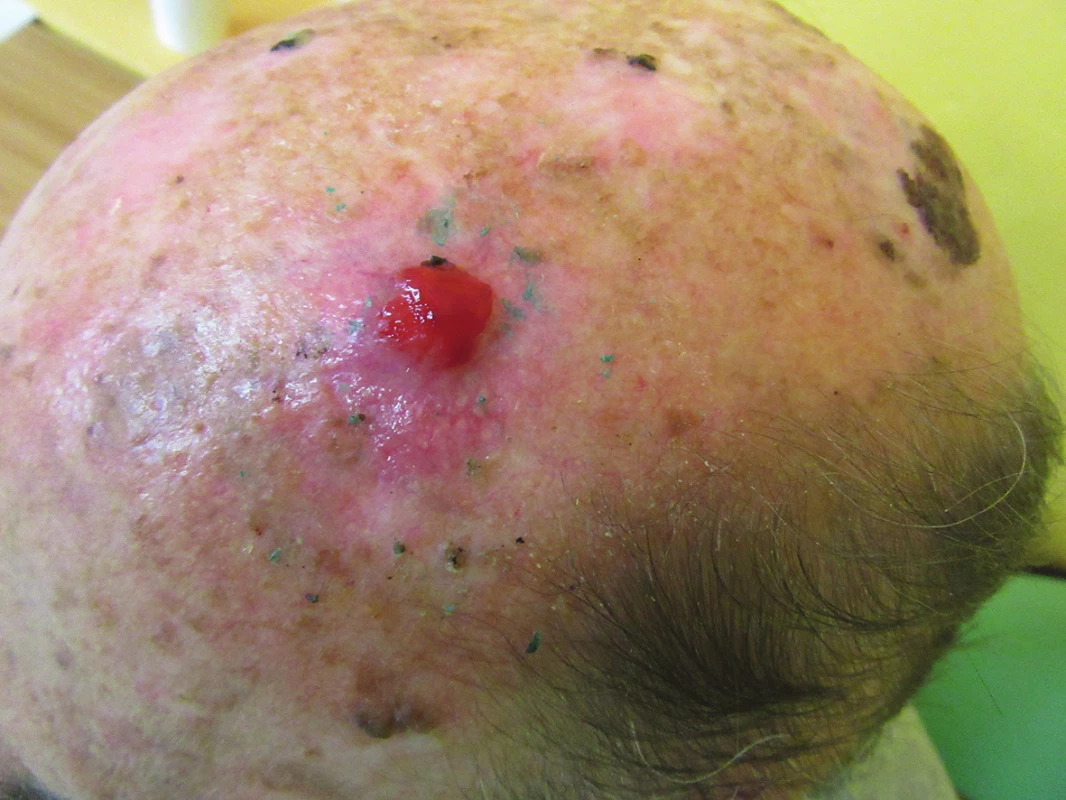
Image 4. Dermatoskopický nález AFX – světlečervená bezstrukturní plocha s bělavými okrsky, silné cévy, místy arboriformně se větvící 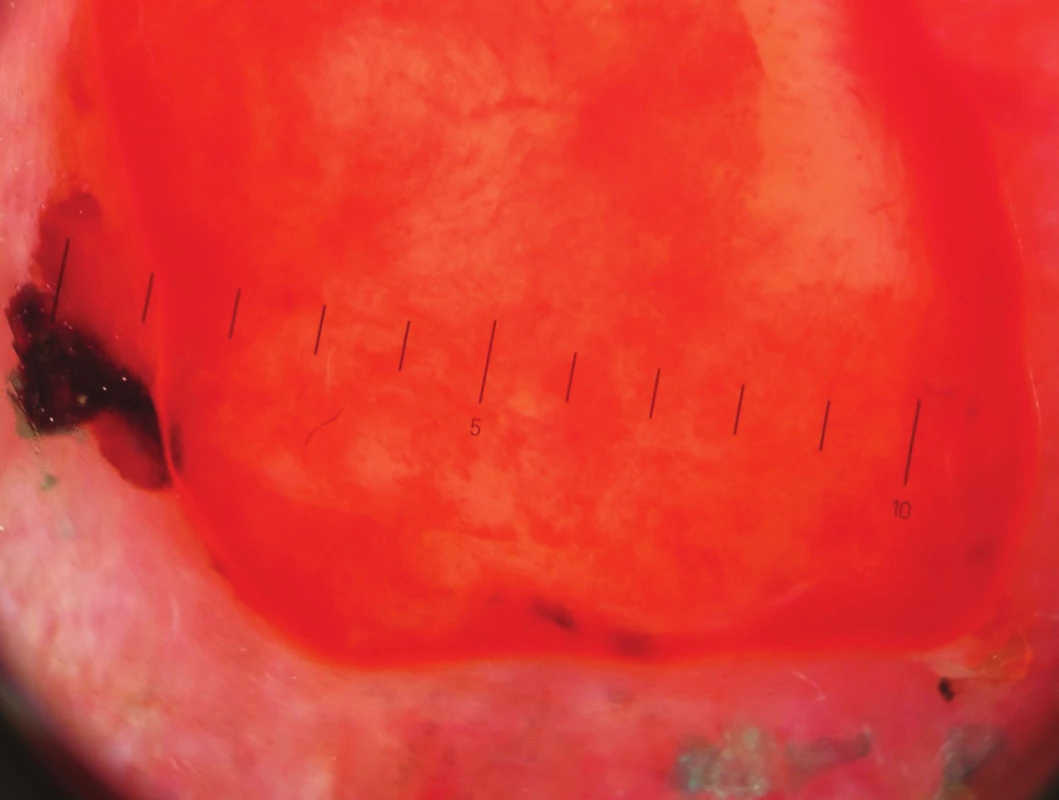
Byla provedena další probatorní excize, v histologickém nálezu byla popsána fragmentovaná částka bez epidermis, dermis byla prostoupena fascikulárně uspořádaným nádorem sestávajícím z extrémně pleomorfních buněk s monstrózními hyperchromními jádry, prominujícími jadérky, mitózami (obr. 5, 6). Tyto buňky byly pozitivní CD68 a CD10 (obr. 7, 8), negativní AE 1/AE3, S 100, melan-A, desmin a CD31 – nález odpovídal atypickému fibroxantomu. Spádové lymfatické uzliny nebyly zvětšeny. Při prohlídce celého kožního povrchu nebyly nalezeny další neoplastické nebo prekancerózní léze. Byla provedena totální exstirpace tumoru s 1cm bezpečnostním lemem, histologické vyšetření potvrdilo diagnózu AFX. Rentgenové vyšetření plic, sonografie uzlin krku a šíje, sonografie břicha a retroperitonea byly bez patologického nálezu. Krevní obraz a základní biochemické vyšetření krve byly negativní. Pacient byl zařazen do dispenzární péče.
Image 5. Histologický nález – storiformně uspořádané nádorové buňky, často vřetenitého tvaru 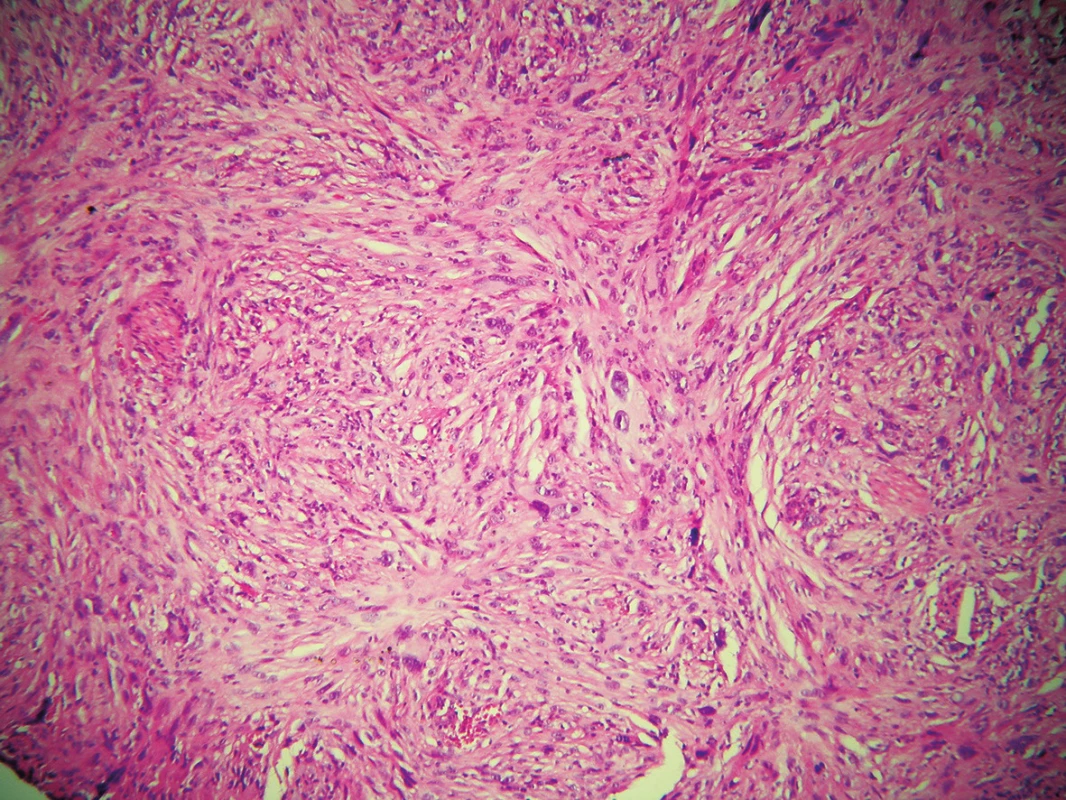
Image 6. Histologický nález – nádorové buňky s výrazně pleomorfními jádry, prominujícími jadérky, největší z nich s naznačeně pěnitou cytoplazmou 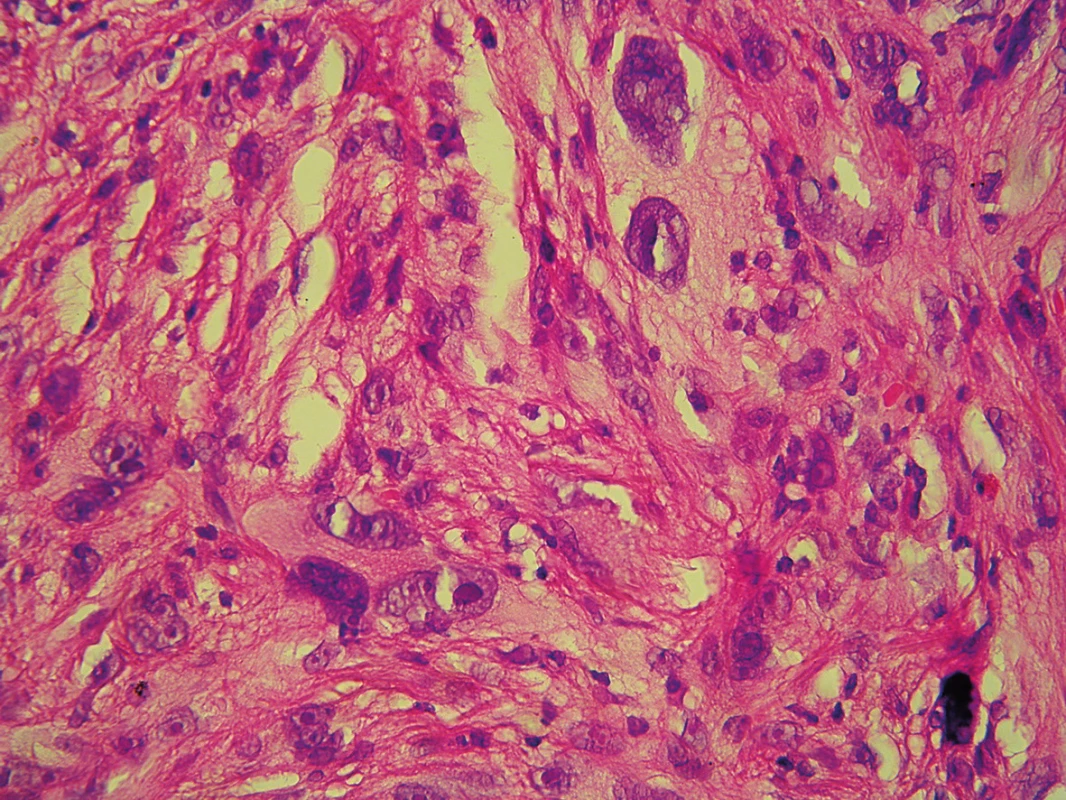
Image 7. Imunohistochemické vyšetření – pozitivita CD68 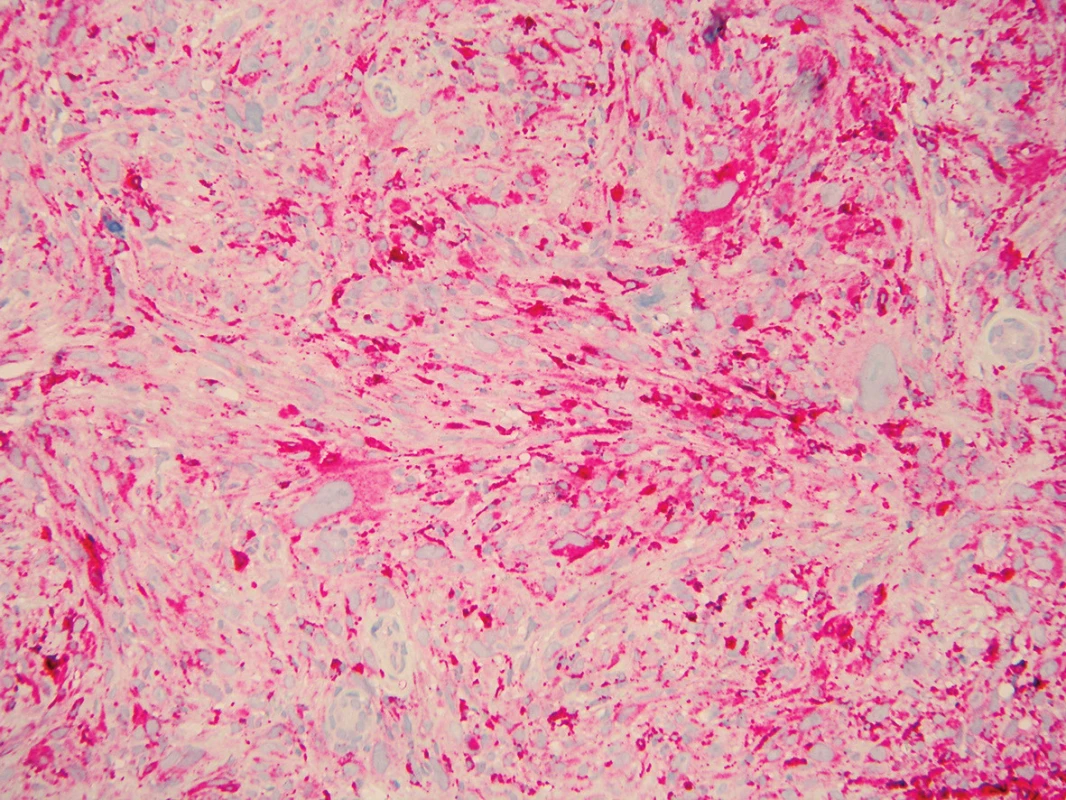
Image 8. Imunohistochemické vyšetření – pozitivita CD10 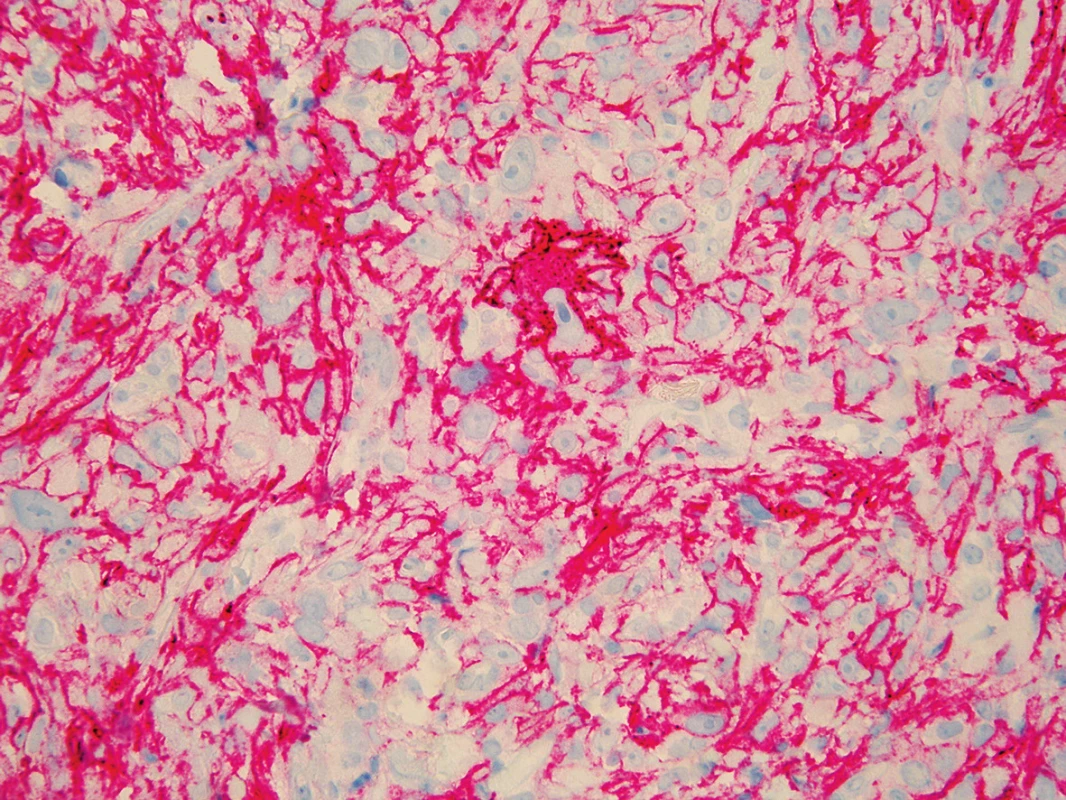
DISKUSE
Atypický fibroxantom vzniká jako solitární projev na sluncem poškozené kůži vlasaté části hlavy, tváří, krku a šíje starších můži v 7.–8. dekádě života, převážně kavkazského etnika. V nádorových buňkách bývají přítomny UV zářením indukované mutace v genu pro nádorový supresor p53, současně se vyskytují jiné kožní nádory. Byly zaznamenány i případy kolizních tumorů – AFX s melanomem, bazaliomem, spinocelulárním karcinomem nebo karcinomem z Merkelových buněk [1, 2, 10, 11, 16]. Klinicky se jedná o několik měsíců se vyvíjející nebolestivý, nepohyblivý lesklý exofytický útvar – růžový nebo červený nodulus do velikosti 2–3 cm. Kůže nad nádorem může ulcerovat, být pokryta krustami. AFX napodobuje invazivnější nádory a představuje diagnostický problém [2, 8, 10, 12]. Výjimečně vzniká v různých lokalitách u mladších pacientů, kteří užívají imunosupresiva, případně v asociaci s xeroderma pigmentosum [2]. Existuje úzká histologická příbuznost mezi AFX a nediferencovaným pleomorfním sarkomem (maligním fibrózním histiocytomem), AFX má lepší prognózu [14]. AFX bývá považován za superficiální variantu maligního fibrózního histiocytomu [3].
Dermatoskopicky se nacházejí červené nebo bílorůžové bezstrukturní plochy a polymorfní vaskulární vzorec s tečkovitými a lineárními nepravidelnými cévami, případně s vlásenkovitými a pokroucenými cévami, které se vyskytují nepravidelně na ploše tumoru [5, 7, 11].
Histopatologický nález – epidemis bývá atrofická i exulcerovaná, může vykazovat atypie jako výraz solární alterace. V dermis se nacházejí velké vřetenité buňky a histiocytům podobné pleomorfní buňky, které mohou být multinukleární s nápadným pleomorfismem a hyperchromazií, neorganizovaného vzhledu s mnohotnými atypickými mitózami. Některé buňky mají vakuolizovanou cytoplazmu. V raritních případech se nachází fibróza jako výraz regrese [2, 9, 10]. Existují histologické varianty – vřetenobuněčná, z jasných buněk, osteoidní, osteoklastická, chondroidní, pigmentovaná a z granulárních buněk [13].
Histologicky může AFX napodobovat vřetenobuněčný spinocelulární karcinom, desmoplastický melanom, nediferencovaný pleomorfní sarkom, leiomyosarkom a neobvyklou metastázu. Ke stanovení správné diagnózy je bezpodmínečně nutné provést imunohistochemické vyšetření, díky němuž se stanoví diagnóza per exclusionem.
Negativita markerů S 100, HMB 45 a Melan-A vyloučí maligní melanom (sarkomatoidní) spinocelulární karcinom je vyloučen negativitou pankeratinu, MNF 116, AE1/AE3 a nízkomolekulárního keratinu CAM 5.2, leiomyosarkom negativitou hladkosvalového aktinu (SMA – smooth muscle actin), desminu a h-caldesmonu. U AFX může být pozitivní CD68 - histiocytárně-makrofágový marker až v 50 % případů, vimentin a CD10 [2, 3, 8, 10, 16].
Klinická a dermatoskopická diferenciální diagnóza – spinocelulární karcinom, amelanotický melanom, dermatofibrosarkom, karcinom z Merkelových buněk, pyogenní granulom, angiosarkom, dermatofibrosarcoma protuberans, sebaceózní karcinom, trichilemální karcinom, kožní metastázy tumorů vnitřních orgánů [2, 7, 10, 12, 15].
Terapie – je doporučována široká excize s 1–2cm bezpečnostním lemem, Mohsova mikrochirurgie, případně adjuvantní radioterapie [2, 3, 6, 10, 12, 14, 16].
Prognóza a sledování po léčbě – kontroly v tří - až šestiměsíčních intervalech pomáhají včas odhalit rekurence, metastázování a také další kožní nádory. Rekurence se udávají v rozmezí 5–10 % během prvních několika měsíců až dvou let, výjimečné je metastázování. Lokální rekurence a metastázy se objevují hlavně u nekompletně excidovaných tumorů a nádorů prorůstajících do hloubky, u případů s neurální a perivaskulární invazí, nekrózami [2, 3, 6, 10, 15, 16].
ZÁVĚR
Pro nízkou frekvenci výskytu nebývá na diagnózu AFX klinicky pomýšleno. Dermatoskopické popisy AFX jsou literárně jen zcela ojedinělé. Dermatoskopicky může být AFX zaměněn zejména s desmoplastickým melanomem nebo spinocelulárním karcinomem, široká je i klinická a histopatologická diferenciální diagnóza. Uvedený případ představuje první dermatoskopický popis AFX v naší odborné literatuře.
Do redakce došlo dne 10. 1. 2016.
Adresa pro korespondenci:
prim. MUDr. Lubomír Drlík
Dermatovenerologické oddělení
Šumperská nemocnice, a s.
Nerudova 41
787 52 Šumperk
e-mail: drlik@nemspk.cz
Sources
1. ALVES, R., OCAŇA, J., VALE, E. et al. Basal cell carcinoma and atypical fibroxanthoma: an unusual collision tumor. J. Am. Acad. Dermatol., 2010, 63, 3, p. 74–76.
2. BURNS, T., BREATHNACH, S., COX, N., GRIFFITHS, C. editors. Rook’s Textbook of Dermatology. 8th ed., Vol. 3, 2010, p. 56.20–56.21. ISBN 978-1-4051-6169-5.
3. BRANCH, L. G., ALBERTINI, J. G., LESHIN, B. Reccurent Atypical Fibroxanthoma Versus Malignant Fibrous Histiocytoma. J. Craniofac. Surg., 2015, 26, 4, p. 322–323.
4. HELWIG, E. B. Atypical fibroxanthoma. Tex. J. Med., 1963, 59, p. 664–667.
5. INSKIP, M., MAGEE, J., WEEDON, D. et al. Atypical fibroxanthoma of the cheek – case report with dermatoscopy and dermatopathology. Dermatol. Pract. Concept., 2014, 4, 2, p. 77–80.
6. IORIZZO, L. J., III, BROWN, M. D. Atypical fibroxanthoma: a review of the literature. Dermatol. Surg., 2011, 37, p. 146–157.
7. LALLAS, A., MOSCARELLA, E., ARGENTIANO, G. Dermoscopy of uncommon skin tumours. Austral. J. Derm., 2014, 55, 1, p. 53–62.
8. MAHALIGAM, S., SHAH, A., STEWART, A. Atypical Fibroxanthoma. A case series and review of literature. Auris Nasus Larynx., 2015, 42, 6, p. 469–471.
9. MENTZEL, T. Fibrohistiocytic tumors of the skin: a heterogeneous group of superficially located mesenchymal neoplasms. Der Pathologe, 2015, 36, 1, p. 79–88.
10. PLEWIG, G., WOLFF, H. H., LANDTHALER, M. Braun-Falco´s Dermatology. 3th. Ed. Springer Medicin Verlag Heidelberg, 2009, p. 1441–1442.
11. SPECCHIO, F., ARGENZIANO, G., ZALAUDEK, I. et al. Photoletter to the editor: Collision tumor of melanoma and atypical fibroxanthoma of the scalp. J. Dermatol. Case Rep., 2014, 30, 8, 3, p. 84–85.
12. WANG, W. L., TORRES-CABALA, C., CURRY, J. L. et. al. Metastatic atypical fibroxanthoma: a series of 11 cases including with minimal and no subcutaneous involvement. Am. J. Dermatopathol., 2015, 37, 6, p. 455–461.
13. WEEDON, D., STRUTTON, G., RUBIN, A. I. Weedon’s Skin Pathology. 3th Ed. Churchill Livingstone Elsevier, 2010, p. 835–837.
14. WITHERS, A. H., BROUGHAM, N. D., BARBER, R. M. et al. Atypical fibroxanthoma and malignant fibrous histiocytoma. J. Plast. Reconstr. Aesthet. Surg., 2011, 64, p. 273–278.
15. ZIEMER, M. Atypical fibroxanthoma. JDDG, 2012, 10, 8, p. 537–548.
16. ZOGBI, L., JULIANO, C., NEUTZLING, A. Atypical fibroxanthoma. J. Surg. Case Rep., 2015, 3, p. 1–4.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2016 Issue 5
Most read in this issue-
Kontaktní dermatitidy – část II:
epikutánní testy v současné praxi - Atypický fibroxantom – popis případu
- Případ méně obvyklé mykózy
- Analýza pacientů se středně těžkou až těžkou psoriázou před zahájením biologické léčby v České republice – údaje z registru BIOREP 2005–2016
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

