-
Medical journals
- Career
Kalcifylaxe s kožními ulceracemi – popis případu
: M. Horáková 1; L. Pock 2; I. Bureš 3; E. Husáková 3
: Kožní oddělení, Pardubická krajská nemocnice primář MUDr. David Stuchlík 1; Dermatohistopatologická laboratoř Doc. MUDr. Lumír Pock, CSc., s. r. o., Praha vedoucí pracoviště doc. MUDr. Lumír Pock, CSc. 2; Geriatrické centrum, Pardubická krajská nemocnice primář MUDr. Ivo Bureš 3
: Čes-slov Derm, 87, 2012, No. 3, p. 98-101
: Case Reports
Článek popisuje případ četných nekrotických vředů v oblasti břicha a zevní strany stehen u 72leté diabetičky na inzulinu s chronickým renálním selháváním bez pravidelné dialyzační terapie, vzniklých na podkladě histologicky prokázané kalcifylaxe s infaustním průběhem. Autoři podávají přehled současných poznatků o možnostech léčby tohoto stavu.
Klíčová slova:
kalcifylaxe – kalcifikace – vřed – nekróza – urémie – sepse – hemodialýzaÚVOD
Kalcifylaxe neboli syndrom uremické gangrény je vzácné onemocnění s vysokou mortalitou (50–80%), kdy dochází k progresivní ischémii až nekróze kůže a podkoží na podkladě obliterace malých a středně velkých cév kalciem. V zahraniční literatuře je uváděna pod názvem Calcific Uraemic Arteriolopathy (CUA). Patogeneze onemocnění není zcela jasná. Mezi rizikové faktory kromě insuficience ledvin (až 4 % dialyzovaných pacientů) patří obezita, malnutrice (hypoalbuminémie), diabetes mellitus, jaterní choroby, poruchy koagulace, podávání solí vápníku a analogů vitaminu D, léčba kortikosteroidy či imunosuprese. Častěji jsou postiženy ženy (v poměru s muži 3 : 1), bělošky s chronickou renální insuficiencí, ale i s karcinomem prsu po chemoterapii nebo se systémovým onemocněním.
Klinicky vznikají symetrická výrazně bolestivá tuhá skvrnitá ložiska fialové barvy charakteru livedo retikularis, měnící se postupně v hemoragické infiltráty, puchýře až nekrotické vředy s lividními okraji. Typickou lokalizací jsou bérce, hýždě, stehna, pupek a prsty. Nekrózy se mohou rozšířit až na svaly či viscerální orgány (střevo). Ulcerace se často komplikují bakteriální infekcí. Nejčastější příčinou úmrtí je sepse.
Cílem této práce je blíže seznámit čtenáře s poměrně vzácnou kožní diagnózou a připomenout širokou diferenciální diagnostiku vředů kůže s důrazem na spojení s interním onemocněním.
POPIS PŘÍPADU
Pacientkou byla žena věku 72 let, která byla přijata na kožní oddělení v květnu 2010 pro asi jeden měsíc trvající progredující bolestivá nekrotická ložiska v oblasti břicha a třísel nejasného původu se subfebriliemi. Cestou chirurgické ambulance byla pacientka před hospitalizací opakovaně celkově léčena antibiotiky (klaritromycin, amoxicilin/kyselina klavulanová) a chirurgicky byly odstraňovány kožní nekrózy.
V rodinné anamnéze nemocná uvedla, že matka zemřela na karcinom žlučníku, otec na karcinom tlustého střeva a bratr byl diabetik II. typu. Pacientka se 20 let léčila pro diabetes mellitus II. typu (z toho cca 3. rok aplikovala inzulin), dále pro stabilizovanou chronickou renální insuficienci (CHRI) V. stupně kombinované etiologie bez nutnosti pravidelné dialýzy (stav po urémii a metabolické acidóze s urgentní hemodialýzou v 12/09, arteriovenózní shunt na levé horní končetině), sekundární hyperparathyreózu a sekundární normocytémickou anémii. Byla léčena také s arteriální hypertenzí, hypotyreózou a v roce 2007 podstoupila ablaci pravé mammy s následnou chemo - a radioterapií pro karcinom (t. č. stabilizovaný stav). V naší lymfologické poradně byla sledována pro sekundární lymfedém pravé horní končetiny. Trvale užívala furosemid, amlodipin, alopurinol, levotyroxin, calcitriol, bisoprolol, omeprazol, Fe2+, letrozol (Femaru), inzulin. Z alergologické anamnézy uvedla pacientka v minulosti prodělanou alergickou reakci na klaritromycin a tiskařskou čerň. Jednalo se o kuchařku v důchodu, nekuřačku, abstinentku.
Při příjmu se v oblasti podbřišku vpravo nacházel vřed velikosti cca 8 x 4 cm, hloubky cca 1,5 cm, dále distálně pod pravým tříslem vřed velikosti cca 5 x 6 cm s nekrózou v okrajích. V levém třísle pak drobnější vřed velikosti cca 2 cm v průměru, s černou nekrotickou pevně lpící spodinou a v oblasti laterálních stran stehen oboustranně pohmatově tuhá, palpačně výrazně bolestivá ložiska síťovaně lividní barvy (obr. 1, 2). Na laterálních nehtových valech malíku levé ruky byl lividní erytém bez proteplení.
1. Vředy v oblasti podbřišku a třísel při příjmu 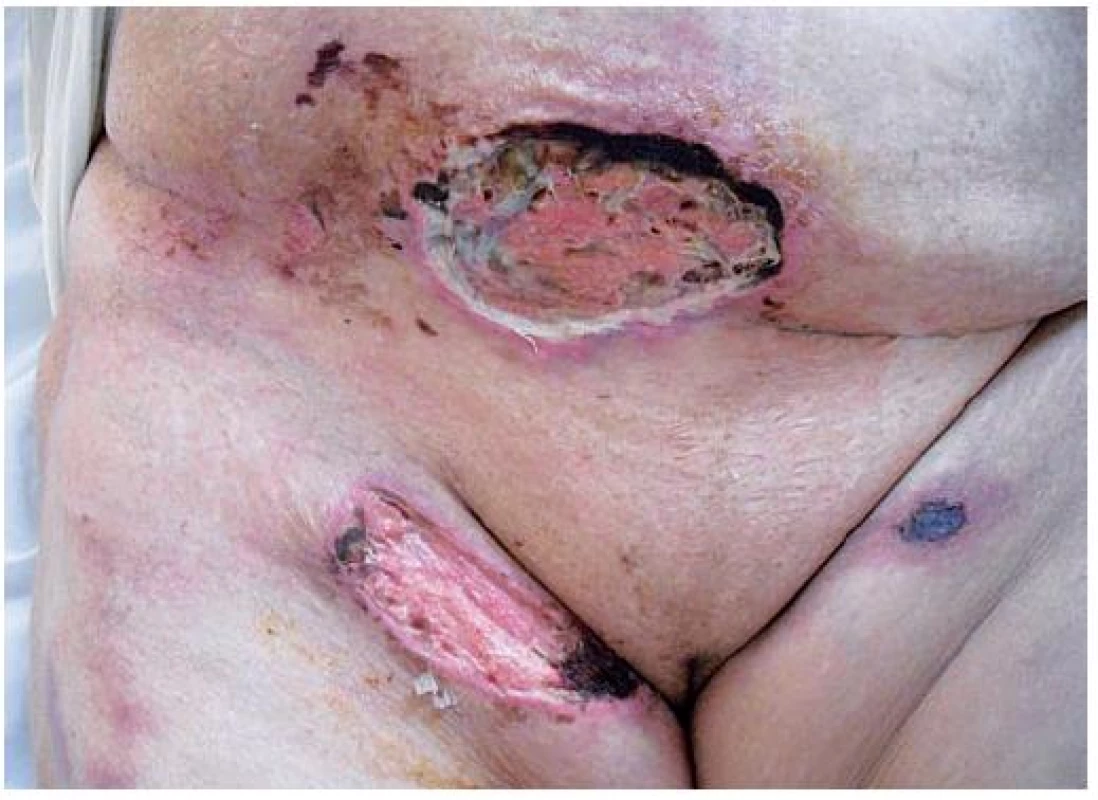
2. Palpačně tuhá ložiska v oblasti laterální strany levého stehna při příjmu 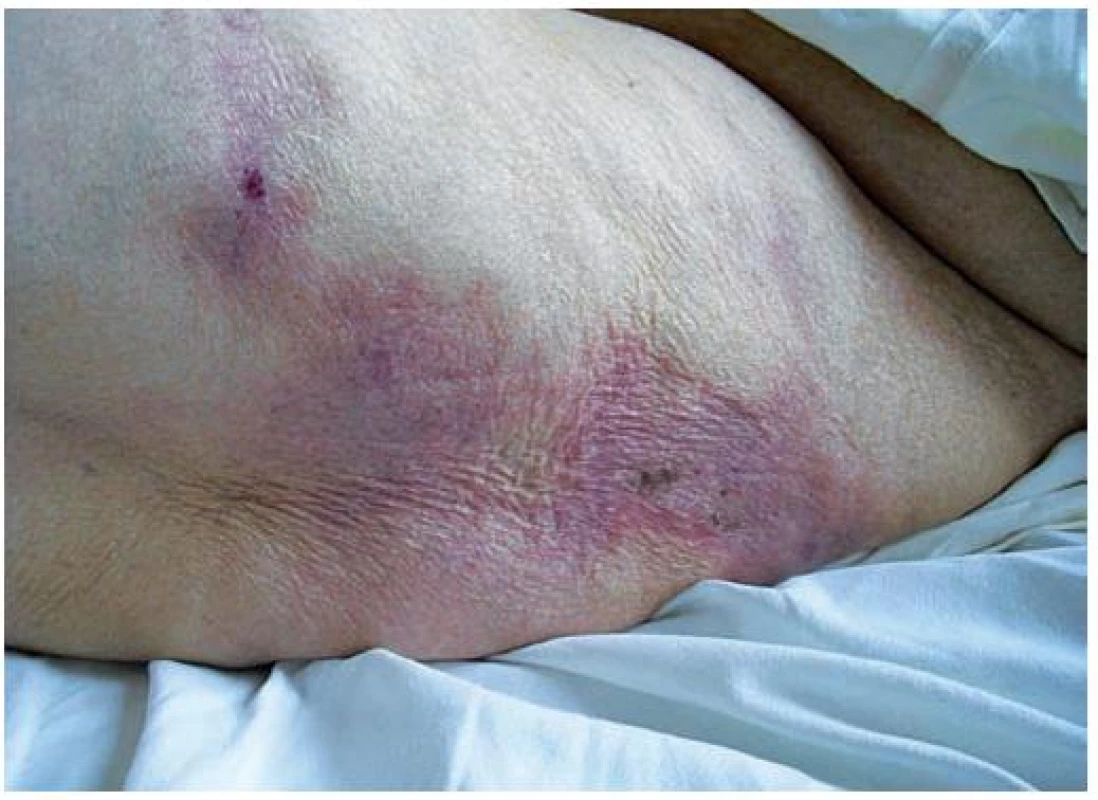
Ve vstupním laboratorním vyšetření krve byla zjištěna elevace zánětlivých parametrů – leukocyty (leu) 16,3 . 109/l (4–10,7 . 109/l), C-reaktivní protein (CRP) 165,3 mg/l (0–9 mg/l), známky anémie – hemoglobin (Hb) 92 g/l (116–163 g/l), hematokrit (Ht) 0,28 (0,33–0,47), retence dusíkatých katabolitů – kreatinin (Kr) 330 mol/l (44,0–104,0 mol/l), urea (U) 27,6 mmol/l (2,0–6,7 mmol/l), kyselina močová 546 mol/l (140–340 mol/l), mírná minerálová dysbalance a hyperglykémie – hladina glukózy 18,5 mmol/l (lačná 3,9–5,6mmol/l). Mezinárodní normalizovaný poměr (INR) byl 1,2 (0,8–1,2).
Byla zahájena intravenozní antibiotická terapie amoxicilinem s kyselinou klavulanovou v redukované dávce (2krát denně 1,2 g), dále léčba analgetická (metamizol, tramadol) a lokální terapie moderními krycími materiály se stříbrem (Aquacell Ag). Z klinického obrazu a anamnézy bylo poprvé vysloveno diagnostické podezření na syndrom uremické gangrény.
Podle nefrologického konzilia šlo o stabilizovaný stav chronické renální insuficience IV.–V. stupně. Byla vyšetřena moč (chemicky, sediment – výsledek odpovídal stupni CHRI, kultivace a citlivost moči – negativní), močové odpady za 24 hodin (výsledek odpovídal stupni CHRI), autoimunita (bez patologického výsledku), provedeny stěry z nekrotických ložisek (pouze sekundární kontaminace) a odebrány opakovaně hemokultury (negativní). Rentgenový snímek měkkých tkání levého stehna prokázal kalcifikace v arteria femoralis superficialis a arteria femoralis profunda, a drobných vinutých kalcifikovaných cév v měkkých tkáních stehna.
V kontrolních odběrech přetrvávala elevace zánětlivých parametrů (leu 15 . 109/l, CRP 213 mg/l), dusíkatých látek (Kr 356 mol/l, U 23 mmol/l, kyselina močová 552 mol/l) a hladiny parathormonu (PTH) 136 pg/ml (norma 15–65 pg/ml). Přechodný pokles hemoglobinu byl korigován podáním dvou erymas, diabetes mellitus byl kompenzován. Ostatní parametry včetně hladiny vápníku a fosforu byly v normě.
V probatorní excizi z levého stehna byla přítomna výrazná atrofie epidermis, edematózní korium s lehkou fibrózou, dilatace kapilár, zánětlivé změny nebyly výrazné, depozita kalcia nezastižena a nebyla přítomna nekróza. Závěr zvažoval nefrogenní fibrotizující dermopatii, bez nálezu kalcifikací a nekróz.
Koncem května 2010 byla pacientka přeložena na Geriatrické centrum naší nemocnice. Pokračovalo se v intravenózní antibiotické terapii amoxicilinem s enzymovým inhibitorem v redukované dávce, přechodně byla také pro nález Candidy albicans z opakované kultivace moči a z defektů přidána celková antimykotická terapie ketokonazolem p. o. Lokálně se do defektů aplikovaly přípravky moderního krytí (např. Intrasite comfortable, Bactigras, Microsilversorb, Kaltostat, Inadine). Rentgen srdce a plic byl v normě, ultrazvukové vyšetření břicha prokázalo bilaterální chronickou nefropatii, cysty ledvin a drobné pseudocysty pankreatu. Kožní nález výrazně progredoval, vznikaly nové nekrózy na stehnech a na prstech rukou oboustranně (obr. 3, 4). Vzhledem k diagnostické rozvaze nad možným pyoderma gangrenosum byl nasazen prednison 40 mg pro die, ale ani dočasné navýšení na 60 mg pro die nevedlo ke zlepšení lokálního nálezu. Ultrazvukové vyšetření tepen horních končetin nediagnostikovalo významné stenózy, rentgenový snímek levé ruky prokázal porózu skeletu a mediokalcinózu. Pro podezření na „steal syndrom“ byl doplněn dále ultrazvuk shuntu levé horní končetiny, který toto vyloučil.
3. Progredující nekrózy na levém stehně 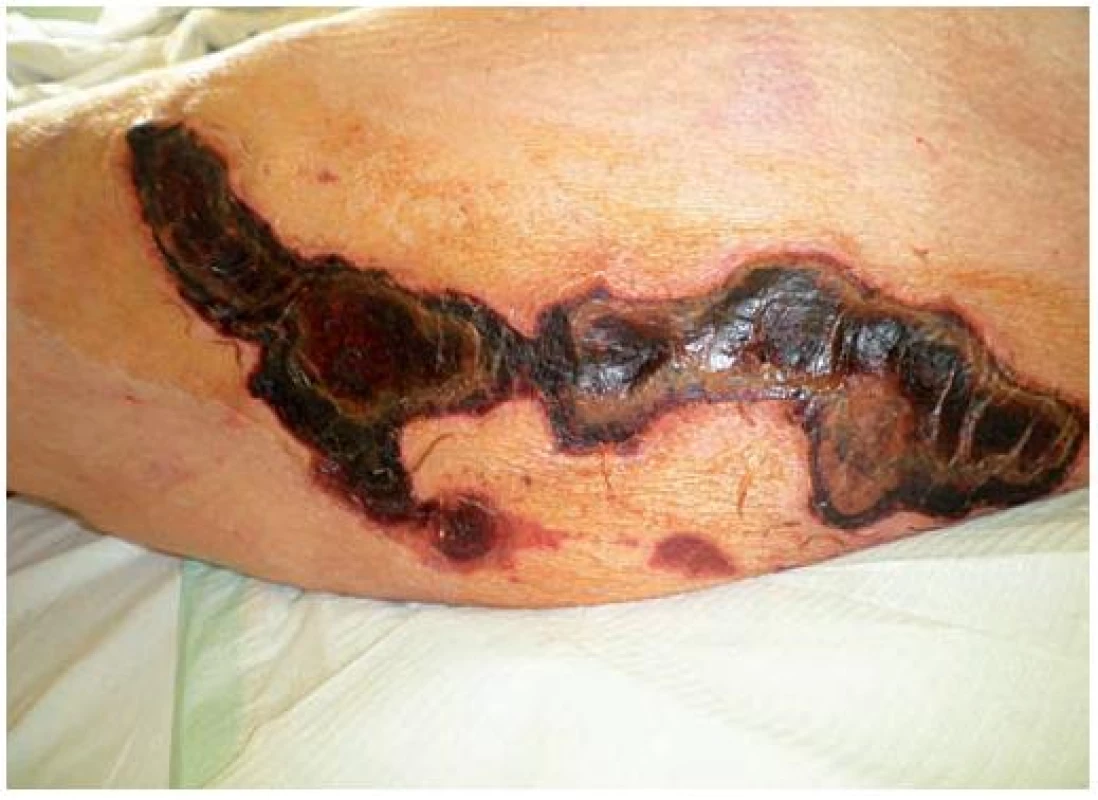
4. Mumifikace prostředníku levé ruky 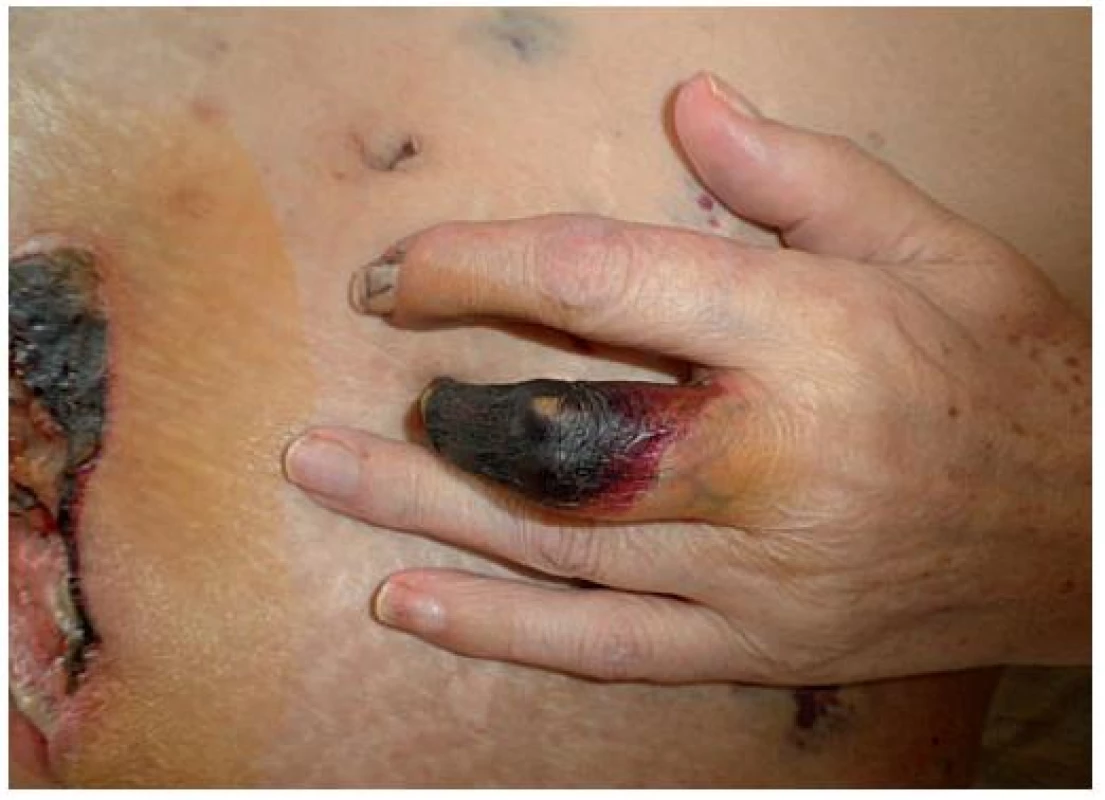
Opakované histologické vyšetření kůže z oblasti okraje vředu levého stehna prokázalo malé okrsky nekrózy s jaderným prachem polynukleárů a sekundární kalcifikací v lobulech subcutis, v septech subcutis pak drobná depozita kalcia s nečetnými obrovskými mnohojadernými buňkami typu z cizích těles, v jedné drobné cévě fibrinový trombus (obr. 5, 6). Depozita kalcia prokázalo barvení podle Kossa (obr. 7). Histologický závěr svědčil pro diagnózu kalcifylaxe, i když významné depozitum kalcia intravaskulárně zachyceno nebylo. Na základě histologického obrazu, klinického průběhu a výsledku rentgenových snímků byla diagnóza uzavřena jako syndrom uremické gangrény – kalcifylaxe.
5. Histologický nález Šipkou označená tepénka v septu subutis je trombotizována, její stěna je oslabená částečnou nekrózou (zvětšení 100krát, barvení HE). 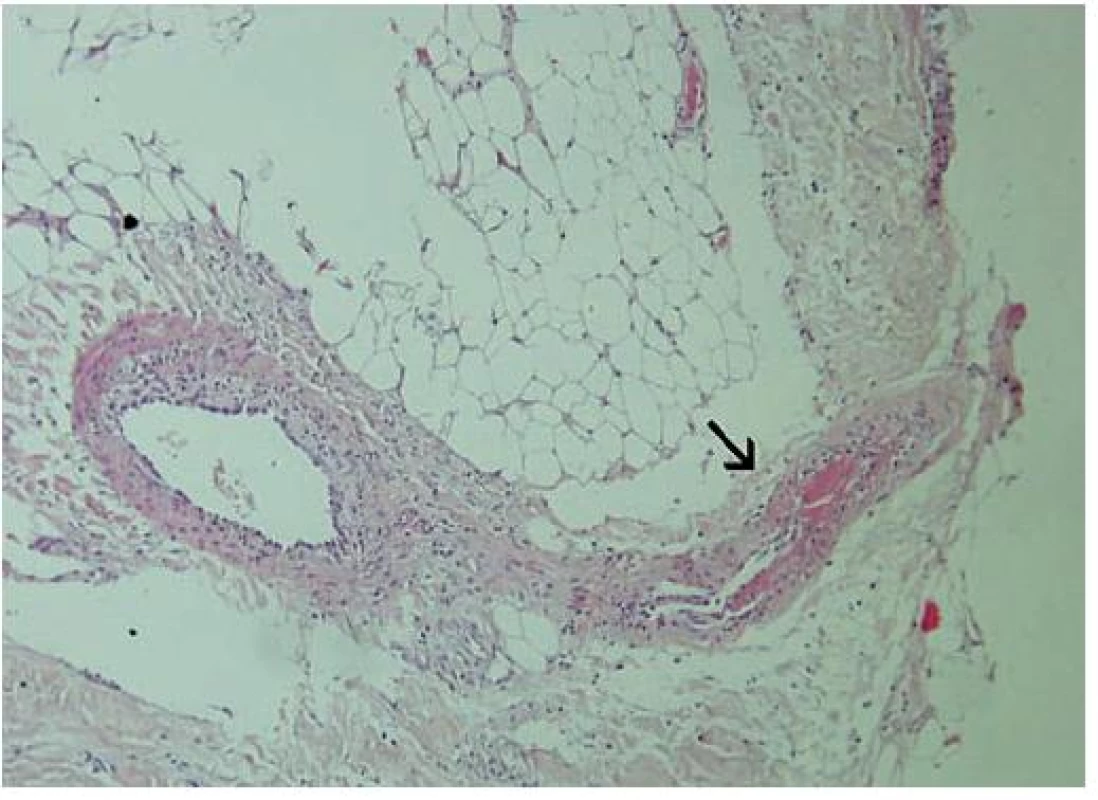
6. Histologický nález Šipkou označeno bazofilní ložisko v septu subcutis odpovídající výrazné kalcifylaxi kolagenního vaziva, v přilehlémlobulu subcutis jsou lipofágy, v koriu jsou patrné extravazáty erytrocytů a zánětlivé infiltráty (zvětšení 40krát, barvení HE). 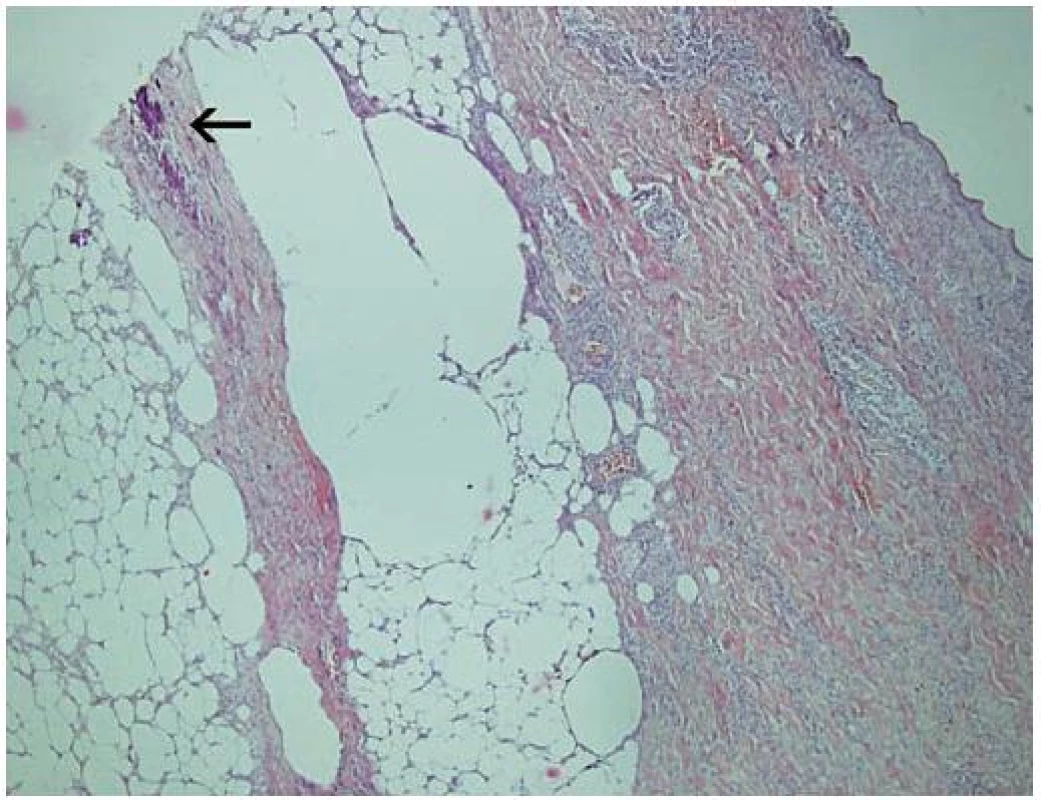
7. Histologický nález Šipkou označeno ložisko kalcia (zvětšení 200krát, barvení podle Kossa). 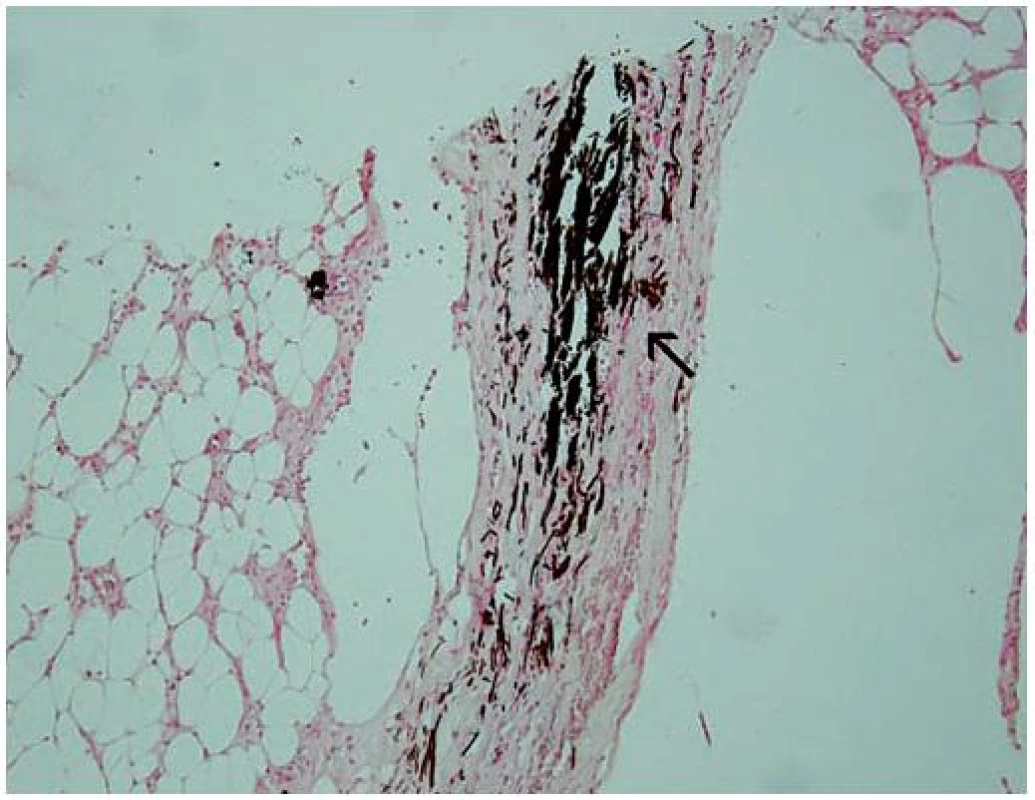
K možnosti léčebného ovlivnění stavu byl objednán thiosulfát sodný, ale vzhledem k rychlé progresi celkového stavu během července 2010 léčba posléze probíhala pouze paliativně. Pacientka začala být subfebrilní a letargická. Laboratorně u ní došlo k vzestupu dusíkatých látek a zánětlivých markerů, proto byla kryta intravenózně podávanými širokospektrými antibiotiky. Vznikala postupně ložiska i na sliznicích. Pro zhoršení perorálního příjmu tekutin a potravy bylo nutné zavedení nazogastrické sondy a dále bylo třeba také parenterální podávání potravy a tlumení bolesti morfinem. Pacientka zemřela začátkem srpna 2010 přibližně 4 měsíce od vzniku prvních projevů na kůži.
DISKUSE
Výskyt kožní gangrény spolu s gangrenózním zvápenatěním cév poprvé popsali Bryant a White v r. 1898 v Guy’s Hospital Reports, demonstrující případ šestiměsíčního dítěte s urémií při hydronefróze [4]. V r. 1962 popsal kalcifylaxi Hans Selye jako laboratorně navozený patologický děj u laboratorních zvířat. Jako „senzibilizátor“ byl použit vitamin D nebo parathormon a po 24 hodinách ve druhé fázi byla podána kovová sloučenina označená jako „challenger“ [9]. U pacientů s urémií se předpokládá jako senzibilizátor sekundární hyperparathyreóza, ale charakter vyvolávajícího činitele není dosud znám. Charakteristickým znakem pro toto onemocnění je kalcifikace medie malých arterií, arteriol a venul se známkami fibroprodukce intimy [1]. Patogeneze onemocnění není tedy zcela objasněna. Jde pravděpodobně o poruchu metabolismu kostí a kalcifikace cév na podkladě změn molekulárního a cytochemického systému regulujících mineralizaci a resorpci kostí. Zvýšením Ca-P produktů vznikají krystaly v oblasti stěny cév. U dialyzovaných pacientů byla prokázána zvýšená exprese osteogenních markerů v séru (např. alkalická fosfatáza, kostní izoenzym alkalické fosfatázy, osteokalcin, C-terminální propeptid prokolagenu I) indukujících kalcifikaci a snížená inhibice kalcifikace. Studie in vitro ukázaly, že buňky hladké svaloviny stěn arterií jsou schopné diferencovat se v osteoblasty [6].
Diferenciální diagnóza je široká, zahrnuje panikulitidu, vaskulitidu, necrobiosis lipoidica, metastatické kalcifikace, sklerodermii, cholesterolové embolizace, aterosklerózu, DIC (purpuru fulminans), pyoderma gangrenosum, warfarinové a heparinové nekrózy, kryoglobulinémii a další [3].
Specifické diagnostické laboratorní testy nebyly zatím pro kalcifylaxi objeveny. Vychází se z klinického obrazu a podrobné anamnézy. K potvrzení diagnózy slouží kožní biopsii jako zlatý standard, ale je nutné zvážit riziko vzniku nehojících se vředů v místě odběru. V histologickém preparátu lze prokázat kalcifikaci tunica media malých a středních cév koria a subcutis, fibroplazii intimy arteriol, extravaskulární kalcifikace, fibrinové tromby v lumen cév, intralobulární nebo septální nekrózu tuku a zánětlivý lymfatický infiltrát [6]. Speciálním barvením podle Kossa lze zobrazit přítomnost kalcia [10]. K pomocným diagnostickým vyšetřením patří měkký tangenciální snímek (kalcifikace drobných cév připomínající krajku) a xeroradiografie. V laboratoři je možné prokázat zvýšené hodnoty fosforu, zvýšení poměru vápník/fosfor, normální či středně zvýšené hodnoty vápníku, zvýšenou či sníženou hladinu parathormonu, retenci dusíkatých látek, anémii či zvýšení alkalické fosfatázy. Laboratorní změny však nejsou pro stanovení diagnózy rozhodující.
Léčba je vzhledem k ne zcela přesně známé patogenezi empirická a svízelná. Je založena na léčbě chronické renální insuficience, pravidelných dialýzách a případné normalizaci hladiny fosforu v séru pomocí nealuminiových a nekalciových vazačů fosfátů (lanthan, sevelamer) a nízkofosfátové diety. Možnou hyperparathyreózu lze korigovat parciální parathyreoidektomií [11] či užitím kalcimimetik (cinacalcet). Důležité je pravidelné ošetřování vředů pomocí antimikrobiálních a antiseptických přípravků, podávání antibiotik k prevenci sepse a terapie analgetická. Zejména u pacientů dialyzovaných může být prospěšná hyperbarická oxygenoterapie [2]. Dále se zkouší účinek bisfosfonátů (pamidronate, etidronate) ke snížení zejména extraoseálních kalcifikací [8] a intravenózní či intaperitoneální podávání thiosulfátu sodného zvyšujícího rozpustnost kalciových depozit [7]. Thiosulfát sodný mění nerozpustné kalcium na rozpustný thiosulfát vápenatý, který se poté odstraní pomocí kontinuální venovenózní hemofiltrace (CVVH). Thiosulfát je obecně dobře snášen, mezi nežádoucí účinky patří nevolnost se zvracením a rozvojem metabolické acidózy. Do budoucna se uvažuje o využití rekombinantního osteoprotegerinu (inhibitor vzniku vaskulárních kalcifikací a regulátor osteoklastogeneze) či trombolytické terapii (např. nízké dávky tkáňového aktivátoru plazminogenu) [5].
ZÁVĚR
V diferenciální diagnostice kožních defektů nelze opomenout etiologii vázanou na interní onemocnění. Vznik výrazně bolestivých tuhých ložisek nafialovělé barvy v netypických lokalizacích postupně se rozpadajících v nekrotické defekty v kombinaci s poruchou Ca-P metabolismu zejména při chronické renální insuficienci může vést k podezření na kalcifylaxi.
Diagnózu případně potvrdí histologické vyšetření. V uvedené kazuistice i přes správné stanovení diagnózy nebyla léčba pro vysokou mortalitu onemocnění a značnou polymorbiditu pacientky úspěšná.
Za možnost odborné konzultace velice děkuji doc. Pockovi.
Do redakce došlo dne 23. 9. 2011.
Kontaktní adresa:
MUDr. Martina Horáková
Kožní oddělení – Pardubická krajská nemocnice, a. s.
Kyjevská 44
532 03 Pardubice
e-mail: horakova.martina@email.cz
Sources
1. ADROGUÉ, H. J., FRAZIER, M. R., ZELUFF, B. et al. Systemic Calciphylaxis Revisited. Am. J. Nephrol., 1981,1, p. 177–183.
2. BASILE, C., MONTANARO, A., MASI, M. et al. Hyperbaric oxygen therapy for calcific uremic arteriolopathy: a case series. J. Nephrol., 2002 Nov-Dec, 15, 6, p. 676–680.
3. BOLOGNIA, J. B., JORIZZO, J. L., RAPINI, R. P. Dermatology. 2nd ed., Spain: Mosby Elsevier, 2008, p. 654–655.
4. BRYANT, J. H., WHITE, W. H. A case of calcification of the arteries and obliterative andarteritis associated with hydronephrosis in a child aged six months. Guy’s Hospital Reports, 1898, 55, p. 17.
5. CALLEN, J. P., JORIZZO, J. L. et al. Dermatological signs of internal dinase. 4th ed., China: Saunders Elsevier, 2009, p. 306–307.
6. CETKOVSKÁ, P., PIZINGER, K., ŠTORK, J. Kožní změny u interních onemocnění. Praha: Grada Publishing, 2010, s. 101–103.
7. GUERRA, G., SHAH, R. C., ROSS, E. A. Rapid resolution of calciphylaxis with intravenous sodium thiosulfate and continuous venovenous haemofiltration using low calcium replacement fluid: case report. Nephrol. Dial. Transplant., 2005 Jun, 20, 6, p. 1260–1262.
8. ROGERS, N. M., COATES, T. H. Calcific uraemic arteriopathy: an update. Current. Opinion Nephrol. Hypertension, 2008, 17, p. 629–634.
9. SELYE, H. Calciphylaxis. Chicago: University of Chicago Press, 1962, p. 15–40.
10. TÖRÖK, L. Kožní projevy při chorobách vnitřních orgánů. Leipzig: J. A. Barth Verlag, Hünthig GmbH, Heidelberg, 1998, s. 179–180.
11. WANG, H. Y., YU, C. C., HUANG, C. C. Successful treatment of severe calciphylaxis in a hemodialysis patient using low-calcium dialysate and medical parathyroidectomy: case report and literature review. Ren. Fail., 2004 Jan, 26, 1, p. 77–82.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2012 Issue 3
Most read in this issue- The Most Common Primary Cicatricial Alopecias
- Sweet’s Syndrome
- Calciphylaxis with Skin Ulcers. Case Report
- Hypoallergenic Diet Influence on the Inflammation Intensity, Itching and Sleeplessness in Atopic Patients
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

