-
Medical journals
- Career
Prieskum výskytu psoriázy a liečebnej praxe na Slovensku (PRIPSO)
: I. Chromej
: Dermatovenerologická ambulancia, Fakultná nemocnica Trenčín riaditeľ MUDr. Martin Chren
: Čes-slov Derm, 84, 2009, No. 1, p. 16-21
: Clinical and laboratory Research
Psoriáza je časté chronické zápalové erytematoskvamózne ochorenie kože, ktoré môže významne zhoršiť kvalitu života pacienta a zaťažiť ho vysokými časovými a ekonomickými nákladmi. Cieľom prospektívneho prierezového prieskumu bolo zistiť základné demografické a klinické údaje o pacientoch liečených ambulantnými dermatológmi na Slovensku, spôsob liečby a celkovú spokojnosť. Na celom území bolo vybraných 76 dermatológov (36 % z celkového počtu), ktorí poskytli údaje o všetkých pacientoch ošetrených počas dvoch týždňov v mesiacoch február a marec 2008. Zaznamenalo sa 1629 pacientov s psoriázou v priemernom veku 47 rokov a mediánom plošného rozsahu 17 %. Klinické formy boli zastúpené takto: 70 % ložisková, 13 % artropatická, 13 % pustulózna a 4 % inverzná psoriáza. Takmer všetci pacienti používali vonkajšiu liečbu, 34 % fototerapiu a 34 % systémové lieky. Štvrtina pacientov v najvyššom kvartile rozsahu psoriázy nebola liečená systémovými liekmi ani fototerapiou. Rozsah prejavov koreloval s používaním systémovej liečby a fototerapie. Celkové hodnotenie pacienta aj lekára korelovalo s rozsahom prejavov.
Kľúčové slová:
psoriáza – kortikosteroidy – kalcipotriol – acitretín – ciklosporín – metotrexát – fototerapia – biologikáÚvod
Psoriáza je chronické erytematoskvamózne zápalové ochorenie kože, ktoré postihuje 1-2 % stredoeurópskej populácie. Heterogenita a variabilita klinického obrazu a priebehu vyplýva z genetickej predispozície jedinca a širokého spektra vonkajších a vnútorných provokačných faktorov. Ochorenie môže znižovať kvalitu života porovnateľnou mierou ako napr. hypertenzia, diabetes, astma alebo depresia. Celkový dopad psoriázy na život pacienta je nelineárnou výslednicou biologických faktorov, ako je lokalizácia, rozsah a intenzita prejavov, subjektívneho vyrovnávania sa pacienta s ochorením a spôsobu, účinnosti a bezpečnosti liečby. Nezanedbateľný vplyv majú aj finančné a časové straty (či investície), s ktorými sa musí vyrovnať pacient, jeho rodina a spoločnosť. Cieľom prierezového prieskumu psoriázy na Slovensku PRIPSO bolo zistiť počet pacientov s psoriázou, ktorých liečia ambulantní kožní lekári, druh a rozsah kožných prejavov, spôsob liečby a celkovú spokojnosť pacientov a lekárov s výsledkami terapie.
Metóda
V mesiacoch február a marec 2008 sa počas dvoch týždňov (10 pracovných dní) monitorovali základné ukazovatele chorobnosti a psoriatickej liečby v 76 dermatologických ambulanciách vo všetkých okresoch Slovenska. Do monitorovacej siete sa zaradili len samostatné ambulancie s jedným lekárom a dennou prevádzkou počas 5 dní v týždni. Hustota osídlenia sa zohľadnila tým, že v Bratislave sa monitorovalo 5 ambulancií, v Košiciach 4 a v Žiline 2 ambulancie, pokým na ostatnom území Slovenska to bola jedna ambulancia v okrese. Odborný kožný lekár zaznamenal na predtlačenom formulári sledované údaje u každého pacienta s psoriázou, ktorého v tomto intervale vyšetril. Záznam obsahoval iniciálky pacienta, vek, čas od posledného vyšetrenia, klinickú formu psoriázy, plošný rozsah kožných prejavov, predchádzajúcu liečbu, celkovú spokojnosť pacienta a lekára a plánovaný čas ďalšej návštevy. Plošný rozsah psoriázy sa vypočítal podľa Wallaceovho pravidla deviatky z percentuálnej matice členenej podľa anatomických oblastí s čiastkovým prírastkom 10 % (8). Pacient a lekár hodnotili úroveň „celkovej spokojnosti” na päťstupňovej Likertovej škále s poučením, že body zodpovedajú známkam v škole (1–výborná, 2–chválitebná, 3–dobrá, 4–dostatočná, 5–nedostatočná). Údaje sa analyzovali pomocou databázového systému Excel Microsoft a štatistického programu Statistica StatSoft.
Výsledky
Všetky monitorovacie záznamy boli vrátené včas a správne vyplnené, pričom 76 dermatológov vyšetrilo počas 2 týždňov, tj. 10 pracovných dní, 1629 pacientov s psoriázou. Jeden dermatológ ošetril v priemere 2 psoriatikov denne, čo je ekvivalentné 7 % čistého pracovného času. Pacienti čakali na vyšetrenie u dermatológa v priemere 9,5 týždňa (medián 6 týždňov), pričom 11,5 % z nich navštívilo monitorujúceho dermatológa prvý krát. Len 26 pacientov (1,6 %) prišlo na konzultáciu po roku a viac. Dĺžka čakania na vyšetrenie bola nepriamo úmerná plošnému rozsahu psoriázy. Pacienti vyšetrení po viac ako 6 týždňoch mali medián plošného postihnutia 12,4 % oproti pacientom čakajúcim kratšie, ktorí mali medián 21,9 %. Priemerný vek pacientov bol 47 rokov (SD=16; 95%CI: 46,2-47,8) s mediánom 48 rokov. Najmladší pacient mal 3 a najstarší 92 rokov (obr. 1).
1. Vekový histogram pacientov s psoriázou (stĺpcový graf) a vekové zloženie obyvateľov Slovenskej republiky (spojnicový graf). Demografický stav podľa oficiálnych údajov Štatistického úradu SR ku dňu 6.12.2006. 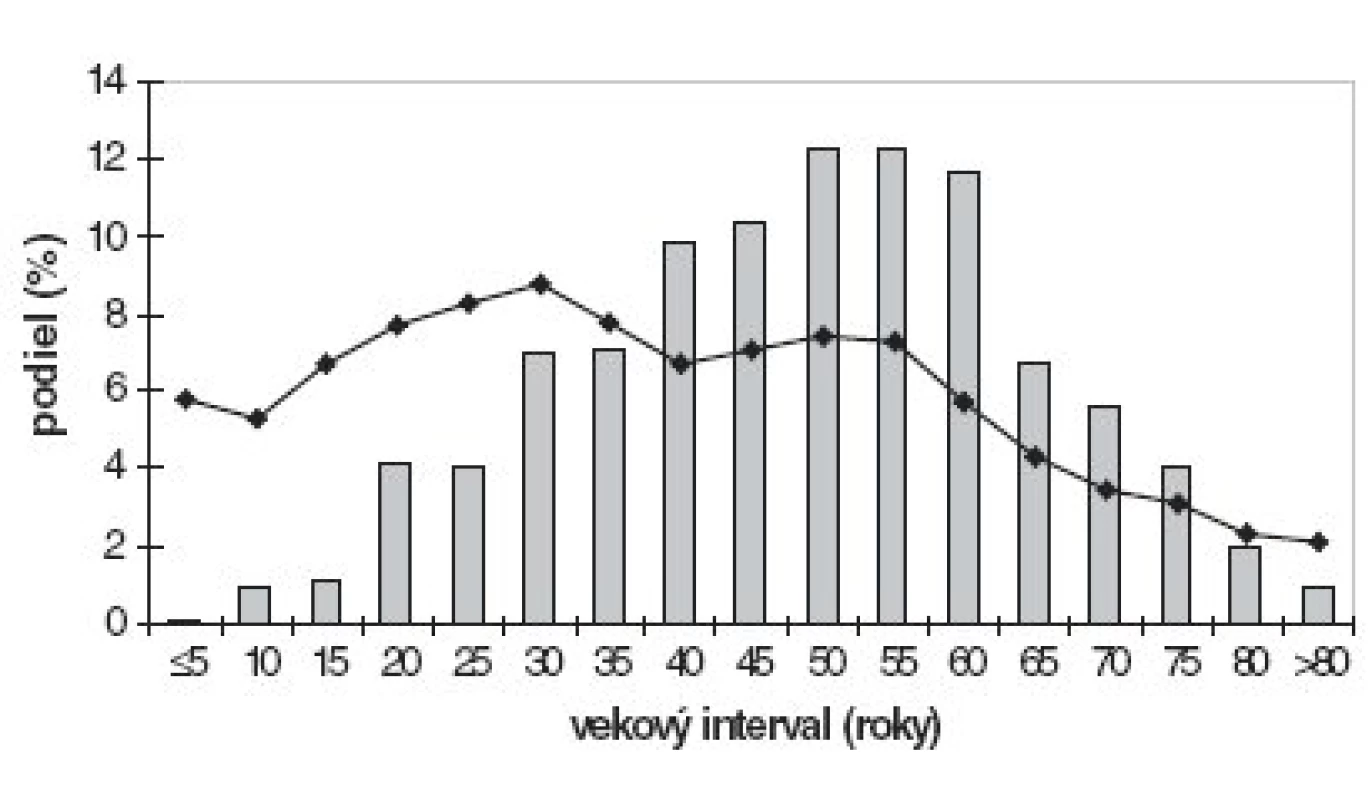
Sedemdesiat percent pacientov trpelo na ložiskovú psoriázu, 13 % na artropatickú formu, rovnako častá bola pustulózna psoriáza a 4 % pacientov malo inverznú formu (obr. 2). Priemerný rozsah kožných prejavov bol 21,3 % (SD=17,6; 95%CI: 16,75-18,46) s mediánom 17 %. Najmenší plošný rozsah kožných prejavov bol 0 a najväčší 83,3 %. Horný limit prvého kvartilu plošného rozsahu psoriázy bol 7 % a tretieho kvartilu 30,6 % (obr. 3).
2. Podiel klinických foriem psoriázy. 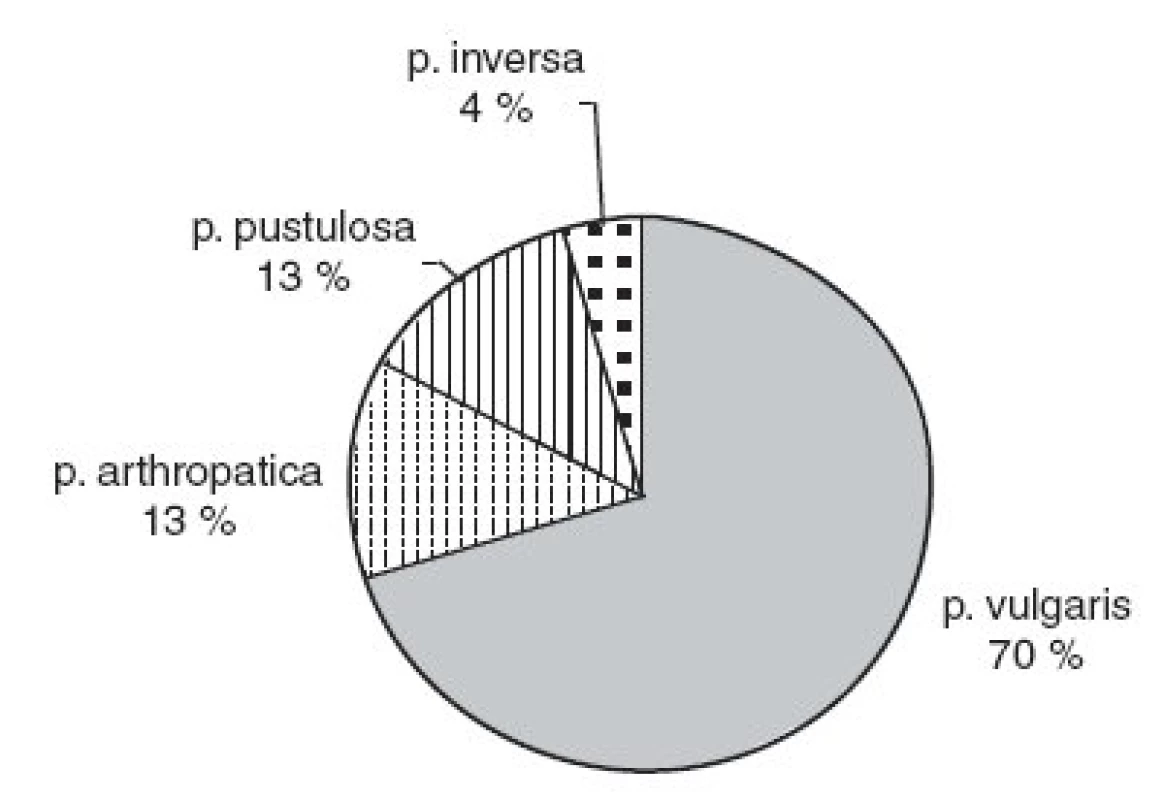
3. Histogram plošného rozsahu kožných prejavov (stĺpcový graf) a jeho kumulatívna frekvencia (spojnicový graf). Hranice kvartilov sú 7 %, 17 % a 30,6 % telesného povrchu. 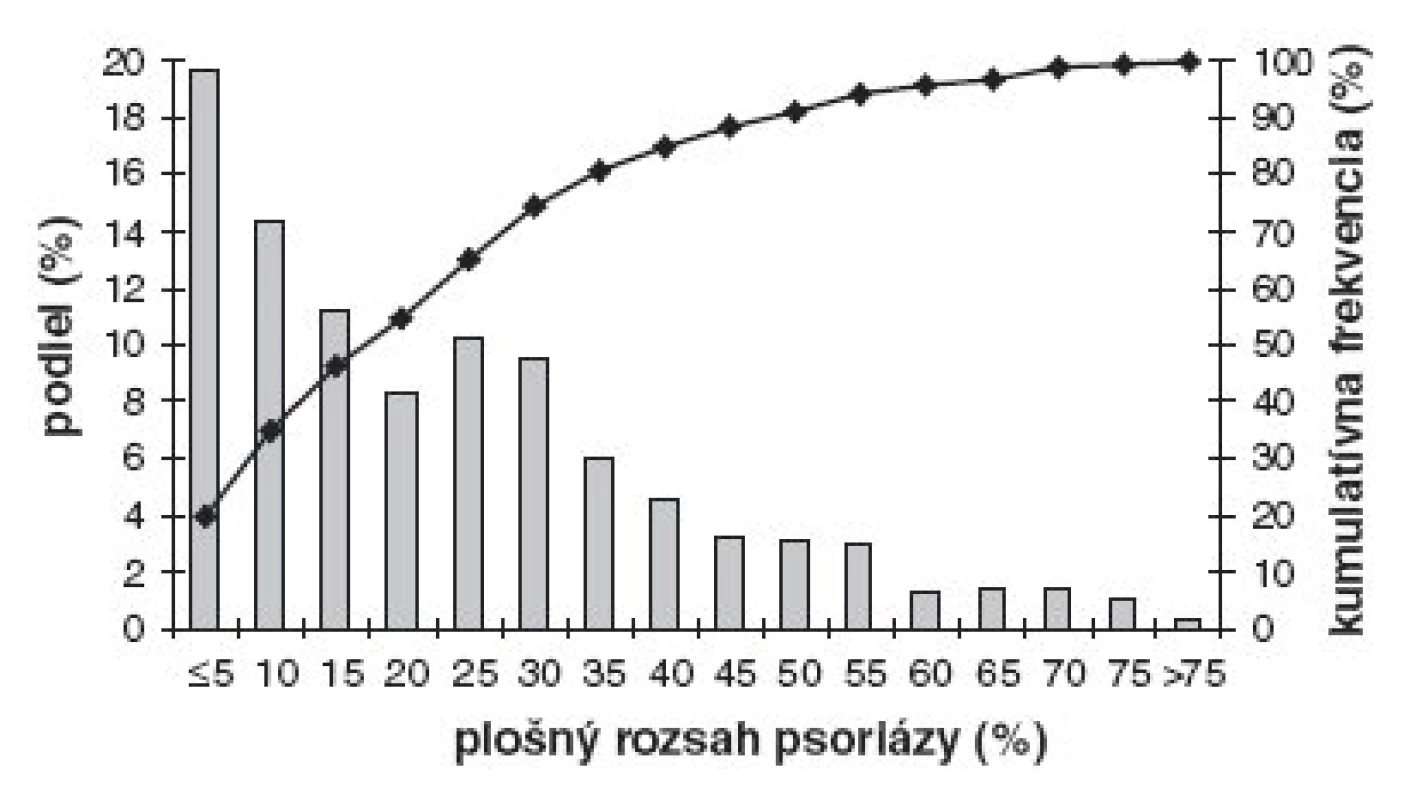
Takmer všetci pacienti boli liečení prípravkami na vonkajšie použitie, tretina sa liečila systémovými liekmi a tretina používala fototerapiu. Najviac pacientov (94 %) používalo lokálne kortikosteroidy a 84 % sa natieralo emolienciami (obr. 4). Lieky s obsahom kyseliny salicylovej používali 3/4 a dechtové externá, vrátane šampónov, 39 % pacientov. Podiel kalcipotriolu na vonkajšej liečbe bol 45 %. Predchádzajúca liečba antralínom (cignolín, ditranol) sa zaznamenala u 14 % psoriatikov. Najčastejšie používaným systémovým liekom bol acitretín s 54 % podielom. V zostupnom poradí nasledovali kortikosteroidy, ciklosporín, metotrexát a biologické lieky (obr. 5). Podiel jednotlivých fototerapeutických modalít bol relatívne vyrovnaný a znižoval sa v poradí UVB, PUVA, UVB 311 nm, balneofototerapia a širokopásmové UVAB (obr. 6). Používanie systémovo účinkujúcich liekov sa zvyšovalo úmerne k plošnému rozsahu psoriázy. Fototerapia sa používala u pacientov so stredným rozsahom prejavov častejšie ako v prvom kvartile, ale rovnako často ako v najvyššom kvartile (obr. 7).
4. Pacienti používajúci lieky na vonkajšie použitie (kruhový graf) a podiel najvýznamnejších dermatologických extern na vonkajšej liečbe (stĺpcový graf). 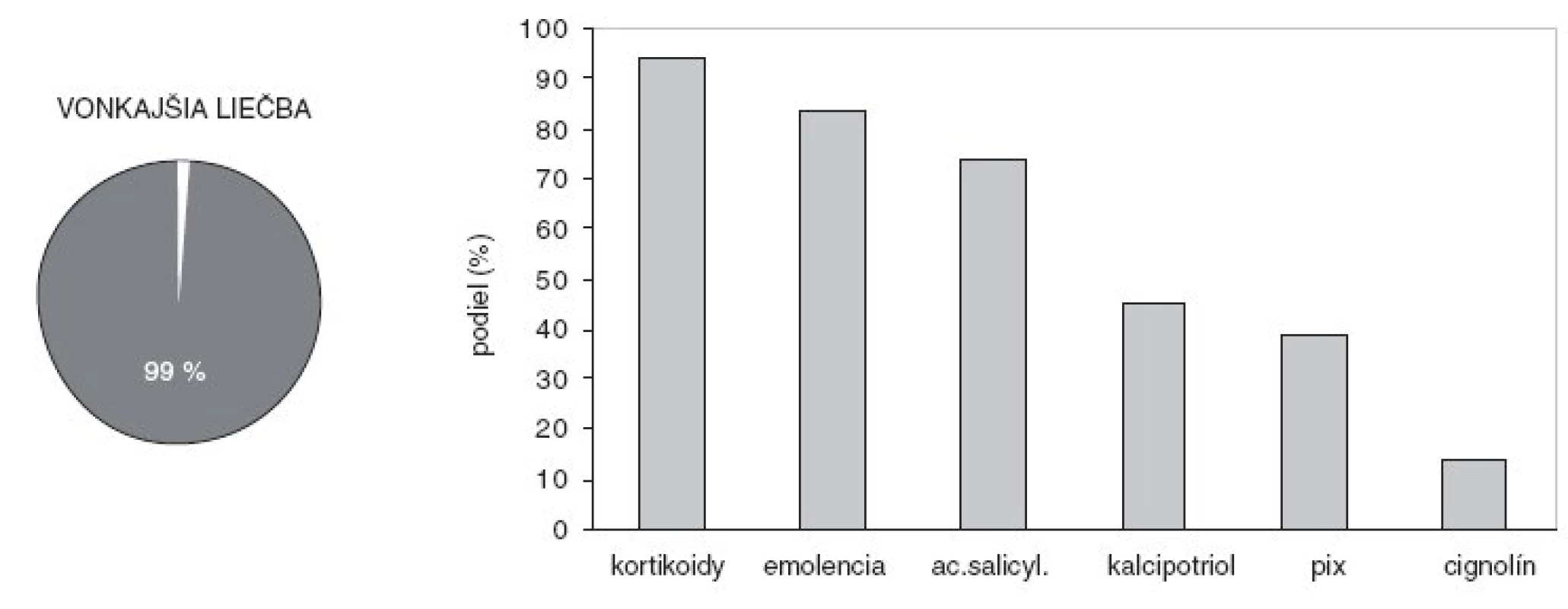
5. Pacienti liečení systémovo účinkujúcimi liekmi (kruhový graf) a relatívny podiel liečiv na celkovej liečbe (stĺpcový graf). 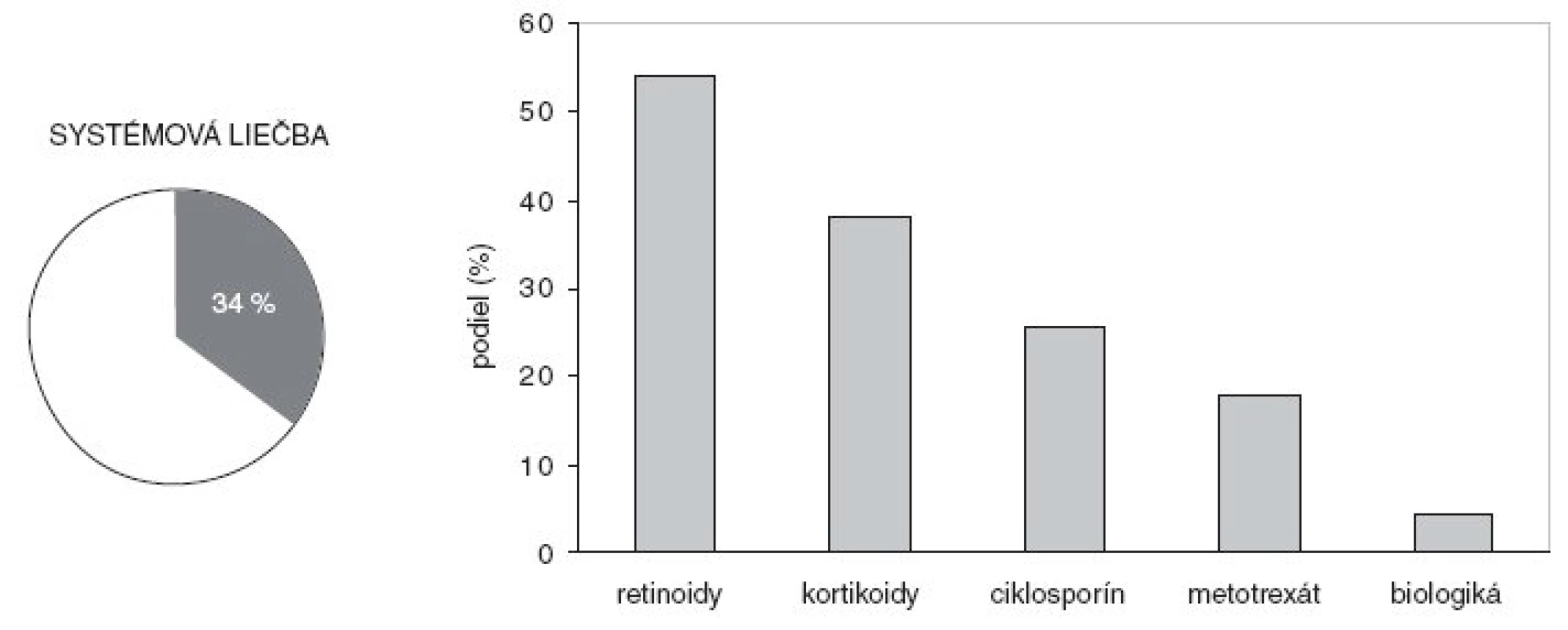
6. Pacienti liečení fototerapiou (kruhový graf) a relatívny podiel fototerapeutických modalít (stĺpcový graf). 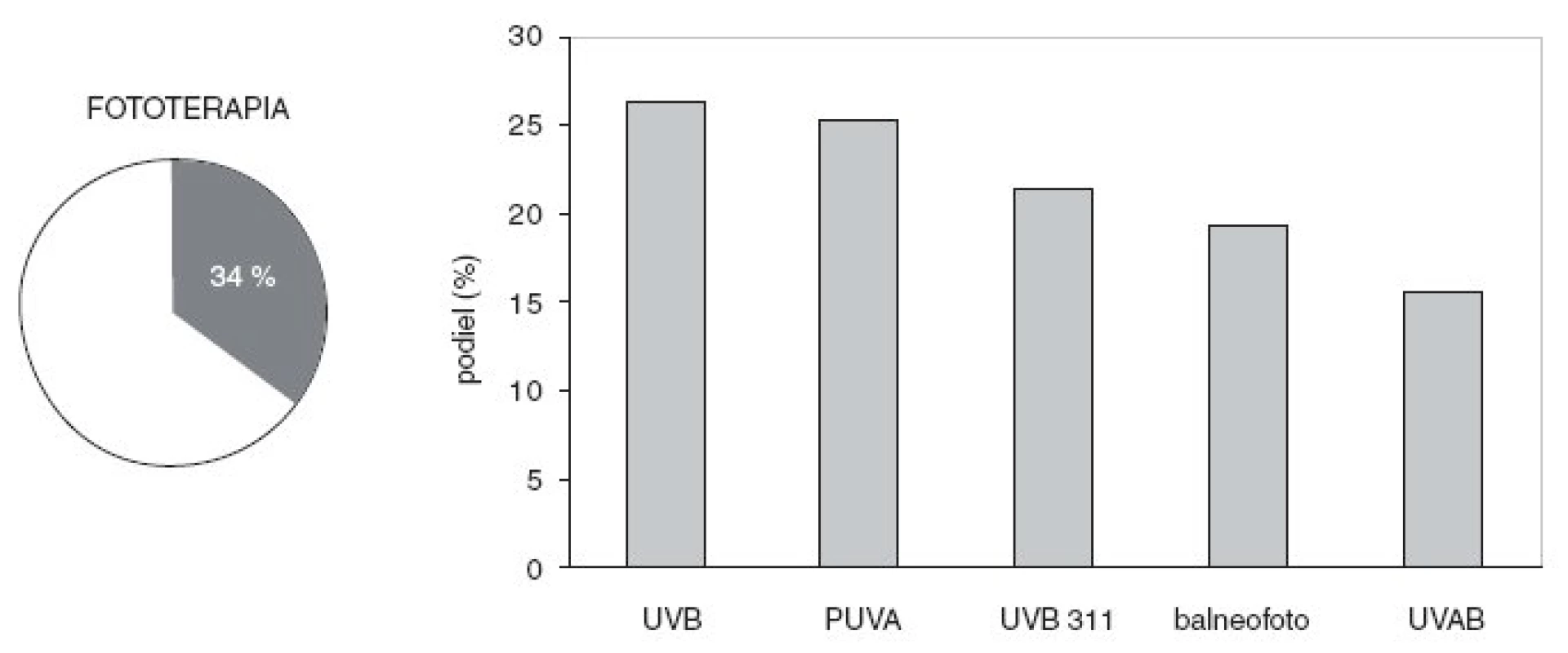
7. Pacienti liečení fototerapiou, systémovo účinkujúcimi liekmi alebo ich kombináciou/sekvenciou v závislosti od plošného rozsahu psoriázy. 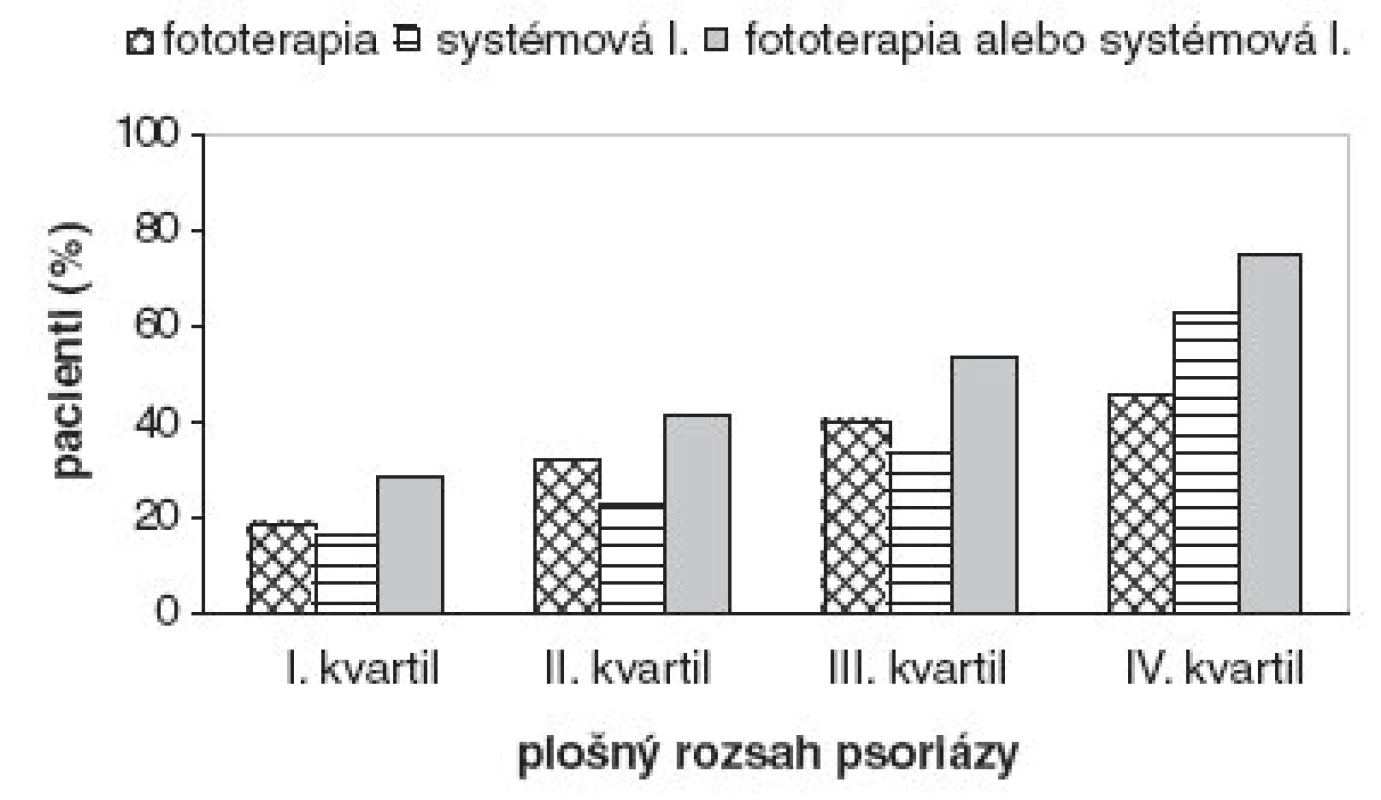
Medzi celkovou spokojnosťou a plošným rozsahom psoriázy sa zistila významná konzistentná závislosť (obr. 8). Pacienti vyjadrili numericky väčšiu celkovú nespokojnosť ako lekári, ale rozdiel nebol štatisticky významný. Pokiaľ pacienti v 1. kvartile plošného rozsahu psoriázy ohodnotili svoju celkovú spokojnosť priemernou známkou 1,9 (SD=1; 95%CI: 1,8-2), vo 4. kvartile bola priemerná známka 2,55 (SD=1; 95%CI: 2,45-2,65). Rozdiely medzi 1. a 3.-4., rovnako ako 2. a 4. kvartilom boli štatisticky významné (p<0,05).
8. Celková spokojnosť pacientov (prerušová čiara) a lekárov (plná čiara) v závislosti od plošného rozsahu psoriázy. Ordináta: rozsah spokojnosti od 1 (výborná) do 5 (nedostatočná) ± 95% interval spoľahlivosti. 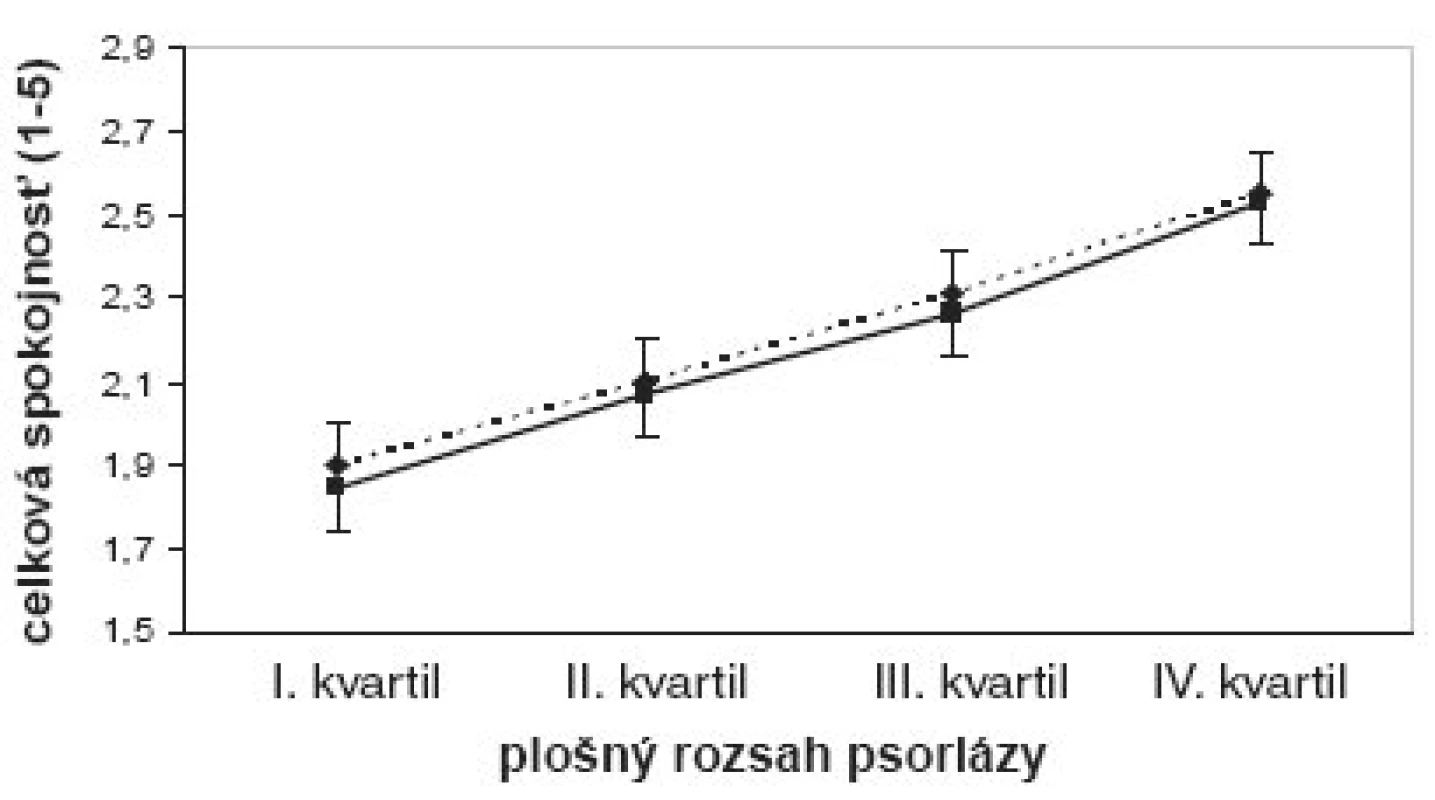
Diskusia
Hlavnou výhodou metódy prierezového monitorovania je získanie okamžitého prehľadu o skúmanom jave s ohľadom na známe určujúce premenné. Tým sa pozorovateľovi uľahčuje orientácia v inak zložitom probléme, rovnako ako výber metód, ktorými možno sledovaný jav následne lepšie preskúmať. Nevýhodou prierezových auditov je, že nezohľadňujú časové súvislosti javov. Analyzovanú vzorku možno považovať za vysoko reprezentatívnu, lebo je výsledkom síce krátkodobého, ale nepretržitého monitorovania špecifickej činnosti v 36 % odborných kožných ambulancií na území Slovenskej republiky v sezóne zvýšenej aktivity ochorenia. Prieskum sa netýkal ambulancií v priamej pôsobnosti dermatovenerologických kliník a oddelení, a preto nie je ovlyvnený údajmi z centier, ktoré sústreďujú prevažne pacientov s ťažkými formami ochorenia. Zistené údaje sú preto dobrým odrazom rozsahu a úrovne sekundárnej liečebnej starostlivosti o pacientov s psoriázou.
Všetky zistené hodnoty možno jednoducho extrapolovať na celú populáciu psoriatikov, ktorí navštevujú dermatológa (tab. 1). Priamo odvodené lineárne koeficienty sú 2,8 pre veľkosť výberu a 4,75 pre sledovací interval. Veľkosť výberu možno korigovať faktorom 1,11 zohľadňujúcim návštevy v ambulanciách terciárnej starostlivosti (kliniky a oddelenia). Týmto spôsobom možno odhadnúť, že dermatológovia na Slovensku liečia ambulantne približne 24 tisíc pacientov s psoriázou. Prevalencia psoriázy v celej slovenskej populácii síce nie je známa, ale nepredpokladá sa, že by sa zásadnou mierou odchyľovala od rozpätia 1–2 % charakteristického pre našu zemepisnú šírku (9). Z uvedeného vyplýva, že len tretina Slovákov s psoriázou sa lieči u dermatológa. Nápadná disproporcia medzi prevalentnými a liečenými pacientmi sa pozorovala aj v iných vyspelých krajinách. Z dlhodobého celonárodného prehľadu ambulantnej lekárskej starostlivosti v USA (NAMCS) vyplynulo, že len jeden z piatich psoriatikov navštevuje lekára kvôli tejto chorobe (7). Väčšinu chorých liečil dermatológ, ale jeho účasť na liečbe sa historicky znižovala. Pokým v rokoch 1990–1992 sa v ambulanciách lekárov-nedermatológov ošetrilo 15 % pacientov, o desaťročie neskôr to bolo až 29 %. Avšak ani zvyšujúci sa počet ošetrení mimo ambulancií kožných lekárov nevysvetľuje pozorovaný nepomer, z čoho vyplýva, že väčšina pacientov s psoriázou nevyhľadáva lekársku pomoc, lieči sa zriedka, či svojpomocne (horské slnko, kúpele) alebo používa alternatívnu liečbu. Analýza vzorky vyše stotisíc psoriatikov evidovaných v ambulantnej databáze britských praktických lekárov GPRD ukázala, že viac ako polovica diagnostikovaných pacientov si nechala predpísať lieky na psoriázu len 1–2-krát ročne (4).
1. Odhad celkového počtu pacientov s psoriázou, ktorí navštevujú dermatológa. Keď sa veľkosť vzorky, 1629 pacientov, vynásobí koeficientmi výberu a sledovacieho intervalu, výsledný odhad je 24 049 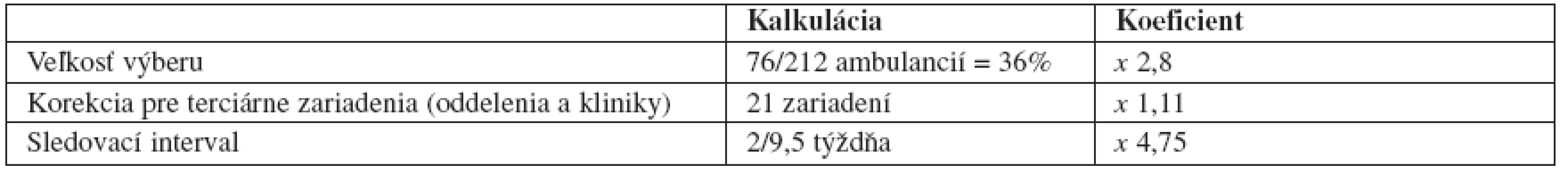
Pacienti mali v priemere 47 rokov, pričom najviac ambulantných pacientov (36,2 %) bolo vo vekom pásme 45–60 rokov. Hoci len 2,2 % pacientov malo ≤ 15 rokov, až 22,3 % boli mladí ľudia vo veku 15–35 rokov.
Pokiaľ sa podiel ambulantných pacientov s psoriázou plynule zvyšoval od puberty do zrelého dospelého veku, po šesťdesiatke nastal významný prudký pokles. Pretože demografia slovenskej populácie nevysvetľuje takéto dramatické zníženie dopytu po ambulantnej starostlivosti, do úvahy sa musia vziať iné faktory. Gelfand a kol. (4) pozorovali prudký pokles počtu britských pacientov po sedemdesiatke, čo vysvetľujú predovšetkým vekovo závislou biologickou stabilizáciou až remisiou psoriázy a znížením negatívneho dopadu na sociálny aspekt kvality života. V tejto súvislosti by sa nemala prehliadnuť ani možnosť zvýšenej úmrtnosti psoriatikov kvôli asociovaným chorobám.
Pozorovaný výskyt artropatickej formy psoriázy je mierne vyšší ako pravdepodobnostný odhad 5–10 % u pacientov v Čechách (10). V Japonsku má artropatická forma len 1% podiel na všetkých prípadoch psoriázy (5). Prekvapením je neočakávane vysoká frekvencia pustulóznych foriem, ktorá nemá obdobu v porovnateľných prieskumoch vo svete. Môžeme sa len domnievať, že je dôsledkom vysokého zastúpenia ťažších foriem psoriázy a tým vyššieho rizika nestabilného alebo reboundujúceho priebehu.
Azda najdôležitejším zistením je skutočnosť, že tri štvrtiny pacientov v ambulantnej praxi mali prejavy na viac ako 7 % telesného povrchu a každý druhý psoriatik mal postihnutých viac ako 17 % kože. Rozhodujúcimi hranicami ľahkej, stredne ťažkej a ťažkej formy psoriázy je plošné postihnutie 5 % a 10 % kožného krytu (2). Aj keď vezmeme do úvahy nepresnosť plošného odhadu a nedokonalú koreláciu plošného rozsahu psoriázy s intenzitou prejavov a kvalitou života, treba si uvedomiť praktické dôsledky týchto proporcií (1). Pokiaľ v bežnej populácii je pomer ľudí s ľahkou a stredne ťažkou/ťažkou formou psoriázy 3 : 1, v nami sledovanej ambulantnej dermatologickej praxi sa tento pomer obrátil. Táto skutočnosť so sebou zákonite prináša zvýšené nároky na účinnú liečbu vo forme fototerapie alebo systémovej liečby. Naozaj sa potvrdilo, že využívanie týchto liečebných metód sa zvyšuje úmerne k plošnému rozsahu psoriázy, ale zostáva paradoxom, že 25 % pacientov v najvyššom kvartile postihnutia sa ešte týmto spôsobom neliečilo.
Vysoký schodok v primeranosti liečby ťažkých foriem psoriázy sa zistil aj v iných krajinách. Na prelome rokov 2004/2005 sa v Španielsku a Portugalsku vykonal prierezový prieskum pacientov so stredne ťažkou a ťažkou psoriázou, z ktorého vyplynulo, že 31,3 % z 3320 pacientov sa ešte neliečilo fototerapiou ani systémovými liekmi (3). Telefonickým a emailovým prieskumom reprezentatívnej vzorky 1197 Američanov s psoriázou sa identifikovalo 159 (13 %) respondentov s plošným rozsahom aspoň 10 dlaní, z ktorých len polovica bola liečená systémovými liekmi alebo PUVA (6).
Tretina slovenských pacientov užívala systémové lieky na psoriázu, a to prakticky vždy spolu s externami. Najvyšší podiel mal acitretín, v zostupnom poradí nasledovali systémové kortikosteroidy, ciklosporín, metotrexát a biologiká. Anketa medzi 139 českými dermatológmi ukázala podobný pomer systémových antipsoriatík (10). Systémovú liečbu indikovalo 54 % respondentov, pričom dve tretiny z nich používali v prvej línii acitretín, 41 % ciklosporín a 27 % metotrexát. Priebežné monitorovanie NAMCS ukázalo, že v USA sa systémovo liečilo len 16 % pacientov (7). Najčastejšie sa používal metotrexát, ktorý mal v rokoch 1990–2001 44% podiel na tejto forme liečby. Podiel celkovo podávaných kortikosteroidov bol tiež vysoký (33 %), ale acitretín sa použil len v 9 %. Zaujímavé bolo zistenie, že len necelá polovica pacientov na systémovej liečbe si aplikovala aj vonkajšiu liečbu. Z analýzy reprezentatívnej japonskej vzorky takmer 30 000 psoriatikov zachytených v rokoch 1982–2001 vyplynulo, že 14 % pacientov užívalo bylinkové lieky, ale retinoidy užívalo len 7,6 % a metotrexát necelé 3 % pacientov (5).
Využívanie fototerapie bolo v našich podmienkach prekvapujúco nízke, čo je zrejme spôsobené tým, že predmetom prieskumu neboli terciárne zariadenia, kde sa táto forma liečby prevažne aplikuje. Aj v Českej republike sa zistila zreteľná disproporcia v indikovanosti fototerapie medzi lekármi napojenými na lôžkové zariadenia a súkromnými výlučne ambulantnými lekármi (87 % vs. 63 %)(10).
Surogátnym markerom kvality života bola úroveň „celkovej spokojnosti“ meraná na jednoduchej päťstupňovej škále. Pacient a lekár mali vyjadriť globálne hodnotenie celkovej úrovne zdravia s ohľadom na psoriázu a predchádzajúcu liečbu. Pri výbere psychosociálneho indikátora bola rozhodujúca časová úspornosť, jednoduchosť a intuitívnosť meracej škály. Aplikovaný spôsob má svoje výrazné obmedzenia, lebo sprostredkovateľom hodnotenia bol lekár, čo mohlo ovplyvniť pacientov úsudok. Výsledné hodnoty treba považovať za konvergenciu názorov obidvoch strán. Napriek tomu sa zistili štatisticky významné a konzistentné rozdiely asociované s plošným rozsahom psoriázy.
Záverom možno konštatovať, že v dermatologických ambulanciách na Slovensku sa lieči asi 24 000 pacientov s psoriázou, čo je len tretina ich celkového odhadovaného počtu. Liečbu vyhľadávajú najmä pacienti v produktívnom veku s veľkým rozsahom kožných prejavov. Pokiaľ sa vonkajšia liečba využíva maximálne, indikovanosť fototerapie a systémovej liečby zaostáva za klinickými potrebami. Z výsledkov prieskumu jasne vyplýva, že prinajmenšom každý štvrtý pacient s ťažkou psoriázou je suboptimálne liečený. Táto nepriaznivá situácia je naliehavou výzvou pre komplexné a inovatívne riešeni.
Poďakovanie
Úprimná vďaka patrí všetkým dermatológom, ktorí sa nezľakli papierovania navyše a ochotne zaznamenávali štatistické údaje, firme Merck Serono, ktorá poskytla bezvýhradný vzdelávací grant, ako aj anonymným recenzentom za cenné pripomienky.
Došlo do redakce: 30.9.2008
MUDr. Ivan Chromej
Dermatovenerologická ambulancia FN
Legionárska 28
911 17 Trenčín
SR
E-mail: chromej@zoznam.sk
Sources
1. FELDMAN, SR. A quantitative definition of severe psoriasis for use in clinical trials. J Dermatol Treat, 2004, 15 (1), p. 27-29.
2. FELDMAN, SR., KOO, JYM., MENTER, A., BAGEL, J. Decision points for the initiation of systemic treatment for psoriasis. J Am Acad Dermatol, 2005, 53 (1), p. 101-107.
3. GARCÍA-DIEZ, A., FORASTER, CF., SEBASTIÁN, FV., TUDELA, LL., LLACH, XB., FERNÁNDEZ, GS. What characterizes the severity of psoriasis: results from an epidemiological study of over 3300 patients in the Iberian region. Dermatology, 2008, 216 (2), p. 137-151.
4. GELFAND, JM., WEINSTEIN, R., PORTER, SB., NEIMANN, AL., BERLIN, JA., MARGOLIS, DJ. Prevalence and treatment of psoriasis in the United Kingdom: a population-based study. Arch Dermatol, 2005, 141 (12), p. 1537-1541.
5. KAWADA, A., TEZUKA, T., NAKAMIZO, Y., KIMURA, H., NAKAGAWA, H., OHKIDO, M., OZAWA, A., OHKAWARA, A., KOBAYASHI, H., HARADA, S., IGARASHI, A. A survey of psoriasis patients in Japan from 1982 to 2001. J Dermatol Sci, 2003, 31 (1), p. 59-64.
6. NIJSTEN, T., MARGOLIS, DJ., FELDMAN, SR., ROLSTAD, T., STERN, RS. Traditional systemic treatments have not fully met the needs of psoriasis patients: results from a national survey. J Am Acad Dermatol, 2005, 52 (3), p. 434-444.
7. PEARCE, DJ., STEALEY, KH., BALKRISHNAN, R., FLEISCHER, AB., FELDMAN, SR. Psoriasis treatment in the United States at the end of the 20th century. Int J Dermatol, 2006, 45 (4), p. 370-374.
8. RAMSAY, B., LAWRENCE, CM.: Measurement of involved surface area in patients with psoriasis. Br J Dermatol, 1991, 124 (6), p. 565-570.
9. SCHÄFER, T. Epidemiology of psoriasis: review and the German perspective. Dermatology, 2006, 212 (4), p. 327-337.
10. ŠTORK, J. Systémová léčba psoriázy: kvantitativní výzkum mezi dermatology. Čes-slov Derm, 2007, 82 (6), p. 352-355.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2009 Issue 1
Most read in this issue- Sports-related Dermatoses
- Lichen Planus Pigmentosus
- Survey of Psoriasis Occurence and Treatment in Slovakia (PRIPSO)
- Occupational Dermatoses Developments in Czech Republic in Years 1992–2007
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

